Аллергия на продукты – распространенное заболевание в развитых странах, где люди стремятся питаться разнообразно, охотно пробуют овощи, фрукты, специи, выращенные на других континентах. Она легко диагностируется: через несколько часов или минут после контакта с аллергеном появляются хорошо выраженные симптомы: зуд, покраснение кожи, высыпания, чихание, выделение жидкости из глаз и носа, отеки, затрудненное дыхание, сердцебиение и т.д. При попадании в организм аллергена иммунная система вырабатывает антитела – иммуноглобулины IgE. Аллергики знают, какие продукты им нельзя есть, а столкнувшись с аллергеном, могут принять противоаллергический препарат.
Пищевая непереносимость
Иммунная система, выявив в организме вещества, которые она определяет как опасные, вредные, может вырабатывать другой вид иммуноглобулинов – IgG. Возникает не аллергия, а другое заболевание – пищевая непереносимость. Оно не менее опасно, но симптомы пищевой непереносимости появляются не сразу, а через несколько дней. И люди не связывают боль в желудке, сыпь, шелушение кожи, зуд, с продуктами, съеденными 2-3 дня назад. Но, если вы часто едите продукт, который не усваивается организмом, страдает желудок, кишечник, печень, почки, ухудшается общее самочувствие, могут развиваться заболевания кожи, нервной системы, появиться лишний вес или дефицит массы тела.
Существование пищевой непереносимости вызывает сомнения у некоторых врачей, но выявлено два вида непереносимости, подтвержденных научными данными: лактозы и глютена. Если организм не усваивает лактозу, появляются боли в желудке, диарея. Если это выявляется в раннем возрасте, на первых порах ребенку назначаются детские препараты от аллергии, далее, показана диета, не содержащая молочных продуктов. Но нарушения могут появиться у взрослых. Проблемы с усвоением лактозы имеют до 30% людей старше 30 лет. Лактоза есть и в некоторых спиртных напитках, в кондитерских, хлебобулочных изделиях, в вареных колбасах.
Если организм не усваивает глютен, симптомы со стороны пищеварительной системы меньше выражены. Но скрытая непереносимость приводит к задержке роста у детей, развитию остеопороза, эпилепсии, воспалительных процессов и опухолей в кишечнике у взрослых. Скрытое течение часто имеет и неспособность организма усваивать мясо, овощи, фрукты, морепродукты.
Причины распространенности пищевых аллергий
Непереносимость отдельных продуктов, вызывающая аллергические реакции или выработку иммуноглобулинов IgG, может быть вызвана разными причинами:
- Заболевания органов пищеварения – при колите, гастрите, панкреатите появляется непереносимость жареной, маринованной, копченой, жирной пищи.
- Нарушения в работе эндокринной системы, при которых снижается выработка некоторых ферментов. Молоком в природе питаются новорожденные, и у многих взрослых сокращается выработка фермента лактазы, но из-за генетической предрасположенности или по другим причинам может уменьшиться выработка ферментов, участвующие в усвоении мяса, шоколада, орехов, овощей, фруктов, зерновых.
- Интоксикация организма. При употреблении в пищу фаст-фуда, продуктов, содержащих много красителей, консервантов, ароматизаторов, эмульгаторов, вкусовых добавок, замедляется детоксикация и активизируется иммунная система, она может воспринимать любые продукты, как опасные, и вырабатывать иммуноглобулины IgE или IgG.
- Психогенное отторжение отдельных продуктов. Может сформироваться в детстве при насильственном кормлении, из-за сильного стресса, связанного с определенной пищей или у взрослых после получения информации (истиной или ложной) об определенном продукте, из-за брезгливости.
- Аутоиммунные нарушения – развиваются воспалительные процессы в слизистой оболочке кишечника.
Диагностика пищевой непереносимости
Отличия от пищевой аллергии (длительный срок реакции, возможное отсутствие выраженных симптомов) затрудняет диагностику пищевой непереносимости. Но это заболевание задерживает рост и развитие ребенка, ухудшает самочувствие взрослых, может вызвать тяжелые болезни почек, печени, желудочно-кишечного тракта, нервной системы, болезни кожи, появление опухолей, лишнего веса.
Нет достоверных критериев для диагностики этого заболевания, кроме непереносимости лактозы, глютена и фруктозы. Неусвояемость глютена и лактозы выявляют с помощью специальных маркеров в анализе крови, фруктозы – дыхательным Н2-тестом.
Но исключить или подтвердить неусваиваемость отдельных продуктов нужно, если инструментальные и лабораторные методы диагностики не позволяют диагностировать заболевание при таких симптомах:
- боли в животе, вздутие;
- частое, возникающее без видимых причин расстройство желудка;
- изжога;
- метеоризм;
- тошнота;
- кожная сыпь, покраснения кожи, шелушение, сухость, зуд.
Скрытая пищевая непереносимость проявляется не сразу после употребления в пищу определенных продуктов, реакция может быть через несколько дней. Чтобы выявить, какие продукты вызывают ухудшение самочувствия, можно вести пищевой дневник, провести диагностическое голодание или использовать элиминационные диеты.
Пищевой дневник
Каждый день записывайте, какие продукты вы ели, как изменялось самочувствие, какие ощущали нежелательные симптомы. После нескольких недель наблюдений можно выявить скрытую непереносимость отдельных продуктов, понять, через какой промежуток времени и как она проявляется. Проанализировав эту информацию, врач сможет назначить лечение и дать рекомендации по диетическому питанию.
Диагностическое голодание
Диагностическое голодание – это отказ от пищи в течение 3 дней. Можно пить чистую негазированную воду, например, Королевскую. Если состояние пациента улучшается, исчезают боли в желудки, кожные высыпания, зуд, значит, они вызваны скрытой неусваиваемостью определенной пищи. Ее выявляют, соблюдая элиминационные диеты. Но диагностическое голодание противопоказано пациентам, моложе 18 лет, страдающим хроническими заболеваниями, беременным и кормящим женщинам.
Элиминационные диеты
Соблюдающий элиминационную диету пациент, исключает из рациона на 2 недели один продукт или несколько, имеющих общие свойства (молочные, фрукты, мясо, хлебобулочные изделия, яйца, цитрусовые и т.д.). Если исключена пища, которая не усваивается, самочувствие пациента улучшается. От нее нужно полностью отказаться.
Лечение
Индивидуальная неусваиваемость лактозы или глютена, выявленная с использованием маркеров, требует пересмотра рациона. Если организм не усваивает лактозу нужно отказаться от молочных продуктов, готовых кондитерских изделий, молочного шоколада, вареных колбас.
При неусваиваемости глютена из рациона исключают макаронные, хлебобулочные, кондитерские изделия, картофель и другие продукты в составе которых есть крахмал (соусы, кисель), квас, растворимый кофе, пшеничную и ячневую каши. Не желательно употреблять плавленый сыр, мясные и рыбные консервы. Но можно употреблять рис, гречку, кукурузу, некоторые продукты для диабетиков, блюда, приготовленные из свежего мяса, рыбы.
Если после лечебного голодания и элиминационной диеты выявлена реакция на мясо, нужно изменить условия диеты, чтобы выяснить, организм не усваивает любое мясо или определенные виды. Некоторые люди не могут есть курятину, но после употребления свинины, баранины или говядины не возникает неприятных симптомов. Но может быть непереносимость пищи, содержащей животные белки. Тогда отказаться придется от мяса, рыбы, молочных продуктов.
Если дыхательный Н2-тест выявляет, что организм не усваивает фрукты. Из рациона нужно исключить не только свежие фрукты, но и соки, сухофрукты, вина, варенья, джемы, десерты со свежими фруктами или с фруктозой.
Медикаментозная терапия
Медикаментозная терапия дополняет диету. Она поможет устранить последствия, которые вызвала непереносимость. Чтобы ускорить очищение и восстановление желудочно-кишечного тракта, быстрей убрать зуд, кожные высыпания, пациенты непродолжительное время принимают адсорбенты. При выраженных болевых симптомах, повышении температуры применяются противовоспалительные препараты. Для улучшения работы желудка, печени назначают ферменты. Восстановить нормальную микрофлору в кишечники помогут пробиотики.
Из-за исключения из рациона круп, мяса, рыбы, фруктов, овощей, организм может испытывать недостаток витаминов и минеральных веществ. Его восполняют с помощью аптечных витаминов, микроэлементов. Но их нельзя принимать без назначения врача. Избыток витаминов не менее опасен, чем их недостаток. Обязательно посоветуйтесь с врачом перед приемом любых лекарств и витаминных комплексов.
Хейлит – полиморфное и многофакторное заболевание, которое могут спровоцировать инфекции, физико-химические факторы окружающей среды, а также внутренние особенности организма. Среди них:
- постоянное пребывание на открытом воздухе – воспаление и шелушение губ возникает при обветривании потоками горячего или холодного воздуха, избыточной инсоляции;
- наличие хронических заболеваний с кожными проявлениями симптомов – различного рода дерматиты, псориаз, красная волчанка, красный плоский лишай, сифилис и т.п.;
- аллергические реакции организма – преимущественно при пищевой аллергии;
- раздражение тканей регулярным воздействием химических веществ, в том числе медицинских препаратов (например, носовых капель);
- различные неврологические расстройства, сильные стрессовые ситуации, депрессия, постоянная тревога;
- эндокринные отклонения — в первую очередь гиперфункция щитовидной железы, сахарный диабет.

Врач-пульмонолог, аллерголог-иммунолог
Задать вопрос
Врач-пульманолог, аллерголог-иммунолог. Стаж: 38 лет. Образование: в 1982 году окончила лечебный факультет Рязанского медицинского института им. И.П. Павлова, там же в 1983 году — интернатуру.
Содержание
- Виды хейлита
- Диагностика хейлита
- Лечение хейлита
- Профилактика хейлита
- Почему сохнут губы и как это вылечить
- Причины, вызывающие сухость губ
- Основные средства по уходу за губами
- Витаминное питание для губ
- Приготовление лечебных масок в домашних условиях
- Коррекция образа жизни для здоровья губ
- Как избавиться от заед в уголках рта
- Причины появления заед
- Симптомы ангулярного хейлита
- Лечение заеды
- Применение МЕТРОГИЛ ДЕНТА® при заедах
- Хейлит на губах
- Симптомы хейлита
- Причины хейлита
- Воздействие неблагоприятных погодных условий.
- Развитие аллергической реакции.
- Наличие основного заболевания.
- Классификация хейлитов
- Первичные (самостоятельные)
- Вторичные (симптоматические)
- Методы профилактики
- Тщательная гигиена ротовой полости
- Изменение рациона
- Применение МЕТРОГИЛ ДЕНТА ®
- Хейлит на губах —причины заболевания, методы лечения
- Причины возникновения хейлита
- Разновидности заболевания, их симптомы
- Хейлит у детей
- Методы лечения
- Трескается губа посередине. 11 причин у взрослого и у ребенка, чем вылечить
- Трескается губа посередине — причины у взрослого и у ребенка
- Треснула губа — причины
- Треснула губа посередине — что делать
- Что же следует делать в таких случаях:
- Не заживает треснутая губа — чем лечить, чем помазать
- Трещина на губе — как лечить
- Трескается губа посередине — причины у взрослого и у ребенка
Виды хейлита
Проявления хейлита могут различаться в зависимости от вида и причины заболевания. Различают:
- Эксфолиативный хейлит – проявляется шелушением красной каймы губ, с редкими очагами жжения и сухости самих губ.
- Экссудативный хейлит – симптомы заболевания дополняются отечностью и выраженной болезненностью. Кожа на воспаленных участках может покрываться запекшимися корочками, которые сильно усложняют жизнь пациенту.
- Гландулярная форма затрагивает малые слюнные железы. Наблюдается их врожденное или приобретенное разрастание с последующим инфицированием бактериями. При этом источником заражения могут выступать кариес, пародонтит или банальный зубной налет. Внешне проявляется формированием трещинок на поверхности губ, которые со временем начинают мокнуть.
- Аллергическая форма возникает под действием бытовых, косметических или пищевых раздражителей (часто это бывает губная помада). Встречаются характерные проявления аллергического хейлита у музыкантов, играющих на духовых инструментах, и у любителей погрызть карандаш. Для данной разновидности воспаления характерна сильная отечность, нередко с формированием пузырьков, а также зуд, выраженная краснота и жжение.
- Метеорологический хейлит развивается под воздействием погодных явлений (ветра, солнца) и проявляется жжением, зудом с небольшими мокнущими пузырьками, на месте которых со временем формируются эрозии и язвочки.
- Атопическая форма проявляется в качестве симптома дерматитов или нейродермитов. Проявляется в виде покраснений и язвочек в уголках губ.
- Гиповитаминозная разновидность болезни формируется в ответ на резкий недостаток витаминов, преимущественно витаминов А, С, В2. Характерное жжение поражает поверхность губ, рта и языка. Слизистые ткани приобретают отечный вид, трещины на губах шелушатся и кровоточат.
- Макрохейлит – ответ на повреждения прилегающих нервов (неврит лицевого нерва), при этом зуд и отечность с языка может переходить на другие части лица.
Внимание! При длительном течении высока вероятность перерождения воспаления в злокачественное новообразование. Это особенно характерно для метеорологической формы, которая при отсутствии надлежащего лечения часто осложняется предраковыми заболеваниями.
Диагностика хейлита
Специфических лабораторных тестов для выявления хейлита не существует. Вся диагностика заболевания проходит при визуальном осмотре. Для выяснения причин воспаления могут назначать диагностику желудочно-кишечного тракта на предмет наличия болезни Крона или неспецифического язвенного колита. Дополнительно проводят аллерготесты для исключения пищевой аллергии.
Общие лабораторные тесты позволяют проверить состояние организма и определить возможные причины формирования хейлита:
- низкий уровень витаминов при гиповитаминозах может провоцировать эксфолиативный хейлит;
- бакпосевы мазков и биоптатов выполняют у пациентов с нарушениями иммунной системы при отсутствии результата от проводимого лечения;
- исследование на маркеры ВИЧ-инфекции, герпеса, наличие грибковой или бактериальной микрофлоры соответственно позволяет выявить вирусного, бактериального или грибкового возбудителя хейлита;
- анализ крови на анемию, СОЭ – обязательны для оценки общего здоровья;
- обследование функции щитовидной и поджелудочной желез на предмет эндокринных патологий.
На заметку! Хейлиты склонны к хроническому течению с периодическими рецидивами. Самоизлечение без врачебного контроля практически невозможно, поэтому постарайтесь уделить столь «незначительной» проблеме внимание и обратитесь к специалисту. Диагностикой болезни занимаются врач-терапевт или лечащий стоматолог. В некоторых случаях может потребоваться консультация аллерголога, инфекциониста, дерматовенеролога или гастроэнтеролога.
Лечение хейлита
Различные формы хейлита отличаются подходом в лечении. В комплексе воздействие может включать:
- коррекцию психоэмоциональной сферы – невролог прописывает успокаивающие препараты, транквилизаторы, психолог или психотерапевт проводит соответствующую психотерапию;
- физиотерапию – местно назначают лечение лазером, ультразвуком, магнитотерапией, электрофорезом; они снимают раздражение, ускоряют регенерацию тканей;
- медикаментозную симптоматическую терапию – назначают негормональные противовоспалительные средства, при выраженном воспалении – гормональные препараты;
- иммунотерапию – укрепляют иммунную систему приемом иммуномодуляторов и иммуностимуляторов;
- витаминотерапию – большое значение имеет прием витаминов А, С, группы В (преимущественно витамина В2);
- хирургическое лечение – характерно при гландулярном хейлите с увеличением слюнных желез; применяют как лазерную абляцию хирургическим лазером, так и прямое удаление участков железы;
- противоаллергическую терапию антигистаминными средствами.
Дополнительно врач может назначить диетотерапию с исключением продуктов, провоцирующих аллергию или химическое раздражение тканей (острую пищу, солености и маринады). При длительном пребывании на улице в обязательном порядке нужно пользоваться специальными защитными средствами.
Профилактика хейлита
Основная профилактика хейлита – ведение здорового образа жизни и своевременное лечение любых инфекционных и аллергических заболеваний. Базовый список мер:
- Правильно питайтесь – сбалансированное меню должно содержать обилие фруктов, овощей, зелени, орехов, рыбы, качественных молочных продуктов.
- Сократите использование косметических средств – старайтесь выбирать гипоаллергенные составы и постоянно следите за реакцией кожных покровов.
- Дозируйте свое пребывание на открытом ветру или под действием прямых солнечных лучей.
- Берегите кожу губ от воздействия физических и химических повреждений.
- Периодически курсами принимайте витаминно-минеральные комплексы (после консультации с врачом).
- Откажитесь от вредных привычек.
- Своевременно обращайтесь к медицинским специалистам за консультацией при наличии характерных симптомов.
Помните: ваше здоровье – самая большая ценность, и постоянный контроль за его состоянием очень важен для поддержания работоспособности организма, особенно в преклонные годы.
Почему сохнут губы и как это вылечить
Губы должны быть ярким акцентов на лице, притягивающим внимание противоположного пола. Бледные и потрескавшиеся губы не могут привлечь никого, поэтому так важно знать, как правильно за ними ухаживать, чтобы ими хотелось любоваться.
Причины, вызывающие сухость губ
К сухости губ имеет отношение множество факторов, среди которых:
сухой воздух окружающей среды (не только в помещении, но и на улице);
вредная привычка облизывать губы;
нехватка витаминов в организме;
нарушения в работе внутренних органов;
вирусное поражение – герпетическая инфекция;
размножение грибка в полости рта;
нехватка жидкости в организме.
Все эти причины вызывают не просто сухость верхнего слоя, но и провоцируют образование трещин, которые нередко кровоточат. Стоит только улыбнуться, как поверхность губ натягивается, и маленькая трещинка превращается в глубокую рану. Заживают такие трещины долго, мешая нормальному образу жизни и портя внешность.
Чтобы избавиться от проблемы, нужно выяснить, какая из причин ее вызывает. В противном случае постоянно присутствующие трещины однажды станут открытыми воротами для присоединения инфекции, и тогда уже потребуется системное лечение всего организма. Важно помнить, что предотвратить любое заболевание легче, чем стараться потом от него избавиться.
Основные средства по уходу за губами
Нельзя забывать о том, что кожа губ нуждается в увлажнении и массаже. Поэтому, во время чистки зубов нужно уделять внимание и губам. Минутное массирование зубной щеткой не только улучшит кровообращение, но и поможет бережно удалить ороговевшие частички, стимулируя дерму обновляться естественным путем. Для массажа нежной поверхности губ лучше приобрести отдельную щетку с мягкой щетиной.
Использование гигиенических губных помад – не каприз, а необходимость, позволяющая предотвратить обветривание и возникновение трещин. Не стоит в непогоду выходить на улицу с незащищенными губами, рекомендуется наносить тонкий слой гигиенической помады.
Смывать стойкий макияж нужно уметь, не повреждая тонкую поверхность губ. Некоторые девушки считают, что недостаточно удалить слой декоративной помады, они стараются стереть и эффект перманента, нарушая целостность эпидермиса. Делать этого не нужно. Если помада относится к серии стойкого эффекта, легкий оттенок может остаться на губах.
Витаминное питание для губ
При постоянных проблемах с губами обязательно уделять внимание витаминному питанию. Для этого дважды в неделю наносят растительное масло, давая возможность ему впитаться. Излишки средства можно удалить через час. Все доступные растительные масла содержат витамины A и E. Имея на кухне бутылочку оливкового или подсолнечного масла, не обязательно покупать специальные дорогие средства в аптеке.
Выбирая гигиеническую помаду, полезно обращать внимание на состав. Наличие натуральных масел и витаминов будет плюсом. Таким средством можно пользоваться круглый год, не зависимо от погодных условий. Постоянное увлажнение и питание сделает губы яркими и красивыми, кроме того, накрашенные губы не захочется кусать и облизывать. А значит, постоянное использование таких средств избавит от вредной привычки.
Важно помнить, что все ткани и органы получают питание через кровоток. При скудном рационе в крови будет дефицит витаминов и микроэлементов. В результате чего не только губы, но и все тело обретает нездоровый вид: кожа сохнет, шелушится, становится бледной. Появляется зуд, ускоряется процесс образования морщин. Поэтому очень важно в своем рационе иметь продукты, богатые витаминами и другими полезными элементами:
красное нежирное мясо;
куриное или перепелиное яйцо;
орехи и семена подсолнечника.
Рыбий жир является полезным продуктом для здоровья кожи, в том числе и губ. Пропуская рыбные блюда в своем еженедельном меню, обязательно нужно компенсировать недостаток веществ употреблением рыбьего жира в капсулах. Стоит добавка к пище не дорого, поэтому любому бюджету такая полезная привычка не повредит.
Приготовление лечебных масок в домашних условиях
В экстренной ситуации, когда губы сильно потрескались и нуждаются в неотложной помощи, можно приготовить лечебную маску в домашних условиях. Для этого понадобится сочная морковь и 25%-ая сметана:
Используя соковыжималку, получить морковный сок. Не имея специальной техники, можно натереть морковь на терке и дать постоять несколько часов, до тех пор, пока соломка не пустит сок.
Смешать столовую ложку морковного сока со столовой ложкой сметаны.
Ингредиенты тщательно перемешать.
Полученную маску наносить на губы толстым слоем и оставлять до полного впитывания. Излишки средства можно удалить ватным диском.
Повторять процедуру можно каждый день. Сметану допускается заменить растительным маслом, в количестве 1 чайной ложки.
Обычное сливочное мало содержит бесценный животный жир и аминокислоты, которые быстро могут справиться с повреждением тонкого слоя кожи. Для приготовления маски потребуется 1 чайная ложка масла и долька яблока:
яблоко натереть на мелкой терке;
масло держать при комнатной температуре в течение 20-30 минут;
полученную смесь наносить на губы не толстым слоем до полного впитывания;
частички яблочной мякоти можно удалить спустя 20 минут, используя ватный диск или спонж.
Не обязательно покупать дорогостоящие маски в аптеке или косметических салонах. Вернуть здоровье губам можно с помощью натуральных средств собственного приготовления.
Коррекция образа жизни для здоровья губ
Употребление в пищу продуктов, богатых витаминами – залог здоровья кожи на губах. Ежедневные гигиенические процедуры, такие как чистка зубов и умывание, будут препятствовать образованию колоний болезнетворных бактерий и грибов, которые часто являются причиной стоматитов и поражения молочницей. А отказ от курения позволит привести в порядок кровообращение, благодаря чему губы, получат больше питательных веществ и обретут цветущий, здоровый вид.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Как избавиться от заед в уголках рта
Заедами называют болезненные трещины в уголках рта. В медицине для их обозначения используют термин «ангулярный хейлит» — это воспаление, вызванное инфекцией, которое ограничивается уголками рта 2 . Ангулярный хейлит может быть как самостоятельным заболеванием, так и проявлением болезней слизистой оболочки полости рта и кожи 3 .
Чаще заеды появляются у людей старше 50 лет, особенно у женщин и лиц, которые носят брекеты или зубные протезы 2,3,4,9 .
Причины появления заед
Основная причина болезненных трещин — это изменение тканей в уголках губ, из-за которых в этой зоне появляются глубокие кожные складки 4 или изменяется архитектоника губ — линия их смыкания 1 . В результате создаются условия для постоянного раздражения уголков рта слюной 12 .
Частое смачивание углов рта слюной становится причиной развития «мокнущей» поверхности, а поскольку слюна содержит некоторые виды болезнетворных бактерий, ткани легко инфицируются и воспаляются 1,2,10 .
- 9,10 ;
- неправильный прикус 12 ;
- инфекции 12 ;
- травма 10 ;
- железодефицитная анемия 11 ;
- сахарный диабет 5 ;
- хронические болезни желудочно-кишечного тракта 12 ;
- частое употребление леденцов на палочке 12 ;
- привычка облизывать губы 12 ;
- курение 12 ;
- сухость во рту 12 ;
- дефицит витаминов группы В 5 , цинка и железа 10,12 ;
- лекарственные препараты 10 ;
- вещества, провоцирующие аллергию (могут присутствовать в помаде, косметике по уходу за кожей, зубной пасте, в пище и жевательных резинках) 3,12 .
Заеда нередко появляется у людей с брекет-системами, поскольку, с одной стороны, брекеты затрудняют гигиену полости рта, а с другой — становятся участками, на которых могут размножаться болезнетворные бактерии 9 . Реже причиной становится аллергическая реакция на материал, из которого изготовлены брекеты 9,12 .
Образованию заеды у пожилых способствуют возрастные изменения — дряблость кожи и потеря зубов, что, в свою очередь, приводит к опущению уголков рта и слюнотечению 4,8 . Также кожные складки нередко травмируются изношенными зубными протезами 8 или реагируют на раздражение пломбировочными материалами 14 .
Заживление заеды происходит медленно, потому что из-за подсознательного желания уменьшить болевые ощущение человек начинает облизывать уголки рта 2 . В результате ангулярный хейлит часто становится хронической проблемой 2 .
Симптомы ангулярного хейлита
К типичным проявлениям заеды относятся ,2,3 :
- покраснение участка, где кожа переходит в слизистую оболочку рта — это первый признак заболевания;
- трещины — образуются на фоне покраснения, со временем они могут увеличиваться (достигать в длину нескольких сантиметров) и углубляться;
- эрозии и язвы на слизистой губ, которые постоянно трескаются и кровоточат;
- зуд, утолщение и шелушение кожи (возникают при аллергической реакции);
- боль при открывании рта, во время еды и при разговоре.
Как правило, при ангулярном хейлите наблюдается двустороннее поражение углов рта 2 . Если воспаление возникло только с одной стороны, вероятная причина — травмирование уголков рта 10 .
По некоторым симптомам можно приблизительно «узнать» причинного возбудителя, например, при заедах, вызванных бактериями, наблюдаются 3,4 :
- ровные, глубокие, блестящие и слегка кровоточащие складки;
- желто-коричневые корочки;
- точечные «гнойнички»;
- увеличение подчелюстных лимфатических узлов.
Как правило, многие обращаются за помощью к врачу только при осложнении ангулярного хейлита 3 . Но важно проконсультироваться с врачом уже при появлении первых симптомов. Ведь такая, на первый взгляд, безобидная проблема как заеды может быть проявлением серьезных общих заболеваний, например, сахарного диабета 5,12 или анемии 2 .
Лечение заеды
Для лечения заеды требуется комплексный подход — воздействие на причину заболевания и устранение его симптомов. Так как трещины могут возникнуть на фоне общих болезней, то их диагностикой и лечением занимаются не только стоматологи, но и другие узкие специалисты — эндокринологи, дерматологи, ЛОР-врачи, аллергологи и другие врачи 5,11 .
Местное лечение ангулярного хейлита может включать:
- растворы антисептиков ,11 ;
- антибактериальные мази и гели 4,9, 11 ;
- противогрибковые препараты 2 ;
- средства, стимулирующие заживление слизистой и кожных покровов 5 ;
- средства, повышающие местный иммунитет ротовой полости 11 ;
- физиотерапия ,11 .
Помимо этого, может потребоваться терапия хронических болезней внутренних органов, нормализация уровня сахара в крови, лечение анемии и гиповитаминоза.
Применение МЕТРОГИЛ ДЕНТА® при заедах
Одним из местных препаратов, который может использоваться для лечения заеды, является гель МЕТРОГИЛ ДЕНТА ® . Его два активных компонента — метронидазол с антибактериальным действием и антисептик хлоргексидин — способны подавлять активность основных бактерий, вызывающих воспаление 6.7 . МЕТРОГИЛ ДЕНТА ® помогает бороться с бактериальной инфекцией при всех формах хейлита, в том числе и ангулярном 6 . Курс лечения определяется стоматологом.
Заеда — это распространенная проблема, которая встречается у людей любого возраста. Чтобы избежать появления болезненных трещин в уголках рта, следует тщательно ухаживать за полостью рта и регулярно посещать стоматолога — это поможет выявить предрасполагающие факторы и предотвратить развитие болезни.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Хейлит на губах
Хейлит, который также часто называют заедами, – это заболевание губ, проявляющееся в их побледнении, образовании трещин и ярко-красной каймы в области их смыкания. Иногда хейлит, образующийся на губах, может переходить и на кожу лица. По данным статистики, в большинстве случаев заболеванием страдают люди с гиповитаминозом (недостаточностью витамина) В2. По сути, врачи не используют определение «хейлит» как диагноз, так как оно является собирательным и объединяет несколько самостоятельных заболеваний губ различного происхождения.
Помочь в этом сможет антибактериальный стоматологический гель МЕТРОГИЛ ДЕНТА ® который, устраняя бактерии в полости рта, отлично борется с воспалением.
Симптомы хейлита
К основным симптомам заболевания можно отнести следующие:
- Губы трескаются, шелушатся, на них может образоваться отек.
- В уголках рта появляются глубокие трещины, называемые также «заеды».
- Красная кайма губ, которая почти не различима в нормальном состоянии, у пациента с хейлитом четко выделена и воспалена.
- На губах могут появляться пузырьки, серые либо желтые корочки.
Причины хейлита
Воздействие неблагоприятных погодных условий.
Заболевание часто развивается в результате воздействия неблагоприятных климатических факторов, к которым можно отнести ультрафиолетовое излучение, слишком низкую или высокую температуру воздуха. По этой причине хейлитом часто страдают люди, работа которых связана с регулярным пребыванием на свежем воздухе.
Развитие аллергической реакции.
Одна из причин развития хейлита – это повышение чувствительности губ к разным раздражителям, в основном химического происхождения.
В этом случае чаще поражается зона красной каймы губ и реже – слизистая оболочка. Если своевременно не обратиться к врачу и не пройти лечение, заболевание может переходить и на кожу, окружающую губы. Наиболее часто заболевание развивается из-за использования губных помад. Объясняется это тем, что в их состав включается краситель эозин и специфические флюоресцирующие вещества. В качестве раздражителей также может выступать пластмасса зубных протезов, ароматические наполнители, входящие в зубные пасты, и т. д. В основном заболеванием страдают женщины в возрасте 20-60 лет.
Наличие основного заболевания.
Хейлит на губах может быть симптомом какого-то заболевания и проявляться на фоне нейродермита или атопического дерматита. Экзематозные хейлиты образуются при различных экземах, макрохейлиты – при неврите лицевого нерва в сочетании со складчатым языком. Наиболее распространенной причиной заболевания являются дерматозы. Кожа губ, слизистая оболочка и красная кайма также могут воспаляться при системных и инфекционных заболеваниях (псориазе, туберкулезе, красном плоском лишае, эритематозах и т. д.).
Классификация хейлитов
Первичные (самостоятельные)
Такое заболевание губ вызвано приобретенным или врожденным увеличением малых слюнных желез и их инфицированием. Чаще всего им страдают люди старше 30 лет. Стоит отметить, что верхняя губа поражается в 2 раза реже по сравнению с нижней. В начале развития заболевания больных беспокоит шелушение и небольшая сухость губ. При отсутствии лечения может появляться боль из-за трещинок и эрозии.
Это заболевание поражает только красную кайму губ и сопровождается шелушением.
В большинстве случаев таким заболеванием страдают женщины. При сухой форме на губах образуются чешуйки, появляется ощущение сухости и жжения, при экссудативной – образуются отеки и обильные корки, затрудняющие прием пищи и речь.
Такое заболевание вызвано аллергической реакцией замедленного типа на различные раздражители при их контакте с красной каймой губ. В большинстве случаев подобным заболеванием страдают женщины в возрасте от 20 лет. К признакам можно отнести покраснение губ, появление отеков, жжения и сильного зуда. При повторном контакте с раздражителем заболевание обостряется. Если своевременно не начать лечение хейлита, губа покрывается мелкими пузырьками, после вскрытия которых появляются трещины и эрозия.
Данное заболевание вызвано повышенной чувствительностью к ультрафиолетовому излучению, ветру или холоду. В большинстве случаев им страдают мужчины в возрасте от 20 до 60 лет. Экссудативная форма характеризуется зудом, жжением губ, появлением эрозии. Могут возникать мелкие пузырьки, после вскрытия которых образовываются корки. При сухой форме наблюдается эритема губ, появляются мелкие чешуйки бело-серого цвета. При отсутствии лечения в дальнейшем могут образовываться ссадины и эрозия.
Вторичные (симптоматические)
Считается, что данный вид заболевания является одним из проявлений атопического дерматита. Больные жалуются на небольшую отечность красной каймы губ, при этом в воспалительный процесс вовлечены прилегающие участки кожи. Также к проявлениям заболевания относится поражение уголков рта. Когда острое воспаление начинает стихать, губа начинает шелушиться. В результате сухости уголков рта образуются трещины. При отсутствии комплексного лечения возможно шелушение кожи лица.
Такое заболевание развивается на фоне экземы, в результате которой воспаляются поверхностные слои кожи. В острой стадии больные жалуются на покраснение губ, жжение и зуд. При этом отекает каждая губа, наблюдается эритема и патологические изменения кожи. Если отсутствует комплексное лечение, заболевание переходит в хроническую форму. В этом случае острые воспалительные явления (гиперемия, отеки) уменьшаются, развивается воспалительная инфильтрация, могут образовываться узелки и чешуйки.
Такое заболевание в большинстве случаев развивается на фоне гипо- или авитаминоза группы В. К симптомам хейлита можно отнести жжение и сухость языка, губ и слизистой оболочки ротовой полости. Если не лечить заболевание, на красной кайме губ появляются вертикальные мелкие трещины, которые часто кровоточат. Язык может увеличиваться в размерах, часто на нем заметны отпечатки зубов.
Методы профилактики
Тщательная гигиена ротовой полости
Для профилактики появления трещинок нужно защитить кожу и слизистые оболочки от неблагоприятных воздействий. Для этого следует избавиться от привычки облизывать губы и уголки рта, пользоваться лечебной косметикой для сухой кожи и гигиеническими помадами. Чтобы инфекция не попала на кожу губ из ротовой полости, необходимо не реже двух раз в сутки чистить зубы, а также провести лечение кариеса и воспалительных заболеваний десен.
Изменение рациона
Если начинают появляться заеды в уголках рта, необходимо ограничить употребление острых, кислых и соленых блюд, раздражающих слизистую и кожу. В ежедневный рацион можно добавить некислые фрукты и овощи, а также продукты, содержащие железо и рибофлавин (говядина, печень, молочные продукты, капуста, картофель, арахис, миндаль и др.).
Применение МЕТРОГИЛ ДЕНТА ®
МЕТРОГИЛ ДЕНТА ® применяется в комплексном лечении большинства инфекционно-воспалительных заболеваний полости рта, поскольку обладает прямым антибактериальным действием на патогенные микроорганизмы, способствующие развитию воспаления. Средство МЕТРОГИЛ ДЕНТА ® не маскирует симптомы заболевания, а способствует устранению причины воспаления (болезнетворных бактерий). МЕТРОГИЛ ДЕНТА ® помогает справиться с лечением хейлита у взрослых с 18 лет.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Хейлит на губах —причины заболевания, методы лечения
Воспаление красной каймы губ (области, где кожа переходит в слизистую оболочку) называется хейлитом. В равной степени это заболевание встречается у взрослых людей обоих полов, иногда от недуга страдают и дети.
Причины возникновения хейлита
Воспалительный процесс может начаться по множественному числу причин. Одной из наиболее часто встречающихся из них являются травмы механического характера: к примеру, случайное прикусывание может вызвать воспаление.
Спровоцировать развитие болезни также могут:
- неблагоприятная окружающая среда (люди, много времени проводящие на открытом воздухе и подвергающиеся воздействию ветра, мороза и других погодных условий чаще страдают от хейлита);
- агрессивное действие косметических средств или аллергическая реакция на какой-то их компонент;
- недостаток витамина В2, отвечающего за деление и рост эпителиальных клеток;
- заболевания желудочно-кишечного тракта, печени, недостаток иммунитета.
Разновидности заболевания, их симптомы
Существует большое количество видов болезни, каждый из которых обладает присущими ему симптомами. Хейлит бывает:
- катаральный, возникающий вследствие травм. Его характерные признаки – покраснение, шелушение, отёчность и болезненность губ.
- экзематозный, развивающийся из-за протекания экзематозных процессов. Причина – аллергия на определённый вид пищи, косметику (помаду, крема).
- гландулярный, связанный с аномалией слюнных желёз. Бывает, что хейлит на губах сопутствует пародонтозу, волчанке и др. Нередко страдает нижняя губа, начинающая шелушиться.
- метеорологический. Его вызывают, как это можно понять из названия, погодные условия (повышенная влажность воздуха, сильный ветер, понижение или повышение температуры, воздействие ультрафиолета и пр.).
- эксфолиативный, отличающийся хроническим характером протекания. Делится на две формы – сухую (нарушается процесс кровоснабжения губ и, как следствие, формируются сухие чешуйки, которые можно легко убрать, но спустя несколько дней они появляются снова) и экссудативную (кайма отекает и воспаляется, появляются корочки).
- ангулярный, называемый заедой. Из-за стрептококков в уголках губ начинается воспаление. Спровоцировать его ещё могут авитаминоз и частое облизывание губ.
- атопический, сопровождающий атопический дерматит. Красная кайма губ шелушится и чешется, губы трескаются.
- гиповитаминозный, возникающий из-за недостатка витаминов группы B. Сухость и ярко выраженное чувство жжения затрагивают не только область губ, но и всю слизистую оболочку рта, включая язык. При этом слизистая краснеет, в районе красной каймы образуются вертикальные трещины.
Вне зависимости от типа хейлита, общими симптомами будут:
- шелушение губ, наблюдаемое как только около каймы, так и по всей поверхности;
- припухлость и отёчность, чувство жжения и зуда в губах, появление на них трещин и корочек.
Хейлит у детей
В зависимости от возраста ребёнка, у него может возникать хейлит определённого типа.
Новорожденные страдают от болезни катарального характера, вызванного длительным присутствием во рту соски или бутылочки. Плюс ко всему, на сосках губ скапливается слюна, раздражающая чувствительную детскую кожу.
Если заболевание игнорировать, надеясь, что оно пройдёт само, хейлит разовьётся в эксфолиативную форму, сопровождаемую образованием чешуек, который ребёнок не сможет сам удалить (родителям вмешиваться в этот процесс крайне не рекомендуется, поскольку попытки оторвать корочки могут стать причиной трещин, что только усугубит ситуацию).
Постоянное сосание материнской груди – не менее частая причина развития болезни: при кормлении на сосках образуются трещинки, куда проникают бактерии, которые и вызывают хейлит.
Методы лечения
Как вылечить большинство типов хейлита, подскажет стоматолог (исключение составляет атопическая форма, требующая консультации дерматолога и аллерголога).
Медикаментозное лечение делится на три вида:
- консервативное (назначаются местные средства, воздействующие на механизмы развития заболевания);
- общая терапия;
- радикальное (применяется при гландулярном хейлите).
Если болезнь находится в незапущенном состоянии, достаточно общей терапии: как правило, назначаются противовоспалительные средства (хорошо зарекомендовали себя Тетрациклиновая мазь и Оксолин). Содержащиеся в них компоненты устраняют воспаление и увлажняют кожу: регулярное применение мазей делает губы здоровыми и гладкими.
В случае аллергической природы заболевания прописываются антигистаминные препараты наподобие Супрастина.
Хейлит не относится к трудноизлечимым болезням, если начать борьбу с ним своевременно. В качестве профилактических мер рекомендуется смазывать губы вазелином или специальной гигиенической помадой.
Эта статья носит информационный характер, за подробностями просим вас обращаться к врачу! О противопоказаниях и побочных действиях проконсультируйтесь с врачом.
Трескается губа посередине. 11 причин у взрослого и у ребенка, чем вылечить
Здравствуйте, дорогие читатели. Губы — одни из самых чувствительных частей человеческого тела. Они сильно подвержены негативному воздействию деструктивных внешних факторов, среди которых, к примеру: прямые солнечные лучи, ветер, механические повреждения и так далее. По этой причине, они часто страдают от повреждений, которые эти факторы, как отдельно друг от друга, так и в своей совокупности, способны им нанести. Так, к примеру, появляются трещины, шелушения, нежная кожа может менять свой оттенок, делая ваше лицо не таким привлекательным, и так далее. А вопросы, на подобие « что делать, если треснула губа посередине у взрослого человека или у ребенка» — заполонили многие форумы о красоте и здоровье, а также — часто поступают в комментарии. Попробуем вместе с вами во всем этом разобраться.
Итак, что же такое губы? Это — часть тела, состоящая из тех же биологических субстанций, что и остальные органы: мышц, жировых клеток, кожи. Но, кожа, которая их покрывает, особенно нежная и тонкая.
При ее повреждении ухудшается эстетика лица и функциональность самих губ, как отдельно взятого органа. Если повреждение более глубокое, а рана проникает далеко за пределы эпидермиса, то это приносит не только дискомфорт, болевые ощущения, а и не дает нормально кушать и даже разговаривать.
Особенно критично это сказывается на людях тех профессий, которым речевая функция очень важна. Это, например, учителя, гиды, артисты. Но, так как губы используются не только в профессиональной деятельности, их безупречное функционирование важно для каждого.
Скорее всего, вы тоже помните, как глубокая трещина на губе не давала вам нормально покушать. А сколько неприятностей она способна доставить маленькому ребенку, у которого кожа губ — самая уязвимая!
Трескается губа посередине — причины у взрослого и у ребенка
Прежде всего, нужно приложить все усилия для того, чтобы этого избежать. Но, так как профилактикой недугов у нас практически никто не занимается, к сожалению, за редким исключением, то, скорее всего, придется устранять саму проблему.
Для этого существует множество как народных средств, так и продуктов фармацевтической, косметической промышленности. И первые, к слову, очень часто не уступают по своей эффективности вторым.
Разумнее всего, если вы уже столкнулись с данной проблемой, обратиться к врачу или посетить косметолога. Среди медиков такими вопросами занимаются дерматовенерологи.
Однако, если возможности посетить такого специалиста, или желания этого делать, нет, то вполне успешно можно ограничиться и лечением в домашних условиях.
Но, если проблема, через 2-3 дня не проходит, или, по крайней мере, не уменьшается, то без врача, скорее всего, обойтись не удастся, ведь возможно вторичное заражение (проникновение и успешное развитие в ране болезнетворных микроорганизмов). Если треснула губа посередине у ребенка, то сразу же стоит показать его врачу.
Прежде всего, следует разобраться с факторами, которые способны негативно влиять на кожу губ. Это, в свою очередь, поможет избежать их деструктивного воздействия на нее и, возможно, не доводить до проблемы.
Треснула губа — причины
- Нарушение обмена веществ в организме. Это — та причина, на которую мало кто обращает внимание, списывая все на другие факторы. Между тем, как говорят сами медики, именно из-за неправильного обмена веществ трещины на губах возникают в примерно 20% случаев.
- Недостаток в организме витаминов и минеральных веществ. Нехватка даже одного витамина — это уже серьезный удар по здоровью и балансу процессов, протекающих на клеточном уровне. А если организм испытывает дефицит сразу в нескольких витаминах, минералах, то этот удар усиливается в разы. Самые важные вещества для здоровья и естественной эластичности губ — витамины В6, А и Е.
- Условно-патогенная и патогенная микрофлора, развивающаяся на коже губ. Как правило, это вредоносные бактерии, которые своей деятельностью способны разрушать структуру кожи, тем самым вызывая ее растрескивание. Не допускает до такой ситуации крепкий иммунитет.
- Ослабление, по совершенно разным причинам, иммунной защиты организма. Этому способствуют такие вторичные факторы, как недосыпание, чрезмерное моральное или физическое переутомление, переедание или наоборот — недоедание, переохлаждение и так далее.
- Заболевания внутренних органов. Как правило, трещины губ, которые связаны напрямую с этой причиной, свидетельствуют о том, что не все хорошо с пищеварительной системой. Трещины на губах, которые проявляются регулярно, а заживают долго, могут указывать на любые недуги ЖКТ: от гастрита, до сахарного диабета.
- Пересыхание кожи. Происходит, чаще всего, по причине ее интенсивного обветривания: на очень горячем (сухом) или морозном ветру. Кожа утрачивает эластичность и трескается при малейшем ее натяжении.
- Общее обезвоживание. Если обветривание провоцирует местную потерю влаги (лицо, кожа губ), то недостаток воды в организме приводит к куда более тяжелым последствиям. Из-за общего обезвоживания, в том числе, страдает и кожа губ.
- Влияние экстремальных температур или резкие перепады температуры. Например, на губы очень негативно влияет как сильная жара, так и мороз. А еще, вашим губам точно не понравится, если в морозную погоду вы выйдете на улицу из жаркой квартиры.
- Воздействие вредных химических веществ, в том числе — и пищевых добавок. К примеру, соль может буквально «разъедать» кожу губ, в следствие чего на ней образуются язвы и могут возникать трещины.
- Аллергия. Кожа, а особенно — такая чувствительная, как на губах, подвержена воздействию аллергенов. Трещины в области губ — частое проявление такого негативного влияния.
- Механические повреждения. Ушибы, укусы, порезы и так далее — все это тоже является вполне конкретными поводами для образования трещин на губах.
Это — главные причины, которые чаще всего приводят к такой неприятной проблеме, как трещины губ. Постарайтесь избегать их! А если вам, все-таки, не удалось этого сделать, то поможет вам решить данную проблему следующая информация.
Треснула губа посередине — что делать
Зачастую, трещины проявляются именно на нижних губах. Это связано, по большому счету, с повышенными нагрузками на них. Они — более подвижны. Но, трещины на верхних губах — это тоже не исключение.
Что же следует делать в таких случаях:
— Дать своим губам максимум покоя, а именно: стараться не разговаривать, не кушать в ближайшее время и так далее, то есть, обездвижить их. Это необходимо для того, чтобы трещина не увеличивалась, а вы — не испытывали боли и дискомфорта;
— Применить вазелин или любой увлажняющий бальзам. Намазать область повреждения, но не саму трещину. Ее лучше оставить в полном покое. Делать так следует 3-6 раз в сутки, до оптимального увлажнения кожи губ и приобретения ею эластичности;
— Можно использовать, в качестве экстренных средств, сметану или свиной несоленый жир. Мягко втирать их кончиками пальцев. Они тоже не должны попадать непосредственно в рану;
— Альтернатива жиру или бальзаму для увлажнения, которая поможет быстрее заживить рану — оливковое или облепиховое масло. Все это используется одинаково, по одной схеме. Еще можно применять касторовое масло;
— Гель алоэ — прекрасное лечебно-косметическое средство. Но, если у вас дома растет алоэ, то это — еще лучше. Очень хорошо помогает при трещинах и шелушении;
— Розовые лепестки. Их следует замочить в молоке (количество — произвольное). Молоко должно быть теплым, но не горячим. После того, как они там покиснут 25-30 минут, следует тщательно их растереть, до получения однородной массы. Ее нужно наносить 3-4 раза в сутки, минут на 15. Между нанесениями розовой пасты, с целью мягкого увлажнения, можно применять глицерин, либо же — любое из перечисленных выше средств.
Не заживает треснутая губа — чем лечить, чем помазать
Если выше перечисленные меры не дают ожидаемого эффекта, а трещина не уменьшается, или даже увеличивается, кровоточит, болит, можно прибегнуть к более «радикальным» мерам. О них — ниже!
- Маска для губ, приготовленная на основе сливочного масла и вазелина. Необходимо взять небольшое количество этих продуктов. Соотношение — примерно 3 к 1 (масло/вазелин). Тщательно их смешать, пока не образуется однородная консистенция. Поставить в прохладное место на 20-30 минут, для застывания. Должно получиться вещество, напоминающее по консистенции гигиеническую помаду. Использовать такую маску можно как для профилактики сухости губ и трещин на них (2-3 раза в неделю перед сном, наносить легкими массажными движениями, дать впитаться), так и для лечения (каждый день, 1-2 раза в сутки, способ нанесения — такой же).
- Масло чайного дерева. Оно великолепно заживляет мелкие ранки и трещины, способствует устранению воспалительных процессов, обеззараживает. Купить его можно практически в любом аптечном пункте. Применять — просто: одну каплю масла мягкими плавными движениями нанести на поверхность губ, включая рану. Применять 1-2 раза в сутки, курс — около 1 недели.
- Крем.Если нет никакого специального средства, а домашнее приготовить тоже не получается, то возьмите хотя бы любой увлажняющий питательный крем. Нанося его на губы от одного до трех раз в сутки, можно если не избавиться от проблемы быстро, то хотя бы сгладить ее и ускорить выздоровление.
- Используйте капсулы с витаминами А и Е.Их можно принимать как вовнутрь, так и мазать их жидким содержимым губы, особенно — за 10-15 минут перед выходом на улицу.
- Глицерин плюс масло растительное (подсолнечное нерафинированное). Смешать их в примерном пропорциональном соотношении: 1:2. Использовать для профилактики (1 раз в сутки) и лечения (3-4 раза в сутки), втирая пальцами, легкими массажными их движениями, в течение 3-5 минут.
И нужно не забывать: если трещина не заживает долго, то следует обратиться к врачу. Это — первое.
Второе: проконсультируйтесь с терапевтом, дерматологом или фармацевтом в аптеке и, при необходимости, пропейте курс витаминно-минеральных добавок. А такая необходимость, скорее всего, у вас есть, если трещина не заживает долго.
И третье: попробуйте универсальное средство (общеукрепляющее, обеззараживающее, заживляющее). Речь идет об эхинацее. А точнее — о настойке, приготовленной на ее основе.
Она на сегодняшний день обрела довольно широкую популярность. Настойка эхинацеи продается в аптеках. Но, можно приготовить ее и в домашних условиях.
Как приготовить настойку из эхинацеи? Очень просто! Необходимо взять сухие растения, вместе со стеблями, листьями, обязательно — цветами. Измельчить их до необходимого «калибра». Уложить в литровую стеклянную банку таким образом, чтобы они занимали примерно ее треть.
Залить водкой или самогоном (крепостью примерно 40-45 градусов). Настоять в темном прохладном месте 10-11 суток. Не процеживать. Употреблять: ежедневно по 15-17 капель перед самым сном на голодный желудок (не кушать до употребления минимум 1 час). Курс составляет около 2-3 недель. Но, лучше подкорректировать его со своим врачом.
Трещина на губе — как лечить
Первый вопрос, который лучше будет задать: «А нужно ли ее лечить вообще?» Все зависит от разных факторов:
— периодичности появления трещин на губах, в том числе — и в уголках рта;
— дискомфорта, который вы испытываете от этого: морального, эстетического, физического и так далее. То есть, насколько эта трещинка вам мешает;
— ее масштабов, насколько долго она не заживает;
— признаков, которые могут указывать на подключение к процессу вторичной инфекции, или их отсутствия, прочих!
Так, к примеру, если рана затянулась у вас сама, и ушло на это от нескольких часов, до одних суток, то лучше не тревожить ее лишним вмешательством.
Если такие симптомы у вас проходят быстро, но проявляются — регулярно, то необходимо бы проконсультироваться с терапевтом и дерматологом, обследовавшись на предмет наличия недугов внутренних органов. А вот ежели рана на заживает долго и доставляет неудобства, боль, то лечить ее необходимо.
Можно сначала попытаться сделать это самостоятельно и, если ваши действия увенчаются успехом, взять эффективную методику на вооружение на будущее.
Если же лечение при помощи домашних средств или аптечных продуктов не помогает, то тогда консультация квалифицированного медика нужна однозначно.
Как и чем лечить трещины? Представляем вам подборку ТОП самых популярных и действенных препаратов, с краткой инструкцией по их применению!
- Мазь цинковая.Наносить 3-5 раз в сутки, до выздоровления. Обезболивает, обеззараживает, заживляет, оказывает противовоспалительное воздействие. Основные противопоказания: аллергия, гнойные субстанции в ранах.
- Мазь синтомициновая. Применять лучше по назначению врача. Оказывает противовоспалительное влияние, антисептическое, обезболивающее. Имеет много противопоказаний. Использовать после консультации фармацевта или доктора.
- Мазь (гель или паста, как вариант) солкосериловая. Использовать 1-2 раза в день, курс — 5-6 дней. После нанесения слегка увлажнить поверхность кожи губ водой. Улучшает местный обмен веществ и иммунную защиту, ускоряет заживление, обезболивает, уничтожает патогенную микрофлору. Основные противопоказания: местная аллергическая реакция.
- Мазь бепантен.Встречается и в форме крема. Применять: до 5 раз в сутки, до полного выздоровления. Считается одной из самых эффективных для лечения таких проблем, как трещины на губах. Дает быстрый положительный результат. Ускоряет регенерацию мягких тканей, улучшает метаболизм, устраняет воспаление. Практически не имеет противопоказаний.
Кроме выше перечисленных препаратов, обратите внимание и на Боро-плюс, масло облепиховое, Аевит.
Первые признаки старения, как правило, начинают появляться уже с 25 лет. Постепенно ухудшается цвет лица, беспокоят первые мелкие морщинки, отеки под глазами, кожа становится более сухой, менее эластичной и так далее. Отсчет времени у каждого свой. Однако порой мы сами приближаем почтенный возраст, абсолютно того не замечая. От каких привычек надо срочно отказаться? Рассказывает врач-косметолог Татьяна Саморукова.
Татьяна Саморукова
врач-косметолог 1 квалификационной категории
медицинского центра «БЛОССОМ КЛИНИК»
— Можно сказать, что обладательницам жирной, комбинированной, более плотной кожи повезло. Процесс старения в данном случае проходит медленнее, чем у женщин с сухой и очень сухой чувствительной кожей. А все из-за большего количества эластиновых волокон. И это генетика, подарок предков.
На внешний вид сильно влияют и другие факторы, например:
- образ жизни;
- количество стрессов;
- иммунитет;
- хронические заболевания;
- питание;
- экологическая обстановка;
- условия работы;
- климат (особенно количество солнечных дней).
Консультация с психологом уже через 4+ часа. -30% на первую сессию. «Зигмунд Онлайн».
Кстати, белорусам на погодные условия грех жаловаться. Солнце не слишком агрессивное, резкие перепады температур бывают редко, как и сильные порывистые ветра и так далее. Нежаркие температурные условия наших широт тоже помогают сохранить молодость. Хотя, конечно, минусы можно найти везде.
Человек, правда, в силах помочь своему организму. Но легко себе и навредить. Вот несколько привычек, которые незаметно приближают старение кожи.
1. Тереть глаза и часто прикасаться к лицу
— Лицо лучше вообще не трогать, а уж тереть не стоит тем более. Особенно это касается чувствительной зоны вокруг глаз. Так вы преждевременно растянете кожу и спровоцируете возникновение морщин и отеков.
Привычка подпирать подбородок или придерживать голову рукой, опираясь на любую из областей, приводит к естественному образованию «заломов» — тех же самых морщин, только более глубоких.
Не забывайте: мы живем в мегаполисе, а руки, уж простите, — самая грязная часть нашего тела. Зачем же переносить бактерии и грязь на лицо? Это тем более опасно, если есть микроповреждения кожи — прекрасная возможность для проникновения инфекции внутрь организма.
Кстати
— Вопреки расхожему мифу демодекоз (поражение кожи микроскопическим клещом) не заразен. Присутствие подкожного клеща — это нормальное явление, и до поры до времени он не представляет опасности, поскольку питается отработанными клетками. Проблемы начинаются при ухудшении иммунитета. Как только он снижается, вероятность увеличения количества подкожных клещей возрастает.
2. Спать лицом в подушку
— Идеальная поза для сна с точки зрения сохранения молодости кожи — на спине. Не зря гейши делали это именно так. Сон на боку или на животе ухудшает циркуляцию крови в «отлеженных» зонах и формирует морщины.
Конечно, контролировать тело в бессознательном состоянии невозможно. Но постарайтесь приучить себя хотя бы засыпать в правильном положении.
— Что не менее важно, так это режим и продолжительность ночного отдыха. Идеально, если у вас получается спать хотя бы 6 часов в сутки. Во время сна в организме происходит множество глубоких восстановительных процессов. Без должного отдыха сердечно-сосудистая, пищеварительная, дыхательная и нервная системы просто не смогут нормально работать. В организме все взаимосвязано. Если он будет уставшим, а в его работе начнутся сбои, все это моментально отразится на внешнем виде.
Ночью все благоприятные для кожи процессы замедляются, но становятся более глубокими. Именно поэтому косметологи так часто рекомендуют использовать питательные кремы ночью. Ведь кожа возьмет больше полезных компонентов, и они лучше усвоятся.
Сегодня нередко можно услышать, что морщин будет меньше, если спать на шелковых простынях. Не думаю, что это действительно работает. Скорее, обычный маркетинговый ход. А вот что действительно важно, так это своевременно менять постельное белье. По мере удлинения срока использования наволочек, пододеяльников и простынь они загрязняются отмершими клетками кожи, пылью и так далее. Все это особенно опасно для обладательниц чувствительной кожи, склонной к аллергии или акне.
Советую освежать свое спальное место раз в 5 дней (а если есть возможность, то даже и чаще) и при этом не забывайте хорошенько проутюживать все складочки постельного белья для дополнительной дезинфекции.
3. Ходить с маской на лице
— Это правило касается плотных, скажем так, «тяжелых» масок, которые быстро застывают (например, альгинатные, гипсовые или с содержанием глины), а также тканевые. Дело в том, что подобные составы и материалы нередко механически тянут кожу вниз, а это в свою очередь приводит к обвисанию кожи и к морщинам.
А вот на кремовые и гелевые маски это правило не распространяется. Конечно, будет лучше, если вы расслабите все мышцы лица и немного отдохнете во время процедуры, но в данном случае это не так принципиально.
4. Злоупотреблять сладким и фастфудом
— Вы слышали что-нибудь о процессе гликации? Так называется прорастание молекул сахара в каждой клетке человеческого организма. Как следствие — ухудшение качества кожи и ее цвета.
Чрезмерное количество углеводов нарушает обменные процессы. Вредная пища провоцирует аллергию и высыпания. Это доказанный факт. Придется научиться держать себя в руках.
Однако и чрезмерная изматывающая диета не добавляет женщине красоты. Особенно если при этом она пьет недостаточно воды. В таких случаях кожа становится более тонкой, обезвоженной, ухудшается тургор и эластичность, снижается насыщенность кислородом. Все процессы замедляются, поэтому, естественно, кожа быстрее стареет.
Но это не значит, что нельзя себя баловать. Положительные эмоции тоже обладают омолаживающим эффектом! Просто все должно быть в меру. Любите сладенькое — съешьте один кусочек шоколадки, а не плитку. Главное — выработать привычку.
5. Слишком много времени уделять гаджетам
— Мало того, что различные мониторы дают излучение, вряд ли полезное для человека, так они еще и заставляют нас принимать неудобное положение тела.
Постоянный наклон головы, напряжение в шейно-воротниковой зоне, монотонные движения, неудобное положение рук — все это самым ужасным образом сказывается на тонусе кожи. Из-за затруднения кровоснабжения она не получает достаточного количества кислорода и необходимых питательных веществ, женщина «зарабатывает» себе второй подбородок, лишние морщины, а заодно головокружение, головную боль и проблемы со спиной!
6. Накладывать тонну макияжа
— Когда ко мне приходят с какими-то кожными проблемами, особенно с акне, первое правило, которая я устанавливаю для пациентов: кожа обязательно должна отдыхать! Сегодня женщины впадают в настоящую зависимость от косметики. Даже подростки не выходят ну улицу без боевой раскраски! А между тем:
- Нельзя ежедневно наносить тональную основу на кожу лица, особенно на целых 12 часов!
- Нельзя наносить макияж, предварительно не очистив и не защитив кожу.
- Нельзя ложиться спать, не удалив макияж и не очистив лицо.
Если не соблюдать эти три «нельзя», кожа загрязняется, перестает дышать. Тональные основы и дополнительная косметика — это замечательная среда для размножения бактерий. Люди сами создают для них тепличные условия, а потом удивляются появлению угрей, покраснений и других неприятностей.
Многие девушки приходят в ужас, когда я говорю им, что на период лечения первое время им придется вообще отказаться от мейкапа. Это настоящее психологическое преодоление. Но зато когда появляется результат и постепенно дела улучшаются, пациентки открывают, что кожа выглядит еще свежее и красивее, когда на ней нет ни тона, ни пудры.
Если ну никак не получается забыть о косметике, хотя бы дома смывайте с себя лишнее и подарите лицу заслуженный «отпуск» на выходные! Кожа будет вам крайне благодарна.
7. Слишком долго быть на солнце
— О том, что много загорать вредно, знают уже все. Ультрафиолет активно способствует старению. И все же поскольку мы в солнышке ощущаем дефицит, с первыми же лучами все бегут греться, при этом забывая про защиту.
Я бы рекомендовала использовать крем с SPF-фильтрами даже зимой, особенно это правило касается девушек старше 25 лет. Сейчас очень многие фирмы предлагают уходовые серии, которые предполагают подобную защиту.
— Если в отпуск вы отправляетесь в жаркую солнечную страну, подбирайте средства с SPF 30-50. При повседневном уходе в нашем климате это могут быть кремы с SPF 15-25. Лучше всего, если вы обратитесь к косметологу, который правильно определит ваш тип кожи и подскажет, что выбрать именно вам.
Если не принимать во внимание этот совет, возможно не только появление лишних морщин, но и гиперпигментация. Думаю, что пигментные пятна мало кому кажутся красивыми.
8. Выбирать уходовые средства наугад
— Лишь в очень редких случаях девушкам удается самостоятельно правильно определить свой тип кожи. А ведь от этого зависит, какие именно средства для очищения, тонизирования и увлажнения вам нужны. Выскочил прыщик: «Наверное, у меня жирная кожа», — думает девушка и идет за очень агрессивными средствами для проблемной кожи, которые я в принципе мало кому рекомендовала бы применять. Как результат — сильное пересушивание, нарушение работы сальных желез, гиперсекреция, разрушение защитного барьера, снижение иммунитета и — парадокс! — кожа становится более жирной!
Еще одна частая ошибка — использовать увлажняющий крем в холодную ветреную погоду, от чего вода, содержащаяся в средстве, кристаллизуется и повреждает кожу.
9. Перебарщивать со скрабированием
— Девушки грешат этим постоянно. После глубокого очищения дополнительно мучают кожу агрессивными скрабами, причем чуть ли не каждый день!
Не используйте скраб чаще, чем раз в неделю. Кстати, желательно, чтобы он был мягким. Сегодня большинство специалистов отказываются от средств с косточками, крупными зернышками и переходят на силиконовые, кремовые текстуры, которые очень деликатно удаляют ороговевшие клетки.
Обязательно проконсультируйтесь по этому поводу с косметологом, если у вас:
- проблемная кожа;
- очень сухая кожа;
- кожа, склонная к аллергическим реакциям;
- купероз.
10. Редко заменять полотенца
— Для лица нужно отвести отдельное полотенце. Важно менять его как можно чаще, хотя бы раз в 2-3 дня. А лучше вообще использовать одноразовые бумажные полотенца, дабы исключить риск переноса нежелательных бактерий на лицо.
Важно также не тереть кожу. Несколько раз аккуратно прислоните полотенце к лицу. Лишняя вода быстро высохнет сама. Трение провоцирует нежелательные морщинки и повреждения (особенно это касается чувствительной кожи).
Откажитесь от перечисленных привычек и обязательно увидите заметные улучшения!
Читайте также:
Увлажняющий, питательный, восстанавливающий… Разбираемся, в чем различия кремов для лица
Как делать это правильно? Простые советы по демакияжу от косметолога
«Жиденькие», плохо растут, часто выпадают! Расспрашиваем специалиста о способах решения проблем с волосами
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Шелушение кожи: причины, диагностика, при каких заболеваниях возникает, способы лечения.
Определение
Шелушение кожи происходит в результате отмирания клеток (кератиноцитов) рогового слоя эпидермиса. В норме процесс отторжения ороговевшего эпителия происходит постоянно, однако чешуйки и их количество достаточно малы, чтобы быть заметными невооруженным глазом. При нарушении процессов ороговения и отмирания кератиноцитов количество чешуек значительно увеличивается, они могут ссыпаться с кожи мельчайшими частицами или сливаться, образуя крупные пластины.
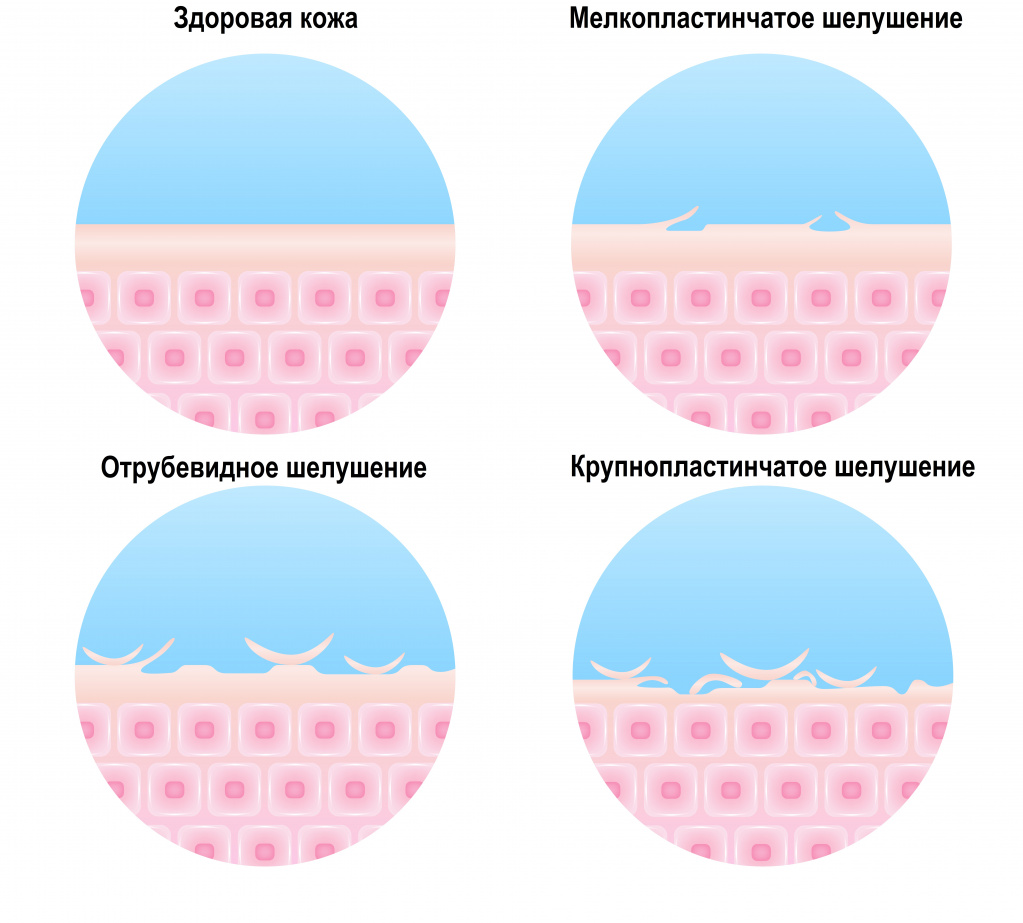
Кожа состоит из нескольких слоев, строение и роль каждого из них обеспечивают ей барьерную функцию.
Нарушение физиологических процессов в коже ведет к усилению процессов ороговения и появлению излишнего количества отмерших клеток.
Цвет шелушащихся чешуек может варьировать от серо-белого до темно-серого. При гиперфункции сальных желез чешуйки склеиваются в крупные и жирные на вид пластины. При гипофункции чешуйке напоминают мельчайшую пыль.
Локализация шелушения может зависеть от вызвавшего его заболевания. Повышенное шелушение обычно наблюдается на волосистой части головы, в складках кожи за ушами, между пальцами, на сгибательных и разгибательных поверхностях конечностей.
Возможные причины шелушения кожи
Шелушение кожи может наблюдаться при любом типе кожи, однако более всего ему подвержена сухая кожа. Потеря кожей влаги может быть обусловлена неправильным подбором косметических средств (особенно увлечением пилингами, а также спиртосодержащими очищающими лосьонами и тониками), длительным пребыванием на ветру, на солнце, сухимм воздухом в помещении, конституциональными особенностями и возрастными изменениями (недостатком женских половых гормонов).
Шелушение кожи возникает при дефиците витаминов (витамина А и группы В) и микроэлементов (например, железа).
При каких заболеваниях наблюдается шелушение кожи
Атопический дерматит. Это заболевание относится к числу распространенных аллергических патологий, вызываемых иммунными нарушениями. Оно проявляется зудом и высыпаниями на коже в виде розовых бляшек или пузырьков с их последующей пигментацией и шелушением. У маленьких детей наблюдается эритемато-сквамозная форма дерматита с покраснением кожи и шелушением, у детей 2–13 лет преобладает утолщение кожи со складками и шелушащимися бляшками, у подростков и взрослых – сухость и шелушение кожи преимущественно на лице и верхней части туловища.
Псориаз. Псориаз относится к числу аутоиммунных заболеваний. В его развитии играют значимую роль наследственная предрасположенность, иммунные, эндокринные нарушения, факторы внешней среды и состояние нервной системы человека. Заболевание могут провоцировать стрессы, инфекционные заболевания, травмы, прием лекарственных средств. Как правило, псориаз начинается с появления на коже розовых зудящих бляшек, которые, сливаясь, образуют пятна различных очертаний, покрытые серебристо-белыми чешуйками.
Бляшки локализуются в основном на волосистой части головы, разгибательной поверхности локтевых, коленных суставов, на пояснице.
При поскабливании высыпаний мелкие чешуйки придают бляшке вид жирного пятна, а после удаления чешуек поверхность бляшки может кровоточить. При экссудативном псориазе чешуйки под влиянием сочащегося содержимого бляшек формируют корочки и отторгаются с трудом. Возможна локализация высыпаний только на участках с более жирной кожей (на волосистой части головы, в носогубных и заушных складках, в области груди и между лопатками). У таких пациентов граница шелушения спускается ниже волосяного покрова на кожу лба. При обострении заболевания может развиться псориатическая эритродермия, когда процесс распространяется почти на весь кожный покров, приводя к отечности, покраснению и шелушению кожи.
Тяжелое течение псориаза сопровождается поражением суставов, вплоть до их деформации и ограничения подвижности.
Себорейный дерматит. Заболевание характеризуется избыточностью или недостаточностью функции сальных желез. При повышенном салоотделении роговой слой кожи утолщается, отмечается ее жирный блеск и шелушение. При недостаточной выработке сального секрета формируются мелкие чешуйки или крупные сухие пластинки, которые легко отделяются от кожи. Себорея поражает участки с большим количеством сальных желез (волосистую часть головы, лоб, носогубный треугольник, область ушных раковин). При себорее волосистой части головы волосы истончаются и выпадают.
Детские инфекционные заболевания (корь, скарлатина). Высыпания, которые появляются при кори, постепенно пигментируются, приобретая бурую окраску. Их поверхность покрывается мелкими чешуйками. При скарлатине кожа начинает шелушиться после исчезновения сыпи, лицо могут покрывать мелкие чешуйки, а на ладонях и стопах участки кожи могут отходить лоскутами.
Демодекоз. Заболевание вызывают клещи рода Demodex, которые в небольших количествах могут присутствовать и на здоровой коже. Они обнаруживаются в волосяных фолликулах и протоках сальных желез на лице и коже волосистой части головы, а также бровей и ресниц. По мере роста колонии клещей на коже образуются розоватые пятна вокруг волосяных фолликулов, покрытых мелкими или крупными чешуйками. Иногда формируются папулы (узелки) и пустулы, похожие на угревую сыпь. В запущенных случаях кожа утолщается и теряет эластичность. Шелушение, зуд, повышенная жирность кожи и выпадение волос служат характерными симптомами заболевания.
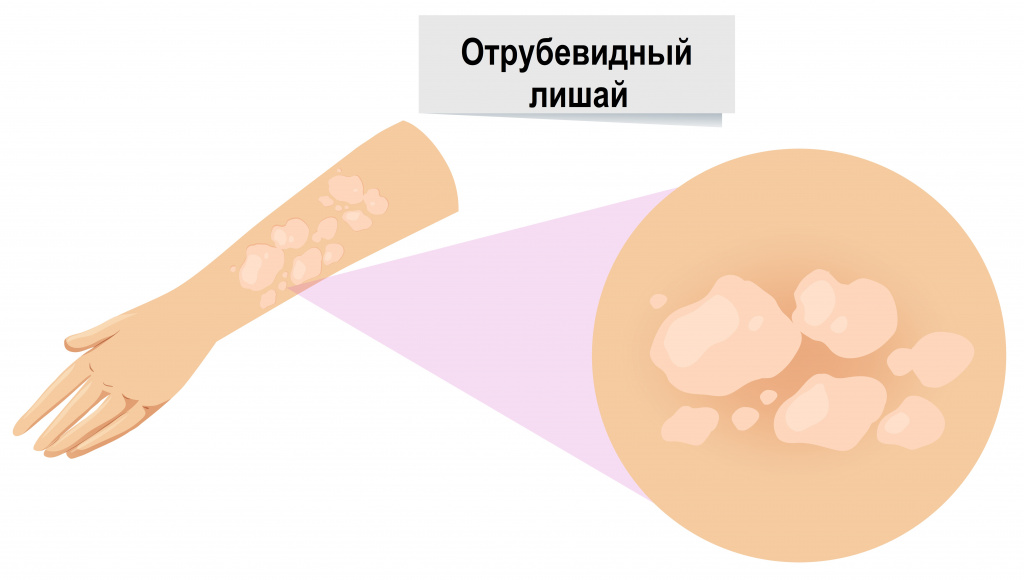
Отрубевидный лишай (разноцветный лишай). Этот вид кератомикоза вызывают дрожжеподобные грибы рода Pityrosporum, поражающие роговой слой эпидермиса.
Отрубевидный лишай не заразен, но выявлена генетическая предрасположенность к отрубевидному лишаю у лиц, находящихся в кровном родстве.
Чаще поражение отмечается в возрасте пубертата, поскольку интенсивное размножение грибов коррелирует с гиперфункцией сальных желез. Грибы формируют колонии в виде желтовато-бурых точек вокруг сальных желез. Сливаясь, колонии образуют розово-желтые пятна, которые постепенно становятся коричнево-желтыми. Поверхность пятен покрыта отрубевидными чешуйками, они легко соскабливаются, обнажая более светлые участки кожи.
Сифилис. Сифилитическая сыпь (папулезный сифилид), которая сопровождается шелушением кожи, чаще встречается при вторичном сифилисе. Желтовато- или синюшно-красные округлые папулы, слегка выступающие над поверхностью кожи, имеют плотную консистенцию и гладкую блестящую поверхность. Шелушение папул приводит к образованию ободка вокруг них.
Ихтиоз. Под этим названием объединяется группа заболеваний, характерной чертой которых является диффузное ороговение кожи по типу «рыбьей чешуи». Все варианты заболеваний (вульгарный, Х-сцепленный, пластинчатый ихтиоз, врожденная буллезная ихтиозиформная эритродермия) носят наследственную природу. Участки гиперкератоза и шелушения могут локализоваться на различных участках тела. Так, при вульгарном ихтиозе шелушение более выражено на разгибательных поверхностях конечностей, однако присутствует и на коже бедер, предплечий и ягодиц, а на ладонях и подошвах можно заметить глубокие складки. При Х-сцепленном ихтиозе кожа ладоней и лица не затронута гиперкератозом. Цвет чешуек варьируется от светло- до темно-коричневого. При пластинчатом ихтиозе шелушение захватывает все части тела.
К каким врачам обращаться при шелушении кожи
При появлении очагов шелушения у детей в первую очередь следует обратиться к
педиатру
, который может направить ребенка к дерматологу. Взрослым пациентам необходимо сразу посетить дерматолога и при необходимости – аллерголога-иммунолога.
Диагностика и обследования при шелушении кожи
Для диагностики заболевания, характеризующегося шелушением кожи, необходимо сделать ряд лабораторных исследований:
- клинический анализ крови;
Что делать при шелушении кожи
Большинство кожных заболеваний, сопровождающихся шелушением, требуют поддержания оптимального увлажнения и питания кожи с использованием витаминотерапии и лечебных косметических средств, которые назначает дерматолог.
Лечение при шелушении кожи
Шелушение кожи может быть симптомом очень многих заболеваний, поэтому лечение определяется врачом только после установления точного диагноза.
Источники:
- Клинические рекомендации «Экзема». Разраб.: Российское общество дерматовенерологов и косметологов. – 2021.
- Юсупова Л.А., Юнусова Е.И., Гараева З.Ш., Мавлютова Г.И., Бильдюк Е.В., Шакирова А.Н. Современные особенности клиники, диагностики и терапии больных экземой // Лечащий врач. № 6/2018. – С. 85-87.
- Псориаз: Федеральные клинические рекомендации по ведению больных псориазом. – Москва, 2015.
Виды ожогов
Термический (тепловой)
В повседневной жизни чаще всего получают ожоги женщины и маленькие дети. Прикосновения к горячему утюгу и раскаленной сковородке, ожог паром при приготовлении пищи – самые распространенные причины термического (теплового) ожога.
Солнечный
От чрезмерного воздействия ультрафиолетового излучения (УФ) может возникнуть солнечный ожог – болезненное покраснение, в некоторых случаях с образованием «пузырей» с последующим шелушением.
Химический
При попадании на кожу агрессивных химических веществ (щелочей, кислот, солей тяжелых металлов, едких жидкостей) образуется химический ожог.
Электроожог
Электроожог мягких тканей организма возникает при ударе электрическим током.
Термический ожог кожи
Термический ожог возникает в результате воздействия высокой температуры на кожу и нижележащие ткани. Как оказать первую помощь,и чем обрабатывают такие повреждения?
Подробнее

Степени поражения кожи и тканей
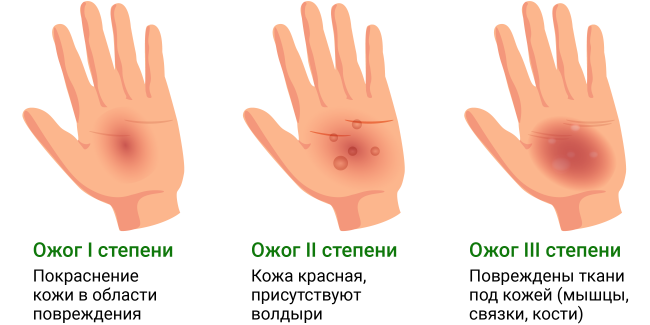
Вне зависимости от причины ожога определяют степени повреждения кожи.
Ожоги первой степени характеризуют болезненность, отёк и покраснение кожи.
При второй степени ожога к вышеперечисленным симптомам присоединяется образование пузырей или корочки.
Ожоги третьей и четвертой степени характеризуются повреждениями глубоких слоев кожи с появлением омертвевших тканей и струпа – сухой корочки. Такие серьёзные ожоги обязательно должны лечиться под врачебным контролем. Необходима хирургическая обработка ожогового очага с целью удаления омертвевших тканей, ушивания дефекта, может потребоваться пересадка кожного лоскута.
Первая помощь при ожогах
Сразу после контакта с травмирующим агентом необходимо оказать первую доврачебную медицинскую помощь. Тактика оказания помощи зависит от причины ожога.
При ожогах химическими веществами в первую очередь необходимо промыть ожоговую поверхность большим количеством проточной воды. Затем использовать слабощелочные или слабокислые растворы для нейтрализации химиката:
- При ожогах кислотой наносят 2-3% раствор гидрокарбоната натрия (пищевой соды).
- При ожогах щёлочью -2-5% раствор уксусной или лимонной кислот.
Нужно прекратить тепловое воздействие на кожу
Охладить кожу холодной водой, льдом
Наложить повязку
Чем лечат ожоги
Необходимость обращения за медицинской помощью будет зависеть от степени тяжести ожога, площади повреждения кожи. Большинство ожогов люди получают в быту. Как правило, это термические и солнечные ожоги 1-2 степеней.
В домашней аптечке для лечения таких повреждений кожи должны быть успокаивающие и регенерирующие мази и кремы. При активной воспалительной реакции, но при условии отсутствия нагноения, могут понадобиться наружные противовоспалительные гормональные препараты.
При формировании пузырей увеличивается риск нагноения ожоговой поверхности, поэтому необходимо использовать наружные антисептические средства.
Подсушивающие растворы и мази, например содержащие танин или экстракт коры дуба, и влажно-высыхающие повязки уменьшают выделение излишней влаги (мокнутие) кожи и способствуют ссыханию выделившегося экссудата в корочку. Для скорейшего восстановления верхнего слоя кожи назначают препараты, ускоряющие заживление.
При солнечном ожоге показан прием противоаллергических препаратов внутрь1.
При нарушении целостности кожи необходимо провести антисептическую обработку.
Обработка ожогов
Открытые раневые поверхности подлежат обязательной антисептической обработке. Важнейшая задача – предупредить риски инфекционных осложнений. Для этого необходимо:
Промыть повреждение
Промыть рану можно раствором фурацилина, хлоргексидина.
Обеззаразить рану
После промывания на свежую ожоговую поверхность лучше использовать дезинфицирующие препараты, не вызывающие дополнительных болевых ощущений. Например, раствор Бетадин®. В отличие от традиционных спиртосодержащих растворов (зелёнка, обычный йод, фукорцин), повидон-йод не вызывает дискомфорта – жжения и сухости. Это делает раствор комфортным в использовании даже на ожоговых поверхностях.
Препараты Бетадин® – существуют в различных лекарственных формах (раствор, мазь). Данные формы лекарственного вещества можно отнести к современным антисептикам, содержащих повидон-йод. Комплекс йода и повидона позволил не использовать спирт в формуле данного лекарства. Отсутствие местного раздражающего действия даёт возможность использовать Бетадин® как у взрослых, так и детей при лечении и обработке даже свежих ожогов. При наружном использовании повидон-йод почти не всасывается в кровоток и обладает широким спектром действия в отношении множества опасных микроорганизмов, включая бактерии, грибки, одноклеточные простейшие микроорганизмы и вирус герпеса2,14.
Наложить повязку с лечебной мазью
Как выбрать мазь от ожогов
С медицинской точки зрения, ожоги – это раны. Поэтому подход к лечению ожогов и ран одинаковый. Выбор препарата будет зависеть от степени повреждения обожженного участка.
Мази от ожогов в воспалительной фазе
Первая фаза (воспалительная) заканчивается к концу первой недели. На протяжении всего этого времени формируется защитная корочка, но риск заражения раны болезнетворными микроорганизмами остается. Поэтому при проведении перевязок рекомендуется продолжать обработку антисептическими препаратами.
Мазь на основе повидон-йода (Бетадин®)
На ряду с раствором Бетадин® используют мазьБетадин®, которая показана для обработки и лечения ран и ссадин4. Мазь на основе повидон-йода (Бетадин®) используют во время перевязки. Аккуратно без втирания средство распределяют 2-3 раза в день по всей площади ожоговой поверхности, затем бинтуют. Повидон-йод обеззараживает, а макрогол, входящий в состав мази, «вытягивает» гной из раны, в которой появилась инфекция. Например, при лечении инфицированных ран под салфетками, пропитанными раствором или мазью Бетадин®, в течение первых 5-7 суток уменьшается отёк и количество гнойного отделяемого, отмечается уменьшение боли3. Мазь и раствор Бетадин® разрешены к использованию у взрослых и детей с месяца жизни2,4.
Инструкция
Где купить Бетадин® мазь?
Как действует повидон-йод смотрите в коротком видео профессора, доктора медицинских наук, Ших Евгении Валерьевны
Меры предосторожности при использовании повидон-йода (Бетадин®)
Необходимо избегать попадания средств с повидон-йодом в глаза! При возникновении зуда или покраснения кожи использование данных антисептиков необходимо прекратить.
Учитывая, что это йодсодержащий препарат, в случае наличия заболеваний щитовидной железы перед применением необходимо проконсультироваться с врачом.
Мазь с сульфадиазином серебра
Мазь на основе сульфадиазина серебра обладает противомикробным действием, которое основано на повреждении клеточных мембран бактерий7. Применяют ее для лечения инфицированных ожоговых ран, пересаженных участков кожи, а также для предупреждения присоединения инфекции на поврежденный участок кожи. Наносят мазь 1-2 раза в день не дольше 3 недель12.
Несмотря на то что к концу первой и началу второй фазы заживления начинает формироваться защитная корочка, остается вероятность инфицирования. Поэтому ркомендовано проводить антисептическую обработку до момента формирования полноценной корочки.
Мази и кремы от ожогов в фазе регенерации
Во вторую фазу заживления, фазу регенерации, со дна раны к поверхности начинает расти соединительная ткань и прорастают новые сосуды. Поэтому для ускорения заживления наряду с антисептическими средствами можно использовать заживляющие мази.
Мази на основе пантотеновой кислоты
Мази на основе пантотеновой кислоты и ее производных — это средства, оказывающие восстанавливающее действие, обладают некоторой противовоспалительной активностью5. Подходят для лечения небольших царапин, ссадин, легких ожогов5. Мази наносят на кожу 2-4 раза в день5, курс применения подбирается индивидуально.
Кремы на основе водного экстракта пшеницы
Средства активизируют восстановления тканей6. Данные средства активизируют восстановительные процессы в тканях, показаны для заживления ссадин, ожогов II-III степени, плохо заживающих ран. Марлевые повязки или крем наносят на раневую поверхность 1-2 р/день6. Курс подбирается индивидуально.
Крем на основе соли лантана
Крем обладает обезболивающим, регенерирующим, ранозаживляющим эффектом. Также оказывает бактерицидное действие – вызывает гибель болезнетворных микроорганизмов. Данные средства показаны при различных повреждениях кожи, в том числе при ожогах9. Наносят на поврежденные участки, давая впитаться лекарственному средству. Курс применения – до полного заживления раны7.
Препараты с комбинацией аминитрозол + метилурацил + облепиховое масло
Оказывают антибактериальное действие и восстанавливают поврежденные ткани. Показаны для лечения ожогов II-III степени8. Наносят на пораженный участок слоем в 1-см толщиной 1-2 раза в день, курс применения подбирается индивидуально лечащим врачом8.
Для ускорения заживления и восстановления верхнего слоя кожи специалисты назначают витамины, гомеопатические препараты, проводят системную терапию для улучшения кровообращения и питания тканей.
Мази, кремы и гели в фазе созревания рубцовой ткани
В зависимости от тяжести ожога могут остаться рубцовые изменения. Созревание рубцовой ткани происходит в третью фазу заживления ран.
Стадия созревания длится до трёх месяцев. Рубец уплощается и бледнеет. На этом этапе лечения кожи могут быть назначены средства от рубцов.
Гели и кремы на основе силикона
Кремы и гели с силиконом создают условия для нормального синтеза коллагена, что предупреждает разрастание рубцовой ткани и улучшает внешний вид существующих рубцов. Наносят 2 раза в день на зажившую кожу курсом до 3 месяцев9.
Крем с гиалуронидазой
Наружные лекарственные средства, содержащие фермент гиалуронидазу, уменьшают высоту рубца, снижают интенсивность окраски и увеличивают эластичность кожных покровов поврежденного участка. Крем наносят на рубцы 2 раза в день курсом на 1-1,5 месяца10.
Перед применением любого крема для лечения ожогов необходимо обязательно проконсультироваться с лечащим врачом.
Часто задаваемые вопросы
Можно ли мочить ожоговую поверхность в период лечения?
В период заживления ожогов III-IV степени тяжести желательно ограничить водные процедуры. Во-первых, для профилактики инфицирования ожоговой поверхности. А во-вторых, вода будет размягчать защитную корочку, что будет способствовать ее преждевременному отхождению и затягиванию длительности заживления.
Как долго заживают ожоги?
На длительность заживления будет влиять тяжесть ожога и площадь повреждения кожи и мягких тканей.
При первой степени ожога кожа восстановится в срок от 3-5 дней. При второй степени – заживление может затянуться до 14 дней, на месте повреждения возможно временное нарушение пигментации: появление светлых или темных пятен как ответной реакции на повреждение кожи. При ожогах IV степени прогноз дать сложно, так как омертвение тканей обширное и глубокое.
Ошибки, которые нельзя допускать при лечении ожогов:
- Для оказания первой помощи не используют растительные и минеральные масла, спирт или спиртосодержащие препараты.
- Лекарственные кремы, мази, растворы можно использовать лишь в том случае, если в инструкции к средству указано, что их разрешено использовать на ожоговые поверхности.
- На незажившую рану не наносить декоративную косметику.
- Корочки не размачивать в ванной, бане, бассейне. С раневой поверхности корочка должна сойти сама. Преждевременное отторжение корочки затягивает время заживления, способствует инфицированию ранки и формированию грубой рубцовой ткани.
- Самостоятельно не отрывать прилипшую к коже одежду.
- Самостоятельно не прокалывать пузыри.
Мошкова Елена Михайловна
Врач-дерматовенеролог, заведующая КДО по оказанию платных услуг СПб ГБУЗ «Городской кожно-венерологический диспансер» г.Санкт-Петербург

Читать по теме

Раствор йода
Какие бывают йодные растворы, и для чего их применяют?
Подробнее
Раны с инфекцией
Далеко не все ссадины и порезы заживают быстро и без осложнений. Как лечить инфицированные раны?
Подробнее

Термический ожог кожи
Термический ожог возникает в результате воздействия высокой температуры на кожу и нижележащие ткани. Как оказать первую помощь,и чем обрабатывают такие повреждения?
Подробнее
Список литературы
- Бутова Ю.С., Скрипкин Ю.К., Иванов О.Л. Национальное руководство по дерматовенерологии// ГЭОТАР-Медиа, Москва 2013. под редакцией проф., акад. РАМН.
- Инструкция по применению Бетадин, раствор, РУ П№015282/03.
- Михальский В. В., Богданов А. Е., Жилина С. В., Привиденцев А. И., Аникин А. И., Ульянина А. А.. Применение препарата Бетадин® в лечении инфицированных ран// РМЖ №29 от 23.12.2010.
- Инструкция по применению Бетадин® , мазь, РУ П№015282/02.
- Инструкция по медицинскому применению Д-пантенол® РЛС.
- Инструкция по медицинскому применению Эплан® РЛС.
- Инструкция по медицинскому применению Эплан® РЛС.
- Инструкция по медицинскому применению Гипозоль® РЛС.
- Инструкция по медицинскому применению Контрактубекс® РЛС.
- Инструкция по медицинскому применению Контрактубекс® РЛС.
- Инструкция по медицинскому применению Имофераза® крем, РЛС.
- Справочник лекарственных средств Видаль.
- Тихомиров А.Л., Казенашев В.В., Юдина Т.А. Эффективный антисептик в современной гинекологии// РМЖ Мать и дитя №15 от 23.09.2016 стр. 993-996.
- Тихомиров А.Л., Казенашев В.В., Юдина Т.А. Эффективный антисептик в современной гинекологии// РМЖ Мать и дитя №15 от 23.09.2016 стр. 993-996.
22.06.2020
Сегодня мы познакомим вас с признаками сахарного диабета. Это важная информация, ведь сахарный диабет — серьезное и тяжелое заболевание, ранняя диагностика которого позволит избежать страшных осложнений, среди которых: инсульт и ишемическая болезнь сердца.
Если вы обнаружили у себя несколько из перечисленных признаков — это повод незамедлительно обратиться к врачу.
Частые позывы к мочеиспусканию могут быть связаны с сахарным диабетом, так как из-за повышенного содержания глюкозы в крови возникает повышенная нагрузка на почки.
Второй признак вытекает из первого. Частые мочеиспускания обезвоживают организм, поэтому он испытывает постоянную жажду. Если чувство голода не покидает вас даже после приема пищи — это серьезный сигнал. При наличие излишков глюкозы в крови организм запускает повышенную выработку инсулина, благодаря чему уровень глюкозы после еды падает, а вам хочется снова поесть, особенно выпечки и сладостей.
Ещё один признак — сухость во рту, который наблюдается в результате всего того же обезвоживания организма.
Идем дальше — головная боль. Реакцией организма на скачки уровня глюкозы станет головная боль, так как возникает дополнительная нагрузка на кровеносные сосуды мозга.
Двоение в глазах также может стать признаком сахарного диабета, ведь глюкоза накапливается в хрусталике глазного яблока, что сопровождается нечетким зрением или двоением в глазах.
Повышенный сахар в крови создает отличные условия для размножения грибков, поэтому молочница и грибок на ногах могут стать признаками диабета.
Если повреждение кожи в виде синяков, порезов, царапин очень долго заживают и не проходят, то это может говорить о том, что сосуды сужены и кровь с кислородом не могут в достаточном объеме достигнуть пораженный участок для заживления.
Судороги, слабость, ночная боль в мышцах, нарушение координации — признаки диабетической невропатии, которые требуют безотлагательного обращения к врачу.
Поскольку при сахарном диабете повреждаются кровеносные сосуды и страдает нервная система, в большом количестве случаев это вызывает эректильную дисфункцию мужчин и неприятные ощущения при половом акте у женщин из-за повреждений слизистой стенок влагалища.
Неожиданное снижение веса у больных сахарным диабетом происходит по причине выведения большого количества жидкости из организма, а тело получает энергию за счет сжигания подкожного жира и мышечной массы, поскольку глюкозу из крови уже получать не может.
Обнаруженные черные пятна на теле, шее, локтях, под коленным суставом, под мышками — результат активного размножения клеток из-за высокого уровня инсулина в организме.
Специфический признак диабета — сладкий фруктовый запах изо рта. Наличие даже одного этого признака — повод сходить к врачу.
Люди, страдающие сахарным диабетом, испытывают одышку при даже небольших физических нагрузках.
Повышенное давление — также один из спутников сахарного диабета.
Постоянное состояние усталости у диабетиков — следствие того, что клетки не получают глюкозу и не могут выработать энергию, ведь когда мы принимаем пищу с помощью инсулина, она преобразуется в глюкозу, а инсулина из-за болезни стало мало либо организм приобрел устойчивость к нему.
Глюкоза — это топливо для головного мозга в том числе. Частые и необъяснимые перепады настроения могут быть обусловлены излишком либо недостатком глюкозы. Если вы обнаружили у себя такой тревожный симптом, нужно сдать анализы на уровень глюкозы в крови.
Сахарный диабет — достаточно часто встречающееся заболевание, и чем ранее оно будет выявлено, тем ниже риск возникновения осложнений и перехода диабета в более тяжелую форму.
Поэтому каждый должен знать все эти признаки наличия сахарного диабета и иметь их на вооружении.
Шелушение кожи лица: почему шелушится, что делать, чтобы избавиться от проблемы — причины и лечение
Мороз, сухой воздух, смена косметики или хлорированная вода, а также изменение рациона и авитаминоз – все это может вызвать проблемы с эпидермисом. Вы ощущаете дискомфорт, зуд, в зеркале видите покраснения, наружные покровы становятся грубыми, неприятными на ощупь. С шелушащейся кожей на лице сталкивался любой из нас. Она представляет собой как медицинскую, так и эстетическую, и психологическую проблему. Именно поэтому ее нельзя оставлять без внимания, рекомендуем при появлении первых признаков ухудшения обратиться к специалисту. Он оценит масштаб нарушений, назначит оптимальное лечение или просто порекомендует нужные именно в вашем случае кремы и мази.
28 декабря 2021
Она состоит из трех слоев. Самый верхний – эпидермис, именно его в основном касается наш повседневный уход. Он несет наибольшую нагрузку, так как это первый рубеж защиты от негативных факторов внешней среды.
Глубже идет дерма. Именно в нем расположены фибробласты, важнейшие клетки, синтезирующие коллаген и эластин, структурные белки, поддерживающие упругость и предотвращающие образование морщин. Те ухаживающие средства, которые мы используем, не проникают в этот слой, на него воздействуют инъекционные техники. Далее идет подкожная жировая клетчатка, а также соединительная ткань, в которой находятся сосуды и нервы.
Если возникает подобная проблема, то первое, что надо установить – насколько она серьезна, и до какого слоя дошли изменения. Если она касается только эпидермиса, то нужно подбирать подходящий уход, который соответствует типу кожных покровов, сезону и не вызывает аллергии. В некоторых случаях может понадобиться комплексное воздействие, которое дойдет до дермы. Отдельный разговор о генетических или приобретенных заболеваниях, справиться с которыми можно за счет приема специальных препаратов и применения наружных средств.
Факторов, влияющих на состояние кожных покровов, существует много. Перечислим основные:
- воздействие внешней среды: солнце, перепады температуры, загрязненный воздух и так далее;
- неправильно подобранные средства ухода;
- умывание водой слишком высокой температуры или водопроводной;
- несбалансированное питание, недостаток витаминов;
- прием лекарственных препаратов;
- аллергия;
- инфекционные заболевания и так далее.
Главная из них – это недостаток влаги в роговом слое. Он является следствием снижения барьерной функции из-за нарушения структуры липидов. В защитных слоях между клетками возникают щели, поэтому вода не удерживается.
Этому процессу могут сопутствовать нарушения сало- и потоотделения, дефицит аминокислот в эпителиоцитах, что в итоге приводит к дегидратации. Для выяснения более глубоких и индивидуальных причин, делаются анализы и необходимые обследования.
Уменьшение содержания воды ниже физиологической нормы вызывает различные изменения метаболизма. Они могут принимать разный характер, быть высокой или низкой степени выраженности, и эту ситуацию нельзя оставлять без внимания. Изменение состояния эпидермиса – это явное проявление дегидратации, а ведь могут происходить и другие нарушения. Но в первую очередь мы обращаем внимание на видимые глазу перемены внешнего вида.
Шелушение кожи лица, его причины и лечение – долгий процесс, хотя порой отправная точка недуга может быть самой простой. Например, общая потеря влаги организмом, которое приводит к изменению водного баланса всех тканей. Это состояние имеет свои особенности:
- Человек ощущает не просто сухость, а стянутость.
- При обезвоживании нарушение структуры эпидермиса может быть выражено неявно, однако неровности хорошо заметны, когда наносится декоративная косметика.
- Мимические морщины на дегидратированной поверхности легко разглаживаются после нанесения увлажняющего крема.
Обладательницы данного типа в поисках оптимальных средств делают выбор в пользу тех, что содержат спирт или подсушивающие компоненты. Это приводит к гидро-липидному дисбалансу, а значит, вызывает ухудшение состояния наружных покровов. Когда в комплексе с такими составами используются абразивные пилинги, то можно травмировать эпидермис, и тогда уже придется искать ответ на другой вопрос: что делать, если шелушится кожа лица.
Добиться снижения выработки себума – не значит решить проблему. Важно, чтобы в работе желез был баланс, гармония. Ведь без липидов поддерживать гидратацию нельзя, тем более что сухая поверхность легче травмируется.
Такой эпидермис иначе называют реактивным или сверхреактивным. Из наименования понятно, что на все существующие раздражители он отвечает более явно, а значит, с последствиями негативного воздействия среды или аллергенов приходится бороться дольше и использовать индивидуально подобранные средства.
Врожденные особенности и природная расположенность могут быть главной причиной того, от чего шелушится кожа на лице.
Реактивный эпидермис делится на группы:
- с низкой барьерной функцией, легко теряющий влагу;
- воспалительного типа;
- нейрочувствительный.
Важно помнить, что подобная особенность может быть следствием агрессивного воздействия, например, солнечного ожога. Именно поэтому защитными рекомендациями пренебрегать нельзя.
Шелушение кожи при низких температурах также называют «аллергией на холод». Однако в подавляющем большинстве случаев это вряд ли корректно. Часто мы отмечаем изменения из-за того, что перед выходом на улицу используем увлажняющую косметику или декоративные средства с содержанием воды. Частички влаги при низкой температуре превращаются в кристаллы льды и травмируют эпидермис.
Почему после умывания шелушится кожа на лице у женщин, мужчин, детей, и чем её лечить в таком случае? Ведь, казалось бы, такие процедуры должны насыщать ее влагой, однако эффект часто получается обратный. Все дело в избыточном очищении:
- Если перед умыванием вы используете спиртосодержащие средства, то они могут пересушить эпидермис, и для восстановления баланса простого умывания будет недостаточно.
- Агрессивное мыло с неправильно подобранным pH нарушает целостность липидного барьера.
- Травмирование скрабами и эксфолиантами, которые используются для домашнего очищения, в итоге вызывает дискомфорт и стянутость.
Неправильно подобранные, излишне активные абразивные составы могут стать причиной шелушения. Небольшое ухудшение состояния после эксфолиации – это в пределах нормы. Однако сильная и стойкая сухость – это знак того, что они делаются неправильно. После манипуляции рекомендуется наносить на лицо:
- жирный крем;
- Пантенол;
- термальную воду.
Если сильно шелушится кожа лица, причина может быть в:
- использовании неправильно подобранных грубых очищающих средств;
- УФ-лучах: солнечное излучение проникает до глубоких слоев дермы, в том числе разрушает волокна коллагена и эластина;
- пересушенном, перегретом воздухе в помещениях, который вызывает обезвоживание и наружных покровов, и слизистых оболочек.
Ошибки при выборе make-up, а также кремов, сывороток и лосьонов, становятся распространенной причиной появления сухости. В частности, надо помнить, что злоупотребление средствами, содержащими минеральные частицы, в том числе пудрой, румянами и тенями, может негативно сказываться на рельефе. Такой макияж обладает свойством впитывать влагу и в итоге приводить к обезвоживанию, не изнутри, как в большинстве случаев, а снаружи.
Эта деликатная область отличается высокой чувствительностью. Она нуждается в самом пристальном уходе, потому что очень тонкая, а под ней нет жировой клетчатки. Именно поэтому, чтобы избежать шелушения, надо использовать средства, предназначенные для ухода за этой конкретной областью. Они содержат активные компоненты в высокой концентрации.
Если встают вопросы о том, как убрать шелушение кожи на лице и чем её лечить, то врач обязательно выяснит, нет ли у вас аллергических реакций. Вполне возможно, что изменение состояния связано с аллергией на продукты, пыльцу, пыль или на состав ухаживающей косметики. Считается, что контактный дерматит – это одна из основных причин ухудшения состояния. Надо помнить, что ответ организма может быть замедленным, но не всегда можно напрямую связать проявление проблемы с соприкосновением с определенным веществом.
В ходе обследования дерматолог должен точно сказать, какое именно заболевание у пациента, ведь это может быть простой контактный, себорейный или атопический дерматит.
Предварительно надо сделать исследования:
- сбор анамнеза для выявления наследственных факторов (многие проблемы имеют генетическую основу) и особенностей текущего ухода;
- визуальный осмотр;
- дифференциальная диагностика для исключения заболеваний внутренних органов и систем, которые приводят к изменениям эпидермиса;
- кожно-аллергические пробы для установления наличия специфических реакций;
- бакпосев;
- соскобы и так далее.
На основе результатов получается клиническая картина, которой пользуется врач.
Покраснение и сухость у ребенка чаще всего называют данным термином. Как правило, это общее обозначение склонности малыша к заболеваниям или выраженным реакциям на продукты или средства ухода.
В большинстве случаев – это аналог аллергического атопического дерматита у взрослого. Первоначально он возникает из-за погрешностей в питании матери, которые отражаются на составе грудного молока.
Когда родители спрашивают, почему шелушится кожа на лице, чем её лечить и как избавиться от сухости на теле, лечение прописывает педиатр, а после обследования выявит причину шелушения. Рекомендации будут касаться не только специальной косметики, но и поведения и питания мамы. В частности, придется исключить те блюда, которые вызывают реакцию и у взрослых, прописаны средства для купания без красителей, консервантов и отдушек. Младенцу может быть рекомендован прием сорбента в той форме, которую можно давать грудным. Он быстро выводит аллергены из организма и позволяет проанализировать, после употребления какого продукта у малыша появились покраснения.
Это хроническое заболевание, которое доставляет пациентам большой дискомфорт в период обострений. Как правило, проявляется у людей с отягощенной наследственностью, однако соблюдение ряда правил позволяет избежать его ярких проявлений.
К факторам, провоцирующим патологию, относятся:
- Длительное негативное воздействие окружающей среды, в том числе солнца, мороза и так далее.
- Использование грубых скрабов и травмирующей косметики.
- Умывание с обычным мылом.
- Применение красок для волос, которые вызывают раздражение на голове.
- Аллергические реакции.
- Употребление острой, соленой, жирной пищи, а также алкоголя.
Что делать, чтобы не шелушилась кожа при псориазе, рекомендует врач. Программа лечения включает применение гормональных препаратов, которые нельзя приобретать самостоятельно. Также терапия должна предусматривать кератолитики и смягчающие, противовоспалительные средства.
К наиболее важным для кожи витаминам относятся:
- В1 – снимает зуд и участвует в обмене белков, липидов, отвечает за синтез элементов соединительной ткани.
- В2 – улучшает питание, входит в состав ферментов дыхания, стимулирует регенерацию.
- В5 – компонент окислительно-восстановительных процессов.
- Пантотеновая кислота – оказывает защитное действие, снимает воспаления.
- В6 – его дефицит может быть одной из основных причин шелушения кожи на лице, назначается при различных дерматозах.
- Фолиевая кислота – показана при гиперкератозах, больным псориазом, снимает зуд.
- Никотиновая – нужна в процессах репарации (в период резкого обострения аллергических реакций не назначается).
- В12 – средство при фотодерматозах, нейродермитах и так далее.
- Н (биотин) – его дефицит сопровождается сухостью кожи и также возникновением чешуек.
Грибковые поражения встречаются сегодня достаточно регулярно, в том числе из-за ослабления соблюдения санитарно-гигиенических норм. При этих заболеваниях «шелушки» имеют вид мелких очагов, также появляются чешуйки в волосах. Пятна могут быть розового или красного цвета, в их центре эпидермис высыхает. Небольшие участки поражения по мере прогрессирования сливаются, доставляя серьезный дискомфорт. Иногда поражаются волосы, которые становятся тонкими и ломкими. Чаще всего заражение происходит от животных.
Это заболевание также называют экзема – частая причина появления раздражений на лице. Хронический недуг характеризуется воспалениями, незначительным зудом и начинает шелушится кожа на щеках. Он распространен и среди взрослых, и среди детей, в том числе иногда им страдают новорожденные.
К причинам заболевания относятся:
- снижение иммунитета;
- наследственность;
- изменение гормонального фона;
- стресс.
Как правило, участки наибольшего поражения находятся в области бровей, на переносице и в носогубных складках. Что поможет от шелушения кожи на лице, должен определить врач.
При этом диагнозе нарушается процесс ороговения. Заболевание носит наследственный характер, на поверхности при этом возникают чешуйки (отсюда и название). Некоторые участки утолщаются, а на других, напротив, эпидермис становится очень тонким. А неправильное усвоение витамина А вызывает скопление кератина и затвердение. При тяжелом протекании появляются области воспаления и пузыри, а нарушение защитного барьера делает наружные покровы очень уязвимыми перед инфекциями.
У пациентов с шелушащейся дермой могут быть и другие нарушения. Возможно, у них сбита терморегуляция, замедлен метаболизм, повышена активность ферментов, участвующих в окислительных реакциях. Это приводит к нарушениям в работе эндокринной системы.
Лечения на данный момент не существует, так как источник – генетические мутации. Однако надо соблюдать правила ухода: необходимо постоянное увлажнение эпидермиса, проведение кератолитической терапии, дозированное ультрафиолетовое облучение.
Многие пытаются решить проблему домашними средствами, рецептами, использовать кремы, которые покупают в обычном магазине. Однако описания и рекомендаций на этикетке часто недостаточно – в зависимости от глубинных процессов в организме, может потребоваться квалифицированная помощь врача-дерматолога, аллерголога или косметолога.
Как показывает практика, примерно 85% пациентов обращаются с таким вопросом. Для того чтобы эффективно справиться с дискомфортом, оптимально подходит сочетание противовоспалительных и отшелушивающих средств. Также в последнее время растет роль стероидов в терапии. А при наличии сопутствующих заболеваний, влияющих на состояние эпидермиса, врачи нескольких специальностей должны работать в тесном взаимодействии.
Известно, что здоровье и красоту гарантирует грамотный трехступенчатый уход, который включает:
- очищение;
- тонизирование;
- увлажнение.
На каждом этапе надо использовать соответствующую косметику, это лучшее сочетание, отвечающее на вопрос, что делать, если кожа на лице постоянно шелушится.
В терапии сегодня все шире применяются средства, изготовленные на основе экстракта плаценты. Один из них – японский плацентарный препарат «Лаеннек». Являясь гепатопротектором и иммуномодулятором, он влияет на состоянии защитных механизмов организма, а значит, снижает выраженность аллергий. В его состав входят:
- Цитокины и пептиды, провоцирующие иммунологическую реакцию.
- Более 36 факторов клеточного роста.
- 18 аминокислот, в том числе незаменимые, для предотвращения нежелательного окисления клеток и предупреждения действия свободных радикалов.
- Около 100 защитных ферментов и 40 жизненно-необходимых минералов.
- Витамины B1, B2, B6, B12, C, D, E.
- Гиалуроновая кислота для оптимизации водного баланса и удержания влаги.
Уже накоплен опыт успешного применения препарата при лечении атопического дерматита. Цитокины, входящие в состав «Лаеннека», активизируют метаболизм клеток и предотвращают развитие фиброза.
Важный этап, без которого поддержание здоровья невозможно. Своевременное удаление мертвых клеток, избытков кожного сала, косметики, частичек грязи, открытие пор нормализуют дыхание и обновление эпидермиса. Перечислим основные шаги, что делать, когда шелушится кожа на лице:
- Умывайтесь теплой водой.
- Используйте мягкие средства, подобранные в соответствии с типом кожи.
- Удаляйте макияж с глаз специальным молочком, предназначенным для заботы о деликатных и нежных зонах.
- Промокайте, а не вытирайте лицо.
- Используйте липидовосстанавливающие препараты и составы с гиалуроновой кислотой.
Пилинг делайте только у косметолога, который подберет компоненты именно под индивидуальную чувствительность. Самостоятельной использование кислот может стать триггером для появления новых «шелушек».
Это одно из основных средств ухода за шелушащейся кожей. Они содержат активные вещества в высокой концентрации, а при нанесении на хорошо очищенную поверхность работают особенно эффективно. Для увлажнения используйте косметику с содержанием гиалуроновой кислоты, обращайте внимание на ее форму. Считается, что снаружи она не проникает через эпидермальный барьер, однако низкомолекулярная, скорее всего, способна его преодолеть.
Что делать, если кожа на лице шелушится – причины, которые выяснит врач, подскажут направление возможной терапии. А в домашних условиях можно использовать составы, которые повышают барьерные свойства и препятствуют потере влаги. Как правило, они содержат:
- вещества, которые образуют защитную пленку;
- пробиотики;
- витамины;
- масла.
В домашних условиях главный принцип – не навредить, выбирать самые мягкие и щадящие составы.
Например, дома надо применять не абразивные пилинги, а скатки, которые никак не травмируют. Они собирают отмершие клетки эпидермиса за счет содержания целлюлозы и крахмала, которые не царапают и не оставляют микротрещин.
Из кремов лучше брать те, что предназначены для домашнего ухода. Выходя на улицу, обязательно наносить солнцезащитные составы.
Если же говорить о масках на основе кисломолочных продуктов или масел, то косметологи рекомендуют пробовать их сначала на коже руки. Вся домашняя косметика может вызвать аллергическую реакцию, которая только усугубит последствия.
Прежде чем отправляться к специалисту, рекомендуем выяснить, имеет ли он лицензию и соответствующую квалификацию. К сожалению, в последнее время нередко открываются кабинеты, в которых ситуацию могут ухудшить: косметология – это раздел медицины, и обычных курсов для правильной постановки диагноза и выбора лечения недостаточно.
Сертифицированный профессиональный косметолог на приеме порекомендует, как избавиться от шелушений на коже и какие процедуры можно для этого провести. В их числе:
- Специальный корректирующий уход с косметикой, которая проникает через эпидермальный барьер.
- Парафинотерапия – жидкий теплый парафин создает парниковый эффект, который способствует увлажнению кожи.
- Биоревитализация – инъекционная методика введения в верхние слои препаратов на основе гиалуроновой кислоты.
- Бережный кислотный пилинг, который показан в том случае, когда причины появления сухости не состоят в серьезном системном заболевании.
Рассчитанный рацион – это одно из важных условий поддержания красоты и здоровья кожи. Его надо обогатить блюдами из рыбы, которые содержат омега-3 жирные кислоты, а также растительными маслами.
Полезные компоненты присутствуют в авокадо, оно помогает удерживать в эпидермисе влагу. Состояние улучшают вещества, которые есть в зелени и зеленых овощах. Благоприятно влияют питательные составляющие, содержащиеся в яйцах: аминокислоты, витамины, фолиевая кислота.
Rhana рекомендует
Чтобы избежать ухудшения состояния эпидермиса, необходимо:
- Пользоваться солнцезащитными кремами.
- Регулярно ухаживать за собой с помощью средств, подобранных в соответствии с типом кожи.
- Избегать аллергенов и контактов с уличными животными.
- При использовании бытовой химии пользоваться перчатками.
- Не злоупотреблять косметологическими процедурами, связанными с травматизацией.
Если у вас появились симптомы ухудшения состояния наружных покровов, в том числе покраснение и зуд, рекомендуем обратиться к доктору, не откладывая «на потом». Запишитесь к дерматологу, дермато-венерологу, врачу-косметологу (не всегда специалисты салонов красоты имеют высшее образование, поэтому советуем записаться на прием в клинику). Чем раньше специалист установит причины изменения, тем быстрее будет подобрано адекватное лечение, профилактика рецидивов и получен ответ на вопрос, как избавиться от шелушения на коже.
Фармакопунктура по лицу — плацентарные инъекции Лаеннек
Подпишитесь на рассылку не пропускайте выход новых статей
Спасибо за подписку!
При появлении новых публикаций на сайте Вам на почту будет отправлено сообщение с ссылкой
Поделиться статьей
Задать вопрос
Комментарии:
Для возможности комментирования статей необходимо авторизоваться
Рекомендуем
Медицинская
Корпорация RHANA
Леонтьевский переулок
дом 2а, строение 1
10:00—18:00
понедельник—пятница
+7 495 609 98 01
Задать вопрос
Пахомова Инна Григорьевна
Врач – гастроэнтеролог, гепатолог высшей категории, терапевт, к.м.н., доцент
Хотя бы раз в жизни запор был у каждого, а от 30 до 50% населения страдает от постоянных запоров. Мы поговорим о регулярности стула, какой он в норме, как улучшить ситуацию, к кому обращаться и какие обследования пройти, если запор не проходит.
Как это работает и какой он — нормальный стул?
Если вкратце, то в толстом кишечнике остатки пищи перемешиваются, всасывается вода, образуются каловые массы и продвигаются к «выходу» — прямой кишке, где стенка растягивается, появляется позыв на дефекацию и каловые массы выводятся наружу.
Зачем это знать? Чтобы отличить норму от не-нормы. Регулярный стул — признак хорошего пищеварения и способствует здоровью и долголетию.
Чтобы кал полностью прошел по кишечнику, надо минимум 20 часов и максимум 3 суток. Когда кал находится в толстой кишке дольше — он становится твердым, похожим на «овечий». Поэтому если вы посещаете туалет реже, чем раз в 3 дня, и кал похож на первые 2 картинки— это запор. Посмотрите, какой кал считать нормальным (тип 3 и 4):
Если вы хотите в туалет ночью — это признаки болезни. Потому что сокращения толстой кишки — перистальтика, появляются утром, ночью кишечник «отдыхает». Обращайтесь к врачу, не лечитесь сами, если у вас во время дефекации появляется чувство, что:
- у вас в кишечнике «еще что-то осталось», нет чувства облегчения
- вам надо потужиться
- вы хотите, но не можете сходить в туалет
- в животе все «заблокировано»
- вас пучит
- надо помочь освободить кишечник
- это состояние длится более полугода и ситуация ухудшается.
Чем опасен «обычный» запор?
Задержка стула не так безобидна. Запор – причина многих неприятностей со здоровьем:
- Обостряется геморрой, появляются анальные трещины, повышен риск выпадения прямой кишки — у 7 из каждых 10 пациентов.
- Появляется расстройство функции — синдром раздраженного кишечника.
- Есть предрасполагающие факторы к развитию колита, аллергии.
- В организм не поступают нужные витамины и минералы.
- Пациент становится раздражительным, страдает от депрессии и невроза.
- Часто беспокоит синдром хронической усталости.
У тех, кто страдает от запоров, повышен риск:
- дивертикулеза толстой кишки (выпячивания и истончения стенки кишки) и его осложнений, вплоть до прободения кишечника и перитонита – у каждого пятого
- полипы кишечника обнаруживают у каждого десятого
- рак толстой и прямой кишки — у каждого двадцатого.
Не доводите до крайности — лечите запор вовремя.
5 советов от гастроэнтеролога тем, кто хочет избавиться от запора
Совет №1 – меняйте образ жизни
Если вы хотите избавиться от запора, не стоит переедать, употреблять фастфуд и запивать его газировкой, просиживать сутками в офисе, нервничать и не спать ночами напролет. Кишечник «любит» правильную пищу, регулярность в ее приеме — 3-4 раза в сутки, и спокойную обстановку, без экстрима.
Совет №2 – подберите диету

Совет №3 – выпивайте достаточно жидкости
Вы, конечно, слышали, что «надо много пить». Но сколько достаточно? Ученые установили норму — 30 мл на 1 кг идеальной массы тела (в сети можно найти калькулятор массы тела, и, подставив свои данные, рассчитать ее). Жидкость должна быть теплой, чтобы побыстрее попасть в кишечник, а в воду можно добавить мед.
Совет №4 – не лежите на диване
Если вы проводите дни в офисе, а вечера — за просмотром телевизора или «зависаете» в интернете – кишечник вполне может устроить «забастовку». Чтобы стул был регулярным, физическая активность не менее чем по часу 3 раза в неделю — оптимальный выход. Не можете уделять столько времени, нет возможности посещать зал? Ходите пешком, поднимайтесь по лестнице, используйте каждую минуту, чтобы поддерживать себя в форме.
Совет №5 – не лечитесь сами, обратитесь к врачу
Когда кефир, чернослив натощак и теплая вода с медом не поможет, а пора к врачу:
- в кале вы заметили кровь
- изменился внешний вид кала — тонкий или как лента
- сбой в работе кишечника появился внезапно, особенно после 50 лет
- вы страдаете от запора, сильно похудели, а режим питания остался тем же
- у вас есть боли в животе или дискомфорт перед или после дефекации
- запор сменяет понос
- появились боли в прямой кишке
- ухудшился аппетит, появилось отвращение к определенным продуктам
- вы стали быстрее уставать
- у вас непонятно от чего повышается температура
- вы страдаете от запора, а в семье были случаи рака толстой и прямой кишки, язвенного колита, болезни Крона.
В завершение — несколько интересных клинических случаев из нашей практики:
Запор и… щитовидка: где связь?
К нам обратилась молодая девушка 23 лет. Оказалось, что ее беспокоят запоры уже 1,5 года! Наш врач тщательно опросил пациентку и выяснил, что во время беременности, 3 года назад, у нее обнаружили нарушение функции щитовидной железы, но ничего не беспокоило и лечение не проводилось.
Мы обследовали ее более тщательно и выяснили, что причиной запора послужил аутоиммунный тиреоидит — частая ситуация у женщин, когда организм «атакует» свою же щитовидную железу, она постепенно разрушается и падает уровень гормонов. Один из симптомов аутоиммунного тиреоидита — запор. Наш эндокринолог назначил лечение, функция щитовидной железы нормализовалась, а совместная работа с гастроэнтерологом дала результат — запоры прошли.
Запор и кое-что еще
К нам обратился пациент, 67 лет с жалобами на запор. Слабительные не помогали. Врач осмотрел его, но существенных отклонений не нашел. Тем не менее, возраст и характер жалоб насторожили, и пациента отправили на детальное обследование.
В анализе крови обнаружили снижение гемоглобина, повышение СОЭ, скрытую кровь в кале с помощью сверхчувствительного теста на скрытую кровь в кале «Колон вью». Мы провели колоноскопию — осмотр кишечника с помощью гибкого эндоскопа и выявили опухоль кишечника. К счастью, мы успели вовремя.
Пациента успешно прооперировали, и он находится под наблюдением гастроэнтеролога и онколога.
Чем и как мы можем помочь вам?
- Проконсультировать у грамотного специалиста — наш гастроэнтеролог вас детально обследует, при необходимости назначит дополнительные консультации смежных специалистов и проконтролирует процесс лечения, от первого посещения до результата.
- Выявить причину запора — у нас есть все необходимое оборудование экспертного класса и специалисты диагносты высшей квалификации, чтобы провести детальное обследование — анализы, УЗИ, эндоскопические исследования.
- Запор — причина и следствие многих заболеваний. Разобраться в них поможет грамотный врач. Не стоит самому себе назначать слабительные, увлекаться клизмами и «тянуть» с визитом к гастроэнтерологу. Можно упустить что-то важное и потерять драгоценное время. Не рискуйте — обратитесь к специалисту.
Ониходистрофия: косметический дефект или тревожный симптом?
На вопрос отвечает:

- 1 Что такое ониходистрофия
- 2 Причины развития
- 3 Симптомы ониходистрофии
- 4 Врожденные ониходистрофии
- 4.1 Онихомадезис
- 4.2 Койлонихия
- 4.3 Анонихия
- 4.4 Платонихия и микронихия
- 4.5 Ногти Гиппократа
- 5 Изолированные приобретенные ониходистрофии
- 5.1 Ломкость ногтей
- 5.2 Онихошизис
- 5.3 Борозды Бо
- 5.4 Продольные борозды
- 5.5 Онихолизис
- 5.6 Онихогрифоз
- 5.7 Лейконихия
- 5.8 Гиперпигментация
- 6 Ониходистрофии, как признак других заболеваний
- 6.1 Онихорексис
- 6.2 Склеронихия
- 6.3 Трахионихия
- 6.4 Наперстковидная истыканность ногтей
- 7 Диагностика
- 8 Лечение ониходистрофии
Ониходистрофия – собирательный термин, под которым подразумевается целый ряд заболеваний ногтей, сопровождающихся различными изменениями их цвета, формы, структуры и т. д. Большое количество людей сегодня имеет тот или иной вид ониходистрофии. Но если некоторые из них проявляются незначительно и не воспринимаются в качестве серьезной проблемы, то другие могут сопровождаться существенными изменениями в состоянии ногтей, делая их эстетически непривлекательными и вызывая ряд психологических комплексов. Поэтому в первом случае признаки ониходистрофии в основном волнуют только самых взыскательных к своему внешнему виду женщин, аво втором они не могут не вызвать обеспокоенности. К счастью, в современной дерматологии существует способ вылечить ониходистрофию или как минимум добиться уменьшения выраженности ее проявлений.
Что такое ониходистрофия
Ноготь человека имеет корень, тело, т. е. видимую часть ногтя, свободный край и матрикс, в котором происходит размножение базальных клеток. Они образуются, продвигаются к корню ногтя, постепенно уплощаясь и ороговевая. Тем самым обеспечивается непрерывный рост ногтевой пластины. Между ороговевшими клетками ногтя и его корнем расположена так называемая лунула. Она имеет форму полумесяца и белый оттенок, а по ее плоскому краю проходит кутикула. Она представляет собой оболочку у основания ногтевой пластины, защищающую корень ногтя от поражения патогенными микроорганизмами. Ноготь с 3-х сторон ограничен кожными складками, называемыми валиками. Со стороны свободного края присутствует тонкий слой кожи, называемый гипонихием. По всей площади, кроме свободного края ногтевая пластина примыкает к ногтевому ложу. Оно образовано соединительной тканью, которая богата нервными окончаниями и кровеносными сосудами.
При возникновении нарушений в питании, обмене веществ, изменении химического состава ногтей под действием тех или иных факторов развивается ониходистрофия. При этом ее вид напрямую зависит не только от характера воздействующих факторов, но и от особенностей химического состава ногтей, так как у разных людей он может варьироваться в достаточно широких пределах.
В результате накопления в клетках и межклеточном пространстве продуктов метаболизма структура клеток ногтевых пластин может изменяться. Это и приводит к возникновению ониходистрофии, что может проявляться нарушениями роста ногтя, его отслоением от ложа, ломкостью, расслоением, образованием пятен, трещин, полосок и т. д.
Ониходистрофия – то заболевание, которое не имеет возрастных, сезонных, расовых и других особенностей. Оно может выступать в качестве симптома развития других соматических нарушений или самостоятельного патологического процесса. Но в любом случае ониходистрофия не должна игнорироваться, а ее появление следует рассматривать в качестве первого признака возникновения других нарушений в организме, пока не будет доказано обратное.
Ониходистрофия может поражать как ногти рук, так и ног. При этом могут страдать не все ногти сразу, а только один или несколько.
Важность своевременной диагностики и лечения заболевания обусловлена еще и тем, что оно может приводить к развитию осложнений. Наиболее опасными следствиями отсутствия лечения ониходистрофии любого вида являются:
- Онихомикоз – грибковое поражение ногтевой пластины, очень часто встречающееся при запущенных ониходистрофиях. В результате присоединения грибковой инфекции ногти еще больше деформируются и изменяют цвет, а впоследствии патогенная микрофлора с током крови может распространиться по организму и привести к микозам внутренних органов, развитию тяжелой формы аллергии на ряд лекарственных средств и другим осложнениям.
- Подногтевая меланома – грозное онкологическое заболевание, отличающееся агрессивным течением и способное уносить жизни людей. Для него характерно образование под ногтем темного пятна любой формы, полоски и т. д. Заболевание требует немедленного обращения к врачу.
Причины развития
Ониходистрофия может возникать на фоне действия внутренних и внешних факторов, приводящих к изменению протекания трофических процессов в ногтях. К числу первых относятся:
- хронические заболевания кожи, в частности экзема, атопический дерматит, красный плоский лишай, псориаз;
- эндокринные заболевания, включая сахарный диабет, гипотиреоз, тиреотоксикоз;
- патологии ЖКТ, в том числе гастрит, язвенная болезнь желудка;
- дефицит железа в организме и обусловленная этим анемия;
- снижение иммунитета на фоне нехватки витаминов, минералов, наличия хронических заболеваний, иммунодефицитов;
- онкологические заболевания;
- интоксикации;
- частые стрессы;
- сердечно-сосудистые нарушения.
Тем не менее чаще ониходистрофию вызывают внешние факторы, среди которых:
- грибковые и бактериальные поражения ногтей;
- получение травм ногтей, неправильное выполнение маникюра;
- влияние химических средств, в том числе содержащихся в бытовой химии, лакокрасочной продукции и пр.;
- частое воздействие ультрафиолетовых лучей на ногти;
- проживание в неблагоприятных экологических условиях.
Поэтому наиболее часто ониходистрофия диагностируется у женщин, которые регулярно выполняют маникюр, в том числе в специализированных маникюрных кабинетах, и работают с бытовой химией без использования перчаток.
Симптомы ониходистрофии
Внешние проявления ониходистрофии зависят от ее вида. Тем не менее во всех случаях, кроме визуальных изменений формы, структуры, прочности, цвета ногтевой пластины, могут дополнительно возникать признаки местного воспаления. В таких ситуациях больные могут отмечать покраснение и припухлость кожи в области пораженного ногтя, а также испытывать боли разной интенсивности при надавливании на ноготь или постоянно.
Сегодня еще не существует строгой и общепризнанной классификации ониходистрофий. Поэтому, как правило, дерматологи делят их по причинам развития с акцентом на специфику внешних проявлений.
В целом различают врожденные ониходистрофии и приобретенные. Первые являются следствием генных мутаций, а вторые – результатом нарушения питания ногтей под действием внешних и/или внутренних факторов. При этом приобретенные ониходистрофии делят на изолированные и те, что возникают на фоне развития других заболеваний.
Симптомы ониходистрофии очень сходны с проявлениями онихомикоза, т. е. грибкового поражения ногтей. Это вызывает возникновение ряда сложностей при ее диагностике.
Врожденные ониходистрофии
Врожденные ониходистрофии становятся результатом произошедших у больного генных мутаций или при наследовании склонности к дистрофии ногтей от родственников. Они могут проявляться с самого рождения или возникать под действием травмирующего фактора, воспалительного процесса или развития нарушений в работе внутренних органов.
Онихомадезис
Онихомадезис – передающаяся по наследству дистрофия ногтей, при которой происходит отделение ногтевой пластины от ложа в местах ее примыкания к кожным валикам. Заболевание дебютирует после травмы пальца, а изменения нарастают остро и с большой скоростью. Кроме отделения ногтя у валиков от ложа может наблюдаться развитие воспалительного процесса и возникновение болей.
При грамотном лечении удается восстановить функцию матрикса, после чего отрастает здоровый ноготь. Это не является гарантией отсутствия рецидивов при повторных травмах. Но если они частые, возможна полная атрофия ногтевого ложа и потеря ногтя.
Койлонихия
Койлонихия – ониходистрофия, характеризующаяся вдавлением ногтевой пластины в виде чаши или блюдца. Чаще всего страдают ногти указательного и среднего пальца, хотя не исключено поражение всех ногтей, включая стопы.
Пока еще точно причины развития койлонихии до конца не изучены. Считается, что склонность к развитию подобных нарушений является генетически детерминированной, а спусковым крючком для их возникновения может выступить анемия, болезнь Кушинга, тиреотоксикоз, брюшной тиф и некоторые другие заболевания.
Анонихия
Анонихия – ониходистрофия, проявляющаяся с рождения отсутствием одного или одновременно нескольких ногтей на пальцах кистей или стоп. Заболевание встречается редко, но при этом может сопровождаться отклонениями от нормы в структуре волос, функционировании потовых и сальных желез, а также другими пороками развития.
Платонихия и микронихия
Платонихией называют утолщение и уплощение ногтя. В результате ногтевая пластина является полностью плоской, лишенной естественной дугообразной формы.
Микронихия – ониходистрофия, проявляющаяся укорочением ногтевых пластин. Чаще всего подобные изменения замечаются на пальцах кистей, хотя также возможны и на пальцах стоп. Считается, что микронихия также может сопровождать псориаз.
Ногти Гиппократа
Ногти Гиппократа – генетически обусловленная ониходистрофия, при которой ногти становятся выпуклыми и увеличиваются в размерах. В результате пальцы приобретают форму барабанных палочек. При всей грубости ногтей они отличаются хрупкостью. Также подобное может наблюдаться при хронических заболеваниях органов дыхания.
Изолированные приобретенные ониходистрофии
В категорию изолированных ониходистрофий входят те, которые возникают самостоятельно без связи с другими заболеваниями. Чаще всего они становятся следствием неблагоприятного механического, химического и ультрафиолетового воздействия. К числу таковых принадлежат повышенная ломкость ногтей, образование продольных борозд, онихолизис и другие. В целом они вызывают только косметический дефект и не представляют опасности. Для восстановления здоровья ногтей (за редким исключением) в таких ситуациях достаточно устранить причину развития ониходистрофии.
Ломкость ногтей
Повышенная ломкость ногтей – самый распространенный вид ониходистрофии, заключающийся в обламывании свободного края ногтевой пластины по всей толщине. В большинстве случаев с подобной проблемой сталкиваются женщины из-за истощения ногтей частыми маникюрами, особенно проведенными с нарушением правил, или частого контакта с горячей водой или химическими средствами.
Онихошизис
Под данным термином подразумевается поперечное расслоение ногтей без возникновения других нарушений и признаков воспаления. При онихошизисе свободный край ногтя расщепляется на 2 или даже 3 слоя, причем в остальной его части не наблюдается никаких изменений. Чаще всего страдают ногтевые пластины указательного, среднего и безымянного пальцев, так как именно они больше всего травмируются в быту. Кроме того, провоцировать расслоение ногтей может пристрастие к игре на струнных музыкальных инструментах и неграмотно проведенный маникюр.
Борозды Бо
Борозда Бо – образование на ногтевой пластине поперечной выемки, что является прямым следствием механического травмирования. Подобное также называется маникюрной ониходистрофией, поскольку основной причиной возникновения такой дистрофии является нарушение техники снятия гель-лака фрезой или травмирование другими маникюрными инструментами.
Продольные борозды
Продольные борозды – слабо выраженные отдельные или множественные линии на поверхности ногтей, которые могут присутствовать как при нарушениях функции матрикса, так и у здоровых людей. Основной причиной образования продольных борозд считается дефицит цинка в организме, от чего чаще всего страдают приверженцы вегетарианской диеты. Хотя также подобный дефект ногтей может быть следствием:
- неосторожного проведения маникюра c сильным травмированием кутикулы, что часто встречается при слишком глубоком обрезном маникюре;
- повреждения матрикса;
- снижения иммунитета в силу действия тех или иных причин;
- частых стрессов.
Онихолизис
Онихолизис – распространенный вид ониходистрофии, при котором наблюдается отслоение части ногтевой пластины от ложа. В результате отделившаяся часть ногтя может становиться более бледной с сероватым оттенком, хотя сама поверхность сохраняет гладкость и нормальную структуру. Тем не менее при присоединении бактериальной или грибковой инфекции, она приобретает шероховатости, бугристость, может утолщаться и становиться ломкой.
Онихолизис может быть следствием действия массы различных факторов:
- механического травмирования или длительного сдавливания ногтя;
- хронических дерматозов, патологий эндокринной, нервной, сердечно-сосудистой систем и ЖКТ;
- приема антибиотиков, в частности группы тетрациклинов и фторхинолонов;
- бедного витаминами, минералами рациона, приводящего к развитию гиповитаминоза;
- применения для маникюра лаков низкого качества;
- поведенческих расстройств в виде привычки грызть, ломать ногти, в том числе с использованием различных приспособлений.
Онихогрифоз
Онихогрифоз – ониходистрофия, сопровождающаяся резким утолщением ногтевой пластины, изменением их цвета на грязно-желтый или даже коричневый и закручиванием в спираль или в виде рога. Пока еще доподлинно неизвестны причины развития этого вида заболевания, хотя считается в его возникновении принимают участие одновременно и экзогенные и эндогенные факторы. В качестве таковых могут выступать травмы ногтей, обморожения, инфекции, ношение неудобной, слишком узкой обуви, хронические заболевания кожи, иммунодефициты, возрастные изменения гормонального фона и даже варикозное расширение вен нижних конечностей.
Лейконихия
Лейконихия – один из самых распространенных видов ониходистрофий, для которого характерно появление в толще ногтя белых пятен, полосок различного размера. В зависимости от особенностей поражения ногтей различают следующие формы лейконихии:
- точечная или полосовидная – возникающие в толще ногтя белые пятна продвигаются вместе с ногтем и впоследствии срезаются и в дальнейшем не образуются;
- субтотальное – белые пятна стойкие и занимают существенную часть ногтевой пластины;
- тотальное – практически вся поверхность ногтя приобретает белый цвет, изменения стойкие.
Причин развития лейконихии достаточно много. Наиболее часто она возникает на фоне дефицита в организме витаминов и минеральных веществ, в частности кальция, цинка и калия. Также причиной возникновения белых пятен может становиться нарушение правил проведения маникюра, использование лака низкого качества, ношение слишком узкой обуви или частый контакт с химическими соединениями.
Гиперпигментация
Гиперпигментация ногтей – ониходистрофия, проявляющаяся пожелтением или приобретением коричневого оттенка ногтями по всей поверхности или только части. Подобное может возникать на фоне приема тетрациклина и резорцина при лечении бактериальных или других инфекций. В таких случаях говорят о лекарственной гиперпигментации. Но также изменение цвета ногтей может возникать при длительном использовании маникюрных лаков, тогда диагностируют химическую гиперпигментацию.
Ониходистрофии, как признак других заболеваний
Значительно более серьезную проблему, чем изолированные ониходистрофии, представляют собой те, что возникают в результате развития других нарушений в работе организма. В таких ситуациях пациентам требуется комплексное лечение, направленное на устранение имеющихся заболеваний и улучшение питание ногтей.
Онихорексис
Онихорексис – ониходистрофия, сопровождающаяся продольным расслоением ногтевой пластины в любой ее части, в том числе у основания ногтя. Такие изменения могут сигнализировать о развитии хронического дерматоза, причем чаще всего обусловленного частым контактом с конкретными химическими веществами.
Склеронихия
Склеронихия – яркое проявление эндокринных заболеваний, т. е. нарушений гормонального фона в результате чрезмерной или наоборот недостаточной функции той или иной эндокринной железы. Для данного вида ониходистрофии характерно изменение цвета ногтя на желто-коричневый, но в отличие от гиперпигментации, это сопровождается его утолщением, потерей эластичности и прозрачности. В дальнейшем ноготь может местами отделяться от ногтевого ложа, как при онихолизисе. Иногда наблюдается исчезновение лунулы.
Трахионихия
Трахионихия – нечасто встречаемый вид ониходистрофии, характерной для иммунодефицитных состояний. Для нее типично побледнение ногтевой пластины, потеря естественного блеска и образование на ней мелких чешуек. Также наблюдается исчезновение лунулы.
Наперстковидная истыканность ногтей
Для этой формы заболевания характерно образование на поверхности ногтя мелких вдавленных точек, как будто от иголки. Подобное может возникать при:
- псориазе;
- красном плоском лишае;
- эксфолиативном дерматите;
- гнездной алопеции.
Диагностика
При возникновении признаков ониходистрофии стоит обратиться к дерматологу, который проведет опрос и осмотр пациента, в том числе с применением дерматоскопа. Он представляют собой компактный прибор, дающий многократное увеличение рассматриваемой поверхности.
При необходимости врач дополнительно назначит проведение анализа крови, микроскопии ногтя и бакпосева. Эти анализы в основном требуются для диагностики инфекционных осложнений ониходистрофии.
Лечение ониходистрофии
Лечение ониходистрофии носит комплексный характер и в первую очередь направлено на устранение причины ее развития. Оно осуществляется под контролем дерматолога. Врач обязательно рекомендует исключить контакт с ногтей с любыми химическими веществами и пользоваться защитными перчатками при выполнении бытовых работ. Также показано обогатить повседневный рацион свежими фруктами и овощами, ненасыщенными жирными кислотами, незаменимыми аминокислотами. Если же ониходистрофия является следствием развития того или иного заболевания, назначается соответствующее лечение, что может потребовать кроме консультации дерматолога, осмотра другого узкого специалиста, например, эндокринолога, кардиолога.
На время лечения и впоследствии важно избегать травм ногтей, в особенности при выполнении маникюра.
Поскольку наружные средства плохо проникают сквозь ноготь, их использование дополняют системной медикаментозной терапией. В ее состав могут входить:
- витамины А, С, Е, В6, РР;
- препараты железа, кальция;
- многокомпонентные витаминно-минеральные комплексы;
- препараты, улучшающие микроциркуляцию;
- ангиопротекторы;
- иммуностимуляторы;
- общеукрепляющие препараты.
В наиболее сложных случаях дерматолог может назначить прием кортикостероидов, хинолинов и цитостатиков.
Дополнительно рекомендуется проведение теплых ванночек для ногтей. В зависимости от вида ониходистрофии используются отвары трав, морская соль, эфирные масла. Хорошие результаты дают грязелечение и парафиновые аппликации, для выполнения которых подходит только натуральный воск.
Если ониходистрофия сопровождается развитием онихомикоза, обязательно назначается соответствующая ситуации противогрибковая терапия.
Чтобы повысить эффективность лечения дистрофии ногтей, пациентам может рекомендоваться пройти курсы:
- ПУВА-терапии;
- УФО-терапии;
- ионофореза с витаминами;
- иглорефлексотерапии;
- электрофореза.
Дополнительно пациентам может рекомендоваться сделать лечебный аппаратный маникюр. В таком случае специалист сможет максимально приблизить состояние ногтя к норме и устранить наиболее выраженные внешние изменения.
При большинстве видов ониходистрофий прогноз благоприятный. Тем не менее нельзя игнорировать изменения в состоянии ногтей, даже если эстетическая сторона вопроса не относится к числу прерогативных. Ведь это может свидетельствовать о возникновении более серьезных изменений в работе внутренних органов, последствия прогрессирования которых будут значительно существеннее, чем изменение формы, цвета или структуры ногтя. Поэтому при появлении признаков врожденных ониходистрофий или способных выступать признаком других патологий стоит как можно быстрее записаться на прием к дерматологу и следовать его рекомендациям.
Автор статьи

Попов Михаил Сергеевич
Дерматолог
Стаж: 12 лет
Занимаюсь лечением и дигностикой любых кожных заболеваний. Удаленим родинок, папилом, кетаром с помощью лазерной диструкции. Лечену кожные заболевания (псориаз, герпес, экзема, атопический дерматит)
Записаться к врачу