Почему котлеты получаются жесткими и сухими? Как исправить
Идеальными котлеты получаются не всегда. Иногда им не хватает сочности, мягкости и пышности. Чтобы в будущем не совершать ошибок, следует проанализировать причины неудачной готовки. А исправить положение можно подливками или пропариванием.
- Факторы, влияющие на консистенцию котлетного фарша
- Выбрано постное или жилистое мясо
- Неправильная разморозка мяса
- Отсутствие в фарше вымоченного в воде хлеба
- Много яиц
- Нарушение температурного режима и времени жарки
- Как сделать сочными сухие котлеты
- Пропарьте в воде
- Запеките в духовке с овощами или соусом
- Потушите в соусе
Факторы, влияющие на консистенцию котлетного фарша
Котлеты получаются жесткими и сухими, если при готовке допущены ошибки:
Выбрано постное или жилистое мясо
Если продукт изначально не содержит жира, пропустите через мясорубку вместе с ним свежее сало (250 г на 1 кг). Жесткость котлетам придает жилистое низкосортное мясо. Его необходимо зачистить. После вырезания пленок и жил дважды измельчите основу фарша с помощью мясорубки. Первый раз используйте решетку с крупной перфорацией, второй — с мелкой.
Неправильная разморозка мяса
Чтобы продукт при оттаивании не потерял соки и не стал сухим, размораживайте его на полке холодильника или в плотном пакете, погруженным в холодную воду. Мышечные волокна теряют упругость и влажность, если мясо размораживать в микроволновке, духовке, горячей воде или в открытом виде при комнатной температуре.
Отсутствие в фарше вымоченного в воде хлеба
Мякиш батона удерживает влагу, мясные соки. Свежий хлеб не годится, берите продукт, купленный позавчера. Обязательно обрежьте корки, их можно в дальнейшем использовать для панировки. Не используйте для размягчения молоко. При тепловой обработке казеин взаимодействует с мясными белками, структура котлет изменяется на более плотную. По ГОСТу на 600 г мяса требуется 120 г сухого хлеба.
Много яиц
На 1 кг котлетной массы достаточно 2 яйца. Если добавить больше, при жарке после коагуляции белка котлеты станут «резиновыми». Можно вообще обойтись без яиц, если фарш отбить или для связки компонентов добавить манку, тертый сырой картофель, крахмал, клейкий рис или овсяные хлопья.
Нарушение температурного режима и времени жарки
Чтобы предупредить вытекание сока, котлеты кладут в сковороду с раскаленным маслом. Обжаривают их на среднем огне, переворачивая несколько раз, как только сок выступит на поверхности. Должна образоваться корочка, которая запечатает сочное содержимое внутри.
Как сделать сочными сухие котлеты
Реанимировать неудачные котлеты можно несколькими способами:
Пропарьте в воде
Сложите мясные изделия в глубокую сковороду, налейте немного воды, для улучшения вкуса добавьте кусочек сливочного масла. Прикройте посуду крышкой, тушите на малом огне до испарения воды.
Запеките в духовке с овощами или соусом
Первый вариант. Выложите мясные котлеты в форму для запекания. Сверху разложите томаты, порезанные кружками, смажьте сметаной, посыпьте панировочными сухарями. Сверху на каждое изделие положите по кусочку сливочного масла. Запекайте до образования аппетитной корочки.
Второй вариант. Покройте котлеты из куриного фарша (6 шт.), измельченным картофелем (7 шт.), луком (4 шт.). Залейте соусом, приготовленным из перемолотых помидоров (3 шт.), сметаны (1 ст.), воды (1 ст.), соли и молотого перца. Запекайте в течение часа.
Потушите в соусе
Обжарьте в сковороде 2 ст. л. муки, добавьте 50 г сливочного масла. Соедините полстакана томатной пасты, по 50 г кетчупа и сливок, 1,5 ст. воды. Влейте жидкую смесь в муку, быстро перемешайте, чтобы не образовалось комочков. Выложите котлеты в сотейник, залейте соусом. Потушите на малом огне 5 минут.
Приготовить вкусные, нежные котлеты из постного мяса не получится, если его не разбавить салом или сливочным маслом. Лучшим считается фарш из 1 кг говядины и 0,5 кг свинины. Обязательно добавляйте лук или сочные овощи с нейтральным вкусом, черствый хлеб, вымоченный в воде. Не превышайте время обжарки (3 минуты с каждой стороны).
Более сочными получаются котлеты среднего размера. Маленькие на сковороде быстро пересушиваются, а большие не успевают прожариться. И напоследок лайфхак. Чтобы размягчить волокна, сделать фарш нежным и мягким, добавьте в него пищевую соду (1 ч. л. на 1 кг).
«Важно: вся информация на сайте предоставлена исключительно в ознакомительных
целях.
Перед применением тех или иных рекомендаций проконсультируйтесь с профильным
специалистом.
Ни редакция, ни авторы не несут ответственности за любой возможный вред, причиненный
материалами.»
Была ли данная статья
Вам полезна?
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Рефлюкс эзофагит — это хроническое заболевание, характеризующиеся патологическим забросом содержимого желудка в пищевод.
По данным многочисленных исследований проводимых в Европе, США, России, распространённость данного заболевания среди взрослого населения составляет 40-60%, причём за последние годы отмечается значительный рост данного показателя.
Хочется отметить, что у нас ещё не осознали в полной мере опасность рефлюкс — эзофагита и за медицинской помощью обращаются, когда уже развиваются осложнения.
Анатомия и физиология пищевода и желудка
Чтобы понять, как развивается рефлюкс — эзофагит обратимся к строению желудочно-кишечного тракта. Пищевод это полый орган, находящийся позади трахеи. Длина его, как правило, составляет 23-24 см. — у женщин и 25-30 – у мужчин.
Пищевод состоит из нескольких слоёв: слизистая оболочка, мышечная оболочка и наружная оболочка. Основная функция пищевода это продвижение комка пищи к желудку. Слизистая оболочка образует 7-10 продольных складок, которые помогают продвижению пищи к желудку.
Так же в пищеводе есть множество желез секретирующих слизистую жидкость. Эта жидкость не только помогает продвижению пищи в сторону желудка, но и защищает пищевод от повреждений.
Мышечный слой: служит для ускорения движения пищевого комка по пищеводу. Мышцы пищевода образуют 2 сфинктера (клапана) верхний и нижний. Нижний клапан находится на границе между желудком и пищеводом. Когда человек не кушает сфинктер закрыт. При проглатывании же пищи сфинктер открывается, пропуская пищу в желудок.
Очень важна правильная работа сфинктера, так как нарушение её ведёт к рефлюксной болезни.
При попадании пищи в желудок вырабатывает желудочный сок. В его состав входят различные ферменты, соляная кислота, которые участвуют в переваривании пищи. Переработке пищи также помогает движения желудка (перистальтика).
В норме, в результате перистальтики желудка, у человека бывает 20-30 физиологических рефлюксов (забросов содержимого желудка в пищевод), но никакого дискомфорта (симптомов, о которых поговорим ниже) человек не ощущает. Так как рефлюкс сам по себе не болезнь. Болезнь наступает только тогда, когда защитные механизмы пищевода нарушаются.
Так какие же защитные механизмы придумала природа? Первый защитный барьер пищевода это его слизистая. Она защищает пищевод от механических повреждений при прохождении пищи (особенно когда пища плохо пережевана), и соляной кислоты попадающей в пищевод при физиологических рефлюксах.
Второй защитный механизм это нижний сфинктер пищевода, который не даёт желудочному содержимому слишком часто попадать в пищевод.
Третий защитный барьер — хорошее кровоснабжение пищевода, которое позволяет быстро восстанавливать слизистую пищевода в случае повреждения. Все эти механизмы защищают пищевод.
Причины рефлюкс эзофагита
Основная причина развития рефлюксной болезни это нарушение работы нижнего пищеводного сфинктера, снижение его мышечного тонуса. Нижний пищеводный сфинктер остаётся всё время открытым или частично открытым, что позволяет содержимому желудка свободно попадать в пищевод. Причины этого нарушения:
- нервные перегрузки
- химические или пищевые факторы
- повышение давления в брюшной полости
Ещё одной причиной развития рефлюксной болезни, может быть грыжа пищеводного отверстия диафрагмы. Через расширенное пищеводное отверстие диафрагмы (грыжа), при повышении внутрибрюшного давления (например, подъём тяжести), часть желудка и его содержимое проникает в грудную полость.
Предрасполагающие факторы развития рефлюксной болезни:
1. вынужденное положение тела с наклоном вперёд
2. избыточная масса тела
3. курение, употребление алкоголя
4. употребление специй, кофе, шоколада
5. беременность
6. приём некоторых препаратов, таких как нитроглицерин, метопролол
7. язвенная болезнь желудка и 12 перстной кишки
В принципе, любой фактор может привести к забросу желудочного содержимого в пищевод. Иногда достаточно просто наклониться, и возникает дискомфорт.
Подробнее о гастрите, язвенной болезни желудка и язве двенадцатиперстной кишки читайте в статье: Язва желудка,
Язва двенадцатиперстной кишки, Гастрит
Симптомы рефлюкс эзофагита
Самым частым симптомом является изжога — ощущение жжения в области верхней части пищевода. Изжога появляется после еды, особенно после таких продуктов как: кофе, алкоголь, специи, жирная пища, горячая пища. Появляется при наклоне вперёд или в горизонтальном положении.
- Отрыжка воздухом или, кислым содержимым — является вторым по частоте симптомом проявления болезни.
- Ощущение затруднения при глотания и прохождения пищи (дисфагия). Боль при прохождении пищи по пищеводу, чаще наблюдается при выраженном воспалении слизистой пищевода. Нужно отметить, что бывают и внепищеводные проявления (маски).
- «Легочная маска» — на фоне рефлюкса эзофагита развивается бронхообструкция (закупорка бронхов вязким секретом) и проявляется она хроническим (продолжающимся долгое время) кашлем. Кашель появляется чаше всего в ночное время. Механизм появления бронхообструкции состоит в микроаспирации (попаданию небольших частиц) из пищевода в бронхи. В настоящее время рефлюкс эзофагит рассматривается как триггер (запускающий механизм) бронхиальной астмы. Присутствие рефлюксной болезни часто объясняет ночные приступы при бронхиальной астме.
- «Кардиальная маска» проявляется за грудинными болями похожими на стенокардию (боль в сердце). В отличие от стенокардии боли при «кардиальной маске» рефлюкс эзофагита появляются после переедания, употребление кислой, острой пищи.
- «Отоларингологическая маска» — проявляется развитием ринита (воспаление слизистой носа), фарингита (воспаление слизистой глотки). Появления ринита и фарингита объясняется частым контактом кислого содержимого желудка, которое опять-таки посредством рефлюкса попадает в гортань.
- «Стоматологическая маска» — появляется из-за заброса кислоты из пищевода в полость рта. Кислота разрушает эмаль зубов тем самым предоставляя все условия для развития кариеса.
Самое неприятное, что пациенты даже не подозревают о том, что рефлюксная болезнь может так маскироваться. Подчас больные лечат совсем другие заболевания, которые упомянуты выше. Но естественно лечение не даёт результатов. Без помощи врача вам не справиться. Поэтому при появлении выше описанных симптомов, настоятельно рекомендуется, обратится к врачу терапевту или гастрологу.
Течение рефлюкс-эзофагита
Сама болезнь длится годами. Без соответствующего лечения проявления заболевания со временем усиливаются.
Хочется отметить, что данное заболевание успешно лечится, но после прекращения лечения довольно часто происходит рецедивы (возвращение симптомов заболевания), особенно если пациент не меняет образ жизни.
Подробную информацию об иных причинах изжоги читайте в статье: Изжога
Диагностика рефлюкс эзофагита
Диагностика всегда начинается с беседы с врачом. Во время беседы врач выявит жалобы заболевания их тяжесть, продолжительность. Спросит о возможных сопутствующих заболеванию факторах. Особенно тщательно осведомится о продуктах питания, которые вы, чаще всего употребляете. После этого врач вас осмотрит.
Осмотр ротовой полости
Врач попросит открыть рот и показать язык. При рефлюкс эзофагите язык обложен белым налётом.
Пальпация живота (прощупывание):
Производится для исключения панкреатита, гастрита, холецистита.
После обследования врач назначает инструментальные обследования.
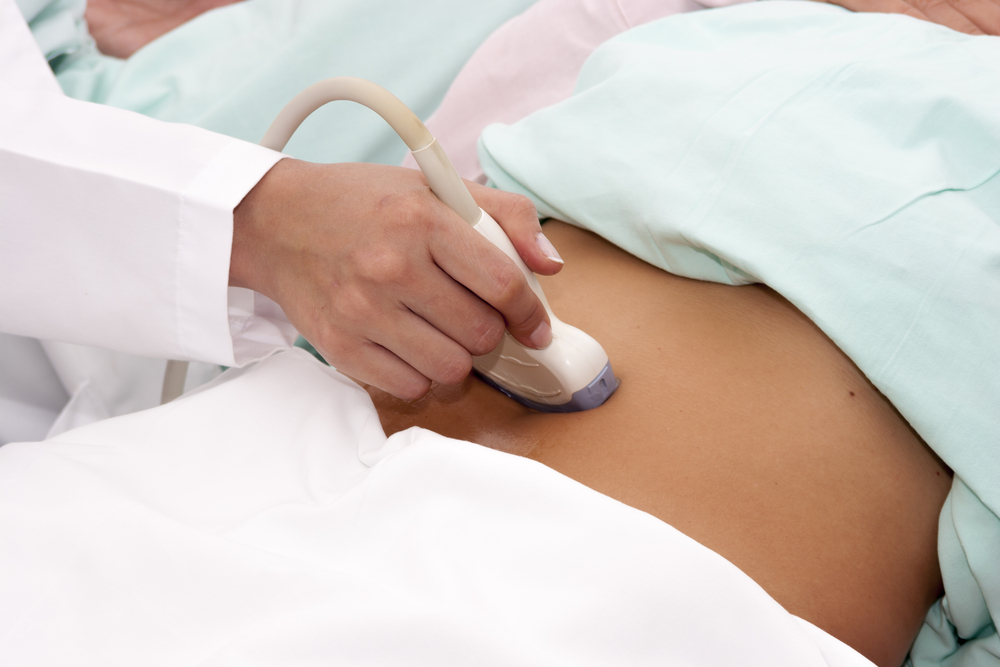
ФЭГДС (фиброэзофагогастродуоденоскопия) — основной метод исследования при рефлюкс эзофагите. Это исследование проводится с помощью оптоволоконного зонда с камерой на конце. Этот зонд, вводят через рот, перемещая камеру в нужный участок пищеварительного отдела.
В данном случае исследуется пищевод и частично желудок. Изображение проецируется на монитор компьютера, и врач функционалист видит слизистую пищевода. При рефлюкс эзофагите слизистая красного цвета (гиперемирована), также можно обнаружить и сам рефлюкс (заброс содержимого желудка в пищевод). Некоторые пациенты боятся делать эту процедуру, объясняя это тем, что она крайне неприятна. На самом деле сама процедура вызывает лишь легкий дискомфорт и тем более длится она совсем не долго. Без ФГДС нельзя с уверенностью сказать есть ли рефлюкс эзофагит или нет. Так же с помощью этого обследования можно взять биопсию (кусочек ткани из пищевода) в случае надобности.
Рентгеновское исследование с использованием контраста. В качестве контраста используют Барий. Это жидкость белого цвета похожая на молоко. По вкусу напоминает мел. Эта жидкость абсолютно не токсична, не всасывается в кишечнике, зато хорошо видна на рентгеновском снимке (белого цвета). Для этой процедуры Вас попросят выпить стакан Бариевой смеси и лечь на спину. В этом положении Вам сделают рентген снимок, где будет виден патологический заброс бария из желудка в пищевод.
Суточная РН метрия: исследование позволяющее определить суточное повышение кислотности (понижение pН) в пищеводе. В норме РН в пищеводе всегда должен быть больше 4 (то есть более щелочной) при частом попадании содержимого желудка (особенно соляной кислоты) в пищевод, pH снижается и становится кислым.
Соответственно по суточному колебанию pН можно судить о частоте рефлюкса (чаще рефлюкс — ниже pН). Чем чаше рефлюкс в течение суток, тем сильнее проявляются симптомы заболевания (тяжелей форма).
Эзофагоманометрия: исследование позволяющее оценить работу (сократительную способность) нижнего пищеводного сфинктера. Для этого вводятся через рот или нос специальные катетеры, которые измеряют давление внутри просвета пищевода. Давление в нижнем пищеводном сфинктере при отсутствии патологии составляет 6-25 мм рт. ст.
При патологии давление снижается (расслабление сфинктера) и происходят рефлюксы.
При присутствии «масок» назначают консультации специалистов и другие анализы, чтобы исключить другие заболевания.
ЭКГ (электрокардиограмма) – осуществляется, чтобы исключить заболевания сердца (стенокардия)
Рентгенография грудной клетки – для исключения легочных заболеваний (бронхит)
Консультации стоматолога и отоларинголога при наличии «стоматологических и отоларингологических масок».
Лечение рефлюкс эзофагита
Лечение всегда нужно начинать с устранения возможных причин: бросать курить, избавляться от избыточной массы тела, избегать стрессов. Чаще всего нужно корректировать диету.
Без коррекции диеты эффект от медикаментозного лечения будет минимальный. Диету нужно держать всё время особенно строго соблюдать её во время присутствия симптомов заболевания.
Режим питания образ жизни больного с рефлюкс эзофагитом
1. Режим дня должен быть построен так, чтобы исключить нервные перегрузки на работе или дома.
2. Сон. Немаловажно хорошо высыпаться (если есть возможность по 7-8 часов в день). Причём желательно спать на небольшой подушке, чтобы голова была выше тела на 25-30 градусов. Такое положение необходимо, чтобы снизить число рефлюксов ночью.
3. Режим питания нужно составить таким образом, чтобы приём пищи происходил не реже, чем 4-5 раз в день и небольшими порциями. Немаловажно чтобы вечером пища принималась не позже, чем за 2-4 часа до сна.
Во время еды стараться не переедать и кушать медленно (центр насыщения активируется на 20 минуте после начала еды), поэтому, если человек ест быстро, ему кажется, что он ещё голоден, продолжая приём пищи, хотя это уже не нужно.
После еды нельзя находиться в положении лежа или сидя. Рекомендуется после еды прогулка пешком, которая позволяет пище быстрее усваиваться и скорее перемещаться из желудка в кишечник.
4. Не рекомендуется носить обтягивающую живот одежду – она увеличивает внутрибрюшное давление
5. Стараться не поднимать тяжести, а также меньше напрягать мышцы брюшного пресса
6. Исключить приём препаратов, которые снижают тонус нижнего пищеводного сфинктера (нитраты, в-блокаторы, эуфилин, седативные, снотворные и другие).
Диета при рефлюкс эзофагите
Начнём с продуктов, которые не рекомендуется употреблять при рефлюкс эзофагите
При рефлюкс эзофагите следует исключить:
- Алкоголь (повышает кислотность желудочного сока, тем самым увеличивая его агрессивность, и к тому же ещё сильней расслабляет нижний эзофагальный сфинктер)
- Газированные напитки (попадая в желудок газы раздражают слизистую желудка вызывая увеличение секреции соляной кислоты)
- Кофе и крепкий чай
- Шоколад (вызывает расслабление нижнего эзофагального сфинктера)
- Острые приправы
- Грибы
- Бобовые (фасоль горошек) – увеличивают внутрибрюшное давление приводя к увеличению количества рефлюксов
- Маринады, копчёности
- Любые консервы
- Жирные продукты
- Кислые соки
- Капуста (свежая и квашенная)
- Чёрный хлеб
- Майонез, кетчуп
- Чипсы и продукты такого рода
- Жевательная резинка
- Фастфуды (гамбургеры, картофель фри, хот-доги и так далее)
- Жареные мясо, рыба, овощи
В острый период не рекомендуется употреблять свежие овощи и фрукты. Также нужно исключить любые продукты, от которых у вас появляется изжога.
Продукты, которые можно использовать в пищу при рефлюкс эзофагите:
- Молоко и сметана с низкой жирностью
- Свежие куриные или перепелиные яйца варёные всмятку
- Обезжиренный протёртый творог
- Сухарики или размоченный белый хлеб
- Всевозможные каши, варённые на воде
- Паровые котлеты из телятины
- Печёные не кислые яблоки
- Запеченные в духовке овощи
- Из вареных овощей также можно делать различные салаты или рагу
- Вареная и печеная рыба не жирных сортов
- Конечно, это далеко не весь список возможных блюд.
Медикаментозное лечение рефлюкс эзофагита
Вылечить диетой рефлюкс эзофагит можно только в лёгкой форме. В остальных случаях требуется также и медикаментозное лечение.
Существует несколько групп препаратов назначаемых при рефлюксной болезни.
1. Прокинетики – препараты, которые увеличивают тонус нижнего эзофагального сфинктера. Действующее вещество называется домпиридон, он входит в состав таких препаратов как (мотилиум, мотилак). Или другое действующее вещество итоприд (генатон).
- Мотилиум — взрослым по 20 мг. (2 таблетки) 3 раза в сутки, за 20-30 минут до еды, когда присутствуют симптомы и ночью, то и перед сном.
2. Антациды – препараты снижающие кислотность посредством её нейтрализации.
Типичным представителем данной группы является Алмагель.
- Алмагель — 5-10 мг. (1-2 мерные ложечки) 3-4 раза в день за 10-15 минут до еды.
В случае сильных болей после приёма пищи рекомендуют Алмагель А, так как он помимо нейтрализации кислоты еще и боль снимает. Длительность лечения препаратом Алмагель А не дольше 7 дней, после чего переходят на обычный Алмагель.
3. Антисекреторные препараты – препараты снижающие кислотность посредством подавления её образования.
- Омепразол – по 20- 40 мг (1-2 капсулы в сутки), запивая капсулу небольшим количеством воды. Капсулу нельзя разжевывать.
- Фамотидин 20 мг. 2 раза в сутки.
Длительность лечения и количество препаратов зависит от тяжести болезни. В среднем лечение производится как минимум 2 группами препаратов (Мотилиум + Алмагель, Мотилиум + Омепразол). Длительность лечения 4-6 недель. В тяжелых случаях назначается 3 группы препаратов в течение более чем 6 недель.
Осложнения рефлюкс эзофагита
Язва пищевода – возникает при продолжительном и частом рефлюксе.Часто язва осложняется кровотечением, в этом случае требуется эндоскопическая операция (через рот вводят трубку в пищевод и с помощью специального коагулятора прижигают кровоточащий сосуд)
Стеноз (сужение просвета) пищевода – из-за хронического воспаления пищевода его стенки утолщаются и появляется стеноз. Жалобы: боль при глотании, а также чувство комка в горле (пище плохо проходит через пищевод). Лечение хирургическое и довольно сложное.
Пищевод Баррета – эпителий пищевода меняется на эпителий желудка, тем самым увеличивая в 10 раз вероятность появления злокачественной опухоли пищевода.
Намного проще лечить рефлюкс эзофагит в лёгкой форме, чем осложнения. Ранее обращение к врачу означает быстрое и эффективное лечение.
Профилактика рефлюкс эзофагита
Лучшая профилактика любого заболевания, включая и рефлюкс эзофагит это здоровый образ жизни:
1. избегание стрессов
2. умеренное употребление алкогольных напитков
3. бросить курить
4. правильное питание особенно избегать острого, кислого, копченого и конечно же фастфудов.
5. соблюдение правильного режима питания (3-4 раза в день и понемногу).
6. нельзя ложится сразу после еды, а лучше прогуляться.
Симптомы ГЭРБ
Лечение ГЭРБ
Народная медицина
Диета
Первые признаки старения, как правило, начинают появляться уже с 25 лет. Постепенно ухудшается цвет лица, беспокоят первые мелкие морщинки, отеки под глазами, кожа становится более сухой, менее эластичной и так далее. Отсчет времени у каждого свой. Однако порой мы сами приближаем почтенный возраст, абсолютно того не замечая. От каких привычек надо срочно отказаться? Рассказывает врач-косметолог Татьяна Саморукова.
Татьяна Саморукова
врач-косметолог 1 квалификационной категории
медицинского центра «БЛОССОМ КЛИНИК»
— Можно сказать, что обладательницам жирной, комбинированной, более плотной кожи повезло. Процесс старения в данном случае проходит медленнее, чем у женщин с сухой и очень сухой чувствительной кожей. А все из-за большего количества эластиновых волокон. И это генетика, подарок предков.
На внешний вид сильно влияют и другие факторы, например:
- образ жизни;
- количество стрессов;
- иммунитет;
- хронические заболевания;
- питание;
- экологическая обстановка;
- условия работы;
- климат (особенно количество солнечных дней).
Консультация с психологом уже через 4+ часа. -30% на первую сессию. «Зигмунд Онлайн».
Кстати, белорусам на погодные условия грех жаловаться. Солнце не слишком агрессивное, резкие перепады температур бывают редко, как и сильные порывистые ветра и так далее. Нежаркие температурные условия наших широт тоже помогают сохранить молодость. Хотя, конечно, минусы можно найти везде.
Человек, правда, в силах помочь своему организму. Но легко себе и навредить. Вот несколько привычек, которые незаметно приближают старение кожи.
1. Тереть глаза и часто прикасаться к лицу
— Лицо лучше вообще не трогать, а уж тереть не стоит тем более. Особенно это касается чувствительной зоны вокруг глаз. Так вы преждевременно растянете кожу и спровоцируете возникновение морщин и отеков.
Привычка подпирать подбородок или придерживать голову рукой, опираясь на любую из областей, приводит к естественному образованию «заломов» — тех же самых морщин, только более глубоких.
Не забывайте: мы живем в мегаполисе, а руки, уж простите, — самая грязная часть нашего тела. Зачем же переносить бактерии и грязь на лицо? Это тем более опасно, если есть микроповреждения кожи — прекрасная возможность для проникновения инфекции внутрь организма.
Кстати
— Вопреки расхожему мифу демодекоз (поражение кожи микроскопическим клещом) не заразен. Присутствие подкожного клеща — это нормальное явление, и до поры до времени он не представляет опасности, поскольку питается отработанными клетками. Проблемы начинаются при ухудшении иммунитета. Как только он снижается, вероятность увеличения количества подкожных клещей возрастает.
2. Спать лицом в подушку
— Идеальная поза для сна с точки зрения сохранения молодости кожи — на спине. Не зря гейши делали это именно так. Сон на боку или на животе ухудшает циркуляцию крови в «отлеженных» зонах и формирует морщины.
Конечно, контролировать тело в бессознательном состоянии невозможно. Но постарайтесь приучить себя хотя бы засыпать в правильном положении.
— Что не менее важно, так это режим и продолжительность ночного отдыха. Идеально, если у вас получается спать хотя бы 6 часов в сутки. Во время сна в организме происходит множество глубоких восстановительных процессов. Без должного отдыха сердечно-сосудистая, пищеварительная, дыхательная и нервная системы просто не смогут нормально работать. В организме все взаимосвязано. Если он будет уставшим, а в его работе начнутся сбои, все это моментально отразится на внешнем виде.
Ночью все благоприятные для кожи процессы замедляются, но становятся более глубокими. Именно поэтому косметологи так часто рекомендуют использовать питательные кремы ночью. Ведь кожа возьмет больше полезных компонентов, и они лучше усвоятся.
Сегодня нередко можно услышать, что морщин будет меньше, если спать на шелковых простынях. Не думаю, что это действительно работает. Скорее, обычный маркетинговый ход. А вот что действительно важно, так это своевременно менять постельное белье. По мере удлинения срока использования наволочек, пододеяльников и простынь они загрязняются отмершими клетками кожи, пылью и так далее. Все это особенно опасно для обладательниц чувствительной кожи, склонной к аллергии или акне.
Советую освежать свое спальное место раз в 5 дней (а если есть возможность, то даже и чаще) и при этом не забывайте хорошенько проутюживать все складочки постельного белья для дополнительной дезинфекции.
3. Ходить с маской на лице
— Это правило касается плотных, скажем так, «тяжелых» масок, которые быстро застывают (например, альгинатные, гипсовые или с содержанием глины), а также тканевые. Дело в том, что подобные составы и материалы нередко механически тянут кожу вниз, а это в свою очередь приводит к обвисанию кожи и к морщинам.
А вот на кремовые и гелевые маски это правило не распространяется. Конечно, будет лучше, если вы расслабите все мышцы лица и немного отдохнете во время процедуры, но в данном случае это не так принципиально.
4. Злоупотреблять сладким и фастфудом
— Вы слышали что-нибудь о процессе гликации? Так называется прорастание молекул сахара в каждой клетке человеческого организма. Как следствие — ухудшение качества кожи и ее цвета.
Чрезмерное количество углеводов нарушает обменные процессы. Вредная пища провоцирует аллергию и высыпания. Это доказанный факт. Придется научиться держать себя в руках.
Однако и чрезмерная изматывающая диета не добавляет женщине красоты. Особенно если при этом она пьет недостаточно воды. В таких случаях кожа становится более тонкой, обезвоженной, ухудшается тургор и эластичность, снижается насыщенность кислородом. Все процессы замедляются, поэтому, естественно, кожа быстрее стареет.
Но это не значит, что нельзя себя баловать. Положительные эмоции тоже обладают омолаживающим эффектом! Просто все должно быть в меру. Любите сладенькое — съешьте один кусочек шоколадки, а не плитку. Главное — выработать привычку.
5. Слишком много времени уделять гаджетам
— Мало того, что различные мониторы дают излучение, вряд ли полезное для человека, так они еще и заставляют нас принимать неудобное положение тела.
Постоянный наклон головы, напряжение в шейно-воротниковой зоне, монотонные движения, неудобное положение рук — все это самым ужасным образом сказывается на тонусе кожи. Из-за затруднения кровоснабжения она не получает достаточного количества кислорода и необходимых питательных веществ, женщина «зарабатывает» себе второй подбородок, лишние морщины, а заодно головокружение, головную боль и проблемы со спиной!
6. Накладывать тонну макияжа
— Когда ко мне приходят с какими-то кожными проблемами, особенно с акне, первое правило, которая я устанавливаю для пациентов: кожа обязательно должна отдыхать! Сегодня женщины впадают в настоящую зависимость от косметики. Даже подростки не выходят ну улицу без боевой раскраски! А между тем:
- Нельзя ежедневно наносить тональную основу на кожу лица, особенно на целых 12 часов!
- Нельзя наносить макияж, предварительно не очистив и не защитив кожу.
- Нельзя ложиться спать, не удалив макияж и не очистив лицо.
Если не соблюдать эти три «нельзя», кожа загрязняется, перестает дышать. Тональные основы и дополнительная косметика — это замечательная среда для размножения бактерий. Люди сами создают для них тепличные условия, а потом удивляются появлению угрей, покраснений и других неприятностей.
Многие девушки приходят в ужас, когда я говорю им, что на период лечения первое время им придется вообще отказаться от мейкапа. Это настоящее психологическое преодоление. Но зато когда появляется результат и постепенно дела улучшаются, пациентки открывают, что кожа выглядит еще свежее и красивее, когда на ней нет ни тона, ни пудры.
Если ну никак не получается забыть о косметике, хотя бы дома смывайте с себя лишнее и подарите лицу заслуженный «отпуск» на выходные! Кожа будет вам крайне благодарна.
7. Слишком долго быть на солнце
— О том, что много загорать вредно, знают уже все. Ультрафиолет активно способствует старению. И все же поскольку мы в солнышке ощущаем дефицит, с первыми же лучами все бегут греться, при этом забывая про защиту.
Я бы рекомендовала использовать крем с SPF-фильтрами даже зимой, особенно это правило касается девушек старше 25 лет. Сейчас очень многие фирмы предлагают уходовые серии, которые предполагают подобную защиту.
— Если в отпуск вы отправляетесь в жаркую солнечную страну, подбирайте средства с SPF 30-50. При повседневном уходе в нашем климате это могут быть кремы с SPF 15-25. Лучше всего, если вы обратитесь к косметологу, который правильно определит ваш тип кожи и подскажет, что выбрать именно вам.
Если не принимать во внимание этот совет, возможно не только появление лишних морщин, но и гиперпигментация. Думаю, что пигментные пятна мало кому кажутся красивыми.
8. Выбирать уходовые средства наугад
— Лишь в очень редких случаях девушкам удается самостоятельно правильно определить свой тип кожи. А ведь от этого зависит, какие именно средства для очищения, тонизирования и увлажнения вам нужны. Выскочил прыщик: «Наверное, у меня жирная кожа», — думает девушка и идет за очень агрессивными средствами для проблемной кожи, которые я в принципе мало кому рекомендовала бы применять. Как результат — сильное пересушивание, нарушение работы сальных желез, гиперсекреция, разрушение защитного барьера, снижение иммунитета и — парадокс! — кожа становится более жирной!
Еще одна частая ошибка — использовать увлажняющий крем в холодную ветреную погоду, от чего вода, содержащаяся в средстве, кристаллизуется и повреждает кожу.
9. Перебарщивать со скрабированием
— Девушки грешат этим постоянно. После глубокого очищения дополнительно мучают кожу агрессивными скрабами, причем чуть ли не каждый день!
Не используйте скраб чаще, чем раз в неделю. Кстати, желательно, чтобы он был мягким. Сегодня большинство специалистов отказываются от средств с косточками, крупными зернышками и переходят на силиконовые, кремовые текстуры, которые очень деликатно удаляют ороговевшие клетки.
Обязательно проконсультируйтесь по этому поводу с косметологом, если у вас:
- проблемная кожа;
- очень сухая кожа;
- кожа, склонная к аллергическим реакциям;
- купероз.
10. Редко заменять полотенца
— Для лица нужно отвести отдельное полотенце. Важно менять его как можно чаще, хотя бы раз в 2-3 дня. А лучше вообще использовать одноразовые бумажные полотенца, дабы исключить риск переноса нежелательных бактерий на лицо.
Важно также не тереть кожу. Несколько раз аккуратно прислоните полотенце к лицу. Лишняя вода быстро высохнет сама. Трение провоцирует нежелательные морщинки и повреждения (особенно это касается чувствительной кожи).
Откажитесь от перечисленных привычек и обязательно увидите заметные улучшения!
Читайте также:
Увлажняющий, питательный, восстанавливающий… Разбираемся, в чем различия кремов для лица
Как делать это правильно? Простые советы по демакияжу от косметолога
«Жиденькие», плохо растут, часто выпадают! Расспрашиваем специалиста о способах решения проблем с волосами
В структуре заболеваний органов пищеварения у детей и подростков преобладает гастрит, у взрослых — панкреатит. Эффективность лечения во многом зависит от своевременного обращения за медицинской помощью. При болях в абдоминальной области врачи рекомендуют не заниматься самодиагностикой и самолечением.
Неприятные ощущения в животе нередко перерастают в острый болевой синдром, сопряженный с диареей, тошнотой, рвотой. Ошибочно диагностируя у себя банальное несварение, многие люди предпочитают лечиться самостоятельно. Например, пить препараты для пищеварения и обезболивающие средства. Между тем, боли и спазмы могут быть симптомами панкреатита — воспаления поджелудочной железы. Хроническое течение болезни существенно снижает качество жизни. Острый приступ сопровождается осложнениями, которые требуют хирургического вмешательства. О признаках, методах диагностики и терапии панкреатита читайте в статье.
Патогенез панкреатита
В организме сосредоточено большое количество желез внешней и внутренней секреции. Уникальность поджелудочной железы заключается в бифункциональности. Как экзокринный (внешнесекреторный) орган, она продуцирует пищеварительные ферменты (амилазу, липазу, эластазу), отвечающие за переработку нутриентов. Как часть эндокринной системы, железа вырабатывает важнейшие гормоны — инсулин, глюкагон, полипептид, грелин. Патогенез панкреатита связан с нарушением экзокринной функции — досрочной активностью ферментов. В норме они «просыпаются», когда попадают в кишечник, а при отклонениях — прямо в поджелудочной. Поскольку белков, жиров и углеводов в железе нет, ферменты начинают переваривать ткани самого органа. Деструкция приводит к развитию воспаления, отека, некроза поврежденных клеток — характерным признакам панкреатита.
Причины болезни:
• Пристрастие к алкоголю. Считается основным триггером воспалительного процесса, поскольку этанол отравляет клетки железы, тормозит поступление ферментов в пищеварительный тракт.
• Ожирение, систематическое переедание, преобладание в меню жирной еды. Состояние сопровождается сбоем жирового обмена, повышенной выработкой ферментов.
• Лекарственная интоксикация. Длительный или некорректный прием кортикостероидов, антибиотиков приводит к нарушению внешнесекреторной функции, перепроизводству панкреатического сока.
• Гельминтоз. Без лечения противопаразитарными средствами скопившиеся в ЖКТ глисты блокируют протоки поджелудочной железы, препятствуя поступлению ферментов в двенадцатиперстную кишку.
• Гипертония, атеросклероз. Развитие воспаления связано с нарушением кровообращения и трофики поджелудочной.
В 9 случаях из 10 панкреатит сопровождает камнеобразование в желчном пузыре и его протоках, сообщающихся с протоками поджелудочной железы.
Клиническое течение
Острый панкреатит поджелудочной железы начинается внезапно. Чаще из-за алкогольной интоксикации или движения конкрементов в желчных протоках. Симптомы нарастают стремительно, возникает угроза перитонита, абсцесса, ложной кисты. Пациент нуждается в экстренной госпитализации.
Хроническое воспаление развивается на фоне частых функциональных сбоев железы. Клинику характеризует волнообразное течение. В латентную фазу болезнь может не беспокоить, но при обострении заявляет о себе яркими клиническими симптомами. Рецидив провоцируют погрешности в питании, употребление спиртного, чрезмерные физические нагрузки. При умеренных спазмах, неосложненном течении разрешается лечиться на дому.
Симптомы
Острое состояние характеризуют:
• Нестерпимые боли в подреберье. Часто отдают под лопатку, опоясывают тело по ходу реберных нервов, усиливаются при глубоком вдохе, смене положения тела.
• Сильная тошнота, многократная рвота. При пустом желудке больного рвет желчью.
• Ксеростомия (сухость во рту). Сопровождается икотой, отрыжкой с горьким вкусом и запахом.
• Фебрильная температура. Возможны повышенная потливость, озноб.
• Интенсивное газообразование, затрудненное болезненное пищеварение, расстройство стула.
К внешним изменениям относят серо-желтый цвет кожи, плотный желтоватый налет на языке, синюшные пятна в зоне пупка и носогубного треугольника.
В период ремиссии хронического панкреатита больного тревожат:
• дискомфорт в животе, спазмы после еды;
• метеоризм, жирный и зловонный стул;
• нестабильная температура тела.
Симптомы обострения болезни схожи с приступами острого воспаления. Отсутствие адекватной терапии оборачивается анемией, потерей веса, инсулинорезистентностью, сахарным диабетом 2 типа, панкреонекрозом, раком головки поджелудочной железы.
Что делать при приступе панкреатита?
Если острые абдоминальные боли с сопутствующими симптомами панкреатита появились впервые, лучше вызвать Скорую помощь. При рецидиве заболевания пациенты со стажем придерживаются золотого правила — «холод, голод и покой»:
• охлаждающий компресс на живот снижает интенсивность болевых ощущений;
• трехдневное голодание останавливает производство пищеварительных ферментов;
• постельный режим замедляет кровоснабжение железы, снижает ее активность.
При острой боли допускается самостоятельный прием спазмолитиков (Но-шпы, Спазмалгона, Папаверина), антацидов (Маалокса, Алмагеля). В период отказа от еды врачи рекомендуют пить лечебно-столовую минеральную воду «Боржоми» с предварительно выпущенными пузырьками газа.
При выходе из режима голодания в течение трех дней нужно соблюдать диету «Стол №0»:
• 1 день — пресный бульон из постного мяса, компот из сухофруктов;
• 2 день — введение жидких каш, омлета на пару;
• 3 день — добавление детского питания (овощного, мясного, фруктового пюре).
Далее пациент постепенно переходит на диетическое питание «Стол №5», которое назначают при заболеваниях органов пищеварения.
Диагностика
Предположить воспаление поджелудочной врач может уже по результатам физикального осмотра. В период обострения пациенты чувствуют резкую боль при нажатии на зону чуть выше и правее пупка. Ярко проявляются авторские (именные) болевые симптомы Мюсси-Георгиевского, Губергрица-Скульского, Дежардена.
Для подтверждения диагноза назначают:
• Лабораторные анализы — кровь на клинику и биохимию, общий анализ мочи, копрограмму (анализ кала). В результатах клинического исследования будут увеличены СОЭ, лейкоциты, С-реактивный белок. В моче и биохимическом анализе — резко повышена концентрация амилазы. В копрограмме — значительно снижена эластаза.
• Абдоминальное УЗИ. Определит структурные изменения железы, участки обызвествления, воспаление и отечность тканей, наличие камней в желчном пузыре.
В рамках расширенной диагностики для выявления сопутствующих патологий проводят томографию (компьютерную, магнитно-резонансную), эзофагогастродуоденоскопию (ЭГДС).
Лечение
Терапия хронического панкреатита направлена на стабилизацию экзокринной функции поджелудочной железы — производство и реализацию ферментов. В период ремиссии важно придерживаться правильного питания, взрослым пациентам отказаться от употребления спиртного.
При неосложненном обострении в комплексное медикаментозное лечение включают:
• антацидные средства — избавляют от изжоги;
• спазмолитики — купируют болевой синдром;
• пищеварительные ферменты — поддерживают работу железы;
• ингибиторы протонной помпы — подавляют секрецию соляной кислоты, снижают кислотность пищеварительного тракта;
• желчегонные лекарства — регулируют отток желчи;
• ветрогонные препараты — уменьшают газообразование.
Хорошим дополнением к лечению считаются отвары травяных сборов, которые содержат бессмертник, тысячелистник, полынь, зверобой, корни одуванчика.
Профилактика рецидивов
Пациентам с хроническими формами воспаления нужно изменить пищевые привычки, скорректировать образ жизни. Прежде всего — отказаться от употребления спиртного.
Для профилактики рецидивов врачи рекомендуют:
• следовать правилам диеты «Стол №5»;
• побороть никотиновую зависимость;
• избегать интенсивных физических нагрузок;
• регулярно обследоваться.
Увеличить сроки ремиссии помогает бальнеологическое санаторно-курортное лечение.
Диета
Диетическое питание основано на подразделении еды на две категории — вредную и полезную. К первой категории относятся продукты питания, которые:
• содержат большое количество животных жиров;
• раздражают слизистую ЖКТ;
• увеличивают нагрузку на поджелудочную железу, кишечник.
Ежедневное меню составляют на основе блюд, приготовленных из разрешенных продуктов. Из способов кулинарной обработки выбирают варку, тушение, запекание, пар. Жареную пищу из рациона исключают. Значение имеет температурный режим — еда не должна обжигать или быть слишком холодной.
Примерный перечень
Можно
Нельзя
- пшеничные сухари, галеты;
- мясо птицы, кроме утки;
- нежирная рыба (камбала, минтай);
- омлет;
- картофель;
- макаронные изделия;
- овощные супы, исключая капусту;
- нежирная молочная, кисломолочная продукция;
- каши;
- ягоды, фрукты, кроме цитрусовых;
- минеральная вода без газа;
- зеленый чай;
- компот, кисель (без сахара).
- свинина, баранина, колбасные изделия;
- молочные продукты с жирностью >5%;
- мясные, рыбные консервы, в том числе икра, копчености;
- соленые, маринованные овощи, грибы (в любом виде);
- блюда из бобовых культур;
- капуста, лук, чеснок;
- фаст-фуд;
- жирные соусы на майонезной основе;
- корнеплоды — редька, редис;
- кетчуп;
- сдобная выпечка;
- острые специи;
- шоколад;
- бутилированный чай;
- пакетированные соки;
- сладкая газировка.
Вздутие живота – распространенное явление, которое провоцируют проблемы с пищеварением, переедание, гормоны, скопление большого количества воды в организме и другие причины. Но чаще всего виноваты продукты, вызывающие газообразование.
Здоровый человек испускает газы от 12 до 25 раз в день.
От 10 до 25% здоровых в целом людей время от времени жалуются на вздутие живота. Около 10% говорят, что газообразование происходит регулярно. Среди тех, у кого диагностирован синдром раздраженного кишечника (СРК), этот показатель может достигать 90%. До 75% женщин страдают от вздутия живота до и во время менструации.
Причины газообразования
1. Скопление газа в кишечнике
Газ – естественный побочный продукт пищеварения. Он состоит из кислорода, азота, углекислого газа, водорода и метана.
К газообразованию приводят:
- Бактериальная ферментация. Толстая кишка заполнена бактериями, дрожжами и грибками, которые расщепляют продукты, не переваренные тонким кишечником, в основном различные формы углеводов. Эта ферментация и приводит к газообразованию. Некоторые люди испытывают трудности с перевариванием определенных сахаров, таких как лактоза, фруктоза, рафиноза (содержится в бобах).

Алла Губина
врач-гастроэнтеролог, эндоскопист, к. м. н., врач высшей квалификационной категории, «Институт Здоровья»
– Избыточный рост бактерий в тонком кишечнике происходит, когда кишечные бактерии из толстой кишки попадают в тонкую. Их повышенное количество может подавить бактерии, которые поглощают газы, уравновешивая микрофлору (бифидобактерии, полезные штаммы кишечной палочки, лактобациллы).
- Функциональные расстройства пищеварения. Синдром раздраженного кишечника (СРК) и функциональная диспепсия диагностируются, когда организм препятствует нормальному пищеварению, что часто сопровождается газообразованием после еды. При возникновении других тревожных симптомов, таких как диарея или запор, тошнота, рвота, лихорадка, кровотечение, анемия и потеря веса, следует немедленно обратиться к гастроэнтерологу.
- Висцеральная гиперчувствительность. Некоторые люди ощущают вздутие живота, даже когда объем газов в норме. Это состояние часто связано с СРК и другими расстройствами, затрагивающими нервные пути, проходящие от кишечника к мозгу. Иногда даже развивается мышечная гиперреакция – освобождение большего места в брюшной полости для газов (абдоминофреническая диссинергия). Мышцы живота расслабляются и выступают наружу.
2. Скопление пищи
Пища, скопившаяся в пищеварительном тракте, оставляет меньше места для прохождения газов, а также и для органов брюшной полости и циркулирующих в ней жидкости и жира. Из-за этого живот кажется плотным.
Причины скопления пищи в ЖКТ:
- Запоры. Иногда случаются из-за неправильного питания, но могут быть и хронические, связанные с какими-либо заболеваниями. Скопление фекалий в толстой кишке приводит к тому, что переваренная пища дольше остается в кишечнике, ожидая выхода. Животу требуется дополнительный объем, что и приводит к вздутию.
- Нарушение моторики. Может вызвать запор или привести к тому, что продукты пищеварения будут двигаться медленнее по ЖКТ. Обычно это происходит из-за проблем с мышцами и нервами, ответственными за прохождение пищи, – кишечной псевдопроходимости, гастропареза, частичного паралича мышц желудка и дисфункции тазового дна.
- Увеличение веса. Лишние килограммы, как правило, в первую очередь откладываются в области живота, оставляя меньше пространства для нормального пищеварительного процесса. Поэтому даже обычная еда может вызвать ощущение вздутия. Иногда увеличение веса также связано с задержкой воды, и это оказывает аналогичный эффект.
- Непроходимость кишечника. Толстый и тонкий кишечники могут быть заблокированы опухолями, рубцовой тканью, стриктурами, стенозами или грыжами. Воспалительные заболевания, такие как болезнь Крона и дивертикулез, могут повредить части тонкого кишечника, создавая стриктуры, которые сужают его и затрудняют прохождение пищеварительного содержимого.
3. Гормоны
Примерно три из четырех женщин испытывают вздутие живота до и во время менструации.
Эстроген вызывает задержку воды в организме, поэтому, когда он резко возрастает, а прогестерон падает, происходит распирание живота. К тому же перед менструацией увеличивается матка.
Часто жалуются на газообразование во время гормональных колебаний в пременопаузе.
Гормоны влияют и на пищеварительную систему. Эстроген и прогестерон провоцируют газообразование в кишечнике, замедляя или ускоряя моторику. Рецепторы эстрогена в ЖКТ также изменяют висцеральную чувствительность, из-за чего появляется ощущение раздутости.
4. Серьезные причины
Вздутие живота, происходящее время от времени и вызванное пищеварением, гормональными факторами или и тем и другим, является нормой. Но могут быть и более серьезные причины:
- Асцит – постепенное накопление жидкости в брюшной полости. Обычно вызвано заболеванием печени, а иногда почечной или сердечной недостаточностью.
- Дисфункция поджелудочной железы – поджелудочная не может вырабатывать достаточное количество пищеварительных ферментов.
- Воспаление желудка (гастрит) или кишечника (энтерит) – обычно вызвано бактериальной инфекцией (например, H. pylori), употреблением алкоголя или связано с пептической язвой.
- Рак (яичников, матки, толстой кишки, поджелудочной железы, желудка или брыжейки).
5. Аэрофагия
Это заглатывание слишком большого количества воздуха. Мы все глотаем его в небольшой дозе — это нормально.
– Аэрофагия вызывает вздутие живота, газы или отрыжку. Ее провоцируют: жевательная резинка, газированные напитки, слишком быстрое заглатывание еды, питье через трубочку, питье из фонтанчика с водой, курение, – объясняет гастроэнтеролог Алла Губина. – Стресс также может спровоцировать излишнее заглатывание воздуха через рот, при этом человек может этого даже не заметить.
Как предотвратить вздутие живота?
Если повышенное газообразование вызвано неправильным питанием, от него можно избавиться, скорректировав свой образ жизни.
- Ешьте достаточно клетчатки. Если в вашем рационе ее мало, то вводите постепенно, чтобы не перегружать свой организм. Поначалу клетчатка усилит газообразование, но затем организм к ней привыкнет. Она очистит кишечник и выведет застрявшие ферментирующиеся фекалии. Употребляя клетчатку, вы будете пить больше воды и быстрее почувствуете насыщение. Наконец, клетчатка – это пребиотик, который питает полезные бактерии кишечника.
- Избегайте обработанных пищевых продуктов. К ним относятся полуфабрикаты, колбасные изделия, продукты, подвергаемые воздействию низких или высоких температур, содержащие ароматизаторы, консерванты и красители. Такие продукты содержат мало клетчатки, зато в них много соли и жира. Соль вызывает задержку воды, а жир замедляет процесс пищеварения, потому что на его переваривание требуется больше времени. Все это может привести к запорам и вздутию живота. Такие продукты содержат мало питательных веществ, поэтому вы быстро снова почувствуете голод.
- Пейте достаточно воды. Вода будет стимулировать моторику всего пищеварительного тракта и не даст перевариваемой пище стать слишком твердой и плотной. Кроме того, вода поможет чувствовать себя сытым в течение дня.
- Добавьте движение.
Занятия спортом, физические упражнения способствуют выведению воды из организма и стимулируют работу кишечника.
Если у вас офисная «сидячая» работа, старайтесь прогуливаться, особенно после обеда и ужина.
- Практикуйте осознанное питание. Не торопитесь и тщательно пережевывайте пищу. Чувство сытости наступает позднее, поскольку требуется некоторое время, чтобы пища достигла желудка. Во время еды сидите прямо.
Какие продукты вызывают газообразование?
Обычно газообразование вызвано определенными продуктами питания и напитками:
- Овощи – фасоль, чечевица, спаржа, брокколи, брюссельская капуста, белокочанная капуста, лук.
- Фруктоза – натуральный сахар, содержащийся во всех сладких фруктах, овощах и меде.
- Лактоза – натуральный сахар, который входит в состав молока.
- Растворимая клетчатка – фрукты, овсяные отруби, горох и другие продукты с высоким содержанием растворимой клетчатки, которая переваривается в толстом кишечнике.
- Продукты, богатые крахмалом – кукуруза, макаронные изделия, картофель.
- Сорбит – содержится в морских водорослях, сливе, яблоках, черешне и других крахмалосодержащих плодах. Его особенно много в сухофруктах.
- Цельные злаки – коричневый рис, овсянка и цельная пшеница.
- Сухофрукты.
Также газообразование могут вызвать яблочный или черносливовый соки, газированные напитки и острая, жареная или жирная пища.
Не надо отказываться, надо привыкнуть!
В этом списке много полезных продуктов, которые не стоит исключать из рациона. Мы все разные – у кого-то сильнее реакция на один продукт, у кого-то на другой. К тому же со временем чувствительность к пище может меняться: например, у многих людей с возрастом возникают проблемы с перевариванием молочных продуктов.
Если здоровая пища (например, цельные злаки и овощи) вызывает у вас газообразование, сократите количество съедаемого. Затем начинайте вводить эти продукты в свой рацион, постепенно увеличивая дозировку в течение нескольких недель, чтобы пищеварительная система адаптировалась к ним.
Продукты, вызывающие вздутие живота у детей
Распространенными причинами повышенного газообразования у детей являются:
- Жареная и жирная пища.
- Газированные напитки.
- Бобовые.
- Овощи: брокколи, брюссельская капуста, белокочанная, цветная капуста, огурцы, зеленый перец, лук, горошек, редис.
- Фрукты: абрикосы, бананы, дыни, персики, груши, чернослив и сырые яблоки.
- Пшеница и пшеничные отруби.
Ведение журнала питания и симптомов может помочь определить, какие продукты в рационе ребенка усиливают газообразование. Затем обсудите рацион питания с педиатром.
Употребление большого количества воды и регулярные физические упражнения помогут уменьшить симптомы вздутия живота у ребенка.
Как избавиться от газообразования?
Чтобы устранить проблему, необходимо установить ее истинную причину. Но нижеперечисленные рекомендации помогут облегчить состояние.
- Диета при вздутии живота должна включать чай из мяты перечной или ромашки, имбирь, куркуму, анис, фенхель, тмин, кориандр. Эти травы и специи помогают уменьшить газообразование. А чай из одуванчика способствует выведению воды.
- Капсулы с маслом мяты перечной являются естественным спазмолитиком и эффективны при запорах – помогают мышцам кишечника расслабиться.
- Антациды снимают воспаление в пищеварительном тракте и помогают легче выводить газы. Антациды часто включают активный ингредиент симетикон, который группирует более мелкие пузырьки газа вместе. Симетикон также принимают отдельно.
- Добавки магния помогают нейтрализовать желудочную кислоту и расслабить мышцы кишечника. Магний обладает естественным слабительным эффектом, который полезен время от времени, но может вызвать привыкание, если его принимать слишком часто.
- Пробиотики восстанавливают баланс микрофлоры кишечника, способствуют перевариванию пищи и поглощают избыток газов.
Если чувствуете вздутие живота, помассируйте его справа налево, чтобы освободить захваченный воздух.
В большинстве ситуаций газообразование и дискомфорт в животе не требуют медицинской помощи. Коррекция пищевого поведения вполне может исправить ситуацию. Тем не менее при увеличении частоты или тяжести симптомов, особенно если они сопровождаются потерей веса, диареей, рвотой или изжогой, следует незамедлительно обратиться к гастроэнтерологу и пройти обследование.
Менопауза – сложный период в жизни каждой женщины, который сопровождается угнетенным состоянием и неприятными симптомами. Климакс характеризуется гормональной перестройкой организма. Репродуктивная система постепенно снижает свою активность. Для поддержания организма при климаксе врачи рекомендуют принимать гормональные или негормональные препараты. Их эффективность направлена на укрепление женского здоровья и нормализацию общего состояния.
Предлагаем рейтинг препаратов при климаксе, основанный на мнении врачей и отзывах покупателей. Перед покупкой лекарств рекомендуется проконсультироваться со специалистом. Только врач может подобрать подходящий медикамент, опираясь на результаты проведенной диагностики.
Классификация препаратов при климаксе
Виды используемых препаратов:
- Гормональные. Направлены на повышение уровня эстрогена – устранение самой причины. Позволяют сохранить детородную функцию дольше. Гормон нормализует состояние, устраняя неприятные симптомы. Гормональный фон организма при этом остается неизменным.
- Негормональные. Носит симптоматическое лечение, значительно уменьшая неприятные симптомы. Результат появляется не сразу, а спустя некоторое время. Самочувствие улучшается постепенно. Негормональные средства имеют накопительный эффект. Из аптек отпускаются без рецепта врача.
Гормональные средства имеют массу противопоказаний и побочных эффектов. Их недопустимо принимать без предварительной сдачи анализов. Именно по этой причине мы подобрали список наиболее щадящих средств, которые не причиняют организму вреда, эффективно устраняя проблему.
Критерии сравнения препаратов при климаксе основаны на составе таблеток и отзывах покупателей. Немаловажное значение имеет стоимость медикаментов. На основании этой информации мы представили рейтинг негормональных препаратов при климаксе.
Особенности климактерического периода
Существует три основных стадии климакса:
- Пременопауза. Начинается с 40-45 лет и длится на протяжении 10 лет. Характеризуется появлением приливов, снижением полового влечения, частыми головными болями и депрессивным состоянием.
- Менопауза. Наступает в возрасте 50-55 лет. Сопровождается прекращением работы яичников и окончанием менструаций. В этот период заметно стареет кожа, костные структуры становятся хрупкими
- Постменопауза. Наступает в возрасте от 55 лет. Неприятная симптоматика исчезает и больше не появляется.
Среди основных симптомов климакса следует выделить приливы (ощущение жара), чрезмерное потоотделение и изменения внешности (кожа теряет упругость и становится сухой). Также характерна эмоциональная нестабильность, изменение восприятия окружающего мира и бессонница.
Рейтинг препаратов при менопаузе
№1 – «Менорил Плюс» (капсулы)
Разработан на основе биофлавоноидов – веществ растительного происхождения или их синтетических аналогов. Оказывает воздействие, аналогичное эффективности эстрогенов женского организма:
- Витамин D3. Нормализует состояние костных структур, кишечника и паращитовидной железы. Принимает участие в процессах абсорбции кальция.
- Витамин К1. Принимает участие в восстановлении костей, предотвращая развитие остеопороза.
- Ресвератрол. Фитоалексин является мощным антиоксидантом, который по активности превосходит витамин Е.
«Менорил Плюс» является лучшим препаратом для симптоматического лечения климакса. Уменьшает частоту приливов, нормализует показатели артериального давления, уменьшает слабость и избавляет от головных болей.
№2 – «Doppelherz Актив Менопауза» (таблетки)
Биологически активная добавка к пище, которая является источником кальция, фолиевой кислоты, биотина, изофлавонов сои и витаминов D3, B1, 2, 6 и 12. Обладает общеукрепляющим эффектом, что необходимо женщинам в пре- и постменопаузальный период.
Устраняет последствия менопаузы, предотвращая развития психоэмоциональных расстройств и вегетососудистых нарушений. Способствует улучшению качества жизни, сохраняя красоту и здоровье.
№3 – «Менопейс Плюс» (капсулы и таблетки)
Разработан на основе изофлавоноидов, флаволигнанов, витаминов и минеральных веществ. Нормализует гормональный уровень, восполняя дефицит необходимых веществ для нормальной жизнедеятельности.
Фармакологическое действие «Менопейс Плюс»:
- гормональная регуляция;
- поддержка нервной системы;
- образование коллагена;
- укрепление сосудов и сердца;
- поддержка здоровья костей.
Является лучшим препаратом от приливов при климаксе. Назначается для предупреждения симптомов менопаузы и их облегчения. Поддерживает организм и предотвращает развитие остеохондроза.
№4 – «Lady`s Formula Менопауза День-Ночь» (таблетки)
Антиклимактерическое, адаптогенное средство, регулирующее гормональный баланс. Биокомплекс направлен на улучшение качества жизни женщин, находящихся в пери- и постменопаузальном периоде. Помогает облегчить симптомы психоэмоционального характера (лабильность настроения, слезливость, навязчивые идеи и пр.). Поддерживает энергичность днем и помогает бороться с бессонницей.
Рекомендуется использовать при наличии наследственного отягощения остеопорозом и при функциональных расстройствах ЦНС. Назначается также при иммунодефицитных состояниях и женщинам, у которых имеются вредные привычки. Имеются противопоказания в виде индивидуальной непереносимости компонентов, артериальной гипертензии и выраженного атеросклероза.
№5 – «Lady`s Formula Менопауза Усиленная формула» (таблетки)
Натуральный биокомплекс разработан на основе запатентованной растительной формулы. Направлен на устранение симптомов менопаузы и предотвращение развития осложнений.
Особенности усиленной формулы заключается в снижении частоты и выраженности приливов. Это лучшие таблетки при климаксе, с помощью которых удается уменьшить раздражительность и частоту смены настроения. Незаменимы в период ранней менопаузы, в т. ч. и при удалении яичников.
№6 – «Менопейс» (капсулы)
Содержит минералы и витамины, регулирующие гормональный баланс. Поливитамины отличаются комбинированным действием:
- Пантотеновая кислота. Регулирует уровень продукции эстрогенов надпочечниками.
- Витамины группы В и аскорбиновая кислота. Принимают участие в синтезе гамма-линоленовой кислоты, ослабляющей симптомы менопаузы и регулирующей гормональный баланс.
- Витамин Е. Способствует нормализации процесса теплорегуляции, снижает распад прогестерона и устраняет нервозность.
Практически не имеет противопоказаний. Не рекомендуется использовать при индивидуальной непереносимости компонентов.
№7 – «Ци-Клим» (таблетки)
Противоклимактерическое средство растительного происхождения. Активный компонент – экстракт цимицифуги. Лучший препарат при менопаузе, который используется для проведения негормональной терапии.
Устраняет дефицит эстрогенов, помогает справиться с приливами, ночными потами, приступами сердцебиения. Предотвращает ранее старение, сухость кожного покрова и слизистых оболочек.
№8 – «Климадинон» (таблетки, покрытые оболочкой)
Разработан на основе сухого экстракта корневищ цимицифуги. Фитопрепрат назначается для облегчения климактерического синдрома:
- при вегето-сосудистых расстройствах;
- для борьбы с усиленным потоотделением;
- с целью уменьшения повышенной возбудимости.
Побочные эффекты связаны с появлением аллергической реакции и повышением массы тела. В более редких случаях отмечается появление боли в эпигастральной области, менструальноподобные кровотечения и напряжение в области молочных желез.
№9 – «Клималанин» (таблетки)
Действующий компонент – бета-аланин. Аминокислота предотвращает резкое высвобождение гистамина, но не оказывает антигистаминной активности. Расширяет периферические кожные сосуды, что лежит в основе вегетативных реакций в период менопаузы. Данные вазомоторные реакции обусловлены чрезмерной активностью терморегуляторных центров в гипоталамусе, что происходит при нарушении баланса церебральных нейротрансмиттеров. Возникает это на фоне прекращении секреции гормонов яичниками. Благодаря бета-аланину удается насытить периферические рецепторы нейротрансмиттеров.
«Клималанин» — лучший препарат от потливости при климаксе. Нужно с осторожностью принимать при почечной и печеночной недостаточности.
№10 — «Климактоплан Н» (таблетки для рассасывания)
Гомеопатическое средство, комплексное действие которого обусловлено вхождением в состав сразу нескольких активных компонентов. Назначается при климактерическом синдроме, который сопровождается усиленным сердцебиением, повышенным потоотделением, зудом, головокружением и нервным напряжением.
Курс терапии составляет от 3 до 4 месяцев. Рекомендуется принимать в комплексной терапии. Возможны побочные действия со стороны желудочно-кишечного тракта. Не исключены аллергические реакции. Среди противопоказаний – непереносимость лактозы и недостаточность лактазы.
№11 – «Климаксан» (таблетки для рассасывания)
Гомеопатическое средство смягчает психоэмоциональное напряжение при климактерическом синдроме. Направлено н снижение выраженности вегетативных реакций, таких как приливы, потливость, головная боль и сердцебиение.
Не имеет утвержденных терапевтических показании. Традиционно используется в качестве симптоматического средства при проведении терапии. Длительность лечения составляет 6 месяцев. По рекомендации врача возможны повторные курсы. При передозировке возможно возникновение диспепсических явлений (нарушений со стороны пищеварения).
№12 – «Тайм-фактор» (капсулы)
БАД является источником фолиевой кислоты, витамин Е и С.содержит рутин, аукубин и гингеролы. Назначается для нормализации менструального цикла, регулирования деятельности репродуктивной системы и поддержание гормонального баланса.
Самое лучшее негормональное средство, которое не имеет противопоказаний, за исключением индивидуальной непереносимости компонентов. При соблюдении рекомендаций производителя побочных реакций не возникает.
№13 – «Тайм Эксперт Коэнзим Q10 с витамином Е» (таблетки)
БАД, действие которого направлено на длительное сохранение красоты и молодости. Не является лекарственным средством. Замедляет процессы старения. Витаминный комплекс рассчитан специально для женщин преклонного возраста. Помогает продлить репродуктивные функции, нормализуя общее состояние организма.
№14 – «Индинол» (капсулы)
Селективный модулятор эстрогенных рецепторов подавляет индукцию эстроген-зависимых генов. В связи с этим клетка перестает получать чрезмерную стимуляцию.
Универсальный корректор предупреждает развитие гиперпластических процессов в тканях и органах женской репродуктивной системы. уничтожает трансформированные клеточные структуры с аномально высокой пролиферативной активностью.
№15 – «Менсе» (капсулы)
Биологически активная добавка к пище, которая разработана на основе комплекса витаминов и минералов, необходимых в климактерическом периоде. Предупреждает появление менопаузы и смягчает его симптомы. Концентрация активных компонентов не превышает допустимых суточных показателей, поэтому передозировки исключены.
Капсулы «Менсе» завершают рейтинг препаратов при менопаузе. Выступают в роли природного антидепрессанта. Не вызывают побочных реакций, исключая нарушения со стороны функций внутренних органов.
Выводы
Воспользовавшись рейтингом, каждый сможет выбрать лучшее негормональное средство, которое поможет справиться с приливами. Перед покупкой рекомендуется проконсультироваться с врачом, который посоветует как принимать таблетки.
Негормональные препараты нового поколения незаменимы на любом этапе климакса. В ТОПе представлены средства, разработанные преимущественно на основе растительных компонентов. Они заменяют ЗГТ, отличаясь отсутствием побочных реакций и противопоказаний. Единственный минус заключается в том, что действие наступает постепенно и менее выражено.
Список литературы:
https://www.rlsnet.ru/mkb_index_id_6316.htm
https://www.vidal.by/patsientam/entsiklopediya/gynecology/menopauza.html
https://www.vidal.ru/encyclopedia/gynecology/menopauza
https://medum.ru/mkb-n95.1
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это состояние, при котором количество рефлюкса желудочного сока в пищевод превышает нормальный предел и вызывает или не вызывает симптомов повреждения слизистой оболочки пищевода. Это означает, что ГЭРБ не может вызывать недомогание пациента до тех пор, пока болезнь не обострится.
Патофизиология
В нормальных условиях (у здорового человека) содержимое желудочного сока с повышенной кислотностью периодически попадает в пищевод, но внутренние защитные механизмы либо снижают количество выделяемой кислоты до минимума, либо удаляют кислоту, которая быстро удаляется путем «очищения» пищевода. Поэтому симптомы кислотного раздражения пищевода не ощущаются или минимальны.
Механизмы, которые защищают пищевод от желудочной кислоты, включают нижний сфинктер пищевода (сфинктер) и нормальную перистальтику пищевода (моторику). Когда эти механизмы нарушаются, возникает рефлюкс и возникают симптомы ГЭРБ.
Этиология: новый подход
Согласно преобладающей теории (с 1935 г.), ГЭРБ возникает, когда кислый желудочный сок выливается из желудка в пищевод, химически и механически повреждая слизистую оболочку пищевода, вызывая ее ожоги, раздражение, эрозии и, в конечном итоге, более серьезные последствия. Однако эта традиционная теория химического и механического раздражения слизистой оболочки пищевода не может полностью объяснить многие вещи, связанные с началом, симптомами и течением ГЭРБ.
В настоящее время появились сообщения о том, что ГЭРБ может быть иммунным воспалительным заболеванием, вызванным иммунными реакциями, а не прямым химическим повреждением слизистой оболочки пищевода желудочным соком. Гипотеза об этиологии иммунной ГЭРБ подтверждается одним из клинических исследований, проведенных в США. Результаты исследования были опубликованы в журнале American Medical Ассоциация.
Предварительные данные этого исследования показали, что Т-лимфоцитарный эзофагит, гиперплазия базальных клеток и клеток селезенки наблюдались у пациентов с тяжелой ГЭРБ, эффективно лечившихся ингибиторами протонной помпы (ИПП) после отмены ИПП, но с устойчивыми поверхностными клетками.
По словам руководителя исследования из Далласского медицинского центра ветеранов д-ра. Керри Данбар, это открытие предполагает, что патогенез рефлюксной болезни может быть связан больше с медиаторами воспаления и цитокинами, чем с химическим повреждением слизистой оболочки пищевода.
Воспалительная иммунная теория ГРЭБ могла бы легче и лучше объяснить не только начало и течение типичных симптомов этого заболевания, но и патофизиологию осложнений этойпатологии — метаплазию пищевода и слизистой оболочки Барретта.
Недавние экспериментальные исследования на крысах также предполагают, что ГЭРБ более связана с иммунным, а не химическим кислотным поражением слизистой оболочки пищевода. Считается, что рефлюкс и химическое кислотное раздражение только инициируют иммунные воспалительные реакции в слизистой оболочке пищевода и, следовательно, играют менее важную роль.
Если иммуно-воспалительная теория этиопатогенеза ГЭРБ окажется верной, возможно, потребуется пересмотреть существующий режим лечения и профилактики рецидивов ГЭРБ. Не исключено, что расположение и роль антисекреторных препаратов (ИПП, блокаторы H2) могут измениться.
Предполагается, что иммунная теория рефлюксной болезни может более подробно объяснить причины и сущность не только типичных, но и недавно описанных атипичных форм (так называемых подтипов) ГЭРБ.
Исследователи предполагают, что ИПП и блокаторы H2 могут оставаться наиболее важными препаратами для лечения ГЭРБ, но схема лечения этого заболевания также должна включать препараты, влияющие на каскад иммунно-воспалительного ответа, особенно для более тяжелых и рефрактерных форм ГЭРБ.
Лечение гастроэзофагеальной рефлюксной болезни
Согласно действующим руководствам, ГЭРБ лечится поэтапно. Цель лечения: контролировать симптомы заболевания, лечить эзофагит, предотвращать рецидивы эзофагита и осложнения заболевания.
Лечение ГЭРБ состоит из следующих этапов:
- Изменение образа жизни и контроль секреции желудочного сока (антациды, PSI, H2B).
- При необходимости применяется хирургическое лечение, проводится корректирующая антирефлюксная операция.
Немедикаментозные меры предполагают следующее:
- Уменьшение лишнего веса;
- Отказ от определенных напитков и продуктов (алкоголь, шоколад, цитрусовые, помидоры), мяты, кофе, лука, чеснока;
- Частое питание через равные промежутки времени;
- Сон минимум через 3 часа после еды, с поднятой головой (~ 20 см);
- Ограничение приседаний, наклонов туловища и т. д.
Медикаментозное лечение
Для лечения ГЭРБ используются несколько групп препаратов:
- антисекреторный (PSI, H2A);
- прокинетики (гидроксид алюминия и др.);
- антациды (гидроксид алюминия, гидроксид магния).
Антациды
До 1980-х годов антациды были стандартным средством лечения легкой формы ГЭРБ. Они по-прежнему используются для уменьшения симптомов легкого рефлюкса. Антациды принимают после каждого приема пищи и перед сном.
Антациды также полезны при побочных эффектах: они облегчают запор (алюминиевые антациды: ALternaGEL, Amphojel), могут усиливать жидкий стул (магниевые антациды: Phillips Milk of Magnesia). Гидроксид алюминия увеличивает pH содержимого желудка до >4 и подавляет протеолитическую активность пепсина, уменьшает симптомы расстройства желудка. Антациды не снижают частоту рефлюкса, но снижают кислотность текучего содержимого.
Гидроксид магния подавляет симптомы ацидоза, улучшает пищеварение. Антациды гидроксида магния осмотически задерживают жидкости в кишечнике, что растягивает стенки кишечника, стимулирует перистальтику кишечника и смягчает стул (слабительный эффект). При взаимодействии с соляной кислотой желудочного сока гидроксид магния превращается в хлорид магния.
Новые антациды и антирефлюксанты
Соли альгиновой кислоты используются в клинической практике для облегчения симптомов изжоги и эзофагита более 30 лет. Соли альгиновой кислоты обладают своеобразным механизмом действия: при взаимодействии с желудочной кислотой альгинаты выпадают в осадок и образуют гель, который покрывает слизистую пищевода защитным слоем и способствует ее восстановлению.
Исследования in vitro и in vivo показали, что альгинаты сочетают в себе углекислый газ и некоторые антацидные компоненты. Недавние кинетические исследования показали, что альгинаты обходят кислое содержимое и достигают пищевода раньше, чем содержимое пищевода, защищая слизистую оболочку органа от механического и химического раздражения соляной кислотой. Согласно клиническим исследованиям, альгинаты также действуют как физический барьер, тем самым более активно подавляя рефлюкс.
Альгинатные препараты содержат антациды, нейтрализующие кислоты, уменьшающие изжогу, но исследования не показали, что эффективность этих комбинированных препаратов зависит от их нейтрализующих свойств.
Клиническая эффективность альгинатных препаратов зависит от многих факторов: количества и проникновения выделяемого углекислого газа, особенностей молекулы, дополнительных ингредиентов (алюминий, кальций), обладающих положительным потенцирующим действием.
Альгинатные препараты остаются в желудке в течение нескольких часов, поэтому они действуют значительно дольше и более эффективны в подавлении симптомов ГЭРБ, чем традиционные антациды, они начинают действовать быстро и действуют долго. Альгинатные препараты полностью безопасны и поэтому используются для уменьшения симптомов рефлюкса у младенцев, детей и беременных женщин.
Например, один из таких препаратов альгината магния Refluxaid применяется в европейских странах для уменьшения симптомов рефлюкса и ацидоза при ГЭРБ, язвенной болезни, эзофагите, функциональной диспепсии, других функциональных и воспалительных заболеваниях желудочно-кишечного тракта, проявляющихся изжогой, рефлюксом, дискомфортом в эпигастрии.
Альгинат магния в Rexluxaid — это натуральное вещество, извлеченное из морских водорослей. Препарат обладает высокой вязкостью, что увеличивает антирефлюксную эффективность и продолжительность действия. Обладает эмульсионными и набухающими свойствами.
Исследования показали, что высоковязкое соединение Refluxaid при попадании в желудок создает физический барьер, который связывает и нейтрализует желудочный сок, тем самым защищая пищевод от симптомов рефлюкса: изжоги, жжения за грудиной, боли в груди, дискомфорта в эпигастрии и т. д. Прием подобных лекарств ослабляет изжогу, срыгивание кислоты, уменьшается дисфагия и одинофагия (затруднение при глотании и болезненность), также подавляются экстразофагинитные симптомы ГЭРБ — кашель, охриплость голоса.
Refluxaid — это лекарство, отпускаемое по рецепту. Оно используется для эпизодического уменьшения симптомов ацидоза, рефлюкса и эзофагита, по запросу или в сочетании с антирефлюксными лекарствами (антисекреторными ИПП, блокаторами H2, прокинетиками).
Было обнаружено, что когда человек спит, альгинат магния может оставаться в желудке до 8 часов без разрушения — достаточно времени для пациента, чтобы хорошо выспаться. Прием рефлюкса перед сном может улучшить качество сна у пациента с ГЭРБ, поскольку симптомы, вызванные ночным рефлюксом, будут подавлены.
Антисекреторные препараты, блокаторы Н2-рецепторов
Это лечение первой линии при ГЭРБ легкой и средней степени тяжести и эзофагите I-II степени. В клинической практике обычно используются четыре блокатора H2: ранитидин, фамотидин, циметидин и низатидин. Они более эффективны в подавлении нестимулированной секреции желудочного сока с пищей и поэтому рекомендуются «натощак» или на ночь.
Н2-блокаторы эффективны при лечении легкого эзофагита (70-80% пациентов выздоравливают), а также в антирецессивном лечении и профилактике рецидивов. Эффективность блокаторов H2 снижается при длительном применении, что приводит к тахифилаксии. Блокатор H2 рекомендуется для пациентов, страдающих ночными симптомами рефлюкса, особенно в виске Барретта.
Ингибиторы протонной помпы (ИПП)
Это сильнейшие препараты, подавляющие желудочную секрецию. Клинические исследования показали, что они наиболее эффективны при лечении ГЭРБ. ИПП обычно хорошо переносятся, вызывая относительно мало побочных эффектов. Однако ИПП могут нарушать гомеостаз кальция, усугубляя существующие нарушения сердечной проводимости. ИПП повышают риск переломов бедренной кости у женщин в постменопаузе.
На основании множества клинических испытаний были сделаны выводы, что ИПП более эффективны, чем блокаторы H2, в контроле симптомов ГЭРБ в течение 4 недель. И более эффективны при лечении эзофагита в течение 8 недель. Также сообщается, что не обнаружено, что какой-либо препарат PSI более эффективен, чем другие, в борьбе с симптомами ГЭРБ в течение 8 недель.
Хотя ИПП являются наиболее эффективными антисекреторными препаратами, их применение, особенно в течение длительного периода времени, связано со многими побочными эффектами. Во-первых, у ИПП есть ограничения по применению: их нельзя применять детям до 1 года, беременным и кормящим женщинам. Было показано, что использование ИПП во время беременности увеличивает риск врожденных дефектов (пороков сердца).
Исследования, проведенные в США, показывают, что чрезмерное использование ИПП имеет опасные последствия. Поэтому FDA США предупреждает врачей и пациентов о том, что в год не должно быть более трех 14-дневных курсов лечения. Длительное или частое использование ИПП связано с повышенным риском переломов костей, гиповитаминоза B12, электролитного дисбаланса (в первую очередь гипомагниемии), мышечных спазмов и даже судорог.
Чрезмерное подавление секреции желудочного сока при приеме ИПП может вызвать дискомфорт в эпигастрии, расстройство желудка, усиление кишечных инфекций (C. difficile и др.), Риск аспирационной пневмонии. Риск инфекционных осложнений еще выше, когда ИПП используются с блокаторами Н2-рецепторов.
Прокинетики
Прокинетики эффективны только при лечении легкой формыГЭРБ. Если ГЭРБ протекает тяжелее, помимо прокинетиков обычно назначают препараты, угнетающие секрецию желудочного сока.
Из прокинетиков в Европейских клиниках назначают метоклопрамид (10 мг/день перорально) — это наиболее часто назначаемая схема у взрослых с ГЭРБ. Длительное лечение прокинетиками может быть опасным, с серьезными, даже со смертельным исходом, осложнениями.
[dcb id=9583]