Оптико-хиазмальный арахноидит
Оптико-хиазмальный арахноидит – базальный менингоэнцефалит средней черепной ямки, при котором поражаются зрительные нервы и хиазма. Основные проявления патологии – боль в области глазницы, ухудшение зрения, общая слабость, повышенная зрительная утомляемость. Диагностика базируется на проведении офтальмоскопии, периметрии, визометрии, исследовании реакции зрачков на свет и краниографии. Консервативная терапия оптико-хиазмального арахноидита включает назначение антибиотиков, глюкокортикостероидов, антигистаминных средств, витаминов группы В и С. При низкой эффективности медикаментозного лечения осуществляется оперативное вмешательство.
Общие сведения
Оптико-хиазмальный арахноидит – наиболее распространённая форма воспаления паутинной оболочки, при которой патологический процесс локализируется в области основания головного мозга. Согласно статистическим данным, в 60-80% случаев причиной развития заболевания становится наличие хронических очагов инфекции в области придаточных синусов носа. В 10-15% установить этиологию болезни не удается, такие варианты рассматриваются как идиопатические. Ученые изучают роль аутоиммунных механизмов в возникновении арахноидита. Патология с одинаковой частотой встречается среди лиц мужского и женского пола. Базальный менингоэнцефалит распространён повсеместно.
Оптико-хиазмальный арахноидит
Причины оптико-хиазмального арахноидита
Ведущее значение в развитии данной патологии отводится воспалению околоносовых пазух. Инфекционные агенты (вирусы, микроорганизмы) попадают в черепную коробку через естественные отверстия синусов. Реже появление симптомов оптико-хиазмального арахноидита связано с острым течением отита, мастоидита. Основные этиологические факторы болезни:
- Черепно-мозговая травма. Внутричерепные повреждения потенцируют образование фиброзные спаек в области арахноидеи. Из-за появления первых симптомов спустя некоторое время после ЧМТ взаимосвязь между травмой и арахноидитом не всегда прослеживается.
- Нейроинфекции. Воспаление паутинной оболочки головного мозга обусловлено внутричерепными осложнениями, развивающимися на фоне гриппа, ангины, туберкулёза. Симптомы болезни часто диагностируют у больных нейросифилисом. Причина фиброзирующей формы – длительная персистенция вируса гриппа в ликворе.
- Множественный склероз. Это аутоиммунная патология, при которой поражается миелиновая оболочка нервных волокон не только головного, но и спинного мозга. Патологические изменения наиболее выражены в участке зрительного перекреста и перивентрикулярном пространстве больших полушарий.
- Врождённые пороки. Аномалии строения зрительного канала и костных стенок орбиты способствуют проникновению инфекции во внутричерепную полость. Это приводит к развитию очаговой симптоматики и рецидивирующему течению болезни.
Патогенез
В основе механизма развития лежит воздействие инфекционного агента (чаще – вирусной природы) на мозговые оболочки. В первую очередь поражается паутинная оболочка, а следом за ней и мягкая. Изменения в структуре нервной ткани сильнее выражены в зоне хиазмы и прилежащих зрительных нервов. Из-за локального воспаления расширяются сосуды, увеличивается их проницаемость. Наблюдается повышенная экссудация и формирование клеточных инфильтратов в зоне оболочек мозга. Затем возникают циркуляторные расстройства, провоцирующие нарастание гипоксических проявлений и развитие аллергических реакций.
Со временем воспалительный процесс приводит к фибропластическим изменениям арахноидеи в области зрительного перекрёста и оптических нервов. Разрастание соединительной ткани обуславливает формирование обширных синехий между твёрдой и паутинной оболочками. Помимо фиброзных тяжей образуются кисты, полости которых заполнены серозным содержимым. Выделяют множественные мелкие или единичные крупные кистозные образования. Кисты могут окружать хиазму со всех сторон, приводить к сдавливанию зрительных нервов. Компрессия нервов является основной причиной их дегенеративно-дистрофических изменений, а в последующем – атрофии.
Классификация
Различают острое и хроническое течение заболевания. К хроническому варианту относят наследственную семейную атрофию зрительных нервов (амавроз Лебера). Прослеживается чёткая генетическая предрасположенность к развитию этой формы болезни. Согласно клинической классификации принято рассматривать 3 типа оптико-хиазмального арахноидита, в симптоматике которых доминируют следующие признаки:
- Синдром ретробульбарного нерва. Наиболее распространённый вариант течения. Возможно одностороннее или асимметричное снижение зрения. Патология сопровождается фасцикулярным сужением зрительных полей.
- Кистозные образования. Клинические проявления имитируют симптомы опухоли оптико-хиазмальной зоны. Увеличение кист в объёме способствует компрессии структур мозга. Если размер патологических образований небольшой, симптоматика отсутствует.
- Осложнённый застой диска зрительного нерва. Данная форма болезни встречается крайне редко. Признаки воспаления отсутствуют, нарастание отека свидетельствует о повышении внутричерепного давления. Вторично в патологический процесс вовлекается внутренняя оболочка глазного яблока.
Симптомы оптико-хиазмального арахноидита
Для патологии характерно острое начало. Пациенты предъявляют жалобы на двухстороннее ухудшение зрения, сильную головную боль, которая не купируется приемом анальгетиков. Возникает повышенная утомляемость при выполнении зрительных нагрузок (чтение книг, работа за компьютером, просмотр фильмов). Прогрессирование заболевания приводит к сильной боли в окологлазничной области, иррадиирующей в лоб, переносицу, надбровные зоны, виски. Болевой синдром может локализироваться непосредственно в орбите.
Больные отмечают, что острота зрения снижается очень быстро. При тяжелом течении зрительная дисфункция достигает максимума уже через несколько часов, но чаще этот процесс занимает 2-3 дня. Постепенно из зрительного поля выпадают отдельные участки. Зрачки могут быть разного размера. У пациентов страдает цветоощущение, особенно – восприятие красного и зеленого цвета. В этот временной промежуток могут возникать диспепсические расстройства (тошнота, рвота). В дальнейшем острый процесс сменяется хроническим. При сопутствующем поражении черепных нервов снижается обоняние. Из-за нарушения иннервации лицевого нерва визуализируется опущение латерального уголка глаза или рта.
При распространении зоны поражения на гипоталамическую область больные страдают частыми вегетососудистыми кризами, нарушается терморегуляция, наблюдаются судорожные подергивания мышц. Отмечается повышенная потливость, жажда, субфебрилитет, нарушения сна. В отличие от острого процесса, при хроническом течении патологии симптоматика нарастает постепенно. Некоторые пациенты отмечают, что после проведения диагностической цистернографии зрение восстанавливается на короткий промежуток времени.
Осложнения
Распространённое осложнение патологии – атрофия зрительного нерва. У больных существует высокая вероятность дислокации структур головного мозга. При увеличении кистозных образований наблюдается компрессия мозговой ткани и очаговая симптоматика. Распространение патологического процесса на другие оболочки мозга становится причиной менингита, менингоэнцефалита. При осложненном течении возможно формирование внутричерепных абсцессов. При вторичном поражении желудочков мозга возникает вентрикулит. Пациенты входят в группу риска развития острого нарушения мозгового кровообращения.
Диагностика
На ранних стадиях постановка диагноза затруднена. Поскольку наиболее частой причиной патологии является поражение околоносовых синусов, на этапе первичной диагностики проводится рентгенография. Для большей информативности выполняется МРТ пазух. При этом удаётся выявить небольшую пристеночную отечность слизистой оболочки клиновидного синуса и поражение задних ячеек решетчатого лабиринта. Инструментальные методы диагностики включают:
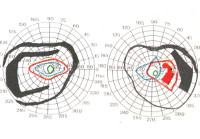
- Периметрию. Обнаруживается сегментарное или концентрическое сужение поля зрения в сочетании с двухсторонними ограничениями или гемианопсиями в височных отделах. Если заболевание протекает по типу ретробульбарного неврита, у больных наблюдаются центральные скотомы.
- Визометрию. Диагностируется прогрессирующее снижение остроты зрения. Характер поражения симметричный с обеих сторон. Исключением является ретробульбарная форма, при которой поражен один глаз либо оба, но асимметрично.
- Офтальмоскопию. Визуализируются отек и гиперемия диска оптического нерва. При повышенном внутричерепном давлении ДЗН имеет застойный вид. Зона отека распространяется на перипапиллярную область сетчатой оболочки и область желтого пятна.
- Исследование зрачковой реакции. В начале развития менингоэнцефалита реакция зрачков вялая. Прогрессирование болезни приводит к тому, что зрачковая реакция отсутствует. Визуально может определяться мидриаз или анизокория.
- Краниография. При хронической форме заболевания отмечается утолщение стенки турецкого седла. Шишковидное тело становится обызвествленным. Нарастают признаки внутричерепной гипертензии. У детей раннего возраста отмечается незначительное расхождение черепных швов.
- Пневмоцистернография. Методика позволяет изучить характер изменений в хиазмальной цистерне. Выявляются спайки, одиночные или множественные кисты. Для улучшения визуализации в полость цистерны вводится воздух.
При односторонней форме патологии обследование пациента необходимо повторить через 1-2 недели из-за высокого риска отсроченного поражения второго глаза. Также для болезни характерно явление «мигрирующих дефектов», при котором отельные изменения поля зрения определяются в других участках.
Лечение оптико-хиазмального арахноидита
При остром течении болезни назначается медикаментозное лечение. Продолжительность консервативной терапии составляет 3-6 месяцев. После купирования острого процесса показана физиотерапия. При помощи электрофореза вводятся препараты кальция, витамин РР. Эффективно применение иглорефлексотерапии продолжительностью 10 сеансов. Для устранения симптоматики оптико-хиазмального арахноидита назначают:
- Антибиотики. Используются антибактериальные средства цефалоспоринового ряда. Дополнительно могут применяться сульфаниламиды. Продолжительность антибиотикотерапии не должна превышать 5-7 дней.
- Гормональные средства. Глюкокортикостероиды (преднизолон) показаны при остром процессе или тяжелом течении заболевания. Со временем гормоны заменяют нестероидными противовоспалительными средствами.
- Поливитаминные комплексы. При оптико-хиазмальном арахноидите рекомендовано применение витаминов группы С, В. Введение глюкозы с аскорбиновой кислотой следует чередовать с никотиновой кислотой.
- Антигистаминные препараты. Н2-гистаминоблокаторы используются при аллергическом или токсико-инфекционном происхождении менингоэнцефалита. Дополнительно с гипосенсибилизирующей целью назначаются препараты кальция.
- Дезинтоксикационную терапию. Показана в случае развития воспаления на фоне внутричерепной инфекции. Применяются растворы глюкозы, реополиглюкина, гемодеза. Путь введения – внутривенно капельно.
- Гипотензивную терапию. С целью снижения внутричерепного давления при признаках гипертензии вводятся осмоактивные вещества.
При отсутствии эффекта от медикаментозной терапии показано проведение люмбальной пункции с введением кислорода в оптико-хиазмальную цистерну. Цель данной манипуляции – разрушить соединительнотканные сращения. Хирургическое лечение арахноидита сводится к рассечению спаек и удалению кист в области хиазмальной цистерны и у основания мозга. Оперативное вмешательство противопоказано при менингеальной симптоматике, плеоцитозе или признаках отека ДЗН. С целью профилактики рецидива заболевания в послеоперационном периоде назначается противовоспалительная терапия. Для контроля эффективности лечения выполняют спинномозговую пункцию. Лечение проводится совместно офтальмологом и неврологом. Требуется консультация нейрохирурга.
Прогноз и профилактика
Исход оптико-хиазмального арахноидита определяется степенью тяжести и характером течения заболевания. При лёгком течении болезни прогноз благоприятный, поскольку зрительные нарушения мало выражены. Прогрессирование патологии может привести к стойкой потере зрения. Специфические профилактические меры не разработаны. Неспецифическая профилактика направлена на своевременное лечение инфекций головного мозга и воспаления околоносовых синусов. При возникновении симптоматики в отдаленном периоде после ЧМТ пациент должен состоять на диспансерном учете у невропатолога.
Оптико-хиазмальный арахноидит — лечение в Москве
Арахноидит
- Что такое Арахноидит
- Что провоцирует / Причины Арахноидита
- Патогенез (что происходит?) во время Арахноидита
- Симптомы Арахноидита
- Диагностика Арахноидита
- Лечение Арахноидита
- К каким докторам следует обращаться если у Вас Арахноидит
Что такое Арахноидит —
Арахноидит — воспаление мягкой оболочки головного или спинного мозга с преимущественным поражением паутинной оболочки.
Что провоцирует / Причины Арахноидита:
Арахноидит — полиэтиологическое заболевание. Причинными факторами являются грипп, ревматизм, хронический тонзиллит, риносинуситы, отиты, общие инфекции (корь, скарлатина), перенесенные менингиты и черепно-мозговая травма.
Патогенез (что происходит?) во время Арахноидита:
Ведущую роль играют аутоиммунные и аутоаллергические реакции на антигены мягкой оболочки, сосудистых сплетений и эпендимы желудочков с преимущественно пролиферативными изменениями в них в ответ на разнообразные повреждающие факторы.
Патоморфология. Определяются помутнение и утолщение паутинной оболочки, соединительнотканные спайки, иногда кисты, наполненные прозрачной или мутноватой жидкостью. Выделяют распространенный и ограниченный, слипчивый, кистозный и кистозно-слипчивый арахноидиты.
Симптомы Арахноидита:
Заболевание развивается подостро с переходом в хроническую форму. Клинические про явления представляют собой сочетание общемозговых расстройств, чаще связанных с внутричерепной гипертензией, реже с ликворной гипотензией, и симптомов, отражающих преимущественную локализацию оболочечного процесса. В зависимости от преобладания общих или локальных симптомов первые проявления могут быть различными. Из общемозговых симптомов часто встречается головная боль, наиболее интенсивная в ранние утренние часы и иногда сопровождающаяся тошнотой и рвотой. Головная боль может быть локальной, усиливающейся при натуживании, напряжении или неловком движении с твердой опорой на пятки (симптом прыжка – локальная головная боль при подпрыгивании с неамортизированным опусканием на пятки). К общемозговым симптомам относятся также головокружения несистемного характера, ослабление памяти, раздражительность, общая слабость и утомляемость, нарушения сна.
Очаговые симптомы зависят от локализации арахноидита. Конвекситальные арахноидиты характериз уются большей частью преобладанием явлений раздражения головного мозга над признаками выпадения функций. Одним из ведущих симптомов являются генерализованные и джексоновские эпилептические припадки. При базальном арахноидите наблюдаются общемозговые симптомы и нарушения функций нервов, расположенных на основании черепа. Снижение остроты и изменение полей зрения могут выявляться при оптико-хиазмальном арахноидите. Клинические проявления и картина глазного дна могут напоминать симптомы неврита зрительного нерва. Эти проявления часто сопровождаются симптомами вегетативной дисфункции, резкий дермографизм, усиленный пиломоторный рефлекс, обильное потоотделение, акроцианоз, иногда жажда, усиленное мочеиспускание, гипергликемия, адипозогенитальное ожирение). В некоторых случаях может быть выявлено снижение обоняния. Арахноидит в области ножек мозга характеризуется появлением пирамидных симптомов, признаками поражения глазодвигательных нервов, менингеальными знаками. При арахноидите мостомозжечкового угла возникают головная боль в затылочной области, шум в ухе и приступообразное головокружение, иногда рвота. Больной пошатывается и падает в сто рону по ражения, особенно при попытке сто ять на одной ноге. Отмечаются атактическая походка, горизонтальный нистагм, иногда пирамидные симптомы, расширение вен на глазном дне в результате нарушения венозного оттока. Могут наблюдаться симптомы поражения слухового, тройничного, отводящего и лицевого нервов. Арахноидит большой (затылочной) цистерны развивается остро, повышается температура, появляются рвота, боли в затылке и шее, усиливающиеся при поворотах головы, резких движениях и кашле; поражение черепных нервов (IX, X, XII пары), нистагм, повышение сухожильных рефлексов, пирамидные и менингеальные симптомы. При арахноидите задней черепной ямки возможно поражение V, VI, VII, VIII пар черепных нервов. Нередко наблюдаются внутричерепная гипертензия, мозжечковые и пирамидные симптомы. Обязательна дифференциальная диагностика с опухолями задней черепной ямки. Люмбальную пункцию производят только при отсутствии застойных явлений на глазном дне.
Диагностика Арахноидита:
Диагноз должен основываться на комплексной оценке клинических проявлений и особенностей течения заболевания, а также дополнительных методов исследования. Необходимо прежде всего исключить опухоль головного мозга. На обзорных краниограммах при церебральном арахноидите возможны косвенные признаки внутричерепной гипертензии. На ЭЭГ при конвекситальном арахноидите обнаруживаются локальные изменения биопотенциалов, а у больных с эпилептическими припадками – типичные для эпилепсии изменения. В цереброспинальной жидкости обнаруживается умеренный лимфоцитарный плеоцитоз, иногда небольшая белково-клеточная диссоциация. Жидкость вытекает под повышенным давлением. Решающее значение в диагностике арахноидита имеют данные томографии головного мозга (КТ и МРТ), свидетельств ующие о расширении субарахноидального пространства, желудочков и цистерн мозга, иногда кисты в подоболочечном пространстве, при отсутствии очаговых изменений в веществе мозга.
Данные КТ– и МРТ-исследований имеют большое значение при исключении других органических заболеваний. Дифференцировать арахноидит следует от опухоли головного мозга. При арахноидите заболевание начинается подостро после инфекции или обострения процесса в придаточных пазухах носа, гнойного отита и протекает с ремиссиями. Информативны результаты эхоэнцефалографии, ангиографии и сцинтиграфии, но, как правило, данные компьютерной томографии имеют определяющее значение. Дифференциальный диагноз между арахноидитом и цистицеркозом на основе только клинических симптомов не всегда легок. При локализации цистицерка в желудочках мозга отмечаются оболочечные симптомы: рвота, головная боль; периодическое улучшение сменяется сонливостью (ремиттирующее течение), в цереброспинальной жидкости выявляется умеренный плеоцитоз как проявление раздражения оболочек или эпендимы желудочков, в крови отмечается эозинофилия. Информативны дополнительные методы исследования: например, на рентгенограммах черепа и мышц конечностей могут быть выявлены обызвествленные цистицерки.
Лечение Арахноидита:
Необходимо устранить источник инфекции (отит, синусит и др.). Назначают антибиотики в терапевтических дозах. Показаны десенсибилизирующие и антигистаминные препараты (димедрол, диазолин, супрастин, тавегил, пипольфен, хлорид кальция, гистаглобулин). Патогенетическая терапия рассчитана на длительное курсовое лечение рассасывающими средствами, нормализацию внутричерепного давления, улучшение мозгового кровообращения и метаболизма. Применяют биогенные стимуляторы (алоэ, стекловидное тело, ФиБС) и йодистые препараты (бийохинол, йодид калия). Используют также лидазу в виде подкожных инъекций по 0,1 г сухого вещества, растворенного в 1 мл 0,5% раствора новокаина через день, на курс 15 инъекций. Курсы повторяют через 4–5 мес. Рассасывающее действие оказывает пирогенал. Первые внутримышечные инъекции пирогенала начинают с дозы 25 МПД, в последующие дни дозу увеличивают ежедневно на 50 МПД и доводят ее до 1000 МПД; на курс лечения до 30 инъекций. При повышении внутричерепного давления применяют противоотечные и мочегонные средства (маннитол, фуросемид, диакарб, глицерин и др.). При судорожных синдромах используют противоэпилептические препараты. Проводят метаболическую терапию (глутаминовая кислота, пирацетам, аминалон, церебролизин). По показаниям применяют симптоматические средства. Отсутствие улучшения после проведения лечения, нарастание внутричерепного давления и очаговой симптоматики, оптикохиазмальный арахноидит с неуклонным снижением зрения являются показаниями к хирургическому вмешательству.
Прогноз. В отношении жизни обычно благоприятный. Опасность может представлять арахноидит задней черепной ямки с окклюзионной гидроцефалией. Трудовой прогноз ухудшается при частых рецидивах или прогрессирующем течении с частыми гипертоническими кризами, эпилептическими припадками, при оптико-хиазмальной форме.
Трудоспособность. Больные признаются инвалидами III группы, если трудо устройство или перевод на легкую работу ведет к уменьшению объема производственной деятельности. Инвалидность II группы устанавливается при наличии частых эпилептических припадков, значительном снижении остроты зрения на оба глаза (от 0,04 до 0,08 с коррекцией). Инвалидами Iгруппы признаются больные с оптико-хиазмальным арахноидитом, сопровождающимся слепотой. Больным с ликвородинамическими нарушениями, эпилептическими припадками и вестибулярными кризами противопоказана работа на высоте, у огня, около движущихся механизмов, на транспорте. Противопоказаны работа в неблагоприятных метеорологических условиях, в шумных помещениях, в контакте с токсичными веществами и в условиях измененного атмосферного давления, а также труд, связанный с постоянной вибрацией, изменениями положения головы.
К каким докторам следует обращаться если у Вас Арахноидит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Арахноидита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни нервной системы:
| Абсансная эпилепсия Кальпа |
| Абсцесс мозга |
| Австралийский энцефалит |
| Ангионеврозы |
| Артериальные аневризмы |
| Артериовенозные аневризмы |
| Артериосинусные соустья |
| Бактериальный менингит |
| Боковой амиотрофический склероз |
| Болезнь Меньера |
| Болезнь Паркинсона |
| Болезнь Фридрейха |
| Венесуэльский лошадиный энцефалит |
| Вибрационная болезнь |
| Вирусный менингит |
| Воздействие сверхвысокочастотного электромагнитного поля |
| Воздействие шума на нервную систему |
| Восточный лошадиный энцефаломиелит |
| Врожденная миотония |
| Вторичные гнойные менингиты |
| Геморрагический инсульт |
| Генерализованная идиопатическая эпилепсия и эпилептические синдромы |
| Гепатоцеребральная дистрофия |
| Герпес опоясывающий |
| Герпетический энцефалит |
| Гидроцефалия |
| Гиперкалиемическая форма пароксизмальной миоплегии |
| Гипокалиемическая форма пароксизмальной миоплегии |
| Гипоталамический синдром |
| Грибковые менингиты |
| Гриппозный энцефалит |
| Декомпрессионная болезнь |
| Детская эпилепсия с пароксизмальной активностью на ЭЭГ в затылочной области |
| Детский церебральный паралич |
| Диабетическая полиневропатия |
| Дистрофическая миотония Россолимо–Штейнерта–Куршмана |
| Доброкачественная детская эпилепсия с пиками на ЭЭГ в центрально-височной области |
| Доброкачественные семейные идиопатические неонатальные судороги |
| Доброкачественный рецидивирующий серозный менингит Молларе |
| Закрытые повреждения позвоночника и спинного мозга |
| Западный лошадиный энцефаломиелит (энцефалит) |
| Инфекционная экзантема (бостонская экзантема) |
| Истерический невроз |
| Ишемический инсульт |
| Калифорнийский энцефалит |
| Кандидозный менингит |
| Кислородное голодание |
| Клещевой энцефалит |
| Кома |
| Комариный вирусный энцефалит |
| Коревой энцефалит |
| Криптококковый менингит |
| Лимфоцитарный хориоменингит |
| Менингит, вызванный синегнойной палочкой (псевдомонозный менингит) |
| Менингиты |
| Менингококковый менингит |
| Миастения |
| Мигрень |
| Миелит |
| Многоочаговая невропатия |
| Нарушения венозного кровообращения головного мозга |
| Нарушения спинального кровообращения |
| Наследственная дистальная спинальная амиотрофия |
| Невралгия тройничного нерва |
| Невральная амиотрофия Шарко–Мари–Тута |
| Неврастения |
| Невроз навязчивых состояний |
| Неврозы |
| Невропатия бедренного нерва |
| Невропатия большеберцового и малоберцового нервов |
| Невропатия лицевого нерва |
| Невропатия локтевого нерва |
| Невропатия лучевого нерва |
| Невропатия срединного нерва |
| Незаращение дужек позвонков и спинномозговые грыжи |
| Нейроборрелиоз |
| Нейробруцеллез |
| нейроСПИД |
| Нормокалиемический паралич |
| Общее охлаждение |
| Ожоговая болезнь |
| Оппортунистические заболевания нервной системы при ВИЧ-инфекции |
| Опухоли костей черепа |
| Опухоли полушарий большого мозга |
| Острый лимфоцитарный хориоменингит |
| Острый миелит |
| Острый рассеянный энцефаломиелит |
| Отек мозга |
| Первичная эпилепсия чтения |
| Первичное поражение нервной системы при ВИЧ-инфекции |
| Переломы костей черепа |
| Плечелопаточно-лицевая форма Ландузи–Дежерина |
| Пневмококковый менингит |
| Подострые склерозирующие лейкоэнцефалиты |
| Подострый склерозирующий панэнцефалит |
| Поздний нейросифилис |
| Полиомиелит |
| Полиомиелитоподобные заболевания |
| Пороки развития нервной системы |
| Преходящие нарушения мозгового кровообращения |
| Прогрессивный паралич |
| Прогрессирующая многоочаговая лейкоэнцефалопатия |
| Прогрессирующая мышечная дистрофия Беккера |
| Прогрессирующая мышечная дистрофия Дрейфуса |
| Прогрессирующая мышечная дистрофия Дюшенна |
| Прогрессирующая мышечная дистрофия Эрба–Рота |
| Радиационные поражения нервной системы |
| Рассеянный склероз |
| Русский весенне-летний энцефалит |
| Сальмонеллезный менингит |
| Семейный спастический паралич Штрюмпеля |
| Синдром Гийена–Барре |
| Синдром грушевидной мышцы |
| Синдром запястного канала |
| Синдром узла коленца |
| Сирингомиелия |
| Сифилис нервной системы |
| Сосудистые заболевания нервной системы |
| Спинальная амиотрофия Верднига–Гоффманна |
| Спинальная юношеская псевдомиопатическая мышечная атрофия Кугельберга– Веландера |
| Спинная сухотка |
| Спонгиоформные энцефалопатии |
| Стафилококковый менингит |
| Стрептококковый менингит |
| Субдуральный абсцесс |
| Тепловой удар |
| Токсоплазмоз нервной системы |
| Токсоплазмозный энцефалит |
| Торсионная дистопия |
| Травма шейного отдела позвоночника |
| Туберкулезный менингит |
| Хорея Гентингтона |
| Хроническая сосудисто-мозговая недостаточность |
| Хронический менингит |
| Цистицеркоз головного мозга |
| Цитомегаловирусный энцефалит |
| Экстрадуральный абсцесс |
| Энтеровирусный менингит |
| Энтеровирусный энцефалит |
| Энцефалит |
| Энцефалит при ветряной оспе |
| Энцефалит Сент-Луи |
| Эпидемический летаргический энцефалит Экономо (энцефалит А) |
| Эпидемический цереброспинальный менингит |
| Эпидемическое головокружение |
| Эпилепсии затылочной и теменной доли |
| Эпилепсия |
| Эпилепсия височной доли |
| Эпилепсия лобной доли |
| Эпилепсия парциальная постоянная (Кожевникова) |
| Эпилепсия с большими судорожными приступами Grand mal во время пробуждения |
| Эпилепсия с миоклонически-астатическими приступами |
| Эпилепсия с миоклоническим абсансом (синдром Тассинари) |
| Эпилепсия, Эпилептический припадок |
| Эпилептический статус (Status epilepticus, SE) |
| Эпилептический статус Grand mal (судорожных припадков) |
| Эпилептический статус Petit mal (Эпилептический статус абсансов, SEA) |
| Эритромелалгия |
| Эхинококкоз головного мозга |
| Эшерихиозный менингит |
| Ювенильная миоклоническая эпилепсия |
| Японский (комариный) энцефалит |
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Кисты головного мозга и арахноидит – специализация нашей клиники. Мы будем рады Вам помочь.
Содержание
- Арахноидит – что это такое
- Причины арахноидита
- Симптомы арахноидита
- Обследование и диагноз
- Лечение в Клинике «Эхинацея»
- Киста головного мозга. Церебральная киста. Арахноидальная киста
- Киста головного мозга – следствие заболевания
- Растут ли кисты головного мозга?
- Симптомы кисты мозга
- Обследование и диагноз
- Киста головного мозга: лечение в Клинике «Эхинацея»
- Причины и симптомы кисты головного мозга
-
- Признаки и симптомы кисты головного мозга
- Причины кисты головного мозга
- Последствия, чем опасна киста головного мозга?
- Виды кисты головного мозга
- Лечение кисты головного мозга
- Удаление кисты головного мозга
-
- Удаление кисты головного мозга
- Разновидности кист головного мозга
- Распространенные виды кист головного мозга:
- Диагностика и лечение кисты головного мозга
- Хирургическое вмешательство при кисте головного мозга
- Реабилитация в послеоперационный период
Арахноидит – что это такое
Головной мозг человека покрыт тремя слоями мозговых оболочек: твердой, паутинной (арахноидальной, от «arahna» – паук) и мягкой оболочками. Под паутинной оболочкой находятся жидкостные пространства, в которых циркулирует ликвор (жидкая среда, окружающая головной мозг).
Арахноидит – это воспаление паутинной оболочки мозга. При арахноидите слипаются пространства для оттока ликвора. В результате ликвор не циркулирует, а скапливается в полости черепа и оказывает давление на головной мозг (повышение внутричерепного давления, гидроцефалия).
Ликвор также может скопиться в виде жидкостного пузыря, ограниченного слипшимися оболочками мозга. Такое скопление жидкости называется «Арахноидальная киста».
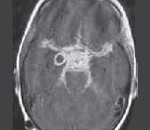
МР-томограмма мозга. 1 – нормальное жидкостное пространство между теменной и височной долями мозга (Сильвиева щель). 2 – арахноидальная киста Сильвиевой щели.
Причины арахноидита
Хроническая вирусная инфекция. Обычно мы обнаруживаем вирусы группы герпеса: герпес 1, 2, 6 типов, цитомегаловирус, вирус Эпштейн-Барр, вирус ветрянки (Варицелла-Зостер). Активность этих вирусов в организме всегда говорит о сниженном иммунитете, а пока иммунитет снижен, излечение не наступит. Поэтому мы уделяем большое внимание диагностике и лечению иммунной недостаточности при арахноидите.
Воспалительные процессы уха, горла и носа. Это воспаление миндалин (тонзиллит), околоносовых пазух (гайморит, фронтит, этмоидит), наружного, среднего или внутреннего уха. В таких случаях невролог работает в тандеме с ЛОР-врачом. Исследуем и корректируем состояние иммунной защиты организма, ликвидируем хронические гнойные очаги, снижаем внутричерепное давление.
Травма головы (сотрясение, ушиб мозга). Арахноидит после травмы, особенно в ранних стадиях, поддается лечению с помощью рассасывающих препаратов. Лучше всего себя зарекомендовали Карипазим (Карипаин) и Лонгидаза.
Симптомы арахноидита
Головная боль. Типично ночное или утреннее нарастание болей – так ведет себя повышенное внутричерепное давление (повышается к утру). Головная боль при концентрации внимания – так же характерный симптом (головная боль напряжения). Подробнее о головных болях…
Состояние нервного истощения. Утомляемость, апатия, депрессия, тревога, страх, агрессия в сочетании с утомляемостью. Часто встречаются нарушения сна. Подробнее о депрессиях…
Вегето-сосудистая неустойчивость. Избыточная чувствительность к перемене погоды, температуры, высоты, голоду. Возможны головокружение, обмороки, перепады артериального давления, ощущения жара или холода. Подробнее о ВСД…
Нарушения чувствительности. Онемение или повышенная чувствительность кожи (болевая, тактильная, температурная).
Симптоматическая эпилепсия. Возможны кратковременные бессудорожные отключения сознания, судороги в какой-либо части тела при сохраненном сознании или развернутые судорожные приступы. Возможна бессимптомная эпилептическая активность, которая нередко служит причиной истощения нервной системы, депрессии и тревожных состояний. Эпилептическая активность легко выявляется с помощью ЭЭГ.
Нарушение обмена веществ – гипоталамический синдром.
Обследование и диагноз
Чтобы эффективно решить проблему арахноидита, необходимо выявить его основные причины. Только после этого можно найти решение. Поэтому лечение в нашей клинике начнется с тщательного физикального обследования и опроса. Обязательно принесите во время визита к нам любую имеющуюся у вас медицинскую информацию — даже ту, которая, казалось бы, не имеет отношения к арахноидиту: справки, выписки, эпикризы, анализы, снимки, заключения УЗИ, результаты электрокардиограммы (ЭКГ) или электроэнцефалограммы (ЭЭГ).
МР-томография головного мозга позволяет увидеть арахноидальные кисты, кистозно-слипчивый процесс в оболочках мозга. Прекрасно видны также признаки воспаления в околоносовых пазухах, органах слуха.
Анализы крови мы выполняем для выявления инфекций и иммунодефицитных состояний. Анализы помогают найти и правильно лечить причины воспаления паутинной оболочки.
Неврологический осмотр с исследованием рефлексов, чувствительности, координаторной сферы, вегетатики, с подробным опросом пациента. Полноценный неврологический осмотр дает врачу больше необходимой информации о функции нервной системы, чем даже МР-томография. Полученные данные мы сопоставляем с данными анализов и МР-томографии, на основании чего и устанавливаем диагноз. Настоящий арахноидит встречается редко, при обследовании он подтверждается не всегда, часто мы обнаруживаем и лечим другую, истинную причину недомогания.
Электроэнцефалография (ЭЭГ) для оценки общего состояния мозга и поиска эпилептических разрядов.
Исследование сосудов мозга для оценки достаточности мозгового кровообращения.
Лечение в Клинике «Эхинацея»
Лечение начинается с уточнения причин болезни и строится на данных обследования.
Первым шагом в этом процессе является выявление и купирование хронического воспаления в организме. Лечение одними антибиотиками бесполезно: если возникнет арахноидит, это будет означать, что в иммунной системе есть дефект, поэтому в первую очередь необходимо восстановить иммунную защиту организма. Все наши неврологи имеют высшее образование в области иммунологии. После оценки состояния иммунитета и заражения организма с помощью анализов крови мы предложим вам надежный и безопасный антиинфекционный и иммуномодулирующий подход к лечению. Первые положительные результаты можно заметить уже через 1,5-2 месяца после начала лечения. Воспаление в мозговых оболочках уменьшается, а клинический прогресс становится заметным.
Рассасывание спаек мозговых оболочек необходимо для нормализации внутричерепного давления. С этой целью мы с успехом применяем два мощных рассасывающих препарата: Карипаин (Карипазим) и Лонгидазу. Под влиянием лекарств спайки становятся более мягкими, растяжимыми, и даже рассасываются. Карипаин используется для электрофореза, а Лонгидаза – в инъекциях или свечах. Эти препараты нельзя использовать на фоне воспалительного процесса (риск обострения), и мы их назначаем только после победы над инфекциями. Эффект заметен обычно через 3-6 месяцев.
Снижение внутричерепного давления подробно описано на странице нашего сайта о гидроцефалии. Потребность в постоянном снижении внутричерепного давления, как правило, отпадает, если удается решить проблемы со спайками мозговых оболочек. Хорошо зарекомендовала себя краниальная остеопатия – очень мягкое и на редкость эффективное лечение.
Лечение нервного истощения, вегетативных и психических расстройств. Здесь на помощь приходят несколько групп лекарственных препаратов, а затем психотерапия, массаж и лечебная гимнастика.
Селективные ингибиторы обратного захвата серотонина – это легкие и безопасные активирующие антидепрессанты. Быстро улучшают настроение, работоспособность, повышают активность, способность к трезвому и позитивному мышлению. Они не вызывают зависимости, т.к. не только снимают симптомы, но и лечат депрессию, нервное истощение и вегетативные расстройства. Подробнее об антидепрессантах и психотерапии…
Ноотропы – улучшают обеспечение клеток мозга кислородом и глюкозой.
Антиоксиданты – повышают устойчивость клеток мозга к повышенному внутричерепному давлению.
Противосудорожное лечение при симптоматической эпилепсии. Если приступы эпилепсии развились 2 и более раза – лечение необходимо, иначе эпилепсия будет прогрессировать. В то же время, на фоне лечения основного заболевания – арахноидита, потребность в приеме противосудорожных лекарств снижается, и можно ставить вопрос об их отмене.
В нашей клинике Вы можете обратиться к любому неврологу. При необходимости могут быть привлечены и другие специалисты, чаще всего это ЛОР или психотерапевт.
Киста головного мозга. Церебральная киста. Арахноидальная киста
Заболевания нервной системы, в т.ч. нейроинфекции, кисты головного мозга и арахноидит – специализация нашей клиники. Мы уточним причину образования кисты в Вашем случае, проведем обследование на нейроинфекции и необходимое лечение кисты головного мозга и т.д. Будем рады Вам помочь.
Киста головного мозга – следствие заболевания
Существуют два основных типа кист:
1. Арахноидальная киста – это пузырь жидкости, скопившейся между слипшимися слоями мозговых оболочек. Такие кисты остаются после воспаления оболочек мозга, кровоизлияния или травмы. Арахноидальная киста головного мозга – не совсем корректное избыточное выражение, так как название «арахноидальная» произошло от названия паутинной оболочки мозга (arachna – паук). Если давление жидкости в арахноидальной кисте выше общего внутричерепного давления – она может сдавить кору головного мозга и вызвать неприятные симптомы.
МР-томограмма головного мозга. Мозг обозначен серым цветом, жидкость – черным. 1 – нормальное щелевидное жидкостное пространство между височной и теменной долями мозга. 2 – арахноидальная киста головного мозга, в веществе головного мозга видно скопление жидкости.
2. Церебральная или внутримозговая киста (мозолистого тела, подкорковых ядер, полушарий, мозжечка, ствола мозга и др.) – это скопление жидкости на месте погибшего участка мозга. Таким образом, жидкость замещает утраченный объем мозгового вещества. Причину гибели следует уточнить, и предотвратить дальнейшее разрушение мозга. Частые причины появления кист – это недостаточность мозгового кровообращения, инсульт, травма, воспаление (энцефалит), операция в полости черепа.
МР-томограмма головного мозга. 1 – нормальные жидкостные полости (желудочки мозга). 2 – Внутримозговая жидкостная киста на месте погибшего участка мозга.
Арахноидальная киста головного мозга всегда располагается на поверхности мозга, в области оболочек. Церебральная внутримозговая киста – в толще вещества мозга.
Растут ли кисты головного мозга?
Киста головного мозга – это не онкологическое заболевание. Размеры кисты легко контролировать с помощью МР-томографии или КТ. Если размеры кисты со временем стали больше – значит, на мозг продолжает действовать какой-либо повреждающий фактор. В этом случае мы ищем и лечим причины появления кист.
Основные причины роста арахноидальной кисты головного мозга:
- В кисте растет давление жидкости;
- Продолжается воспаление мозговых оболочек (арахноидит, действие инфекции); у пациента с ранее образовавшейся кистой.
Основные причины роста внутримозговой кисты (и/или появления новых кист):
- Продолжается нарушение мозгового кровообращения, появляются новые очаги микроинсультов;
- Продолжается инфекционный или аутоиммунный процесс разрушения вещества мозга (рассеянный склероз, рассеянный энцефаломиелит, нейроинфекция).
Причины появления или роста кист головного мозга обычно удается установить по результатам МР-томографии, анализов крови и исследования кровотока по сосудам мозга. Лечение строится на результатах исследований.
Симптомы кисты мозга
Симптомы определяются основным заболеванием, вызвавшим появление кисты. Поэтому они разнообразны и неспецифичны.
Возможен одни или несколько из перечисленных симптомов:
- Головная боль;
- Чувство распирания или давления в голове;
- Ощущение пульсации в голове;
- Шум в ухе при сохранном слухе;
- Нарушение слуха (нейросенсорная тугоухость);
- Зрительные расстройства (двоение, пятна перед глазами и т.п.);
- Симптоматическая эпилепсия;
- Парез (частичный паралич) руки или/или ноги, постоянный или преходящий;
- Эпизоды потери сознания;
- Нарушение равновесия;
- Онемение какой-либо части тела, постоянное или преходящее.
Если киста мозга – след от давно перенесенного заболевания, возможно полное отсутствие каких-либо симптомов.
Обследование и диагноз
МР-томография или КТ дадут однозначную информацию о наличии, размерах и расположении кисты. Отличить кисту от опухоли помогает исследование с внутривенным введением контраста: опухоль накапливает контраст, а киста – нет. Выполнить такое исследование Вы можете в Клинике Академии наук.
МР-томограммы мозга.
1. Киста после кровоизлияния в мозг
2. Кисты мозжечка после ишемического инсульта (закупорка мозговых артерий)
3. Кистозно-слипчивый арахноидит
Чтобы избежать увеличения и появления новых кист, мы должны четко понимать и лечить первопричину их возникновения. Поэтому мы тщательно обследуем Вас на предмет нарушений кровообращения, инфекций, аутоиммунных заболеваний.
Доплеровское исследование сосудов головы и шеи (УЗДГ) поможет обнаружить сужение сосудов, обеспечивающих мозг артериальной кровью. Недостаток кровоснабжения может приводить к очаговой гибели мозгового вещества и появлению кист.
Исследования сердца (ЭКГ, Эхо-КГ). Мозг может быть недостаточно обеспечен кровью из-за нарушений ритма или сердечной недостаточности.
Анализ крови на свертываемость и холестерин. Повышение в крови концентрации холестерина и увеличенная свертываемость – основные причины закупорки сосудов мозга с последующим образованием кист. Эта проблема легко решается с помощью современных лекарств.
Мониторинг артериального давления. Эпизодические подъемы давления – частая причина инсультов и послеинсультных кист. Монитор – это маленький приборчик, который в течение 1 суток постоянно находится с Вами и записывает Ваше артериальное давление на карту памяти. Затем данные считываются компьютером и дают врачу полную картину давления за сутки.
Анализы крови на инфекции и аутоиммунные болезни нервной системы мы выполняем в случае подозрения на нейроинфекции, арахноидит, рассеянный склероз.
Киста головного мозга: лечение в Клинике «Эхинацея»
Первое, что мы сделаем – выясним, нуждается ли Ваша киста в лечении, с ней ли связано Ваше плохое самочувствие. Более половины всех кист вообще не нуждаются в лечении. Лечение необходимо, если киста вызывает какие-либо симптомы, увеличивается в размерах, или есть риск появления новых кист. Лечение кисты головного мозга проводится по поводу основного заболевания, вызвавшего её образование.
Рассасывание спаек мозговых оболочек при арахноидальных кистах – подробнее на странице нашего сайта об арахноидите. С этой целью мы применяем два мощных рассасывающих препарата: Карипаин (Карипазим) или Лонгидазу.
Если арахноидит вызван инфекционным или аутоиммунным процессом, важно устранить любое хроническое воспаление в организме. Антибиотики сами по себе обычно не эффективны при таком состоянии; вместо этого необходимо восстановить иммунную защиту организма и снизить аутоиммунную агрессию. Наши неврологи имеют специальную подготовку в области иммунологии, и после изучения результатов анализа крови на иммунный статус и инфекции они предложат вам эффективный и безопасный курс антиинфекционной и иммуномодулирующей терапии.
Лечение нарушений мозгового кровообращения предполагает выполнение трех условий: снижение свертываемости, снижение концентрации холестерина крови, нормализация артериального давления. Одновременно используются Ноотропы (улучшают обеспечение клеток мозга кислородом и глюкозой) и Антиоксиданты (повышают устойчивость клеток мозга к повышенному внутричерепному давлению).
В нашей клинике Вы можете обратиться к любому неврологу. Обязательно возьмите с собой все доступные Вам медицинские документы, даже, на первый взгляд, не имеющие отношения к головному мозгу.
Причины и симптомы кисты головного мозга
Киста головного мозга – это распространенное и достаточно опасное заболевание, которое нуждается в своевременном выявлении и качественном лечении.
Киста представляет собой пузырь с жидкостью, который может быть расположен в любом отделе головного мозга.
Чаще всего такие полости образуются в паутинной «сетке», которая покрывает кору полушарий, так как её нежные слои являются наиболее уязвимыми к различным воспалениям и травмам.
Эта болезнь может протекать бессимптомно или же вызывать у пациента боль и неприятное ощущение давления.
В случае установления точного диагноза больной обязательно должен соблюдать все рекомендации врача, а при необходимости согласиться на хирургическую операцию.
Признаки и симптомы кисты головного мозга
Как правило, киста может иметь самые различные размеры. Небольшие образования обычно себя никак не проявляют, а более крупные могут оказывать давление на оболочки мозга, в результате чего у пациента возникают определенные симптомы:
нарушение зрения или слуха;
головные боли, не поддающиеся купированию лекарственными препаратами;
частичный паралич конечностей;
гипотонус или гипертонус мышц;
потеря сознания и судороги;
нарушения чувствительности кожного покрова;
пульсация в голове;
тошнота и рвота, не приносящая облегчения;
чувство сдавливания в головном мозге;
непроизвольные движения конечностей;
пульсация родничка и рвота у младенцев.
Важно помнить, что проявление кистозного образования зависит от того, где оно расположено в головном мозге, поскольку различные области контролируют различные функции организма. Кроме того, то, какие признаки и симптомы вызовет киста, в значительной степени зависит от ее расположения по отношению к этим конкретным областям; например, если она проникнет в область, отвечающую за регулирование равновесия или моторики, это может привести к проблемам с поддержанием равновесия, координацией и речью. В некоторых случаях киста может вообще не вызывать никаких симптомов, пока компьютерная томография не обнаружит ее спустя много месяцев.
Если у пациента отсутствуют вышеуказанные признаки заболевания, а размер кисты никак не изменяется, то её наличие может совершенно никак не влиять на его нормальную жизнедеятельность, и ему достаточно будет ограничиться регулярными медицинскими осмотрами. Однако если образование начинает увеличиваться, то это может быть показателем того, что болезнь прогрессирует, и больной нуждается в лечении.
Причины кисты головного мозга
Для начала рассмотрим, каким образом появляется киста в головном мозге. В пространстве между теменной и височной долей находится жидкость, которая, после того как человек получил травму, перенес сложное заболевание или операционное вмешательство, может собираться возле слипшихся слоев оболочки мозга, заменяя, таким образом, умершие участки. В случае если жидкости накоплено слишком много, она может оказывать давление на эти оболочки, в результате чего образовывается киста, и у пациента возникают головные боли.
Рассмотрим подробнее, какие причины могут вызывать появление этого заболевания:
врожденные нарушения, которые связаны с аномалией внутриутробного развития плода;
ушибы головного мозга, гематомы и переломы;
дегенеративные и дистрофические преобразования, в результате которых осуществляется замещение ткани мозга кистозной тканью;
нарушение нормального кровообращения в головном мозге.
Если не выявить основную причину возникновения кисты, то она может продолжать увеличиваться в размерах. Её изменения могут быть связаны со следующими факторами:
продолжающееся воспаление мозговой оболочки;
давление жидкости на погибший участок головного мозга;
последствия сотрясения мозга;
возникновение новых областей поражения после инсульта;
инфекционное заболевание, последствия нейроинфекции, энцефаломиелита, аутоиммунного процесса и рассеянного склероза.
Последствия, чем опасна киста головного мозга?
Если точный диагноз пациенту не будет поставлен вовремя и ему не назначат правильное лечение, это может привести неблагоприятным последствиям. Рассмотрим, чем может быть опасно такое заболевание:
нарушение координации, а также двигательной функции;
проблемы со слухом и зрением;
гидроцефалия, проявляющаяся чрезмерным скоплением в желудочках головного мозга цереброспинальной жидкости;
Как правило, небольшие кисты, не вызывающие никакого дискомфорта, обычно обнаруживаются во время других медицинских диагностик и просто лечатся медикаментами без каких-либо осложнений. Однако более крупные кисты, оказывающие влияние на окружающие структуры мозга, часто требуют хирургического удаления.
Пациенты, у которых диагностировано это заболевание, должны не только лечиться, но и принимать профилактические меры: держать тепло, избегать любых вирусных инфекций, которые могут ухудшить ситуацию, избегать резких изменений артериального давления и отказаться от нездорового поведения, такого как употребление алкоголя и курение.
Виды кисты головного мозга
Это заболевание делится на различные типы, каждый из которых имеет свои особенности и сопутствующие симптомы. Вообще говоря, в современной медицине наличие кисты не считается медицинским заболеванием, а скорее аномалией, которая, как правило, не представляет опасности для жизни человека. Как правило, это относится преимущественно к наследственным кистам, которые протекают бессимптомно.
Первичные кисты могут возникнуть в результате внутриутробного нарушения развития плода или из-за гибели тканей мозга в результате внутриутробной асфиксии. Они также могут быть вызваны последующим воспалением, кровотечением или гематомой. Кроме того, они могут располагаться между участками мозга или в его слоях вокруг участков, содержащих погибшую ткань.
Арахноидальная киста головного мозга находится на поверхности мозга, между слоями менингита. Как правило, эта полость, заполненная спинномозговой жидкостью, может присутствовать при рождении или развиваться со временем под воздействием различных факторов. Чаще всего она возникает у мальчиков и подростков и реже у женщин. Как правило, причиной ее образования может стать воспаление или травма. Если давление внутри нее превышает внутричерепное давление, она начинает сдавливать кору головного мозга.
Если арахноидальная киста увеличивается в размерах, больной может испытывать тошноту, рвоту, судороги и галлюцинации. Это может быть результатом повышения давления жидкости или продолжающегося воспаления оболочек мозга. При таком состоянии необходимо обратиться за медицинской помощью, так как разрыв такой кисты может привести к летальному исходу.
Ретроцеребеллярная киста мозга — это полость, заполненная жидкостью, расположенная внутри самого мозга, в отличие от арахноидального образования, которое возникает снаружи. Причиной возникновения этих кист обычно является отмирание клеток серого вещества. К потенциальным факторам, которые могут привести к образованию кисты, относятся инсульт, операция на мозге, нарушение мозгового кровообращения, травма или воспаление, например, энцефалит. Также возможно увеличение размера кисты, если в пораженной области возникают новые очаги инфекции и микроинсульты. Кроме того, продолжающееся нарушение мозгового кровообращения в сочетании с очагом инфекции также может привести к росту кисты.
Субарахноидальная киста головного мозга обычно выявляется при проведении МРТ. Как правило, такие образования являются врожденными и обнаруживаются случайно, в процессе проведения диагностических процедур. Для того, чтобы оценить её клиническую значимость, необходимо тщательно проверить у пациента наличие тех или иных симптомов. Эта болезнь может выражаться такими признаками как судороги; ощущение неустойчивости или пульсация внутри черепа.
Если ретроцеребеллярная киста головного мозга начинает прогрессировать и расти, а также сопровождается неприятными симптомами, то в этом случае может потребоваться хирургическая операция.
Шишковидная киста головного мозга – это полость с жидкостью, которая образуется в районе соединения полушарий, в шишковидной железе, напрямую оказывающей влияние на эндокринную систему. Основными причинами её появления могут стать такие факторы, как эхинококкоз или закупорка выводящего протока, приводящая к нарушению оттока мелатонина.
Пинеальная киста головного мозга , возникающая в эпифизе, считается достаточно редким заболеванием, она может привести к нарушению обменных процессов, зрения и координации движений. Помимо этого, она достаточно часто становится причиной развития гидроцефалии и энцефалита.
При наличии эпифизарной кисты в мозге человек обычно испытывает боль в голове, дезориентацию, сонливость, двоение в глазах и трудности при ходьбе. Если у пациента нет ни одного из этих симптомов, то велика вероятность того, что образование не будет расти. Это состояние поражает около 4% людей, которым по другим причинам была проведена компьютерная томография.
При таком состоянии врачи обычно начинают с лекарств и внимательно следят за его развитием. Если состояние не лечить, может потребоваться хирургическое удаление. Важно всегда обращаться за медицинской помощью при появлении тяжелых симптомов, поскольку скопление жидкости в пораженной области может привести к водянке, если не принять надлежащих мер.
Киста сосудистых сплетений головного мозга представляет собой в большинстве случаев доброкачественное образование, которое появляется на определенной стадии внутриутробного развития плода. Как правило, такая киста самостоятельно рассасывается и не является патологией. Однако иногда она может появляться у новорожденных в результате осложнений во время беременности и родов или поражения плода инфекцией. В некоторых случаях такое образование может привести к патологиям других систем организма.
Для того, чтобы выявить у младенцев наличие кисты, врачи проводят такую процедуру, как нейросонография, которая совершенно безвредна для ребенка. У взрослых людей это заболевание обычно диагностируется при помощи ультразвукового обследования.
Субэпендимальная киста может возникнуть у младенцев в результате нарушения кровообращения мозга, а также недостаточности его снабжения кислородом. Данное заболевание считается более серьезным, и требует постоянного контроля со стороны врачей.
Ликворная киста головного мозга – это образование, которое возникает между слипшимися мозговыми оболочками. Его появление обычно связывают с воспалительными процессами; инсультами, менингитами, травмами или хирургическими вмешательствами. Как правило, эта болезнь может хорошо диагностироваться только во взрослом возрасте, так как на ранней стадии развития киста недостаточно хорошо выражена, поэтому её сложно выявить. К характерным симптомам относят тошноту и рвоту; нарушение координации; психические расстройства; судороги, а также частичный паралич конечностей.
Лакунарные кисты головного мозга обычно образовываются в варолиевом мосту, в подкорковых узлах, а в более редких случаях в мозжечке и в зрительных буграх, разделенных белым веществом. Существует мнение, что они появляются в результате атеросклероза или возрастных изменений.
Порэнцефалическая киста головного мозга возникает в толще его тканей в результате перенесенных инфекций. Данное заболевание может привести к очень серьезным последствиям, например, к шизэнцефалии или гидроцефалии.
Коллоидные кисты — это тип врожденного новообразования, которое развивается во время вынашивания плода, а также может быть наследственным. Основным симптомом этого заболевания является непроходимость жидкости из мозга, которая часто протекает без каких-либо симптомов на протяжении всей жизни человека. Однако в некоторых случаях люди могут испытывать головные боли, эпилептические припадки, повышенное внутричерепное давление или слабость в ногах. Симптомы обычно проявляются в зрелом возрасте, и если их не лечить, они могут привести к таким опасным заболеваниям, как церебральная грыжа или гидроцефалия, или даже к смерти.
Дермоидная киста обычно закладывается в первые недели развития плода внутри утробы. В её полости содержатся различные элементы эктодермы, сальные железы и фолликулы волос. Такое образование может увеличиваться достаточно быстро, поэтому рекомендуется её удаление хирургическим путем, чтобы избежать неблагоприятных последствий.
Лечение кисты головного мозга
Как правило, лечение кисты назначается только после проведения полного диагностического обследования, которое выполняется при помощи компьютерной или магнитно-резонансной томографии, позволяющей увидеть четкие контуры образований, определить их размеры, а также степень воздействия на окружающие ткани.
Следует иметь в виду, что наличие таких полостей совсем не обязательно связано с онкологическими заболеваниями и обычно хорошо поддается лечению. При магнитно-резонансном исследовании пациенту вводится специальное контрастное вещество, позволяющее определить, что именно находится у него в головном мозге: киста или злокачественная опухоль. МРТ рекомендуется проводить неоднократно, чтобы постоянно отслеживать динамику заболевания.
Для того, чтобы предотвратить у пациента увеличение кист и возникновение новых образований, необходимо выявить причину их появления. С этой целью специалисты назначают различные исследования, благодаря которым можно выяснить, что спровоцировало появление кисты: инфекции, аутоиммунные болезни или нарушения кровообращения. Рассмотрим подробнее наиболее распространенные диагностические методы:
Доплеровское исследование. Эта процедура проводится для того, чтобы выявить, не сужены ли сосуды, поставляющие артериальную кровь в головной мозг. Нарушение кровоснабжения может привести к появлению очагов гибели мозгового вещества, в результате чего возникают кисты.
Обследование сердца, ЭКГ. Данный диагностический метод проводится с целью обнаружения сердечной недостаточности.
Анализ крови на уровень холестерина и на свертываемость. Как правило, повышение холестерина и высокая свертываемость становятся причиной закупорки сосудов, что, в свою очередь, может привести к такому заболеванию, как киста головного мозга.
Проверка артериального давления. Его мониторинг осуществляется при помощи небольшого прибора, на который врач записывает в течение дня давление пациента на карту памяти, а затем вся информация считывается компьютером. Если у больного наблюдаются подъемы давления, то существует вероятность того, что это может вызвать инсульт и появление послеинсультных образований.
Анализ крови на инфекционные и аутоиммунные болезни. Это обследование проводят в тех случаях, когда есть подозрение на арахноидит, нейроинфекции или рассеянный склероз.
Способы лечения кисты головного мозга выбираются исходя из причин, в результате которых она возникло. Экстренная помощь обычно необходима в следующих случаях:
постоянно повторяющиеся судорожные припадки;
быстрое увеличение размеров кисты;
поражение структур мозга, расположенных рядом с кистой.
Как правило, нединамичные кисты головного мозга не требуют вмешательства, а динамичные лечатся при помощи лекарственных и хирургических методов.
Традиционное лечение предполагает применение различных медикаментозных препаратов, основным предназначением которых является устранение причин возникновения болезни. Врачи могут назначать пациентам лекарства, которые рассасывают спайки, например, такие, как карипаин или лонгидаза. Для того, чтобы восстановить кровообращение, они выписывают препараты, направленные на снижение концентрации холестерина, нормализацию артериального давления и свертываемости крови.
Ноотропные добавки, такие как Picamilon, Pantogam и Instenon, помогают клеткам мозга получать необходимые им кислород и глюкозу. Антиоксиданты могут сделать клетки более устойчивыми к внутричерепному давлению. Если выявлены аутоиммунные или инфекционные заболевания, то для восстановления могут быть использованы иммуномодулирующие, антибактериальные и противовирусные средства.
Арахноидит является показателем ослабленного иммунитета, поэтому необходимо укреплять защитные возможности организма. Чтобы составить безопасный план иммуномодулирующего и противоинфекционного лечения, врачи могут попросить сделать анализ крови. Лекарства, назначаемые в рамках этого лечения, обычно принимаются курсами по три месяца и повторяются каждые шесть месяцев.
Удаление кисты головного мозга
Радикальное лечение кисты головного мозга предполагает её удаление путем хирургической операции. Для этой цели применяются следующие методы:
Шунтирование. Этот способ лечения осуществляется при помощи дренажной трубки. Через прибор происходит опорожнение полости, в результате чего её стенки начинают спадать и «зарастать». Однако следует иметь в виду, что при использовании этого метода возрастает вероятность возникновения инфекции, особенно если шунт будет в течение длительного времени находиться в черепной коробке.
Эндоскопия. Такие операции, направленные на удаление кисты при помощи проколов, обычно проходят без осложнений. Они связаны с небольшой долей травматизма, но и у них есть определенные противопоказания, например, их не рекомендуется проводить пациентам, имеющим ослабленное зрение. Кроме того, этот способ применяется не для каждого вида кист.
Трепанация черепа. Эта операция считается достаточно эффективной, однако нужно учитывать, что при её проведении очень велик риск травмирования головного мозга.
Для лечения новорожденных младенцев в отделениях детской нейрохирургии проводят аналогичные операции, но лишь в том случае, если киста прогрессирует и увеличивается, в результате чего существует опасность для развития и жизни ребенка. В процессе хирургической операции осуществляется компьютерный мониторинг, который позволяет врачам следить за её ходом и быстро принимать правильные решения.
Благодаря хирургическому вмешательству можно избежать многих неблагоприятных последствий, к которым может привести киста головного мозга, например, таких, как психические расстройства, отставание в развитии, головные боли, а также потеря речи, зрения или слуха. Если после операции у пациента отсутствуют какие-либо осложнения, его госпитализация составляет около четырех дней, а после выписки из больницы он должен проходить у своего лечащего врача регулярные осмотры.
Своевременное лечение этого заболевания в большинстве случаев может предотвратить его повторное развитие и снизить риск возникновения различных осложнений, особенно если обратиться в клинику, где используется современная медицинская техника, а также работают профессиональные и квалифицированные специалисты.
Автор статьи: Быков Евгений Павлович | Онколог, хирург
Образование: окончил ординатуру в «Российском научном онкологическом центре им. Н. Н. Блохина» и получил диплом по специальности «Онколог»
Наши авторы
Удаление кисты головного мозга
Киста головного мозга — доброкачественное новообразование в виде пузырей с жидкостью разного размера, которые могут появляться практически в любом месте, включая кору полушарий.
Основные симптомы заболевания:
- головные боли,
- бессонница,
- психические расстройства,
- шум в ушах,
- потеря сознания,
- нарушение координации,
- судороги,
- потеря чувствительности кожного покрова,
- тошнота,
- рвота.
Операции по удалению кисты головного мозга должна предшествовать точная диагностика причины ее возникновения. К распространенным причинам относятся: ушибы и гематомы, врожденные нарушения, паразитарные инфекции, менингит, дистрофические изменения и нарушения кровообращения. В противном случае это может привести к дальнейшему воспалению менингита или возникновению новых повреждений.
Во многих случаях небольшие кисты, не вызывающие никаких симптомов, обнаруживаются во время диагностики другого заболевания. Если они не растут быстро и не достигают больших размеров, хирургическое вмешательство требуется нечасто. Чтобы минимизировать их развитие, рекомендуется постоянно следить за артериальным давлением, избегать слишком низких температур, воздерживаться от курения и чрезмерного употребления алкоголя, а также защищаться от вирусных инфекций.
Разновидности кист головного мозга
Тип операции по удалению кисты головного мозга выбирается, исходя из особенностей новообразования. Прежде всего, кисты делятся на первичные и приобретенные. В первом случае речь идет о гибели тканей мозга и проблемах внутриутробного развития плода. Приобретенные кисты появляются из-за ушибов, воспалительных процессов, кровотечений.
Распространенные виды кист головного мозга:
- ретроцеребеллярная (возникает непосредственно в мозге, а именно в местах гибели клеток серого вещества);
- арахноидальная (образовывается между слоями оболочек головного мозга, наполненных спинномозговой жидкостью);
- субарахноидальная (чаще всего врожденная патология, сопровождающаяся пульсированием в черепной коробе и болезненным сокращением мышц);
- шишковидная (появляется в шишковидной железе и в области соединения полушарий; имеет прямое воздействие на эндокринную систему);
- пинеальная (диагностируется в эпифизе, приводит к нарушению координации движения, зрения, обменных процессов).
Существуют кисты сосудистых сплетений головного мозга, эпифиза, расположенные между мозговыми оболочками, в подкорковых узлах, мозжечке и даже зрительных буграх.
Диагностика и лечение кисты головного мозга
Стоимость операции по удалению кисты головного мозга определяется видом имеющейся патологии и ее диагнозом. Для оценки состояния пациента используется технология компьютерной или магнитно-резонансной томографии. Кроме того, исследуются сосуды сердца и головного мозга, измеряется артериальное давление, берутся образцы крови для проверки аутоиммунных и инфекционных заболеваний, свертываемости крови и уровня холестерина.
Нейрохирург назначает курс лечения после получения всех данных. Если опухоль динамична, но не сопровождается опасными симптомами, то достаточно будет медикаментозного лечения, которое, как правило, доступно по цене. Основная цель этих лекарств — устранить первопричину заболевания, например, способствовать рассасыванию спаек, восстановить кровообращение, снизить концентрацию холестерина и нормализовать артериальное давление.
Важными пунктами в лечении кисты считаются: обеспечение клеток головного мозга глюкозой и кислородом, повышение их устойчивости к внутричерепному давлению, решение такой проблемы, как ослабленный иммунитет. При обнаружении инфекционных заболеваний особое внимание уделяется именно этому вопросу. Если упустить данный момент, в результате можно заплатить высокую цену, ведь ситуация обязательно усугубится.
Хирургическое вмешательство при кисте головного мозга
В нейрохирургическом отделении городской клинической больницы им. А.К. Ерамишанцева вам предложат удаление кисты по доступной цене. Тип операции выбирается после диагностики заболевания и тщательного изучения общего состояния пациента. Сегодня используются три основные технологии:
- Шунтирование — опорожнение полости посредством специальной дренажной трубки. Возможным негативным последствием такой процедуры является риск инфекционного заражения.
- Эндоскопия — удаление новообразования в результате прокалывания. Осложнений в данном случае практически нет, но такое решение проблемы подходит не для всех видов кист головного мозга.
- Трепанация черепа — достаточно эффективное удаление кисты, но есть риск травмирования головного мозга. Чтобы этого не произошло, нужно ответственно подойти к выбору специалиста.
Для минимизации негативных последствий и максимально результативного вмешательства врачами проводится компьютерный мониторинг. Операция может быть отложена из-за активного воспалительного процесса в организме. Последствиями операции по удалению кисты при непрофессиональном подходе могут стать: проблемы со зрением и слухом, нарушение двигательных функций, появление новых кист.
Реабилитация в послеоперационный период
После удаления кисты головного мозга соблюдение определенных мер предосторожности может быть важным для реабилитации. Например, рекомендуется воздерживаться от алкоголя в течение определенного времени и избегать авиаперелетов в течение примерно 3 месяцев. Аналогичным образом следует избегать активных видов спорта, которые могут привести к травме головы. Кроме того, потенциально неблагоприятные последствия могут иметь посещение бань, саун или ультрафиолетовое облучение.
Реабилитация после операций на головном мозге обычно проводится по индивидуальному плану, который зависит от типа роста, вида проведенной нейрохирургической операции, возможных побочных эффектов и послеоперационного состояния пациента. Если во время восстановления что-то кажется неправильным, лучше сразу же проконсультироваться с врачом.
Воспалительные процессы в зрительном нерве могут захватывать различные его отделы. Если воспаление захватывает диск зрительного нерва, то это воспаление называют невритом или папиллитом, если за глазным яблоком — ретробульбарным невритом. Поражение интракраниальной части зрительного нерва носит название оптикохиазмального арахноидита.
Причинами воспалительных заболеваний зрительного нерва могут быть: воспаления головного мозга (энцефалиты, менингиты, арахноидиты, абсцессы мозга, множественный склероз и родственные заболевания), острые и хронические общие инфекции (дифтерия, скарлатина, корь, тиф, рожа, туберкулез, малярия, грипп, суставный ревматизм, сифилис, бруцеллез, онхоцеркоз, болезнь Бехчета, Геерфордта, Харада и др.), фокальные инфекции (воспаления придаточных пазух носа, полости рта, зубов (кариес), в т.ч. гранулемы корней зубов, воспаление миндалин, заболевания уха (отиты). У детей могут быть интоксикация, в частности глистная, заболевания внутренних органов неинфекционного происхождения (заболевание почек, гипертоническая болезнь, болезнь крови, диабет, авитаминоз В1, герпетический кератит, при Herpes corneae Zoster). Воспалительные заболевания глаз (ирит, циклит, хориоидит), проникающие ранения глазного яблока и орбиты, заболевания орбиты (орбитальные флегмоны, субпериостальные абсцессы и т.д.), травмы черепно-мозговые, краниостеноз. Очень часто причину установить не удается. При невритах никаких болевых ощущений нет, т.к. зрительный нерв не содержит чувствительных волокон, но бывает раннее нарушение функций — снижение остроты зрения и изменение поля зрения. Нарушение функций при неврите вызвано как разрушением части нервных волокон в очаге воспаления, так и угнетением функций еще сохранившихся. Острота зрения будет снижена тем значительнее, чем больше поражен папилломакулярный пучок.
Характер сужения поля зрения на белый и другие цвета будет также определяться характером распространения процесса. В тех случаях, когда в воспалительный процесс вовлекаются и центральные пучки волокон зрительного нерва, наблюдаются центральные и парацентральные скотомы.
Офтальмоскопическая картина зависит от интенсивности воспалительного процесса. Если воспаление выражено слабо, то при офтальмоскопии видно, что диск зрительного нерва умеренно гиперемирован, границы его нечеткие, сосуды несколько расширены. Интенсивность этих симптомов нарастает, если воспаление выражено более сильно. В связи с повышенной проницаемостью сосудов в ткани диска появляются единичные кровоизлияния, а вследствие выпотевания экссудата может наблюдаться помутнение стекловидного тела. При неврите с отеком гиперемия диска и размытость границ резко выражены (рис. 84 см. в Приложении), отек распространяется на окружающую сетчатку, в ней также появляются кровоизлияния и экссудативные очаги, артерии и вены значительно расширены.
Иногда отек диска становится настолько значительным, что обнаруживается выстояние диска над уровнем окружающей сетчатки. Такой неврит с отеком, как и неврит в начальной стадии, иногда трудно офтальмоскопически отдифференцировать от застойного диска. Нормальное состояние функций говорит скорее всего против диагноза неврита. Однако функции могут быстро падать и при застойных дисках. В таких случаях даже специальные методы исследования — флюоресцентная ангиография сетчатки и сложные электрофизиологические исследования — не дают четких дифференцированных критериев. В последнее время отмечается интерес к изучению иммунологических реакций организма (микропреципитации и лейкоцитолиза), которые при невоспалительных поражениях зрительных нервов оказались отрицательными, при воспалительных же заболеваниях зрительного нерва отмечена аутосенсибилизация организма.
Ретробульбарный неврит (Neuritis retrobulbaris nervi optici) — это воспалительный процесс на участке зрительного нерва между глазным яблоком и хиазмой. По течению заболевания различают острый и хронический ретробульбарный неврит. При остром зрение падает очень быстро и значительно. В поле зрения определяются центральные и парацентральные скотомы. При движении глазного яблока возникают боли в орбите, которые зависят от того, что воспалительный процесс захватывает обильно снабженное чувствительными окончаниями сухожильное кольцо, от которого начинаются почти все мышцы глазного яблока. Прогноз при остром ретробульбарном неврите, как правило, благоприятный. При хроническом ретробульбарном неврите зрение падает постепенно.
Последующее восстановление зрения совершается более медленно.
Прогноз хуже, чем при остром, т.к. остается более значительное понижение остроты зрения и стойкие изменения в поле зрения.
Картина глазного дна при ретробульбарном неврите может быть весьма разнообразной. Она определяется интенсивностью воспалительных изменений и локализацией процесса. Если воспалительный процесс расположен далеко за глазным яблоком, диск зрительного нерва остается нормальным и изменяется при локализации очага поблизости от глазного яблока. Но эти изменения слабо выражены. В случае более интенсивных изменений картина на глазном дне напоминает неврит, а иногда даже и застойный диск. Поэтому диагностика и дифференциальная диагностика часто представляет большие трудности. Если глазное дно остается нормальным то диагноз устанавливается только на основании нарушения функций. (Снижение остроты зрения и появление абсолютной или относительной центральной скотомы).
Имеет значение также наличие характерных болей при движениях глазного яблока, головные боли. Если ретробульбарный неврит протекает с воспалительными изменениями со стороны диска, то дифференциальный диагноз с невритом проводится главным образом на основании несоответствия интенсивности офтальмоскопических изменений и состоянием функций.
Если картина напоминает застойный диск, то и в этих случаях имеет значение состояние функций. Быстрое и резкое понижение зрения с наличием центральной скотомы и при отсутствии атрофических изменений со стороны диска говорят за ретробульбарный неврит. Наиболее существенной причиной ретробульбарного неврита является рассеянный склероз, который бывает чаще после 20 лет, но встречается и у детей старшего возраста. Ретробульбарный неврит может быть самым ранним и единственным признаком рассеянного склероза. Остальные признаки рассеянного склероза могут появиться даже через много лет. При этом заболевании ретробульбарный неврит чаще протекает остро, но может принять ремитирующее течение. Рецидивы возникают через несколько дней, недель или месяцев.
В этих случаях следует проводить дифференциальную диагностику с базальным лептоменингитом, протекающим с синдромом ретробульбарного неврита. Ретробульбарные невриты бывают при заболеваниях зубов, чаще в случаях образования гранулем. Воспаление обычно развивается на стороне больного зуба. Причинная зависимость ретробульбарного неврита от заболевания зубов устанавливается на основании отсутствия других этиологических факторов, наличия заболевания зубов с образованием гранулемы и благоприятного эффекта от экстракции больного зуба. Через несколько дней после экстракции обычно наступает значительное улучшение.
Нужно помнить, что в ряде случаев картина ретробульбарного неврита с центральными скотомами может длительное время являться единственным проявлением опухоли хиазмально-селлярной локализации. Клиника обычно характеризуется снижением остроты зрения, развитием первичной атрофии зрительных нервов и битемпоральной гемианопсией. Ретробульбарный неврит может вызываться заболеваниями придаточных полостей носа, оптохиазмальным арахноидитом, заболеваниями орбиты, общими инфекциями (малярия, сыпной тиф, паротит, герпес, грипп, туберкулез, сифилис, миелиты). Он может возникать при острых кровотечениях, расстройствах менструаций, при беременности и лактации, при диабете, атеросклерозе, травме. Ретробульбарный неврит бывает при интоксикации свинцом, метиловым спиртом, табаком, хинином, при аллергии. Большой процент заболевания остается невыясненной этиологии.
Оптикохиазмальный арахноидит. Процесс, который возникает при поражении зрительного нерва в интракраниальной его части.
Это — диффузный воспалительный процесс паутинной и сосудистой оболочек мозга и краевых зон мозгового вещества с наибольшими изменениями в базальных цистернах мозга и оболочках зрительного нерва и хиазмы. Имеет большое значение аллергическое состояние нервной ткани, обуславливающее пролиферативный характер и вялое прогрессирующее течение воспалительного процесса. Клиническим проявлением является двустороннее снижение остроты зрения, развитие центральной скотомы в поле зрения, может быть с дефектами на периферии, с гемианопическими дефектами и двусторонним нисходящим невритом и побледнением дисков зрительных нервов.
Этиология. По данным литературы, инфекционно-аллергические факторы составляют 56-76%. Часто грипп и гриппоподобные заболевания (34,5%), воспаление верхнечелюстных пазух — в 30% случаев. Нередко имеет значение несколько причин одновременно.
Этиологическое значение имеют другие инфекции — ревматизм, бруцеллез, туберкулез, ангины, отиты, различные интоксикации.
Имеет большое значение черепно-мозговая травма, часто повторная. Нередко не удается выяснить причину заболевания. Кроме жалоб на снижение зрения больные отмечают головные боли с типичной иррадиацией в область переносья, неба, глазного яблока, болезненность при движении глазных яблок. Бывают диэнцефальные расстройства в виде сонливости, нарушения половой функции, углеводного и водно-солевого обменов, появление нистагма. Любой неврит зрительного нерва заканчивается его атрофией — частичной, когда какоето зрение сохраняется и полной, когда острота зрения равна нулю.
Лечение невритов проводится только в стационарных условиях и по согласованию с невропатологом. Так как воспаление зрительного нерва может быть вызвано не только истинно воспалительными инфекционными заболеваниями, но и аллергией, интоксикациями, то лечение должно проводиться в два этапа. Первый — до выяснения этиологии и второй — этиологический, с применением специфической терапии.
На первом этапе назначается общая противовоспалительная и десенсибилизирующая терапия (пирогенал по схеме 10-12 инъекций) на фоне витаминотерапии С, В1,В6,В12, реопирин внутрь, инъекции 40% р-ра уротропина внутривенно, гемодез внутривенно, димедрол и супрастин внутрь, 0,5 см³ гидрокортизона под конъюнктиву 1-2 раза в неделю; преднизолон по схеме внутрь. Дезинтоксикационная терапия (40% раствор глюкозы внутривенно, 5% по 300-500 мл под кожу бедра, инъекция витамина В15, ежедневно раствор перманганата калия (1% — 1,0-2,0 внутримышечно до № 10), спинномозговые пункции. Для повышения трофики рекомендуется тканевая терапия, инъекции никотиновой кислоты, инъекции АТФ под кожу и ретробульбарно, глицин под язык, микседол внутривенно капельно. Применяют дегидратационную терапию (внутримышечно раствор сернокислой магнезии, внутривенно раствор хлористого кальция, диакарб, глицерин внутрь, а также рефлекторную терапию (блокада адреналином и кокаином среднего носового хода) и сосудорасширяющие средства: но-шпа, дибазол, никошпан, нигексин и др. После выяснения этиологии заболевания назначаются антибиотики широкого спектра действия, сульфаниламиды. Антибиотики следует назначать и в тех случаях, если этиология остается неясной. Рекомендуются антибиотики пенициллинового ряда и широкого спектра действия (не надо стрептомицин и другие антибиотика данной группы). При отравлении метиловым спиртом промывают желудок, дают рвотные и слабительные средства, обильное введение щелочей для борьбы с развивающимся ацидозом. Если больной в коме, то внутривенно вводят 10% раствор этилового спирта из расчета 1 г на 1 кг массы тела, в среднем 400-800 мл при массе больного 70-80 кг. Внутрь 50-80 мл каждые 5 часов в течение 2 суток.
Показаны гемодиализ, инфузионная терапия (введение 4% раствора натрия гидрокарбоната), диуретики.
Повторные люмбальные пункции в сочетании с внутривенным вливанием глюкозы и витамина В1(в первые сутки не целесообразно), переливание крови, ретробульбарные инъекции атропина 0,1% — 0,2 см³. При лечении алкогольно-табачной интоксикации в первую очередь полное воздержание от алкоголя и курения, обильное питье щелочных минеральных вод. Курсы витаминов группы В, которые проводят 2-3 раза в год. Лечение невритов длительное с повторением курсов, даже уже при наступившей атрофии. При оптохиазмальных арахноидитах в случаях стойкого прогрессирующего падения зрения и сужения поля зрения показана своевременная операция. Цель хирургического вмешательства направлена на освобождение хиазмы и зрительных нервов от сдавления их арахноидальными спайками и замкнутыми кистоподобными образованиями.
Арахноидит — это тяжелое воспалительное заболевание паутинной оболочки головного или спинного мозга. Симптоматика патологии зависит от ее распространения в мозге и локализации. Арахноидит необходимо дифференцировать от астении, с которой у него схожие симптомы. Лечение заболевания предусматривает комплексную консервативную (медикаментозную) терапию. При наличии серьезных осложнений больному назначают первую, вторую или третью группу инвалидности.
Содержание статьи:
- Причины возникновения арахноидита
- Патогенез арахноидита
- Классификация арахноидита
- Симптомы арахноидита
- Общемозговые симптомы арахноидита
- Очаговые симптомы арахноидита
- Диагностика арахноидита
- Лечение арахноидита
- Прогноз при арахноидите
Причины возникновения арахноидита
У большинства больных арахноидитом предрасполагающим фактором являются инфекционные заболевания. В частности, к этим болезням можно отнести ветряную оспу, грипп, корь, вирусный менингит, цитомегаловирусную инфекцию, менингоэнцефалит. Спровоцировать заболевание могут также хроническая интоксикация организма, воспалительные болезни придаточных пазух носа, травмы. Нередко арахноидит диагностируют у пациентов, у которых наблюдается реактивное воспаление растущей опухоли.
Патология может возникнуть также из-за острого или хронического гнойного отита. В этом случае воспаление провоцируют токсины и маловирулентные микробы. К причинам заболевания исследователи относят также различные осложнения гнойного отита (петрозит, лабиринтит, синустромбоз), абсцесса мозга, гнойного менингита и отогенного энцефалита.
В неврологии выделяют также ряд факторов, которые считаются предрасполагающими для возникновения заболевания. К таким факторам относят интоксикацию (например, алкогольную), частые вирусные болезни, хроническое переутомление, тяжелый труд при неблагоприятном климате, частые травмы. В 10% всех случаев заболевания установить точную этиологию невозможно.
Патогенез арахноидита
Чтобы понять природу заболевания, необходимо ознакомиться с анатомическими особенностями головного мозга. Паутинная оболочка, которую поражает воспаление при арахноидите, находится между мягкой и твердой мозговыми оболочками. При этом она не сращена с ними, а просто плотно прилегает. В отличие от мягкой мозговой оболочки, паутинная оболочка не проникает в мозговые извилины. Под ней формируются небольшие пространства, заполненные цереброспинальной жидкостью.
Все эти пространства соединяются с четвертым желудочком. По этим пространствам происходит отток из полости черепа цереброспинальной жидкости. Механизм возникновения арахноидита следующий: из-за воздействия различных причин и провоцирующих факторов в организме активизируется выработка антител к паутинной оболочке, что провоцирует затем ее воспаление. У больных арахноидитом наблюдается помутнение и заметное утолщение паутинной оболочки, а также возникновение в ней кистозных расширений и соединительнотканных спаек.
Классификация арахноидита
- Арахноидит оболочек головного мозга
- Оптико-хиазмальный арахноидит
- Арахноидит задней черепной ямки
- Арахноидит оболочек спинного мозга
Эту разновидность заболевания называют также церебральной. Локализуется церебральный арахноидит в задней черепной ямке, на выпуклой поверхности мозга и его основании. Для клинической картины этого заболевания характерны регулярные головные боли, нарушение циркуляции спинномозговой жидкости. В наиболее тяжелых случаях заболевание сопровождается судорожными приступами, которые даже могут привести к эпилептическому статусу.
Арахноидит головного мозга зачастую размещается в центральных извилинах и передних отделах большого полушария. Из-за возникшего давления на чувствительные и моторные центры у больного могут возникать расстройства чувствительности и движения. В случае сдавливания коры мозга или формирования в нем кисты из-за арахноидита у пациента могут случаться эпилептические припадки.
Локализуется этот тип арахноидита преимущественно в хиазмальной области. Частыми причинами возникновения этой формы арахноидита являются ангина, малярия, сифилис, инфекционные болезни придаточных пазух носа, черепно-мозговые травмы. Для этого типа арахноидита характерно образование спаек в зоне внутричерепной части зрительных нервов и хиазме. В наиболее сложных случаях вокруг хиазмы может образовываться рубцовая оболочка.
Как правило, заболевание провоцирует у пациента проблемы со зрением. При этом степень снижения зрения больного может варьироваться от его минимального понижения до слепоты. В большинстве случаев оптико-хиазмального арахноидита у пациентов возникает атрофия зрительных нервов. Зрительные симптомы зачастую сильно выражены, тогда как гипертензионные проявляются умеренно.
Он является самой распространенной разновидностью церебрального арахноидита. Выраженность симптомов заболевания зависит от локализации и характера воспалительного процесса, а также его сочетания с гидроцефалией. Формирование кист и спаек обычно приводит к закрытию отверстий желудочков мозга, что провоцирует повышение внутричерепного давления. Если же внутричерепное давление не повышается и находится в норме, заболевание может длиться продолжительное время.
Для острой формы патологии характерны все симптомы высокого внутричерепного давления: тошнота, головокружение, рвота, брадикардия, сильная головная боль, локализующаяся в области затылка. При менее остром течение заболевания наиболее выраженными становятся признаки повреждения задней черепной ямки. У пациентов могут наблюдаться и такие симптомы, как шаткость походки и спонтанный нистагм.
Это спинальная форма арахноидита, которая возникает преимущественно из-за гнойных абсцессов и фурункулеза. Симптомы заболевания схожи с признаками экстрамедуллярной опухоли: у пациентов наблюдаются двигательные и чувствительные расстройства, а также корешковый синдром (ограничение подвижности, парастезии, трофические изменения, боли в области сердца, поясницы и желудка, шеи и конечностях).
Локализуется спинальный арахноидит преимущественно на уровне поясничных и грудных сегментов, а также на задней поверхности спинного мозга. Обычно арахноидит оболочек спинного мозга имеет хронический характер.
Симптомы арахноидита
Первые симптомы заболевания появляются спустя много времени после воздействия на организм провоцирующего фактора, который и стал причиной его появления. За это время в организме пациента происходят аутоиммунные процессы.
Длительность этого промежутка напрямую связана с тем, какой именно фактор воздействовал на организм. Например, после перенесенного больным гриппа первые симптомы арахноидита появляются через длительный промежуток времени — от трех до двенадцати месяцев. После черепно-мозговой травмы этот промежуток сокращается до 1-2 часов. Сначала больного беспокоят симптомы, свойственные астении: нарушение сна, слабость, быстрая утомляемость, раздражительность. Однако со временем могут появиться более серьезные очаговые и общемозговые симптомы арахноидита.
Общемозговые симптомы арахноидита
Общемозговой комплекс симптомов арахноидита головного мозга характеризуется ликворно-гипертензионным синдромом. Большинство пациентов жалуются на резкую головную боль, которая активнее всего проявляется утром и может усиливаться из-за кашля, физических нагрузок и натуживания. Последствиями повышения внутричерепного давления становятся такие нарушения, как болезненные ощущения при движении глазами, рвота, тошнота, чувство сильного давления на глаза.
Многие пациенты обращаются к неврологу с такими жалобами, как понижение слуха, шумы в ушах, приступы головокружения. Поэтому во время диагностики врачу следует исключить различные заболевания уха вроде лабиринтита, хронического отита, кохлеарного неврита, адгезивного отита. Возможно также появления симптомов, характерных для вегето-сосудистой дистонии.
У пациентов с арахноидитом изредка случаются ликвородинамические кризы — приступы головной боли, сопровождающейся рвотой, тошнотой и головокружением. Редкими кризами считаются приступы с частотой не более 1-2 в месяц, средними — 3-4 раза, частыми — больше 4 раз. Зависимо от тяжести проявления симптомов во время криза выделяют его легкую, среднюю и тяжелую формы. Последняя может длиться около двух суток.
Очаговые симптомы арахноидита
Очаговые признаки заболевания возникают в зависимости от его локализации. Для конвекситального арахноидита характерны нарушения чувствительности и моторики конечностей легкой и средней тяжести. У более чем 35% больных с этой формой арахноидита случаются эпилептические приступы. По окончанию приступа у больного некоторое время наблюдается неврологический дефицит.
Базилярный арахноидит, который локализуется в оптико-хиазмальной области, протекает с серьезными нарушениями внимания и памяти, а также снижением умственных способностей. Кроме того, пациенты с этой формой патологии жалуются на существенное снижение остроты зрения и другие его расстройства. В редких случаях оптико-хиазмальный арахноидит сопровождается воспалением гипофиза, что провоцирует эндокринно-обменный синдром, симптомы которого схожи с признаками аденомы гипофиза.
Для арахноидита задней черепной ямки характерно очень тяжелое течение. Как правило, у больных проявляются признаки неврита лицевого нерва и невралгии тройничного нерва. К очаговым проявлениям арахноидита относят также различные мозжечковые расстройства: мозжечковую атаксию, нарушение координации, нистагм.
Диагностика арахноидита
Диагностика арахноидита предусматривает комплексную оценку неврологом особенностей течения болезни и ее клинических признаков. Одним из важных этапов диагностики считается сбор анамнеза, во время которого невролог обращает внимание на характер и развитие неврологических симптомов, недавние черепно-мозговые травмы пациента и перенесенные им инфекции. Проводится также исследование неврологического статуса, которое позволяет обнаружить мнестические и психо-эмоциональные расстройства, а также неврологический дефицит.
Поскольку для арахноидита характерны зрительные и слуховые нарушения, неврологу может потребоваться консультация офтальмолога и отоларинголога для проведения дифференциальной диагностики. Отоларинголог проверяет степень и тип тугоухости с помощью методики пороговой аудиометрии. Определить степень поражения слухового анализатора можно с помощью исследования слуховых вызванных потенциалов, электрокохлеографии и акустической импедансометрии.
Такие инструментальные методики, как рентгенография черепа, электроэнцефалографии и эхо-энцефалография не считаются достаточно эффективными в диагностике арахноидита, поскольку дают ограниченные сведения о наличии у больного заболевания. Однако с их помощью можно обнаружить некоторые симптомы патологии. Например, рентгенография черепа обнаруживает симптомы продолжительной внутричерепной гипертензии, эхо-энцефалография выявляет гидроцефалию, а электроэнцефалография позволяет обнаружить эпилептическую активность.
Больше сведений о заболевании можно собрать с помощью МРТ и КТ головного мозга. Оба эти исследования используются для выявления морфологических изменений в мозге (атрофические изменения, наличие спаек и кист) и характера гидроцефалии. Применяют эти методики также для исключения опухоли, гематомы и абсцесса головного мозга. Точные сведения о внутричерепном давлении врач получает путем проведения люмбальной пункции.
Лечение арахноидита
Основной целью медикаментозного лечения арахноидита является устранение источника инфекции с помощью антибиотиков. Показан прием антигистаминных и десенсибилизирующих медикаментов (диазолин, гистаглобулин, димедрол, супрастин, пипольфен, тавегил, хлорид кальция). Медикаментозная терапия предусматривает также улучшение метаболизма и местного кровообращения, а также нормализацию внутричерепного давления.
Пациентам, у которых наблюдается повышение внутричерепного давления, показан прием мочегонных и противоотечных препаратов (фуросемид, маннитол, глицерин, диакарб). Для устранения судорожного синдрома применяют противоэпилептические медикаменты (карбамазепин, финлепсин, кеппра). По показаниям врач может назначить препараты из следующих медикаментозных групп:
- рассасывающие (румалон, лидазу, пирогенал);
- противоаллергические (лоратадин, тавегил, диазолин);
- нейропротекторы и метаболиты (милдронат, ноотропил, гинкго билоба);
- психотропы (транквилизаторы, антидепрессанты, седативные).
Хирургическое вмешательство
Если медикаментозное лечение не дало желаемых результатов, у пациента наблюдается окклюзионная гидроцефалия или прогрессирующее снижение зрения, врач принимает решение о хирургическом вмешательстве. Во время операции осуществляется разъединение спаек и удаление кист. Для уменьшения проявлений гидроцефалии назначаются шунтирующие операции.
Прогноз для пациента зачастую благоприятный. Большую опасность может представлять только арахноидит задней черепной ямки, который почти всегда сопровождается окклюзионной гидроцефалией. При частых рецидивах заболевания, эпилептических припадках и его оптико-хиазмальной форме трудовой прогноз для пациента может ухудшаться.
Прогноз при арахноидите
В большинстве случаев больные арахноидитом получают третью группу инвалидности. Однако если у них наблюдается сильное ухудшение зрения и часто случаются эпилептические припадки, им могут назначить вторую группу инвалидности. В первую группу инвалидности входят пациенты с оптико-хиазмальным арахноидитом, который спровоцировал полную слепоту. Больным арахноидитом противопоказана работа на транспорте, на высоте, у огня, в шумных помещениях, в неблагоприятных климатических условиях, с токсическими веществами.
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Оптико-хиазмальный арахноидит – базальный менингоэнцефалит средней черепной ямки, при котором поражаются зрительные нервы и хиазма. Основные проявления патологии – боль в области глазницы, ухудшение зрения, общая слабость, повышенная зрительная утомляемость. Диагностика базируется на проведении офтальмоскопии, периметрии, визометрии, исследовании реакции зрачков на свет и краниографии. Консервативная терапия оптико-хиазмального арахноидита включает назначение антибиотиков, глюкокортикостероидов, антигистаминных средств, витаминов группы В и С. При низкой эффективности медикаментозного лечения осуществляется оперативное вмешательство.
- Причины оптико-хиазмального арахноидита
- Патогенез
- Классификация
- Симптомы оптико-хиазмального арахноидита
- Осложнения
- Диагностика
- Лечение оптико-хиазмального арахноидита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Оптико-хиазмальный арахноидит – наиболее распространённая форма воспаления паутинной оболочки, при которой патологический процесс локализируется в области основания головного мозга. Согласно статистическим данным, в 60-80% случаев причиной развития заболевания становится наличие хронических очагов инфекции в области придаточных синусов носа. В 10-15% установить этиологию болезни не удается, такие варианты рассматриваются как идиопатические. Ученые изучают роль аутоиммунных механизмов в возникновении арахноидита. Патология с одинаковой частотой встречается среди лиц мужского и женского пола. Базальный менингоэнцефалит распространён повсеместно.
Оптико-хиазмальный арахноидит
Причины оптико-хиазмального арахноидита
Ведущее значение в развитии данной патологии отводится воспалению околоносовых пазух. Инфекционные агенты (вирусы, микроорганизмы) попадают в черепную коробку через естественные отверстия синусов. Реже появление симптомов оптико-хиазмального арахноидита связано с острым течением отита, мастоидита. Основные этиологические факторы болезни:
- Черепно-мозговая травма. Внутричерепные повреждения потенцируют образование фиброзные спаек в области арахноидеи. Из-за появления первых симптомов спустя некоторое время после ЧМТ взаимосвязь между травмой и арахноидитом не всегда прослеживается.
- Нейроинфекции. Воспаление паутинной оболочки головного мозга обусловлено внутричерепными осложнениями, развивающимися на фоне гриппа, ангины, туберкулёза. Симптомы болезни часто диагностируют у больных нейросифилисом. Причина фиброзирующей формы – длительная персистенция вируса гриппа в ликворе.
- Множественный склероз. Это аутоиммунная патология, при которой поражается миелиновая оболочка нервных волокон не только головного, но и спинного мозга. Патологические изменения наиболее выражены в участке зрительного перекреста и перивентрикулярном пространстве больших полушарий.
- Врождённые пороки. Аномалии строения зрительного канала и костных стенок орбиты способствуют проникновению инфекции во внутричерепную полость. Это приводит к развитию очаговой симптоматики и рецидивирующему течению болезни.
Патогенез
В основе механизма развития лежит воздействие инфекционного агента (чаще – вирусной природы) на мозговые оболочки. В первую очередь поражается паутинная оболочка, а следом за ней и мягкая. Изменения в структуре нервной ткани сильнее выражены в зоне хиазмы и прилежащих зрительных нервов. Из-за локального воспаления расширяются сосуды, увеличивается их проницаемость. Наблюдается повышенная экссудация и формирование клеточных инфильтратов в зоне оболочек мозга. Затем возникают циркуляторные расстройства, провоцирующие нарастание гипоксических проявлений и развитие аллергических реакций.
Со временем воспалительный процесс приводит к фибропластическим изменениям арахноидеи в области зрительного перекрёста и оптических нервов. Разрастание соединительной ткани обуславливает формирование обширных синехий между твёрдой и паутинной оболочками. Помимо фиброзных тяжей образуются кисты, полости которых заполнены серозным содержимым. Выделяют множественные мелкие или единичные крупные кистозные образования. Кисты могут окружать хиазму со всех сторон, приводить к сдавливанию зрительных нервов. Компрессия нервов является основной причиной их дегенеративно-дистрофических изменений, а в последующем – атрофии.
Классификация
Различают острое и хроническое течение заболевания. К хроническому варианту относят наследственную семейную атрофию зрительных нервов (амавроз Лебера). Прослеживается чёткая генетическая предрасположенность к развитию этой формы болезни. Согласно клинической классификации принято рассматривать 3 типа оптико-хиазмального арахноидита, в симптоматике которых доминируют следующие признаки:
- Синдром ретробульбарного нерва. Наиболее распространённый вариант течения. Возможно одностороннее или асимметричное снижение зрения. Патология сопровождается фасцикулярным сужением зрительных полей.
- Кистозные образования. Клинические проявления имитируют симптомы опухоли оптико-хиазмальной зоны. Увеличение кист в объёме способствует компрессии структур мозга. Если размер патологических образований небольшой, симптоматика отсутствует.
- Осложнённый застой диска зрительного нерва. Данная форма болезни встречается крайне редко. Признаки воспаления отсутствуют, нарастание отека свидетельствует о повышении внутричерепного давления. Вторично в патологический процесс вовлекается внутренняя оболочка глазного яблока.
Симптомы оптико-хиазмального арахноидита
Для патологии характерно острое начало. Пациенты предъявляют жалобы на двухстороннее ухудшение зрения, сильную головную боль, которая не купируется приемом анальгетиков. Возникает повышенная утомляемость при выполнении зрительных нагрузок (чтение книг, работа за компьютером, просмотр фильмов). Прогрессирование заболевания приводит к сильной боли в окологлазничной области, иррадиирующей в лоб, переносицу, надбровные зоны, виски. Болевой синдром может локализироваться непосредственно в орбите.
Больные отмечают, что острота зрения снижается очень быстро. При тяжелом течении зрительная дисфункция достигает максимума уже через несколько часов, но чаще этот процесс занимает 2-3 дня. Постепенно из зрительного поля выпадают отдельные участки. Зрачки могут быть разного размера. У пациентов страдает цветоощущение, особенно – восприятие красного и зеленого цвета. В этот временной промежуток могут возникать диспепсические расстройства (тошнота, рвота). В дальнейшем острый процесс сменяется хроническим. При сопутствующем поражении черепных нервов снижается обоняние. Из-за нарушения иннервации лицевого нерва визуализируется опущение латерального уголка глаза или рта.
При распространении зоны поражения на гипоталамическую область больные страдают частыми вегетососудистыми кризами, нарушается терморегуляция, наблюдаются судорожные подергивания мышц. Отмечается повышенная потливость, жажда, субфебрилитет, нарушения сна. В отличие от острого процесса, при хроническом течении патологии симптоматика нарастает постепенно. Некоторые пациенты отмечают, что после проведения диагностической цистернографии зрение восстанавливается на короткий промежуток времени.
Осложнения
Распространённое осложнение патологии – атрофия зрительного нерва. У больных существует высокая вероятность дислокации структур головного мозга. При увеличении кистозных образований наблюдается компрессия мозговой ткани и очаговая симптоматика. Распространение патологического процесса на другие оболочки мозга становится причиной менингита, менингоэнцефалита. При осложненном течении возможно формирование внутричерепных абсцессов. При вторичном поражении желудочков мозга возникает вентрикулит. Пациенты входят в группу риска развития острого нарушения мозгового кровообращения.
Диагностика
На ранних стадиях постановка диагноза затруднена. Поскольку наиболее частой причиной патологии является поражение околоносовых синусов, на этапе первичной диагностики проводится рентгенография. Для большей информативности выполняется МРТ пазух. При этом удаётся выявить небольшую пристеночную отечность слизистой оболочки клиновидного синуса и поражение задних ячеек решетчатого лабиринта. Инструментальные методы диагностики включают:
- Периметрию. Обнаруживается сегментарное или концентрическое сужение поля зрения в сочетании с двухсторонними ограничениями или гемианопсиями в височных отделах. Если заболевание протекает по типу ретробульбарного неврита, у больных наблюдаются центральные скотомы.
- Визометрию. Диагностируется прогрессирующее снижение остроты зрения. Характер поражения симметричный с обеих сторон. Исключением является ретробульбарная форма, при которой поражен один глаз либо оба, но асимметрично.
- Офтальмоскопию. Визуализируются отек и гиперемия диска оптического нерва. При повышенном внутричерепном давлении ДЗН имеет застойный вид. Зона отека распространяется на перипапиллярную область сетчатой оболочки и область желтого пятна.
- Исследование зрачковой реакции. В начале развития менингоэнцефалита реакция зрачков вялая. Прогрессирование болезни приводит к тому, что зрачковая реакция отсутствует. Визуально может определяться мидриаз или анизокория.
- Краниография. При хронической форме заболевания отмечается утолщение стенки турецкого седла. Шишковидное тело становится обызвествленным. Нарастают признаки внутричерепной гипертензии. У детей раннего возраста отмечается незначительное расхождение черепных швов.
- Пневмоцистернография. Методика позволяет изучить характер изменений в хиазмальной цистерне. Выявляются спайки, одиночные или множественные кисты. Для улучшения визуализации в полость цистерны вводится воздух.
При односторонней форме патологии обследование пациента необходимо повторить через 1-2 недели из-за высокого риска отсроченного поражения второго глаза. Также для болезни характерно явление «мигрирующих дефектов», при котором отельные изменения поля зрения определяются в других участках.
Лечение оптико-хиазмального арахноидита
При остром течении болезни назначается медикаментозное лечение. Продолжительность консервативной терапии составляет 3-6 месяцев. После купирования острого процесса показана физиотерапия. При помощи электрофореза вводятся препараты кальция, витамин РР. Эффективно применение иглорефлексотерапии продолжительностью 10 сеансов. Для устранения симптоматики оптико-хиазмального арахноидита назначают:
- Антибиотики. Используются антибактериальные средства цефалоспоринового ряда. Дополнительно могут применяться сульфаниламиды. Продолжительность антибиотикотерапии не должна превышать 5-7 дней.
- Гормональные средства. Глюкокортикостероиды (преднизолон) показаны при остром процессе или тяжелом течении заболевания. Со временем гормоны заменяют нестероидными противовоспалительными средствами.
- Поливитаминные комплексы. При оптико-хиазмальном арахноидите рекомендовано применение витаминов группы С, В. Введение глюкозы с аскорбиновой кислотой следует чередовать с никотиновой кислотой.
- Антигистаминные препараты. Н2-гистаминоблокаторы используются при аллергическом или токсико-инфекционном происхождении менингоэнцефалита. Дополнительно с гипосенсибилизирующей целью назначаются препараты кальция.
- Дезинтоксикационную терапию. Показана в случае развития воспаления на фоне внутричерепной инфекции. Применяются растворы глюкозы, реополиглюкина, гемодеза. Путь введения – внутривенно капельно.
- Гипотензивную терапию. С целью снижения внутричерепного давления при признаках гипертензии вводятся осмоактивные вещества.
При отсутствии эффекта от медикаментозной терапии показано проведение люмбальной пункции с введением кислорода в оптико-хиазмальную цистерну. Цель данной манипуляции – разрушить соединительнотканные сращения. Хирургическое лечение арахноидита сводится к рассечению спаек и удалению кист в области хиазмальной цистерны и у основания мозга. Оперативное вмешательство противопоказано при менингеальной симптоматике, плеоцитозе или признаках отека ДЗН. С целью профилактики рецидива заболевания в послеоперационном периоде назначается противовоспалительная терапия. Для контроля эффективности лечения выполняют спинномозговую пункцию. Лечение проводится совместно офтальмологом и неврологом. Требуется консультация нейрохирурга.
Прогноз и профилактика
Исход оптико-хиазмального арахноидита определяется степенью тяжести и характером течения заболевания. При лёгком течении болезни прогноз благоприятный, поскольку зрительные нарушения мало выражены. Прогрессирование патологии может привести к стойкой потере зрения. Специфические профилактические меры не разработаны. Неспецифическая профилактика направлена на своевременное лечение инфекций головного мозга и воспаления околоносовых синусов. При возникновении симптоматики в отдаленном периоде после ЧМТ пациент должен состоять на диспансерном учете у невропатолога.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении оптико-хиазмального арахноидита.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.

ЧИТАЙ ТАКЖЕ — Клиника предлагает спектр услуг
Из-за особенностей анатомического строения головного и спинного мозга развитие изолированного поражения паутинной оболочки невозможно в принципе. Объясняется это тем фактом, что автономной кровеносной сетки сосудов у паутинной оболочки просто не существует. И поэтому воспалительный процесс практически во всех случаях перекидывается на близлежащие ткани. Именно поэтому чаще всего врачи говорят не про арахноидит, а именно про лептоменингит. Хотя, по своей сути, изначальной причиной болезни является именно арахноидит.
Причины возникновения заболевания
Существует несколько основных причин развития данного заболевания, причем чаще всего виновниками являются самые различные инфекции, в том числе и нейроинфекции. Кроме того, зачастую причиной заболевания оказываются интоксикации организма различной природы происхождения, а также серьезные черепно – мозговые травмы. Застраховаться от них достаточно сложно, практически нереально. Однако знать о них все же стоит – это поможет снизить угрозу на собственном опыте узнать, что такое арахноидит. Далее мы расскажем более подробно об этих причинах.
Разумеется, подобное заболевание не может пройти бесследно – и в паутинной оболочке, и в прилегающих тканях отмечаются утолщенные и помутненные участки. Кроме того, арахноидит зачастую приводит к развитию активных спаечных процессов. В результате этих процессов в мозговых оболочках разрастаются спайки, состоящие из соединительной ткани. В этих спайках очень хорошо просматриваются как разрастания сосудов, так и их помутнения. В особо запущенных случаях нередко образуются кисты, которые могут быть самого различного размера.
Все эти поражения могут локализоваться на самых различных участках мозга. В зависимости от этой самой локализации врачи подразделяют арахноидит на несколько разновидностей: оптико-хиазмальный, конвекситальный, спинальный. Вся симптоматика у разновидностей данного заболевания примерно одинакова, однако кое в чем течение и проявление могут отличаться. В редких случаях возможно нетипичное течение заболевания.
Симптомы болезни
Разумеется, арахноидит – это весьма серьезное заболевание. А поэтому бессимптомно оно протекать просто напросто не может. Существует целый ряд различных признаков, которые могут заставить врача заподозрить у больного человека именно арахноидит:
- Головная боль
Данный симптом в той или иной степени присущ для всех без исключения разновидностей болезни арахноидит. Однако больше всего от головной боли страдают те люди, которые заболели церебральной формой болезни. Как правило, они испытывают достаточно сильные болевые ощущения – разлитого характера. Однако, хоть и реже, но все же, бывают и локализованные болевые ощущения.
Главной отличительной особенностью головной боли, причиной которой является арахноидит, является ее усиление при любом, даже малейшем, движении головой. Существует даже специальный тест – больному человеку врач предлагает стать на носочки, а после резко перенести вес на пятку. В том случае, если в тот момент, когда человек коснулся пола пятками, боль усилилась, можно подозревать, что у него арахноидит.
- Судорожный синдром
В том случае, если арахноидит поражает передние отделы головного мозга, он носит название конвекситального. Для такого типа заболевания характерны расстройства, как двигательного аппарата, так и различных нервных рецепторов. Движения человека становятся неуклюжими, порой ему достаточно тяжело даже чашку поднять.
Специфична также и походка больного человека – его может «качать» из стороны в сторону, он может натыкаться на различные предметы. Все это происходит из-за того, что в какой – то степени поражается мозжечок. И степень тяжести нарушения координации движения напрямую зависит от степени поражения мозжечка.
Разумеется, все эти изменения очень сильно пугают как самого больного человека, так и его близких. Но повода для паники нет – практически в ста процентах случаев все эти явления проходят практически бесследно. Главное – вовремя обратиться за медицинской помощью и получить адекватное лечение.
Кроме того, зачастую человек теряет чувствительность – том числе и болевую. Однако, к счастью, чувствительность теряется лишь частично – полная потеря встречается крайне редко, только в очень тяжелых случаях. У данной формы заболевания есть и еще одна крайне неприятная черта – она зачастую может привести к возникновению судорожного синдрома – как фокального, так и общего характера. Так арахноидит проявляется у половины всех больных.
- Снижение зрения
В том случае, если у человека арахноидит возникает как следствие каких – либо травм, либо в результате распространения воспалительного процесса с гайморовых пазух, больной человек может испытывать проблемы со зрительным аппаратом. Человек может отмечать появление расплывающихся или ярких пятен перед глазами, потом начинается постепенное снижение остроты зрения на обоих глазах.
При исследовании глазного дна врач – окулист, как правило, отмечает ярко выраженный неврит зрительного нерва. Однако, если подобное произошло с вами или с вашими близкими, не стоит паниковать – после того, как арахноидит будет вылечен, зрение постепенно начнет восстанавливаться. Как правило, со временем оно восстанавливается в полном объеме, за редким исключением.
- Повышение внутричерепного давления
Практически во всех случаях заболевания арахноидитом может наблюдаться такое явление, как повышенное внутричерепное давление. Если подобное явление имеет место, врач, скорее всего, обязательно исключит возможность наличия такого заболевания, как арахноидит.
- Боли в области пояснично – крестцового отдела
В том случае, если арахноидит локализуется в спинном мозге, больной человек может испытывать болевые ощущения в области поясницы, крестца или в грудном отделе – в зависимости от места расположения. Причем эти боли могут быть достаточно интенсивными. Очень важно в подобной ситуации исключить остеохондроз, радикулит и острый пиелонефрит, под которые может маскироваться арахноидит.
Диагностика заболеваения
Как уже говорилось выше, для успешного лечения очень важно вовремя и правильно диагностировать арахноидит. Для того чтобы правильно поставить диагноз, врачу необходимы данные комплексного обследования больного человека, оценка клинических проявлений заболевания и общий анамнез. Именно поэтому постановка диагноза всегда занимает определенное время.
Причем первое, что должны сделать врачи – это полностью исключить возможность наличия у больного человека такого серьезного заболевания, как опухоль головного мозга. Симптоматика у этих заболеваний весьма схожа – очень важно вовремя и правильно выяснить причину недомогания у заболевшего человека. Ведь тактика лечения этих заболеваний абсолютно разная, а медлить с лечением недопустимо ни в одном случае, ни в другом – в противном случае возникает серьезный риск для здоровья человека. Церебральный арахноидит, как, впрочем, и его другие разновидности, является весьма коварным заболеванием!
Для диагностики заболевания используются самые различные методы – целесообразность каждого определяет врач. Как правило, основой являются симптомы заболевания. Так, например, если человека беспокоят боли в спине, врач может принять решение о необходимости проведения пункции. В том случае, если действительно имеет место арахноидит, поразивший спинной мозг, спинно – мозговая жидкость будет вытекать под некоторым давлением, а лабораторное исследование показывает наличие воспалительного процесса.
В том случае, если человек жалуется на болевые ощущения в области головы, чаще всего врач назначает больному томографию головного мозга. Это исследование позволяет выявить возможные расширения отдельных участков мозга, очаговые изменения, а порой даже и кисты. Достоверность томографии равна примерно 99 %.
Также для правильной диагностики немаловажное значение имеет и то, как именно начинается заболевание арахноидит. Как правило, в том случае, если человек заболел арахноидитом, недомогание начинается не внезапно. Чаще всего непосредственно перед этим человек болел теми или иными инфекционными заболеваниями, например, гнойным отитом или гайморитом.
Потом у человека появляется чувство тошноты, нередко сопровождающееся рвотой. Сначала приступы носят волнообразный характер, однако по мере развития заболевания становятся практически постоянными. Причем в том случае, если не начато лечение самого арахноидита, применение любых фармакологических препаратов, призванных снять приступы тошноты, абсолютно неэффективно. Примерно на вторые сутки после появления тошноты к ней присоединяется головная боль. Ее интенсивность также усиливается по мере прогрессирования заболевания.
Лечение заболевания
После того, как заболевание будет достоверно диагностировано, необходимо как можно быстрее начинать лечение. Первое, что необходимо сделать – это установить причину, спровоцировавшую развитие такого заболевания, как арахноидита. В том случае, если этой причиной стала не травма, а та или иная инфекция, нужно как можно быстрее начать ее лечение.
В зависимости от того, какая у больного человека инфекция, врач подберет антибактериальный препарат в той дозе, которая необходима каждому конкретному пациенту. Антибактериальный препарат не только устранит первопричину заболевания – инфекцию, но и снимет воспалительный процесс оболочки головного мозга.
Помимо антибактериальных препаратов больному человеку практически во всех случаях назначаются различные антигистаминные препараты. Они необходимы для того, чтобы снять отек, который неизбежно возникает в результате поражения мозговых оболочек. В особо тяжелых случаях больному человеку будут назначены внутривенные вливания различных препаратов, которые воздействуют на организм немного быстрее.
В том случае, если арахноидит сопровождается судорожным синдромом, врачи назначат подходящие противоэпилептические препараты. Кроме того, для облегчения состояния больного человека, врачи могут назначить симптоматическую терапию. Подобное лечение оказывает весьма заметный результат.
В некоторых, особо тяжелых случаях, вышеописанные меры могут оказаться нерезультативны – симптоматика продолжает нарастать, внутричерепное давление увеличивается, судорожный симптом усиливается, зрение очень сильно снижается. Медлить в подобных случаях ни в коем случае недопустимо – под угрозу ставится не только здоровье, но и жизнь больного человека. В подобных случаях врачи принимают решение о необходимости проведения хирургического вмешательства.
После того, как острая стадия заболевания купирована, врачи начинают патогенетическую терапию. Этот курс лечения весьма продолжителен – он может продолжаться примерно три месяца. Целью данного лечения является нормализация внутричерепного давления, стимуляция мозгового кровообращения и общее улучшение состояния организма.
Дальнейший прогноз для больного человека
Так как арахноидит – весьма опасное заболевание, пройти бесследно он вряд ли сможет. Однако для жизни прогноз весьма благоприятен – если заболевание диагностировано своевременно, а лечение начато правильное, угрозы для жизни человека практически нет. Единственное исключение – это арахноидит, который осложняется гидроцефалией головного мозга. В этом случае, увы, спасти человека удается не всегда.
Чаще всего больной человек,перенесший арахноидит,- разумеется, после курса полной реабилитации, восстанавливает работоспособность практически в полном объеме. Однако иногда, в том случае, если здоровье восстановлено не в полном объеме, специальная медицинская комиссия может принять решение о необходимости признать больного человека инвалидом III группы.
В крайне редких случаях у человека, перенесшего осложненную форму арахноидита, возможно периодическое возникновение эпилептических припадков. В этом случае больной человек будет вынужден всю оставшуюся жизнь принимать специальные противосудорожные препараты. Разумеется, в этом случае человек также получит группу инвалидности, чаще всего II. Такое происходит примерно в 10% случаев всех случаев, когда человек перенес церебральный арахноидит, особенно осложненный.
Примерно в 2% всех случаев болезни арахноидит дает такое осложнение, как сильное снижение зрения. Порой человек может его потерять полностью. Разумеется, в этом случае человек уже не в состоянии полноценно работать, поэтому он в обязательном порядке получит инвалидность I группы. Поводом для этого послужит арахноидит.
Меры предосторожности после заболевания
Кроме того, первый год после того, как человек перенес арахноидит, он должен соблюдать определенные меры предосторожности даже в том случае, если самочувствие нисколько не страдает. Так, например, в том случае, если у человека во время болезни были проблемы с координацией движения, либо же эпилептические припадки, в течение первого года ему стоит отказаться от работы в опасных условиях. К таким условиям относится работа у открытого огня, на высоте, на транспорте и около опасных механизмов – справка о том, что человек перенес арахноидит, даст право на легкий труд.
Всем без исключения больным, перенесшим арахноидит, стоит постараться и отказаться от работы в излишне шумных помещениях, в условиях значительно отличающегося от привычного атмосферного давления – например, самолет или шахта. Все эти факторы могут стать провоцирующими – привести к повторному возникновению арахноидита.
Кроме того, необходимо опасаться различных инфекций, хотя бы первый год после заболевания. В противном случае очень велик риск развития повторного заболевания арахноидитом. Разумеется, сделать это не так уж и просто, однако эта мера поможет избежать многих проблем. Кстати говоря, повторные заболевания протекают гораздо тяжелее, да и риск развития осложнений в этом случае не в пример выше.
Лучшим способом избежать тех или иных инфекций на сегодняшний день – это общее укрепление иммунной системы. Это можно делать и самостоятельно, однако гораздо разумнее обратиться к врачу – иммунологу, который тщательно оценит состояние человека. При необходимости будет проведен ряд исследований – в том числе исследование крови.
На основании полученных данных врач подберет специальный курс терапии, которая поможет в значительной степени улучшить состояние иммунной системы, повысить сопротивляемость организма к различным инфекциям. Эта мера весьма полезна для любого человека, а уж для перенесшего такое серьезное заболевание, как арахноидит, – тем более.
В заключение хотелось бы еще раз напомнить – конечно же, арахноидит является неприятной болезнью, которое надолго выбивает из колеи больного человека, а также его родственников. Однако это не повод расстраиваться – своевременное обращение за медицинской помощью, тщательное соблюдение всех назначений врача и его рекомендаций поможет вылечить такое заболевание, как арахноидит головного мозга.
Иллюстрации с сайта: © 2011 Thinkstock.
ш
М1ЖНАРОДНИЙ НЕВРОЛОГ1ЧНИЙ ЖУРНАЛ
INTERNATIONAL NEUROLOGICAL JOURNAL
МЕЖДУНАРОДНЫЙ НЕВРОЛОГИЧЕСКИЙ ЖУРНАЛ ОФИЦИАЛЬНАЯ ИНФОРМАЦИЯ
/OFFICIAL INFORMATION/
УДК 616.831.93
БОНДАРЬ В.Е., ВЕТУХ И.В., КОБЫЛЬЧЕНКО В.Н., ФИЛИМОНОВ Ю.Д.
Межобластная многопрофильная больница при Дарьевской исправительной колонии № 10 Херсонской области
ЦЕРЕБРАЛЬНЫЙ АРАХНОИДИТ: ВСЕГДА ЛИ ПРАВОМОЧЕН
ЭТОТ ДИАГНОЗ?
Резюме. В статье на основаниилитературных данных анализируются как традиционные, так и альтернативные представления о церебральном арахноидите, поднимается проблема существующей на практике его гипердиагностики. Даны рекомендации практическим врачам, оказывающим помощь этой категории пациентов. Ключевые слова: церебральный арахноидит, нейровизуализация, гипердиагностика.
Диагноз «церебральный арахноидит» достаточно часто ставится пациентам с длительными головными болями, у которых при неврологическом обследовании выявляется рассеянная неврологическая симптоматика и есть характерный анамнез (указание на перенесенную легкую черепно-мозговую травму (обычно сотрясение головного мозга), нейроинфекцию или просто тяжелый грипп). Если у больного в дополнение к вышеперечисленному отмечаются судорожный синдром или вегетативные пароксизмы, то нередко у него констатируется наличие арахноэнцефалита. Стандартное обследование в условиях поликлиники подразумевает в таких случаях краниографию, исследование глазного дна, электроэнцефалографию (ЭЭГ), направление на компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) головного мозга и др. Диагноз считается подтвержденным при обнаружении указанными методами признаков внутричерепной гипертензии, изменений со стороны глазного дна, наружной гидроцефалии или локальной атрофии мозга.
Назначение непатогенетического лечения, к сожалению, не приносит облегчения или дает весьма кратковременный эффект, что способствует хронизации заболевания. Такие больные длительно наблюдаются в поликлиниках, являются постоянными пациентами неврологических отделений, куда госпитализируются при декомпенсациях заболевания для проведения курсового лечения. Хронический церебральный арахноидит — одна из многих причин установления инвалидности больным неврологического профиля, причем группа инвалидности может определяться по решению медико-социальной экспертной комиссии от третьей (в большинстве случаев) до второй (при выраженных
функциональных нарушениях со стороны нервной системы).
Нужно отметить, что за последние четверть века в связи со значительным прогрессом нейронаук, широким внедрением методов нейровизуализации в клиническую практику произошел пересмотр подходов к диагностике церебрального арахноидита, претерпела изменение сама концепция данного заболевания. Авторы статьи попытались проанализировать общедоступные сведения о церебральном арахноидите, используя имеющиеся в литературе как традиционные представления, так и альтернативные точки зрения и ответить на вопрос, является ли он самостоятельным заболеванием или под его маской скрываются хронические непрогрессирующие рубцово-спаечные процессы в оболочках мозга или другие заболевания.
Согласно классическому определению, церебральный арахноидит — это воспалительное заболевание паутинной оболочки головного мозга [1]. Существуют и иные определения арахноидита. Д.С. Футер (1962) считает это заболевание воспалением паутинной и примыкающих к ней мягкой и твердой мозговых оболочек головного и спинного мозга с исходом в слипчивый и кистозный процесс. Л.Б. Литвак (1960), Н.М. Линченко (1961) и В.А. Карлов (1987) рассматривают арахноидит как хронический воспалительный процесс в мягкой и паутинной оболочках мозга, эпендиме и субэпендимном слое желудочковой системы и молекулярном слое коры мозга. Н.М. Маджидов (1978) фиксирует внимание на преимущественном воспалении мягкой мозговой оболочки с вовлечением в патологический процесс прилежащего мозгового вещества и корешков черепных нервов, в значительной мере идентифицируя арахноидит
с хроническим лептоменингитом и хориоэпендима-титом. И.С. Сафонова, С.А. Громов (1977) указывают на диффузный характер серозного воспаления мягких мозговых оболочек, эпендимы, сосудистых сплетений, а в ряде случаев и поверхностно расположенных корковых структур мозга. В.С. Лобзин (1983) рассматривает арахноидит как гиперпластический процесс в арахно-эндотелии [2].
Большинство этих представлений было сформировано в донейровизуализационную эпоху. В основе различных взглядов на сущность церебрального арахноидита лежали неоднородные результаты, полученные отдельными исследователями при изучении клинических проявлений, результатов дополнительных методов обследований, а также многообразие морфологических изменений в оболочках, веществе мозга и корешках, выявленных при нейрохирургических вмешательствах, аутопсии [2]. Все перечисленные авторы едины в одном: для арахноидита характерно наличие спаек и кист между паутинной и мягкой мозговой оболочкой головного мозга, утолщение и глиофиброз субэпендимного слоя. Все это приводит к нарушению ликворо- и гемодинамики, оказывает раздражающее, повреждающее действие на вещество головного мозга, нарушает функцию тех или иных черепных нервов [2].
По современным представлениям (А.А. Скоромец, 2008), паутинная оболочка головного мозга не имеет собственной сосудистой системы, поэтому не может быть местом, в котором происходят воспалительные изменения. Фактически паутинная оболочка примыкает к мягкой мозговой оболочке, в которой и протекает гиперпродуктивная воспалительная реакция. Поэтому правильнее говорить о лептопахименингите (хроническое течение) или о рубцово-спаечном процессе в мягких оболочках головного и спинного мозга [3].
Аналогичной точки зрения придерживается проф. А.Ю. Макаров (2002). По его определению, арахноидит (лептоменингит) — это хронический диффузный аутоиммунный пролиферативный спаечный процесс преимущественно в паутинной и мягкой оболочках мозга [4]. При этом автор различает два патогенетических варианта этого заболевания:
1. Истинный (актуальный) арахноидит: активный спаечный процесс аутоиммунной природы, протекающий с образованием антител к оболочкам мозга, продуктивными изменениями в виде гиперплазии арахноэндотелия, приводящий к гибели ячей и облитерации ликвороносных каналов в субарахноидальном пространстве. Характерна диффузность поражения оболочек с вовлечением молекулярного слоя коры, иногда эпендимы желудочков, хореоидного сплетения. Течение хронически прогредиентное и интермиттирующее.
2. Резидуальное состояние после нейроинфекции или черепно-мозговой травмы с исходом в облитерацию, фиброз оболочек (обычно ограниченной распростра-
ненности) с образованием сращений и кист на месте некроза. Имеет место полный или частичный регресс симптомов острого периода (исключение — эпилептические припадки). Прогредиентность, как правило, отсутствует [4].
По данным ряда авторов [4, 5], истинный арахноидит является одним из самых редких заболеваний нервной системы. Его распространенность оценивается в 3—5 %, а основной причиной неоправданно большого количества больных церебральным арахноидитом является гипердиагностика [4].
Общепринятой классификации церебрального арахноидита не существует [2]. Как правило, выделяют ряд форм, основанных на характере патоморфологических изменений в оболочках и их локализации [1, 2, 4]:
1. По характеру изменений подпаутинного пространства: слипчивая, кистозная и смешанная.
2. По локализации: конвекситальный арахноидит, базилярный (в частности, оптико-хиазмальный, интер-педункулярный) и задней черепной ямки (как вариант — арахноидит мосто-мозжечкового угла).
Традиционно считается, что для церебрального арахноидита характерно наличие общемозговых, очаговых, вегетативных и неврозоподобных расстройств, при этом симптомы раздражения должны преобладать над симптомами выпадения [3, 4]. Общемозговые симптомы представлены головной болью, головокружением, тошнотой, рвотой, судорожными припадками. Головная боль постоянная, более выраженная после сна. Судорожные припадки возникают как фокальные, так и генерализованные [3]. Нередки вегетативно-висцеральные нарушения [4]. Характерны снижение памяти, утомляемость, лабильность артериального давления. Очаговые нарушения носят характер асимметрии черепной иннервации и глубоких рефлексов, пирамидных патологических стопных знаков. Наличие менингеаль-ных симптомов не характерно [3].
На клиническую картину влияет локализация процесса. Конвекситальный рубцово-спаечный процесс характеризуется чаще фокальными и вторично-генерализованными эпилептическими припадками. При оптико-хиазмальной локализации спаечного процесса наблюдается прогрессирующее снижение остроты зрения вплоть до амавроза, первичная атрофия зрительных нервов, центральные скотомы. Арахноидит задней черепной ямки проявляется головной болью, гипертензионными кризами, диэнцефальными и гипо-таламическими нарушениями, изменениями турецкого седла вторичного типа. При спаечном процессе в мосто-мозжечковом углу характерны недомогание, головные боли, шум в ухе, односторонний истинный кохлеарный неврит, двусторонний спонтанный нистагм. Возможно поражение лицевого нерва, вялый парез мимической мускулатуры на стороне очага. При диффузном церебральном арахноидите доминирует гипертензионно-гидроцефальный синдром [3].
В целом при анализе клинических форм, описанных в неврологической литературе как характерных для арахноидитов различной локализации, нетрудно заметить их сходство с проявлениями совершенно иных заболеваний нервной системы. Например, у пациента молодого возраста, перенесшего сотрясение головного мозга и отмечающего через некоторое время после этого появление эпиприпадков, возможен дебют идиопати-ческой эпилепсии (особенно при наличии семейного анамнеза), а не церебральный арахноидит. У молодой женщины с повышенной массой тела, перенесшей тяжелый грипп и предъявляющей жалобы на головную боль, снижение зрения, нарушения памяти, стоит обратить внимание на особенности походки и расспросить, нет ли расстройств мочеиспускания, предположив при этом наличие нормотензивной гидроцефалии. При арахноидите задней черепной ямки с прогредиентным течением, выраженными застойными явлениями, тяжелыми гипертензионно-гидроцефальными кризами и мозжечковой симптоматикой скорее будет иметь место опухоль, чем арахноидит. В последнем случае врача особенно должно насторожить изменение характера привычных головных болей у пациентов даже с многолетним диагнозом арахноидита. При подозрении на арахноидит мосто-мозжечкового угла (односторонние головные боли, поражение VII, VIII пар черепных нервов) в большинстве случаев на МРТ будет обнаружена невринома слухового нерва или другой объемный процесс вышеуказанной локализации.
Клинику базального церебрального арахноидита могут имитировать целый ряд патологических процессов, поражающих основание мозга, — от карциноматоза мозговых оболочек при злокачественных новообразованиях, лим-фомах до саркоидоза и туберкулезного поражения центральной нервной системы. При выходе на первый план в клинике заболевания эмоциональной неустойчивости, вегетативной лабильности, тревожности, астенического симптомокомплекса на фоне рассеянной органической микросимптоматики и головных болей неопределенного характера, а особенно при наличии вегетативных кризов, логичнее будет предполагать у пациента и лечить соответствующим образом вегетативную дистонию, а не церебральный арахноидит (даже при характерном анамнезе). Часто под маской арахноидита скрываются депрессия, пограничные психические расстрой-ства тревожно-фо-бического спектра и даже ядерные психозы.
Основным методом диагностики церебрального арахноидита до широкого внедрения в клиническую практику КТ и МРТ являлась пневмоэнцефалография (ПЭГ), квалифицированная интерпретация результатов которой давала возможность судить о состоянии оболочек и желудочков головного мозга, ликворном давлении [2, 6]. С появлением современных методов нейровизуализации выяснилось, что результаты ПЭГ нередко являлись свидетельством резидуальных изменений в субарахноидальном пространстве и веществе мозга
после травмы, нейроинфекции, имеют место у больных эпилепсией без клинических признаков арахноидита [4].
Предпочтительным обследованием для выявления церебрального арахноидита является МРТ. Метод более чувствителен к изменениям ткани, лучше, чем КТ, позволяет выявить утолщение мозговых оболочек. На качество изображений не влияют костные артефакты, что позволяет визуализировать структуры задней черепной ямки, спинного мозга, внутриканальную невриному слухового нерва [8]. При КТ визуализировать спаечный процесс в оболочках затруднительно. В диагностике используют косвенные признаки: участки атрофии, асимметрия желудочков, гидроцефалия и др. [2]. Фактически роль КТ в данном случае сводится к исключению опухолей: КТ диагностирует практически любые опухоли, размер которых превышает 2—4 мм. Уменьшение объема головного мозга (атрофия), выявляемое КТ, имеет ограниченное диагностическое значение, так как может выявляться при самых различных заболеваниях и, более того, у здоровых лиц, особенно у пожилых [8]. В целом методы нейровизуали-зации дают возможность объективизировать спаечный и атрофический процесс, наличие гидроцефалии и ее характер (арезорбтивная, окклюзионная), кистозных полостей, исключить объемное образование. Однако полученная при использовании этих методов информация имеет диагностическое значение лишь при адекватной оценке клиники заболевания в целом [4].
На основании приведенного выше анализа литературных данных, а также собственных наблюдений авторы пришли к следующим заключениям:
1. Под церебральным арахноидитом следует подразумевать лишь истинный (актуальный) арахноидит, обусловленный аутоиммунным процессом, связанным с образованием антител против оболочек мозга. Заболевание можно отличить по непрерывно-прогредиентному течению либо чередованию обострений и ремиссий. Как и большинство аутоиммунных состояний, истинный церебральный арахноидит должен быть чувствителен к терапии кортикостероидами.
2. В основе гипердиагностики церебрального арахноидита, имеющей место на практике, лежит применение указанного термина по отношению к непрогрессирующим резидуальным состояниям после черепно-мозговых травм и нейроинфекций с фиброзом оболочек, образованием спаек и кист. Выявляемые при этом с помощью нейровизуализации морфологические изменения в оболочках мозга часто не свидетельствуют о наличии церебрального арахноидита, поскольку могут наблюдаться даже у практически здоровых лиц с отсутствием жалоб и неврологической симптоматики. Для их обозначения достаточно использовать формулировку: «последствия черепно-мозговой травмы (нейроинфекции) в виде рубцово-спаечных и/или кистозных изменений вещества мозга и его оболочек» с указанием их локализации по данным КТ/МРТ и выделением ведущих неврологических синдромов.
3. Церебральный арахноидит — это диагноз исключения. Вместе с тем только лишь головной боли, рассеянной неврологической симптоматики и анамнестических данных без проведения МРТ или КТ головного мозга недостаточно для установления диагноза церебрального арахноидита. К числу заболеваний, с которыми нужно проводить дифференциальную диагностику, относятся: опухоли головного мозга (особенно задней черепной ямки), невринома слухового нерва, нормотензивная гидроцефалия, нейросаркоидоз, поражение мозговых оболочек при злокачественных новообразованиях, лимфомах, туберкулезе, рассеянном склерозе, болезни Лебера, идиопатической эпилепсии (ее затылочной локализации), вегетативной дистонии, неврозов, депрессии. Практикующим врачам, оказывающим помощь этой категории пациентов, необходимо уточнять длительность заболевания, семейный анамнез, время появления и последовательность развития отдельных симптомов, оценивать наличие сопутствующих заболеваний, состояние внутренних органов, лимфатических узлов, эндокринной системы, направляя при необходимости к соответствующим специалистам (терапевт, эндокринолог, онколог, окулист, психиатр и др.).
Бондар B.C., ВетухI.B., Кобильченко В.М., ФЫмонов Ю.Д. М1жобласна багатопрофльна л1карня при ДарЪськй виправнй колош № 10 ХерсонськоI облаетI
ЦЕРЕБРАЛЬНИЙ АРАХН01ДИТ: ЧИ ЗАВЖДИ ПРАВОМОЧНИЙ ЦЕЙ Д1АГН0З?
Резюме. У статга на nworaBi лиературних даних анатзуються як традицшш, так i альтернативш уявлення про церебральний арахнощит, порушуеться проблема гснуючо! на практищ його гiпердiагностики. Подаш рекомендацй практикуючим лжарям, яи надають допомогу цш категорп пацiентiв.
Ключовi слова: церебральний арахнощит, нейровiзуалiзащя, гiпердiагностика.
Список литературы
1. Ходос Х.-Б.Г. Нервные болезни. — М.: Медицинское информационное агентство, 2001. — 512 с.
2. Дифференциальная диагностика нервных болезней: Руководство для врачей / Под ред. Г.А. Акимова и М.М. Одинака — 2-е изд., испр. и дополн. — СПб.: Гиппократ, 2001. — 664 с.
3. Справочник врача-невролога / Под ред. акад. РАМН, проф. А.А. Скоромца. — М.: МЕДпресс-информ, 2008. — 576 с.
4. Клиническая неврология с основами медико-социальной экспертизы: Руководство для врачей / Под ред. А.Ю. Макарова. — СПб. : ООО «Издательство «Золотой век», 2002. — 600с.
5. Лобзин В.С. Менингиты и арахноидиты. — Л.:Медицина, 1982. — 192 с.
6. Скоромец А.А., Скоромец Т.А. Топическая диагностика заболеваний нервной системы: Руководство для врачей. — 3-е изд., испр. и доп. — СПб.: Политехника, 2000. — 399 с.
7. Михеев В.В., Мельничук П.В. Нервные болезни. — 5-е изд., перераб. и доп. — М.: Медицина, 1981. — 544 с.
8. Неврология: Справочник практ. Врача/ Д.Р. Штульман, О.С. Левин. — 5-е изд., доп. и перераб. — М.: МЕДпресс-информ, 2007. — 960 с.
Получено 21.12.11 □
Bondar V.Ye., Vetukh I.V., Kobylchenko V.N., Filimonov Yu.D. Interregional Multiple Hospital of Daryivka Penal Colony № 10 of Kherson Region, Ukraine
CEREBRAL ARACHNOIDITIS: WHETHER THIS DIAGNOSIS IS ALWAYS CORRECT?
Summary. In this article on the basis of published data there were analyzed both traditional and alternative views on cerebral arachnoiditis, also the problem of its overdiagnosis existing in practice was considered. Recommendations to practicing physicians managing these patients were given.
Key words: cerebral arachnoiditis, neuroimaging, overdiag-nosis.