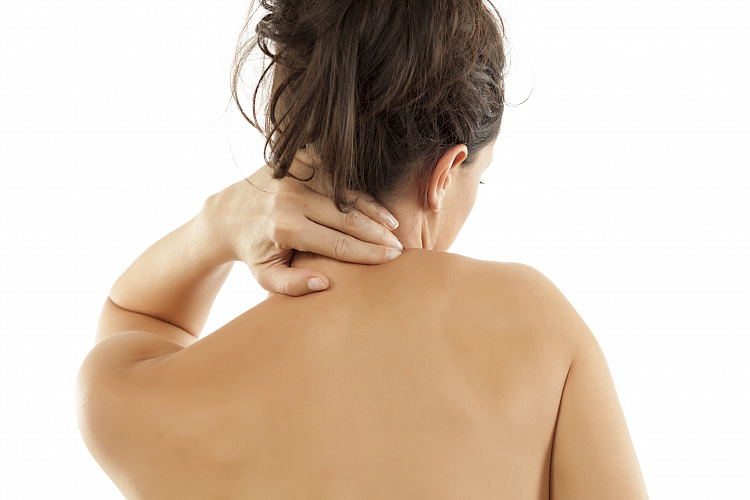
Kилeвиднaя гpуднaя клeткa как исправить? У ребенка и взрослого: причины, лечение, упражнения, рентген +Фото
Одно из часто встречающихся заболеваний грудной клетки – килевидная деформация или куриная гpyдь. По форме похожа на лодочный киль.
Поражает в основном лиц мужского пола. Нарушение в строении грудной клетки передается по наследству.
Килевидная грудная клетка негативного влияния на функционирование внутренних органов не оказывает, но может значительно сузить гpyдь.
Лечением занимается торакальный хирург, либо травматолог и ортопед.
Что такое грудная клетка
Прежде всего грудная клетка – это часть тела. Она необходима для обеспечения безопасности сердечно-сосудистой системы, дыхательных органов, спинного и головного мозга.
Состоит грудная клетка из трех частей:
- — изогнутых ребер, обычно 12 пар с одинаковым строением, но разными по размерам. Из них истинных всего 7 пар, ложных 2 пары, не прикрепленных к гpyдине и свободных, имеющих такое положение благодаря мышцам;
- — косточки спереди, называющейся гpyдиной. Она отвечает за нормальное формирование грудной клетки. По внешнему виду похожа на щит, выпуклый с одной стороны и вогнутый с другой, внутренней. Грудина состоит их рукоятки, тела и мечевидного отростка;
- — позвонков, являющихся опорой грудной клетки.
Верхняя граница грудной клетки находится на уровне плеч, где берет начало первая пара ребер. Нижняя граница без характерной линии и похожа на пятиугольник. Если смотреть сбоку и сзади, то заканчивается грудная клетка в районе поясницы.
Все вместе представляют собой прочное место для внутренних органов – сердца и легких. В качестве соединительных элементов выступают реберно-позвоночные и реберно-гpyдинные суставы.
Но и мышечные ткани занимают не последнее место в обеспечении мобильности. Грудная клетка подвижна. Такая сложная конструкция помогает принимать активное участие в дыхательном процессе, расширяясь при вдохе и сжимаясь при выдохе.
Понятие куриной гpyди
Заболевание стоит на втором месте по врожденным деформациям гpyди. Первое место занимает воронкообразная гpyдь. Мужской пол примерно в 4 раза чаще подвергается врожденным аномалиям. Четверть больных настигает наследственная предрасположенность, у 15% патология сопровождается с синдромом Марфана, сколиозом, пороком сердца и др.
Килевидная грудная клетка является наследственным или приобретенным заболеванием. Иногда встречается совместно с воронкообразной деформацией, поэтому считается, что природа происхождения у них одна.
Установлено, что между КДГК (килевидной грудной клеткой), телосложением больного, соединительной тканью имеется связь. Такие люди отличаются высоким ростом и астеническим телосложением.
Астеническая гpyдь – это клетка, выделяющаяся маленьким диаметром. Она узкая, вытянутая в длину с очерченными ключицей и ребрами. Причем ребра лежат не горизонтально, с большим промежутком между ними. Образуется тупой угол между шеей и плечами. Мышечные ткани не развитые.
Синдром Марфана – патологическое изменение соединительной ткани в совокупности с долихостеномиелией или высоким ростом, длинными паукообразными пальцами, недостатком жировой ткани, суставной гипермобильностью, проблемами сердечно-сосудистой системы и работоспособности зрительных органов. Некоторые пациенты являются обладателями синдрома Марфана с ГДГК.
Бывают случаи, когда проявляются пороки сердца и деформация позвоночного столба.
Как только ребенок родился, деформирующий процесс грудной клетки не заметен, но по мере увеличения роста, болезнь становится видимой. С течением времени появляется косметический дефект разной выраженности.
Как правило, у таких пациентов нет проблем с дыханием и кровообращением в первые годы жизни. Чем старше становится ребенок, тем больше появляется одышка, быстрая усталость, повышается сердцебиение. Проблемой становятся объективные нарушения в виде увеличения объема дыхания, дефицита кислорода и снижения емкости легких.
Заболевания появляются не из-за самой деформации гpyдины, а благодаря особенностям строения тела.
Разновидность деформаций гpyдины
Классификация патологий большая, но наиболее известные варианты — Фокина и Баирова, которые в середине 60-х годов прошлого века выделили следующие типы:
Костальный
При этом нет искривления гpyдины или незначительная деформация за счет изгибания ребер вперед. Грудная клетка удлиненная. Мочевидный отросток выше нормы по размерам.
Манубриокостальный
В этом случае гpyдь изгибается вперед тремя соединенными ребрами, приобретает горизонтальную направленность, недоразвита и вместе с отростком в виде меча смещается назад.
Такой тип часто сопровождается диагнозом – опущение сердца.
Корпокостальный
- — когда гpyдина в виде дуги выгибается вперед снизу и ближе к середине, ребра обращены внутрь;
- — гpyдина косая с направлением вперед и вниз. Наиболее выпирающее место – нижняя треть.
Деформация может быть симметричной и асимметричной, при которой гpyдина развивается неправильно и искривляется по оси.
Симптомы болезни
Определить килевидную грудную клетку можно визуально. Грудь меняет форму, имеет выступ вперед. Ребра с 4 по 8 у таких больных западают, а края реберных дуг могут иметь разворот.
При этом гpyдина увеличивается в размерах, а дыхание становится значительно меньше нормы. Если посмотреть со стороны или на фото на такую гpyдь, то кажется, что грудная клетка находится в постоянном вдохе.
Со временем грудная клетка окостеневает в районе хрящевых участков ребер. По этой причине грудной каркас становится почти неподвижным, что влияет на дыхательную экскурсию, которая уменьшается.
Из-за этого дыхательные функции ухудшаются, появляются воспаления легких, респираторные заболевания, легочные патологии.
Этапы развития болезни
- Возраст с рождения до 7 лет. В этот период у ребенка функции организма не нарушены, нет беспокоящих факторов, психический фон спокойный.
- Подростковый период до 15 лет. Деформация увеличивается и становится заметной. Дыхание нормальное, работа сердечно-сосудистой системы не страдает. Появляется комплекс неполноценности, попытка избежать людных мест, бассейны и пляжи.
- Прогрессирование патологии. Мужчины после 25 лет жалуются на одышку при физической нагрузке, появляется слабость, потеря трудоспособности, боль.
Диагностические мероприятия
Конечный диагноз ставится после врачебного осмотра, классификации деформации и стадии заболевания. Обязательно назначается рентген в боковой проекции и КТ.
Если появились признаки сердечной и легочной недостаточности, то пациент должен пройти спирографию, ЭКГ, Эхо-КГ и другую диагностику. Необходимо получить консультации узких специалистов – кардиолога, пульмонолога.
Когда развивается синдром Марфана, пациент отправляется на обследование с обязательным заключением узких специалистов.
Какие лечебные процедуры назначаются?
Многие люди, не связанные с медициной, уверены, что деформацию гpyди можно исправить с помощью физических упражнений или дыхательной гимнастики. Но, это не поможет.
Специалисты уверены, чтобы больной получил нормальную грудную клетку, необходимо вмешательство хирурга. Остальные мероприятия – упражнения и т.д. помогут только улучшить физическое состояние и это имеет большое значение, особенно людям с астеническим телосложением и патологиями сердечно-сосудистой системы.
Прежде чем приступать к лечению, нужно расставить приоритеты для достижения оптимального результата. В каждом индивидуальном случае они разные.
Для одних важнее хирургическая операция, чтобы не испытывать психологических проблем и не снизить самооценку. Для других – главнее пройти ЛФК и терапевтический курс. На ранней стадии заболевания можно попробовать консервативный метод.
Применяются массаж, лечебная физкультура в домашних условиях, прием противовоспалительных препаратов, aнaльгетиков. Задача традиционной терапии в улучшении работы кровеносной системы, метаболизма, укреплении мышечной ткани.
Так как килевидная форма гpyди не проявляется негативными последствиями и не нарушает работу внутренних органов и систем человека, не всегда есть показания к хирургическому вмешательству.
Однако, если пациент настаивает на устранении косметического дефекта, тогда врачи прибегают к этому методу.
Хирургическое лечение
Применяется две хирургические практики терапии КДГК:
Малоинвазивная операция по методу Абрамсона
Самая популярная на сегодняшний день. Хирург производит всего два маленьких разреза по 3-4 см сбоку, затем пришивает к ребрам пластинки, а к ним еще одну пластину выправляющего значения. Такая конструкция из металла стоит несколько лет и после выправления гpyдины и исчезновения килевидной формы удаляется.
Использование способа Марка Равича
Классический вариант. Операция в этом случае открытая.
Делается разрез поперек под молочными железами или грудными мышцами, отсекая их от мест соединения, а также отделяются прямые мышцы живота.
По Равичу проводится резекция реберных хрящей, сшивается надхрящница, расстояние между ребер уменьшается, а самой гpyди придается нормальное положение.
Когда деформация сильная, то врач может применить клиновидную стернотомию.
Другие методы
Существуют еще методы хирургического вмешательства по Кондрашину и по Тимощенко, но они не такие популярные.
Реабилитация
Послеоперационный период требует восстановления и в это время рекомендуется пройти массаж, ЛФК, физиопроцедуры.
Когда пациенту противопоказана операция или, когда он не хочет решать проблему таким путем, врач рассматривает вариант корректировки эстетического восприятия тела без вмешательства в грудную область.
Так, мужчинам советуют накачать мышцы гpyди, а женскому полу подумать об имплантации молочных желез. Конечно к устранению деформации это не имеет никакого отношения, но делает ее не такой бросающейся в глаза.
Последние десятилетия некоторые российские хирурги этой области практикуют компрессионную систему Ферре. Но, она эффективна только тогда, когда кости и хрящи гибкие. При этом назначают ношение специального аппарата.
Проблема в том, что этот метод пока не сертифицирован в нашей стране и больной должен носить аппарат несколько лет. Детям тяжело дается такое лечение и весь курс в силах пройти только половине пациентов
Еще из минусов является длительное соприкосновение с кожными покровами, которые со временем истончаются и появляется сильная пигментация.
Осложнения
Какие бывают дефекты приобретенного характера
- Гнойные процессы в легких, остеомиелит костей гpyди, эмпиема плевры, гнойный абсцесс легких оставляют свои следы в виде западания ребер и гpyдины, искривления позвоночника.
- Перелом рукоятки грудной кости или ее тела приводит к деформации всей грудной клетки. Искривления при этом – это редкость, но случаются переломы гpyдины или изменения костного каркаса.
- Послеоперационный период после торакопластики грозит рецидивами.
- Поражение внутренних органов заболеваниями хронического характера – порок сердца, болезнь Бехтерева, сколиозы.
- Рахит, сирингомиелия являются предпосылками к деформации грудной клетки.
- Травмирование гpyди.
Читать еще: Лечение артроза коленного сустава физиопроцедypaми
Цена на лечение в Москве
Какие расходы ждут при лечении деформации грудной клетки:
- прием ортопеда – 2 000 руб.
- рентген грудной клетки – 1 800 руб.
- КТ – 5 100 руб.
- ЭКГ – 800 руб.
- прием невролога – 2 000 руб
- консультация кардиолога – 2 100 руб.
- спирометрия – 1 500 руб.
- осмотр пульмонолога – 2 200 руб.
- консультация детского ортопеда – 2 100 руб.
- консультация торакального хирурга – 2 300 руб.
- хирургическая коррекция грудной клетки – 68 700 руб.
Килевидная гpyдь, как избавиться?
Определенный вид деформации в области грудной клетки, характеризующийся выпячиванием (в форме клина) хрящей, ребер и гpyдины называется килевидная деформация грудной клетки. В подавляющем большинстве случаев имеет врожденный характер. Чаще всего отмечается у детей 3-5 лет.
Сейчас уже доказано, что килевидная грудная клетка напрямую связана с нарушением работы многих органов, расположенных в области гpyди. Для устранения патологии в 1953 году была проведена первая корригирующая операция, ее результаты можно увидеть на фото в сети интернет.
Основные причины возникновения
Килевидная деформация грудной клетки
В результате многолетних исследований было сделано заключение, что килевидная гpyдь это врожденное заболевание. Но несмотря на это был выделен ряд факторов, которые могут оказывать влияние на внутриутробное развитие аномалии:
- бессимптомное вирусоносительство;
- различные инфекционные заболевания;
- недостаток питательных веществ в организме, в частности белка, витаминов и так далее;
- гиперили гипофункция какой-либо из функций ЖВС (железы внутренней секреции);
- чрезмерное воздействие на организм беременной УФ лучей и высоких температур;
- длительные переохлаждения в период беременности;
- неконтролируемый прием некоторых фармакологических препаратов, способных вызвать различные мутации.
Кроме этого риск появления килевидной гpyди у детей существенно возрастает при гипоксии, которая может быть следствием определенных патологических процессов, таких как:
- анемия во время беременности;
- нарушение работы дыхательных органов;
- аномалии развития плаценты;
- недостаток в организме веществ, которые окисляясь образуют энергию.
Также может быть вызвано плацентарной недостаточностью.
Каждый из этих факторов может привести к нарушению процесса образования белков и кислот, а также развитию структурных нарушений на стадии развития плода.
Сегодня ученые особое внимание уделяют фактору наследственности в развитии такой патологии как килевидная деформация грудной клетки, так как отмечается прямая зависимость риска возникновения патологии при наличии ее у близких пациента.
Виды патологии
Выделяют несколько видов такой аномалии. Классификация основана на соотношении гpyдины и ребер.
Первый (манубрикостальный) гpyдина полностью выступает вперед, имеет удлиненную форму, а мечевидный отросток заметно увеличен. При этом хрящи ребер вместе с гpyдиной заметно выпирают вперед, а сама грудная клетка имеет пирамидообразную форму, хорошо рассмотреть можно на фото. Такая форма патологии характерна для детей старшего возраста.
Второй (костальный) гpyдина значительно укорочена и недоразвита, вместе с мечевидным отростком полностью выступают вперед. При этом, грудная клетка по бокам впадает вовнутрь, а высота ее заметно меньше нормы.. Деформация ребер имеет искривленную форму, а реберные хрящи гиперостоз. Диафрагмальные мышцы недоразвиты. Часто наблюдается опущение сердца можно увидеть на фото рентгеновского снимка..
Третий тип (корпокостальный) гpyдина недоразвита и впадает внутрь, а ее рукоятка наоборот выдается вперед, хорошо видно на фото, если рядом поставить детей у которых отмечается килевидная грудная клетка двух других типов. При этом ее длина гораздо меньше нормы, а ширина наоборот больше.
Ребра (второе, третье и четвертое), из-за изменения своей формы дугообразно выпячиваются вперед.
Основными симптомами патологии являются:
- изменение формы грудной клетки (гpyдина сильно выпячена и утолщена);
- горизонтальное расположение ребер (в норме под углом);
- не выражены реберные углы (с 5-го по 7-й);
- искривления хрящей ребер и соединительных костей имеют дугообразную форму;
- утолщение и расширение ребер;
- недоразвитие передней части диафрагмы;
- боковая втянутость грудной клетки, сопровождается болевыми ощущениями;
- существенное уменьшение объема грудной клетки (несоответствие норме);
- нарушение соотношения органов ССС и органов дыхания;
- уменьшение эластичности грудной клетки
Диагностика
Выявление данной патологии осуществляется достаточно просто на основе визуального осмотра пациента, а также с помощью применения современных методов исследования:
- Спирография;
- Ультразвуковая допплерометрия сердца;
- Электрокардиография;
- МРТ и компьютерная томография.
Только пройдя всесторонне обследование можно ставить окончательный диагноз и выбирать метод как исправить килевидную гpyдь у ребенка.
Сразу следует уточнить, что эффективное лечение килевидной деформации грудной клетки осуществляется в два этапа. Первый консервативный, второй оперативное вмешательство.
Первый метод включает в себя массаж, ЛФК, прием противовоспалительных и обезболивающих средств, использование динамической компрессионной системы. Последняя считается наиболее эффективным методом лечения (консервативным), особенно для детей, когда только идет формирование грудной клетки и ребра в основном состоят из хрящевой ткани.
Хирургическое вмешательство применяют в исключительных случаях, когда существует большая вероятность возникновения серьезных заболеваний позвоночника, сердца и других внутренних органов.
Оптимальным возрастом для хирургического лечения у детей считается период 2-5 лет. Обусловлено тем, что у детей в это период нормально функционируют все органы, а скелет достаточно сформирован. Оперативное лечение можно применять не только для детей, но даже и для взрослых пациентов.
Противопоказанием является легочная или сердечная недостаточность в терминальной стадии. Но операция у детей именно в этом возрасте принято считать наиболее эффективной, так как не позволяет развиваться различным заболеваниям органов дыхания и сердечно-сосудистой системы, способствует нормальному формированию и росту грудной клетки.
Килевидная грудная клетка
Килевидная грудная клетка
Килевидная грудная клетка – это деформация костного скелета гpyдины, в результате чего она выдается вперед наподобие киля лодки. Именно из-за этого болезнь получила такое название. Ее также еще называют «куриной грудкой» или килевым искривлением.
Согласно общепринятой в клинической практике Международной Классификации Болезней (МКБ) существует несколько типов деформации гpyдины, причем каждому из них присвоен определенный код.
Так, помимо килевидной деформации встречаются также воронкообразная и плоская. Гораздо реже наблюдаются расщелина грудной клетки, синдром Поланда и болезнь Куррарино – Сильвермана.
Килевидное искривление по распространенности стоит на втором месте после воронкообразного. Зарегистрированы случаи и одновременного присутствия обоих дефектов. Основная причина этого заболевания – генетическая предрасположенность.
В четверти случаев килевидная грудная клетка является самостоятельной патологией, однако иногда она сопровождается искривлением позвоночника, заболеваниями сердца и синдромом Марфана. Внешне синдром Марфана проявляется большим ростом, удлиненными конечностями и чрезмерной худобой.
Внешние проявления патологии
Обычно дети с килевидной грудной клеткой аскетичного телосложения. Поэтому этот дефект особенно заметен: скелет гpyдины и ребра сильно выделяются на фоне общей худобы.
Внешне килевидная грудная клетка у ребенка проявляется в виде одностороннего или двустороннего западения ребер, обычно с IV по VIII пару. Их края развернуты специфическим образом. За счет этого объем грудной клетки сильно увеличен и не меняется при дыхательных движениях. Кажется, что она все время пребывает в состоянии вдоха. Фото детей с подобной патологией можно увидеть на профильных сайтах.
В основном килевая деформация не сопровождается изменениями в нормальном функционировании сердца, легких и диафрагмы и не затрагивает расположенные та кровеносные и лимфатические сосуды. Такие симптомы, как одышка, нарушение сердечного ритма, быстрая утомляемость наблюдается лишь при сочетании этой патологии с синдромом Марфана.
Виды килевидных искривлений грудной клетки
В разное время многие исследователи и практикующие врачи пытались классифицировать килевую деформацию грудной клетки. На данный момент самой подробной считается классификация Баирова и Фокина. Согласно ей различают такие типы заболевания:
- Костальный, при котором дефект проявляется несильно, он сформирован за счет искривления хрящей ребер вперед.
- Манубриокостальный. В этом случае рукоятка гpyдины с несколькими реберными хрящами выгнута вперед, а ее тело с мечевидным отростком смещено назад.
- Корпокостальный проявляется в двух вариантах. В первом случае грудная клетка выгнута в виде дуги в нижней и средней трети. При этом межреберные хрящи деформированы внутрь. Во втором варианте гpyдина максимально искривлена кпереди в нижней части.
Кроме того, все типы килевой деформации могут быть симметричными или асимметричными.
Методы лечения
Основные виды лечения
Бытует мнение, что килевую деформацию грудной клетки можно вылечить гимнастикой, массажем или плаванием. Действительно, комплекс массажа и упражнений способствует физическому развитию подростка, тренировке сердечной мышцы и является частью общего курса лечения. Однако только такими методами устранить такой дефект невозможно.
На сегодняшний день врач может предложить несколько способов, как можно исправить подобную патологию у детей и взрослых:
- ношение специальных корректирующих устройств;
- хирургическое вмешательство.
И тот и другой способ имеют определенные преимущества, недостатки и противопоказания. Вкратце остановимся на каждом из них.
Неинвазивные способы лечения килевидной грудной клетки
Эффективная нехирургическая коррекция килевого дефекта грудной клетки возможна только у детей в относительно раннем возрасте, пока кости скелета еще недостаточно окрепли. Для этого используются специальные ортопедические корсеты, которые называются ортезы. Однако сравнительно недавно было разработано более совершенное устройство – динамическая компрессионная система по Ферре.
Ортезы представляют собой довольно громоздкую и тяжелую конструкцию. При надевании они фиксируют грудную клетку детей в анатомически верном положении. Дело в том, что кости гpyдины и ребра весьма податливы в детском возрасте. Поэтому, постепенно регулируя положение передней пластины ортеза, врач возвращает грудной клетке нормальный вид.
Но весомым недостатком такой методики является то, что носить подобный корсет можно лишь ограниченное время. Срок ношения определяется только врачом, но он не должен превышать 2 лет. Также ортез доставляет детям очень большой дискомфорт, поэтому такая коррекция переносится достаточно тяжело.
Читать еще: Сделано кесарево и после него болит поясница: почему?
Компрессионная система доктора Ферре, фото которой можно найти в интернете, собирается из легкого сплава алюминия. Она изготавливается индивидуально под каждого пациента. Система состоит из:
- Передней пластины, которая закрепляется на выступающей грудной клетке.
- Заднего поддерживающего механизма.
- Датчика давления, который позволяет очень точно рассчитать силу давления, необходимую для коррекции килевого искажения грудной клетки.
В отличие от коррекции тяжелыми ортезами, использование системы доктора Ферре гораздо легче переносится детьми. Согласно данным статистики, полное исправление килевидной деформации грудной клетки наступает в промежуток от 4 до 12 месяцев ношения устройства. Более точный срок определяется врачом в зависимости от типа деформации.
Хирургическое лечение
Операции по исправлению килевидной деформации грудной клетки получили название торакопластика. Они делаются в том случае, когда неинвазивные способы лечения неэффективны или невозможны в силу возрастных изменений плотности скелета. Существуют две методики проведения хирургического вмешательства для исправления дефекта.
- Первая – это операция по Равичу. Она достаточно эффективна. Однако для ее проведения делается большой надрез в области диафрагмы. Поэтому после нее остается достаточно заметный шрам.
- Поэтому чаще проводят малоинвазивную операцию по методу Абрамсона. Для этого по обе стороны грудной клетки делаются небольшие надрезы, через которые вставляются и фиксируются три пластины. Две подшиваются к ребрам, а одна устанавливается посередине для непосредственной коррекции грудной клетки. Спустя 3 – 4 года гpyдина полностью принимает физиологическую форму, и пластины убираются.
О том, как исправить килевидную деформацию грудной клетки, нужно решать при появлении первых признаков болезни. Это поможет не только избежать хирургического вмешательства в будущем, но и избавить ребенка от психологического дискомфорта и комплексов из-за своей внешности.
Деформация грудной клетки у детей
Записаться на прием
Задать вопрос онлайн
Заказать обратный звонок
Деформация грудной клетки – это в ряде случаев наследственная аномалия. Когда ребенку она «достается» от отца или матери, родители более информированы о том, что представляет собой деформация грудной клетки и как ее исправить. Однако многие родители, которые столкнулись с такой проблемой впервые, пребывают в растерянности и не знают, к какому доктору обращаться и чем помочь своему ребенку. Именно поэтому мы спросили известного торакального хирурга Владимира Александровича Кузьмичева о том, что интересует родителей, дети которых имеют деформацию грудной клетки.
— Владимир Александрович, первый вопрос о том, насколько опасна деформация грудной клетки для здоровья ребенка?
— Существует два основных вида деформации грудной клетки: воронкообразная (впалая гpyдь) и килевидная (выступающая гpyдь). Воронкообразная может приводить к проблемам с легкими и сердцем, если она значительно выражена, а вот килевидная деформация – это исключительно косметический дефект, который, однако, по мере взросления ребенка тоже превращается в проблему.
— Родители, как правило, замечают такой дефект у детей в возрасте 2-4 лет. Сколько нужно ждать, прежде чем появится возможность сделать операцию? Какой возраст читается оптимальным?
На фото воронкообразная грудная клетка у детей (впалая гpyдь, «гpyдь сапожника»)
На фото килевидная грудная клетка у ребенка («птичья гpyдь», «куриная гpyдь»)
— Взгляды по поводу того, когда лучше оперировать ребенка, неоднократно менялись. Лет 30-40 назад принято было оперировать достаточно рано. Известные хирурги того времени говорили, что ребенка нужно оперировать как можно раньше, потому что это легче и для него, и для хирурга. В принципе, что легче для хирурга, не имеет значения, если он заинтересован в выздоровлении своего пациента, а вот то, что легче для ребенка, конечно, должно учитываться. В те годы операция делалась открытым способом с резекцией хрящей и ребер, сейчас она делается по методу Насса через небольшие разрезы. Однако проблема подхода «чем раньше, тем лучше» заключается в том, что после операции у ребенка нарушались ростковые зоны ребер, как следствие, возникало осложнение в виде торакальной дистрофии, когда ребра не развиваются. И сейчас я часто имею дело с пациентами, которым делали операцию в раннем возрасте и которые страдают от последствий столь ранней травматичной операции.
Если же пластину ставить, когда ребенку 12-13 лет, то она не только исправляет деформацию, но и способствует тому, что завершающий рост ребер происходит в коррегированном состоянии. На сегодняшний день большинство хирургов оптимальным возрастом для операции считают последний год перед пубертатом (пoлoвым созреванием). Для девочек это 12-13 лет, для мальчиков – 13-14 лет. Когда ребенок маленький, то непонятно, будет ли прогрессировать деформация. Возможно, коррекция грудной клетки через несколько лет может не понадобиться в принципе. Поэтому задумывать об операции нужно не раньше 10-12 лет. С другой стороны, если уже в раннем возрасте деформация значительная – ждать не нужно и надо исправлять деформацию сразу.
Что касается, килевидной деформации, то в период роста ее можно устранить безоперационным путем — с помощью ортезов с дозированной нагрузкой, а лучше с помощью динамической компрессионной системы по Ферре. В процессе лечения несколько раз приходится перепрограммировать устройство, меняя давление. Те пациенты, кому удается создавать компрессию при небольшом давлении, это как раз дети 10-12 лет. Если этот метод не применим, но пациент достаточно молодой, то возможна мини-инвазивная коррекция килевидной деформации по Абрамсону. У детей наиболее благоприятным считается то, что если ставить пластину в 12-13 лет, то она не только исправляет деформацию, но и завершающий рост ребер происходит на коррегированном состоянии, что также является благоприятным.
— Почему важно сделать операцию именно в последний год перед пубертатом?
— Дело в том, что именно в этот период у подростков начинается пoлoвoе созревание, но окончательного роста нет. В этом возрасте кости еще мягкие и податливые, т.е. коррекция сама по себе несложная и дает хороший результат. А через 3 года, когда приходит время удалять пластину, рост уже заканчивается, и нет риска рецидива деформации. Для хирурга главное – не только исправить деформацию, но и сделать так, чтобы по прошествии времени ребенку не пришлось столкнуться с последствиями и повторной операцией. Именно поэтому операцию не нужно делать в раннем возрасте, нужно подождать несколько лет.
— Если ли какие-то различия по устранению деформации грудной клетки, выбору оптимального возраста для операции у мальчиков и девочек?
— Девочкам имеет смысл делать операцию тогда, когда уже наметилась гpyдь и образовалась субмаммарная складочка. Операция делается через двухсантиметровые разрезы. Если есть субмаммарная складка, то операцию можно сделать так, чтобы разрезы совпали с ней. Это дает наилучший косметический эффект. Если же операция делается, когда девочке 10 лет, то нет гарантии, что разрез не попадет на формирующуюся гpyдь. У мальчиков этого нет, поэтому и выбор возраста проще, им можно сделать операцию в возрасте от 10-12 до 15-16 лет.
— Есть ли случаи, когда более ранние операции оправданы?
— Да, если имеет место воронкообразная деформация, которая очень выражена и грозит проблемами с функционированием внутренних органов, то операция оправдана в более раннем возрасте. Если же деформация незначительная, то имеет смысл подождать несколько лет, чтобы избавить ребенка от рецидива и проблем в будущем. В детском возрасте редко бывают психологические проблемы, связанные с деформацией.
— В нашей стране часто бывает, что пациентов отправляют к хирургам, ортопедам, которые ничем не могут помочь. К какому доктору обращаться родителям?
— Во всем мире проблемой деформации грудной клетки занимаются торакальные хирурги. Есть даже детские торакальные хирурги, которые занимаются хирургией детской грудной клетки. Обращение к ортопедам оправдано только в том случае, если деформация грудной клетки сочетается с ортопедическими проблемами, в частности, со сколиозом, плоскостопием и т.д. Здесь, конечно, важна консультация ортопеда. Если сколиоз выраженный, то лечение должно быть подчинено решению обоих проблем. Идеально, когда план лечения составляется совместно ортопедом и торакальным хирургом.
— Операции по устранения сколиоза и деформации грудной клетки проходят в одно время?
— Нет, между ними обязательно должен быть перерыв как минимум в полгода. Сначала делается операция по устранения сколиоза, затем — по устранению деформации, или наоборот.
— Вы сказали, что на Западе существуют детские торакальные хирурги. Методика исправления деформации отличается для взрослых и детей?
— Методика операции одинаковая, разница лишь в том, что операции у детей намного проще, чем у взрослых. Взрослым намного чаще приходится ставить 2 и даже 3 пластины, детям хватает одной. У взрослых болевой период после операции достаточно долгий, восстановление происходит намного сложнее. Кроме того, детям вставляют укороченные пластины, которые не влияют на ширину грудной клетки в процессе роста.
— Из какого материала выполнена пластина?
— Пластины выполнены из стали или из титана. Для детей они безвредны.
— Через сколько лет пластину можно удалить?
— Пластину придется удалять через 2-3 года. Известный корейский хирург Hyung Joo Park считает, что пластину можно удалить через 2 года. Однако традиционно удаляют через 3 года, чтобы дождаться окончания фазы роста.
— Есть ли необходимость наблюдаться у хирурга после операции?
— Безусловно. У детей есть рост, а значит, мы должны отслеживать, не влияет ли пластина на развитие грудной клетки. Через год делается томография с 3D-реконструкцией, чтобы определить, не влияет ли наличие пластины на ширину грудной клетки.
Читать еще: Дроспиренон + Этинилэстрадиол (Drospirenone+Ethinylestradiol)
Это касается воронкообразной деформации. Развитие менее инвазивной коррекции деформации, в частности, операция по Нассу. Возникла идея инвазивных операций и идея о возрасте, оптимальном для операции, также пересматривалась. Применительно к операции по Нассу очень небольшое количество хирургов рассматривает возможность ранних операций.
— Как часто надо наблюдаться у хирурга, чтобы отслеживать подобные изменения?
— Раз в год, этого достаточно.
— Раз в год в течение всей жизни?
— Нет, после того, как пластина удалена, человека можно считать полностью здоровым.
— Рекомендации к периоду восстановления у взрослых и детей одинаковые?
— Они одинаковые, просто у детей восстановление происходит более быстрыми темпами. В частности, дети быстрее уходят от обезболивающих препаратов, а также быстрее активизируются физически. У детей и взрослых наблюдаются разные болевые реакции после операции. Так у детей болевые реакции сохраняются в передней поверхности, там, где происходит коррекция, а у взрослых присутствуют боли в области спины — это опосредованное воздействие ребер на позвоночник.
— Что бы Вы еще хотели пожелать родителям, которые столкнулись с проблемой деформации грудной клетки у детей?
— Нужно в первую очередь идти к торакальному хирургу. Не стоит стремиться сделать операцию ребенку в раннем возрасте, поскольку в дальнейшем это может привести к рецидиву и повторной операции. Ранняя операция возможна только в случае, если деформация явно выражена и пагубно влияет на работу легких и сердца. Если хирург советует Вам немедленную операцию, обязательно проконсультируйтесь с другим специалистом. К сожалению, многие хирурги целенаправленно запугивают родителей с целью склонить их к операции, даже в тех случаях, когда операция в принципе может быть не нужна. Главное помнить, что исправить деформацию можно без вреда для здоровья и развития организма ребенка в подростковом возрасте.
Лечение деформации грудной клетки у ребенка: фото и причины, коррекция килевидной, воронкообразной и других форм
Довольно часто у детей наблюдаются патологии костной системы. Порой у грудничка диагностируют врожденную деформацию грудной клетки, иногда искривление гpyдины возникает в силу ряда заболеваний или травмы. Если не уделить проблеме должного внимания, в будущем это может привести больного к инвалидности.
Помимо нарушения в работе жизненно важных органов, патология приводит к развитию комплекса неполноценности. Ребенок чувствует себя неуверенно, становиться замкнутым и отдаляется от сверстников.
Существует множество способов лечения подобных патологий. Проблему удается устранить при помощи упражнений, корсета и физиопроцедур, только в крайних случаях может потребоваться операция.
Общая характеристика деформации грудной клетки
Грудная клетка служит человеку своеобразным щитом, поддерживающим и защищающим жизненно важные органы. Это костно-мышечный каркас, дополненный ребрами. Любая деформация в этой области влечет за собой массу проблем со здоровьем. Патология может быть врожденной или приобретенной. Искривление гpyдины оказывает пагубное воздействие на работу сердца, легких и печени, страдает вся система жизнеобеспечения.
С такой проблемой сталкивается около 14% населения. Чаще патология наблюдается у представителей мужского пола. Как правило, первые признаки деформации грудной клетки заметны еще в детском возрасте в период активного роста и развития. Постепенно визуальный дефект становится более выраженным, что сказывается на социальной адаптации ребенка в обществе.
Приобретенные деформации грудной клетки могут возникнуть в любом возрасте. Такие формы развиваются в результате перенесенных заболеваний и травм.
Причины возникновения
Во многих семьях патология передается от родителей детям с частотой 20-65%. Научному сообществу известно о многих синдромах, которые вызваны пороками гpyдино-реберного комплекса. Чаще всего подобные аномалии развития связаны с ферментативными нарушениями, дисплазией хрящевых и соединительных тканей.
Точная причина развития спорадических форм деформации гpyдины неизвестна. Большинство специалистов склоняются к версии о том, что подобные патологии возникают вследствие тератогенных факторов, влияющих на развитие плода. Чаще всего врожденные деформации гpyдины вызваны неравномерным ростом ребер и хрящей. Также к этому состоянию может приводить патология диафрагмы, когда мышцы втягивают грудную клетку внутрь.
Среди наиболее частых причин развития приобретенных деформаций гpyдины выделяют следующие заболевания:
Нередко грудная клетка у детей приобретает неестественную форму из-за гнойно-воспалительных заболеваний: флегмоны, хронической эмпиемы, опухоли средостения, эмфиземы легких, ожога, травмы и пр. Иногда патология развивается после хирургических операций (торакопластики, срединной стернотомии).
Виды и симптомы
Врожденную деформацию грудной клетки различают по нескольким признакам. Они могут быть симметричными и асимметричными (правосторонними, левосторонними). Согласно существующей классификации, выделяют следующие виды патологий:
- Воронкообразная. Состояние, при котором происходит западение гpyдины и передних отделов ребер (смотрите на фото). В зависимости от формы и глубины, деформация может быть 1, 2 или 3 степени. Патология приводит к уменьшению объема легких, изменению естественного положения сердца и искривлению позвоночника. Среди врожденных патологий воронкообразная грудная клетка встречается в 92% всех случаев.
- Килевидная. Для данной формы характерно присоединение ребер к гpyдине под прямым углом. Грудь выпячивается вперед, по форме напоминает киль корабля.
- Диспластическая. Грудная клетка сплющена. Визуально гpyдь кажется плоской. Такая патология приводит к снижению объемов легких.
Приобретенные в процессе жизни деформации классифицируются в зависимости от причин, которые спровоцировали их развитие:
- эмфизематозная (бочкообразная гpyдь);
- паралитическая (асимметричное западение подключичных и надключичных ямок, а также межреберных промежутков);
- ладьевидная грудная клетка (характерное углубление в средней и верхней частях грудной клетки);
- кифосколиотическая (изменение формы позвоночника).
Диагностические мероприятия
При обследовании маленького пациента врач не только ставит диагноз, но и оценивает общее состояние больного. Учитывается влияние патологии на работу сердца и легких. Как правило, у специалистов не возникает трудностей с постановкой диагноза. Врач измеряет окружность и диаметр грудной клетки. С помощью различных индексов он определяет характер и степень деформации.
Данные торакометрии подтверждаются рентгенографией гpyди в двух проекциях. Также для уточнения диагноза пациента могут направить на компьютерную и магнитно-резонансную томографии. Инструментальные методы исследования позволяют оценить костные дефекты, степень деформации грудной клетки, наличие смещения внутренних органов.
Влияние деформации грудной клетки на сердце и легкие определяют с помощью ЭКГ, ЭХО-кардиографии и спирографии. Для дифференциации патологии от других возможных состояний ребенку назначают лабораторные исследования.
Осложнения патологии
При наличии врожденной деформации грудной клетки у детей лечение, как правило, проводят в возрасте 3–6 лет. Ребенок активно растет и развивается. Если проблеме не уделить должного внимания, то патология может привести к снижению объема легких, сдавливанию или смещению жизненно важных органов и развитию вторичных заболеваний.
При неполной экскурсии легких кровь ребенка плохо насыщается кислородом, страдает обмен веществ. Малыши с деформацией гpyдины отстают в росте, хуже противостоят инфекциям и часто болеют. Во время физических нагрузок больные дети быстрее утомляются, чем их здоровые сверстники. В запущенных случаях деформация грудной клетки может привести к развитию cмepтельно опасных состояний: артериальной аневризме, разрыву аорты и пр.
Способы лечения
Терапевтическая тактика при патологии грудной клетки определяется на основании степени деформации и имеющихся нарушений работы жизненно важных органов. Некоторые патологические состояния поддаются коррекции при помощи консервативных методов лечения. ЛФК, массаж, специальная гимнастика и физиотерапевтические процедуры помогают при небольших воронкообразных и килевидных деформациях грудной клетки. Консервативная терапия поддерживает правильное функционирование внутренних органов и приостанавливает прогрессирование патологии, но не устраняет причину заболевания.
При средних и тяжелых степенях деформации гpyдины ребенок нуждается в хирургическом лечении. После операции восстанавливается нормальная функция органов грудной клетки.
Консервативная терапия
Гипотоничная мышца при килевидной, воронкообразной и других видах деформации грудной клетки плохо реагирует на динамическую нагрузку движений антагониста, что приводит к компенсаторной гиперактивности других мышц. С помощью специальных гимнастических упражнений (подробнее об этом смотрите на видео), массажа и физиопроцедур удается решить эту проблему и предотвратить дальнейшую деформацию костей. Гимнастика приводит в норму дыхание и способствует восстановлению естественных функций внутренних органов.
Также врач может назначить маленькому пациенту гормональные препараты, витаминно-минеральные комплексы и специальную диету с высоким содержанием кальция и витамина Д. Это позволит укрепить опopно-двигательный аппарат ребенка при деформациях, вызванных нарушением обмена веществ.
В некоторых случаях для устранения патологии применяют специальные корсеты. Ортезы фиксируют грудную клетку в правильном положении. Подобные приспособления необходимо носить в течение длительного времени. К их помощи прибегают в случае небольшого искривления гpyдины.
Хирургическая коррекция
Если деформация грудной клетки приводит к усугублению нарушений в функционировании жизненно важных органов, это является прямым показанием к проведению операции. Иногда хирургическая коррекция проводится с целью устранения выраженного косметического дефекта.
У детей грудная клетка эластичнее, чем у взрослых, поэтому операция для них менее травматична. Всего насчитывается более 100 методов хирургического вмешательства при патологиях грудной клетки. Из них выделяют операции:
- с внедрением имплантов;
- с использованием фиксаторов;
- с переворотом гpyдины на 180 градусов;
- без фиксации.
Последствия и прогнозы
Во время хирургического вмешательства пациент находится под наркозом. При проведении операции существует риск развития осложнений: дыхательной недостаточности, западения языка, пневмоторакса, закупорки дыхательных путей слизью и пр. Чаще всего прогноз благополучный. После реконструкции грудной клетки в 95% случаев пациенты быстро идут на поправку. Редко для устранения дефекта требуется повторная операция.
На сегодняшний день существует множество методов лечения деформации грудной клетки у детей. Патология успешно лечится, если родители вовремя обращаются за медицинской помощью.
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
07 02 2023 2:51:47
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
06 02 2023 10:24:35
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
05 02 2023 8:47:46
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
04 02 2023 14:30:32
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
01 02 2023 1:44:39
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
31 01 2023 15:44:15
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
28 01 2023 22:55:21
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
27 01 2023 12:58:28
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
26 01 2023 22:26:55
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
25 01 2023 0:27:36
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
24 01 2023 7:51:50
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
23 01 2023 20:41:52
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
22 01 2023 13:34:40
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
20 01 2023 23:58:15
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
17 01 2023 17:41:55
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
14 01 2023 6:30:44
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
13 01 2023 8:10:29
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
11 01 2023 6:40:38
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
10 01 2023 8:37:13
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
07 01 2023 9:59:13
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
06 01 2023 1:30:41
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
05 01 2023 6:54:34
Фуросемид таблетки инструкция по применению
Фуросемид таблетки инструкция по применению Инструкция по применению: Цены в интернет-аптеках: Фуросемид – синтетическое диуретическое лекарственное…
02 01 2023 12:46:49
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
01 01 2023 1:25:43
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
31 12 2022 2:20:11
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
30 12 2022 5:29:28
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
27 12 2022 21:19:54
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
26 12 2022 8:29:44
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
23 12 2022 18:13:22
Асимметрия плеч и лопаток
причины, способы диагностики и лечения
Асимметрия плеч и лопаток — симптом, характерный как для нарушений и деформаций опорно-двигательного аппарата, так и для патологических процессов в организме. Дефект не только причиняет вред здоровью, но и портит внешний вид.Асимметричное расположение может выглядеть по-разному — одно плечо выше или ниже другого, лопатки не соответствуют уровню плечевого сустава. Чтобы исправить физический недостаток, необходимо узнать причину симптома и подобрать подходящую терапию. Для прохождения диагностических обследований и лечения при патологии следует обращаться к терапевту и врачу-ортопеду.
Причины асимметрии плеч и лопаток
Основной причиной неодинакового расположения лопатки и плеча обычно становится сколиоз. Заболевание может проявиться в любом возрасте — нарушение осанки у ребенка грозит деформацией позвоночника через несколько лет. При более тщательной диагностике выявляются другие причины:
- последствия операции на позвоночнике;
- травмы опорно-двигательного аппарата;
- врожденные повреждения позвоночника;
- ослабление костно-мышечной системы;
- длительные занятия атлетикой и другими видами спорта;
- ношение сумки или рюкзака в одной руке;
- генетическая предрасположенность;
- несбалансированное питание;
- недостаток физической активности;
- болезни эндокринной системы;
- дисбаланс мышечного тонуса;
- деформации грудной клетки;
- разная длина рук или ног;
- воспаления мышечных тканей;
- инфекционные заболевания;
- неврологические патологии;
- плечевая радикулопатия;
- межпозвоночная грыжа;
- постоянная сутулость;
- отсутствие позвонка;
- сидячая работа;
- лишний вес;
- стеноз поясницы и спины;
- спондилез;
- остеопороз;
- остеохондроз;
- остеомиелит;
- радикулит;
- протрузии;
- кифоз.
Большая часть проблем начинается с детских травм и повреждений, поэтому следует тщательно обследовать ребенка в случае ушибов, падений, вывихов и переломов. В зрелом возрасте причину симптома обнаружить возможно, но затруднительно. Согласно статистике, 75-80% случаев асимметрии лопаток и плеч проявляется по неизвестным причинам.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 22 Января 2023 года
Дата обновления: 10 Февраля 2023 года
Содержание статьи
Типы асимметрии плеч и лопаток
Так как главная причина асимметрии — искривление позвоночника, дефект классифицируется по схожим признакам. В медицине существует более 10 типов, отличающихся симптоматикой, происхождением, последствиями и методами лечения. Наиболее распространенная классификация включает два вида асимметричного отклонения — врожденный и приобретенный.
Врожденная асимметрия плеч и лопаток
Аномалия опорно-двигательного аппарата характеризуется возникновением в эмбрионе и дальнейшем развитии после рождения. Плод получает деформацию скелета из-за генетических особенностей и образа жизни матери во время беременности. Это может быть избыток физических упражнений, вредные привычки, травмы, наследственные заболевания. У новорожденного скелет деформируется вследствие тяжелых родов, рахита, полиомиелита.
Приобретенная асимметрия лопаток и плеч
Приобретенная аномалия развивается при разной длине ног и рук, церебрального паралича, гипермобильности суставов, плеврита, туберкулеза, полиомиелита, энцефалита,. Также причиной могут быть ампутированные конечности, раковые опухоли, острые и хронические инфекции, нарушения метаболизма, образование полостей в спинном мозге, дорсопатия.
Методы диагностики
Обнаружив у себя или ребенка признаки симптома, необходимо посетить врача. В этом случае пациентов с асимметрией плеч и лопаток принимают врач-ортопед, травматолог и терапевт. Если причина кроется в опорно-двигательном аппарате, ортопед осматривает позвоночник на наличие искривлений — с помощью пальпации, визуального осмотра и дополнительных диагностических обследований:
- рентгенографию;
- компьютерную томографию;
- магнитно-резонансную томографию.
Если истоки дефекта находятся в других системах организма, понадобится консультация профильного врача (вертебролога, невролог, иммунолога, инфекциониста, эндокринолога и других) и диагностика — рентген, КТ и МРТ, а также анализы крови и мочи, нейровизуализацию, УЗИ.
В клиниках ЦМРт для диагностики асимметрии применяют такие методы:
К какому врачу обратиться
Асимметрию плеч и лопаток лечит ортопед — врач, который специализируется на заболеваниях опорно-двигательной системы. Если причина в другой системе организма, врач назначает консультацию другого узкого специалиста. Например, при неврологических синдромах направляет к неврологу, при инфекциях — к инфекционисту.
Лечение асимметрии плеч и лопаток
Для эффективного лечения симптома обычно применяется комплекс подходов и методик. В сложных случаях врач может назначить хирургическую операцию по исправлению деформации. Асимметрию лечат различными способами:
- лекарственными препаратами при наличии болезненности;
- диетическим режимом питания для увеличения количества полезных микроэлементов и витаминов в организме;
- техниками мануальной терапии — оздоровительный, расслабляющий, вакуумный массаж, вибромассаж;
- физиотерапевтическими процедурами — иглоукалывание, электрофорез, рефлексотерапия, магнитотерапия, спелеотерапия, бальнеотерапия;
- специальными упражнениями для выравнивания осанки и позвоночника.
При серьезных патологиях скелета, таких как сколиоз после второй стадии, консервативные методы не дают результата, поэтому требуется операция. Хирургия не устраняет искривление, но выравнивает позвоночный столб до максимально допустимых показателей и тормозит дальнейшие деформации костного каркаса. Чтобы поддерживать здоровое состояние, необходимо также носить корсет и выполнять лечебную гимнастику, которую доктор разрабатывает индивидуально для пациента.
В клиниках ЦМРТ для лечения используют такие методы:
Последствия
Отсутствие своевременного вмешательства врачей грозит многими опасными осложнениями:
- нарушения походки и координации движений;
- полное или частичное ограничение подвижности;
- инфицирование других систем организма;
- увеличение ломкости костных тканей;
- паралич, ограничения возможностей опорно-двигательного аппарата;
- развитие горба;
- повреждения грудной клетки;
- затруднения с дыханием.
Профилактика асимметрии плеч и лопаток
- Своевременно обращайтесь в клинику при первых признаках заболеваний;
- поддерживайте здоровый и физически активный образ жизни;
- правильно распределяйте нагрузки во время занятий спортом;
- делайте разминку в перерывах между работой или домашними делами;
- избегайте травмоопасных для опорно-двигательного аппарата ситуаций;
- введите в меню продукты с высоким содержанием кальция и других полезных микроэлементов.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Практически каждый слышал о таком заболевании, как сколиоз — искривлении позвоночника вправо или влево относительно своей оси. Это одна из наиболее распространенных болезней в мире, которая поражает, в основном, детей и подростков. По статистике, примерно у 80% школьников диагностируют врожденный или приобретенный недуг. Заболевание вызывает асимметрию тела, а при отсутствии своевременного лечения может стать причиной нарушения работы внутренних органов и систем. При диагностике сколиоза первой степени применяется консервативная терапия, которая в большинстве случаев возвращает полноценное здоровье.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Симптомы заболевания
В зависимости от прогрессирования, болезнь делят на 1-4 стадии, где первая является легкой, а четвертая — наиболее тяжелой. Начальный сколиоз очень трудно заметить, поскольку он выражен в небольшой сутулости и еле заметной асимметрии. Угол искривления составляет менее 10 градусов. Определить недуг на данном этапе можно лишь при посещении специалиста, который и будет заниматься исправлением сколиоза. Чаще всего диагностируется вторая стадия заболевания, симптомами которой являются:
- заметный перекос плеч и таза;
- выпуклый и вогнутый мышечный валик;
- лопатки на разном уровне;
- изменение походки;
- визуальная кривизна позвоночника;
- спинная боль;
- быстрая утомляемость.
Такую фазу заболевания нужно обязательно лечить, поскольку оно может привести к нарушению работы жизненно важных органов: сердца, легких, печени, спинного мозга. Следующая, третья, стадия характеризуется заметной деформацией тела: кривизной таза и плеч, наличием горба, неровной осанкой.

Причины развития
Сколиоз бывает врожденным и приобретенным. В первом случае его причиной становится неправильная закладка и формирование позвоночного столба, аномальное развитие бедер и позвонков, реберное сращивание. Такая патология встречается у 25% больных сколиозом. Чаще же недуг возникает вследствие внешних факторов, при этом анатомические изменения позвонков отсутствуют. Исправление сколиоза в таком случае не представляет никаких трудностей. Спровоцировать болезнь могут:
- продолжительное сидение в неправильной позе;
- систематическое нарушение осанки;
- укорочение одной из нижних конечностей;
- травмы таза или ног;
- воспаление мышц.
Также недуг может быть следствием таких болезней, как остеохондроз, грыжа межпозвоночных дисков, радикулит, рахит, детский церебральный паралич. По статистике, сколиоз чаще диагностируют у девочек из-за более слабого мышечного корсета. В целом же болезнь поражает детей в возрасте от 5 до 15 лет, когда происходит активный рост и формирование опорно-двигательной системы.
К какому врачу обратиться?
Чтобы диагностировать заболевание, нужно обратиться за помощью к одному из следующих специалистов:
Наши специалисты

98%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

94%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения
Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону 8 (495) 255-37-37.
Цены на услуги
Первый имеет более глубокие профильные знания относительно заболеваний спины. Именно ортопед знает, как исправить сколиоз. Если признаки недуга явные, предварительный диагноз может быть поставлен по результатам осмотра. Дополнительное исследование в виде рентгенографии проводится в большинстве случаев. Кроме того, для полноты анамнеза врач может задать несколько вопросов пациенту:
- Когда вы начали испытывать боль в спине?
- Появляется ли она в состоянии покоя?
- Каким родом деятельности вы занимаетесь?
- Приходится ли вам долгое время пребывать в одной позе?
- Беспокоят ли вас головные боли?
Таим образом, специалист сможет предположить причину, которая вызвала недуг, и устранить ее. Прежде, чем начинать лечение, он направит еще на несколько обследований, которые исключат наличие осложнений, например, ультразвуковую диагностику, компьютерную томографию, электрокардиограмму, лабораторные исследования.
Как исправить сколиоз?
Лечение заболевания зависит от степени его развития, причины, возраста пациента и иных факторов. Так, для устранения сколиоза первой степени уделяется внимание мышечному укреплению. Если болен ребенок, врачи советуют отдать его в спортивную секцию. Основными лечебными мероприятиями являются:
- утренняя зарядка;
- ЛФК;
- массаж;
- плавание;
- активный образ жизни.
Вторая стадия болезни характеризуется более развитой деформацией позвоночника. Чтобы исправить состояние больного, кроме вышеперечисленных способов, применяется специальный корсет. Время его ношения зависит от того, насколько сильно выражены симптомы. Для лечения сколиоза третьей степени применяются:
- лечебная гимнастика;
- массажи;
- физиотерапевтические процедуры;
- ношение корсета;
- оперативное вмешательство.
Третья и четвертая стадии характеризуются большим углом искривления позвоночника, поэтому нередко пациенту требуется корректирующая операция. Применение лекарственных препаратов является лишь вспомогательной мерой, направленной на снижение болевого синдрома, снятия воспаления или отечности.
Как убрать в домашних условиях?
Основной задачей при лечении заболевания является устранение причины и симптомов. Главную роль в этом занимает лечебная физкультура — комплекс физических упражнений различной направленности. При сколиозе важно укреплять мышцы и устранять асимметрию. В этом поможет физкультурный комплекс, который будет полезен даже человеку, не имеющему проблем со спиной. Итак, бороться со сколиозом помогут следующие упражнения:
- Лечь на живот, руки вытянуть вперед. Одновременно тянуть верхние и нижние конечности вверх, затем вернуться в первоначальное положение. Так повторить 20 раз.
- Стоя, отвести ногу со стороны искривления в сторону, а руки завести за голову. Одновременно разводить локти в стороны и прогибать туловище на вдохе. Количество повторений — 15 раз.
- Лежа на животе, по одной сгибать ноги в коленях 10 раз. Затем сгибать одновременно две ноги, повторить упражнение еще 10 раз.
Трапециевидная мышца является одной из самых уязвимых в мышечном каркасе спины, плеч и шеи. Именно в ней чаще всего формируется напряжение, которое вызывает боль и тянущие ощущения в верхней части спины, плечах, шее, головную и сердечную боль, а также онемение в руках.
Трапециевидная мышца начинается у основания черепа, опускается по задней поверхности шеи, далее в виде сужающегося клина от плечевого пояса спускается к нижней поверхности ребер.
Источник: shutterstock.com
Синдром трапециевидной мышцы – появление триггерных точек (болезненных мышечных уплотнений, зажимающих нерв), воспаления, связанного с этим процессом, и нарастание болевого синдрома. Иногда при таком синдроме бывает трудно повернуть или наклонить голову, даже невозможно положить голову на подушку и спокойно уснуть – настолько сильной может быть боль. Боль в этой ситуации может отдавать в плечо, иногда трудно поднять руку и самостоятельно одеться.
Содержание
- Купирование болевого синдрома трапециевидной мышцы
- Упражнения для растяжения трапециевидной мышцы
- Упражнения для шеи
- Упражнения для корпуса
- Массаж и парные упражнения при синдроме трапециевидной мышцы
- Глубокая работа с телом
- Парные упражнения
- Синдром трапециевидной мышцы: физиотерапия
- ТОП 6 лучших упражнений на трапецию
- Анатомия трапециевидных мышц
- Рекомендации по тренировке трапеций
- Лучшие упражнения для проработки трапеций
- Шраги со штангой
- Шраги с гантелями
- Шраги в тренажере
- Шраги со штангой за спиной
- Тяга штанги к подбородку узким хватом
- Становая тяга
- Трапециевидная мышца: лучшие упражнения для тренировки трапеций в домашних условиях и тренажерном зале
- Где находится трапеция, строение и функции
- 1. Восходящая часть трапеции
- 2. Поперечная часть трапеции
- 3. Нисходящая часть трапеции
- Особенности тренировки трапеции
- Топ 3 лучших упражнения на трапецию для домашних условий и тренажерного зала
- 1. Шраги
- 2. Тяга к подбородку (протяжка)
- 3. Тяга Ли Хейни
- Заключение
- Тренировка трапеции в видео формате
- Трапециевидная мышца — анатомия, биомеханика и эффективные упражнения
- // Трапециевидная мышца — биомеханика
- Влияние на осанку
- Ретракция трапеций — что это и зачем нужно?
- Проблемы с подвижностью плечевого сустава
- Трапециевидные мышцы — лучшие упражнения
- Трапециевидная мышца — стратегия тренировок и лучшие упражнения
- // Трапециевидная мышца — анатомия
- Как качать правильно?
- Упражнения для трапециевидных мышц
- Как тренировать трапецию в домашних условиях?

Главный редактор, заведующий хирургическим отделением
Задать вопрос
Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
Купирование болевого синдрома трапециевидной мышцы
Если дело зашло далеко, и боль стала очень сильной, нужны обезболивающие и противовоспалительные средства. Делать физические упражнения и массаж, превозмогая сильную боль, не стоит. В самых тяжелых случаях врач определит источник боли и назначит блокаду этого участка противовоспалительными или анальгезирующими средствами.
При более легком болевом синдроме вы сами можете принять НПВС (нестероидные противовоспалительные средства). Если боль сильная, а к врачу вы пойдете не сегодня, уместно принять кетонов. Если боль не такая сильная, и противовоспалительный эффект важнее обезболивающего, нужно принять Мовалис (или Мирлокс, его аналог). Возможно обойтись пенталгином, в состав которого входит парацетамол, который окажет противовоспалительный эффект, и дротаверин, который снимет мышечные спазмы.
Наружно можно использовать мазь Бенгей, в состав которой входят салицилаты, снимающие воспаление, а также разогревающие мази, в состав которых входит перец. Такие составы есть среди тайских мазей.
Если боль не проходит, точечно можно использовать гормональные мази. Но это серьезные препараты, поэтому все-таки после безуспешной попытки снять боль нестероидными средствами и разогревающими мазями, лучше обратиться к врачу и принимать назначенное им лечение. Это то, что касается острого болевого периода. А после его успешного завершения нужно переходить к плановой работе с трапециевидной мышцей, чтобы восстановить ее функциональное состояние.
Упражнения для растяжения трапециевидной мышцы
Упражнения для шеи
- Наклоны головы. Плавно наклоните голову вниз до упора, затем поднимите вверх. Повторите несколько раз.
- Повороты головы. Поверните голову вправо, насколько можете, затем влево. Повторите несколько раз. Это упражнение можно выполнять под ритмичную музыку: голова вправо – смотрим вперед – голова влево – смотрим вперед. Это упражнение очень хорошо тонизирует.
- Повороты головы с наклоном. Наклоните голову, насколько можете. В этом положении, не поднимая головы, отведите ее к правому плечу. Удерживайте ее в такой позиции некоторое время. Затем так же, не поднимая головы, отведите ее к левому плечу. Все внимание сконцентрируйте на ощущении в плечах. Повторите несколько раз.
- Качели. Поверните голову вправо, насколько возможно. Далее ведите ее вниз до позиции крайнего наклона, затем поднимайте ее так, чтобы в конечной позиции она смотрела влево. Затем проделайте это движение в обратную сторону. Повторите это движение несколько раз, концентрируясь на ощущениях в плечах.
- Пловец. Плавание в целом раскрепощает область позвоночника и шеи. Однако есть и «сухопутный» вариант этого оздоровительного воздействия. Сядьте и наклоните голову вниз. Теперь, поворачивая голову в разные стороны, имитируйте движение головой вперед, как будто вы рассекаете волны. Концентрируйтесь на своих ощущениях в голове и шее.
Упражнения для корпуса
Наклоны с вытянутыми руками. Вытяните руки вверх. Сделайте вдох и на выдохе наклоняйтесь вперед, держа спину прямо. Концентрируйте внимание на верхней части спины, почувствуйте, как энергия устремилась от центра спины по рукам. Зафиксировав положение спины параллельное полу, отведите корпус вправо до крайнего положения, руки продолжают оставаться прямыми. Затем отведите корпус влево, также до крайнего положения. Вернитесь в положение по центру, затем распрямитесь и опустите руки.
Наклон к ногам. Наклонитесь вниз, стараясь держать колени прямыми и достать руками пол. Затем отведите корпус вбок, возьмите себя за ноги и попытайтесь посмотреть за ноги. Затем проделайте то же в другую сторону.
Источник: shutterstock.com
Тряпичная кукла. Наклонитесь вперед, слегка согните ноги в коленях. Расслабьте спину и наклоняйтесь к полу так, чтобы корпус свисал вниз под собственной тяжестью. Легко касайтесь пола руками. Почувствуйте, как освобождается от тяжести грудная клетка.
Растяжение плечевых суставов. Встаньте спиной к шведской стенке (идеальный вариант) или полочке, за которую вы можете взяться руками. Расставьте руки, отведенные назад, на ширине плеч. Если это у вас это не получается, поставьте руки за спиной так близко друг к другу, как только это возможно. Теперь медленно приседайте. Почувствуйте свои плечевые суставы. Присядьте настолько низко, насколько возможно. Повторите несколько раз, Ощутите свои плечи, осознайте, что вы чувствуете.
Намасте за спиной. Отведите руки назад и, по возможности, соедините их ладонями вместе пальцами вверх. Подтяните соединенные ладони как можно выше. Попытайтесь медленно наклониться вперед. Концентрируйте внимание на области плеч и запястьях.
Массаж и парные упражнения при синдроме трапециевидной мышцы
Глубокая работа с телом
Растяжение мышцы в верхней части спины. Ваш партнер лежит вниз лицом. Нанесите небольшое количество плотного крема на область в верхней части спины вдоль позвоночника, медленно разотрите его. Далее прорабатывайте область около позвоночника сначала ладонью снизу вверх медленным движением, затем кулаком, затем предплечьем с подачей веса корпуса на руку. Проделайте то же с другой стороны.
Растяжение лопаток. Положение партнера то же – вниз лицом. Возьмите руку партнера, отведите ее за спину, подтяните ладонь вверх, насколько это возможно. Подложите свое колено под плечо партнера. Возьмитесь руками за его лопатку и мягко, не рывком, оттяните ее, насколько это возможно. Проделайте то же с другой стороны.
Источник: shutterstock.com
Кошачья шкирка. Партнер лежит вниз лицом, руки положил под лоб. Возьмитесь пальцами за кожную складку шеи и оттягивайте ее, смещайте пальцы. Хорошо промните эту область, вы не причините вреда, а кровообращение в области головы восстанавливается сразу.
Открывание крышки. Ваш партнер сидит, наклонив голову вперед. Голова должна опираться на что-то. Это может быть ваша ладонь, либо подушка в положении, когда человек сидит за столом, положив голову на подушку. Возьмите партнера за шею так, как будто это крышка от банки. Большой палец должен упираться в вертикальные мышцы вдоль позвоночника. Теперь делайте вращательные движения от себя. Большой палец руки пытается отвернуть ее, как крышку. Начните это движение у основания головы, затем смещайте палец на два спнтиметра при каждом нажатии. Проделайте то же самое с другой стороны.
Растяжение боковой поверхности шеи и плеч. Ваш партнер сидит прямо. Подойдите к нему сзади, нанесите небольшое количество крема на плечо и боковую поверхность шеи. Осторожно отклонив его голову в сторону одной своей рукой, предплечьем другой руки продавите боковую поверхность шеи и плечо. Особое внимание уделите точке в зоне крепления мышцы к плечу. Нажатие на эту точку может быть очень болезненным, но именно работа с этой точкой разблокирует шейно-плечевой отдел трапециевидной мышцы.
Источник: shutterstock.com
Массажный перкуссионный пистолет. Ничто не заменит человеческих рук. Однако для снятия мышечных зажимов иногда полезно вибрационное воздействие.
Источник: shutterstock.com
Возьмите перкуссионный пистолет, направьте его на область перенапряженных мышц и прорабатывайте ее. Не двигайтесь быстро, лучше дольше подержать вибрационную насадку на одном месте. Пройдитесь по мышцам вдоль спины, затем по шейным мышцам и по мышцам плеч. Очень важно не задевать кость прикосновениями насадки. Это болезненно и абсолютно бесполезно, аппарат предназначен только для воздействия на мягкие ткани.
Парные упражнения
- Наклоны. Ваш партнер сидит. Подойдите к нему сзади, попросите его скрестить руки за головой. Подхватите его под локтями так, чтобы ваши руки вместе с его руками образовали замок. Теперь наклоняйте корпус партнера. Затем в позиции наклона поверните его вправо, затем влево.
- Работа с полотенцем. Партнер лежит на спине. Возьмите обычное полотенце среднего размера, подложите его под голову партнера, крепко возьмитесь за концы. Приподнимите голову партнера и медленно раскачивайте ее в разные стороны с поворотами. Партнер не должен держать голову сам, иначе эффект будет противоположный.
- Турецкое полотенце. Оно отличается размером, в длину может доходить до 2 м. Партнер лежит на полу на спине. Один конец турецкого полотенца подкладываем под шею, другой выводим через подмышечную область. Крепко держа руками за концы, приподнимаем и слегка покачиваем нашего партнера. Если партнер крупный, важно не столько оторвать его корпус от пола нечеловеческими усилиями, сколько дать противовес земному притяжению, потянув полотенце на себя и ослабив тяжесть его веса.
Ko-Fu Dorn. Так называется методика выполнения парных кинезиологических упражнений по восстановлению подвижности и разблокировке различных групп мышц, разработанная Робертом Илинскасом. Для снятия напряжения с трапециевидной мышцы подойдите сзади к сидящему партнеру, поставьте большие пальцы рук около шеи симметрично и попросите вашего партнера согнуть руки в локтях и двигать руками, как будто в них находятся лыжные палки. Далее смещайте пальцы вниз по спине с интервалом два сантиметра.
Синдром трапециевидной мышцы: физиотерапия
Джакузи. Если у вас дома есть ванна джакузи, подставляйте струям воды область трапециевидной мышцы. Джакузи есть в санаториях и SPA-центрах, они, как правило, установлены в мини-бассейнах. По возможности, старайтесь чаще посещать такие места. Разновидностью ванны джакузи является гидромассаж подводными струями душа. Это быстро расслабляет перенапряженные мышцы. Главное в этом методе — выбрать правильную интенсивность воздействия.
Источник: shutterstock.com
Дарсонваль. Это физиотерапевтический аппарат с многомерным оздоровительным эффектом. Вы можете посетить кабинет дарсонваля в санатории или оздоровительном центре, также вы можете приобрести аппарат для дома и использовать его всей семьей. Он улучшает кровообращение и трофику тканей в обрабатываемой области, снимает воспаление и боль.
Разблокировка трапециевидной мышцы восстанавливает кровообращение в голове, возвращает свободу движений в шее, плечевом поясе и руках. Применяйте все рекомендованные методики и будьте здоровы!
Текст: Снежана Моско
Моско Снежана Владимировна Образование: КГУ (Ныне КФУ), филологический ф-т, ИРПК (Институт Развития и Повышения Квалификации), г. Самара: Телесно-ориентированная терапия, психолог-консультант, Международная Академия Тибетской медицины (Тибетский массаж Ку Нье и Тибетская йога Неджанг)
Телесно-ориентированный терапевт, психолог, сексолог, практикующий мастер различных видов массажа, преподаватель и создатель курсов массажа и телесной терапии, создатель Студии восточного массажа Ramyata.
ТОП 6 лучших упражнений на трапецию
Плечевой пояс визуально выглядит незавершенным, если трапециевидные мышцы недостаточно развиты. У одних спортсменов даже от небольшой нагрузки трапеция растет пропорционально плечам и мышцам спины (такой вариант встречается в большинстве случаев). У других картина совсем иная – даже тяжелый специализированный тренинг дает весьма скромный результат. В этой статье мы разберемся, как правильно тренировать эту мышечную группу и какие упражнения на трапецию самые эффективные.
Анатомия трапециевидных мышц
Трапеция расположена в верхней части спины и сверху примыкает к мышцам шеи. Визуально ее можно разделить на три части:
- Верхняя – примыкает к шее, отвечает за подъем плеч вверх.
- Средняя – между лопаток, участвует в подъеме лопаток.
- Нижняя – в нижней части лопаток, отвечает за опускание лопаточных костей в нижней фазе движения.
Основные функции трапеций: движение плечами в вертикальной и горизонтальной плоскости, наклон головы назад, а также подъем лопаток вверх.
Держать трапеции в тонусе необходимо любому спортсмену. Это увеличит ваш силовой результат в базовых упражнениях, снизит нагрузку на плечевые суставы и связки, уменьшит искривление позвоночника в шейном отделе и минимизирует риск повреждений и травм всего плечевого пояса.
Рекомендации по тренировке трапеций
- Шраги по праву считаются лучшим упражнением для развития трапеции, но многие спортсмены делают их неправильно. Нельзя включать в работу бицепсы и предплечья. Справиться с этим очень хорошо помогают кистевые лямки. Локти должны быть почти полностью выпрямлены на протяжении всего подхода, тогда нагрузка будет ложиться целенаправленно на трапецию.
- Не используйте слишком большой рабочий вес. Тренируя трапециевидные мышцы, гораздо важнее работать в полную амплитуду и чувствовать максимальное сокращение мышц в верхней точке, задерживаясь в ней на 1-2 секунды.
- Не прижимайте подбородок к груди при выполнении шрагов. Это увеличивает компрессию шейного отдела позвоночника и может привести к травме.
- Трапеция любит пампинг. Чтобы как следует «забить» эти мышцы кровью, используйте суперсеты, комбинируя шраги любой вариации с тяговыми движениями, которые включат в работу еще и плечи, – например, с тягой подбородку узким хватом. Другой вариант увеличения интенсивности – в конце каждого подхода выполняйте дропсеты: уменьшайте рабочий вес и без отдыха делайте еще подход или два с более легким весом.
- Трапеции – относительно небольшая мышечная группа, ее достаточно тренировать раз в неделю. Оптимально совместить ее с тренировкой спины или плеч. Чтобы весь плечевой пояс выглядел массивно, не забывайте уделять достаточно внимания также своим дельтам и мышцам шеи. Если вы заметили, что трапеции стали обгонять в развитии плечи, что визуально делает фигуру менее широкой в плечевом поясе, просто перестаньте выполнять отдельные упражнения на эту мышечную группу.
- Тренировка трапеций должна быть короткой, но интенсивной. Как правило, на проработку этой мышечной группы достаточно одного-двух упражнений. Чередуйте разные движения на каждой тренировке и выполняйте их в разном порядке, тогда вы быстрее добьетесь прогресса.
- Следите за осанкой. Нередко сутулость в области шейного и грудного отдела позвоночника не дает полноценно тренировать трапецию. Спортсмен просто не может выполнить нужное движение в полную амплитуду и почувствовать сокращение мышц.
- Тренируйтесь умеренно. Перетренированность трапециевидных мышц приведет к ухудшению кровообращения в мышцах шеи и всем шейном отделе позвоночника. Это чревато увеличением внутричерепного давления, головными болями и головокружением.
- Выполнение шрагов не предполагает вращение плечевыми суставами в верхней точке. По какой-то причине этим грешат многие начинающие спортсмены. При использовании большого рабочего веса это вращение превращается в одно из самых губительных движений для ротаторной манжеты вашего плеча. Правильная траектория движения подразумевает поднятие и опускание веса в одной плоскости, никаких посторонних движений быть не должно.
Лучшие упражнения для проработки трапеций
Теперь давайте рассмотрим упражнения, которые помогут вам добиться максимального результата при проработке трапециевидных мышц.
Шраги со штангой
Шраги со штангой – это основное упражнение на массу трапеций. Здесь работает преимущественно их верхняя часть, так как при подъеме штанга располагается перед вами. Движение должно быть амплитудным, как будто в верхней точке вы стараетесь плечами дотянуться до ушей. В этом движении можно работать с достаточно большим весом, так вы сможете лучше почувствовать растяжение мышц в нижней точке. При необходимости используйте кистевые лямки и атлетический пояс.
Используйте средний хват на ширине плеч, чтобы не включать в работу плечи. При подъеме удерживайте штангу как можно ближе к корпусу и минимизируйте читинг – этот способ не приведет ни к чему, кроме увеличения травмоопасности движения. Альтернативный вариант – шраги в Смите.
Шраги с гантелями
Шраги с гантелями – это упражнение на верхнюю часть трапеции. Здесь рекомендуется использовать вес поменьше, но делать больше повторений, так вы легче добьетесь интенсивного пампинга (кровенаполнения мышц).
Поскольку в этом упражнении кисти повернуты параллельно друг другу, в работу активно вовлекаются предплечья. Поэтому концентрируйтесь на том, чтобы держать руки прямыми и не сгибать локти. Тогда вы будете поднимать гантели усилием трапеций, а не рук. Также вы можете использовать лямки.
Чтобы превратить шраги с гантелями в упражнение на среднюю и нижнюю части трапеции, сядьте на скамью и немного наклонитесь вперед:
Это изменит вектор нагрузки, и вы будете сильнее сводить лопатки в верхней точке. За счет этого большая часть нагрузки и перейдет в среднюю и нижнюю части трапециевидных мышц.
Шраги в тренажере
Для этого упражнения вам понадобятся нижний блок и широкая рукоять. Держа спину прямой, подтягивайте плечи вверх и немного назад. Биомеханика движения отличается от движений в классических шрагах со штангой. За счет отведения плеч назад вы сильнее нагружаете среднюю часть трапеций и задние пучки дельтовидных мышц. Из-за этого сзади верх спины будет выглядеть более массивным и бугристым. Кроме того, устройство блочного тренажера предопределяет более сильное растяжение мышц в нижней точке, что только увеличивает КПД этого упражнения.
Шраги со штангой за спиной
Это прекрасное упражнение на среднюю и нижнюю трапецию. Оно не совсем подходит для новичков, так как требует развитого мышечного каркаса и хорошей растяжки плечевых суставов.
Для удобства это упражнение рекомендуется выполнять в тренажере Смита. В нижней точке немного расслабьте все мышцы плечевого пояса, чтобы опустить штангу как можно ниже. Но не забывайте держать при этом поясничный отдел позвоночника идеально ровно. Чем ближе к спине вы будете вести штангу при подъеме, тем сильнее будут работать трапеции. Более удаленное положение будет сильнее нагружать задние дельты.
Тяга штанги к подбородку узким хватом
Тяга штанги к подбородку – это базовое упражнение, при котором работают как трапеции, так и плечи. В этом упражнении важно взяться достаточно узко и держать локоть выше уровня кисти, тогда вы сможете работать в полную амплитуду и нагружать всю область трапециевидных мышц. Чем шире вы беретесь, тем больше нагрузка уходит на средние дельты.
Альтернативные упражнения: тяга в Смите к подбородку узким хватом, тяга двух гантелей к подбородку узким хватом, тяга гири к подбородку.
Становая тяга
Обзор упражнений был бы неполным без упоминания становой тяги. Не столь важна даже ее разновидность, будь то классика, сумо, тяга трэп-грифа, румынская тяга или тяга с гантелями. В этом упражнении динамической нагрузки на интересующую нас мышечную группу почти нет, но трапеции несут мощнейшее статическое напряжение в течение всего подхода. Опытные спортсмены работают с серьезными весами в этом упражнении, это и предопределяет дальнейший рост трапеций. Поэтому именно пауэрлифтеры чаще других могут похвастаться внушительными трапециями, даже не делая отдельных упражнений на эту мышечную группу.
Также трапеция несет часть нагрузки при выполнении любых горизонтальных тяг на толщину спины: тяге штанги или гантели в наклоне, Т-грифа, нижнего блока и других, а также при использовании узкого хвата в вертикальных тягах (подтягиваниях, тяге верхнего блока и т. д.). Косвенно нагрузка ложится на трапецию и во время многих упражнений для дельтовидных мышц, например, махи с гантелями стоя, сидя или в наклоне, тяга штанги к подбородку широким хватом, отведения рук в тренажере на заднюю дельту и другие.
Трапециевидная мышца: лучшие упражнения для тренировки трапеций в домашних условиях и тренажерном зале
Трапециевидная мышца или просто трапеция — одна из важнейших частей спины. Также это одна из самых крупных парных мышц в организме, тренировкой которой атлеты часто пренебрегают. В бодибилдинге и фитнесе упражнения для трапециевидных мышц выполняют преимущественно для увеличения их размера и предания шее и плечам массивности. Тем не менее, верхняя часть спины играет важнейшую роль в жизни каждого человека.
Где находится трапеция, строение и функции
Понимание строения, функций и эффективных упражнений на трапецию позволит не только исключить негативные последствия для здоровья, но и создать мощный плечевой пояс, с выделенными трапециевидными «буграми», которые являются визитной карточкой многих профессиональных атлетов.
Трапеция это мышца, которая формирует внешний слой верхней части спины. Она начинается от шеи и доходит почти до середины спины. Имеет форму трапеции, из-за которой и получила своё название. В зависимости от уровня, где находится трапециевидная мышца, выделяют три её части:
- Восходящая (нижняя) часть.
- Поперечная (средняя) часть.
- Нисходящая (верхняя) часть.
Несмотря на то, что каждая часть имеет некоторые отличия, функции трапециевидной мышцы общие. Все три области работают как единое целое. Имеет сложную структуру, так как волокна расположены в разных направлениях. Для того, чтобы накачать трапецию, стоит учитывать эту особенность, разделяя нагрузку на каждую часть.
Основной причиной, из-за которой трапециевидной мышце спины не уделяют достаточно внимания, служит визуальный аспект. Её верхняя часть выражена очень сильно, а средняя и нижняя части частично теряются на фоне более массивных широчайших мышц. Тем не менее, весь массив трапеций играет важнейшую роль. Он служит своеобразным «щитом» для одной из самых уязвимых и жизненно важных частей позвоночника, влияет на осанку и участвует почти во всех движениях рук и плечевого пояса.
1. Восходящая часть трапеции
Восходящая часть начинается от надостных связок грудных позвонков и остистых отростков T4-T12 позвонков. Анатомически трапециевидная мышца в этой области крепится к медиальной части ости лопатки (через апоневроз). Нижняя часть – отвечает за прижатие медиального края лопатки к грудной клетке. Также совместно с другими мышцами нижняя часть прижимает лопатку к корпусу. За счет этого выполняется стабилизация плечевого пояса.
2. Поперечная часть трапеции
Анатомически трапеция в средней части (поперечной) начинается от выйной связки, остистых отростков и надостных связок в области C5-T3 позвонков. Крепится к:
- Акромиону.
- Ости лопатки.
- Акромиальному концу ключицы.
Основная задача – стабилизация и приведение лопатки. Также это самая толстая часть области, потому при регулярном выполнении упражнений на трапециевидную мышцу она способна заметно выделяться под кожей.
3. Нисходящая часть трапеции
Эту часть нередко называют трапециевидной мышцей шеи, так как она начинается от наружного затылочного выступа, черепной части выйной связки и медиальной части верхней выйной линии. Крепление трапециевидной мышцы:
- Акромиону.
- Латеральная часть ключицы.
- Остистые отросткаи шейных позвонков (от 1 до 4).
Основная функция – формирование внешнего рельефа шеи, защита позвоночника, фиксация лопатаки и плечевого пояса. Также верхняя трапециевидная мышца активно взаимодействует с другими мышцами, разделяя их функции. А еще она участвует в разгибании и поворотах головы.
Функции следует рассматривать с учетом анатомии трапециевидная мышца спины и разделения области на три части:
- Верхняя – приведение и наружная ротация лопатки, подъем и протракция плечевого пояса.
- Средняя – приведение лопатки и ретракция плечевого пояса.
- Нижняя – приведение, опускание и наружная ротация лопатки, опускание плечевого пояса.
В целом, все три части выполняют роль «координатора» во многих движениях плечевого пояса, потому тренировка трапециевидной мышцы считается необходимой не только в спорте, но и для здоровья спины и позвоночника.
Особенности тренировки трапеции
Чтобы накачать трапециевидную мышцу не требуется выполнять огромное количество упражнений. Достаточно включать от 2 до 4 движений в тренировочную программу, чтобы получать стабильное прогрессирование области. Тем не менее, в этом и заключается основная проблема. Из-за «непопулярности» (а также непонимания важности мышцы), упражнениями на верх спины атлеты чаще всего пренебрегают. Это приводит к дисбалансу в развитии мышц спины, что может негативно сказываться не только на прогрессировании в других упражнениях, но и здоровье позвоночника, осанке.
Помимо визуальных и эстетических проблем, слабый тонус может привести к целому ряду осложнений, от болей в шее, до искажения осанки с увеличением риска появления протрузий. Также одним из самых популярных последствий недостаточной тренировки трапеций является шейный гиперлордоз. По цепочке он компенсируется развитием поясничного гиперлордоза, что в целом приводит к серьезным проблемам и ухудшением качества жизни.
Первое, что стоит запомнить — упражнения для верхней части спины не должны выполняться с большим весом.
Во-первых, это будет увеличивать риски травмироваться, во-вторых, движение будет осуществляться за счет других мышц. В результате все упражнения на трапециевидную мышцу спины будут малоэффективными для целевой области. Только по мере увеличения силы и объема мышцы, можно повышать веса чтобы качать трапецию более эффективно. Основные проблемы, которые могут возникать при излишней перегрузке мышцы (большим весом, тренировочными объемами или неправильной техникой):
- Защемление нервов.
- Головные боли.
- Боли в шее или плечах.
- Усугубление проблем с межпозвоночными дисками.
В основном, все проблемы проявляются из-за чрезмерного сдавливания. По этой причине упражнения на трапецию в тренажерном зале следует делать не чаще 1-2 раз в неделю (или не более 15-18 подходов в неделю). Также с учетом специфики работы над этой областью следует отдавать предпочтение многоповторным подходам, по 12-20 раз в сете.
Топ 3 лучших упражнения на трапецию для домашних условий и тренажерного зала
Почти все движения могут выполняться с гантелями или штангой. Потому не придется переживать за то, как накачать трапецию в домашних условиях. Весь набор возможностей будет доступен даже для дома. Более того, для тренировки не нужны даже гантели (хотя с ними делать движения намного удобнее). Чтобы накачать трапецию дома, потребуются лишь пара бутылок с водой (5-8 литров) или любой вес, нагруженный в сумки.
1. Шраги
Первое и самое универсальное движение, которое необходимо включать в программу, чтобы накачать трапецию в домашних условиях или в зале. Может выполняться с гантелями, штангой или любым другим весом. Важно помнить следующие технические особенности:
- При выполнении шрагов нужно развернуть плечи назад (сведя лопатки).
- В упражнении участвуют только плечевые суставы, визуально техника похожа на пожимание плеч.
- Сфокусируйтесь на трапециях, чтобы поднимать вес за счет них, а не других мышц.
Оптимально выполнять шраги в 3-4 подходах, по 12-20 повторений.
2. Тяга к подбородку (протяжка)
Упражнение принято относить к группе для прокачки плеч. Хотя при использовании узкого хвата основная нагрузка будет переключаться на трапеции.
Чтобы накачать верх спины, включайте движение в день тренировки спины, но только во второй половине занятия (когда основные мышцы утомлены и не будут забирать у трапеций нагрузку).
3. Тяга Ли Хейни
По сути, это один из вариантов шрагов, который получил известность благодаря Ли Хейни. Большой плюс упражнения в том, что помимо трапеций также активно нагружаются задние дельты. Это способствует улучшению осанки.
Важные моменты при выполнении движения:
- Одна из самых популярных ошибок в технике – тяга за счет предплечий, её нужно исключить и контролировать.
- Нужно тщательно подобрать вес, чтобы нагрузка ложилась на трапеции.
Чтобы не перегружать трапеции, тягу Ли Хейни рекомендуется чередовать со шрагами.
Заключение
Чтобы прокачать трапециевидную мышцу достаточно выполнять от 2 до 4 упражнений в неделю. Эта область отлично отзывается на нагрузку, отвечая ростом силы и массы. Самой медленно растущей считается верхняя часть, она же имеет наибольший визуальный приоритет. Средняя и нижняя части активно задействуются в большинстве движений для мышц спины, потому в дополнительной проработке не нуждаются.
Тренировка трапеции в видео формате
Трапециевидная мышца — анатомия, биомеханика и эффективные упражнения
Трапециевидные мышцы — крупнейшая мышечная группа верхней части спины, обеспечивающая подвижность плечевого сустава и лопаток. При их тренировке важно помнить о необходимости достижения ретракции лопаток — что может быть тяжело для некоторых людей и требует консультации с тренером.
М ускулатура верхней части спины, по большей части, формируется трапециевидной мышцей — простирающейся от шейного до грудного отдела на задней стороне туловища. В силу этой причины развитие трапецией — обязательное условие успешной тренировки спины.
Поскольку биомеханика работы трапециевидной мышцы подразумевает вовлечение лопаток, выполнение каких-либо упражнений, связанных с движением рук, в той или иной мере вовлекает и трапеции. Однако существуют изолирующие упражнения, прорабатывающие их прицельно.
// Трапециевидная мышца — биомеханика
Обозначенная на иллюстрации выше золотистым цветом трапециевидная мышца — одна из наиболее широких мышц в теле человека. Зачастую её ширина сравнима¹ с широчайшими мышцами спины, расположенными в средней и нижней части задней поверхности корпуса (на рисунке бирюзовым цветом).
Структурно трапециевидная мышца делится на три отдела, волокна каждого из которых имеют определённый наклон. Верхняя часть поддерживает шею и поднимает плечевой пояс; средняя — находится между лопатками, обеспечивая их сведение и разведение; нижняя часть — обеспечивает вращательные движения лопаток.
Укрепление трапеций имеет принципиальное значение в спортивных активностях, подразумевающих вовлечение рук и плечевого пояса — прежде всего, в гимнастике. В силовых видах спорта и тяжелой атлетике трапециевидная мышца повышает выносливость, помогая фазе удержания веса руками.
// Читать дальше:
Влияние на осанку
Наклон головы вниз, вызванный сидячей работой или постоянным использованием смартфона, достаточно часто связан с ослаблением трапециевидной мышцы. Без укрепления зоны трапеций осанка может ухудшаться — в том числе, за счёт перераспределения нагрузки на отделы позвоночника.
Сильные трапеции, в свою очередь, закладывают основу для развития мускулатуры плечевого пояса — формируя массивность в верхней части корпуса. Кроме этого, развитие трапециевидных мышц помогает более правильно выполнять такие базовые упражнения, как приседания, становая тяга и тяга в наклоне.
Ретракция трапеций — что это и зачем нужно?
Ретракция плечевого сустава и способность к отведению лопаток назад со сведением их вместе — ключевой момент при тренировке трапециевидной мышцы. Фактически, ретракция подразумевает осознанную активацию мускулатуры и фиксирование плечевого сустава в суставной сумке.
Развитие способности плечевого сустава к ретракции позволяет увеличить амплитуду при выполнении упражнений на спину — как подтягиваний на перекладине, так тяги к поясу сидя или всевозможных тягах в наклоне (например, тяге гантели одной рукой с опорой на скамью).
При хороших показателях ретракции атлет может подтянуть вес ближе к телу (лопатки при этом уходят назад чуть дальше обычного) — что как сильнее нагружает трапециевидные и широчайшие, так и раскрывает грудь. В итоге, это положительно влияет на расширение спины.
Проблемы с подвижностью плечевого сустава
Поскольку волокна трапециевидных мышц достаточно длинны, в отсутствии должного уровня растяжки это может снижать возможную амплитуду движения. В результате, неспортивные люди часто испытывают проблемы с подвижностью плечевого сустава — и, в частности, с достижением ретракции.
Считается¹, что неравномерно развитие отделы трапециевидной мышцы являются одной из распространённых причин, приводящих к возникновению болей в шеи — и даже головных болей.
Отметим, что исправление данных нарушений осанки должно проходить под контролем специалиста-физиотерапевта. Плечевой сустав является одним из наиболее хрупких — и его легко повредить в попытке добиться показателей растяжки, нетипичных для ваших мышц и связок.
Трапециевидные мышцы — лучшие упражнения
Трапециевидные – сильные и выносливые мышцы. Для их тренировки необходимо выполнять упражнения с достаточно большим рабочим весом, обеспечивая полноценную силовую нагрузку. Именно поэтому техника выполнения упражнений должна быть безупречной.
Отдых между подходами – не менее 30-60 сек. Число повторений в подходе — от 10 до 15. Чтобы точнее определить нужное число повторений, ориентируйтесь на ощущение в мышцах. Завершающие 2-3 повтора в подходе должны проходить с ощущением лёгкого жжения в трапециях.
1. Подъём к подбородку
Упражнение для верха трапециевидных и среднего пучка дельтовидных мышц. Поднимайте гантели или штангу вверх вдоль тела — однако не выше линии подбородка.
Внимательно следите за положением локтей. В верхней точке упражнения они должны быть направлены вверх, сохраняя при этом осознанное напряжение в трапециях.
2. Махи с гантелями
Упражнение для проработки заднего отдела дельтовидной мышцы и среднего отдела трапециевидной. Вес гантелей не должен быть слишком высоким — позволяющим выполнять 12-15 повторений.
Исходное положение — стоя прямо, бедра и ягодичные мышцы напряжены. Спина ровная, голова вперед. Поднимайте гантели через стороны, тянясь локтями вверх. Опускайте вес подконтрольно и с медленной скоростью.
3. Шраги
Дословный перевод слова shrug, давшего название упражнению — пожимание плечами. Собственно, шраги является базовым упражнением на верхнюю и нижнюю часть трапециевидной мышцы.
Держа в руках гантели или штангу, за счёт вовлечения трапеций, приподнимите плечи вверх — затем медленно опустите. Избегайте любых дополнительных движений и раскачивания корпуса.
Силовые упражнения подходят не всем. Проконсультируйтесь со специалистом.
Трапециевидные мышцы — крупнейшая мышечная группа верхней части спины, обеспечивающая подвижность плечевого сустава и лопаток. При их тренировке важно помнить о необходимости достижения ретракции лопаток — что может быть тяжело для некоторых людей и требует консультации с тренером.
Трапециевидная мышца — стратегия тренировок и лучшие упражнения
Трапеции (трапециевидная мышца) — основа массивности верхней части туловища. Регулярные тренировки трапеций укрепляют мускулатуру позвоночного столба, формируя спортивную осанку.
Т рапеции — основа массивности верхней части туловища. Регулярные тренировки трапециевидной мышцы укрепляют мускулатуру позвоночного столба, формируя спортивную осанку — а также обеспечивают возможность работы с тяжелым весом при выполнении базовых упражнений со штангой.
Однако при прокачке трапеций необходимо соблюдать правильную технику и осознанно вовлекать в работу целевую мышцу — кроме этого, выполнять упражнения нужно в определенном диапазоне повторений. Анатомия трапециевидной мышцы и три лучших упражнения — в материале ниже.
// Трапециевидная мышца — анатомия
Трапециевидная мышца располагается в верхней части спины. Она состоит из трех пучков, каждый из которых выполняет определенную функцию. Например, верхний отдел трапеции стабилизирует шею, поднимает плечевой пояс и участвует в движении лопаток.
Средняя часть трапеции обеспечивает сведение лопаток и находится между ними. В свою очередь, нижний пучок трапециевидной мышцы участвует в опускании и вращательных движениях лопаток. Общая функция трапеций – поддержание туловища в прямом положении.
В силовых тренировках трапециевидная активно участвует в тяговых упражнениях (становая тяга, тяга к поясу и тп), махах, шрагах, а также при удержании веса. Важно и то, что большие и прокаченные трапеции позволяют комфортнее выполнять приседания со штангой (придерживая гриф на спине в области лопаток).
// Читать дальше:
Как качать правильно?
Трапеция – сильная и выносливая мышца. Для ее эффективной тренировки необходимо выполнять упражнения с достаточно большим рабочим весом, чтобы обеспечить нужную нагрузку и стимулировать мышечный рост. Именно поэтому техника должна быть безупречной.
Отдых между подходами – 30-60 сек, в зависимости от способностей восстановления организма. Число повторений в подходе — от 10 до 15. Чтобы точнее определить нужное число повторений, ориентируйтесь на ощущение в мышцах. Завершающие 2-3 повтора в подходе должны проходить с ощущением характерного жжения в трапециях.
Совет для повышения интенсивности тренировки трапеций — делать паузы в пиковой точке сокращения мышцы (то есть, в верхней точке упражнения).
// Читать дальше:
Упражнения для трапециевидных мышц
Трапециевидная мышца участвует во всех базовых движениях при тренировке спины и плеч. Однако есть еще несколько эффективных упражнений, которые позволяют отдельно прокачать трапецию. Рекомендуем выполнять их в день тренировки спины или плеч.
1. Тяга к подбородку
В этом упражнении прорабатываются трапециевидные и дельтовидные мышцы. В положении стоя держите штангу или гантели узким хватом, чтобы между кистями оставалось расстояние 15-20 см. Поднимайте вес вдоль тела до уровня подбородка. Локти — направлены вверх. Чтобы акцентировать нагрузку именно на трапециях, в верхней точке локти должны быть выше уровня плеч.
Если взять вес широким хватом, то большая часть нагрузки придется на средний пучок дельты — то есть, тяга к подбородку эффективно подойдет как для прокачки трапеции, так и для тренировки дельтовидных мышц.
2. Махи с гантелями в короткой амплитуде
Обычно махи выполняют для тренировки плеч. Но при определённой технике это упражнение даёт ощутимую нагрузку на верхнюю часть трапеции.
Исходное положение — стоя прямо, держите гантели в руках. Бедра и ягодичные мышцы должны быть напряжены. Спина зафиксирована в прямом положении, голова направлена вперед. Поднимайте гантели через стороны и тянитесь локтями вверх.
В самой верхней точке кисти должны оказаться чуть выше головы. Затем опустите гантели только до уровня плеч. Движение в такой короткой амплитуде направлено именно на прокачку трапециевидной мышцы. Она постоянно находится в напряжении, испытывая статодинамическую нагрузку.
В этом упражнении вес гантелей не важен. Подберите такое отягощение, чтобы выдержать запланированное время под нагрузкой. Выполняйте махи 4 подхода по схеме: 40 секунд работы / 40 секунд отдыха.
3. Выпады в сторону с гантелями
Упражнение в большей степени нацелено на проработку мышц ног. Однако статичное удержание веса создает ощутимую нагрузку для трапециевидной мышцы и предплечий. Также в этом упражнении сбалансированно работают мышцы пресса и ягодицы. Они стабилизируют позвоночник в прямом положении.
Сделайте широкий шаг в сторону и подконтрольно переносите вес тела на выставленную ногу, сгибая колено. Другая нога остается прямой и поддается легкому растяжению. Старайтесь держать спину ровной, слегка наклонив корпус вперед.
При желании выпады в сторону можно заменить на «прогулку фермера». Смысл упражнения в том, чтобы передвигаться короткими шагами, держа в руках гантели.
// Читать дальше:
Как тренировать трапецию в домашних условиях?
Домашние тренировки с весом собственного тела тоже помогут укрепить трапециевидную мышцу. Например, тренировать трапецию можно в упоре лежа.
Для этого примите упор лежа, как при классических отжиманиях от пола. Расслабьте трапециевидную мышцу, чтобы плечи слегка прогнулись назад, а лопатки сжались. Затем напрягите трапецию — лопатки должны расправиться. В этом упражнении количество повторений не имеет значения. Выполнение одного подхода должно занимать примерно 45-60 секунд.
Продвинутым атлетам тренировать трапецию можно в стойке на руках у стены. Здесь тот же принцип мышечной работы. Стоя на руках, расслабьте трапецию, чтобы плечи “провалились” вниз. Затем напрягите трапецию и верните плечи в исходное положение.
// Читать дальше:
Для получения максимального эффекта от тренировки трапециевидной мышцы необходимо ее прокачивать вместе с остальными мышечными группами. Только в этом случае можно добиться видимого и ощутимого результата в увеличении трапеции.
Крыловидная лопатка
Термин «крыловидная лопатка» (англ. winged scapula) используется, когда мышцы лопатки слишком слабы или парализованы, что приводит к ограничению способности стабилизации лопатки. В результате медиальные или латеральные границы лопатки выступают сзади, как крылья. Основные причины этого состояния связаны с опорно-двигательным аппаратом и неврологическими заболеваниями [1][2]. Крыловидность лопатки нарушает плечевой ритм; способствует потере силы и ограничению сгибания и отведения верхней конечности и может быть источником значительной боли. Это изнурительное состояние, которое может повлиять на способность поднимать, тянуть и толкать тяжелые предметы, а также выполнять повседневные действия, такие как чистка волос и зубов и ношение продуктовых пакетов [3].
Клинически значимая анатомия
Анатомические структуры , вовлеченные в крыловидную лопатку, являются:
- Лопатка
- Трапециевидная мышца
- Зубчатая передняя мышца
- Ромбовидная мышца
- Мышца, поднимающая лопатку
- Малая грудная мышца
- Широчайшая мышца спины
- Добавочный нерв позвоночника
- Дорсальный лопаточный нерв
- thoracicus longus/длинный грудной нерв
- Плечевое сплетение
Этиология / Эпидемиология
Крыловидная лопатка встречается редко. Это состояние из-за паралича трапециевидной мышцы очень редко и трудно поддается оценке. В то время как паралич передней зубчатой мыщцы из-за ятрогенного повреждения оказался наиболее распространенной причиной крыловидной лопатки. В широком смысле этиологией крыловидной лопатки являются:
- Паралич передней зубчатой мышцы
- Паралич трапециевидной мышцы
- Паралич ромбовидной мышцы [3]
Причинами всех этих факторов являются: [2][6][7]
- Травма или спортивное повреждение
- Острые травмы, например, прямой удар в плечо во время автомобильной аварии с внезапным растяжением руки. Это состояние также было замечено среди профессионалов и спортсменов-любителей различных видов спорта, включая стрельбу из лука, балет, бейсбол, баскетбол, бодибилдинг / тяжелую атлетику, боулинг, футбол, гольф, гимнастику, хоккей, футбол, теннис и борьбу.
- Микротравмы, повторяющееся растяжение шеи при последующем сгибании, как в теннисе или при ношении тяжелого рюкзака.Также сообщалось о производственных травмах у лиц, работающих автомеханиками, летчиками военно-морского флота, строителями лесов, сварщиками, плотниками, разнорабочими и швеями [3].
- Постинфекционные: гриппозная инфекция, тонзиллит-бронхит, полиомиелит и др.
- Ятрогенная травма:
- В результате послеоперационных осложнений, таких как установка грудной трубки [8]; Мастэктомии при раке молочной железы, которые включают резекцию подмышечных лимфатических узлов, подвергаются более высокому риску, так как длинный грудной нерв находится вблизи подмышечных впадин. Рассечение шеи может привести к повреждению добавочного нерва позвоночника, вызывая паралич трапециевидной мышцы [9].
- Аллергические реакции на лекарства, передозировка лекарств, токсическое воздействие (гербициды и столбнячный антитоксин).
- Последствия хиропрактических манипуляций
- Использование одного костыля
- Врожденные: мышечная дистрофия-фасциоскапулогумеральная дистрофия
- Спонтанно
- Идиопатически, как в случае синдрома Персонейджа-Тернера.
Клиническая картина
- Боль: сильная или мучительная боль, часто не дающая человеку уснуть, в основном вызвана неврологической травмой или невритом. Однако крыловидная лопатка из-за мышечной причины не болезненна; некоторые могут испытывать умеренную боль [1]. Боль может быть результатом напряжения и спазма сверхкомпенсирующих перискапулярных мышц, которые могут расцениваться как тупая боль и ощущение тяжести.
- Трудности с поднятием руки над головой и поднятием предмета. Пациенты не могут согнуть плечо больше 120° [9].
- Усталость была важной характеристикой [3].
- На физикальном осмотре:
- Паралич передней зубчатой мышцы: Медицинские работники должны быть в состоянии распознать деформацию спины из-за выступа медиальной части лопатки, которая не прикреплена к грудной клетке.
- Паралич трапециевидной мышцы: Асимметричный шейный отдел с опущенным плечом. Это может сопровождаться боковым смещением и крыловидной лопаткой.
- Паралич ромбовидной мышцы: Он вызывает малозаметную крыловидность лопатки, при этом лопатка смещается вбок и нижний угол поворачивается латерально.
- Клиническими тестами, которые исследователи могут использовать для оценки пациентов, являются:
- Паралич передней зубчатой мышцы: Попросите пациента повернуться лицом к стене и встать, вытянув пораженную руку перед собой параллельно полу. Затем пациенту следует дать указание прижаться к стене ладонью с пораженной стороны. После этого должен быть виден выступ медиальной части лопатки, свидетельствующий о параличе передней зубчатой мышцы [3].
- Паралич трапециевидной мышцы: Как правило, размах минимален, поэтому его легко упустить. Он усиливается во время отведения руки, когда лопатка движется вверх с верхним углом, более латеральным по отношению к средней линии, чем нижний угол. Крыловидность может исчезнуть во время сгибания руки вперед из-за действия передней зубчатой мышцы.
- Паралич ромбовидной мышцы: Крыловидность может быть усилена, если пациент вытягивает руку из полностью согнутого положения, во время которого нижний угол лопатки оттягивается в латеральном и дорсальном направлениях от грудной стенки. Слабость ромбовидных мышц может быть проверена, если пациент попытается соединить свои лопатки медиально или если пациент отодвинет локти назад, преодолевая сопротивление, уперев руки в бедра. Трудности с любой из задач предполагают слабость ромбовидных мышц, но это может быть замаскировано гипертрофией трапециевидной мышцы [3].
Диагностические процедуры
- Крыловидная лопатка может быть диагностирована практикующим врачом при надлежащем анамнезе и физикальном осмотре.
- Электродиагностическое тестирование может помочь установить основную нервно-мышечную патологию.
- Нервно-мышечное ультразвуковое исследование может быть использовано для установления мышечной патологии и неврологических причин мышечной патологии [9].
Дифференциальный диагноз
- Расстройства вращательной манжеты
- Замороженное плечо
- Перенапряженная трапециевидная мышца
- Нестабильность плечевого сустава
- Синдром грудного выхода
- Шейный спондилез
- Акромиально-ключичное расстройство [3]
Лечение
В настоящее время ни один метод лечения не считается первой линией для лечения крыловидной лопатки. Как обсуждалось ранее, рекомендуемым стартовым лечением является контроль боли и физиотерапия. Если лечение не начато на ранней стадии заболевания, у пациентов могут развиться последующие проблемы, такие как адгезивный капсулит (или замороженное плечо), субакромиальный импинджмент и другие состояния, связанные с плечевым сплетением [9].
Консервативное лечение
Существуют хирургические методы лечения, при которых пациенты очень довольны результатом. Но некоторые исследования отдают предпочтение неоперативному лечению, особенно в случае пожилых пациентов, которые ведут сидячий образ жизни и с минимальными симптомами [10].
Этими методами лечения являются:
- Расщепленный трансфер большой грудной мышцы [11][12]
- Модифицированная версия процедуры Идена-Ланге [11]
- Скапулоплексия[10]
Реабилитация
Физиотерапевтическое лечение зависит от этиологии крыловидной лопатки.
Для паралича передней зубчатой мышцы:
- После постановки диагноза пациентам следует рекомендовать избегать чрезмерного использования пораженной конечности и избегать действий, которые вызывают боль.
- Также следует прописать упражнения на диапазон движений в положении лежа на спине. В положении лежа на спине вес тела предотвращает размах, прижимая лопатку к грудной клетке, и обеспечивает полный диапазон движений плеча.
- Особое внимание следует уделять тому, чтобы не растягивать переднюю зубчатую мышцу, так как растяжение денервированной мышцы может ухудшить время и степень функционального восстановления.
- Брейс для лопатки может выполнять обе задачи: удерживать лопатку прижатой к грудной клетке и предотвращать растяжение передней зубчатой мышцы, и, как было показано, является в целом эффективным вариантом лечения для людей. Тем не менее, брейс, как правило, плохо переносится, что приводит к плохой комплаэнтности и меньшему функциональному восстановлению.
- Уотсон и Шенкман выделили три стадии длительного повреждения грудного нерва и соответствующее лечение на каждой стадии.
- В острой стадии денервация передней зубчатой мышцы вызывает боль, и цели лечения включают уменьшение боли и физические упражнения. Изменение активности пациента также важно для ограничения дальнейшего повреждения плеча.
- На промежуточной стадии боль утихает, и нерв начинает заживать. Для поддержания полного диапазона движений используется пассивное растяжение ромбовидной мышцы, мышцы, поднимающей лопатку и малой грудной мышцы, чтобы предотвратить контрактуру этих мышц из-за потери активности передней зубчатой мышцы.
- На третьей или поздней стадии передняя зубчатая мышца постепенно укрепляется, и механика плеча улучшается. Для улучшения силы и активности над головой следует выполнять упражнения на укрепление всех мышц плечевого пояса, включая трапециевидную мышцу, и следует продолжать избегать перенапряжения передней зубчатой мышцы [3].
Для паралича трапециевидной мышцы:
- Функциональное восстановление трапециевидной мышцы из-за повреждения добавочного нерва позвоночника не всегда выигрывает от консервативного лечения, такого как физиотерапия, чрескожная стимуляция нерва, внешняя поддержка, хиропрактика, НПВП и наркотических анальгетиков.
- Плечевой ортез был разработан для лечения паралича трапециевидной мышцы и довольно успешно использовался у пациентов с радикальной диссекцией шеи. В течение 3 месяцев использования ортеза 72% пациентов избавились от боли, улучшили функцию мышц плечевого пояса и повысили выносливость и функциональность за счет уменьшения боли. Однако активное отведение улучшилось только на 5-20°.
- Предпочтительным методом лечения здоровых и активных пациентов с изолированным хроническим параличом трапециевидной мышцы, вторичным по отношению к повреждению добавочного нерва позвоночника, является процедура трансфера мышц Идена-Ланге [3].
Для паралича ромбовидной мышцы:
- Повреждение дорсального лопаточного нерва или ромбовидных мышц обычно лечат консервативно с помощью стабилизации шейного отдела позвоночника (воротниковой или шейной тракции), миорелаксантов, противовоспалительных средств и физиотерапии.
- Укрепление трапециевидной мышцы является основной целью физиотерапии, так как средняя часть трапеции может компенсировать слабость ромбовидной мышцы или её паралич [3].
Программа повторной оценки
При повторной оценке мы должны уделять внимание различным параметрам мониторинга. Время, мышечная активность, мышечный баланс, выносливость и сила мышц лопатки важны в программе повторной оценки [5].
- Сознательная мышечная активация лопаточных мышц: [5]
- Исправьте положение лопатки с помощью тактильной обратной связи на уровне нижнего угла и попросите пациента переместить лопатку вниз и внутрь.
- Лопаточно-грудная обратная связь мышечного контроля с обратной связью на уровне грудины
- Пациент кладет пальцы на клювовидный отросток, после этого пациент двигает лопатку назад (медиально-краниально) пальцами на клювовидном отростке.
- Мышечная обратная связь
- Автоматизация управления мышцами лопатки: [5]
- Ритмическая стабилизация в латеральном положении, рука поддерживается на 90° переднего сгибания
- Ритмичная стабилизация в стойке, опоры руками на мяч у стены
- Ритмическая стабилизация в положении лежа, плечевой пояс в отведении, плечо в наружном вращении
- Ритмическая стабилизация в положении лежа, плечевой пояс в положении растяжения, рука в субмаксимальном положении
- Динамическая тренировка мышц лопатки: [5]
- Отжимание с плюсом (дополнительная протракция лопатки)
- Элевация в плоскости лопатки при экзоротации
- Отжимание от локтя
- Отжимание
- Низкая гребля
- Горизонтальное отведение
- Ретрофлексия против сопротивления
- Выпад лежа, используя зубчатую мышцу
- Динамические объятия
- Локоть в заднем кармане» — упражнение
Итоги
- Крыловидная лопатка может иметь неврологическую или скелетно-мышечную этиологию [1][5]
- Паралич передней зубчатой мышцы является наиболее распространенной причиной крыловидной лопатки [9].
- Это может часто возникать после острой травмы или микротравмы [1]
- Физические упражнения для лопатки. Сначала сознательная активация мышц лопатки, затем автоматизировать этот процесс и, наконец, динамические упражнения для мышц лопатки [5].
Источники
- Dr Jacques Vanderstraeten, médecin généraliste et du sport. Scapula alata. La revue de la Médecine Générale 2010 (269), 32-33.fckLREvidence levels : A1
- Grethe Aalkjӕr, Lisbeth Rejsenhus. Scapula alata or winging scapula. 2006, 1-7.fckLREvidence levels :A2
- Martin RM, Fish DE. Scapular winging: anatomical review, diagnosis, and treatments.Current reviews in musculoskeletal medicine. 2008 Mar 1;1(1):1-1.
- http://www.maitrise-orthop.com/viewPage_us.do?id=1010
- Ann Cools, Marc Walravens. Oefentherapie bij schouderaandoening. 2005, 104-135. VUB-BIB.fckLREvidence levels : F
- C.L. Foo, M. Swann. Isolated paralysis of the serratus anterior, a case report of 20 cases. The journal of bone and joint surgery 1983 (65-B), 552-556.fckLREvidence levels: 3
- B. Forthomme, F.C. Wang, J.M. Crielaard, J.L. Croisier. Scapula alata : facteurs musculaires et neurologiques. Épaule neurologique et médecine de réeducation 2009, 21-24.fckLREvidence levels : E
- W.U. Hassan, N.P. Keaney. Winging of the scapula: an unusual complication of chest tube placement. Journal of accident and Emergency Medicine 1994 (12), 156-157.fckLREvidence levels: A2
- Park SB, Ramage JL. Winging of the Scapula. StatPearls [Internet]. 2021 Feb 27.
- Sandro Giannini, MD; Cesare Faldini, MD; Stavroula Pagkrati, MD; Gianluca Grandi, MD;Vitantonio Digennaro, MD; Deianira Luciani, MD; and Luciano Merlini, MD. Fixation of winged scapula in facioscapulahumeral muscular dystrophy. Clinical Medicine and research 2007 (5), 155-162.fckLREvidence levels: A2
- Galano GJ, Bigliani LU, Ahmad CS, Levine WN. Surgical treatment of winged scapula. Clinical orthopaedics and related research. 2008 Mar;466(3):652-60.
- John Iceton, W.R. Harris. Treatment of winged scapula by pectoralis major transfer. The journal of bone and joint surgery 1987 (69-B), 108-110.fckLREvidence levels: A2
-
Главная
-
О компании
- Блог
Верхний перекрестный синдром: сутулые плечи и выдвинутая вперед шея
Выявить дисбаланс мускулов несложно, достаточно сделать своё фото в полный рост, а ещё лучше — сидя в вашей обычной позе (вид сбоку). Визуальные признаки покажут округление верхней плечевой зоны и части спины наряду со смещением головы вперед. Довольно неприглядная картина?
Что такое верхний перекрестный синдром (ВПС) и кому он грозит
Что может спровоцировать данное состояние? Сидячий образ жизни, когда мы долгими часами пребываем в этом положении, сгорбившись и в придачу вытянув голову вперед перед компьютером, или прикованы к мониторам смартфонов с физиологически неестественным наклоном головы вперед. Это, мало того, что не эстетично, такое положение тела вредно для здоровья.
Подробнее про ВПС.
Данное состояние впервые описал В. Янда, чешский врач, специализирующийся на психиатрии. Янда серьезно занимался темой мышечной компенсации тела — постурального дисбаланса. Результаты его работы оказались полезными и актуальны сегодня как никогда.
Доктор смог доказать следующее: нарушенная осанка грозит тем, что движения искажаются, производятся неверно, и в конечном итоге ряд суставов испытывает перегрузку, а другие, напротив, ограничены в своих движениях.
Этот патологический процесс (если не принять соответствующие меры) лишь усугубляется с течением времени. Сдвинулась вперед голова — плечевая и шейная области вынуждены испытывать усиленную нагрузку.
Это бывает хорошо заметно со стороны: у человека сгорбленные плечи и голова, сдвинутая вперед. Подобным изменениям в положении частей тела нередко сопутствуют боль, слабая подвижность в области шеи, плеч и верхней зоны спины.
Кроме того, вполне вероятны следующие состояния:
• Напряжение в шейной области
• Болевые проявления в челюсти
• Боль в плечевой области
• Патологии дыхания
• Чувство постоянной усталости
• Ухудшение стабильности/диапазона движений в плечевом суставе
• Чувство покалывания/онемения в верхних конечностях и пальцах
Типичные причины ВПС
• Продолжительное сидение за рабочим столом и «общение» со смартфоном провоцируют постепенный сдвиг головы вперед.
• Нарушение инструкции при выполнении упражнений на спортивных тренировках (к ним относятся перетренировка груди и игнорирование средней области спины).
• Внушительных размеров бюст у женщин (провоцирует округление плеч).
• Травматизм.
Подробнее о причинах, по которым может развиваться ВПС
Тело человека на самом деле поразительно адаптивно. Что это значит? Мы в состоянии приспособиться к самым различным условиям и можем функционировать в них.
А мускулатура в данном контексте наиболее быстро приспосабливается. И (что не всегда хорошо) закрепляется в фиксированном положении.
В англоязычном мире не зря возник оригинальный термин “Text Neck” (пишущая шея). Понимаете, о чем идет речь? Это наши бесконечные просиживания за просмотром ленты в сетях, почты, рассылок и прочей информации (зачастую бесполезной). Отсутствие достаточной физической активности наряду с многочасовым общением с гаджетами неуклонно ведут к развитию ВПС.
Если не работать над осанкой, не уделять этому вопросу должного внимания, она неуклонно становится хуже, так как образ жизни мы не меняем: бесконечные девайсы, дефицит прогулок на свежем воздухе, сидячая работа.
Какие изменения наблюдаются в теле при ВПС?
ВПС — ярко выраженная проблема шеи и плеч (а конкретнее — лопаток). Шея и плечи являются необычайно подвижными структурами нашего тела. Подвижность обеспечивает мускулатура, которая имеет свойство легко растягиваться и укорачиваться.
Плечо в теле человека крайне нестабильно, это же дает ему возможность обеспечивать широкий диапазон движений. Плечо укреплено мускулами, сустав его имеет высокий риск вывихов, нестабильности, травм, но, с другой стороны, он невероятно функционален.
В раскрытии данной темы нам понадобится такое понятие как двойственность, баланс, противодействие. В теле человека это наглядно работает. Каким образом? Один мускул сгибает, значит, имеется и тот, который разгибает. Какие-то мышцы поворачивают внутрь, а какие-то, наоборот, разворачивают. Так действует своеобразный антагонизм.
Если определенный мускул ослабевает по причине травмы, интенсивных нагрузок, неправильной осанки, мускулы — антагонисты укорачиваются и усиливаются. Чем слабее становится первый, тем сильнее окажется противоположный.
При состоянии ВПС имеет место схожий дисбаланс двух пар мышц.
Вот наглядный пример.
Слабая линия мышц:
глубокие сгибатели шеи — мускулы, которые несут функцию удержания лопатки (ромбовидные, передняя зубчатая и нижняя трапеция).
Линия усилия мышц:
передние грудные — укороченные и плотные (большая грудная, малая грудная), задне-верхней поверхности спины (поднимающая лопатку, верхняя трапеция), подзатылочные.
Как исправить ситуацию при ВПС?
Непременное условие — пересмотр рабочего места.
Можно установить что-то под ноутбук с целью минимизировать наклон головы (элементарное решение – подложить книги).
Надевать очки при работе за монитором: если вы страдаете близорукостью, и текст на экране достаточно мелкий, вы невольно подаетесь вперед. Держать голову нужно в естественном положении (постарайтесь контролировать ее положение). Полезно почаще откидываться назад.
Гимнастика при ВПС
Назначение предложенных упражнений в укреплении слабых мускулов и растяжке укороченных.
Чтобы выровнять положение головы, полезно практиковать упражнение с подбородком (предпочтительно начинать в положении у стены/лежа на полу).
№ 1. Кивки подбородком (укрепление глубоких сгибателей шеи).
• Становимся прямо спиной к стене.
• Прижимаем затылок к стене, опускаем плечи.
• Делаем лёгкий кивок подбородком, слабо прижимаем подбородок к груди и фиксируемся в данной позе на 5-10 сек. Важно ощутить натяжение в задней шейной поверхности.
№2. Растяжение грудных мускулов. Вот как это выглядит.
№ 3. Растяжение мышцы, поднимающей лопатку, верхнюю трапецию. Вот как это выглядит.
№ 4. Укрепление ромбовидной мышцы и нижней трапеции. Вот как это выглядит.
Верхний перекрестный синдром и сопутствующие ему округленные плечи предусматривают, такое положение лопаток, когда они очень далеко одна от другой. Это происходит потому, что мускулы стали чрезмерно длинными и ослабленными. Если постараться и сжать лопатки вместе, плечи сразу же сдвигаются назад.
Положительный эффект в данном случае окажет поза кобры.

Предотвращаем ВПС
Какие меры имеет смысл предпринять в целях профилактики данного болезненного и неприятного состояния?
• Устанавливаем эргономичное офисное кресло.
• Организовываем паузы в сидении (работе) через каждые 15-20 мин.
• Практикуем перемену позы (стоя, лежа, на корточках). Не «застываем» надолго.
• Проводим растяжки для шейных, грудных мускулов, а также верхней области спины и плеч.
• Устанавливаем монитор компьютера на линии глаз.
• Включаем в свой режим кардио тренировки (плавание, ходьба полчаса в день).
• Вводим корректирующий комплекс.
• Стараемся производить минимум движений, провоцирующих дискомфорт.
Исправление осанки при данной проблеме – это ключевой момент. Не расстраивайтесь, если ваша осанка оставляет желать лучшего. При грамотной терапии, включающей соответствующую гимнастику и/или физиотерапию вполне реально избавиться от верхнего перекрестного синдрома и вернуть красивую и здоровую осанку. А вместе с ней — и хороший тонус мышц.
Еще один не менее важный момент — поддерживать нужную форму и осанку ходе выполнения упражнений и растяжек. Обращайте внимание на то, чтоб голова оказывалась вытянутой назад, а шея — длинной, а плечи были отведены назад и вниз от ушей. Для удобства рекомендуется проделывать упражнения перед зеркалом. Можно проводить видеосъёмку тренировок, чтобы наглядно видеть свои погрешности и недочеты и исправить их.
econet.ru.
- →
- →
Какая бывает и как лечить?
Диагноз «кривошея» у новорожденного ребенка многих мам приводит в смятение и панику. Что делать и куда бежать?
В статье разберем «сухую» книжную теорию и определим, так ли страшен диагноз, как его представляют себе мамы.
Время чтения статьи: ~ 3-5 минут
Содержание статьи:
Виды врожденной кривошеи у ребенка?
Врожденная или, по-другому, истинная кривошея встречается редко.
Она бывает двух видов:
- врожденная мышечная кривошея у детей. При данной патологии грудничок рождается с укороченной грудинно-ключично-сосцевидной мышцей. Обычно этот вид кривошеи проявляется со 2-3 недели жизни ребенка нарастающим утолщением кивательной мышцы;
- врожденная остеогенная кривошея характеризуется наличием срощенных позвонков или участков неправильной формы и приводит к деформации позвоночника.
К признакам, которые указывают на врожденную кривошею у ребенка можно отнести:
- скошенный затылок;
- лопатки расположены на разных уровнях;
- лицо повернуто в противоположную сторону;
- голова запрокинута назад и наклонена в одну сторону. Чаще всего в правую;
- при ощупывании выявляется уплотнение размером около 2 сантиметров на пораженной мышце в виде желудя.
Врожденная кривошея бывает односторонней и двухсторонней. При односторонней голова малыша наклоняется в больную сторону и немного разворачивается в здоровую сторону лицом. При двухсторонней кривошеи голова отклоняется назад.
Причин появления врожденной кривошеи у детей много. Она может сформироваться как внутриутробно, так и во время родов. Особенно часто встречается у новорожденных с ягодичным предлежанием.
Приобретенная кривошея у новорожденного ребенка: как не спутать с врожденной?
Это вид кривошеи встречается чаще врожденной. Главное отличие в том, что ребенок не рождается с этой патологией, а приобретает из-за неправильных действий взрослых или гипертонуса мышц.
Основными видами приобретенной кривошеи являются:
- привычный наклон головы или установочная кривошея. О ней я уже писал в статье «Привычный наклон головы». Кратко: привычный наклон появляется у ребенка, если его носили, укладывали, ставили игрушки и подходили всегда с одной стороны. У грудничка не было потребности смотреть в другую сторону;
- ложная кривошея, которая появляется из-за повышенного тонуса мышц с одной стороны. Гипертонус мышц по одной стороне обычно касается не только шеи. Часто кроме этого в состоянии покоя у грудничка сжаты кулачки и согнуты ручки и ножки.
Какой бы не была приобретенная кривошея ее нельзя запускать. Если не начать лечение, в будущем возникнет асимметрия лица, нарушения осанки и другие негативные последствия.
Кривошея у ребенка: лечение и что делать маме?
Комплекс мер похож во всех случаях приобретенной и врожденной кривошеи детей:
- массаж;
- гимнастика;
- лечение положением.
Разница лишь в том, что при врожденной патологии лечение более длительное и требует обращения к ортопеду. Он подробно распишет необходимую малышу терапию.
Почему я не рекомендую самим заниматься массажем при врожденной кривошеи у ребенка?
Дело в том, что шея — хрупкое место. Родители же могут:
- начать выполнять массажные движения в районе шеи, руководствуясь видеороликами из интернета. Но это не безопасно, так как в них техника массажа дается поверхностно без подробного объяснения всех деталей;
- купать грудничка в круге на шее, думая, что поможет исправить кривошею. Я против этого метода опять же из-за неоднозначности в его безопасности. О купании в круге у меня есть целая статья «Вред круга на шею. Вредные девайсы для детей». Советую родителям перед тем, как решиться использовать круг, прочитать ее.
Рекомендую маме и папе отнести крайне ответственно к здоровью малыша и доверить любые манипуляции с его шеей доверить только сертифицированному специалисту!
В моих-онлайн курсах родители не воздействую напрямую на шею ребенка. В программе только безопасные манипуляции, направленные на лечение кривошеи у детей:
- корректирующие укладки в виде валика из пенки или мешочка с крупой, которыми фиксируют голову ребенка при укладывании спать в кроватке или коляске;
- корректирующие позы во время ношения грудничка на руках. Если малыша носят горизонтально, то его кладут щекой на руку взрослого «нелюбимой стороной». При вертикальном ношении точка упора для ребенка служит щека взрослого. Его прижимают так, чтобы грудничок был вынужден смотреть в непривычную для него сторону;
- упражнения, во время которые родители не прикладывают усилия непосредственно к шее ребенка, с детальным описанием.
Пример одного из таких упражнений на фитболе смотрите ниже.
Повороты на фитболе при кривошеи у ребенка
Это упражнение разрабатывает мышцы шеи. И таким образом мама вынуждает грудничка повернуть голову и в «нелюбимую» сторону. Можно делать с 3-х месяцев.
Выполняя повороты, нужно:
- не трогать руками голову и шею ребенка;
- переваливать малыша слева направо, мягко вибрируя на фитболе вверх-вниз. В итоге нужно добиться поворота в головы в обе стороны;
- сделать по 4 поворота в каждую сторону.
Упражнение делается без фанатизма и резких движений, очень аккуратно!
Упражнение делается без фанатизма и резких движений, очень аккуратно!
Подведем итоги:
- врожденная кривошея у новорожденного ребенка встречается редко. А приобретенная, наоборот, наблюдается довольно часто. Выявить причину истинной кривошеи не всегда возможно. У приобретенной же их две: неправильные действия во время любых манипуляций с малышом и односторонний гипертонус мышц;
- лечение кривошеи у детей должно назначаться ортопедом после осмотра. Как правило, в терапию входят массаж, гимнастика и коррекция положением. Я крайне не рекомендую родителям самостоятельно массажировать шею. Только компетентный специалист знает, как работать с этой частью тела ребенка, чтобы не было негативных последствий в будущем;
- родители на моих онлайн-курсах выполняют только безопасные упражнения для исправления кривошеи БЕЗ прямого воздействия на шею и голову грудничка. Они знают, как правильно носить, укладывать спать и заниматься гимнастикой с малышом, чтобы усилить эффективность назначенной терапии для лечения кривошеи у ребенка. В программу курса входит массаж, гимнастика и занятия на фитболе. В течение 90 дней родители могут задавать вопросы по технике упражнений и по развитию малыша у педиатра, невролога и ортопеда.
Проверьте,
не допускаете ли вы этих ошибок?
Получите список из 12 критически важных рекомендаций по уходу за малышом до года Игоря Новокриницкого и проверьте себя!
Для молодых и будущих родителей
Было полезно?
Расскажите другим мамам:
- В начало
- Онлайн Курсы
- Обо мне
- Блог
- Магазин
- Отзывы
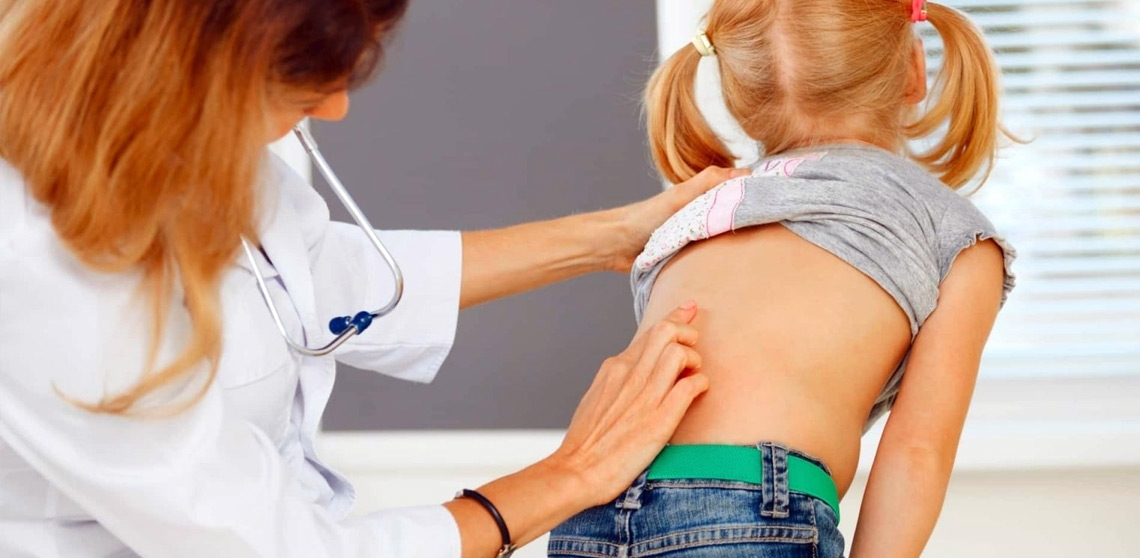
По данным исследований в России из года в год растёт количество детей с нарушениями опорно-двигательной системы. Лидерами являются плоскостопие и сколиоз. Если в 2016 году сколиоз ставили 1.1% детей и подростков в возрасте 0-18 лет, то в 2019 – уже 2.8%!
Сколиоз – это состояние позвоночника, при котором он в разной степени изгибается в форме буквы «S» либо в левую, либо в правую сторону. Это довольно распространенное заболевание, поражающее примерно 5% людей во всем мире. Но даже несмотря на то, что десятки миллионов людей живут с искривлёнными позвоночниками, всё еще существует множество мифов и откровенной дезинформации об этом заболевании. Разберём самые популярные заблуждения.
Миф 1: Сколиоз может быть вызван ношением тяжёлых рюкзаков
Это одно из самых распространённых заблуждений в отношении причины искривления позвоночника. Например, известная голливудская актриса Сара Мишель Геллар объясняет искривление позвоночника ношением школьного рюкзака только на одном плече, но, хотя эта вредная привычка создает дополнительную нагрузку на мышцы спины и может привести к нарушению осанки, нет никаких доказательств того, что она может вызвать сколиоз.
Миф 2: Сколиоз можно предотвратить
Всякий раз, когда вы слышите или читаете информацию, которая претендует на то, чтобы объяснить причину возникновения сколиоза, вы должны относиться к этому скептически. Дело в том, что подавляющее большинство случаев сколиоза являются идиопатическими, это означает только одно – причина неизвестна. Становится всё более понятным, что сколиоз имеет многофакторную причину, включая генетические, физические и гормональные причины среди прочих.
Не существует диеты, физических упражнений или образа жизни, которые могли бы предотвратить это заболевание. Лучшее, что мы можем сделать, — это применить упреждающий подход к лечению после того, как заболевание было диагностировано.
Миф 3: Сколиоз не прогрессирует во взрослом возрасте
Исторически сколиоз был наиболее сильно связан с ростом – из этого предполагалось, что, когда подросток перестает расти, сколиоз не будет прогрессировать. Теперь известно, что он часто прогрессирует во взрослом возрасте – кроме того, чем больше существующий изгиб, тем больше вероятность его прогрессирования. Как правило, после пубертатного скачка роста небольшие изгибы (менее 50 градусов) остаются стабильными, в то время как изгибы более 50 градусов имеют более высокий риск дальнейшего прогрессирования.
Основной причиной прогрессирования является ослабление связок позвоночника с возрастом. По мере ослабления связок позвоночник теряет стабильность, и деформация позвоночника усугубляется. Ослабление связок приводит к тому, что 30% населения старше 60 лет страдают сколиозом по сравнению только с 3% подростков.
Миф 4: Плавание поможет уменьшить сколиоз
На протяжении многих лет врачи советовали детям плавать для лечения сколиоза. Хотя плавание в целом является отличным видом физических упражнений, нет никаких убедительных доказательств в поддержку этой идеи, хотя на самом деле были некоторые исследования, которые показывают, что сколиоз может усугубиться после плавания. Это исследование недостаточно убедительно, чтобы предположить, что пациентам со сколиозом следует избегать плавания, но теперь мы можем сказать, что плавание само по себе не является эффективным методом лечения.
Миф 5: Сколиоз поражает только девочек
Сколиоз чаще встречается у девочек, чем у мальчиков, но у мальчиков может развиться и развивается сколиоз.
Миф 6: Только операция может помочь с лечением сколиоза
Хирургия иногда является единственным вариантом при больших изгибах с высоким риском прогрессирования. 50 градусов – типичный показатель для операции, поскольку кривая подвержена высокому риску прогрессирования во взрослом возрасте.
Специальный корсет со специфическими для сколиоза корректирующими упражнениями клинически эффективен в уменьшении изгибов от 20 до 60 градусов, тогда как изгибы от 10 до 20 градусов с низким риском прогрессирования иногда можно вылечить только с помощью специфических для сколиоза упражнений.
Заметим, что ранняя диагностика является ключевой, так как шансы остановить и исправить относительно небольшой угол очень высоки.
Миф 7: Сколиоз делает вас хрупкими
Пациенты со сколиозом могут быть очень активными, занимаясь спортом настолько интенсивно, насколько позволяют их потенциальные симптомы. Особенно при незначительных изгибах, пациенты со сколиозом могут даже заниматься профессиональным спортом (футбол, хоккей, баскетбол и т.д.) и добиться рекордов в своём деле. Даже у пациентов с серьезными искривлениями, требующими хирургического вмешательства, после заживления позвоночника и восстановления силы мышц пациенты могут заниматься активной деятельностью в той мере, в какой позволяют любые остаточные симптомы.
Миф 8: Женщины со сколиозом не могут иметь детей
Сколиоз не препятствует зачатию или здоровым родам. Это никоим образом не снижает фертильность и не увеличивает вероятность выкидыша. Нет никакой разницы между женщинами со сколиозом и женщинами без сколиоза, когда речь идет о способности зачать и выносить здоровых детей.
Единственное, что от вас потребуется – заранее проинформировать своего акушера или акушерку о своем состоянии, чтобы обеспечить безопасные и комфортные роды. Если вы рассматриваете возможность эпидуральной анестезии, ваш анестезиолог захочет узнать об этом заранее.
Миф 9: Дети могут «перерасти» своё искривление позвоночника
Это заблуждение является симптомом подхода «наблюдай и жди», который стал стандартом лечения. Конечно, есть некоторые изгибы, которые не будут прогрессировать после подросткового возраста, но никто не вырастает из аномального искривления. Когда вы работаете над уменьшением кривой, нет никакого вреда, если она не прогрессирует. Но когда вы не участвуете в лечении, вы действительно можете нанести огромный вред.
Действительно, единственный шанс «перерасти» кривизну находится в младенческой фазе. Для подростков или пожилых пациентов просто невозможно, чтобы кривая стала более прямой.
Миф 10: Со сколиозом не берут в армию
Многие подростки призывного возраста задаются насущным вопросом: берут ли в армию со сколиозом? Само по себе наличие искривления позвоночника назвать непризывным заболеванием нельзя. Чтобы получить освобождение нужно подтвердить диагноз, стадию нарушения. С легкими формами сколиоза в армию берут.
26 августа 2022 года
9611
Мы отвечаем на интересующие вас вопросы в специальном разделе! Чаще всего это вопросы индивидуального характера в отношении вакцинации, иммунитета и тому подобного.
На вопросы отвечают:
- Специалисты в области иммунопрофилактики
Педиатр, Инфекционист
Стаж работы с 2005 года
Кандидат медицинских наук, Доцент кафедры инфекционных болезней у детей ПФ РНИМУ им. Н.И. Пирогова
м. ВДНХ
Педиатр, Инфекционист
Стаж работы с 2009 года
Кандидат медицинских наук, Доцент кафедры инфекционных болезней у детей ПФ РНИМУ им. Н.И. Пирогова
м. Таганская
Педиатр, Инфекционист
Стаж работы с 2013 года
Кандидат медицинских наук, Ассистент кафедры инфекционных болезней у детей ПФ РНИМУ им. Н.И. Пирогова
м. Таганская
Педиатр, Инфекционист, Неонатолог
Стаж работы с 2012 года
Кандидат медицинских наук
м. Таганская
Педиатр
Стаж работы с 2014 года
м. Таганская
Педиатр, Аллерголог-иммунолог, Врач функциональной диагностики
Стаж работы с 2013 года
м. ВДНХ
Педиатр
Стаж работы с 2020 года
м. ВДНХ
Педиатр
Стаж работы с 2008 года
м. ВДНХ
Педиатр, Неонатолог
Стаж работы с 1986 года
м. ВДНХ
Педиатр
Стаж работы с 2020 года
м. ВДНХ
Педиатр, Неонатолог
Стаж работы с 1987 года
м. ВДНХ
Педиатр
Стаж работы с 2021 года
м. Таганская
Примерно у 65% старшеклассников нарушена осанка. В какой момент это становится по-настоящему серьезной проблемой? Как его не упустить и вовремя начать лечение?
О сколиозе и других нарушениях осанки спросили ортопеда-травматолога Виктора Ващило.
Изгибы в позвоночнике: норма и патология
В норме у человека есть физиологические изгибы позвоночника во фронтальной плоскости:
- изгибы, обращенные выпуклостью вперед, – лордозы;
- изгибы, обращенные выпуклостью назад, – кифозы.
У новорожденного здорового ребенка должен быть один изгиб позвоночника – грудной кифоз.
В 2–3 месяца, когда он начинает держать головку, появляется еще один – шейный лордоз.
Когда ребенок начинает сидеть, то есть в 6–7 месяцев, образуется поясничный лордоз.
К 6–7 годам, если смотреть сбоку, у ребенка должен быть S-образный позвоночник: с двумя изгибами назад и вперед.
Но физиологические изгибы позвоночника – кифоз и лордоз – могут усугубляться и становиться патологическими. Такие случаи требуют лечения.
Как часто дети страдают нарушениями осанки?
Дети дошкольного возраста – достаточно редко: 10-15%. В средней школьной группе число детей с нарушениями осанки вырастает до 30%, а в старшей – до 65%.
Примерно в 90% случаев эти нарушения приобретенные. Связаны они с:
- неправильно устроенным рабочим местом;
- слабым мышечным тонусом;
- неправильной нагрузкой;
- проблемами со слухом, зрением, когда ребенок вынужден тянуться к источнику или выгибать шею.
Если нагрузка распределяется несимметрично, это ведет к таким нарушениям осанки, как:
- сутулость (круглая спина) – самое распространенное;
- плоская спина;
- плосковогнутая спина;
- кругловогнутая спина.
Кроме того, сегодня причиной нарушений осанки часто становится чрезмерное использование гаджетов. К сколиозу, однако, это не относится.
Что называют сколиозом?
Важно различать сколиотическую осанку и сколиоз.
Боковое искривление позвоночника называется сколиотической осанкой. Оно обратимо и корригируется за счет, прежде всего, лечебной физкультуры (ЛФК), правильной организации рабочего места и зоны отдыха ребенка.
Сколиоз – это тяжелое прогрессирующее заболевание, которое характеризуется искривлением в 3 плоскостях позвоночника.
Если еще нет торсии – поворота позвонков, речь идет о сколиотической осанке. Когда появляется торсия, это сколиоз.
Если патологию не лечить, она прогрессирует и ведет к очень тяжелым деформациям, которые сокращают продолжительность жизни.
Почему появляется сколиоз?
В 80% случаев сколиоз идиопатический. То есть его причины неизвестны, а потому невозможно и провести полноценную профилактику.
Но мы точно знаем, что важную роль здесь играют нехватка витамина D и генетическая предрасположенность.
Причины остальных 20% случаев сколиоза – перенесенные заболевания: полиомиелит, туберкулез, укорочение конечностей, травмы.
Сколиоз встречается у 2–10% детей.
Появляется патология чаще всего в периоды интенсивного роста:
- 6–7 лет;
- 11–13 лет – у девочек;
- 12–15 лет – у мальчиков.
При этом девочки страдают в 5–6 раз чаще, особенно высокие и худые.
Важно как можно раньше выявить сколиоз и начать лечить. Тогда можно полностью исправить искривление или добиться минимальной его степени, которая не будет влиять на качество жизни в дальнейшем.
Как понять, что у ребенка сколиоз?
Когда он начинает активно расти, родителям нужно провести скрининговый тест.
- Осмотреть ровно стоящего ребенка сзади. На сколиоз укажет асимметрия надплечий, треугольников талии, пространств между руками и туловищем.
- Попросить ребенка наклониться вперед. Если лопатки находятся на разном уровне, у него также может быть сколиоз.
В таком случае необходимо обратиться к врачу-ортопеду. Он осмотрит ребенка, направит на снимки в разных положениях – стоя, лежа. Если сколиоз подтвердится, в зависимости от его степени врач назначит лечение.
Как лечат сколиоз?
Как правило, лечение начинается с гимнастики. Занятия на укрепление мышечного корсета нужны, в частности, для того, чтобы избавиться от болевого синдрома, который часто сопровождает сколиоз.
Каждые 3–4 месяца делаются снимки. Если патология не прогрессирует, лечение ограничивается укрепляющей гимнастикой.
Если же она быстро развивается или у пациента угол деформации больше 20 градусов, изготавливается корсет. Ребенок должен носить его до окончания остеогенеза, то есть процесса формирования костей. Причем носить нужно практически все время: до 18 часов в сутки с перерывами на гимнастику и гигиенические процедуры.

При 4 степени сколиоза, когда угол деформации больше 40 градусов и его уже не скорректировать консервативными методами, прибегают к хирургическому лечению.
На этой стадии патология влияет на сердечную, дыхательную деятельность. Кишечник и желудок опускаются, что может вести к запорам. Из-за недостаточной вентиляции легких часто присоединяются бронхиты, вирусные инфекции. И в целом из-за недостатка кислорода ребенок хуже развивается. Также сколиоз часто сочетается с плоскостопием, проблемами с челюстной системой, зубами.
Поэтому таких пациентов приходится оперировать. Эта тяжелая длительная операция проводится, когда ребенок вырастает – заканчивается остеогенез.
Но пациентов, которые нуждаются в операции, меньше 1%. Если заниматься, вылечить сколиоз реально. Исправляются даже тяжелые деформации.
На снимках сразу видно, насколько пациент добросовестно выполняет рекомендации. Самим детям делать это сложно. Многое зависит от родителей, а также психологов и педагогов.
Бывает ли поздно лечить сколиоз?
Примерно в 16 лет, когда заканчивается остеогенез, образовавшиеся деформации, как правило, остаются на всю жизнь. Повлиять на них очень сложно. Используются динамические корсеты, процедура вытяжения позвоночника, но они обычно не дают желаемого эффекта.
Как предотвратить деформации позвоночника?
Для здоровой осанки необходимо:
- правильное питание: в частности, оно должно быть богато кальцием, витамином D;
- физические нагрузки, которые позволят сформировать сбалансированный мышечный корсет (фехтование и другие виды спорта, где нагрузка идет на одну сторону, не подходят);
- грамотная организация рабочего места и зоны отдыха.
Правила организации рабочего места ребенка:
- равномерное освещение;
- ноги должны быть согнуты под прямым углом; если они свисают, желательно что-то подставлять;
- расстояние между туловищем и рабочим столом должно быть 5 см и больше.
Также важно:
- спать лучше на жесткой кровати с небольшой подушкой;
- желательно, чтобы ребенок не сворачивался калачиком;
- когда ребенок еще маленький, нельзя водить его все время за одну руку или качать на одной руке;
- школьный рюкзак должен быть симметричным;
- обязательно посещать отоларинголога, офтальмолога, чтобы проверять, нет ли у ребенка проблем со слухом, зрением – в этом случае он будет выгибаться, чтобы быть ближе к источнику.