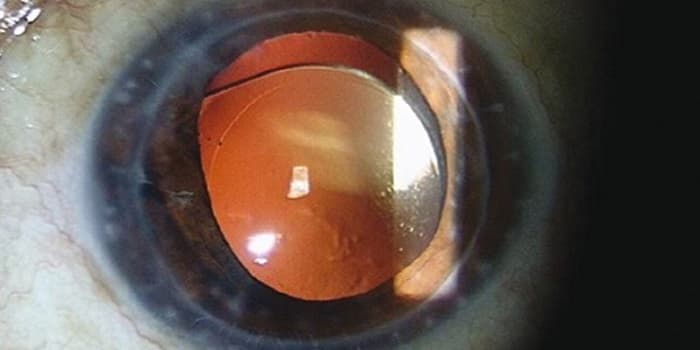
В ходе операции и послеоперационном периоде, который следует за хирургической заменой хрусталика при катаракте, возможен ряд рисков и осложнений, способных стать причиной ухудшения зрения.
Виды осложнений
Разрыв задней хрусталиковой капсулы. Данное осложнение считается одним из наиболее серьезных, так как связано с повреждением стекловидного тела, смещением хрусталика, реже, экспульсивным кровотечением. Если время лечения данного осложнения упущено, возможны следующие последствия: подтянутый кверху зрачок, образование помутнений стекловидного тела, возникновение вторичной глаукомы, смещение интраокулярной линзы кзади, отслойка сетчатки.
Действия по устранению последствий этого осложнения полностью зависят от того, на каком этапе операции возник разрыв и его объема. Основные правила включают:
- Выведение хрусталиковых масс в переднюю камеру посредством введения за ядерные массы вискоэластика, что предотвратит грыжу стекловидного тела;
- Устранение дефекта в капсуле с помощью введения за хрусталиковые массы специального гланда;
- Удаление стекловидного тела витреотомом.
Возникшее осложнение может стать причиной невозможности имплантации интраокулярной линзы, так как остаточные массы хрусталикового вещества могут помешать визуализации глазного дна пациента. Имплантацию ИОЛ можно совместить с витрэктомией.
Заднее выпадение хрусталикового вещества
В процессе разрыва капсулы хрусталика может возникать дислокация фрагментов хрусталика в область стекловидного тела. Данное осложнение встречается довольно редко, но способно стать причиной развития вторичной глаукомы, отслоения сетчатки, хронических увеитов, отека макулы. Для устранения последствий осложнения первым этапом проводят лечение глаукомы и возникшего увеита, затем назначается операция витрэктомии, с целью устранения хрусталикового вещества.
Относительно сроков устранения последствий осложнения специалисты расходятся во мнениях. Одни считают, что удаление остатков хрусталика необходимо провести в течении недели, другие придерживаются точки зрения, согласно которой, сначала необходима нормализация внутриглазного давления и лечение увеита, а витрэктомия для очистки пространства от хрусталиковых масс может быть проведена спустя три недели.
Задняя дислокация интраокулярной линзы
При смещении заднекапсульных ИОЛ в сторону стекловидного тела может свидетельствовать, в первую очередь, о неправильной имплантацией линзы. Подобное осложнение способно стать причиной отслойки сетчатки, витреальной геморрагии, кистовидного отека макулы. Лечением его становится витрэктомия с целью удаления, репозиции или замены ИОЛ.
Супрахориоидальное кровоизлияние
Это грозное, но весьма редкое осложнение может быть обусловлено экспульсивным кровотечением вследствие разрыва цилиарных артерий. Факторами, способствующими его возникновению являются: пожилой возраст пациента, большая величина передне-заднего отрезка, глаукома, сердечно-сосудистые заболевания, хотя его точная причина до сих пор не ясна.
Признаками супрахориоидального кровоизлияния принято считать:
- Динамическое обмельчание передней камеры, повышение ВГД, пролапс радужки.
- Истечение стекловидного тела, появление в области зрачка темного бугорка, исчезновение рефлекса.
- В сложных случаях, через область разреза может вытечь содержимое глазного яблока полностью.
Состояние требует немедленных действий, включая закрытие разреза и выполнение задней склеротомии. Хотя рекомендованная операция может усилить кровотечение, что приведет к потере глаза. В послеоперационном периоде, пациенту назначаются стероиды для купирования воспаления (местно и системно).
Отек роговицы
Обратимое, связанное с хирургическим травмированием эндотелия осложнение. Повышенный риск его возникновения имеют пациенты с эндотелиальной дистрофией. Другими факторами его возникновения можно считать затянутое время операции и послеоперационное повышение ВГД.
Выпадение радужки
Это довольно редкое осложнение может сопровождать хирургию катаракты малых разрезов. Основными признаками выпадения радужки считают неравномерное рубцевание раны, кистевидный отек макулы, астигматизм, врастание эпителия, эндофтальмит.
В данном случае, тактика лечение зависит от сроков операции. Если выпадение выявлено сразу (в течении 2-х дней после вмешательства), то при отсутствии инфекции, проводят репозицию радужки и накладывают швы. Если операцию выполнили давно, выпавшую область радужки иссекают вследствие высокого риска развития инфекции.
Кистовидный отек сетчатки
Данное осложнение связано с разрывом хрусталиковой капсулы и выпадением либо ущемлением стекловидного тела. Оно может проявляться спустя несколько месяцев даже при отсутствии операционных осложнений.
Видео нашего врача по теме
Реабилитационный период
Операция замена хрусталика при катаракте предполагает определенный восстановительный период, когда необходимо соблюдение рекомендуемых правил для быстрейшего восстановления зрения. Эти правила являются общими для всех пациентов прошедших операцию. Однако, лечащий врач оставляет за собой право носить в них некоторые коррективы, если того требует специфика определенного случая.
Общие рекомендации в послеоперационном периоде:
- Исключить прикосновения к прооперированному глазу и давление на него;
- Обязательно применять солнцезащитные очки вне помещения, даже в пасмурную погоду и зимой;
- Соблюдать график визитов к врачу и выполнять все необходимые рекомендации.
Режим. Операция замены хрусталика не требует соблюдения постельного режима. Определенные требования существуют только для сна: не спать на стороне прооперированного глаза и на животе в первые три дня после хирургического вмешательства.
Гигиена. Во время купания и умывания необходимо исключить попадание воды в прооперированный глаз. Если это все же произошло, нужно промыть глаз раствором фурацилина (02%).
Повязка. Носить ее рекомендуется только первые 3 дня после операции по замене хрусталика. Повязка защитит травмированный глаз от пыли и яркого солнечного или искусственного света. Делается она очень легко, для этого обычную аптечную марлю сворачиваю в несколько слоев и прикрепляют ко лбу лейкопластырем.
Капли. Для предотвращения развития инфекции и быстрейшего заживления раневой поверхности, лечащий врач обязательно прописывает несколько препаратов в каплях по следующей схеме: первая неделя — 4 раза в день, вторая – 3 раза, третья – 2 раза. Затем все препараты отменяют.
Спустя некоторое время все ограничения полностью снимают и человек возвращается к привычному образу жизни и работе. Но остаются профилактические визиты к офтальмологу на осмотр с целью контроля динамики выздоровления и восстановления зрения.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 и 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.
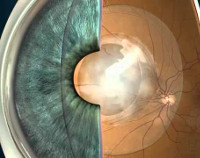
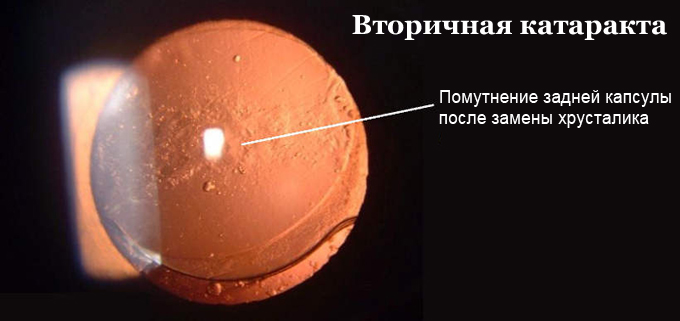
Вторичная катаракта является одним из наиболее часто встречаемых состояний после успешно проведенной операции замены хрусталика глаза. Миллионы людей с нарушениями зрения и слепотой получают возможность вновь четко видеть окружающий мир после удаления катаракты, ведь имплантация искусственного хрусталика, без сомнения, является одним из самых успешных изобретений современной офтальмохирургии. Однако, последствия этого вмешательства все же существуют. И одно из них – вторичная катаракта.
Несмотря на свое название, катарактой описываемые изменения после замены хрусталика называть неправильно. Будучи единожды удаленной, катаракта не может возникнуть у человека вновь. Впервые замена хрусталика была выполнена в 1950 году английским офтальмологом Сэром Гарольдом Ридли. После этого техника операции постоянно совершенствовалась, что позволило уменьшить частоту возникновения вторичной катаракты после замены хрусталика. Однако полностью избавиться от этого осложнения врачи не могут до сих пор.
Вторичная катаракта после замены хрусталика — что это?
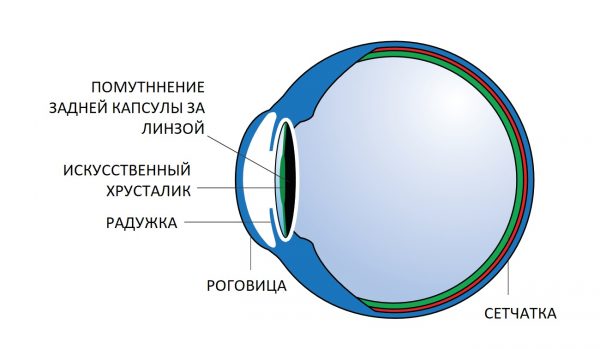
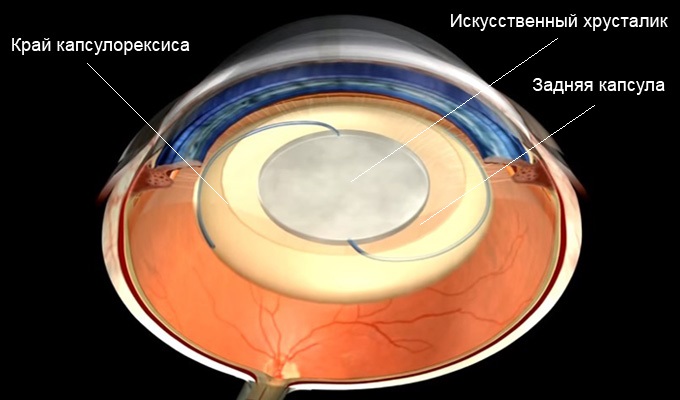
В процессе вмешательства офтальмохирург удаляет помутненный хрусталик, заменяя его искусственным. Анатомия глаза такова, что хрусталик у человека расположен в капсуле – капсульном мешке. В ходе операции хирург иссекает переднюю стенку капсульного мешка, удаляет собственно сам помутневший хрусталик, и внутрь капсулы имплантирует искусственный хрусталик. Задняя стенка капсульного мешка – задняя капсула – остается нетронутой, чтобы обеспечить в первые недели и месяцы после операции стабильное положение искусственного хрусталика в оперированном глазу. Изменения со стороны оставшейся задней капсулы, ее фиброзирование и помутнение через некоторое время после замены хрусталика и получили название «вторичная катаракта».
Вторичная катаракта после замены хрусталика является достаточно частым осложнением катарактальной хирургии. Причины развития вторичной катаракты предопределяют развитие двух форм данного заболевания:
- Фиброз задней капсулы – помутнение капсулы и развитие вторичной катаракты после замены хрусталика вызвано фиброзной метаплазией клеток эпителия хрусталика, что приводит к уплотнению и, впоследствии, к помутнению задней капсулы, и сопровождается значительным снижением остроты зрения после замены хрусталика.
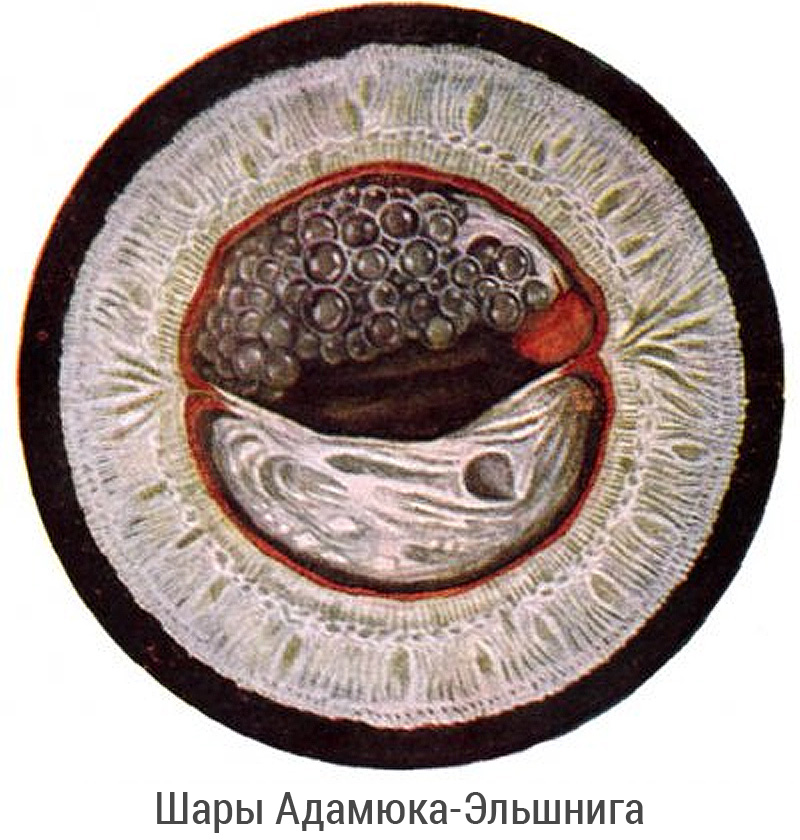
- Жемчужная дистрофия или, собственно, «вторичная катаракта» — наиболее часто встречающийся морфологический вариант. При этом вторичная катаракта после замены хрусталика образуется за счет медленного роста эпителиальных хрусталиковых клеток, которые формируют хрусталиковые волокна, как это происходило бы в норме. Однако эти хрусталиковые волокна анатомически и функционально являются неполноценными и получили название шаров Адамюка-Эльшнига. При миграции из ростковой зоны в центральную оптическую часть клетки-шары Эльшнига формируют плотное помутнение задней капсулы в виде пленки, значительно снижая послеоперационное зрение. Вышеописанные изменения приводят к нарушению прохождения светового луча через заднюю капсулу хрусталика, что и вызывает значительное снижение остроты зрения.
Вторичная катаракта после замены хрусталика развивается у 20%-35% оперированных пациентов в течение 6-18 месяцев после операции катаракты.
Вероятность возникновения вторичной катаракты больше у пациентов молодого возраста. Часто такое осложнение имеет место у оперированных по поводу врожденной катаракты детей. При этом у пожилых пациентов, как правило, встречается фиброз задней капсулы хрусталика, в то время как у молодых чаще обнаруживается собственно вторичная катаракта.
Частота возникновения вторичной катаракты после операции также зависит от модели искусственного хрусталика и используемого при его изготовлении материала. Использование силиконовых интраокулярных линз с округлыми краями кромки оптической части ассоциировано с повышенной частотой вторичной катаракты, нежели применение акриловых искусственных хрусталиков с квадратным краем кромки.
Симптомы вторичной катаракты
Удаление катаракты и имплантация интраокулярной линзы приводят к заметному улучшению зрения. Однако через некоторое время после замены хрусталика – от нескольких месяцев до нескольких лет, регистрируется прогрессивное ухудшение зрения. Поскольку симптоматика схожа с проявлениями первичного заболевания, такое состояние получило название «вторичная катаракта». Основные признаки, появляющиеся после возникновения вторичной катаракты, достаточно характерны, и, как правило, их развитие никогда не происходит незаметно:
- Прогрессивное снижение остроты зрения и нечеткость изображения после заметного послеоперационного улучшения.
- Нарастающее чувство «тумана» или «дымки» в оперированном глазу. У подавляющего количества пациентов вторичная катаракта после замены хрусталика вызывает ощущение «целлофанового пакета».
- Черные или белые точки в поле зрения, вызывающие значительный зрительный дискомфорт.
- Иногда у пациентов после развития вторичной катаракты может появляться постоянное двоение в глазах или искажение изображения.
- Скорректировать возникшее помутнение и снижение зрения очками или контактными линзами, как ранее при первичной катаракте, не представляется возможным.
Появление таких симптомов после перенесенной в прошлом операции по замене хрусталика должно натолкнуть на мысль о наличии вторичной катаракты. Всем пациентам в такой ситуации рекомендуется не затягивать с обращением к врачу, так как симптомы будут только прогрессировать, постепенно увеличивая зрительный дискомфорт и значительно снижая остроту зрения.
Диагностический алгоритм
Перед тем как предложить пациенту дисцизию вторичной катаракты, врач проводит расширенное офтальмологическое обследование, изучает историю болезни на предмет сопутствующих заболеваний и проводит комплексное офтальмологическое обследование и осмотр:
- Оценка остроты зрения.
- Биомикроскопия глаза с помощью щелевой лампы – для определения протяженности и типа помутнения задней капсулы, а также с целью исключения отека и воспалительного процесса в передней части глазного яблока.
- Измерение внутриглазного давления.
- Обследование глазного дна на предмет отслойки сетчатки или проблем в макулярной области, которые могут снизить положительный эффект выполнения дисцизии вторичной катаракты.
- Если подозревается наличие отека макулы, что случается у 30% пациентов, перенесших оперативную коррекцию катаракты, возможно проведение флуоресцентной ангиографии или оптической когерентной томографии.
Такой диагностический алгоритм выполняется для достоверной постановки диагноза заболевания, а также для выявления ряда состояний, при которых лечение вторичной катаракты невозможно. Речь идет об активных воспалительных процессах и отеке макулы.
Лечение вторичной катаракты
Дисцизия вторичной катаракты или капсулотомия представляет собой иссечение измененной задней капсулы хрусталика и является основным методом лечения вторичной катаракты глаза.

Начиная с момента первой имплантации искусственного хрусталика при проведении экстракапсулярной экстракции катаракты, офтальмохирурги столкнулись с необходимость проведения капсулотомии в отдаленном послеоперационном периоде. И до «лазерной эры» удаление вторичной катаракты выполнялось механическим способом. Несмотря на амбулаторный характер проведения манипуляции и минимальную операционную травму, как и любое оперативное вмешательство механическая дисцизия вторичной катаракты могла сопровождаться рядом нежелательных осложнений.
С 2004 года стандартная практика офтальмохирурга современной глазной клиники подразумевает проведение лазерной капсулотомии, которая отличается не только безболезненным и неинвазивным характером оперативного вмешательства, но и минимальным количеством послеоперационных осложнений.
Лазерная дисцизия вторичной катаракты
Сегодня золотым стандартом лечения вторичной катаракты после замены хрусталика считается лазерная дисцизия вторичной катаракты – лазерная капсулотомия. Наиболее распространенный вариант удаления вторичной катаракты основывается на использовании лазера на алюмо-иттриевый гранате с неодимом. Его латинская аббревиатура выглядит как Nd:YAG, а врачи его называют YAG — лазер (ИАГ-лазер).
Механизм действия YAG — лазера – фотодеструкция помутненных тканей задней капсулы хрусталика. У такого лазера отсутствуют температурные реакции и коагуляционные свойства, что позволяет избежать различных осложнений.
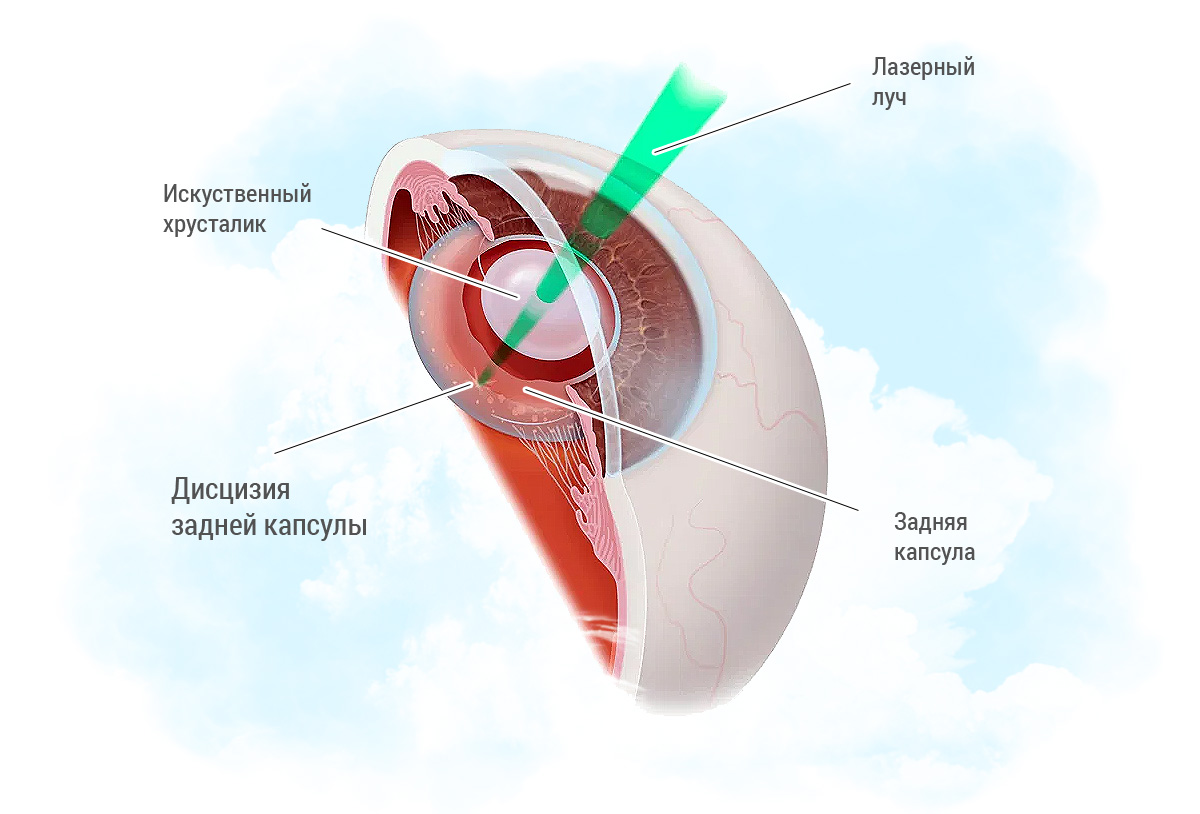
Лазерная дисцизия вторичной катаракты заключается в формировании при помощи YAG-лазера круглого отверстия в задней капсуле хрусталика вдоль зрительной оси пациента. Это позволяет лучу света беспрепятственно попадать на центральную зону сетчатку, и все симптомы ухудшения зрения купируются.
Удаление вторичной катаракты YAG — лазером показано при наличии у пациентов симптомов вторичной катаракты, значительно ухудшающих качество жизни и затрудняющих выполнение повседневных задач. Также лазерная дисцизия вторичной катаракты должна быть проведена и при необходимости постоянного контроля за состоянием сетчатки у оперированных пациентов.
Противопоказания к лазерной капсулотомии:
- помутнение и рубцовое изменение роговицы,
- отек роговицы,
- воспалительные процессы глазного яблока,
- кистозный отек макулярной области,
- различная патология сетчатки и/или макулы, в частности, разрывы сетчатки и витрео-макулярные тракции.
Вторичная катаракта — лечение лазером в Москве
Лазерная дисцизия вторичной катаракты проводится амбулаторно в лазерном кабинете офтальмолога. Госпитализация в стационар для того вмешательства не требуется.
Удаление вторичной катаракты проводится под местной анестезией. За 30-60 минут до операции пациенту закапывают в глаз анестезирующие и расширяющие зрачок капли. Пациент должен удобно расположиться в кресле перед щелевой лампой. Особое внимание следует уделить фиксации головы в правильном положении.
Во время процедуры пациент может слышать «щелчки», возникающие в результате работы YAG-лазера, а также видеть вспышки света. Пугаться этого не нужно. Иногда, для лучшей фиксации века и глазного яблока во время удаления вторичной катаракты врачи используют специальную контактную линзу, подобную гониоскопической. Такая линза имеет увеличительные свойства, что позволяет лучше визуализировать область задней капсулы хрусталика.
YAG-лазером выполняется округлый разрез в области задней капсулы. На этом вмешательство можно считать завершенным. По окончанию операции в глаз закапываются антибактериальные и противовоспалительные капли.
Несмотря на амбулаторный характер операции, лазерная дисцизия вторичной катаракты требует соблюдение определенного послеоперационного режима.
Послеоперационный период
Как и любая офтальмологическая операция YAG-лазерная дисцизия вторичной катаракты может иметь определенные осложнения. Наиболее частое – повышение внутриглазного давления. Контроль его необходим через 30 и 60 минут после удаления вторичной катаракты. Если имеет место допустимый уровень внутриглазного давления, то пациента отпускают домой с рекомендациями по применению местной противовоспалительной и антибактериальной терапии. Максимальный пик повышения внутриглазного давления наблюдается в первые три часа после лазерного лечения вторичной катаракты, нормализация его происходит в течение суток. Пациентам с глаукомой, а также имеющим тенденцию к гипертензии, как правило, дополнительно назначаются гипотензивные капли и повторный осмотр офтальмолога на следующий день после лазерной капсулотомии.
Второе по частоте потенциальное осложнение – развитие переднего увеита. Предупредить его можно местным применением антибактериальных и противовоспалительных средств. Купирование воспалительной реакции необходимо в течение недели после лазерного лечения вторичной катаракты. Поэтому капли после вторичной катаракты назначаются сроком на 5-7 дней. Другие возможные осложнения – отслойка сетчатки, отек макулы, повреждение или смещение искусственного хрусталика, отек роговицы и кровоизлияние в радужку после вторичной катаракты, встречаются крайне редко, и, как правило, являются погрешностями в технике проведения лазерной дисцизии вторичной катаракты.
После вторичной катаракты
При успешном выполнении дисцизии вторичной катаракты вне зависимости от метода капсулотомии максимальная острота зрения возвращается в течение 1-2 дней у 98% пациентов.
Присутствие мушек или плавающих точек перед глазами допустимо в течение нескольких недель после вторичной катаракты. Пугаться не стоит – они возникают из-за нахождения в поле зрения частиц разрушенной задней капсулы. Постепенно такие проявления исчезнут.
Присутствие мушек перед глазами в течение месяца и более или появление вспышек света и пятен перед глазами без внимания оставлять нельзя и необходимо обратиться к своему лечащему врачу. Врачебного контроля также требует постепенное снижение остроты зрения после выраженной положительной динамики.
В большинстве случаев, дисцизия вторичной катаракты протекает без осложнений и имеет хорошие отдаленные результаты. Опасаться такого вмешательства не следует. Абсолютно безболезненное и нетравматичное удаление вторичной катаракты поможет вернуть остроту зрения и значительно улучшить качество жизни.
Стоимость лечения вторичной катаракты
Цена дисцизии вторичной катаракты варьирует в зависимости от метода проведения операции. При механической капсулотомии цена составляет 6-8 тысяч рублей. В то же время стоимость более щадящего по отношению к тканям глаза неинвазивного метода – лазерная дисцизия вторичной катаракты – находится в пределах 8-11 тысяч рублей. К этой цене лечения вторичной катаракты также необходимо добавить стоимость обследования, проводимого перед выполнением капсулотомии, средняя цена которого составляет 2-5 тысяч рублей.
| 20.07 | Лазерные операции при вторичной катаракте | |
| 2007010 | YAG-лазерная дисцизия вторичной катаракты для пациентов клиники | 6200 руб. |
| 2007011 | YAG-лазерная дисцизия вторичной катаракты для пациентов, оперированных в других клиниках | 8200 руб. |
Прайс-лист клиники
Вторичная катаракта после замены хрусталика: почему развивается и что делать?
Операция по удалению катаракты давно уже стала самым распространенным вмешательством не только в офтальмохирургии, но и в медицинской практике в целом. Как любое вмешательство, она имеет типичные осложнения. Самое частое из них — вторичная катаракта после замены хрусталика. Об ее причинах, лечении и профилактике рассказывает сегодня MedAboutMe.
Строение хрусталика и суть операции
В хрусталике выделяют прозрачную хрусталиковую капсулу, которая состоит из двух листков — переднего и заднего. Внутри нее содержится вещество хрусталика, которое образовано эпителиальными клетками. При катаракте наблюдается его помутнение. На периферии органа находится его ростковая зона. Клетки эпителия здесь активно делятся с формированием хрусталиковых волокон. Федеральные клинические рекомендации Минздрава РФ от 2015 г. для людей с возрастной катарактой предлагают только один вариант лечения: замену хрусталика в глазных (офтальмохирургических) клиниках.
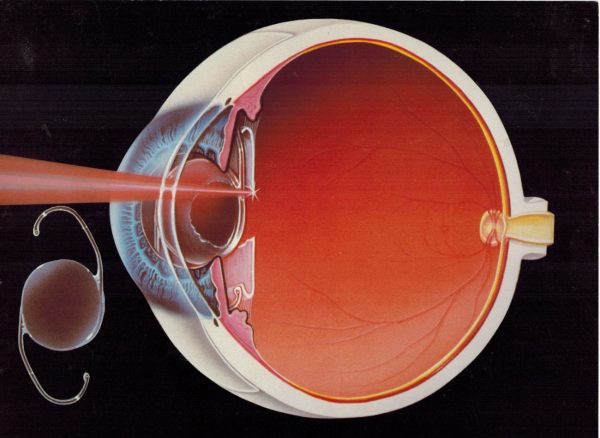
При удалении катаракты используют метод ее экстракапсулярной экстракции с имплантацией искусственной оптической линзы (ИОЛ). При этом удаляют мутное вещество хрусталика через круглое отверстие в передней капсуле хрусталика. Но основная часть прозрачной капсулы остается в полости глаза. Между ее передним и задним листком и устанавливается линза.
Причины вторичной катаракты после замены хрусталика
Помутнение, которое возникает в задней капсуле хрусталика после операции, называют вторичной катарактой. Она в разной степени снижает зрение пациента. Почему формируется вторичная катаракта после замены хрусталика?
- Любое хирургическое вмешательство со вскрытием полости глаза ведет к нарушению гематоофтальмического барьера. Это ведет к появлению во внутриглазной жидкости воспалительных клеток и медиаторов воспаления — цитокинов. Последние представлены интерлейкинами и факторами роста.
- Именно ростовые факторы способствуют активному размножению оставшегося хрусталикового эпителия. Если между ИОЛ и задней капсулой хрусталика имеется пространство, то клетки ростковой зоны мигрируют сюда. Но после операции дифференцировка хрусталикового эпителия не может происходить, как прежде. Это ведет к появлению здесь шаровидных полупрозрачных волокон. Они располагаются на задней капсуле и снижают ее прозрачность – так образуется вторичная катаракта после замены хрусталика.
- Иногда доступ к задней капсуле хрусталика получает эпителий, который в норме расположен под передней хрусталиковой капсулой. Здесь он трансформируется в фибробласты, а они обладают свойством вырабатывать коллаген. Это ведет к фиброзу задней капсулы хрусталика и ее равномерному помутнению. Таким же свойством обладают воспалительные клетки, в избытке имеющиеся после оперативного вмешательства.
Факторы риска
- Известно, что нарушение целостности гематоофтальмического барьера характерно и для ряда заболеваний. Это миопия высокой степени, сахарный диабет, рецидивирующий увеит, пигментная дегенерация сетчатки. Повышение вероятности формирования вторичной катаракты после удаления катаракты у таких больных доказано исследованиями.
- Вероятность формирования вторичной катаракты после замены хрусталика связана с моделью ИОЛ. Есть данные о том, что острый задний край линзы препятствует миграции хрусталикового эпителия к центру задней капсулы. Этот эффект сохраняется первые несколько лет после операции. Материал ИОЛ также влияет на скорость развития вторичной катаракты. Однако в настоящее время этот вопрос еще изучается.
- Влияет на этот процесс и техника операции. Так, покрытие передней поверхности линзы краем передней капсулы по всей окружности способствует надежному соединению линзы с листками капсулы без формирования пространства позади линзы. Это снижает вероятность вторичной катаракты.
Лечение и профилактика вторичной катаракты после замены хрусталика
На сегодняшний день самым распространенным способом лечения является YAG-лазерная дисцизия. Суть ее состоит в формировании отверстия в задней капсуле при помощи офтальмологического лазера. Как правило, после этого вмешательства острота зрения повышается до самых лучших значений, которые отмечались после операции.
Профилактика состоит в снижении травматичности вмешательства. Меньшая травма уменьшает проницаемость гематоофтальмического барьера и снижает риск вторичной катаракты. Важен правильный выбор ИОЛ: в идеале она должна иметь острый задний край.
Альтернативой этому может служить выполнение отверстия в задней капсуле хрусталика во время операции. Ведь именно она служит матрицей для развития эпителиальных клеток хрусталика. Кроме этого, перспективным считается химическое уничтожение остатков эпителиальных клеток хрусталика. В офтальмологии уже имеется опыт применения антиметаболита 5-фторурацила для этой цели. Однако в России эта методика еще не сертифицирована.
Читайте далее
Тревожность и как с ней бороться
Тревогу может испытывать любой человек в связи со стрессом, неприятностями. Но бывает, что, вроде, беспокоиться не о чем, а тревога мучает всё равно.
Опубликовано 22.04.2020 10:07, обновлено 17.12.2020 22:52
Использованные источники
О многообразии изменений в области задней капсулы хрусталика после факоэмульсификации с имплантацией различных видов ИОЛ / Анисимова Н.С., Анисимов С.И., Анисимова С.Ю. // Офтальмохирургия – 2015 – №2
Методы профилактики развития послеоперационного помутнения задней капсулы хрусталика. Обзор литературы / Банцыкина Ю.В., Ерошевская Е.Б., Малов В.М. и др. // Практическая медицина – 2018 – №3
Вторичные катаракты после внутрикапсульной имплантации интраокулярных линз: патоморфология, патогенез и типы / С.Г. Торопыгин, Е.В. Глушкова // Российский офтальмологический журнал – 2017 – №4
Читайте также
Как лечить катаракту
Одной из наиболее распространенных возрастных болезней глаза выступает катаракта – помутнение хрусталика глаза, что может привести к полной утрате зрения.
Катаракта и глаукома
Прожитые годы приносят нам жизненный опыт, житейскую мудрость и, к сожалению, возрастные болезни. В нерадостном списке заболеваний зрелого возраста есть два недуга, лишающие человека видеть мир во всей его красочности. Это катаракта и глаукома. Чаще всего они диагностируются у людей обоего пола старше 50 лет, хотя не исключены в любом возрасте, включая новорожденных.
Вторичная катаракта: причины возникновения, симптомы и методы лечения
Катаракта удалена, но спустя время зрение опять ухудшилось? Мир потерял четкость и яркость, вновь выглядит мутным, как сквозь запотевшее стекло? Вы снова натыкаетесь на предметы в сумерках и не можете читать даже в очках? А может появились ореолы вокруг источников света? Скорее всего, это симптомы вторичной катаракты . Расскажем, что это такое и как ее лечить.
Что такое вторичная катаракта
Первичная катаракта — это помутнение хрусталика. После того как во время операции родной, но уже не функциональный хрусталик разжижается и удаляется, в глазу от него остается пустая капсула, похожая на пакетик, который по обе стороны, как гамачок, закреплен связками. Капсула совершенно прозрачная. После аспирации хрусталиковых масс ее очищают и полируют. Именно в ней затем размещается искусственная линза.
Искусственный хрусталик не мутнеет, и в том виде, в каком катаракта была, она не «вернется». Но в некоторых случаях в оставшемся капсульном мешке начинается процесс регенерации хрусталиковых тканей. Конечно, новый полноценный хрусталик не вырастет! Какие-то клеточки, оставшиеся после операции, со временем разрастаются и покрывают мутной пленкой заднюю стенку капсулы. Если процесс не затрагивает оптическую зону, возникает где-нибудь на периферии, то человек не испытывает никакого дискомфорта. Иногда же пленка перекрывает всю заднюю стенку и препятствует попаданию световых лучей внутрь глаза. Это явление и называют вторичной катарактой. Зрение становится хуже: снижается резкость и цветовосприятие.

Вторичная катаракта может появиться в результате регенерации тканей хрусталика. Но это не у всех и не всегда.
Вторичная катаракта возникает после операции не у всех и не всегда. Может появиться через год, через два, может через десять лет. К сожалению, бывает, что появляется и раньше — уже через полгода после хирургического вмешательства.
Причины возникновения вторичной катаракты
Почему появляется вторичная катаракта, однозначного ответа пока нет, но можно говорить о факторах, которые способствуют ее развитию:
- Возраст пациента. Чем моложе организм, тем легче и быстрее он отвечает регенерацией на повреждение.
- Материал искусственной линзы. Вторичная катаракта чаще наблюдается при имплантации гидрофильных акриловых линз, с более дорогими гидрофобными (с водоотталкивающим покрытием) — значительно реже.
- Конструкция ИОЛ. Важно, насколько плотно примыкают края линзы к капсульной сумке. Если они заостренные (прямоугольные), то препятствуют прорастанию эпителиальных клеток в оптическую зону.
- Сопутствующие системные заболевания, например, сахарный диабет.
- Некачественно произведенное удаление хрусталика: частички хрусталика были убраны не до конца.
Как лечить вторичную катаракту
Лекарственные препараты не способны устранить образовавшуюся в капсульной сумке пленку или хотя бы затормозить ее разрастание. Поэтому никаких консервативных методов лечения вторичной катаракты после замены хрусталика не существует.
«На сегодняшний день врачи могут предложить пациенту два варианта терапевтического вмешательства. Первый — подобен удалению первичной катаракты: через проколы в роговице производится промывание задней капсульной стенки. Операция малотравматичная, проводится под местной, капельной анестезией. Но такой метод практикуют редко, потому что проще и безопаснее вторичную катаракту лечить лазером».
Основатель сети офтальмологических клиник «Омикрон» Александр Падар.
Что такое лазерная дисцизия вторичной катаракты (ЛДВК)
Самый простой и эффективный метод восстановить зрение после вторичной катаракты — лазерная дисцизия.
Лазерная дисцизия — самый распространенный метод восстановления зрения при вторичной катаракте, простой и эффективный.
Особый лазер
Для процедуры требуется специальная установка с лазером. Он отличается от лазеров для коррекции зрения и коагуляции сетчатки мощностью и другими характеристиками. Лазер не имеет температурных реакций и коагуляционных свойств (не образует спаек). Но точно так же фокусируется на заданную глубину и воздействует строго локально, в нашем случае — только на эпителиальную пленку.
Как проходит операция
Несколько выстрелов лазером — пленка в оптической зоне разрушается, образуется своего рода окошко, через которое лучи света опять беспрепятственно попадают в глаз. Вся процедура занимает несколько минут.
Это бесконтактный метод. Во время процедуры пациент, как правило, не испытывает никаких особых ощущений. Только вспышки яркого света, от которых могут немного слезиться глаза. Нет ни ран, ни ожогов, а потому риски возникновения воспалительной реакции сведены к минимуму.
Эффект
Эффект от операции мгновенный. Зрение возвращается сразу. Через полчаса после процедуры врач еще раз осматривает глаза пациента, измеряет остроту зрения и отпускает домой.
Понадобится где-то часа два, чтобы глаза полностью пришли в норму после яркого света, а также после анестезирующих и расширяющих зрачок капель. Все. Можно жить обычной жизнью и наслаждаться красотой окружающего мира.
Реабилитация
Реабилитационный период отсутствует, как и послеоперационные ограничения. Несколько дней человек может наблюдать «мушки» перед глазами. Это остатки разрушенной пленки. Постепенно они распадутся и исчезнут.
В течение 3–5 дней рекомендуется закапывать противовоспалительные капли. Какие именно — на усмотрение лечащего врача. Пациентам с глаукомой, как правило, дополнительно назначаются гипотензивные капли и повторный осмотр офтальмолога на следующий день.
Есть ли противопоказания у лазерной дисцизии?
Поскольку вмешательство при лазерной дисцизии абсолютно не травматичное, ограничений как таковых у этого метода нет. Возрастных в том числе.
Операция может быть отложена, если общее самочувствие пациента не позволяет проходить процедуру, или имеют место острые воспалительные процессы в глазу. После того как они будут купированы и при удовлетворительном состоянии здоровья, можно будет провести лазерную дисцизию задней капсулы хрусталика.
Как назначается лазерная дисцизия
Врач назначает дисцизию вторичной катаракты на основании жалоб пациента и объективных данных, полученных во время осмотра. Анализы сдавать не нужно.
Иногда врач может посоветовать провести чистку вторичной катаракты во время очередного офтальмологического обследования после замены хрусталика на искусственную линзу, когда сам пациент еще не обращает внимание на снижение зрения. Поэтому не пренебрегайте ежегодными профилактическими визитами к окулисту.
Здоровья вашим глазам!

14.01.2021
Содержание статьи:
-
Вторичная катаракта после замены хрусталика – что это?
-
Удаление вторичной катаракты
-
Послеоперационный период
У трех пациентов из десяти в течение первых 6-18-ти месяцев после экстракции катаракты происходит снижение зрения. Этот процесс медленный, прогрессирующий, не сопровождающийся болевыми ощущениями. При обращении к врачу диагностируется вторичная катаракта.
Вторичная катаракта после замены хрусталика – что это?
Хрусталик состоит из упорядоченной массы хрусталиковых волокон, которые продолжают свой рост в течение всей жизни человека. В ходе хирургического вмешательства по катаракте офтальмологи убирают все помутневшие массы внутри органа и имплантируют в заднюю капсулу интраокулярную линзу.
Эпителиальные клетки задней сумки хрусталика продолжают свой рост и формируют неполноценные хрусталиковые волокна в виде шаров.
В ряде случаев, в основном, у пожилых пациентов, эти клетки подвергаются дистрофическим изменениям и вызывают уплотнение – фиброз – задней капсулы хрусталика. Фиброзирование также ведет к повторному появлению симптомов катаракты.
Пациент предъявляет жалобы на прогрессирующее ухудшение зрения, не корректирующееся очками. Затруднена детализация изображения, снижена цветопередача.
Причины катаракты, возникшей повторно – естественный, физиологический рост клеток задней капсулы хрусталика или их инволюция. Вторичная катаракта – не осложнение, а ожидаемый ход событий после хирургического вмешательства у 30% пациентов. Исключение составляют лишь случаи интракапсулярной экстракции, когда помутневший орган извлекают целиком вместе с капсульным мешком.
Удаление вторичной катаракты
Для уточнения диагноза и исключения иных причин ухудшения зрительных функций офтальмолог производит тщательное обследование, требующее расширения зрачка.
В обязательном порядке определяют:
-
остроту зрения и рефракцию;
-
уровень внутриглазного давления;
-
состояние передних оптических сред и положение интраокулярной линзы;
-
возможные изменения на глазном дне.
В сомнительных случаях, когда наблюдается значительное снижение зрения, а капсула хрусталика относительно прозрачная, могут понадобиться дополнительные обследования – периметрия, ретинография, оптическая когерентная томография (ОКТ) сетчатки и т.д.

Объем диагностических мероприятий перед удалением катаракты вторичной для каждого пациента индивидуален и определяется лечащим врачом.
При определении вторичной катаракты как основной причины жалоб показано ее удаление – дисцизия — в плановом порядке.
Противопоказания к удалению катаракты вторичной:
-
острые воспалительные процессы в глазном яблоке, в том числе период обострения хронических. После купирования воспаления возможно проведение YAG-лазерной дисцизии;
-
высокие цифры внутриглазного давления. Фотодеструктивную операцию выполняют после компенсации ВГД;
-
смещение (дислокация) интраокулярной линзы. Вопрос решают индивидуально после консультации микро- и лазерного хирургов;
-
помутнение передних светопреломляющих сред (рубцы, дистрофические процессы или отек в роговице и т.п.);
-
наличие новообразованных сосудов в зоне операции;
-
психофизические особенности пациента, которые помешают правильному положению и неподвижности при выполнении вмешательства.
Удаление вторичной катаракты лазером
Механическое (ручное) вторичное удаление катаракты практически не применяется, исключения составляют чрезвычайно толстые «пленки» — свыше 1.2 мм. С 1970-х годов в офтальмологических клиниках для лечения вторичной катаракты используют иттрий-алюминиево-гранатовый лазер (Nd:YAG).
Удаление катаракты вторичной лазером происходит амбулаторно и не требует сбора анализов. Процедура безболезненная, занимает несколько минут.
В день операции, после тонометрии, пациенту закапывают капли, расширяющие зрачок и дают таблетку диакарба для профилактики подъема внутриглазного давления. Полный мидриаз достигается через 40-60 минут. После этого закапывают средства местной анестезии.
Удаление вторичной катаракты лазером выполняют в положении сидя, важное условие – неподвижное положение головы и глазного яблока (подбородок не сдвигать, лоб прижать к головному упору, смотреть прямо перед собой).
Во время операции к «замороженной» поверхности глаза приставляется офтальмологическая линза, ощущаются яркие вспышки света, слышны негромкие щелчки работы лазерной установки. Вмешательство может сопровождаться чувством легкого покалывания. Длительность процедуры – 5-10 минут.
Зрение восстанавливается в тот же день по мере сужения зрачка – за 4-8 часов. В редких случаях процесс может затянуться до недели. Контрольные осмотры проводят на следующий день после удаления вторичной катаракты лазером и через 2 недели.

Послеоперационный период
В течение 2-х недель после удаления вторичной катаракты лазером назначают противовоспалительные капли. На протяжении этого времени запрещена физическая нагрузка, связанная с наклонами туловища, подъем тяжестей.
Под запрет попадают посещения бань и саун, разрешены обычные водные процедуры и теплый душ. Также важно избегать переохлаждения.

Первые пять дней рекомендовано:
-
избегать приема острой, соленой и жирной пищи;
-
не употреблять более 1.5 литров жидкости в день;
-
исключить алкоголь;
-
не спать на стороне вмешательства
-
сократить зрительные нагрузки, делать длительные перерывы в работе каждый час (не менее 40 минут).
Точное соблюдение рекомендаций врача позволяет избежать осложнений и восстановить зрительные функции в кратчайшие сроки.
Самые частые жалобы после удаления вторичной катаракты – плавающие «мушки» в поле зрения. Это связано с остатками капсулы хрусталика, плавающими в стекловидном теле внутри глаза. Они отбрасывают тень на сетчатку и хорошо видны на светлом однотонном фоне (чистый лист бумаги, голубое небо и т.п.). Подобные помутнения не требуют специального лечения и рассасываются в течение 2-3 месяцев.
С этой статьей читают:
Возрастная катаракта
Хрусталик представляет собой оптически прозрачную структуру, расположенную позади радужки, перед стекловидным телом и сетчаткой. Форма, прозрачность и показатель преломления естественной линзы позволяют ей фокусировать свет на сетчатке.
Подробнее >>
Осложненная катаракта — что это такое?
В медицине общепринято разделять катаракты на две главные подгруппы: врожденные и приобретенные. Ограниченное по площади помутнение отмечается при врожденном заболевании, в дальнейшем оно не развивается…
Подробнее >>
Лазерная дисцизия вторичной катаракты, образовавшейся после операции
Капсула хрусталика представляет собой невероятно тонкий эластичный мешок, в который в рамках операции для терапии катаракты будет вставлен искусственный хрусталик (интраокулярная линза или ИОЛ).
Подробнее >>
Катаракта является опасной патологией, а ее лечение — достаточно сложным. Несмотря на развитие медицинских технологий, невозможно с уверенностью гарантировать, что операция пройдет успешно. Бывает и так, что после замены помутневшего хрусталика зрение не удается восстановить. Поможет ли лазерная коррекция при вторичной катаракте?
В этой статье
- Факоэмульсификация — популярный метод лечения
- Почему возникает вторичная катаракта?
- Замена хрусталика при вторичной катаракте
- Возможен ли риск осложнений?
По данным ВОЗ более 30% случаев полной утраты зрения связаны именно с неоперированной катарактой. Такая статистика позволяет ученым вынести данное заболевание на первое место среди наиболее опасных офтальмологических болезней.
Лечение патологии осложняется тем, что врачи могут применять лишь консервативные методы. К сожалению, несмотря на прогресс в сфере современной медицины и офтальмологии, ученым пока не удалось разработать препараты, позволяющие сделать из помутневшего хрусталика прозрачный. Следовательно, в качестве помощи людям с диагнозом «катаракта» могут пригодиться лишь специальные капли для глаз. Однако их использование позволяет только замедлить развитие заболевание, но не вылечить его.
Факоэмульсификация — популярный метод лечения
Широко распространенным способом лечения данной патологии является замена хрусталика методом факоэмульсификации. Что же это такое? Это современный способ, с помощью которого проводится замена помутневшего хрусталика на искусственный, который также называется офтальмологами интраокулярной линзой. При факоэмульсификации врачом делается надрез не более 3 мм, через который и осуществляется замена хрусталика. Такое лечение не требует наложения швов, как привычные хирургические методы. Далее с помощью специального зонда офтальмохирурги проводят расщепление и отсос помутневшего хрусталика. Также может быть выбран метод дробления, осуществляемый струей жидкости.
После факоэмульсификации вторичной катаракты в сделанный ранее разрез вводится искусственный хрусталик, который в дальнейшем должен будет обеспечивать четкость зрения. Однако, несмотря на доказанную эффективность данной процедуры, ее результат не всегда является таким, какой бы пожелал сам пациент. Конечно, в большинстве случаев зрительные функции удается скорректировать практически сразу же. В ближайшее время многие пациенты отмечают значительное улучшение зрения. Но бывает и так, что даже после факоэмульсификации пациент не может похвастать четкой видимостью.
Почему возникает вторичная катаракта?
Нередко бывает так, что по прошествии полугода, а иногда и нескольких лет после удаления хрусталика возникает вторичная катаракта. Как объясняют врачи-офтальмологи, данное явление связано с разрастанием эпителиальной ткани на поверхности задней капсулы хрусталика. Прозрачность ее существенно снижается, из-за чего вновь может возникать помутнение зрения. Параллельно с этим повторно начинают проявляться симптомы, характерные для катаракты. Это может быть снижение зрительных функций, размытое видение окружающих предметов, образование пелены перед глазами. Все эти симптомы указывают на то, что катаракта «вернулась» снова.
Некоторые пациенты винят во всем офтальмохирурга, проводившего операцию, однако, на самом деле, профессионализм врача здесь, как правило, не при чем, так как вторичная катаракта является результатом индивидуальных клеточных реакций нашего организма, которые происходят в капсульном мешке. В таких ситуациях врач-офтальмолог может порекомендовать проведение повторной операции. На этот раз она будет проведена при помощи лазера.
Замена хрусталика при вторичной катаракте
В том случае, если врач-офтальмолог подтвердит, что у пациента вторичная катаракта, возникшая после замены хрусталика, то необходимо будет провести операцию лазером. Называется она YAG-лазерной дисцизией и считается на сегодняшний день наиболее высокотехнологичным, эффективным и безопасным для пациента способом избавления от вторичной катаракты после замены хрусталика. Лечение лазером позволяет вылечить патологию без хирургического вмешательства. Во время процедуры офтальмохирург при помощи лазера рассекает помутневшую со временем заднюю капсулу, что способствует восстановлению яркого и контрастного зрения.
Если пациенту поставлен диагноз «вторичная катаракта после замены хрусталика», то для проведения операции общий наркоз не потребуется. Лечение осуществляется под местной анестезией. Перед началом дисцизии в глаза пациента закапываются специальные капли, необходимые для того, чтобы расширить зрачок. Это нужно для того, чтобы врач смог лучше разглядеть заднюю капсулу.
После проведения операции пациенту будут назначены глазные капли, позволяющие предотвратить повышение внутриглазного давления. Лазерная дисцизия при вторичной катаракте считается наиболее безболезненным методом, так как во время ее проведения пациент не ощущает никакого дискомфорта.
Возможен ли риск осложнений?
Как правило, вторичная катаракта после замены хрусталика, лечение лазером которой было проведено, позволяет забыть о себе навсегда. Однако риски после операции исключать все же не стоит. Нередко пациенты могут жаловаться на воспаление или отек роговицы, отслоение сетчатки или смещение интраокулярной линзы. При возникновении дискомфорта необходимо как можно скорее обратиться к врачу-офтальмологу.
Кроме того, важно четко соблюдать рекомендации, данные лечащим врачом, закапывать глаза и своевременно принимать лекарственные препараты. Согласно наблюдениям врачей-офтальмологов, наименьший риск после операции возможен в том случае, когда лазерная коррекция зрения была проведена с помощью имплантации акриловой линзы, имеющей квадратные края.
Вторичная катаракта – причины, симптомы и лечение
Вторичная катаракта или помутнение (фиброз) задней капсулы хрусталика (ЗКХ) — это осложнение, которое может возникнуть через некоторое время после операции по удалению катаракты.
Вторичная катаракта может привести к тому, что зрение снова затуманится и может показаться, что ваша катаракта вернулась, но это не так.
Фиброз задней капсулы можно легко вылечить с помощью быстрой, безболезненной амбулаторной процедуры – YAG-лазерной дисцизии вторичной катаракты, обычно после этого дальнейших проблем не возникает.
Рис.1 Схематичное расположение вторичной катаракты (фиброза задней капсулы хрусталика)
Причины
Катаракта — это помутнение хрусталика в вашем глазу, которое обычно возникает как часть процесса старения (после 60 лет), хотя существуют и другие причины, по которым катаракта может развиться в более раннем возрасте, например, лекарства, которые вы принимали (стероидные гормоны), другие заболевания или травмы глаза, общие состояния организма (например, диабет).
Во время операции по удалению катаракты естественный хрусталик вашего глаза, который помутнел, заменяется прозрачным искусственным хрусталиком (интраокулярной линзой, сокращенно – ИОЛ). Эта линза помещается внутри капсулы хрусталика, мембраны, которая первоначально покрывала ваш естественный хрусталик. Капсула прозрачна и должна оставаться прозрачной после операции по удалению катаракты для обеспечения хорошего зрения, но это бывает не всегда.
Помутнение капсулы хрусталика возникает из-за того, что клетки, оставшиеся после первой операции по удалению катаракты, разрастаются в пространстве между ИОЛ и задней поверхностью капсулы, в результате чего оболочка утолщается и становится мутной. Это приводит к затруднению прохождения и фокусировки света на сетчатке. В результате ваше зрение может стать затуманенным, появляются блики от источников света (всё это похоже на симптомы возрастной катаракты).
Почему фиброз у одних людей возникает, а у других нет?
Хотя вторичная катаракта довольно распространена, есть несколько причин, по которым у вас может быть большая вероятность развития заболевания.
Например, если у вас есть сопутствующие диагнозы, такие как: диабет глаза, глаукома, пигментный ретинит или высокая близорукость, у вас больше шансов на развитие фиброза.
Чем моложе пациент на момент удаления катаракты, тем больше вероятность того, что произойдет помутнение капсулы.
Заболевание чаще встречается у людей, у которых были осложнения во время или после операции по замене хрусталика.
Тем не менее, нет ничего необычного в развитии вторичной катаракты, даже если у вас нет этих факторов риска.
Рис.2 Процесс лазерного лечения вторичной катаракты
Как проходит лазерное лечение
Фиброз лечится с помощью быстрого и безболезненного лазерного рассечения с очень низким риском осложнений. Процедура называется «дисцизия» проводится в амбулаторных условиях. Если у вас вторичная катаракта на обоих глазах, то можно пройти лечение в один день.
Операцию проводит только сертифицированный врач – лазерный хирург-офтальмолог.
Перед процедурой применяются глазные капли для расширения зрачка, что временно может сделать ваше зрение более размытым.
Иногда (но не всегда) офтальмолог может использовать специальную линзу, которая ставится на глаз, чтобы помочь сохранить ваш его в правильном положении и помочь с фокусировкой лазера. Если это будет необходимо, то вам также закапают анестезирующие капли, чтобы вы не чувствовали дискомфорта.
Как только ваш зрачок расширится, вас попросят сесть и зафиксировать голову в лазерном аппарате: это тот же прибор (щелевая лампа), на котором врач вас уже осматривал, но со специальной насадкой. Во время лазерного лечения также может присутствовать медсестра.
Офтальмолог фокусирует лазер точно на задней части капсулы хрусталика, чтобы вырезать небольшую область в форме круга или креста, позволяющую свету проходить беспрепятственно внутрь глаза. При этом часть капсулы остается, чтобы удерживать искусственный хрусталик на месте, удаляется только центральная часть.
Лазер использует невидимую длину волны света, но вы можете заметить красный свет, который помогает офтальмологу сфокусировать лазерный луч. Каждый лазерный импульс проходит за долю секунды, и вы не почувствуете никакой боли или дискомфорта. Во время работы лазера вы можете заметить несколько мигающих точек или услышать слабые щелчки, исходящие от аппарата, это нормально. Процедура не занимает много времени и длится около 5-10 минут.
Рис.3 Схема работы лазера при процедуре дисцизии
Каковы риски лазерного лечения?
Рассечение мутной капсулы хрусталика проводится с использованием лазера с очень низкой энергией, называемого “Nd:YAG-лазер” или просто “YAG” (ИАГ). Применяется особый вид света, который может аккуратно разрезать капсулу хрусталика без какого-либо риска повреждения окружающих тканей.
Несмотря на это, есть некоторая вероятность развития осложнений:
Если во время лечения для стабилизации глаза и фокусировки использовалась контактная линза, после её установки глаз может немного побаливать, но этот дискомфорт быстро проходит.
У некоторых пациентов процедура может вызвать временно повышение внутриглазного давления (ВГД). Это может быть проблемой, если у вас уже есть глаукома, когда глазное давление уже может быть выше нормы.
Поэтому контроль ВГД осуществляется до и после лазерного воздействия. Если давление повысилось, вам закапают дополнительные глазные капли или выдадут таблетку, чтобы снизить его.
В редких случаях лазер может вызвать отслойку сетчатки или её отёк, которые могут произойти через несколько дней или недель после лечения, поэтому важно приходить на послеоперационные осмотры и сообщать лечащему врачу обо всех изменениях в зрении.
Важно подчеркнуть, что эти риски YAG-лазерной дисцизии являются редкими осложнениями и большинство людей получают отличное и постоянное улучшение своего зрения после процедуры, не испытывая никаких проблем.
Рис.4 Глаз пациента до операции (слева) и после YAG-лазерной дисцизии (справа) — «окошко» в задней капсуле
Реабилитация после операции
Чтобы снизить риск воспалительных процессов и отёка центра сетчатки после процедуры назначаются нестероидные противовоспалительные средства – НПВС в виде капель (Неванак, Броксинак и др.).
Может потребоваться несколько дней, чтобы ваше зрение снова стало ясным, и вы можете заметить “плавающие мушки и паутинки” после лазерного воздействия. Плавающие частицы — это безвредные скопления клеток и частичек капсулы, которые перемещаются внутри стекловидного тела (прозрачного желеобразного вещества, заполняющего внутреннюю часть глаза). Вы можете видеть плавающие объекты в виде точек, кругов, линий, облаков или паутины.
Со временем они осядут и станут менее заметными без всякого лечения.
Поскольку лазерная дисцизия вторичной катаракты не требует каких-либо разрезов или швов, вы можете сразу же вернуться к своей повседневной деятельности. Но сразу после процедуры ваши зрачки все равно будут расширены, так что ваше зрение может быть затуманенным в течение нескольких часов после этого. Вам нужно будет воздержаться от вождения автомобиля до тех пор, пока эта размытость не исчезнет.
Ваше зрение должно вернуться к тому, каким оно было после первоначальной операции по удалению катаракты, при условии, что в вашем глазу за это время не возникло никаких других проблем. Вам по-прежнему придется пользоваться очками, если вы их использовали до развития помутнения капсулы.
Может ли вторичная катаракта вернуться?
Как правило, чтобы решить проблему достаточно одной процедуры. Очень редко определенные клетки могут остаться и размножиться на задней поверхности хрусталика, или отверстие в капсуле, сделанное в результате первой лазерной операции, может сократиться, что приведет к возвращению симптомов. Если это все-таки произойдет, при необходимости можно безопасно пройти повторное лазерное лечение.
Стоимость лечения
| Консультация лазерного хирурга-офтальмолога (с диагностикой) | 5 000 рублей |
| YAG-лазерная дисцизия вторичной катаракты (1 категория сложности) | 25 000 рублей |
| YAG-лазерная дисцизия вторичной катаракты (2 категория сложности) | 30 000 рублей |
- Что такое вторичная катаракта
- Причины вторичной катаракты, видео
- Дисцизия (лечение) вторичной катаракты
- Стоимость лечения вторичной катаракты
- Показания и противопоказания
- Отзывы наших клиентов
Вторичная катаракта возникает после замены хрусталика, это риск с примерно 35%-ной вероятностью. Задняя капсула искусственного хрусталика при этом начинает мутнеть, капсула уплотняется и ее способность пропускать свет ухудшается.
Лучшим методом устранения вторичной катаракты является безболезненная лазерная операция дисцизия. Уже через два дня после ее проведения зрение может восстанавиться на 100%.
Факторы, которые увеличивают риск образования вторичной катаракты — это молодой возраст пациента, наличие сахарного диабета и других метаболических нарушений, употребление алкоголя и курение, травмы глаз, воспаления различного характера, глаукома.
Таким образом профилактика вторичной катаракты строится на заботе об общем состоянии организма: здоровый образ жизни, лечение или компенсация хронических заболеваний.
Симптомами вторичной катаракты является ухудшение зрения, расфокусировка, помутнение, размытость, блики, засветы и другие дефекты. При наличии таких ощущений следует обратиться к врачу. Офтальмолог проанализирует жалобы пациента и историю предыдущей замены хрусталика. Проведет визометрию и с ее помощью оценит остроту зрения. Биомикроскопия позволит проанализировать степень утолщения задней части хрусталика. Также будет произведена офтальмоскопия глазного дна, замер внутриглазного давления и другие необходимые обследования. Офтальмологи клиники доктора Шиловой тщательно изучат Вашу ситуацию, поставят точный диагноз и предложат оптимальный способ лечения.
В отличии от вторичной катаракты, при первичной катаракте мутнеет сам хрусталик. Природа этих заболеваний различна, а лечение проводится эффективно с помощью современных лазерных технологий.
Видео о вторичной катаракте и причинах ее появления
Вторичная катаракта возникает из-за особенностей индивидуальной реакции организма — излишней клеточной регенерации. В ответ на замену хрусталика начинаются дистрофические изменения в тканях. Питание клеток ухудшается и эпителий начинает уплотняться, волокна теряют прозрачность — так стенка задней капсулы, удерживающей хрусталик в верном положении, темнеет и снижает зрение.
Иногда организм отвечает на операцию синтезированием слишком большого количества иммунных клеток, запускающих образование коллагена, который способствует фиксации хрусталика в неправильном положении.
Возникновение вторичной катаракты можно предсказать еще при внедрении искусственного хрусталика — офтальмохирург заметит фиброзные очаги и укажет пациенту на необходимость дополнительного лечения. Своевременная дисцизия предотвратит смещение импланта и позволит избежать более серьезного и рискованного лечения катаракты — капсулотомии. При капсулотомии задняя капсула рассекается и лишний эпителий удаляется хирургическим путем. Операция более травматична и период восстановления длится дольше и сложнее.
Вторичная катаракта может развиваться из-за неверно подобранной формы и материала линзы. Поэтому такую важную манипуляцию следует доверять лишь профессионалам с многолетним опытом работы в микрохирургии глаз и на базе современной оборудованной клиники.
Как происходит дисцизия вторичной катаракты
Дисцизия назначается при патологических изменениях в задней части капсулы. После обследования пациента и назначения дисцизии, выбирается удобное для пациента время операции. Манипуляция производится амбулаторно в условиях клиники, под капельной анестезией, которую закапывают пациенту за 30–60 минут до начала.
Сама дисцизия занимает 5–20 минут. Пациент принимает удобное положение лежа, веки фиксируются с помощью специальной гониоскопической линзы. YAG-лазер подает импульсы, безболезненно формируя отверстия в задней капсуле. Пациент при этом может увидеть небольшие вспышки и услышать треск аппарата.
В конце манипуляции в глаз закапывают капли от воспаления, пациент остается в клинике на час для контроля состояния и отслеживания внутриглазного давления. Далее пациент может идти домой и выполнять рекомендации специалиста в реабилитационный период, на прием необходимо явиться через несколько дней. Курс противовоспалительных капель продолжается до двух недель.
Общими рекомендациями является соблюдение гигиены: нельзя допускать занесения инфекции, поэтому прикасаться к лицу лишний раз не стоит. В первые дни нельзя мочить глаза и делать макияж, рекомендуется ограничить чтение и просмотр телевизора, использование компьютера и гаджетов. При их использовании нужно закапывать специальные увлажняющие капли. Не следует поднимать тяжести весом более трех килограмм и рекомендуется с осторожностью отнестись к любым спортивным нагрузкам. В первую неделю запрещено использовать глазные мази, употреблять алкогольные напитки, водить автомобиль.
Возможные осложнения после дисцизии, как правило, сводятся к временному дискомфорту:
• микрочастицы при попадании в поле зрения могут создать эффект «мушек»,
• повышение внутриглазного давления, которое нормализуется в течение нескольких часов.
Такие проявления следует контролировать и при длительном их сохранении необходимо обратиться к лечащему врачу-офтальмологу. Существует минимальный риск возникновения отека сетчатки после лазерной дисцизии, поэтому следует серьезно отнестись к выполнению послеоперационных рекомендаций.
«Клиника доктора Шиловой» предлагает записаться на офтальмологическое обследование для лечения вторичной катаракты. Клиника оснащена самым современным и эффективным диагностическим и операционным оборудованием с европейскими технологиями, а лечение проводят самые опытные врачи и хирурги.
Стоимость лечения вторичной катаракты
Выгодная цена лечения вторичной катаракты (лазерной дисцизии) в клинике доктора Шиловой включает в себя первичную консультацию, медицинское обследование перед дисцизией, саму хирургическую манипуляцию, подробные инструкции для реабилитационного периода и контроль восстановления.
Профессор Татьяна Шилова
Дисцизию проводит доктор медицинских наук, главный врач клиники, профессор Шилова Татьяна Юрьевна — специалист из числа ведущих офтальмологических хирургов в России.
| Лазерное рассечение задней/передней капсулы хрусталика | 25 000 руб. |
Записаться на консультацию
Показания и противопоказания к лечению вторичной катаракты с помощью лазера
Показания к лазерной дисцизии вторичной катаракты
Лечение вторичной катаракты лазером проводится через полгода после внедрения импланта. Показаниями к YAG-лазерной дисцизии является ухудшение зрения, разрастание эпителия вокруг хрусталика, помутнение задней части капсулы. Лечение назначает офтальмолог, который проводит обследование и оценивает целесообразность проведения дисцизии в каждом конкретном случае.
Противопоказания к лазерной дисцизии вторичной катаракты
Дисцизия противопоказана при фиброзных изменениях, отеке роговицы, срастании линзы с капсулой, воспалительных процессах, атрофии зрительного нерва, дистрофии сетчатки, ее отслойках и разрывах. Эти противопоказания могут на время отложить проведение дисцизии или полностью запретить ее.
Отзывы пациентов клиники доктора Шиловой о лечении вторичной катаракты
Varvara
«В клинику доктора Шиловой привела любимого деда. Не хотел, сопротивлялся, но после того, как начал снова нормально видеть, расплакался и попросил написать отзыв. Ему диагностировали вторичную катаракту. В медцентре провели лазерную дисцизию и восстановили зрение на 95%. Татьяна Юрьевна, Вам низко кланяется мой дедушка Руслан Викторович и желает всех благ!»
Бриков Н.Е.
«Так случилось, что заработал себе диабет, а за ним подтянулась вторичная катаракта. Исправить положение взялись в клинике доктора Шиловой, причем не отказались принять пациента из Каширы. Прием вела сама Татьяна Юрьевна. После операции зрение хоть и на 100%, но вернулось. Благодарю врача от Бога и весь персонал за профессионализм и поддержку!»
Лина
«Удивительной и замечательной Татьяне Шиловой — большое спасибо за спасение моих глаз в буквальном смысле слова. Ваши опыт и умения помогли вовремя выявить симптомы вторичной катаракты (а началось все с банальной возрастной гипертонии) и провести YAG-лазерную дисцизию. Сил, здоровья в жизни, горения — на работе!»
Читайте больше отзывов клиентов о работе врачей-офтальмологов клиники доктора Шиловой. Наши клиенты рассказывают о том, как проходила операция, как они себя чувствовали во время нее и после, на сколько быстро восстановились, какие впечатления у них остались после посещения клиники и работы с врачами-офтальмологами и хирургами. Чтение отзывов позволит Вам иметь более полное представление о лечении зрительных нарушений в «Клинике доктора Шиловой».
Специалисты клиники по лазерной дисцизии
Азимова Мафисат Азимовна
Более 8 лет клинической практики
Проводит лазерное лечение периферических дистрофий и нарушений целостности сетчатки, ретинопатии. Занимается предоперационной подготовкой и послеоперационным ведением пациентов
Фролов Михаил Юрьевич
Стаж работы более 12 лет
Специалист по ортокератологии (ночным контактным линзам)
Вторичная катаракта
Вторичная катаракта – это осложнение после экстракции катаракты, характеризующееся вторичным закрытием области заднего капсулорексиса соединительной тканью. Клинически заболевание проявляется прогрессирующим снижением остроты зрения, ухудшением цветовосприятия, нарушением темновой адаптации, диплопией, «затуманиванием» зрения. Для подтверждения диагноза проводят визометрию, биомикроскопию глаза, УЗИ, ОПТ. Дополнительно осуществляют лабораторную диагностику. Для устранения клинической симптоматики вторичной катаракты применяют автоматизированную систему аспирации-ирригации или метод лазерной дисцизии.
Общие сведения
Вторичная катаракта – наиболее распространенное осложнение оперативных вмешательств, проводимых в связи со всеми видами катаракты. Согласно статистическим данным, частота развития колеблется от 0,5 до 95%. Широкий разброс данных обусловлен использованием разных хирургических методик, возрастом больных и наличием сопутствующих заболеваний. Офтальмопатология в одинаковой степени распространена среди лиц мужского и женского пола. Повышение титра антихрусталиковых антител у пациентов детского возраста коррелирует с 75% риском образования вторичной катаракты после экстракции или факоэмульсификации. Сведения о географических или сезонных особенностях отсутствуют.
Вторичная катаракта
Причины вторичной катаракты
Данное заболевание возникает спустя несколько месяцев или лет после хирургического вмешательства и проявляется фиброзными изменениями задней капсулы хрусталика. Этиопатогенез изучен недостаточно. Основными причинами считаются:
- Фиброз задней капсулы. Развитию фиброза предшествуют воспалительные процессы в окружающей клетчатке, поэтому факторами риска возникновения вторичной катаракты выступают увеит и метаболические расстройства (сахарный диабет).
- Миграция гиперпластических эпителиоцитов. Причиной образования шарообразных клеточных конгломератов Адамюка-Эльшнига в эпителии капсулы хрусталика является избыточная регенерация эпителия после экстракции катаракты.
- Некорректная имплантация ИОЛ. Вторичная катаракта чаще развивается при внедрении переднекамерной ИОЛ, превышении диаметра ее оптической части (более 7 мм) или фиксации линзы в зоне цилиарной борозды.
Патогенез заболевания
В основе развития вторичной катаракты лежат воспалительные процессы, которые потенцируют синтез медиаторов и способствуют их проникновению через гематоофтальмический барьер. В ответ на образование медиаторов воспаления усиливается клеточная пролиферация. Провоспалительные цитокины и ряд внеклеточных белков выступают в роли факторов роста. На фоне патологического течения послеоперационного периода и сниженной резистентности организма отмечается повышенный риск активации инфекционных агентов. Это влечет за собой чрезмерную стимуляцию репаративных процессов и синтез соединительной ткани в зоне задней капсулы. Фиброзная трансформация носит иммунозависимый характер. Ответной реакцией на синтез антигенов хрусталика является формирование тканеспецифического иммунного ответа.
Согласно другой патогенетической теории, образование пленки вторичной катаракты – это адаптационная реакция глазного яблока на имплантацию интраокулярной линзы (ИОЛ). При внедрении линзы активируется моноцитарно-макрофагальная система, поскольку организм воспринимает имплантат как инородное тело. Оседание фибробластов на поверхности ИОЛ в последующем приводит к формированию плотной соединительнотканной оболочки. Интраоперационное повреждение радужки стимулирует дополнительный переход пигментных клеток в область линзы. Компоненты клеток (в большей степени протеин) играют роль в образовании прелентальной мембраны и помутнении задней капсулы.
Классификация
В основе классификации лежит клеточный состав пленки и его влияние на клиническое течение заболевания. С морфологической точки зрения в офтальмологии выделяют следующие формы вторичной катаракты:
- Фиброзная. Характеризуется фиброзной трансформацией задней капсулы. В клеточном составе пленки преобладают соединительнотканные элементы. Фиброзный тип диагностируют в первые 3 месяца с момента начала развития патологии.
- Пролиферативная. При этом варианте заболевания выявляются специфические клетки-шары Адамюка-Эльшнига, кольца Земмерринга, что свидетельствует о продолжительном течении заболевания (3 и более месяцев).
- Утолщение капсулы хрусталика. Согласно классификации, это отдельный нозологический тип, поскольку в отличие от остальных вариантов утолщение капсулы не сопровождается потерей ее прозрачности. Диагностируется редко, этиология и патогенез не установлены.
Симптомы вторичной катаракты
Продолжительный промежуток времени основной жалобой пациентов является прогрессирующее снижение остроты зрения, возникшее в послеоперационном периоде. После восстановления нормальной остроты зрения нарастающую зрительную дисфункцию не удается устранить при помощи классических методов коррекции. Нарушение проявляется как при взгляде вдаль, так и вблизи. Прогрессирование патологии приводит к расстройству темновой адаптации, снижению контрастной чувствительности, реже ухудшению цветовосприятия (уменьшению яркости изображения перед глазами).
Больные отмечают повышенную утомляемость при выполнении зрительной работы. Астенопические жалобы не сопровождаются болевым синдромом. Частые признаки патологии – двоение перед глазами, искажение формы предметов. Данные проявления обусловлены нарушением бинокулярного зрения. Характерно появление «пелены» или «тумана» перед глазами. Устранить симптомы не удается путем применения контактных линз или очков. Возможно возникновение бликов, вспышек или цветных ореолов вокруг источника света. Визуальных изменений со стороны органа зрения не отмечается. Первые симптомы развиваются не ранее, чем через 3 месяца после операции.
Осложнения
Длительное течение вторичной катаракты приводит к необратимой потере зрения, не поддающейся классическим способам коррекции. Интраоперационное повреждение роговицы не только осложняет течение основной патологии, но и ассоциируется с высокой вероятностью развития дисперсного синдрома и пигментной глаукомы. Воспалительный процесс, лежащий в основе патогенеза заболевания, часто провоцирует развитие увеита, склерита, эндофтальмита. Пролиферативный тип вторичной катаракты и утолщение хрусталиковой капсулы стимулируют повышение внутриглазного давления, что проявляется клиникой офтальмогипертензии.
Диагностика
Вторичная катаракта – сложно диагностируемая патология, для выявления которой применяется комплекс инструментальных и лабораторных методов исследования. Офтальмологическое обследование включает в себя:
- Визометрию. Методика позволяет определить степень снижения остроты зрения с коррекцией и без нее.
- Биомикроскопию глаза. Процедура применяется с целью визуализации помутнения оптических сред, дегенеративно-дистрофических изменений переднего отдела глаз.
- УЗИ глаза в А- и В-режимах. Метод дает возможность оценить анатомо-физиологические особенности строения органа зрения, положение ИОЛ.
- Оптическую когерентную томографию (ОКТ). Методику используют для дополнительного изучения топографии глазного яблока и внутриорбитальных структур. Обследование показано для выявления патологических изменений задней камеры (плотной соединительнотканной пленки и скопления колец Земмерринга, клеточных элементов Адамюка-Эльшнига).
Инструментальная диагностика информативна только при выраженных изменениях капсулы хрусталика. Лабораторные методы применяются на ранних стадиях или для прогнозирования риска развития нозологии. Дополнительно при вторичной катаракте показано:
- Измерение уровня противовоспалительных цитокинов. Исследование проводится методом гибридизации и иммунофлуоресценции. Определение в сыворотке крови повышенного титра цитокинов коррелирует с тяжестью воспаления на послеоперационном этапе.
- Исследование титра антител к хрусталику. Нарастание титра антител в крови или слезной жидкости ассоциировано с высоким риском формирования вторичной катаракты.
- Цитологическое исследование пленки. Выявление клеток Адамюка-Эльшнига и колец Земмерринга возможно не раньше, чем через 90 дней после первичного оперативного воздействия, свидетельствует о длительном течении заболевания.
Лечение вторичной катаракты
Своевременные лечебные мероприятия дают возможность полностью устранить клинические проявления патологии и восстановить зрительные функции. Консервативная терапия не разработана. Применяются следующие хирургические методы лечения:
- Лазерная дисцизия вторичной катаракты. Техника лазерной капсулотомии сводится к нанесению мелких перфорационных отверстий с последующим полным удалением соединительнотканных разрастаний. Оперативное вмешательство проводится под регионарной анестезией и не ограничивает трудоспособность пациента.
- Удаление катаракты с помощью аспирационно-ирригационной системы. Автоматизированная бимануальная методика аспирации-ирригации позволяет удалить пролиферирующий эпителий хрусталика путем формирования двух парацентезов в роговой оболочке, введения вискоэластика и мобилизации ИОЛ. Дополнительно может проводиться имплантация капсульного кольца или капсулорексис под интраокулярной линзой.
Прогноз и профилактика
Прогноз при своевременной диагностике и лечении вторичной катаракты для жизни и трудоспособности благоприятный. Отсутствие адекватной терапии – причина частых рецидивов, в дальнейшем возможна необратимая потеря зрительных функций. Хирургическая профилактика сводится к индивидуальному подходу к выбору модели, материала и дизайна края интраокулярной линзы с учетом анатомо-физиологических особенностей строения глаза. Медикаментозные превентивные меры требуют местного и перорального применения нестероидных противовоспалительных средств и глюкокортикостероидов в пред- и послеоперационном периоде. Современные направления в профилактике вторичной катаракты предполагают использование фотодинамической терапии и моноклональных антител к эпителиоцитам хрусталика.