Почему почти у каждого из нас есть искривление позвоночника? Что такое функциональный сколиоз, а что — настоящая сколиотическая болезнь? Как лечить сколиоз, что поддается коррекции, а что – нет? Почему развивается сколиотическая осанка, и как сохранить здоровье? Об этом мы поговорили с врачом-остеопатом, мануальным терапевтом и неврологом Владимиром Германовичем Косьминым.

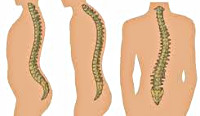
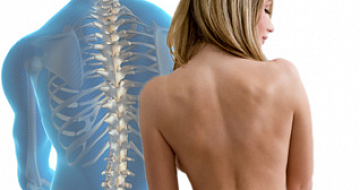
Если смотреть со стороны спины, то здоровый позвоночник будет прямым, как на левой половине картинки. Позвоночник со сколиозом будет с изгибами, как на правой половине картинки.
— Давайте дадим определение, что такое сколиоз?
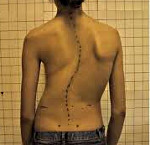
Сколиоз – это стойкое боковое искривление позвоночника. Часто сопровождается ротацией, то есть поворотом остистых отростков в сторону искривления. Когда отростки смещаются в сторону, ребра со стороны дуги немного проваливаются внутрь. А с противоположной стороны — ребра начинают выпирать наружу. Если поставить человека спиной к себе и попросить наклониться вперед, становится хорошо видно, что с одной стороны от позвоночника ребра как бы утоплены, а с другой стороны — образуется реберный холмик.

Дуга сколиоза, как правило, бывает компенсированная. Это значит, что позвоночник сначала делает изгиб в одну сторону, а потом – компенсирующий изгиб в другую сторону. Это нужно, чтобы в целом тело сохраняло вертикальное положение. Не может же человек ходить с корпусом, согнутым под углом.
В зависимости от количества изгибов позвоночника, сколиоз бывает C-образным, S-образным и даже Z-образным. Если изгиб образуется в левую сторону, сколиоз считается левосторонним, если в правую — правосторонним. А бывают разные степени сколиоза: от первой до четвертой. Наименьшее искривление — это первая степень, а наиболее сильное, с большим углом, — четвертая.
Сколиоз бывает очень разным. Иногда человек уже рождается с измененными позвонками. К примеру, один из позвонков может иметь клиновидную форму: с одной стороны он выше, а с другой — ниже. И если в позвоночнике есть хоть один такой клиновидный позвонок, то все позвонки, находящиеся выше него, уже будут расположены под углом. Такой сколиоз не лечится. Если врач вам говорит, что может полностью вылечить такой сколиоз, он вас обманывает. Но корректировать его нужно обязательно, чтобы он не перерос из первой-второй степени в третью-четвертую. К примеру, у детей сколиоз может за полтора месяца перейти из первой степени в четвертую. А четвертая степень – это уже инвалидизация. При сколиозе 4 степени уже даже противопоказана мануальная терапия.
Клиновидный позвонок и полупозвонок — врожденные причины искривления позвоночника. Но чаще всего сколиоз развивается все-таки после рождения: все позвонки имеют нормальную форму, но образ жизни и особенности развития ребенка провоцируют развитие изменений.
— Назовите причины развития сколиоза
— Причин может быть много. Большую роль играет наследственность и то, как прошли роды — визуально ребенок может выглядеть здоровым, но хороший специалист обязательно заметит нарушения. Также очень важны паттерны движения — то, как человек двигается, и то, какие позы становятся “любимыми”. Плохая осанка нередко — результат наших привычек. Еще провоцирует развитие сколиоза быстрый рост ребенка и слабое развитие мышечной системы.
— Как часто развивается сколиоз у детей?
— Надо сказать, что изменения есть практически у всех детей. Когда я писал научную работу по сколиозу, я смотрел детей в школе. По-моему, это был юго-западный район. Осмотрел около тысячи детей. И мне работу эту приостановили, потому что без сколиоза был выявлен только один ребенок. Кажется, это была девочка из 6 класса. Я хочу подчеркнуть очень важный момент: да, сколиоз есть у многих детей. Но это не значит, что на него нужно махнуть рукой. Его обязательно нужно вовремя выявлять и лечить. Задача родителей и врачей — не дать ему развиться. Всех детей нужно хотя бы раз в год приводить на осмотр к хорошему специалисту. Это должен быть не педиатр, а ортопед с хорошей репутацией, остеопат. Обязательно дотошно изучайте отзывы о враче, потому что сколиоз – это опасное заболевание. Его нельзя проморгать.

— Как проводится диагностика сколиоза?
— Врач начинает с визуального осмотра. Очень часто дугу сколиоза видно, если смотреть на спину. Но для точной диагностики этого недостаточно. Остистые отростки позвонков, которые мы видим на спине, анатомически у каждого из нас могут быть разной длины. Или могут быть от природы немного повернуты в сторону. Поэтому после осмотра и диагностических тестов врач может только предположить сколиоз и его форму. А для точной диагностики понадобится рентгеновский снимок или МРТ. Рентген обычно делают в двух проекциях — прямой и боковой.
— Как исправить сколиоз, в чем заключается лечение?
— При сколиозе первая задача врача – выпрямить положение таза, потому что таз очень часто бывает скошенный. Это значит, что одна сторона таза, допустим, правая, выше, чем левая. Врач ищет причину. Это может быть функциональный блок, когда по каким-то причинам заблокирован поясничный отдел позвоночника. В этом случае напряжение мышц поднимает таз с одной стороны. Также у человека может быть разная длина ног. Часто бывает разница в 1,5 или 2 см. Я встречал в своей практике разницу в 6 см. Решается этот вопрос ношением специальной обуви или подпяточника. С обеими причинами нужно работать, нельзя оставлять все, как есть. Затем, когда таз стабилизирован, можно уже работать с позвоночником, с мышцами, назначать специальные упражнения.
— Можно ли вылечить сколиоз?
— Если нет клиновидного позвонка, есть положительная динамика во время проведения лечения, то такой сколиоз мы можем уменьшить. В каждом конкретном случае это будет успех разной степени, потому что многое зависит от возраста и сопутствующих заболеваний. Лечение – это комплексный подход, включающий мануальную терапию, остеопатию, гимнастику для укрепления определенных мышц.

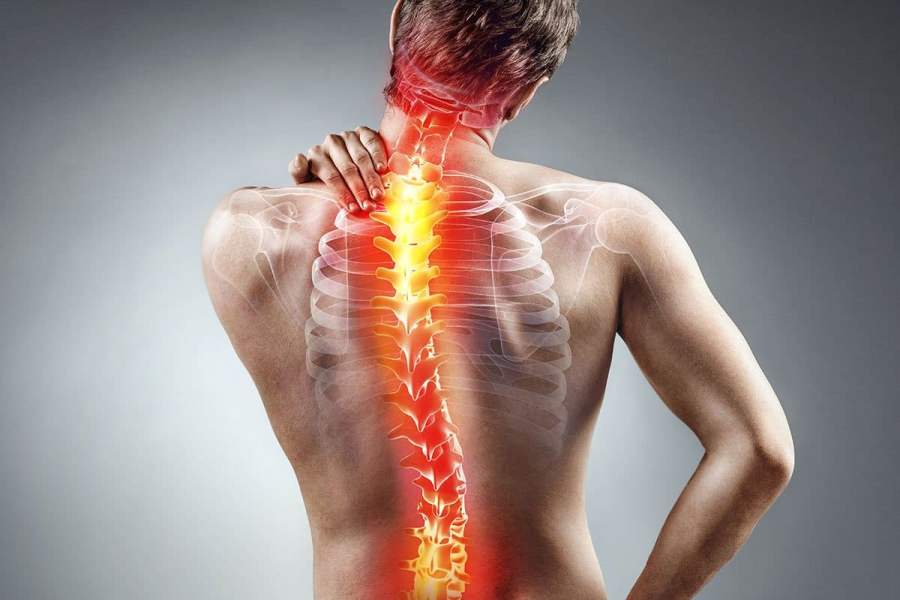
Полностью вылечить сколиоз позвоночника невозможно. Можно затормозить его развитие, уменьшить дугу. Это я говорю и про детей, и про взрослых. У взрослых чаще всего бывают уже какие-то анатомические изменения в позвоночнике, потому что сколиоз провоцирует развитие остеохондроза — если по-простому, это разрушение межпозвоночных дисков. Отсюда возникают боли в грудном отделе позвоночника. Часто возникают боли в суставах, в плечах, онемение пальцев.
Почти каждый день я рассказываю пациентам, почему происходит онемение пальцев рук. Дуга сколиоза в грудном отделе позвоночника вызывает компенсаторную дугу в шейном отделе. И диски в шейном отделе подвергаются неравномерной нагрузке. Возникает компрессия, сдавление нервного корешка, который тянется от спинного мозга до самых кончиков пальцев. Если человек мне сообщает, что есть онемение в пальцах, или ему больно заводить руку за спину, или больно поднимать руку вверх через сторону, я сразу понимаю — пострадали шейные позвонки.
Часто бывают проблемы в области атланто-окципитального сочленения. Это сустав, соединяющий череп с первым шейным позвонком. Если у человека сколиоз, то из-за компенсаторной дуги в шейном отделе сустав наклоняется вбок. Мы называем это движение боковой кив. Зуб атланта — первого шейного позвонка — может смещаться в сторону. В результате у человека появляются головные боли, головокружения, повышенная утомляемость.
— Какие еще нарушения может спровоцировать сколиоз?
— Стойкий сколиоз всегда вызывает дополнительную неврологическую симптоматику. Это изменения, которые провоцируют развитие многих других заболеваний позвоночника. Как я уже говорил, при сколиозе нагрузка на межпозвоночные диски распределяется неравномерно. С одной стороны больше, с другой – меньше. Мы, врачи, называем это статическими нарушениями. Со временем межпозвоночные диски разрушается, образуются грыжи и протрузии.
Еще при сколиозе могут быть боли в грудной клетке. Часто люди думают, что это болит сердце. Они идут к терапевтам, кардиологам, но те не обнаруживают никаких изменений в сердце. При этом были научные работы, которые подтверждают, что сколиоз может провоцировать загрудинные боли, которые похожи на сердечные.
Ну и при тяжелых формах сколиоза, когда человек буквально перекошен, нарушается работа очень многих внутренних органов. Это может быть давление на сам орган, пережатие нервов, нарушение притока и оттока крови и лимфы.
— Что вы можете сказать о ношении корсета от сколиоза и поясов, помогающих держать осанку?
— Сейчас врачи часто выписывают рецепты на корсеты, которые нужно носить либо на поясе, либо на груди. Неприятная новость состоит в том, что многие доктора имеют определенный процент с продаж. При этом у корсетов есть три очень серьезных недостатка:

- Когда мы надеваем корсет, а надевается он туго, мы сжимаем мягкие ткани. И внутри тканей нарушается микроциркуляция сосудов.
- Корсет делает позвоночник малоподвижным за счет ограничения движения позвонков. На сеансе остеопат стремится расширить ваши возможности движения, сделать суставы более мобильными, улучшить трофику. Позвоночник снабжается микроэлементами только во время движения. Корсет, наоборот, усиливает блоки в позвоночнике, что приводит к усилению остеохондроза.
- Те мышцы, которые должны включаться в работу при движении, не могут этого сделать из-за корсета. В итоге мышцы слабеют и атрофируются.
Поэтому я считаю, что корсет не лечит позвоночник, а калечит его. Есть смысл назначать его при сильном смещении позвонков — больше, чем наполовину. Еще — при переломах позвонков из-за травмы или остеопороза.
Вы можете мне возразить, что есть рекомендация: после двухчасового ношения корсета нужно снять его и сделать гимнастику, которая спасет от застоев и мышечной атрофии. Но покажите мне хотя бы одного человека, который каждый раз после корсета будет делать гимнастику? А если и будет, то насколько правильно он будет ее делать? Корсет носить нежелательно, и это не только мое мнение, это мнение многих передовых экспертов. Гораздо эффективнее получать правильное лечение у остеопата и делать гимнастику.
— Расскажите подробнее о гимнастике, и можно ли самому составить для себя комплекс упражнений?

— К сожалению, и пациенты, и даже многие врачи относятся к лечебной гимнастике безответственно. Простой пример. Если во время лечения позвоночника всего с одной только грыжей мне нужно сделать какую-то манипуляцию, я должен знать пространственное расположение этой грыжи, ее размер. В зависимости от того, где находится грыжа – правосторонняя она или левосторонняя, передняя или задняя, — нужно подобрать одну правильную манипуляцию. Задача — не навредить. А в случае со сколиозом мы имеем целую дугу. Она может быть и правая, и левая, иметь несколько изгибов. Дуги сколиоза могут быть разными по высоте и включать в себя разные позвонки. В этом случае идет речь о разных мышцах, на которые нужно давать нагрузку. Просто задумайтесь, насколько точно должны быть подобраны упражнения при сколиозе, чтобы дугу уменьшить, а не увеличить. Возьмем боковые наклоны – они должны выполняться с правильным дыханием, с усилением на вдохе, на выдохе или на паузе. Это подбирается строго индивидуально. При сколиозе также могут подбираться определенные движения только в одну сторону. Важно помнить, что при выполнении неправильных упражнений мы можем усилить сколиоз.
— Как понять, что пора к врачу? Можно ли провести какую-то предварительную самодиагностику?

— Я уже говорил, что к хорошему врачу-остеопату надо ходить регулярно, хотя бы раз в год. И детей своих водить. Тогда многих проблем получится избежать. А что касается самодиагностики, есть несколько индикаторов, которые помогают заметить проблемы. Расскажу на примере детей. Поставьте ребенка спиной к себе. Посмотрите на плечи — они должны быть строго на одном уровне. Также на одном уровне должны быть нижние уголки лопаток, талия должна быть симметричной. Поставьте свои руки на уровне тазовых костей ребенка, прижав мягкие ткани и хорошенько нащупав кости. Так вы сможете заметить, есть ли наклон таза.
Если ваш ребенок делает уроки, сгорбившись или скрючившись, на замечания реагирует плохо и говорит, что ему так удобнее, знайте, ему и правда так удобнее. Но это не значит, что так и надо оставлять. Это значит, что начались изменения в работе мышечно-фасциальных цепей. И пока это не отразилось на состоянии позвоночника, нужно заняться осанкой ребенка. Причина может быть как в мышечном напряжении, так и в слабости определенных мышц.
Вот сидит ребенок и делает уроки, подойдите к нему сзади и погладьте по спине. Если выпирают лопатки, это знак — что-то не так. Особенно если есть разница – с одной стороны выпирает больше, чем с другой. В такой ситуации хорошо бы сделать рентген грудного отдела позвоночника в двух проекциях и прийти к специалисту.
В моей практике встречались родители, которые не замечали у ребенка очень кривую спину. Помню как-то раз я поставил ребенка перед собой, подвел родителей и показал третью степень сколиоза, на грани четвертой, с изменением ребер и реберным горбом. Родители очень удивились и спрашивают – откуда это у него, у него же нормально все было. И у ребенка тоже спрашивают – откуда это у тебя, еще вчера же нормально все было. Этот пример еще раз напоминает нам — регулярно водите ребенка к врачу. Родители не обязаны знать, как выглядит сколиоз, но они обязаны отвести ребенка к врачу, который знает.
Сколиоз у взрослых имеет примерно такие же индикаторы.
— В чем еще заключается профилактика сколиоза, кроме регулярного посещения врача?
— Нужно правильно сидеть и обращать внимание на положение таза, использовать правильный стул, соблюдать соотношение по высоте между столом и стулом. И нужно регулярно и правильно делать упражнения, которые вам будут рекомендовать специалисты.
Еще хочу рассказать о тех рекомендациях, которые устарели. Раньше для лечения и профилактики сколиоза рекомендовалось висеть на турнике, чтобы выпрямлять дугу сколиоза. Были проведены исследования, которые показали, что это неправда, и дуга сколиоза от этого только усиливается.
Позвонки между собой соединяются межпозвонковыми мышцами, которые расположены с двух сторон позвоночника, как скобки. Эти мышцы включаются в работу с помощью другого механизма. Они не управляются нами осознанно. Когда человек висит на турнике, он склонен расслаблять крупную мускулатуру. Но межпозвонковые мышцы в этот момент получают еще большую нагрузку и еще больше спазмируются. Они напрягаются, сокращаясь, и от этого дуга сколиоза только усиливается.
Поэтому на турнике может висеть только подготовленный человек, которому разрешил врач. И висеть нужно, не расслабляя мышцы спины, а держать, например, уголок – то есть поднять вперед ноги. Либо делать небольшие скручивания, когда таз идет в одну сторону, а плечи в другую.
Еще раньше рекомендовали спать на жестком, чуть ли не на мебельном щите. Сейчас хороший врач вам такое не посоветует. Сколиоз так не лечится, зато провоцируется развитие остеохондроза. При сколиозе нужно спать на матрасе средней жесткости. А при заболеваниях дисков — пролапс, протрузии, грыжи — только на мягком.
Будьте внимательны к пружинным матрасам. Пружина может деформироваться или развернуться. И если эта пружина будет давить в остистый отросток позвонка, она может остеопатически воздействовать на него и даже развернуть. Поэтому, выбирая пружинные матрасы, будьте внимательны, чтобы пружины были хорошо изолированы и не воздействовали напрямую на тело. Это не я придумал, эта информация была в одном из докладов на заседании Всемирной лиги профессиональных вертебрологов, которое проходило в Москве.
Еще до сих пор считалось, что при сколиозе хорошо помогает массаж и плавание. Массаж в целом полезен для самочувствия, а плавание хорошо подходит для общего укрепления организма. Но сколиоз они не лечат. У меня был опыт — лечил сборную команду России по плаванию, и у многих из них был сколиоз. Вряд ли можно упрекнуть этих ребят, что они мало плавали.
Своевременное лечение сколиоза необходимо для полноценной жизни ребенка и взрослого. Чтобы определить, есть у вас повод для беспокойства, приходите в клинику “Остеопатия+” на бесплатную консультацию. Она длится около 30 минут. Врач проведет визуальную диагностику и функциональные тесты. Он может посоветовать сделать рентген или МРТ позвоночника. Вы можете сделать эти снимки в любой клинике, в которой будет удобно.
Сколиоз в переводе с греческого языка означает «кривой». Это главная особенность заболевания, так как под ним подразумевается аномальное изменение естественных изгибов позвоночника. Болезнь чаще всего встречается в детском возрасте. По данным медицинской статистки, диагностируется недуг преимущественно в 6-16 лет. Это связано с тем, что именно в этот период развития активно формируется костный аппарат. При отсутствии качественного лечения, малоподвижном образе жизни и халатном отношении к правильной осанке заболевание может стать причиной появления необратимых изменений в позвоночнике, а также привести к инвалидности.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.
Симптомы сколиоза позвоночника
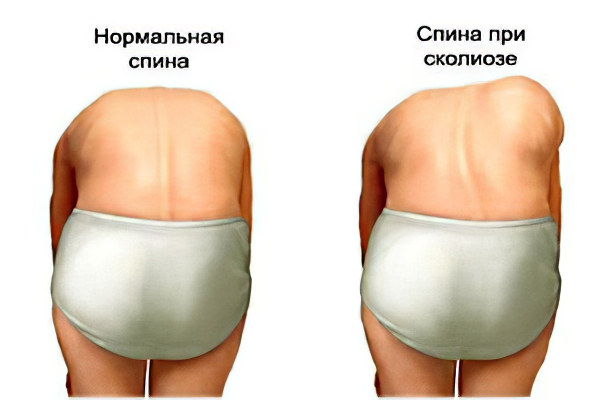
Опасность заболевания в том, что оно практически никак себя не проявляет на ранних этапах развития. Незначительное искривление может быть не замечено даже особенно наблюдательными родителями. С прогрессированием недуга у ребенка появляются признаки сколиоза. Родители должны обеспокоиться, если они заметили, что у малыша:
- одно плечо немного выше другого;
- кривая линия бедер;
- наклон туловища в одну сторону;
- сильно выступают лопатки;
- асимметричны кожные складки;
- одна сторона спины выше другой при наклоне.
Симптомы сколиоза настолько незначительны, что распознать их в домашних условиях удается далеко не каждому человеку. Заподозрить сколиоз можно, когда ребенок жалуется на боли в спине. При этом, при непродолжительной ходьбе или стоянии, они усиливаются. В дальнейшем, если не начинать бороться с проблемой, боли могут преследовать ребенка постоянно, даже при длительном сидении.
Заболевание 1 степени диагностировать может только врач, так как в положении лежа недуг совершенно незаметен. На поздних стадиях развития сколиоза просматривается выраженная деформация позвоночника и грудной клетки. В связи с этим, больного могут беспокоить сильные боли в области поясницы, трудности с дыханием, нарушение работы сердечно-сосудистой системы и частые покалывания в пальцах рук.
Причины
Заболевание возникает у детей из-за физических отклонений. Они могут спровоцировать дисбаланс в мышцах и костях, который и становится причиной появления искривления позвоночника. Возникает такая проблема во время активного роста ребенка. К тому же, негативно влияют на осанку:
- длительное сидение за партой;
- ношение рюкзака на одном плече;
- малоподвижный образ жизни.
Однако почти в 80 % случаев точно определить причину появления сколиоза у детей не удается. Такой тип заболевания называют идиопатическим. Также специалисты выделяют врожденную форму сколиоза. Он спровоцирован врожденными деформациями, которые возникли в позвоночнике еще на этапе внутриутробного развития. Диагностировать врожденный сколиоз удается в возрасте 8-13 лет, когда ребенок начинает активно расти.
Однако заболевание может появиться и у взрослых людей. У них недуг часто связан с развитием других патологий. К распространенным причинам сколиоза у взрослых относят:
- травмы позвоночника;
- спинно-мышечную дистрофию;
- повреждения мышц;
- травмы спинного мозга;
- церебральный паралич;
- остеопороз.
Вызвать искривление могут и некоторые неврологические нарушения. Человек рискует столкнуться со сколиозом, если у него диагностированы следующие заболевания: полиомиелит, радикулит, остеохондроз, межпозвоночная грыжа.
Диагностика болезни
Но точно сказать, есть ли у пациента проблемы с позвоночником может только квалифицированный врач. Доктор проведет несколько тестов. Например, измерить кривизну позвоночника врач может с помощью сколиографа. Это специальный прибор, который помогает быстро определить проблему. Однако этот метод исследования дает возможность точно диагностировать заболевание только у половины пациентов. Поэтому такого теста недостаточно для определения масштабов недуга. Пациенту также назначат пройти:
- Рентген позвоночника. Это наиболее точный метод диагностики искривлений осанки. Он позволяет определить степень сколиоза, а также выявить другие патологии позвоночника. Точность метода достигает 95 %. В клиниках столицы такое исследование будет стоить около 1000 рублей.
- МРТ. Это дорогостоящее исследование, однако максимально точное (до 98%). Оно дает возможность не только обнаружить сколиоз спины, но и определить дефекты в мягких тканях, нарушения спинномозгового канала, диагностировать осложнения. Стоимость МРТ достигает 5000 рублей.
- УЗИ. Обследование назначается, если у пациента на фоне сильной деформации осанки возникли осложнения, например, нарушения работы мочевыводящей системы. Стоимость исследования варьируется от 700 до 1500 рублей, а точность приближается к 90 %.
На основании полученных данных доктор разрабатывает программу лечения. На начальных этапах развития заболевания побороть его можно с помощью мануальной терапии и лечебной гимнастики. В самых тяжелых случаях пациенту может понадобиться операция.
К какому врачу обратиться?
Очень важно начать бороться с заболеванием как можно раньше. На начальных этапах его развития победить сколиоз намного проще и легче. К тому же, не стоит пытаться справиться с недугом самостоятельно. Неправильные действия могут стать причиной появления осложнений. Поэтому лечение нужно доверять профессионалам. Помогут исправить искривление осанки такие врачи как:
Наши специалисты

96%
удовлетворены результатом лечения

85%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

96%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения

98%
удовлетворены результатом лечения

94%
удовлетворены результатом лечения

90%
удовлетворены результатом лечения

99%
удовлетворены результатом лечения
Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону 8 (495) 255-37-37.
Цены на услуги
Эти специалисты обладают достаточной квалификацией, чтобы распознать симптомы сколиоза разного типа и степени тяжести. В первую очередь доктор проведет осмотр больного. Как правило, физикального осмотра достаточно для постановки диагноза. Для того, чтобы определить, что спровоцировало развитие недуга, он задаст несколько уточняющих вопросов:
- Как давно появились первые признаки искривления позвоночника?
- Ведет ли больной активный образ жизни?
- Есть ли у него хронические заболевания?
- Были ли травмы позвоночника?
- Есть ли другие жалобы на самочувствие?
- Беспокоят ли боли в спине?
Опрос помогает специалисту определиться с наиболее эффективной схемой лечения. Для каждого пациента терапия разрабатывается в индивидуальном порядке, поэтому не стоит пытаться побороть недуг, применяя методики, которые были действенны по словам знакомых или родственников во время лечения других людей.
Осложнения сколиоза
Заболевание вызывает не только эстетические недостатки, но и серьезные проблемы со здоровьем. Недуг всегда сопровождается значительной потерей костной массы, в связи с чем у больных возникает остеопения. Это состояние, которое в будущем может спровоцировать развитие такого тяжелого заболевания, как остеопороз. Он характеризуется:
- повышенной ломкостью костей;
- разрушением зубов;
- хрупкостью ногтей и волос.
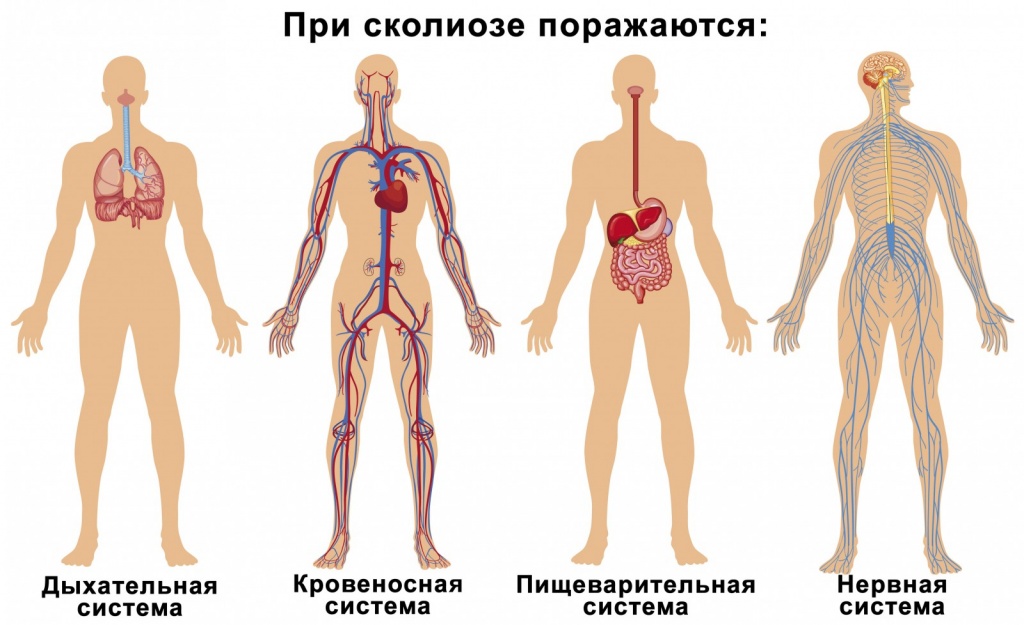
Кроме этого, недуг может провоцировать развитие серьезных проблем с внутренними органами. У людей с таким диагнозом возникают нарушения работы следующих систем:
- сердечно-сосудистой;
- пищеварительной;
- мочеполовой;
- дыхательной.
Для больного становится трудно выполнять простые действия. Например, при подъеме по лестнице он испытывает сильную одышку, его пульс учащается. На фоне сколиоза нередко развиваются:
- легочная недостаточность;
- хронические запоры;
- застойный гастрит;
- сердечная недостаточность.
Одним из самых сложных осложнений считается паралич конечностей. Появиться он может при повреждении спинного мозга. Справиться с таким опасным осложнением получается далеко не всегда, поэтому человек может остаться инвалидом на всю жизнь.
Что делать при признаках сколиоза?
Если Вы заподозрили у себя или у вашего ребенка искривление осанки, то не тяните с обращением к врачу. Только своевременная диагностика и качественно проведенное лечение помогут быстро побороть недуг. Но если Вы не уверены в диагнозе, то еще до приема специалиста можно провести тест на осанку в домашних условиях.
Если Вы заметили признаки сколиоза, распознать его можно следующим образом. Пациент должен встать и выпрямить спину. При визуальном осмотре у здорового человека: 
- ровная линия плеч, которая параллельна полу;
- подколенные и ягодичные складки находятся на одном уровне;
- линия позвоночника строго вертикальна;
- руки одинаковой длины.
Потом нужно наклониться вперед. В этой позе легче всего распознать неровности и искривления позвоночного столба. У здорового человека все позвонки будут вытянуты в одну линию. При таком осмотре необходимо помнить, что абсолютной симметрии не бывает. Иногда у человека в ходе обследования обнаруживается, что одна нога немного длиннее другой. Однако такие особенности практически невозможно распознать невооруженным взглядом.
Когда необходима операция?
К хирургическому вмешательству при сколиозе прибегают в крайних случаях. Основанием для назначения операции будет неэффективность консервативного лечения. Срочно исправлять сколиоз позвоночника хирургическими методами необходимо, когда:
- угол искривления превышает 40 градусов;
- наблюдается обезображивающий косметический дефект;
- возникают симптомы, указывающие на сдавливание спинного мозга.
Врачи рекомендуют проводить операцию в возрасте от 16 до 19 лет, когда позвоночник уже заканчивает расти. У взрослых людей хирургическое вмешательство проводится еще реже, чем у детей. Причина этого в том, что позвоночник взрослого уже полностью сформирован и менее гибкий, поэтому восстановить осанку удается крайне редко. Назначается операция взрослым при:
- постоянном болевом синдроме;
- искривлении более 50 градусов;
- прогрессии низкой кривой назад.
Врачи очень редко назначают операцию людям, у которых наблюдаются тяжелые нарушения работы сердца и легких. Вмешательство в таком случае не способно улучшить состояние больного, а наоборот, может стать причиной появления других осложнений. Во время операций есть вероятность травмирования нервных окончаний.
Физическая нагрузка
Пациентам, у которых наблюдается искривление осанки, необходимо помнить, что при заболевании страдает не только позвоночник. Из-за деформации скелета смещаются и сдавливаются внутренние органы, что может привести к серьезным проблемам. В связи с этим, больным со сколиозом показаны ограниченные физические нагрузки. Доктор обязательно предупреждает пациента, у которого сколиоз позвоночника, что ему не рекомендуется:
- быстро бегать;
- долго находиться в неудобной позе;
- носить тяжести в одной руке;
- совершать резкие движения;
- носить узкую и тесную одежду.
Все упражнения, назначенные больному, должны проводиться под наблюдением специалиста. Стоит помнить, что далеко не все спортивные нагрузки могут улучшить состояние пациента. Людям с таким диагнозом запрещено заниматься:
- танцами и гимнастикой;
- футболом;
- бадминтоном и теннисом;
- волейболом.
Слишком большой риск получить травмы при кувырках, выпадах вперед и упражнениях, выполняемых стоя на одной ноге. Запрещается также сидеть в позе лотоса.
Прогноз
Если своевременно обратиться за квалифицированной медицинской помощью, то вполне возможно быстро избавиться от заболевания. Прогноз при сколиозе зависит от множества факторов, таких как:
- степень искривления;
- наличие нарушений работы внутренних органов;
- возраст пациента.
При выявлении искривления, угол которого не превышает 20 градусов, лечение пройдет достаточно быстро и успешно. В таком случае пациенту удается восстановить осанку в минимальные сроки.
Более длительную и сложную терапию назначат больному со умеренным сколиозом. Про эту форму болезни говорят, когда угол искривления позвоночника превышает 25 градусов. Тяжелый сколиоз несет серьезную опасность для сердца и дыхательной функции. Его диагностируют, когда позвоночник скручивается на 70 и более градусов. Сколиоз, диагностированный в младшем возрасте, имеет благоприятный прогноз при правильном и своевременном лечении. Чем старше человек, тем меньше вероятность достижения полного излечения.
Реберный горб при сколиозе
причины, симптомы, методы лечения и профилактики
При длительном течении сколиоза в грудном отделе возникает реберный горб. Это деформация грудной клетки с характерным выпячиванием со стороны поражения. Опасность состоит не только в косметическом дефекте, а также высокой вероятности нарушения функций соседних внутренних органов и систем. Больной нуждается в наблюдении и лечении у грамотного ортопеда до достижения нужного результата. В статье ниже обсудим, почему появляется реберный горб, что делать, к какому врачу обратиться, как лечить сколиоз при наличии реберного горба.
Причины возникновения
Реберный горб появляется в условиях деформации грудной клетки при сколиозе. Вследствие изменения осанки, нарушения обмена веществ, инфекционных и неинфекционных заболеваний, разрушения патологическим процессом тел отдельных позвонков происходит боковое искривление позвоночника в левую или правую сторону относительно своей оси. По мере прогрессирования сколиотической болезни возникает вторичная деформация грудной клетки, как результат — формируется реберный горб. При развитии горба у детей и подростков выпячивание может достигнуть большой степени, так как дальнейшее развитие скелета идёт неправильно.
Статью проверил
Кученков А.В.
Ортопед • Травматолог • Хирург • Флеболог • Спортивный врач • стаж 25 лет
Информация актуальна на 2021 год
Содержание статьи
О чём говорит реберный горб при сколиозе
Реберный горб отражает активность и степень деформации грудной клетки, появляется в условиях быстрого прогрессирования сколиотической болезни или отсутствия лечебно-профилактических мер. Деформация в грудном отделе намечается при сколиозе 2 степени, и по мере развития болезни до 3-4 стадии горб становится заметным и четко очерченным. Может иметь разные конфигурации и размеры. Чаще определяется на выпуклой стороне искривления в задней части. Костное образование на правой стороне спины указывает на правосторонний сколиоз. При этом грудная клетка становится вогнутой, происходит западание рёбер, ослабление брюшных мышц.
Одновременно с деформацией грудной клетки возникают другие клинические признаки сколиоза:
- опущенная голова
- ассиметричный треугольник талии и шеи
- разная высота надплечий
- выпирающие передние ребра
- ограничение пассивных движений в верхних конечностях
- растяжение мышц в области искривления
Процедуры для диагностики — плазмотерапия и фармакопунктура. Мануальная терапия, остеопатия и занятия ЛФК положительно скажутся на вашем здоровье.
С чем можно перепутать?
Формирование реберного горба возможно только при деформации грудной клетки при угле искривления более 25 градусов. Типичные для дефекта признаки больше не прослеживаются в клинике других болезней. Задача врача — точно определить причины развития, время возникновения, форму, место расположения и угол искривления.
Что делать?
При обнаружении первых признаков сколиоза и начертаний реберного горба незамедлительно потребуется консультация ортопеда. Болезнь имеет склонность к прогрессированию, и если своевременно не назначить адекватное лечение и не устранить провоцирующие факторы, симптомы сколиоза усиливаются, возникает угроза смещения, сдавления и нарушения функциональности внутренних органов и систем. В случае резкой интенсивной боли в спине перед визитом к специалисту разрешается выпить обезболивающее. При ухудшении общего самочувствия вызывайте бригаду скорой медицинской помощи.
Когда нужно обращаться к врачу, и какому?
Сколиоз развивается в период активного роста, наиболее часто обнаруживается у детей 6-7 лет. В это время родители должны максимально внимательны к формированию осанки у ребенка. При выявлении первых симптомов сколиотической болезни, как опущенная голова, разная высота надплечий, ассиметричные лопатки и треугольник талии, нарушение походки, ребенок нуждается в осмотре педиатром или ортопедом.
Сколиоз диагностируют по данным осмотра и рентгенографии. Искривления определяют тестом “стоя”, “в наклоне”, “лёжа”. Далее врач измеряет рост, объём лёгких, длину ног, проводит взвешивание, оценивает подвижность тазобедренного, голеностопного сустава, симметричность расположения лопаток, надплечий, треугольника талии. Также производит осмотр грудной клетки, области таза, поясницы, живота.
С помощью рентгенографии измеряют величину отклонения позвоночника. Чтобы оценить истинную деформацию рентгенографический снимок осуществляют в двух проекциях: стоя и лёжа с умеренным растягиванием. Угол скручивания вдоль оси тела позвонка рассчитывают по методике Раймонди, Нэша и Мо.
При необходимости установить причины развития сколиоза или подозрении на нарушение функций внутренних органов должна быть сделана магнитно-резонансная томография или компьютерная томография позвоночника, ультразвуковое сканирование органов брюшной полости, исследование дыхательных объемов, электрокардиография. При симптомах сдавления спинного мозга, нервных корешков необходима миелография.
Как лечить сколиоз при реберном горбе?
С учетом причин сколиоза и тяжести симптомов назначают консервативное или хирургическое лечение. Консервативную терапию проводит ортопед, при необходимости совместно с кардиологом, неврологом, инфекционистом, вертебрологом, травматологом, эндокринологом, пульмонологом. Вопрос об операции решается с хирургом, при неврологических нарушениях — с нейрохирургом. При наличии сопутствующих патологий одновременно выполняют их лечение.
Медикаментозное лечение
Перечень медикаментов для лечения сколиоза при реберном горбе ограничивается назначением нестероидных противовоспалительных препаратов и ненаркотических анальгетиков. Они помогают устранить боль, снять отечность, восстановить подвижность пораженного сегмента. Боли высокой интенсивности требуют назначения глюкокортикостероидов, анестетиков, гомеопатии в виде в/м и в/в инъекций, лечебных блокад в околопозвоночные ткани.
Хирургическое лечение
Оперативное лечение может понадобиться при угле искривления более 40-45 градусов. Другие показания к операции — неэффективность консервативной терапии, быстрое прогрессирование деформации, наличие грубых изменений внутренних органов, сдавливание нервных корешков и спинного мозга.
Обращая внимание на возраст пациента, его физическое и психологическое состояние, причины развития, течение и вид искривления осуществляют:
- скелетное вытяжение; фиксацию позвонков из заднего, переднего доступа или через ребра специальными винтами, титановыми пластинами или металлоконструкциями;удаление реберного горба;рассечение тканей, сдавливающих нерв, спинной мозг, позвоночный столб.
С целью улучшить внешний вид пациентов с тяжёлыми сколиотическими деформациями, уменьшить величину реберного горба проводят торакопластику. Сущность операции заключается в удалении нескольких ребер на выпуклой стороне поражения.
Консервативная терапия
Консервативное лечение необходимо для сдерживания прогрессирования деформации позвоночника и грудной клетки, предупреждения развития системных осложнений, укрепления мышечного корсета, улучшения осанки, и включает следующие мероприятия:
- рациональный двигательный режим; здоровое, сбалансированное питание;физические упражнения;ношение корсета;ношение ортопедической обуви или специальных стелек;нахождение в гипсовой кроватке;массаж;электростимуляцию мышц;плавание;оздоровительную гимнастику в воде.
После выздоровления или достижения максимально возможного результата пациенты нуждаются в регулярном наблюдении ортопедом до момента завершения формирования скелета.
Источники
Журнал “Хирургия позвоночника”, 2006 г. “Резекция реберного горба при идиопатическом сколиозе как завершающий этап оперативного лечения”. Е.В.Губина, В.Н.Сарнадский, М.В.Михайловский
Профессор Гликман Э. А.
В моей практике сколиозы позвоночника — одна из наиболее часто встречающихся болезней. Количество детей старших классов, страдающих ею, составляет в некоторых случаях до 50 и более процентов. Может быть, поэтому нет у родителей той необходимой настороженности к этому коварному заболеванию.
Недавно я встретил женщину, которую лет десять тому случайно проконсультировал. У меня лечилась ее подружка, а эта тогда еще молоденькая девочка пришла вместе с ней. Я сказал ей, что у нее тоже сколиоз и косой таз и порекомендовал вместе с родителями придти на консультацию. Она пришла с мамой, которой я все показал и объяснил. Мать сказала, что у всех такая спина, что она ничего особенного не видит. И вот результат: роды прошли с кесаревым сечением, сейчас у нее сильно болит спина, и она собирается осенью придти ко мне на лечение.
Сейчас у меня лечится другая девочка 14 лет, у которой также сколиоз позвоночника и косой, скрученный таз. Эта девочка успешно занимается спортивной гимнастикой. Ее мама сказала, что тренер сама обещала исправить позвоночник с помощью физкультуры. Результат налицо — сколиоз прогрессирует, а время работает против пациентки.
Лет пять тому в Москве я консультировал женщину 42 лет, доктора педагогических наук, очень симпатичную и очень больную. В детстве у нее был сколиоз, который она не лечила. К 42-м годам он буквально согнул ее, сделал сгорбленной. Беспокоили ее сильные боли в позвоночнике и правом тазобедренном суставе. Любое движение давалось ей с болью. Увлечение наукой буквально с детства отвлекло ее внимание от собственного здоровья. С трудом мне удалось хоть немного облегчить ее страдания.
Что же такое сколиоз позвоночника?
Сколиозом принято называть боковое искривление позвоночника. Однако, помимо искривления позвоночника он, по мере прогрессирования деформации, подвергается еще скручиванию вокруг своей вертикальной оси.
Сколиотические искривления позвоночника приводят к чрезвычайно большим изменениям во всех элементах позвоночного столба. В зависимости от степени искривления и времени его возникновения, сколиоз влияет на рост позвонков и их положение. Боковое искривление сопровождается поворотом позвонков и клиновидной деформацией тел позвонков и межпозвоночных дисков. Высота тел позвонков при этом меньше на вогнутой стороне сколиоза, чем на выпуклой. Подобное развитие клиновидных и ромбовидных позвонков при сколиозе объясняется нарушением их роста: перегрузки тел позвонков и дисков на вогнутой стороне дуги сколиоза ведет к одностороннему торможению роста в высоту. В дальнейшем развиваются пролиферативно-дегенеративные изменения (рост костной ткани и нарушение ее структуры) в телах позвонков, в межпозвонковых дисках и межпозвонковых суставах. По краям позвонков образуются разрастания (остеофиты) клювовидной формы, порой довольно массивные. Кроме этого деформируются межпозвонковые диски, разрушаются межпозвонковые суставы. Сколиоз грудного отдела вызывает функциональную перестройку поясничных позвонков с их деформацией. Течение сколиоза приобретает тяжелый характер и сопровождается образованием грубых и стойких анатомических изменений позвоночника и грудной клетки.
Нарушение статической и динамической функции позвоночника ведет к нарушению многих функций органов и систем, особенно сердечно-сосудистой и дыхательной.
Изменение направления оси тела ведет к появлению дуги противосколиоза. Поскольку противосколиоз не может полностью компенсировать перераспределение веса тела, то эту функцию берут на себя мышцы. Постепенно развивается асимметрия мышц туловища, рук, ног, шеи и даже лица. Поэтому в совокупности все эти изменения называются сколиотической болезнью.
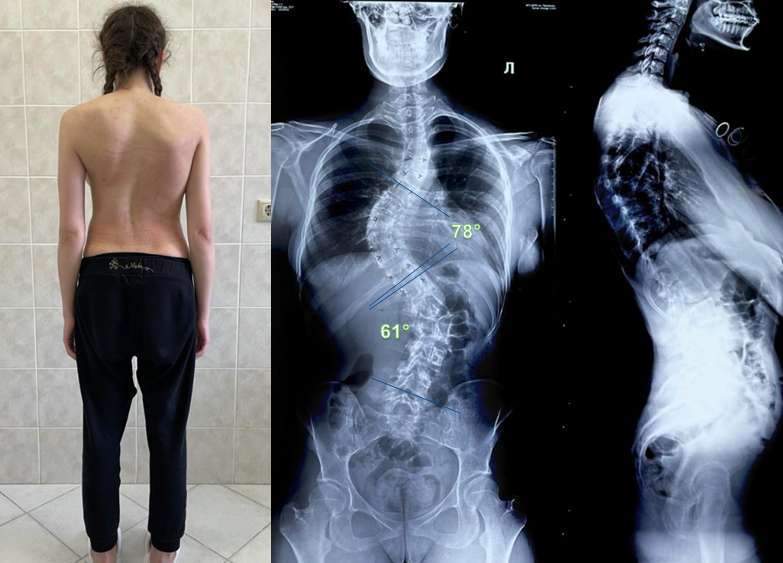
Различают четыре степени искривления позвоночника, которые устанавливают по данным рентгенографии. Первая степень — угол отклонения от вертикали до 10 градусов, вторая — до 25, при третьей степени изменения позвоночника приобретают стойко фиксированный характер и угол отклонения от вертикали до 60 градусов, и четвертая, при которой наблюдается выраженный боковой наклон свыше 60 градусов, скручивание и реберная деформация.
Сколиозы первой и второй степени могут протекать безболезненно. Но это далеко не всегда, особенно если развиваются при этом заболевания, ведущие к сдавливанию корешков спинномозговых нервов. Вследствие асимметрии и неравномерной нагрузки мышц могут быть повышенная утомляемость, слабость, ломота, а затем уже боли в мышцах не только спины, но и в других частях тела.
Сколиозы бывают врожденные, т.е. которые формируются во внутриутробном развитии и приобретенные, т.е. развившиеся после рождения ребенка.
В 1991 году в Москве на конференции по мануальной терапии в МОНИКИ на основе многочисленных наблюдений и результатов лечения сколиозов, я высказал предположение, что в подавляющем большинстве случаев, если не во всех, развитию приобретенного сколиоза предшествует косой и скрученный таз.
Таз поддерживают мышцы живота, спины, бедер и промежности. Изменение напряжения мышц, например их расслабление или усиление на какой — то одной стороне приводит к перекосу таза. Например, ребенок играет в футбол и у него максимальная нагрузка падает на одну ногу. При этом развитие мышц на правой ноге (у правшей) будет сильнее, чем не левой. Значит, таз будет перекашиваться.
Обратите внимание, как многие поднимаются по лестнице. При подъеме основная нагрузка также ложится на одну ногу, а вторая как бы переносится. Это тоже вызывает преимущественное развитие мышц на одной стороне. У лиц, занимающихся балетом, бальными танцами, бегом, карате и другими видами спорта основная нагрузка ложится также на одну ногу. У боксеров развивается асимметрия мышц туловища с преимущественным развитием на стороне ударной руки, которая через широчайшую мышцу спины передается на таз.
В таз входит крестец, который поддерживает все вышележащие позвонки. Раз перекашивается таз, то вместе с ним и крестец, и далее весь позвоночник. Наибольшее напряжение испытывает поясничный отдел, который передает его на все вышележащие отделы. Набольшее скручивание испытывает грудной отдел, у которого на вращение позвонков влияют ребра, связанные с позвонками суставами и мышцами. Ребра создают большой вращающий момент сил, вследствие чего сколиоз в большей мере проявляется в грудном отделе.
Лечение сколиоза
Вопрос этот крайне сложный и многое зависит от природных особенностей больного, его конституции, силы мышц, растяжимости связок, возраста, и конечно, от степени сколиоза.
Наиболее сложно поддаются лечению врожденные деформации позвоночника, которые чаще бывают третьей и четвертой степени, ведущие к горбам и патологии многих систем организма.
Для лечения прежде всего необходимо разобраться в биомеханике конкретно данного случая сколиоза и провести функциональную мышечную диагностику, т.е. определить все расслабленные и сокращенные мышцы. Это очень важный этап, т.к. не проведя диагностики практически невозможно лечить.
Например, у гиперстеников ширина грудной клетки довольно велика и имеются мощные позвонки. У таких больных деформации хуже поддаются исправлениям, чем у астеников с узкой грудной клеткой. В то же время у астеников в силу тех же причин выраженность сколиоза всегда больше.
Мышцы у людей тоже бывают разные. Они могут быть поверхностные и глубокие, длинные и короткие. Одна из особенностей мышц заключается в том, что они способны сокращаться и расслабляться. Условно их можно разделить на сильные, средние и слабые. На вогнутой стороне сколиозированного позвоночника длина мышц значительно больше, чем на выпуклой. При выравнивании мышцы с вогнутой стороны перестают натягивать позвоночник, в то время как с выпуклой как резина тянут его назад. Сильные мышцы тянут позвоночник в прежнее положение с большой силой, что мешает его выпрямлению. Слабые мышцы позволяют двигать позвоночник, но не могут удержать его в установленном положении. В этом отношении благоприятнее всего средние мышцы, но и здесь много технических нюансов.
При лечении необходимо растянуть мышцы с выпуклой стороны и сократить с вогнутой, затем ликвидировать асимметрию мышц всего тела, разумеется, предварительно поставив позвоночник на место. После этого необходимо осуществить миостабилизацию и миофиксацию, т.е. фиксацию и стабилизацию позвоночника мышцами. Все это осуществляется особыми приемами мануальной терапии в сочетании с иглотерапией.
Нас часто спрашивают, все ли изменения в позвоночнике можно исправить?
Если сколиоз первой или второй степени и возраст до 12 лет, то изменения в позвоночнике еще не так велики, и добиться практического выздоровления в большинстве случаев удается. Если сколиоз выше второй степени, то полностью восстановить позвоночник практически не возможно. В таких случаях уменьшают сколиоз насколько возможно и проводят компенсаторные мероприятия для снижения проявлений сколиотической болезни.
Хочется отметить, что иногда сколиоз более высокой степени, например, третьей, поддается лечению лучше, чем меньшей степени, например, второй. Это зависит от индивидуальных особенностей, о чем говорилось выше.
Как влияют активные периоды полового развития на сколиоз?
Как известно, имеются два периода активного полового развития 5-8 лет и 10-18 лет с определенными колебаниями по генетическим и половым признакам (мальчик или девочка), а также в зависимости от широты местности. Это наиболее опасные периоды для формирования или усиления сколиоза. Одним из признаков является усиленный рост скелета, что вызывает перенапряжение мышечно-связочного аппарата. В этот период имеющиеся сколиозы могут увеличиваться, а при перегрузках позвоночника может происходить формирование сколиоза даже у здорового ребенка.
Часто при сколиозе образуются горбы. Можно ли их исправить?
Если сколиоз начали лечить в раннем возрасте, то определенные шансы на уменьшение горба есть. При горбах с одной стороны ребра как бы вдавливаются в грудную клетку, а с другой выступают над ней. При этом с выступающей стороны всегда увеличивается длина ребер. Уменьшить длину ребер и сделать их с обеих сторон одинаковые не представляется возможным. Поэтому при лечении сколиозов обращается внимание только на выравнивание позвоночного столба.
Сколько времени необходимо лечить сколиоз?
Так как патология возникала годами, то для того, чтобы добиться опять уже нового, здорового положения позвоночника нужно время. Так, например, в мышцах при скручивании, растяжении или стягивании происходит переориентация волокон, нарушается синтез АТФ, ферментов, клеточных гормонов. Происходят изменение работы внутренних органов, нарушаются связи между органами и системами.
И еще надо учесть, что возникшие в результате болезни дегенеративно-дистрофические изменения почти не обратимы. Значит надо добиться такого уровня функционирования организма, чтобы эти изменения не оказывали существенного влияния на здоровье пациента. Чтобы все это восстановить, необходимо регулярное лечение в течение нескольких лет.
Периодичность курсов лечения определяет врач.
Подведем некоторые итоги
Сколиоз позвоночника — тяжелое заболевание, ведущее к заболеваниям самого позвоночника, ранним остеохондрозам, радикулитам, а также к заболеваниям сердечно-сосудистой, дыхательной, мочеполовой систем и нижнего отдела толстого кишечника.
По мнению автора, причинами приобретенных сколиозов является косой или скрученный таз, образующийся в результате неравномерного натяжения тазовых костей мышцами живота, спины, бедер, промежности.
Косой или скрученный таз приводит к анормальному положению всех органов, которые в нем находятся. К ним относятся мочеполовые органы, сигмовидная и прямая кишка, предстательная железа у мужчин. Это проявляется нарушениями родовой деятельности, процессов мочеиспускания, в некоторых случаях энурезом, поносами или запорами, простатитом, геморроем и др. заболеваниями. Вследствие неправильного положения плода при беременности роды могут завершиться с применением кесарева сечения или быть осложненными. Это часто сопровождается болезнями новорожденных, а в дальнейшем способствовать развитию многих заболеваний, деформаций таза и сколиозов. Часто при возвращении таза в нормальное положение и ликвидации мышечной асимметрии.
Необходимо знать, что все сколиозы в любом возрасте, не зависимо от степени выраженности, необходимо лечить. Чем раньше начато лечение, тем лучше будет результат. Безусловно, вылечить сколиозы третьей или четвертой степени не возможно, но необходимо периодически снимать мышечное напряжение и разгружать межпозвонковые и реберно-позвонковые суставы. Если этого не делать, то усиливается деформация этих суставов со всеми тяжелыми последствиями. Более того, чем более выражен сколиоз, тем чаще необходимо проводить профилактическое лечение. Это же касается и горбов.
Комплексное лечение, которое необходимо пройти, является сложнейшим и многофункциональным, воздействующее практически на все органы и системы, вызывающее активную перестройку всего организма, по существу новый уровень его жизнедеятельности. Проводить его должен только грамотный врач.
Хочу высказать свое личное мнение в отношении некоторых методов лечения.
Тот массаж спины, который в большинстве случаев применяют, способствует только усилению сколиоза. При сколиозе необходим массаж всего тела с предварительной диагностикой и избранным воздействием только на патологически расслабленные или патологически сокращенные мышцы, о чем я говорил раньше.
Часто при сколиозах назначают физиотерапевтическое лечение. Считаю, что оно в подавляющем большинстве случаев не приносит пользы. Не видел я также реальной пользы от лечебной физкультуры. Не способствует лечению сколиозов назначение витаминов, хотя они оказывают общеоздоровительное действие на весь организм. Очень аккуратно надо относиться к корсетам. С одной стороны они поддерживают позвоночник, с другой способствуют еще большему расслаблению мышц. Часто при снятии корсета начинается прогрессирование сколиоза.
Если больному не требуется оперативное лечение, то самым результативным является лечение с применением мануальной терапии и иглотерапии.
Поэтому я не советую терять такое дорогое время, особенно в детском возрасте и сразу начинать полноценное лечение.
Плечо или лопатка с одной стороны выше, чем с другой? Асимметричная талия? Или быстро устаёт спина? Эти и некоторые другие симптомы, о которых вы узнаете далее — повод показаться врачу.
С врачом-хирургом «Клиника Эксперт Смоленск» Асниным Ефимом Семёновичем говорим о распространённой проблеме не только среди детей, но и среди взрослых – о сколиозе.
— Ефим Семёнович, что такое сколиоз и каким он бывает?
Сколиоз — это сложная, стойкая деформация позвоночника. В первую очередь отмечается в боковой проекции, а позднее становится трёхплоскостной.
Помимо позвоночника, деформируется также и грудная клетка с образующими её ребрами и другими костями. Так как в ней располагаются важные внутренние органы — сердце, легкие, кишечник — по мере её искривления они также меняют своё положение.
Различают следующие виды сколиоза. По этиологии (причине) они бывают врождёнными и приобретёнными. Отдельно выделяют так называемый идиопатический сколиоз (его причина пока неизвестна).
По каким причинам бывает врождённый сколиоз? К врождённому сколиозу ведёт аномалия развития либо недоразвитие позвоночника и рёбер. Почему возникает приобретённый? К нему приводят перенесённые болезни и травмы спины.
Читайте материал по теме: Существует ли остеохондроз?
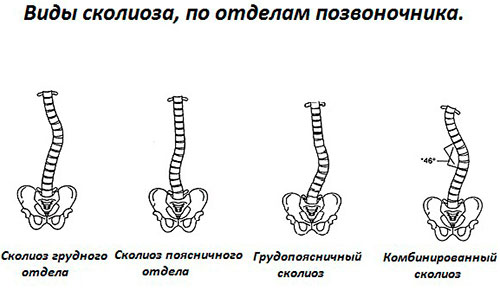
По месту расположения бывает шейный, шейно-грудной, грудной, грудо-поясничный, поясничный и пояснично-крестцовый сколиоз.
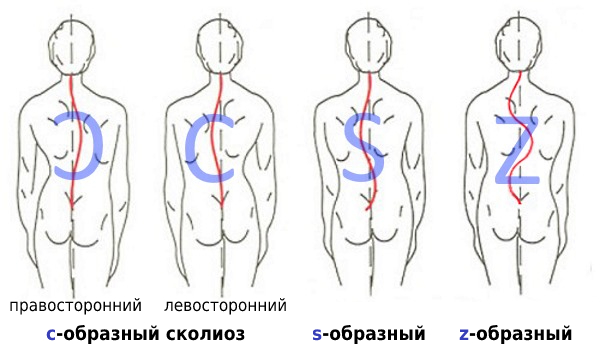
По форме деформации — «С», «S» и «Z»-образный сколиоз, а также кифосколиоз (т.е. помимо боковой имеется передне-задняя деформация, по-простому — сутулость или горб).
Важный момент касательно грудного сколиоза: более тяжёлым считается правосторонний сколиоз, поскольку при этом больше страдают сердце и лёгкие. К счастью, он встречается реже, чем левосторонний.
ПРИ ОТСУТСТВИИ ЛЕЧЕНИЯ СКОЛИОЗ ПРОГРЕССИРУЕТ.
МОГУТ УХУДШАТЬСЯ ФУНКЦИИ ВНУТРЕННИХ ОРГАНОВ.
ВОЗМОЖНЫ ОСЛОЖНЕНИЯ СОС ТОРОНЫ СПИННОГО МОЗГА
Выделяют четыре степени сколиоза. Они устанавливаются при осмотре пациента и путём рентгенографии позвоночника.
Читайте материал по теме: Опасен ли рентген?
— Сколиоз – это заболевание детей и подростков или он может развиться у взрослых?
Он может развиваться и во взрослом возрасте. Причинами сколиоза в таких случаях являются многочасовое нахождение за компьютером (длительное вынужденное положение), травмы позвоночного столба и грудной клетки, различная длина нижних конечностей, плоскостопие, чрезмерные или недостаточные физические нагрузки, радикулит, односторонний паралич, рахит, ревматизм, полиомиелит, плеврит.
Развитию сколиоза могут способствовать косоглазие и близорукость. Поскольку в таком случае возможно нарушение симметричности зрения и более выраженный поворот корпуса в ту или иную сторону. Определённую роль может играть неправильное питание.
— По каким симптомам у взрослых можно заподозрить наличие искривления позвоночника?
Имеется несколько признаков прогрессирующего сколиоза. Среди них:
— видимое искривление нескольких сегментов позвоночника;
— изменение нормальной формы грудной клетки (например, выпирание межрёберных промежутков с одной стороны и западение — с другой);
— поворот позвонков вокруг своей оси;
— одно плечо, лопатка выше другого (другой);
— асимметрия области талии (сглаженность справа или слева);
— межлопаточные, поясничные боли;
— напряжение околопозвоночной мускулатуры;
— ощущение дискомфорта со стороны внутренних органов.
Могут быть плоскостопие или косолапость, меняется походка. Возможно головокружение и/или головная боль при поворотах головы, изменении положения тела, принятии неудобной позы.
— Врач какой специальности занимается лечением сколиоза у взрослых?
Врач-ортопед-травматолог. Но поскольку сколиоз нуждается в комплексном подходе, такими пациентами занимаются также мануальный терапевт, врач лечебной физкультуры, физиотерапевт.
Записаться к врачу-ортопеду-травматологу в вашем городе можно здесь
внимание: услуга доступна не во всех городах
— Какую диагностику необходимо пройти пациенту с подозрением на искривление позвоночника?
Обязательно выполняется тщательный осмотр всего тела в положении лёжа, сидя и стоя. Измеряется длина рук и ног; определяется мышечный тонус, подвижность позвоночника и суставов.
Из инструментальных методов используется рентгенография, трёхмерное ультразвуковое исследование позвоночного столба, магнитно-резонансная и компьютерная томография, а также ряд других исследований.
Если деформирована грудная клетка, то для оценки функции дыхания выполняется спирометрия.
— Расскажите об опасности и последствиях сколиоза для взрослых. Что будет, если это заболевание не лечить?
При отсутствии лечения сколиоз прогрессирует. Могут ухудшаться функции внутренних органов. Возможны осложнения со стороны спинного мозга и его корешков, инвалидизация.
— Возможно ли исправить искривление позвоночника у взрослых?
Да. Лечение всегда комплексное.
— Какие методы лечения являются эффективными в терапии искривления позвоночника у взрослых пациентов?
Это мануальная терапия, лечебная гимнастика, физиотерапия, специальный массаж. Разумеется, что к этим методам не должно быть противопоказаний. Иногда используется ношение корсетов. Комплексный подход к лечению также возможен в условиях санатория, курорта.
Читайте материал по теме: Когда назначается мануальная терапия?
При определённых показаниях выполняются операции.
При нарушениях со стороны внутренних органов назначается соответствующая терапия.
Лечение назначается врачом в зависимости от особенностей течения сколиоза.
— Ефим Семёнович, какова профилактика сколиоза? Что можно сделать, чтобы предотвратить развитие этого недуга?
Важно следить за состоянием опорно-двигательного аппарата начиная с самого детства, регулярно посещать врача-ортопеда. Обязательно лечить плоскостопие, устранять любые другие факторы, способные вызвать развитие сколиоза.
Рекомендуются занятия лечебной гимнастикой, массаж, плавание.
Другие материалы по темам:
Почему болит поясница? Собираем медицинский консилиум
Как лечить грыжи и протрузии позвоночника?
Беспокоят боли в нижней части спины? Говорим о сакроилеите
Для справки:
Аснин Ефим Семенович
Выпускник лечебного факультета Смоленского государственного медицинского института 1972 года (сегодня — Смоленский государственный медицинский университет).
С 1972 по 1973 год учился в интернатуре по специальности «Хирургия».
Проходил усовершенствование по различным областям хирургии, ортопедии.
Врач высшей категории.
В настоящее время занимает должность врача-хирурга в «Клиника Эксперт Смоленск». Принимает по адресу: ул. 8 Марта, д. 20.
Оглавление
- 1Виды и причины
- 1.1Патогенез
- 2Степени и симптомы сколиоза
- 2.11 степени
- 2.22 степени
- 2.33 степени
- 2.44 степени
- 3Осложнения
- 4Диагностика
- 5Лечение сколиоза
- 5.1Медикаментозная терапия
- 5.2ЛФК
- 5.3Ортезирование
- 5.4Операция при сколиозе
Сколиоз – патология опорно-двигательного аппарата, представляющая собой сложную, стойкую деформацию позвоночника во фронтальной или боковой и сагиттальной или переднезадней плоскости. Это сопровождается ротацией или скручиванием позвонков вокруг своей оси. Чаще всего заболевание развивается еще в детском или подростковом возрасте, хотя не исключено появление его признаков и у взрослых. Замечено, что девочки страдают от сколиоза в 3—6 раз чаще, чем мальчики. Но не стоит путать его с нарушением осанки, которое легко можно устранить с помощью правильно подобранных физических нагрузок и привития привычки держать спину прямо как при ходьбе, так и в положение сидя.

Виды и причины
В зависимости от причины возникновения выделяют следующие виды сколиоза:
- Врожденный – обусловлен наличием аномалий развития позвоночника, которые могут быть представлены наличием добавочных позвонков, сращением их тел, отростков или ребер, наличием клиновидных позвонков, полупозвонков и пр.
- Нейромышечный – возникает на фоне слабости мышечно-связочного аппарата, что характерно для полиомиелита, менингоэнцефалита, ДЦП, сирингомиелии, миопатий, рассеянного склероза, стойкого болевого синдрома, обусловленного другими патологиями.
- Диспластический – обусловлен наследственными факторами и присутствием диспластических изменений в самих позвонках, расположенных между ними межпозвонковых дисках, спинном мозге, приводящих к нарушению процесса нормального роста хребта (незаращение дужки позвонка, люмбализация, сакрализация). Может сопровождать синдром Марфана, Эллерса-Данло.
- Вторичный – развивается в результате перенесения травм разного рода, хирургических вмешательств, образования опухолей позвоночника, развития рубцовых контрактур, рахита и других подобных заболеваний.
- Идиопатический – причину установить не удается.
Отдельно выделяют группу неструктурных сколиозов. К ним относятся осаночные, рефлекторные, компенсаторные и истеричные. В таких случаях искривление позвоночника не сопровождается стойкой ротацией позвонков, а потому относительно легко поддается устранению.
Причины развития сколиоза у детей и взрослых еще до конца не изучены. В 80% случаев не удается точно установить, что послужило толком для деформации позвоночного столба. В таких случаях диагностируют идиопатический сколиоз, с которым и сталкиваются чаще всего ортопеды. Но специалисты не прекращают исследований. Уже существует несколько теорий, старающихся объяснить развитие идиопатического сколиоза: генетическая, эндокринная и нейромышечная. Но ни одна еще не смогла четко объяснить механизм наследования склонности к искривлению позвоночника, влияния на этот процесс гормонального профиля и других нарушений.
Наиболее опасными периодами с точки зрения развития сколиоза у детей считаются этапы интенсивного роста:
- 4—6 лет;
- 11—14 лет (мальчики);
- 10—13 лет (девочки).

Тот факт, что сколиоз позвоночника значительно чаще обнаруживается у девочек, объясняется особенностями анатомии, в частности слабостью мышечного корсета из-за более низкого уровня физической активности и отсутствием склонности к силовым видам спорта. Также свою роль в этом отыгрывают особенности женского гормонального фона и его выраженная перестройка в пубертатный период.
В зависимости от того, на каком уровне происходит искривление, различают следующие виды сколиозов:
- шейно-грудной, который называют еще верхнегрудным;
- грудной;
- грудопоясничный;
- поясничный.
В зависимости от количества дуг различают С-образный сколиоз с 1 боковым изгибом, S-образный с 2-мя дугами и Z-образный сколиоз с 3-мя и более изгибами. Также сколиоз делят на компенсированный и некомпенсированный. Первую форму называют еще уравновешенной, что говорит о наличии компенсаторного искривления позвоночника в соседнем с первоначально деформированным отделом. Некомпенсированный сколиоз называют неуравновешенным. При такой форме отсутствует вторая дуга.
Патогенез
Что бы ни выступало причиной развития заболевания, изначально наблюдается только искривление позвоночника в тот или иной бок, но с усугублением его кривизны происходит деформация в переднезадней плоскости и увеличивается степень разворота позвонков вокруг своей оси. В результате их передняя часть поворачивается в сторону выпуклости, корень дужки удлиняется, а позвоночное отверстие увеличивается в размерах со стороны выпуклости и уменьшается на противоположной. Эти изменения провоцируют сплющивание самих позвонков, вследствие чего они приобретают форму клина на вогнутой стороне дуги. Аналогично сплющиваются разделяющие их межпозвоночные диски и в них развиваются выраженные дистрофические изменения.
У детей в результате уменьшения амортизационной функции межпозвоночных дисков происходит чрезмерное сдавление зон роста позвонков со стороны вогнутости. В результате рост перегруженных участков позвонков замедляется, противоположные, наоборот, растут с большей скоростью. Это приводит к созданию условий для прогрессирования патологии.
Патологические процессы затрагивают и отростки позвонков. Поперечные со стороны выпуклости отходят назад и приобретают более крупные размеры. Суставные отростки же, наоборот, занимают близкое к горизонтальному положение, а места их сочленения с соседними расширяются. Это сопровождается образованием новых суставов на дужках. Самые крупные, в норме выпирающие со стороны спины, остистые отростки отходят в бок искривления хребта.

Все это не может не сказаться на связочном аппарате. В результате передняя продольная связка становится более тонкой и менее прочной со стороны выпуклой части дуги. С противоположного бока она, напротив, уплотняется и натягивается. Это приводит к закреплению сформировавшейся деформации позвоночного столба.
Смещение позвонков из анатомически правильного положения приводит к искривлению позвоночного канала, в котором проходит спинной мозг. В одних участках он становится узким, в других – расширяется. Более опасно именно сужение спинномозгового канала, так как это сопровождается возникновением давления на защитные оболочки, питающие сосуды и сам спинной мозг со стороны вогнутой части сколиотической дуги.
Таким образом, при сколиозе позвоночник искривляется во всех плоскостях и претерпевает глубокие изменения, что и обуславливает сложности исправления такой деформации, особенно у взрослых. Но также это отражается на состоянии ребер и грудной клетки. Вследствие изменения формы тела ребра смещаются и накладываются друг на друга, промежутки между ними с одной стороны увеличиваются, с другой – уменьшаются. При этом наблюдается деформация ребер с выпуклой части сколиотической дуги на участке их изгибания, что приводит к образованию горба. С вогнутой стороны дуги ребра сближаются, что осложняется образованием между ними плотных спаек и дистрофией мышц.
Степени и симптомы сколиоза
Клиническая картина сколиоза напрямую зависит от степени искривления позвоночника, определяющейся по величине угла сколиотической дуги. В России пользуются классификацией Чаклина, согласно которой различают 4 степени сколиоза. На любой из них могут возникать боли в спине, усиливающиеся о мере прогрессирования деформация и в конечном итоге не позволяющие пациенту подолгу сидеть, стоять, ходить, выполнять рядовые бытовые действия.
Это может сопровождаться:
- головными болями;
- онемением, ощущением бегания мурашек в ногах, руках;
- сосудистыми расстройствами;
- снижением тонуса мышц конечностей;
- простреливающими болями и пр.

1 степени
Сколиоз 1 степени диагностируется при угле 1—10°. Это сопровождается первичным наклоном позвонков в области формирующейся вершины искривления. Уже на этой стадии проявляется:
- разница в положении плеч;
- выпячивание поясничных мышц на стороне выпуклости образующейся дуги;
- уплощение тазового треугольника с бока выпуклости и углубление со стороны вогнутой части;
- одностороннее выпячивание грудной клетки по области выпуклой части сколиотической дуги;
- опущение головы вперед, разворот плеч внутрь (сутулость);
- отставание лопаток от грудной клетки.
При сколиозе 1-й степени позвоночник уже приобретает очертания буквы «С». Иногда по линии его прохождения формируется мышечный валик. Протекающие патологические изменения провоцируют начало ротации позвонков, задействуют мышцы спины. Они, сопротивляясь образованию наклона тела, создают предпосылки для образования вторичных изменений и формирования компенсаторной дуги.
Появление подобных признаков – повод для немедленного обращения к ортопеду или вертебрологу. Но нередко родители и близкие не замечают начальных проявлений заболевания, когда остановить прогрессирование и исправить деформацию легче всего. Поэтому чтобы этот момент не был упущен, важно не пренебрегать профилактическими ортопедическими осмотрами, которые должны проводиться ежегодно.
2 степени
Сколиоз 2 степени диагностируется при угле 11—25°, что обусловлено усугублением кривизны позвоночника. Позвонки еще остаются симметричными, хотя они уже несколько развернуты в сторону выпуклости, а толщина межпозвоночных дисков становится неравномерной. В результате намечается формирование заметного реберного горба. Это может сопровождаться формированием компенсаторной дуги, т. е. развития S-образного сколиоза.
Кривизна позвоночника при сколиозе 2-й степени не исчезает при смене положения тела. Также наблюдается:
- одностороннее опущение таза;
- асимметрия контуров шеи и треугольников талии;
- образование мышечного валика.
3 степени
Сколиоз 3 степени диагностируется при угле 26—50°. Это сопровождается усугублением всех симптомов, характерных для 2 степени и выраженным отклонением тела в сторону от основной дуги искривления, а также формированием реберного горба высотой до 3 см. В результате нарушения мышечного тонуса существенно ослабевают мышцы живота, развиваются мышечные контрактуры, наблюдается западение ребер.
4 степени
Сколиоз 4 степени диагностируется при угле более 50°, что сопровождается глубокой деформацией тела. Наблюдается выраженный кифосколиоз с существенным отклонением корпуса в сторону.

Осложнения
Позвоночник – основа скелета. Поэтому развитие столь выраженной его деформации, как сколиоз, не может не отразиться на состоянии всего организма. В первую очередь его прогрессирование приводит к деформации грудной клетки и смещению органов грудной и брюшной полости (легких, сердца, желудка, поджелудочной железы, печени, почек) с естественных мест. Это приводит к расстройствам их функционирования и отражается на всем организме. Кроме того, нельзя забывать про косметический недостаток и развитие в связи с этим комплексов, депрессий и других психологических проблем.
Таким образом, сколиоз позвоночника может осложняться:
- снижением объема легких, нарушением дыхания и хронической гипоксией (кислородным голоданием);
- патологиями сердца, сопровождающимися одышкой, болями, ощущениями давления за грудиной, потерей сознания, затруднением дыхания, снижением толерантности к физической активности, тахикардией, повышением потливости по ночам, отеками ног и т. д. (нередко объединяются под термином «сколиотическое сердце»);
- нарушениями уродинамики и возникновением воспалительных заболеваний почек и других органов мочевыделительной системы;
- нарушениями пищеварения, запорами;
- дистрофическими изменениями в межпозвоночных дисках и мелких суставах позвоночника, т. е. развитием остеохондроза и его последствий в виде протрузий и грыж, в том числе в молодом возрасте, что существенно снижает работоспособность из-за появления сильных болей в спине и развития корешкового синдрома (неврологических нарушений, обусловленных компрессией или травмированием спинномозговых корешков);
- серьезными спинальными расстройствами, в том числе парезами и параличами.
В результате прогрессирование сколиоза и развитие даже отдельных его осложнений существенно снижает качество жизни больного, приводит к истощению организма, следствием чего становится глубокая инвалидизация, поскольку пациент постепенно утрачивает трудоспособность.
Диагностика
Появление признаков сколиоза у взрослого или ребенка – повод для обращения к ортопеду или вертебрологу. Врач проведет подробный опрос, в ходе которого выяснит характер жалоб, случались ли ранее травмы, проводились ли хирургические вмешательства и наблюдаются ли ортопедические патологии у близких родственников. После этого проводится осмотр больного в 3-х положениях:
- спереди, сзади и сбоку – специалист обращает внимание на присутствие асимметрии лица, шеи, надплечий, треугольников талии, сосков, наличие деформации грудной клетки, наклона тела в ту или иную сторону, нарушение осанки, отклонение остистых отростков от центра, присутствие реберного горба и мышечного валика;
- при наклоне вперед – оценивается наличие реберного горба, мышечного валика, искривление позвоночника;
- лежа – оценивается характер изменения дуги позвоночника, длина ног, состояние мышц живота и внутренних органов.
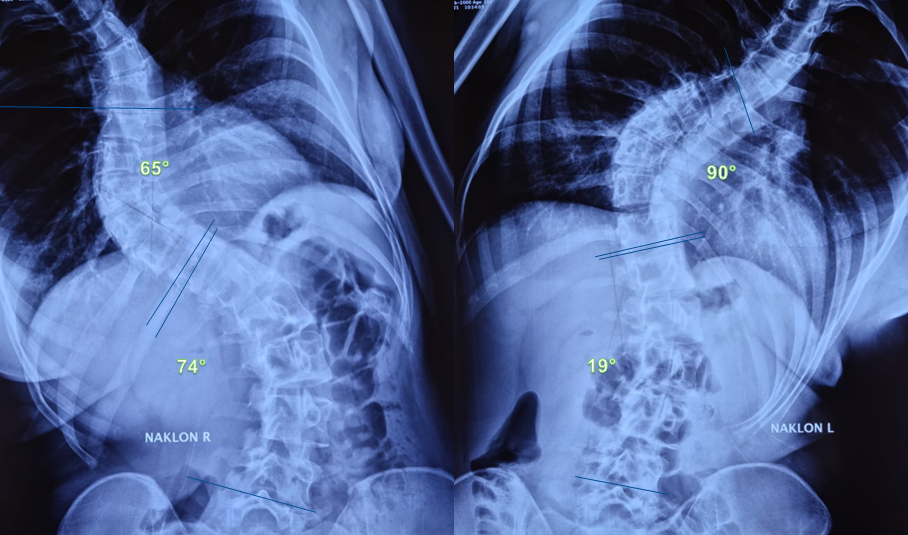
Обязательно всем пациентам назначается рентген позвоночника или спондилография. С помощью полученных снимков удается объективно оценить состояние позвоночного столба в целом и отдельных его элементов, а также росткового костного потенциала. Обычно рентген выполняют стоя в 2-х проекциях: прямой и боковой. Иногда также делают снимок в положении лежа и проводят функциональные спондилограммы при наклоне в сторону.
Первоначально врач изучает снимки, а затем, проводя линии от крайних элементов сколиотической дуги, определяет угол искривления. Существует несколько методик выполнения таких геометрических построений, но каждая позволяет точно оценить степень сколиоза.
Обязательно оценке подлежит наличие ротации позвонков и ее величина. Отсутствие признаков поворота позвонков и устранение искривления хребта на снимке, сделанном в положении лежа, говорит о неправильной осанке, а не о сколиотической деформации.
Лечение сколиоза
Лечение сколиоза может осуществляться консервативным или хирургическим путем. Изначально при отсутствии грубых патологических изменений у детей назначается безоперационная терапия. Она призвана скорректировать и стабилизировать позвоночник, снизить риск развития нежелательных изменений со стороны органов грудной и брюшной полости, а также дегенеративных изменений в позвоночнике. Консервативное лечение также направлено на создание наиболее благоприятные условия для его роста и развития.
Безоперационное лечение носит комплексный характер. В его состав могут входить:
- ЛФК;
- ортезирование;
- физиотерапия.
Перечень конкретных мероприятий, их характер, длительность определяет для каждого пациента врач в индивидуальном порядке. При необходимости больным показана консультация пульмонолога, кардиолога, гастроэнтеролога и проведение рекомендованного ими лечения.
Сколиоз у взрослых консервативным путем не может быть устранен, так как позвоночник уже сформирован и лишен присущей детям и подросткам пластичности. Поэтому при начальных стадиях заболевания применение консервативных методов позволяет только остановить прогрессирование патологии. Это подразумевает коррекцию образа жизни, заключающуюся в рационализации физических нагрузок и при необходимости использовании ортопедического корсета.
Медикаментозная терапия
Медикаментозная терапия в основном носит симптоматический характер, т. е. она направлена на устранение беспокоящих больного симптомов, так как скорректировать искривление костных структур лекарствами невозможно. Поэтому в зависимости от характера имеющихся нарушений пациентам могут назначаться:
- НПВС – способствуют уменьшению болей, в том числе спровоцированных обострением воспалительного процесса и его подавлению;
- кортикостероиды – гормональные препараты, обладающие мощными противовоспалительными свойствами, а потому назначающиеся только в тяжелых случаях, в частности при обострении ревматоидных заболеваний;
- хондропротекторы – препараты, направленные на профилактику развития дегенеративно-дистрофических изменений в межпозвонковых дисках, но их эффективность еще окончательно не доказана;
- препараты кальция – показаны при снижении плотности костной ткани (остеопорозе);
- миорелаксанты – средства, способствующие снятию мышечных спазмов, нередко наблюдающихся при сколиозе и провоцирующих усиление болевого синдрома;
- местные средства (мази, гели) с согревающим эффектом – улучшают кровообращение, оказывают легкое болеутоляющее и противовоспалительное действие.

ЛФК
Лечебная гимнастика – основной компонент безоперационного лечения сколиоза, особенно 1—2 степени. Для каждого больного комплекс упражнений подбирается индивидуально. При этом учитывается количество и направление дуг, их выраженность, наличие сопутствующих заболеваний.
Первоначально больным требуется заниматься под руководством инструктора по ЛФК. Он поможет освоить правильную методику выполнения каждого упражнения, что станет залогом получения максимального эффекта. Но чтобы лечебная физкультура дала выраженный результат заниматься необходимо ежедневно, уделяя упражнениям достаточное количество времени.
Весьма положительно на состоянии позвоночника сказывается плавание, так как оно способствует укреплению мышечного корсета и при этом не создает нагрузки на позвоночный столб.

Ортезирование
Корсетотерапия или ортезирование подразумевает использование специальных ортезов, направленных на сдерживание прогресса деформации позвоночного столба, снижение нагрузки на него, а также уменьшение степени искривления. Метод применяется при сколиозах 2—4 степени. Но если на начальных этапах используются полужесткие ортопедические корсеты, то при более выраженных изменениях показано ношение жесткого ассиметричного индивидуально изготовленного ортеза Шено.
Он представляет собой особую конструкцию, созданную с учетом вида сколиоза, направления дуги, степени деформации. Ортез оказывает давление вершину сколиотической дуги, но имеет специальные пространства, обеспечивающие возможность движения ребер во время совершения дыхательных движений, а также смещения тканей и органов. В результате его использование удается создать благоприятные условия для исправления имеющейся деформации и разворота скрученных позвонков. Но чтобы получить выраженный результат корсет следует носить в течение длительного времени по 18—23 часа в сутки. Таким образом, снимать его рекомендуется только на время проведения гигиенических процедур.
Обязательно каждые 4 месяца выполняются контрольные рентгеновские снимки, на основании результатов которых ортопед оценивает эффективность лечения и при необходимости корректирует его.
Тем не менее он может использоваться только в случаях, когда вершина сколиотической дуги расположена не выше 6—8 грудного позвонка, а зоны роста еще не закрыты. Поэтому ортезирование может осуществляться до 18—20 лет, так как именно в этом возрасте завершается формирование позвоночника. При получении положительных результатов от ортеза постепенно отказываются, но продолжая спать в нем вплоть до 20—22 лет.
Операция при сколиозе
Оперативное лечение – крайняя мера. Оно проводится только при наличии показаний, а его необходимость в каждом конкретном случае определяется индивидуально. Операция при сколиозе показана при:
- прогрессировании деформации на фоне проводимой комплексной консервативной терапии;
- возникновении дыхательной, сердечной недостаточности;
- развитии неврологических осложнений;
- сильных болях, существенно ограничивающих работоспособность.
Существует несколько методик хирургического лечения сколиоза. Конкретная выбирается с учетом возраста больного, степени костной пластичности, выраженности и мобильности сколиотической деформации. Сегодня коррекция патологии осуществляется с применением транспедикулярных систем, представляющих собой металлоконструкции, вживляемые в позвоночник. С их помощью удается добиться максимально выраженной коррекции кривизны, в том числе у взрослых, получить стойкий результат и осуществить деротацию тел позвонков (обратный разворот). В результате добиваются спондилодеза (обездвиживания) ряда позвонков, что обеспечивает удержание позвоночного столба в заданном положении. Иногда дополнительно используются вкладыши костных трансплантатов.
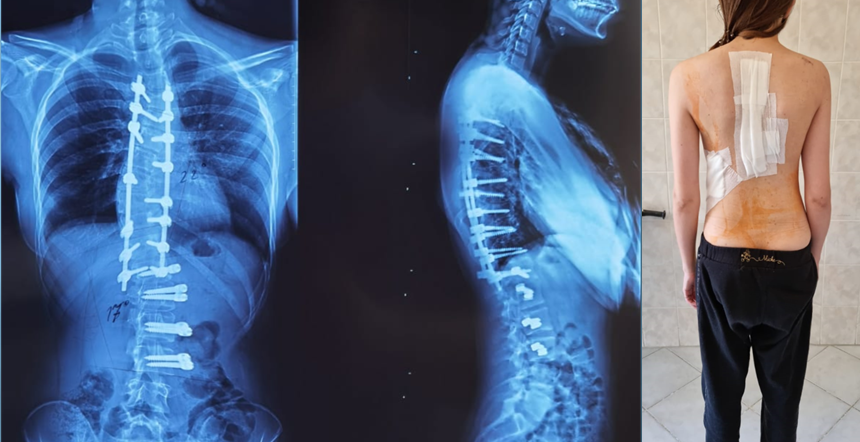
Для хирургического лечения детей используются конструкции, «растущие» вместе с ребенком. Они имеют подвижные фиксаторы, которые не препятствуют росту позвоночника и при этом обеспечивают его правильное формирование. Они применяются в основном для лечения пациентов младше 14 лет.
После проведения хирургического вмешательства пациент нуждается в грамотно организованной реабилитации. На первых порах она включает медикаментозную терапию, дыхательную гимнастику и массаж ног, рук. Впоследствии программа восстановления дополняется ЛФК, физиотерапией.
Таким образом, сколиоз представляет собой распространенное заболевание, которое может существенно снизить качество жизни и привести к инвалидности. Прогноз зависит от степени деформации, особенностей течения патологии и скорости прогрессирования. При непрогрессирующих и медленно усугубляющихся формах заболевания зачастую достаточно консервативного лечения, но при условии строгого соблюдения врачебных рекомендаций. Но при агрессивно текущем сколиозе часто требуется ортезирование, а нередко и операция.
Но в тяжелых случаях сколиотическая болезнь приводит к выраженному ограничению работоспособности, невозможно длительно пребывать в вертикальном положении или сидя. Это сопряжено с развитием множественных нарушений в работе внутренних органов и в целом приводит к инвалидности. В таких случаях больные обычно имеют серьезные социальные проблемы, а также резко ограничены в возможностях трудоустройства.
Искривление позвоночника
Искривление позвоночника – это нарушение правильной конфигурации позвоночного столба. Может быть врожденным или приобретенным, прямым или боковым. Проявляется наличием видимой деформации, выраженной сутулостью, в тяжелых случаях выявляется горб. Диагноз устанавливается на основании результатов осмотра и данных рентгенографии, при необходимости назначаются дополнительные исследования (МРТ, КТ и другие). Лечение включает в себя ЛФК, массаж, физиотерапию и ношение корсетов. При наличии показаний проводятся операции.
Общие сведения
Искривление позвоночника – широко распространенная патология, возникающая преимущественно в детском и юношеском возрасте. При нерезко выраженных нарушениях трудоспособность сохраняется, значительное искривление позвоночника становится причиной инвалидности и оказывает негативное влияние на работу внутренних органов. Лечением данного патологического состояния занимаются ортопеды-травматологи и врачи-вертебрологи.
Искривление позвоночника
Причины
Врожденное искривление позвоночника возникает вследствие аномалий развития позвоночника, чаще всего – клиновидных или добавочных позвонков, врожденной кривошеи. Около 80% сколиотических искривлений формируются по неизвестной причине. Остальные случаи сколиоза развиваются вследствие:
- обменных нарушений: рахита;
- инфекционных заболеваний: полиомиелита, туберкулеза, клещевого энцефалита, плеврита;
- неврологических патологий: ДЦП, спастического паралича, сирингомиелии;
- травм и болезней опорно-двигательного аппарата: приобретенной или врожденной разницы в длине ног более 2-4 см, ампутаций конечностей, синдрома гипермобильности суставов, болезни Шейермана-Мау, неправильной осанки;
- опухолей.
По происхождению различают множество видов кифоза, в том числе:
- генотипический – передающийся по наследству;
- мобильный – формирующийся из-за слабости мышц спины;
- старческий – обусловленный дегенеративно-дистрофическими изменениями позвоночника;
- тотальный – при болезни Бехтерева;
- компрессионный – возникающий вследствие компрессионных переломов позвонков;
- прочие – рахитический, туберкулезный, паралитический и при болезни Шейермана-Мау.
Шейный лордоз обычно развивается после переломов позвонков. С учетом причины развития выделяют первичный и вторичный патологические поясничные лордозы.
- Первичный возникает вследствие патологического процесса в позвоночнике: при опухолях, пороках развития, спондилолистезах, торсионном спазме и контрактурах подвздошно-поясничной мышцы.
- Вторичный (компенсаторный) формируется при патологии нижних конечностей: врожденном вывихе бедра, анкилозе тазобедренного сустава, контрактурах нижней конечности, спастических параличах. Самый распространенный – лордоз вследствие дисплазии тазобедренного сустава или врожденного вывиха бедра.
Патогенез
Перегрузка отдельных структур позвоночника из-за изменения формы или разрушения позвонков, дегенерации соединительной ткани или ослабления мышечного корсета приводит к снижению амортизационной способности дисков. В результате возникает излишняя нагрузка на суставы позвоночника, развиваются артрозы, появляется нестабильность, формируются подвывихи фасеточных суставов. Наблюдаются нарушения кровоснабжения, повышается тонус мышц, отмечается скованность движений, развивается венозный застой.
Все перечисленное усиливает дегенеративно-дистрофические процессы в опорных структурах позвоночного столба. Вначале пораженный отдел устанавливается в порочном положении в результате органических изменений или тяги мышц. Затем развивается фиброз, на фоне которого это положение становится фиксированным. Компенсаторно искривляются другие отделы позвоночника. Различные звенья патологического процесса усугубляют друг друга, возникает порочный круг.
Рентгенография грудного отдела позвоночника. Левосторонний сколиоз 2-й ст. с углом дуги около 15,8 градусов (по Коббу), с центром на Th9.
Классификация
Выделяют искривление позвоночного столба кпереди (лордоз), кзади (кифоз) и боковое искривление (сколиоз). В норме боковые деформации отсутствуют, физиологический грудной кифоз составляет не более 15°, физиологический поясничный лордоз – 150-160°. Если перечисленные показатели выходят за пределы указанных значений, говорят о патологическом искривлении позвоночника, которое разделяется по степени тяжести:
- При сколиозе: первая степень — 1-10°, вторая – 11-25°, третья – 26-50°, четвертая – более 50°.
- При кифозе: первая степень – 31-40°, вторая – 41-50°, третья – 51-70°, четвертая – более 71°.
- При лордозе: менее 145° – гиперлордоз, более 170° – гиполордоз.
Возможна также комбинированная патология – кифосколиоз. Искривление любого типа с неустановленной этиологией называют идиопатическим. По локализации кифоз обычно бывает грудным, лордоз – поясничным, реже шейным, еще реже грудным, сколиоз:
- торакальным (верхнегрудным и грудным) – патологический изгиб в грудном отделе;
- тораколюмбальным – один патологический изгиб в области грудопоясничного перехода;
- люмбальным – искривление в поясничном отделе;
- комбинированным – двойной S-образный изгиб на уровне грудного и поясничного отделов.
Патологический кифоз и лордоз могут быть врожденными или приобретенными. С учетом времени манифестации выделяют следующие варианты сколиоза:
- инфантильный – возникает на 1-2 году жизни;
- ювенильный – развивается в возрасте 4-6 лет;
- подростковый – возникает в возрасте 10-14 лет.
В зависимости от формы искривления позвоночника различают С-образные сколиозы (одна дуга искривления), S-образные (две дуги), Z-образные (три дуги).
Симптомы искривления позвоночника
Сколиоз
Как правило, заболевание возникает в детстве и особенно активно прогрессирует в периоды быстрого роста. На начальных стадиях протекает бессимптомно, обнаруживается по одному или нескольким характерным внешним признакам: лопатки располагаются несимметрично, одно плечо и один сосок находятся выше другого, пупок локализуется не по срединной линии, при наклоне вперед видно отклонение позвоночного столба в сторону. В последующем появляется болевой синдром, искривление усугубляется, формируется деформация грудной клетки.
Патологический кифоз
Патологический кифоз проявляется в виде сутулости, круглой спины, в тяжелых случаях – горба. Из-за чрезмерного искривления позвоночника грудная клетка сужается, диафрагма опускается книзу, верхняя часть туловища наклоняется вперед, плечи опускаются. Продолжительное существование кифоза может становиться причиной разрушения межпозвоночных дисков, клиновидной деформации позвонков, нарушения функции мышц спины и брюшного пресса.
Патологический лордоз
Как и другие виды искривлений, данная деформация влияет на положение туловища и внутренних органов. Отмечается уплощение грудной клетки и выпячивание живота. Голова и плечи выдвинуты кпереди. Из-за перераспределения нагрузки при патологическом лордозе позвоночник, мышцы и связки спины испытывают повышенную нагрузку, что проявляется болями, повышенной утомляемостью и нарушением подвижности.
Осложнения
При искривлении позвоночника в грудном отделе могут отмечаться частые респираторные заболевания, одышка и быстрая утомляемость, обусловленные вторичной деформацией грудной клетки, нарушениями функций сердца и легких. В тяжелых случаях формируется кифосколиотическое сердце, развивается дыхательная и сердечная недостаточность.
Кроме того, при выраженном искривлении позвоночника возможно образование межпозвонковых грыж, нестабильность межпозвонковых дисков, деформирующий артроз суставов позвоночника, воспаление подвздошно-поясничной мышцы, нарушения работы желудочно-кишечного тракта, почек. Тяжелые деформации негативно влияют на внешний вид пациентов, что сказывается на их психологическом состоянии. Нарушается трудоспособность, возможна инвалидизация.
Диагностика
Диагноз устанавливается взрослым или детским ортопедом либо вертебрологом. Выраженные деформации видны при любом положении тела, незначительное искривление позвоночного столба выявляется при наклоне пациента вперед. Врач оценивает симметричность самого позвоночника и других структур (бедер, лопаток и ребер), проводит специальные измерения. Для уточнения характера и выраженности деформации применяют визуализационные процедуры:
- Рентгенография позвоночника. Является золотым стандартом первичной диагностики, проводится как в стандартных, так и в специальных укладках. Снимки анализируются по соответствующей методике, при этом учитывается не только угол бокового искривления, но и степень торсии (поворота) и ротации (скручивания) позвонков.
- Другие методы. В периоды активного роста, когда возможно быстрое прогрессирование сколиоза, выполняются снимки с низким облучением, применяются нелучевые методики: исследование ультразвуковым или контактным сенсором, светооптическое измерение и сколиометрия по Буннелю. Такой подход позволяет снизить общую дозу облучения.
Значительное искривление вызывает вторичные деформации грудной клетки, приводит к уменьшению объема брюшной полости, нарушению расположения и ухудшению функции внутренних органов, поэтому пациенты с выраженным искривлением позвоночника регулярно проходят необходимые обследования, консультации пульмонолога, гастроэнтеролога и кардиолога. Всем больным назначают спирометрию. По показаниям проводят ЭКГ, МРТ позвоночника и другие исследования.
МРТ грудного отдела позвоночника. Выраженная дугообразная сколиотическая деформация грудного отдела позвоночника вправо.
Лечение искривлений позвоночника
Лечение сколиоза
Лечение боковых искривлений позвоночника может быть консервативным и оперативным. Программы консервативной терапии включают в себя специально разработанные комплексы ЛФК, дыхательную гимнастику (по Шрот или аналогичные программы), корсеты, реклинаторы, физиотерапевтические процедуры и массаж.
- Лечебная гимнастика. При угле деформации до 15 градусов назначается специализированная гимнастика. Упражнения подбираются индивидуально, в начальном периоде их следует выполнять под контролем инструктора, чтобы освоить правильную технику. Цель гимнастики – укрепление мышц спины, создание хорошего мышечного корсета.
- Ношение корсета. При угле искривления позвоночника 15-25 градусов занятия ЛФК дополняются ношением корсетов. При угле до 20 градусов корсет следует использовать в ночное время, более 20 градусов – большую часть дня и ночи (не менее 16 часов в сутки). Применяются корригирующие корсеты Милуоки, Шено и их аналоги. Срок ношения составляет от 6 месяцев и более. По мере роста ребенка и уменьшения деформации корсеты заменяют. Корригирующие устройства позволяют устранить не только боковое и переднезаднее искривление, но и ротацию позвоночника.
- Массаж. Лечебный массаж при сколиозе способствует укреплению мышц спины, нормализации лимфо- и кровообращения. Курс лечения, состоящий из 15-20 сеансов, проводят 2-3 раза в год.
- Физиотерапия. Пациентам назначают водолечение, теплолечение (парафин, озокерит) и электростимуляцию.
Показания к операции при сколиозе определяются индивидуально и зависят от возраста больного, вида и локализации искривления и некоторых других факторов. Общепринятыми критериями необходимости хирургического лечения являются искривление 45-70 градусов при измерении по Коббу в сочетании с неэффективностью консервативного лечения, упорный болевой синдром, неуклонное прогрессирование сколиоза, нарушение функции легких и сердца. Применяются операции по Чаклину, Цильке, Дюбуссе, Харрингтону и другие.
Суть всех хирургических методик заключается выводе и удержании позвоночника в правильном положении при помощи металлических конструкций. При этом фиксируемый отдел позвоночника теряет подвижность. Хирургические вмешательства выполняются из переднего или заднего доступа. Для фиксации позвоночника используют металлические стержни, которые крепятся к позвонкам винтами или крючками. В последующем наступает сращение фиксированных позвонков в единый блок.
Лечение кифоза
Лечебная тактика зависит от причины искривления позвоночника, степени кифоза, возраста пациента, его состояния, других факторов. При 1-2 степени кифоза составляется программа комплексной консервативной терапии, включающая в себя ЛФК, массаж, дыхательную гимнастику, физиолечение, грязелечение и рефлексотерапию.
При 3-4 степени, нарушении функции внутренних органов, выраженном болевом синдроме, быстром прогрессировании искривления позвоночника, значительном косметическом дефекте и наличии выраженных неврологических нарушений проводятся хирургические операции. Лечение заключается в коррекции изгиба с использованием специальных металлоконструкций, фиксируемых на позвонки крючками или винтами. Иногда для достижения желаемого эффекта приходится осуществлять несколько операций.
Лечение лордоза
Тактика лечения зависит от причины и степени искривления позвоночника, возраста пациента, состояния его здоровья и других факторов. По возможности проводятся лечебные мероприятия, направленные на устранение причины деформации. Назначается комплекс ЛФК, массаж, тепло- и водолечение. Некоторым больным рекомендуют ношение бандажа.
Прогноз
Прогноз определяется давностью существования и тяжестью деформации, наличием и выраженностью осложнений, возможностью устранения провоцирующих факторов. У детей в легких случаях при своевременном адекватном консервативном лечении отмечается устранение деформации или достижение состояния компенсации. Тяжелые случаи искривления позвоночника у детей и взрослых требуют оперативного лечения, могут стать причиной выхода на инвалидность.
Профилактика
Необходимо своевременно устранять факторы риска, при наличии предрасполагающих факторов проводить регулярные обследования для раннего выявления патологии. Существенную роль играют массовые осмотры учащихся. При подтвержденном искривлении позвоночника необходимо выполнять рекомендации врача относительно режима физической активности, использования корсетов и реклинаторов.
|
Литература 1. Травматология и ортопедия/ Шапошников Ю.Г.- 1997 2. Травматология и ортопедия/ под ред. Корнилова Н.В. — 2011 3. Справочник по травматологии и ортопедии/ под ред. Коржа А.А., Межениной Е.П. — 1980 4. Искривление позвоночника. Сколиоз у детей и взрослых/ Амосов В.Н. — 2010 |
Код МКБ-10 M41 M40 |
Искривление позвоночника — лечение в Москве
- 1 Особенности изгибов позвоночника
- 2 Лордоз позвоночника
- 3 Причины патологического лордоза
- 4 Классификация лордоза
- 5 Рахитический
- 6 Врожденный
- 7 Травматический
- 8 Функциональный
- 9 Паралитический
- 10 Компрессионный
- 11 Глубокий шейный лордоз
- 12 Поясничный лордоз
- 13 Внешние симптомы искривления
- 14 Внутренние симптомы патологического лордоза
- 15 Последствия лордоза
- 16 Диагностика деформаций позвоночника
- 17 Лечение лордоза
- 18 Медикаменты
- 19 Лечебная физкультура
- 20 Гимнастика при поясничном лордозе
- 21 Корректоры осанки
- 22 Мануальная терапия
- 23 Лечебный массаж
- 24 Йога
- 25 Физиотерапевтические процедуры
- 26 Оперативное лечение
- 27 Профилактика лордоза

Лордоз представляет собой естественный либо патологический изгиб позвоночного столба при котором наблюдается выпуклость вперед. Первый имеется у всех людей, что является нормой, второй отличается степенью выпуклости и не относится к физиологическому.
Особенности изгибов позвоночника
Позвоночник можно назвать фундаментом опорно-двигательного аппарата. Он выполняет не только опорную функцию и дает возможность человеку ходить прямо, но и представляет собой относительно гибкую ось тела за счет подвижности большинства его частей. Одной из главных функций является защита спинного мозга, который проходит внутри позвоночника.
При осмотре нормальный позвоночник имеет 4 физиологических изгиба: шейный, поясничный лордоз – выпуклостью в сторону передней части тела и грудной, крестцово-копчиковый кифоз – выпуклость в противоположном направлении. За счет естественных изгибов позвоночный столб имеет S-образную форму.
Изгибы вперед, назад необходимы для поддержания тела в вертикальном положении, ослабления толчков, облегчения нагрузки на скелет при движениях. В норме физиологические изгибы не доставляют никакого дискомфорта, они должны быть плавными и не превышать допустимых значений. Если они отклоняются от нормальных показателей, становятся чрезмерно большими либо появляются в нехарактерных отделах позвоночника, то речь идет о патологических изгибах.
Появление выраженных углов, нахождение остистых отростков позвонков на различном расстоянии может быть признаком патологического лордоза либо кифоза. Любые изгибы, наклоны в боковой плоскости в норме отсутствуют, их появление может указывать на сколиоз.
Степень естественных изгибов это не постоянная величина даже у здорового человека, так как она зависит от нескольких моментов. В горизонтальном положении они слегка расправляются, в вертикальном выражены сильнее. По этой причине в утреннее время после пробуждения длина позвоночного столба немного увеличивается и его изгибы выражены слабее, в течении дня ситуация меняется. Причем величина их увеличения пропорциональна приходящей нагрузке.

Лордоз позвоночника
Степень физиологических изгибов имеет связь с возрастом. Ребенок уже рождается с ними, только выражены они слабее, чем у взрослых. Они становятся более заметными, когда ребенок начинает стоять, делать первые шаги. Физиологические изгибы хорошо выражены уже в год, но их окончательное формирование, как и в целом позвоночника, заканчивается примерно к 18 годам.
Патологический лордоз может возникать как в детском, подростковом, так и во взрослом возрасте. Причинами могут выступать различные факторы и заболевания. Патологический изгиб включает ряд характерных изменений:
- смещение позвонков кпереди, веерообразное расхождение их тел;
- разрежение костной структуры;
- расширение межпозвонковых дисков;
- уплотнение и сближение позвонков.
При развитии патологического лордоза в детском, подростковом возрасте в процесс вовлекается и грудная клетка – происходит ее деформация, что приводит к сдавливанию внутренних органов в данной полости и нарушению их функции. Чем раньше проявляется заболевание, тем более выражены патологические процессы.
Есть такое понятие как «лордическая осанка», которая довольна специфична. При прогрессировании деформации происходит выдвижение головы, плеч вперед, грудная клетка немного уплощается и переходит в живот, из-за чего он сильно выпячивается. На фоне таких изменений позвоночник испытывает выраженное перенапряжение, его мышечно-связочный аппарат начинает растягиваться, что ограничивает подвижность и вызывает боль. Ухудшается работа внутренних органов, часто возникает чувство сдавления в груди.

Причины патологического лордоза
С учетом причины возникновения лордоз может быть вторичный и первичный. Последний является следствием различных патологических процессов, которые происходят в позвоночнике. К ним относят:
- аномалии развития;
- опухоли;
- травмы позвоночного столба;
- воспаление в позвонках;
- мышечные торсионные спазмы;
- спондилолистез и другие.
Вторичный лордоз (компенсаторный) развивается в случае, когда необходимо поддерживать равновесие в нефизиологических условиях. На фоне определенных состояний смещается центр тяжести тела вперед, и чтобы человек мог сохранять равновесие он начинает сгибаться в пояснице. Причиной вторичного лордоза могут стать:
- сгибательная контрактура, неподвижность тазобедренного сустава;
- церебральный парез нижних конечностей;
- полиомиелит с поражением ног, мышц таза;
- системные заболевания костно-мышечного аппарата;
- патологический либо врожденный вывих тазобедренного бедра;
- беременность – в данном случае лордоз является временным и самостоятельно исчезает после родов.
Есть ряд факторов риска, которые повышают вероятность развития патологического лордоза либо ухудшают его течение. К ним относят: слишком быстрый рост ребенка, избыточная масса тела с отложением жировой ткани в области живота, нарушение осанки. А также несбалансированное питание с дефицитом витаминов, микроэлементов.
В группу риска попадают люди с низким уровнем физической активности, то есть которые ведут малоподвижный образ жизни. Чаще это связано с профессиональной деятельностью, из-за которой люди вынуждены целый день находиться в одном положении: сидеть, стоять. В группу риска по искривлению позвоночника попадают: операторы, программисты, кассиры, бухгалтеры.
Пассивность не всегда связана с работой, некоторые просто не занимаются никакими видами спорта, мало времени проводят на свежем воздухе, не делают зарядку и даже элементарные упражнения, что очень повышает риск развития не только лордоза, но и ряда других заболеваний. В группу риска попадают также люди, которые вынуждены длительное время сидеть, лежать из-за травм опорно-двигательного аппарата, тяжелых заболеваний, в том числе и внутренних органов, ограничивающих подвижность.
В детском, подростковом возрасте усиленный лордоз может носить мобильный характер и легко устраняется, но для этого необходимо устранить его причину. У взрослых длительно существующее искривление становится фиксированным, поэтому даже при устранении провоцирующих факторов он не исчезает.

Классификация лордоза
По причине возникновения лордоз бывает первичный, вторичный. По месту локализации: в шейном, поясничном отделе. В зависимости от формы искривления выделяют: физиологический, избыточный патологический лордоз и выпрямление изгиба. С учетом возможности исправления изгиба и возвращения тела в правильное положение выделяют:
- нефиксированную форму, при которой с усилием больного можно выпрямить спину;
- частично фиксированный – есть ограниченные нарушения угла изгиба;
- фиксированная форма – возвращение тела в правильную позицию невозможно.
По этиологическому фактору выделяют несколько видов лордоза: врожденный, травматический, паралитический и другие.
Рахитический
В большинстве случаев рахитический лордоз возникает у маленьких детей с недостатком в организме витамина Д. Как правило, это наблюдается в возрасте до 1 года, так как именно в этот период организм особо нуждается в витамине Д, который участвует в усвоения кальции, развитии костной ткани. Поэтому зачастую педиатры назначают прием препаратов с содержанием витамина с профилактической целью.
Врожденный
Возникает на фоне нарушения внутриутробного развития на этапе формирования позвонков. У ребенка могут наблюдаться различные аномалии, которые в будущем приводят к деформации позвоночника. Возможно формирование позвонков неправильной формы: бабочковидных, клиновидных, сращение между собой, появление полу-, микропозвонков и т.д. Зачастую врожденный лордоз сочетается с другими патологиями позвоночника, например, сколиозом.
Травматический
Возникает на фоне получения различных травм, чаще тазобедренного сустава. На фоне, например, вывиха, начинаются процессы деформации, происходят структурные изменения опорно-двигательной системы. Это приводит к изменению походки, неправильному распределению нагрузки на позвоночник, что становится причиной его деформации и появления патологических изгибов.
Функциональный
Осаночный либо функциональный лордоз характерен преимущественно для детей и подростков, а также для людей, у которых скелетная мускулатура не успевает развиваться параллельно костной ткани. В подростковом, детском возрасте он чаще связан со слабостью мышц спины, неправильной осанкой из-за нефизиологического положения за столом во время занятий.
Функциональное искривление может наблюдаться у подростков, которые стесняются своего роста и опускают голову вперед, сгибая спину. Это в первую очередь способствует развитию кифоза, в ответ на это организм пытается компенсировать чрезмерный изгиб в грудном отделе формированием поясничного патологического лордоза.

Паралитический
Данная форма лордоза связана с полным либо частичным параличом мышц спины на фоне различных заболеваний и травм. Причиной может стать полиомиелит, опухолевые процессы, ДЦП и любые другие патологии, которые приводят к ослаблению мускулатурной системы. Слабые мышцы не могут полноценно фиксировать позвоночник, поэтому практически любая нагрузка приходится на поясничный отдел, что и приводит к гиперлордозу в данной области.
Компрессионный
Возникает на фоне компрессионных переломов позвонков, дегенеративных заболеваний позвоночного столба. Данная форма лордоза может быть следствием болезни Бехтерева, остеохондроза, межпозвоночных грыж. Все указанный патологии негативно влияют на структуру позвонков, что провоцирует изменение угла изгиба поясничного отдела позвоночника.
Глубокий шейный лордоз
Патология поражает преимущественно людей, которые большую часть времени проводят в сидячем положении. Это частая проблема офисных работных, которые опускают шею, сутулятся, выставляют плечи и руки вперед в течении длительного рабочего дня. В данной ситуации мышцы между лопатками слабеют, а передней части шеи и груди находятся в перенапряжении.
Причиной могут становиться и различные дегенеративные заболевания, которые затрагивают позвонки и их диски, а также травмы. Опасность представляют различные дорожно-транспортные происшествия, так при резком торможении, может произойти выдвижение шеи вперед, а затем ее резкий прогиб назад, что вызывает сильную боль.
Есть 2 вида шейного лордоза:
- гиперлордоз – выраженный изгиб вперед, при котором кажется, что человек выдвинул голову;
- гиполордоз (шейный кифоз) – чрезмерное выпрямление, которое по-другому называют «шеей военного».
Шейный отдел включает 7 позвонков, которые отличаются повышенной подвижностью, и более мелкими размерами. Они поддерживают голову, обеспечивают возможность поворотов, наклонов. Даже небольшое изменение изгиба данного отдела может привести к серьезным проблемам со здоровьем.

Поясничный лордоз
Патологический лордоз в поясничном отделе может быть связан с различными факторами, в том числе с неправильным выполнением упражнений, при которых задействованы мышцы ягодиц, живота, перегружены разгибатели спины. Во время приседаний со штангой, выпадов нужно следить за техникой выполнения, а перед упражнениями подготавливать мышцы к активной работе, а не начинать резко давать большую нагрузку.
Большую роль в развитии поясничного патологического лордоза играет повседневная работа. Поднятие тяжестей на прямых ногах, глубокие наклоны дают большую нагрузку на поясницу, что может приводить к изменению его естественных изгибов. Гиперлордоз может возникать и у беременных из-за ослабления мышц. Наиболее тяжелым вариантом является сглаживание поясничного лордоза, при котором спина выглядит, как полностью прямая, а человек выгнут слегка назад.

Внешние симптомы искривления
Для патологии характерно появление лордической осанки – выраженная изогнутость в поясничном отделе. Живот выступает вперед, что замечает не только сам человек, но и окружающие. Это вызывает не только эстетический дискомфорт, но и нарушение работы внутренних органов. С учетом особенностей патологических процессов могут наблюдаться различные варианты нарушения осанки с усилением либо уменьшением лордоза:
- кифотическая осанка (круглая спина) – грудной кифоз сильно увеличен, поясничный лордоз уменьшен. Изменяется центр тяжести – смещается назад, голова наклоняется вперед, грудь западает, а живот выступает. Наблюдается небольшое свисание рук вперед от тела;
- кругловогнутая спина (кифолордотическая осанка) – сопровождается усилением всех изгибов позвоночника – кифоза и лордоза. Лопатки выступают, плечи приведены, надплечья приподняты, живот, голова выступают вперед;
- плоская спина – выраженность всех изгибов уменьшается, особенно в поясничном отделе позвоночника. Это сопровождается уменьшением угла наклона таза, выпиранием живота, лопаток, смещением грудной клетки кпереди;
- плосковогнутая спина – характерно уплощение шейного изгиба, уменьшение грудного, в то время, как поясничный остается в пределах нормы либо слегка увеличен. У больного опускается подбородок, голова, разгибаются ноги либо слегка согнуты в коленях, впадает грудная клетка, выступают лопатки.
Чаще всего, когда говорят о патологическом лордозе, имеют в виду усиление изгиба в поясничном отделе, для которого характерна кифолордотическая осанка. Именно она развивается в большинстве случаев вторичных лордозов.

Учитывая характер патологических процессов, есть несколько видов искривлений, каждый из которых имеет свои симптомы и особенности клинического течения. Нефиксированный и фиксированный вид возникает из-за различных патологических процессов, которые ведут к смещению центра тяжести кпереди. Это может наблюдаться при вывихе бедра, его сгибательной контрактуре, выраженном искривлении позвоночника с формированием реберного горба, деформации грудной клетки и т.д.
Фиксированный лордоз в поясничной области связан с объемными процессами в данной зоне, чаще это межпозвоночные грыжи. Первые признаки обычно отмечаются в среднем возрасте, начало может быть острым (если наблюдается прорыв студенистого ядра) либо постепенным. Для данной формы лордоза характерна разгибательная контрактура мышц ягодиц и поясницы.
Если больной пытается ее преодолеть, чтобы придать телу нормальное положение возникает резкая боль в тазобедренных суставах, в редких случаях встречается распространение неприятных ощущений по поверхности бедра, голени. По мере прогрессирования патологии развиваются нейродистрофические изменения в мягких тканях, появляется выраженный болевой синдром, который сохраняется длительное время.
Разгибательная пояснично-тазобедреная ригидность чаще встречается у лиц молодого возраста с нормальным состоянием позвоночного столба. Данная форма лордоза представляет собой защитную позу при различных патологических процессах в области нервных корешков, например, на фоне арахноидита спинного мозга.

Внутренние симптомы патологического лордоза
На фоне изменения нормального положения позвоночного столба, его изгибов начинается перераспределение нагрузки на мышцы, кости, связки, что негативно отражается на их функционировании. Мышечная ткань постоянно находится в состоянии повышенного напряжения, а связки растягиваются. По этой причине больной чувствует усталость, разбитость, слабость.
Изменение естественных изгибов отражается на работе внутренних органов, что может проявляться:
- нарушением сна, аппетита;
- головной болью;
- частичной потерей чувствительности в конечностях;
- нервозностью;
- болью в спине при определенной позе либо движениях;
- ухудшением обменных процессов;
- проблемами со стороны дыхательной системы, желудочно-кишечного тракта, сердца и т.д.
Различные симптомы со стороны внутренних органов связаны нарушением их нормального взаимоположения, сдавления, например, из-за деформации грудной клетки.
Если лордоз сохраняется в течение длительного времени, могут начать формироваться межпозвоночные грыжи, деформирующий артроз позвоночных суставов. А также патологическая подвижность позвонков, воспаление в подвздошно-поясничной мышце, снижение стабильности межпозвоночных дисков.
Зачастую дети жалуются на болезненность в области шеи, поясницы, но родители часто воспринимают эти признаки всерьез. Чтобы не допустить прогрессирования деформации позвоночника необходимо обращать внимание на данные жалобы, ведь в дальнейшем они будут прогрессировать.

Последствия лордоза
При деформации позвоночника неправильно распределяется нагрузка на структуры опорно-двигательного аппарата, человек постоянно испытывает сильную усталость даже от незначительных физических нагрузок. Постоянная боль различной степени выраженности ухудшает качество жизни, вызывает нервные расстройства, проблемы со сном.
Если не предпринимать никаких мер по лечению патологического лордоза, то в будущем с высокой вероятностью могут развиться межпозвоночные грыжи, дистрофические изменения в суставах позвоночника, излишняя подвижность позвонков и т.п.
На фоне изменений в позвоночнике рано или поздно отмечается дисфункция внутренних органов, что может вызывать следующие проблемы:
- синдром раздраженного кишечника;
- нарушение дефекации, мочеиспускания;
- дискинезию желчевыводящих путей;
- нарушение ритма сердца;
- опущение органов малого таза;
- нарушение дыхания;
- снижению половой функции.
Часть указанных проблем связана со сдавливанием спинного мозга, которое может приводить и к более серьезным проблемам – частичному либо полному параличу конечностей, а в итоге к инвалидности.
Диагностика деформаций позвоночника
Чтобы назначить правильное лечение важно не только установить факт наличия патологического лордоза, но и причину, которая его спровоцировала. При беседе с пациентом врач задает ряд вопросов, чтобы собрать как можно больше данных о развитии заболевания, его проявлениях. Тщательный сбор анамнеза наиболее важен при подозрении на генетическую предрасположенность.
После опроса приступают к осмотру. Врач оценивает осанку, тонус мышц, проводит специальные тесты, чтобы установить является ли лордоз фиксированным, имеются ли неврологические нарушения. Также проводят пальпацию внутренних органов для оценки их расположения, выслушивание легких, сердца.
После постановки предварительного диагноза в обязательном порядке его подтверждают рядом инструментальных методов диагностики, которые подбирают с учетом клинической картины. Пациенту могут быть назначены:
- Рентгенография позвоночника в прямой, боковой проекции –ключевой метод исследования, который назначают всем пациентам в обязательном порядке. Для определения степени лордоза снимки делают в максимальном сгибании, разгибании спины. Исследование позволяет оценить состояние, строение позвонков, расстояние между ними, межпозвонковые суставы. А также получить данные о подвижности отдельных позвоночных сегментах. По косвенным признакам можно судить и состоянии хрящевых структур.
- Электромиография – метод исследования для определения сократительной способности мышц, оценки состояния нервной системы. Оно заключается в воздействии низкоинтенсивными электрическими импульсами и регистрации ответной реакции на специальное оборудование. Исследование в некоторой степени напоминает ЭКГ. Во время процедуры врач оценивает способность мышц реагировать на нервные импульсы, проведение сигнала нервными волокнами, скорость реакции.
- Компьютерная томография позвоночника – послойное сканирование с последующей реконструкцией в объемное изображение в трех проекциях. В отличие от МРТ при КТ используется рентгеновское излучение, которое дает больше информации именно о состоянии костной ткани. По данным томографии можно оценить структуру, плотность, строение позвонков, их отростков, наличие признаков сдавления позвоночного канала.
- Магнитно-резонансная томография – более информативный метод исследования, чем рентгенологические, так как подробно отражает структуру исследуемых объектов и позволяет обнаруживать патологии на ранних этапах развития. Но при деформациях позвоночника рентгенография, КТ в преимуществе. МРТ же необходимо для оценки состояния мягкотканных элементов позвоночного столба, которые также страдают при его деформации: связки, хрящевые диски, спинной мозг, сухожилия, мышцы и другие.
Это не полный список исследований, при необходимости может быть назначена рентгенография грудной клетки, ЭКГ, УЗИ внутренних органов, анализы крови и т.д.

Лечение лордоза
Выявлением и лечением заболевания занимается ортопед, вертебролог. Основной задачей терапии является устранение этиологического фактора, который стал причиной патологического лордоза. Пациентам назначают комплексное лечение, что позволяет воздействовать на проблемы со всех сторон, избежать прогрессирования либо сложного оперативного вмешательства, за исключением тяжелых случаев, где без операции не обойтись.
Медикаменты
Назначение ряда лекарственных средств – неотъемлемая часть комплексного лечения. Только лишь препараты не могут повлиять не искривление позвоночника и вернуть его в нормальное положение, но они значительно улучшают состояние пациента, избавляют от неприятных симптомов и купируют боль. В лечении деформаций позвоночника чаще требуются:
- Нестероидные противовоспалительные средства (НПВС) – снимают боль, воспаление, отеки. Препараты принимают курсом в течение 5-7 дней. С учетом ситуации могут быть назначены НПВС общего либо местного действия (гели, мази, крема), если боль выраженная, то используют инъекционные средства.
- Хондропротекторы – действующими веществами данной группы препаратов выступает глюкозамин и/или хондроитинсульфат, которые являются строительным материалом для соединительной ткани, необходимы для ускорения регенерации и защиты межпозвоночных дисков от дегенерации.
- Миорелаксанты – оказывают прямое воздействие на центральную нервную систему, вызывая расслабление мышечной ткани, улучшение двигательной функции. Миорелаксанты показаны при выраженном спазме мышц, боли.
- Глюкокортикоиды – относятся к стероидным гормонам. Препараты имеются противовоспалительное, противоаллергическое, мощное регулирующее иммунное систему действие.
- Витаминно-минеральные комплексы – назначают для восполнения дефицита важных элементов в организме.
Если у больного выраженная боль ему может быть выполнена паравертебральная блокада. Это лечебная процедура, которую проводят для уменьшения либо полного устранения болевого синдрома путем введения препаратов в пораженную область.
Укол делают в месте выхода нервных корешков, что позволяет временно избавить от боли, снять отек, воспаление. Преимущества блокад в их максимальной близости к патологическому участку, быстром обезболивающем эффекте, минимальных побочных действиях, возможности многократного проведения. Для паравертебральной блокады могут быть использованы различные препараты, чаще это анестетики, глюкокортикоиды.

Лечебная физкультура
ЛФК нашло широкое применение в лечение различных заболеваний опорно-двигательного аппарата, включая патологический лордоз. Занятия необходимо организовывать с соблюдением некоторых принципов и правил:
- Регулярность и систематичность тренировок. Заниматься рекомендовано каждый день либо через день, желательно в одно время. Наибольшая эффективность отмечается утром через 1-2 часа после пробуждения.
- Периодическая смена упражнений, чтобы не вызывать привыкания.
- Соблюдение структуры занятий – начинать с простых упражнений и по мере проработки мышц переходить к более сложным.
Для каждого пациента подбирают индивидуальную программу с набором упражнений с учетом степени деформации позвоночника, возраста, уровня физической подготовки, сопутствующих заболеваний. Занятия должны проходить под контролем инструктора, когда человек полностью изучит технику выполнения ЛФК, он может заниматься самостоятельно.

Гимнастика при поясничном лордозе
Задача гимнастических упражнений – скорректировать осанку, устранить имеющиеся дефекты, проработать мышцы, связочный аппарат, сухожилия, кости. Часто больных с патологическим лордозом сначала назначают лечебную физкультуру для устранения видимых патологий, а после для закрепления результатов и снижения риска рецидива гимнастические упражнения.
Есть множество видов упражнений, при лордозе наиболее результативны коррегирующие, а также направленные на расслабление и растяжку. Важно правильно подобрать необходимый комплекс и сочетать активные и пассивные движения.
Корректоры осанки
При патологическом поясничном лордозе в некоторых случаях может быть рекомендовано ношение специальных корсетов, которые помогают поддерживать оптимальное положение позвоночник, его мышечного каркаса. Как вспомогательное средство может быть использован бандаж. Его задача разгрузить поясничный отдел. Носить его нужно, как корсет и другие поддерживающие конструкции, только по рекомендации врача, так как целесообразность их использования зависит от многих факторов.

Мануальная терапия
Представляет собой лечение, основанное на механическом воздействии на тело человека с помощью рук. При мануальной терапии врач воздействует на позвоночник и его структуры. Необходимую технику, количество сеансов подбирают индивидуально с учетом состояния больного, течения заболевания и т.д.
В мануальной терапии есть 3 метода, в лечении патологического лордоза применяют артро-вербальный, который включает толчковую, ритмическую, позиционную мобилизацию. Указанные приемы помогают вернуть нормальное анатомическое положение позвонкам, физиологические изгибы, устранить боль, воспаление.
Лечебный массаж
Массаж назначают совместно с другими методами лечения, но только не в период обострения. При шейном и поясничном лордозе он может быть классическим, дренажным, точечным. Он может проводиться и дома самостоятельно после обучения техники у специалиста.
Польза лечебного массажа при деформациях позвоночника:
- ускоряются процессы обмена;
- исчезает либо уменьшается боль;
- улучшается ток крови, лимфы;
- снижается давление на межпозвоночные диски.
В первую неделю из приемов используют только поглаживание и вибрацию, в дальнейшем добавляют легкое поверхностное выжимание, растирание и в конечном итоге разминание. Важно прорабатывать зоны вдоль позвоночника, промежутки между позвонками. Проходить массаж нужно курсами с перерывами в 2-3 месяца, в дальнейшем по рекомендации врача проходить курс повторно.

Йога
В лечении заболеваний позвоночника на начальных стадиях хорошую эффективность показывают занятия йогой, так как в ней главное внимание уделяется центральной оси организма – позвоночному столбу. Есть несколько разделов йоги, один из них направлен на проработку позвоночника.
Регулярное выполнение несложных упражнений очень полезно для людей, которые испытывают боли в различных отделах позвоночника. Занятия помогают избавиться от чувства скованности, систематического перенапряжения, неподвижности суставов. Асаны для позвоночника направлены на улучшение здоровья, укрепления мышечного каркаса, расслабления. Йога благоприятно воздействует на осанку, восстанавливает обменные процессы, улучшает физическую выносливость, позволяет телу расслабиться.

Физиотерапевтические процедуры
Различные методы физиотерапии часто используют при лечении лордоза, но в качестве самостоятельной процедуры их практически не используют, а преимущественно в комплексе с другими способами лечения. Они необходимы для:
- укрепления мышц спины;
- улучшения тока крови, лимфы;
- купирования боли;
- уменьшения отечности;
- ускорения выздоровления.
Одними из важнейших методов физиотерапевтического воздействия являются: магнитотерапия, ультразвук, электрофорез, теплотерпия, криопроцедуры. Физиотерапию нужно чередовать с массажем, ЛФК, сеансами мануальной терапии.

Оперативное лечение
Хирургическое вмешательство используют редко, это радикальная мера может потребоваться в следующих случаях:
- врожденный патологический лордоз;
- неэффективность консервативных методов;
- быстрое прогрессирование заболевания;
- выраженная боль, которая не устраняется медикаментами;
- нарушение работы внутренних органов;
- риск сдавления спинного мозга и другие.
Любая операция на позвоночнике имеет свои риски, поэтому ее проводят, только если нет никаких других способов решить проблему пациента.
Суть оперативного лечения в выравнивании патологического изгиба с дальнейшей фиксацией и реабилитацией. Есть методики, которые позволяют заменять пораженные позвонки на импланты, чтобы сохранить подвижность позвоночника.
Профилактика лордоза
Предотвратить приобретенный лордоз вполне можно, для этого нужно придерживаться несложных рекомендаций:
- вести активный образ жизни, регулярно заниматься физкультурой, делать зарядку, больше находиться на свежем воздухе, по возможности заниматься плаванием;
- не допускать чрезмерной нагрузки на позвоночник;
- контролировать массу тела – не допускать набора избыточных килограммов, при необходимости корректировать вес;
- сбалансированно питаться, чтобы организм не страдал от дефицита важных элементов и витаминов. При необходимости периодически принимать витаминно-минеральные комплексы;
- следить за осанкой, особенно это касается детей и подростков. Во время занятий, ходьбы не сутулиться и держать ровно спину;
- во время беременности для снятия нагрузки с позвоночника использовать специальные ортопедические средства;
- при профессиональном занятии спортом следить за техникой выполнения упражнений, правильно дозировать нагрузку;
- носить правильную обувь, желательно ортопедическую;
- при сидячей работе делать перерывы – вставать и делать несложные упражнения, если это невозможно, то просто походить;
- своевременно лечить заболевания, которые могут спровоцировать изменение физиологического лордоза, кифоза, например, протрузия дисков, остеохондроз, артрит и другие.
Большую роль играет и полноценный отдых, здоровый сон – лучше на ортопедической подушке и жестком матрасе.
Если у ребенка появились первые признаки искривления позвоночника необходимо сразу обратиться к ортопеду либо вертебрологу. Если своевременно обнаружить причину и начать лечение можно полностью восстановить анатомически правильную форму позвоночника, даже с помощью простых лечебных упражнений.
Прогноз лордозе может быть разный, но преимущественно он благоприятный. Как правило, патологический процесс протекает медленно, что дает время для диагностики и своевременного лечения еще до момента появления осложнений. Ухудшению прогноза способствует запущенная стадия, ранее перенесенные заболевания позвоночника.
Автор статьи

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. Более 23 лет я успешно применяю ее в лечении своих пациентов.
Записаться к врачу