- Poster presentation
- Open Access
- Published: 03 October 2013
International Journal of Pediatric Endocrinology
volume 2013, Article number: P23 (2013)
Cite this article
-
1743 Accesses
-
2 Citations
-
Metrics details
Introduction
In the past type 1 Diabetes Mellitus is the commonest type of diabetes affecting children in Malaysia. Nevertheless, diagnosis of type 2 Diabetes Mellitus is increasingly being made due to the rising prevalence rate of obesity amongst children. This contributes to the difficulty in making the right diagnosis at initial presentation if the clinical features that distinguish the two overlap.
Case
An 8 ½-year-old Indian boy is reported here to have been mistakenly diagnosed as type 2 Diabetes Mellitus. He initially presented with a 2-day history of polyuria, polydipsia and nocturia. Initial screening of random blood glucose (RBG) at a local pharmacy reported the blood glucose (BG) as high (27mmol/L). He then presented to the emergency department where the BG was 25.1mmol/L without metabolic acidosis (pH 7.404, bicarbonate 23.0mmol/L). Serum ketones was 0.8 mmol/L. Paternal and maternal grandparents have type 2 Diabetes Mellitus diagnosed in adulthood. He was overweight with BMI of 19.5kg/m2 (90th perdentile). Examination revealed acanthosis nigricans on the neck and the axillae. An initial diagnosis of type 2 Diabetes Mellitus was made. The HbA1c was 11.2% and C-peptide 0.8 ng/mL (Normal 0.9-4.0 ng/mL). He was started on Metformin 250 mg daily with the aim of slowly increasing the dose. His BG continued to be between 18.8mmol/L and 27.3mmol/L pre-meals with pre-breakfast BG around 13 to 14mmol/L. He continued to have ketonemia (serum ketones between 0.5 and 1.3 mmol/L) without metabolic acidosis. Hence, basal subcutaneous insulin was added (0.4 unit/kg/day) 3 days after starting Metformin. His BG improved and he was discharged home. On review four weeks later, he had few episodes of mild hypoglycaemia with Metformin 500 mg BD and Glargine 8 units (0.25 units/kg/day) at bedtime. His diagnosis was revised to type 1 diabetes mellitus as his auto-antibodies were markedly elevated i.e. anti-Glutamic Acid Decarboxylase (GAD) >2099.75U/ml (<10 IU/ml), anti-Islet Cell (ICA) 22.06 (<0.7) and anti-IA2 153.91U/ml (<10 IU/ml).
Conclusion
Making the correct diagnosis of diabetes mellitus in children based solely on clinical phenotype i.e BMI and presence of acanthosis nigricans is no longer reliable. Additional laboratory tests namely C-peptide and elevated auto-antibodies and response to initial treatment are essential to aid in our clinical judgement and correct treatment.
Author information
Authors and Affiliations
-
Faculty of Medicine, University Teknologi MARA, Selangor, Malaysia
Noor Shafina Mohd Nor
-
Faculty of Medicine, University Malaya, Kuala Lumpur, Malaysia
Muhamad Yazid Jalaludin & Fatimah Harun
Authors
- Noor Shafina Mohd Nor
You can also search for this author in
PubMed Google Scholar - Muhamad Yazid Jalaludin
You can also search for this author in
PubMed Google Scholar - Fatimah Harun
You can also search for this author in
PubMed Google Scholar
Rights and permissions
This article is published under license to BioMed Central Ltd. This is an Open Access article distributed under the terms of the Creative Commons Attribution License (http://creativecommons.org/licenses/by/2.0), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Reprints and Permissions
About this article
Cite this article
Nor, N.S.M., Jalaludin, M.Y. & Harun, F. Misdiagnosis of type 1 diabetes mellitus.
Int J Pediatr Endocrinol 2013
(Suppl 1), P23 (2013). https://doi.org/10.1186/1687-9856-2013-S1-P23
Download citation
-
Published: 03 October 2013
-
DOI: https://doi.org/10.1186/1687-9856-2013-S1-P23
Keywords
- Blood Glucose
- Metformin
- Metabolic Acidosis
- Correct Treatment
- Subcutaneous Insulin
- Poster presentation
- Open Access
- Published: 03 October 2013
International Journal of Pediatric Endocrinology
volume 2013, Article number: P23 (2013)
Cite this article
-
1743 Accesses
-
2 Citations
-
Metrics details
Introduction
In the past type 1 Diabetes Mellitus is the commonest type of diabetes affecting children in Malaysia. Nevertheless, diagnosis of type 2 Diabetes Mellitus is increasingly being made due to the rising prevalence rate of obesity amongst children. This contributes to the difficulty in making the right diagnosis at initial presentation if the clinical features that distinguish the two overlap.
Case
An 8 ½-year-old Indian boy is reported here to have been mistakenly diagnosed as type 2 Diabetes Mellitus. He initially presented with a 2-day history of polyuria, polydipsia and nocturia. Initial screening of random blood glucose (RBG) at a local pharmacy reported the blood glucose (BG) as high (27mmol/L). He then presented to the emergency department where the BG was 25.1mmol/L without metabolic acidosis (pH 7.404, bicarbonate 23.0mmol/L). Serum ketones was 0.8 mmol/L. Paternal and maternal grandparents have type 2 Diabetes Mellitus diagnosed in adulthood. He was overweight with BMI of 19.5kg/m2 (90th perdentile). Examination revealed acanthosis nigricans on the neck and the axillae. An initial diagnosis of type 2 Diabetes Mellitus was made. The HbA1c was 11.2% and C-peptide 0.8 ng/mL (Normal 0.9-4.0 ng/mL). He was started on Metformin 250 mg daily with the aim of slowly increasing the dose. His BG continued to be between 18.8mmol/L and 27.3mmol/L pre-meals with pre-breakfast BG around 13 to 14mmol/L. He continued to have ketonemia (serum ketones between 0.5 and 1.3 mmol/L) without metabolic acidosis. Hence, basal subcutaneous insulin was added (0.4 unit/kg/day) 3 days after starting Metformin. His BG improved and he was discharged home. On review four weeks later, he had few episodes of mild hypoglycaemia with Metformin 500 mg BD and Glargine 8 units (0.25 units/kg/day) at bedtime. His diagnosis was revised to type 1 diabetes mellitus as his auto-antibodies were markedly elevated i.e. anti-Glutamic Acid Decarboxylase (GAD) >2099.75U/ml (<10 IU/ml), anti-Islet Cell (ICA) 22.06 (<0.7) and anti-IA2 153.91U/ml (<10 IU/ml).
Conclusion
Making the correct diagnosis of diabetes mellitus in children based solely on clinical phenotype i.e BMI and presence of acanthosis nigricans is no longer reliable. Additional laboratory tests namely C-peptide and elevated auto-antibodies and response to initial treatment are essential to aid in our clinical judgement and correct treatment.
Author information
Authors and Affiliations
-
Faculty of Medicine, University Teknologi MARA, Selangor, Malaysia
Noor Shafina Mohd Nor
-
Faculty of Medicine, University Malaya, Kuala Lumpur, Malaysia
Muhamad Yazid Jalaludin & Fatimah Harun
Authors
- Noor Shafina Mohd Nor
You can also search for this author in
PubMed Google Scholar - Muhamad Yazid Jalaludin
You can also search for this author in
PubMed Google Scholar - Fatimah Harun
You can also search for this author in
PubMed Google Scholar
Rights and permissions
This article is published under license to BioMed Central Ltd. This is an Open Access article distributed under the terms of the Creative Commons Attribution License (http://creativecommons.org/licenses/by/2.0), which permits unrestricted use, distribution, and reproduction in any medium, provided the original work is properly cited.
Reprints and Permissions
About this article
Cite this article
Nor, N.S.M., Jalaludin, M.Y. & Harun, F. Misdiagnosis of type 1 diabetes mellitus.
Int J Pediatr Endocrinol 2013
(Suppl 1), P23 (2013). https://doi.org/10.1186/1687-9856-2013-S1-P23
Download citation
-
Published: 03 October 2013
-
DOI: https://doi.org/10.1186/1687-9856-2013-S1-P23
Keywords
- Blood Glucose
- Metformin
- Metabolic Acidosis
- Correct Treatment
- Subcutaneous Insulin
Сахарный диабет 1 типа — это вторая по
частоте форма диабета (после сахарного диабета 2 типа), но ее можно назвать
самой драматичной. Заболевание также называют «юношеский диабет», «диабет
худых», а раньше использовали термин «инсулинозависимый диабет».
Сахарный диабет
1 типа обычно возникает в детском
или подростковом возрасте. Иногда начало заболевания приходится на возраст
30-50 лет, и в этом случае оно протекает мягче, потеря функции поджелудочной
железы происходит медленнее. Такую форму называют «медленно прогрессирующий
сахарный диабет 1 типа» или LADA (Late-onset Autoimmune Diabetes of Adults).
- Механизм развития сахарного диабета 1 типа
Сахарный
диабет 1 типа относится к большой группе аутоиммунных болезней. Причина всех
этих заболеваний в том, что иммунная система принимает белки собственных тканей
за белок чужого организма. Обычно провоцирующим фактором является вирусная
инфекция, при которой белки вируса кажутся иммунной системе «похожими» на белки
собственного организма. В случае сахарного диабета 1 типа иммунная система
атакует бета-клетки поджелудочной железы (производящие инсулин), пока полностью
их не уничтожит. Развивается дефицит инсулина — белка, который необходим для
поступления питательных веществ в клетки.
- Лечение сахарного диабета 1 типа
Лечение
заболевания основано на постоянном введении инсулина. Поскольку инсулин
разрушается при приеме внутрь, его необходимо вводить в виде инъекций. В начале
XXI века несколькими американскими компаниями были разработаны препараты
ингаляционного инсулина (для вдыхания). Однако их выпуск вскоре был прекращен
из-за недостаточно высокого спроса. Видимо, сам по себе факт инъекции – не
основная сложность в проведении терапии инсулином.
Обсудим
вопросы, часто возникающие у пациентов, которым поставлен диагноз «Сахарный
диабет 1 типа».
- Излечим ли сахарный диабет 1 типа?
На
сегодняшний день медицина не может обратить вспять аутоиммунные процессы,
которые разрушили бета-клетки поджелудочной железы. К тому же, при появлении
симптомов заболевания обычно остается не более 10% функционирующих бета-клеток.
Активно разрабатываются новые методы, позволяющие избавить пациентов от
необходимости постоянно вводить инсулин перед едой. На сегодняшний день в этом
направлении достигнуты значительные успехи.
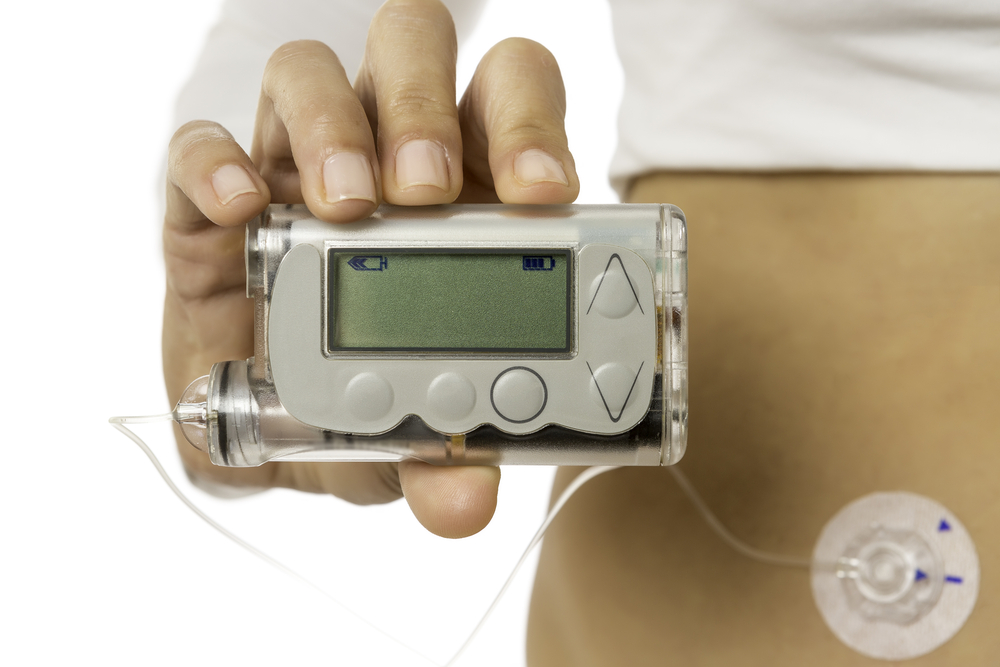
Инсулиновые помпы. Начиная с 1990-х годов в практику вошли
инсулиновые помпы — носимые на теле дозаторы, подающие инсулин через подкожный
катетер. Сначала помпы не были автоматическими, все команды на подачу инсулина
должен был давать пациент нажатием кнопок на помпе. Начиная с 2010-х, на рынке появляются
модели помп с «частичной обратной связью»: они объединены с сенсором, постоянно
измеряющим уровень сахара в подкожной клетчатке, и способны корректировать скорость
введения инсулина на основании этих данных. Но пациент еще не совсем избавлен
от необходимости подавать помпе команды. Перспективные модели инсулиновых помп
способны управлять сахаром крови без участия человека. Вероятно, они появятся
на рынке в ближайшее время.
Инсулиновая помпа
Источник изображения: shutterstock.com / Click and Photo
Пересадка бета-клеток или поджелудочной
железы. Донорский материал может быть только человеческим. Основное условие
успеха при трансплантации – постоянный прием препаратов, подавляющих иммунную
систему и препятствующих отторжению. В последние годы появились лекарства, избирательно
влияющие на иммунную систему — подавляющие отторжение, но не иммунитет в целом.
Во многом решены технические проблемы выделения и сохранения бета-клеток. Это
позволяет проводить операции по трансплантации более активно. Например,
проведение такой операции возможно одновременно с пересадкой почки (которая
зачастую требуется пациенту с диабетическим поражением почек – нефропатией).
- Сахар крови был высоким, мне поставили
диагноз «сахарный диабет» и назначили инсулин. Но через 2 месяца сахар
нормализовался, и не поднимается, даже если инсулин не вводить. Я вылечился,
или диагноз поставлен неправильно?
К
сожалению, ни то, ни другое. Этот феномен называется «медовый месяц диабета».
Дело в том, что симптомы сахарного диабета 1 типа появляются при гибели
примерно 90% бета-клеток, но некоторое количество бета-клеток в этот момент еще
живо. При нормализации сахара крови (инсулином) их функция на время улучшается,
и выделяемого ими инсулина может хватать для удержания сахара крови в норме. Аутоиммунный
процесс (который привел к развитию диабета) при этом не останавливается,
практически все бета-клетки погибают в течение 1 года. После этого удерживать
сахар в норме удается лишь с помощью вводимого извне инсулина. «Медовый месяц»
имеет место не у 100% пациентов с поставленным диагнозом «сахарный диабет 1
типа», но это – частое явление. Если оно наблюдается, врач-эндокринолог должен на
время снизить дозы вводимого инсулина.
В
некоторых случаях пациент с поставленным диагнозом обращается за помощью к
народным целителям и за другими альтернативными видами лечения. Если прием
«народных средств» приходится на время развития «медового месяца», это создает
у пациента (и у целителя, что также плохо) ощущение того, что эти средства
помогают. Но, к сожалению, это не так.
- Если диабет неизлечим, и я заболел в 15 лет
– смогу ли я дожить хотя бы до 50?
До 50 и до 70 – несомненно! Американский Фонд Джослина довольно давно
учредил медаль для людей проживших 50 лет (а затем – и 75 лет) после
установления диагноза сахарного диабета 1 типа. По всему
миру сотни людей получили эти медали, в том числе в России. Таких медалистов
было бы больше, если бы не техническая проблема: далеко не у всех сохранились
медицинские документы 50-летней давности, подтверждающие факт установления диагноза
именно в то время.
Но для того,
чтобы получить медаль Фонда Джослина, необходимо научиться хорошо управлять
собственным уровнем сахара. Сложность в том, что у человека без диабета каждый
день выделяется разное количество инсулина – в зависимости от питания,
физической активности и многих других факторов. У здорового человека есть природный
«автомат», который постоянно регулирует уровень сахара — это бета-клетки поджелудочной
железы и ряд других клеток и гормонов, которые участвуют в этом процессе. При сахарном
диабете 1 типа этот автомат сломан, и его приходится заменять «ручным
управлением» – контролировать сахар крови перед каждым приемом пищи, учитывать
все съедаемые углеводы по системе «хлебных единиц» и рассчитывать необходимое количество
инсулина перед едой по не очень сложному алгоритму. Важно не доверять своему
самочувствию, которое может быть обманчивым: высокий или низкий уровень сахара
организм чувствует отнюдь не всегда.
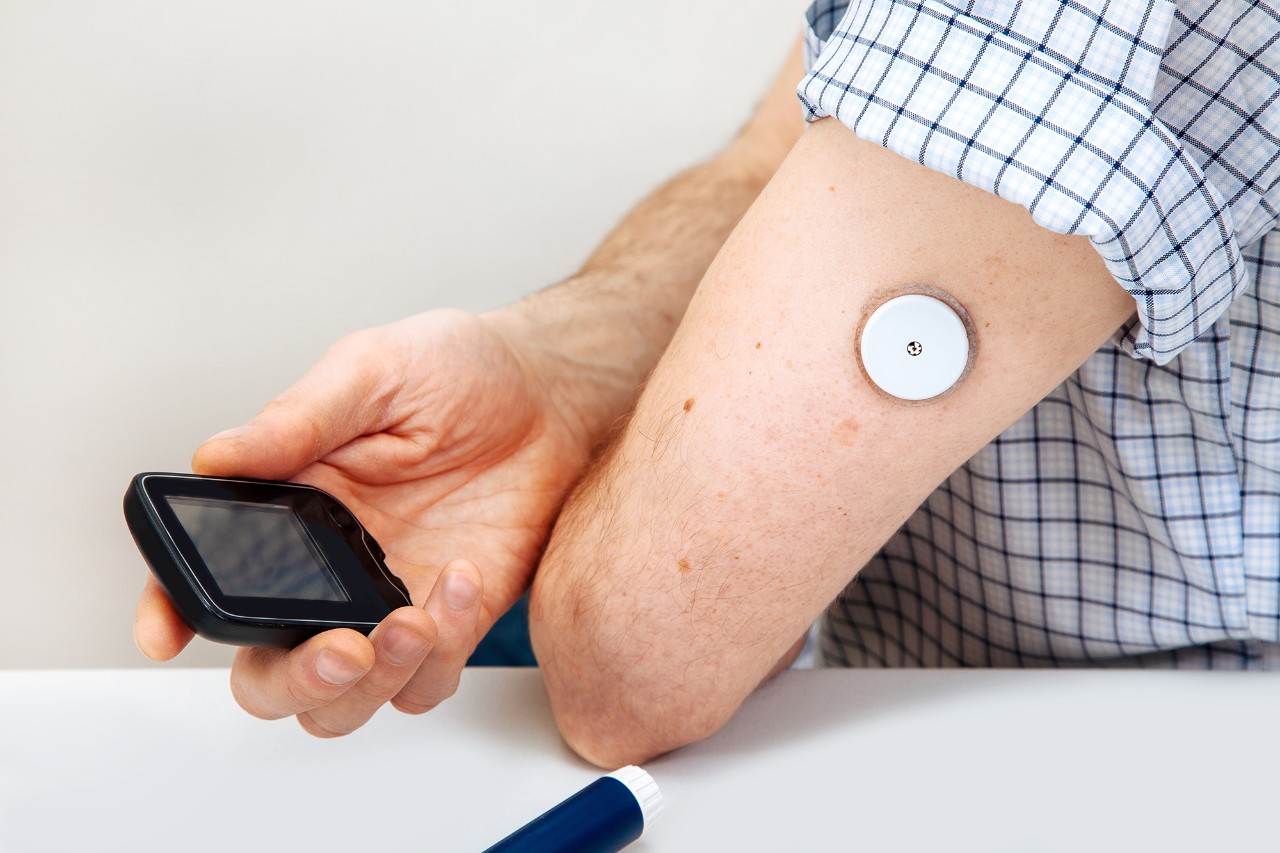
Изначально
средством измерения сахара крови был глюкометр – портативный прибор, который
определяет уровень сахара в капле крови из пальца. В дальнейшем были
разработаны специальные сенсоры, которые измеряют уровень сахара в межклеточной
жидкости (в подкожной клетчатке). В последние несколько лет на рынок вышли
такие устройства, позволяющие оперативно получать информацию о текущем уровне
сахара. Примеры – приборы DexCom и FreeStyle Libre.
Cистема непрерывного мониторирования глюкозы крови
Источник изображения: shutterstock.com / Nata Photo
Но,
несмотря на все современные технологии, чтобы освоить «ручное управление»
уровнем сахара, необходимо обучение по специальной структурированной программе,
которое называется «Школа диабета». Как
правило обучение проводится в группе и занимает не менее 20 часов. Знания – это
не единственное условие успешного управления. Очень многое зависит от
воплощения этих знаний на практике: от частоты измерения сахара крови и введения
верных доз инсулина. Поэтому очень важно, чтобы врач-эндокринолог регулярно
оценивал состояние пациента и его колебания сахара крови (на основе «дневника
самоконтроля», который ведет пациент), определял правильность расчета инсулина
и своевременно корректировал лечение. К сожалению, в России очень многие
пациенты встречаются с врачом лишь для того, чтобы получить бесплатный инсулин,
а на все остальное у врача поликлиники просто не хватает времени… Каждому
человеку с диабетом стоит найти эндокринолога, который правильно проведет
обучение, и далее будет заниматься именно оперативным контролем состояния
здоровья пациента и своевременной коррекцией лечения. Не всегда такой
эндокринолог работает в системе обязательного медицинского страхования, и не
обязательно это тот же врач, который выписывает бесплатный инсулин.
- У меня сахарный диабет 1 типа. Если у меня
будут дети – у них тоже будет диабет? Передается ли сахарный диабет по наследству?
Как ни
странно, при сахарном диабете 2 типа наследственная предрасположенность намного
выше, чем при диабете типа 1. Хотя сахарный диабет 2 типа обычно возникает в
старшем возрасте, генетическая предрасположенность к нему имеется с рождения. При
сахарном диабете 1 типа наследственная предрасположенность невелика: при
наличии диабета 1 типа у одного из родителей вероятность этого заболевания у
ребенка составляет от 2 до 6% (при наличии СД 1 типа у отца ребенка вероятность
наследования выше, чем при диабете у матери). Если в семье болеет диабетом 1
типа один ребенок, то вероятность заболевания у любого его брата или сестры
составляет 10%.
Людям с
диабетом вполне доступно счастливое материнство и отцовство. Но для безопасного
протекания беременности у женщины с сахарным диабетом 1 типа очень важен
стабильный уровень сахара до зачатия и наблюдение эндокринолога по специальной
программе во время всей беременности.
Диабет
– коварное заболевание, способное «скрытно вредить». Постоянное наблюдение
высококвалифицированных врачей, регулярный лабораторный контроль, применение
самых современных препаратов и средств лечения – все это позволяет удержать
диабет под контролем и избежать его опасных последствий.
Есть
хорошая фраза: «Сахарный диабет – не болезнь, а образ жизни». Если вы научитесь
управлять своим диабетом, с ним можно прожить долгую и счастливую жизнь.
Специалисты по этой проблеме
Самая важная информация из статьи о сахарном диабете у детей на портале 4tobolit.by от детского врача-эндокринолога Татьяны Пугавко:
Что такое сахарный диабет? И каких типов он бывает?
Сахарный диабет – это термин, который объединяет группу заболеваний, сопровождающихся повышением глюкозы (сахара) в крови. Существует множество различных типов диабета, но выделяют основные два:
- 1 тип, инсулинозависимый – его еще называют «детским» или «диабет молодых», так как им в основном болеют дети или молодые люди;
- 2 тип, инсулиннезависимый – его называют «диабет пожилых», так как им чаще болеют пожилые люди. Однако в последнее время он диагностируется и у молодых людей, и даже у детей.
Какова этиология сахарного диабета?
Этиология точно не известна. Но одна из причин возникновения сахарного диабета в том, что риск заболеть может передаваться по наследству. Но это не значит, что если у кого-то из членов семьи есть сахарный диабет, то он обязательно будет у вашего ребенка. Или, наоборот, может быть так, что ни у мамы, ни у папы, ни у бабушек с дедушками сахарного диабета не было, а у ребенка его выявили.
Сахарный диабет может возникнуть под действием различных причин: детские инфекции и вирусные простудные заболевания, а также стрессы у детей, имеющих повышенную предрасположенность к этому заболеванию. Причем воздействие этих факторов может происходить задолго до того, как проявятся первые признаки сахарного диабета.
Сахарный диабет 1-го типа возникает из-за того, что в организме не хватает инсулина, вследствие чего и повышается уровень сахара в крови.
Каковы симптомы сахарного диабета?
Одним из первых симптомов сахарного диабета является учащенное мочеиспускание. Из-за того, что ребенок начинает часто ходить в туалет, встает по ночам, у него появляется жажда, он начинает пить больше жидкости. Родители, как правило, замечают, что ребенок стал пить много воды. На фоне того, что заболевший ребенок много пьет, ест, он начинает худеть. Далее появляются слабость и утомляемость.
Как проводится диагностика?
Детский диабет диагностируется довольно легко. Мы определяем уровень глюкозы в крови и моче, а также и уровень кетонов.
Чем опасно это заболевание?
Это заболевание связано с недостатком в организме инсулина. А единственным лечением пока является введение этого гормона. Так как инсулин изобрели всего лишь в 20-х годах XX века, то в прежние времена дети с сахарным диабетом погибали.
Если во время не вводить инсулин, то глюкоза не может проникнуть в клетку. Инсулин, как ключик, открывает для глюкозы вход в клетку. Наш организм использует глюкозу как энергию, как топливо для машины. Благодаря этому мы двигаемся, дышим, работаем, думаем. Если нет основного источника энергии – глюкозы, то наш организм начинает черпать энергию из других источников: белков и жиров, поэтому детки и худеют. А при использовании жира в виде энергии образуется много вредных веществ, которые отравляют детский организм, что может привести к летальному исходу.
Отличается ли его клиническая картина от сахарного диабета у взрослых?
При 1 типе диабета поджелудочная железа почти не вырабатывает инсулин. При сахарном диабете 2 типа инсулин в крови может быть даже повышен, однако из-за снижения чувствительности клеток организма к инсулину его действие нарушается. Чаще всего это происходит вследствие ожирения.
Ну а симптомы, как правило, точно такие же: учащенное мочеиспускание, появление жажды.
Есть ли какие-то пред- диабетические состояния, позволяющие заподозрить проблему?
У детей это чаще остро возникающий процесс. Если клетки поджелудочной железы вырабатывают инсулин в достаточном количестве, то не происходит повышение глюкозы в крови. Детский диабет проявляется тогда, когда остается менее 10% клеток, вырабатывающих инсулин.
Кто в группе риска?
Сложно сказать. Для детского диабета нет такого понятия, как группа риска – он может «выстрелить» у любого ребенка, в любой семье.
Безусловно, риск развития сахарного диабета выше у тех, у кого это заболевание есть в семье. Но, как я уже говорила, это не значит, что он обязательно разовьется. Также больше подвержены этому заболеванию недоношенные детки и дети, родившиеся с маленьким весом, а также дети, находящиеся на искусственном вскармливании и те, кто уже имеет какое-либо аутоиммунное заболевание. Неблагоприятную роль может сыграть курение родителей.
Какой прогноз в плане лечения?
При правильном и хорошо подобранном лечении прогноз благоприятный. Есть разные виды инсулинов. Многие дети используют помповую инсулинотерапию. Но важно знать, что здесь многое зависит не от лечения, а от того, как ребенок и его родители воспринимают диагноз, как к нему относятся. Им придется научиться многому.
Первое – это упорядочить свой режим питания и образ жизни. Обратите внимание, что рацион питания не меняется полностью, просто он становится правильным. И это не питание одними чипсами, шоколадками и бутербродами.
Второе – при детском сахарном диабете огромное значение имеет контроль глюкозы в крови. Дети делают это часто: оптимально – 6–8 раз в день. Сейчас существует много различных средств для контроля глюкозы в крови. В первую очередь это глюкометры, когда для каждого измерения глюкозы в крови ребенку нужно проколоть пальчик. Но есть сейчас и системы, когда деткам на две недели ставится датчик (например, в область плеча). А специальным прибором (сканером) можно определять глюкозу в крови ежеминутно, поднося этот сканер к датчику. И тогда не нужно колоть пальчики 6–8 раз в день.
Возможна ли полноценная жизнь, а отчего навсегда придется отказаться?
А наши дети и живут полноценной жизнью. Участвуют в различных конкурсах, соревнованиях. Я бы сказала они, наоборот, умнее и способнее, чем дети без диабета. Наверное, потому, что им пришлось раньше повзрослеть. Научиться вести здоровый образ жизни, правильно питаться, следить за правильным режимом дня. Они подсчитывают хлебные единицы (это количество углеводов), чтобы правильно ввести себе нужную дозу инсулина.
Однако дети с диабетом и их родители должны знать о том, что перед ними будет стоять сложный вопрос выбора профессии. Дело в том, что при сахарном диабете противопоказаны некоторые профессии:
- с большими физическими нагрузками (шахтеры);
- со значительным нервно-психологическим напряжением (авиадиспетчеры, водители транспорта);
- с ненормированным рабочим днем, в ночное время, с неблагоприятным микроклиматом, с контактом с токсическими веществами (химическое производство).
Можно ли предотвратить болезнь? На что родителям нужно обращать особое внимание?
Предотвратить болезнь пока невозможно. Но ученые работают над этой темой. А родители и сами должны вести здоровый образ жизни, правильно питаться, отказаться от вредных привычек. Ну и наблюдать за ребенком: как часто он ходит в туалет, сколько жидкости пьет, каково его общее состояние.
Давайте развенчаем несколько наиболее популярных мифов о диабете. О чем чаще всего родители спрашивают на приеме?
Полный ребенок – это всегда диабет? Детский диабет не развивается от полноты. Однако в будущем из-за неправильного питания и образа жизни возможно возникновение ожирения. А это фактор риска развития взрослого сахарного диабета.
Сладости – прямая дорога к диабету? Сладости, так же, как и избыток мучного, не приведут к развитию детского диабета. Но могут спровоцировать нарушение обмена веществ и развитие взрослого диабета.
Можно ли лечить детский сахарный диабет таблетками или травами? Если установлен диагноз «инсулинозависимый диабет 1-го типа», то нет! Этот диабет лечится только инсулином. Никакие травки и таблетки не заменят в организме инсулин, а наоборот могут привести к гибели ребенка. Пока не существует никаких «чудодейственных средств излечения от диабета». Только инсулин!
Может ли ребенок вылечиться от диабета? Если диагноз поставлен правильно, то заболевание не исчезнет. С диабетом надо научиться жить: контролировать глюкозу, считать углеводы, планировать физическую нагрузку и многое другое. И тогда все будет хорошо.
Если есть продукты содержащие фруктозу, то можно не заболеть сахарным диабетом? Фруктоза превращается в глюкозу, но медленнее, чем обычный сахар. Развитие детского диабета никак не зависит от приема сладостей. Но если ребенок уже заболел сахарным диабетом, то он все равно должен считать количество углеводов (пусть и в виде фруктозы) в продуктах. Избыточный прием продуктов, богатых фруктозой взрослыми и детьми может привести к нарушению углеводного обмена, а далее – к ожирению.
Детям с сахарным диабетом нельзя заниматься спортом? Наоборот. Можно и нужно. Ребенку с диабетом необходимы занятия физкультурой для укрепления мышц, костей и сердца. Физический упражнения снижают уровень глюкозы в крови – за счет повышения ее потребления клетками мышц, повышается чувствительность клеток к инсулину. Однако и здесь необходим контроль глюкозы крови: нельзя заниматься, если уровень глюкозы очень низкий или очень высокий.
Записаться консультацию к Татьяне Пугавко или другому врачу-эндокринологу можно по телефонам центра:
+375 29 311-88-44;
+375 33 311-01-44;
+375 17 299-99-92.
Или через форму онлайн-записи на сайте.
Принципиально диабет разделяется на три типа: 1-й, 2-й и гестационный. Непринципиальных типов около 30, но большая часть из них – экзотика.
Гестационный диабет – проблема беременных. Он может пройти сам без всяких последствий, но порой превращается в диабет 1-го или 2-го типа.
Диабет 1-го типа – состояние, при котором иммунная система полностью разрушает инсулиновые клетки поджелудочной железы. Человек нуждается в инъекциях инсулина всю жизнь. И ничего тут, к сожалению, изменить нельзя. Но можно поддерживать нормальное качество жизни, контролировать болезнь и дожить до старости.
Диабет 2-го типа – свой инсулин есть, но клетки его не слушаются (возникает резистентность к нему). Она может быть вызвано самыми разными причинами, но главная в 90% случаев – избыточный вес. Если у вас нормальный вес, то вероятность заболеть диабетом 2-го типа очень мала даже при генетической предрасположенности.
Преддиабет – уже есть нарушения обмена углеводов (анализ показывает повышенный – 5,5–6,0 ммоль/л – уровень глюкозы натощак или не в норме глюкозотолерантный тест), но еще не развились признаки диабета. Человек чувствует себя не хуже, чем обычно – проблему покажет только анализ крови на сахар.
УСВОИМ РАЗНИЦУ. Диабет 1-го и 2-го типа – совершенно разные заболевания. Называются они одним словом лишь потому, что раньше их не умели различать, а симптомы были схожими.
ТЕСТ: ОЦЕНИВАЕМ РИСК
Чем больше ответов «да», тем выше риск диабета 2-го типа. Три и более положительных ответа – повод сходить к врачу.
- У вас есть лишний вес?
- У кого-либо из близких родственников (брат, сестра, родители) есть диабет 2-го типа или преддиабет?
- У вас был гестационный диабет или ваш новорожденный ребенок весил больше 4 кг?
- Повышено ли давление?
- У вас находили повышенный холестерин или сниженные липопротеиды высокой плотности?
- Зарядка от трех раз в неделю, прогулки по полчаса ежедневно – это явно не ваши виды активности и досуга, так?
- У вас находили синдром поликистоза яичников?
- Был ли когда-либо повышен уровень сахара натощак или не в норме глюкозотолерантный тест?
- Замечали ли необычное потемнение участков кожи (по-научному – акантокератодермия)?
- Есть ишемическая болезнь сердца или вы перенесли инфаркт либо инсульт?
Немного страшилок
Наверняка у вас есть родственники или знакомые с диабетом 2-го типа. Глядя на них, трудно сказать, что они как-то страдают от него. Но это и плохо – реальные последствия диабета мы просто не замечаем! Даже сами пациенты списывают появившиеся осложнения на возраст, на какие-то болячки, на тот же лишний вес. А ведь именно диабет – тот самый фактор, который серьезно ухудшает течение любого заболевания.
Факты, о которых не хочется думать
- Неконтролируемый диабет повышает риск инсульта и инфарктав 2–5 раз, и от них умирают 70% диабетиков.
- Постоянно повышенный уровень глюкозы приводит к катаракте, а затем и к слепоте за 5–10 лет.
- Диабет 2-го типа убивает почки: сначала появляется белок в моче, а затем и почечную недостаточность в течение 2–8 лет. 44% всех впервые выявленных болезней почек обусловлены диабетом.
- 60–70% всех диабетиков страдают от нейропатии– болей и нарушения чувствительности в ногах, руках. Нейропатия приводит затем к нарушению кровообращения, к незаживающим язвам.
- Наконец, болезнь увеличивает риск подцепить любую инфекционную хворь, вплоть до банального ОРВИ. У диабетика, который не лечится, очень плохо заживают раны, повышен риск инфекционных осложнений после любой операции, даже после удаления аппендикса.
УМНОЖАЕМ НА 2. Примерно тот же набор проблем дает и ожирение. Учитывая, что диабет 2-го типа без ожирения бывает лишь у 10% людей, добавьте в придачу к перечисленному: остеоартрит, дыхательную недостаточность, повышенный риск рака матки, груди, почек, желчного пузыря, простаты и кишечника…
ВЫЧИСЛИТЬ В ЗАРОДЫШЕ
Даже если у вас есть один из этих симптомов, стоит провести тесты, чтобы исключить диабет. Только врач определит, первого он типа либо второго.
- Постоянное чувство голода.
- Увеличение веса либо необъяснимое (и иногда резкое) его снижение.
- Слабость и быстрая утомляемость.
- Нарушение зрения.
- Плохое заживление даже маленьких ранок, склонность к воспалению и инфицированию кожи, десен.
- Покалывание или снижение чувствительности в руках, ногах.
- Склонность к циститам, кандидозу влагалища.
- Постоянная жажда и частое мочеиспускание (особенно ночью), ощущение сухости во рту.
- «Пьем, писаем, худеем» – легко запоминающиеся симптомы, характерные для диабета 1-го типа. Остальные признаки встречаются при всех типах диабета.
Обнадеживаем
А теперь приятное известие: диабет 2-го типа занимает третье место в списке самых опасных заболеваний, которые можно предотвратить! Если человек с преддиабетом похудеет всего на 10–15% (то есть весил, например, 85 кг, а похудел до 75 кг), риск развития диабета снизится на 68%. Получается, что диабет 2-го типа – та самая ситуация, когда все в наших руках. Без преувеличений.
Что же можно сделать, если у вас преддиабет или диабет? Банально – снизить вес, контролировать уровень глюкозы и лечить все сопутствующие заболевания и осложнения, особенно гипертонию. А еще обязательно увеличить физическую нагрузку. Не хочется делать упражнения – просто гуляйте по полчаса в день. А лучше заведите собаку: и друг человека, и гулять придется ежедневно в любую погоду.
Считаем
Гликемический индекс (ГИ)
Есть продукты-спринтеры, которые легко отдают углеводы: например, вся выпечка и хлебобулочные изделия, сахар, сладкие газировка и соки, фастфуд. У них высокий ГИ: они «сгорают» очень быстро, резко повышая уровень глюкозы. А есть продукты-стайеры, из которых углеводы организму приходится старательно добывать. У них низкий ГИ. В этой группе овощи (особенно сырые), большинство фруктов.
При этом ГИ не соответствует нашим обычным представлениям о калорийности и вредности еды. Например, творожный сырок – 70, свекла – 70, белый хлеб – 65, малина – 30.
Что происходит в организме, если он получил продукт с высоким ГИ? Съеденное пирожное (даже очень маленький кусочек) дает резкий скачок сахара вверх. В ответ на это происходит резкий выброс инсулина, причем выбрасывается больше, чем нужно. В итоге подавляющая часть съеденных калорий превращается в жир, в крови уровень глюкозы падает ниже, чем был до еды. А мозг, недополучив глюкозы, вновь подает сигналы: я голоден, пора подкрепиться.
ЗАПОМИНАЕМ ФОРМУЛУ. «На глазок» ГИ еды можно определить так: сладкое, мягкое, консервированное и приготовленное имеет более высокий ГИ, чем кислое или пресное, жесткое и сырое.
АНАЛИЗИРУЙ ЭТО
Обязательные тесты на диабет:
- Определение уровня глюкозы натощак. Норма не выше 6,1 ммоль/л.
- Глюкозотолерантный тест. Заключение с расшифровкой даст лаборатория.
- Не пейте и не ешьте ничего минимум за 6 часов до этих анализов!
Необязательные (они понадобятся для уточнения диагноза):
- Определение диабет-ассоциированных антител: к островковым клеткам, GAD, IA-2, инсулину. Они показывают наличие аутоиммунного диабета.
- Генетические тесты (HLA–ассоциации). В редких случаях применяются для исключения экзотических форм диабета, а также MODY диабета.
- Тест на С-пептид. Показывает уровень своего собственного инсулина, не зависящий от введенного инсулина.
Развенчиваем мифы
Лекарства и не лекарства. Если доктор назначил вам сахароснижающие препараты, принимайте их обязательно. Нет, на них не подсаживаются, они не вызывают ухудшения функции поджелудочной и не гасят работу инсулиновых клеток. Это мифы, опасные и почему-то распространенные. Без сахароснижающих препаратов вы получите все те проблемы, что перечислены в пугающей части.
Одновременно контролируйте уровень сахара. Если вы начали худеть и повысили физическую активность, то увидите, как ваша потребность в препаратах заметно уменьшится, и, скорее всего, вам надо будет снизить дозировку. А возможно, вы сможете обойтись и без них. Но никогда не отменяйте терапию сами и не снижайте дозу – всегда советуйтесь с врачом.
Если вам назначен инсулин, отказываться от него – смертельный риск. Никакие сахароснижающие препараты заменить его не могут. Возможно, при диабете 2-го типа потребность в инсулине постепенно уменьшится, когда благодаря вашему новому образу жизни клетки поджелудочной начнут восстанавливаться. Но обещания вроде «Доктор, не надо меня сажать на инсулин, я завтра начну делать гимнастику!» бессмысленны: надо – значит надо.
ПОДДЕРЖИВАЕМ БДИТЕЛЬНОСТЬ. На сахарном диабете паразитирует немало производителей лишних, бесполезных, а иногда и вредных товаров. Не доверяйте им. Витамины, особенно антиоксиданты, при диабете действительно очень нужны. Но только не в форме БАДов. Никакие травки не восстанавливают поджелудочную, не снижают сахар и не лечат диабет. Никакие чаи не могут сжигать калории за вас. Никакие «суперсорбенты» не всасывают жиры, не уменьшают калорийность пищи и не нормализуют сахар в крови.
Ищем исключения
«А если у меня сахарный диабет 2-го типа и нормальный вес?»
В таком случае для вас актуальны все советы, кроме общего снижения калорий. Физические упражнения снижают резистентность к инсулину довольно эффективно. Вам нужно избегать продуктов с высоким гликемическим индексом, так как они усиливают скачки глюкозы и увеличивают резистентность к инсулину. Вероятно, понадобятся более высокие дозы сахароснижающих препаратов, а возможно, и инсулин.
СУЩЕСТВЕННОЕ «НО». 3–5% пациентов с нормальным весом диагноз «сахарный диабет» 2-го типа ставят ошибочно, а на самом деле у них оказываются другие, более экзотические формы диабета. Попросите врача назначить анализ на С-пептид, на диабет-ассоциированные антитела для решения вопроса с LADA или MODY диабетом. Это позволит тщательно контролировать уровень глюкозы, избежав бесполезных сахароснижаюших препаратов, и приведет к уменьшению риска осложнений диабета.
Диагноз поставлен
Если анализы подтвердили, что у вас диабет, это повод обследоваться более глубоко и регулярно. Вот какие тесты помогут держать проблему в рамках и жить полноценной жизнью.
Анализ на HbA1c (гликозилированный гемоглобин). Показывает, качественно ли вы контролировали уровень глюкозы в течение последних 2–3 месяцев. Его нужно делать раз в год в любой крупной лаборатории.
Измерение давления. Если оно не в норме, обратитесь к врачу за назначением препаратов. Гипертония при диабете крайне серьезна(опасна).
Липидный профиль. Хотя бы раз в год, особенно после 40 лет, этот анализ стоит выполнять для оценки риска инфаркта и инсульта.
Анализ на микроальбумин в моче. Это самый надежный способ выявить проблемы с почками до того, как развились серьезные нарушения. Сдавайте его раз в год обязательно, даже если не назначают.
Осмотр у окулиста, проверка глазного дна. Врач увидит состояние ваших сосудов и их возможные изменения. Раз в год.
Контроль глюкозы крови. Последний по порядку, но первый по важности. Лучше всего купить глюкометр и полоски к нему и попросить врача научить, когда измерять сахар крови и на что обратить внимание.
Текст: Татьяна Тихомирова, кандидат медицинских наук, аллерголог-иммунолог
Сахарный диабет (СД) является серьезной проблемой современного здравоохранения во всем мире, влияющей на показатели здоровья, трудоспособности и, в конечном итоге, продолжительности жизни больших групп населения. Согласно определению, СД — это заболевание обмена веществ разной этиологии, которое характеризуется хронической гипергликемией, возникающей вследствие нарушения секреции, либо действия инсулина, либо обоих факторов одновременно [1, 2, 3]. Очевидно, что при сходстве финальных метаболических нарушений причины неэффективности действия гормона инсулина могут быть весьма многообразны. Поэтому для выбора адекватной терапевтической тактики важно не только диагностировать собственно диабет, но и максимально детализировать его этиологию.
В детской и подростковой популяции, длительное время считавшейся подверженной заболеваемости исключительно СД 1-го типа (СД 1), проблема дифференциальной диагностики представляется особенно актуальной. Статистика последних лет свидетельствует о возрастании вклада других типов СД в общую структуру заболеваемости СД у детей: СД 2-го типа (СД 2) — до 10%, моногенного СД (МГСД) — 1–3% [2, 3, 4, 5]. Эти данные нельзя считать окончательными в связи с ограничением доступности молекулярно-генетических методов обследования, а также сложившимися стереотипами в отношении диагностики СД у детей.
Между тем диагностические ошибки в установлении этиологии СД способны привести к неверной тактике в выборе терапии основного заболевания, планировании скрининга осложнений и коморбидных состояний и определении отдаленного прогноза. Известные в настоящее время варианты СД у детей, не относящиеся к 1-му типу, в большинстве своем не имеют четких патогномоничных проявлений, что затрудняет их диагностику, определяя необходимость анализа данных в совокупности, включая клинико-лабораторные симптомы, особенности дебюта и течения болезни, ответа на проводимую терапию [5, 6]. В связи с этим мы сочли целесообразным систематизировать современные сведения о неаутоиммунном СД у детей и предложить дифференциальный алгоритм, способный помочь практикующему врачу в диагностическом поиске.
Среди неаутоиммунных вариантов СД у детей можно выделить две основные группы — СД 2 и МГСД.
Сахарный диабет 2-го типа
СД 2 встречается примерно у 10% детей и подростков, больных диабетом. При диагностике следует учитывать особенности этого типа СД, которые должны рассматриваться в комплексе.
СД 2 у молодых имеет этнические особенности, превалируя у небелокожих европейцев, американцев и азиатов, но при этом может встречаться у лиц любой расы. По данным SEARCH for Diabetes in Youth (популяционное исследование среди 10–19-летних жителей США), СД 2 был диагностирован у 33% обследованных афроамериканцев, 22% латиноамериканцев, 40% жителей островов Тихого океана, 76% коренного населения США; при этом среди белых американцев встречался лишь у 6% обследованных. Статистика стран Восточной Азии свидетельствует о высокой заболеваемости СД 2 среди молодых: в Гонконге — до 90%, в Тайване — 50%, в Японии — 60%. Среди молодых жителей США и Европы СД 2 сильно коррелирует с избытком массы тела или ожирением, что не столь характерно для азиатов (в Японии, Индии, Тайване до 30% больных СД 2 детей и подростков имеют нормальный индекс массы тела) [4, 7, 8].
Манифест СД 2 у детей чаще приходится на второе десятилетие жизни (средний возраст — 13,5 лет), совпадая с пиком физиологической пубертатной инсулинорезистентности, которая, в свою очередь, может стать триггером манифестации ранее скрытого СД 2. Варианты клинического манифеста СД 2 широко варьируют. Возможно полное отсутствие клинических симптомов, и тогда СД 2 диагностируется при диспансерном обследовании пациентов из групп высокого риска или случайно. Однако примерно у трети больных в дебюте СД 2 имеет место кетоацидоз, что является частой причиной ошибочного установления диагноза СД 1. Описывается редкий вариант манифеста с развитием тяжелой дегидратации и гиперосмолярной комы с высоким риском летального исхода [9]. Гендерные различия ассоциированы с этническим фактором. Так, в популяции коренных американцев соотношение заболеваемости мальчиков и девочек соответствует 1:4–1:6, а в азиатской популяции подобные различия отсутствуют (1:1). Случаи заболеваемости СД 2 среди родственников, в том числе не первой степени родства, характерны для данного типа диабета. Однако у 15% детей с СД 2, в отличие от взрослых, может отсутствовать отягощенная наследственность [4, 8]. Данный факт наряду с возрастанием роли семейного анамнеза в диагностике СД 1 также может стать причиной ошибок в установлении типа СД у детей.
При СД 2, в отличие от СД 1, отсутствует ассоциация с HLA-маркерами и с аутоантителами.
СД 2, в основе патогенеза которого лежит инсулинорезистентность, может протекать изолированно, но чаще ассоциирован с другими составляющими метаболического синдрома: артериальной гипертензией, дислипидемией, центральным ожирением, acantosis nigricans, овариальной гиперандрогенией, неалкогольным жировым гепатозом (NAFLD), нефропатией. У девочек преждевременное (до 8 лет) изолированное адренархе повышает риск формирования впоследствии овариальной гиперандрогении. Артериальная гипертензия, по разным данным, встречается у 35–75% детей и подростков с СД 2. Нефропатия с симптомами микро- или макроальбуминурии может быть диагностирована как в дебюте, так и при длительном течении СД 2. Есть данные об исходе нефропатии при СД 2 в фокальный сегментарный гломерулосклероз. Дислипидемия характеризуется нарушением соотношения и ростом вклада атерогенных липидных фракций. При СД 2 у детей и подростков, ассоциированным с ожирением, могут иметь место признаки системного воспаления — повышение С-реактивного белка, уровня провоспалительных цитокинов, лейкоцитов, что в целом повышает суммарный кардиоваскулярный риск у взрослых [10, 11, 12, 13].
Установлено, что совокупность кардиоваскулярных факторов риска при наличии инсулинорезистентности и СД определяет высокий риск острых коронарных событий и повышает смертность среди взрослых лиц молодого возраста. Таким образом, СД 2 является серьезной патологией, имеющей особенности в популяции детей и подростков и требующей ранней диагностики, коррекции и своевременного скрининга специфических осложнений и коморбидных состояний [4, 14].
Подходы к ведению больных СД 2 во многом отличаются от таковых при более распространенном у детей СД 1. При сохранении основных компонентов терапии СД (диета, физические упражнения, медикаментозная терапия, обучение), в лечении СД 2 используется «ступенчатый» принцип. Выделяют три терапевтические ступени: диета и физические упражнения; диета, физические упражнения, метформин; диета, физические упражнения, метформин, инсулин.
Стартовая терапия СД 2 определяется клинической картиной и уровнем гликированного гемоглобина (HbA1c). При дебюте с отсутствием клинических симптомов и уровнем HbA1c < 9% терапия начинается с 1-й ступени — диета, физические упражнения. При наличии в дебюте СД 2 умеренно выраженных клинических симптомов диабета без признаков кетоза и уровне HbA1c < 9% терапия стартует со 2-й ступени — диета, физические упражнения, метформин. Если в дебюте заболевания выражены симптомы диабета с кетозом и/или кетоацидозом, уровнем HbA1c ≥ 9%, то к вышеназванной терапии присоединяется инсулин (3 ступень). Впоследствии осуществляется динамическое наблюдение с ежемесячными визитами пациента на клиническое обследование, определением HbA1c 1 раз в 3 месяца и решением вопроса об изменении терапевтической ступени, ориентируясь на вышеназванные критерии [4].
Основными целевыми установками ведения больных с СД 2 являются мотивация на изменение образа жизни, направленная на всех членов семьи, снижение избыточного веса, достижение оптимального метаболического контроля. Цели последнего также несколько отличаются от такового при СД 1, при котором целевые значения гликемии имеют возрастные и индивидуальные различия, допуская, в частности, поддержание уровня HbA1c в пределах 8–8,5% в младшей возрастной группе и у детей с бессимптомными гипогликемиями [15]. При СД 2 целевая гликемия предполагает соответственно: натощак 5,0–7,2 ммоль/л, постпрандиально < 10 ммоль/л, HbA1c < 7% [4].
Особенностью СД 2 является вероятность наличия макро- и/или микрососудистых осложнений уже в дебюте заболевания. Поэтому скрининг осложнений и коморбидных состояний, включающих другие компоненты метаболического синдрома, следует начинать сразу же при установлении диагноза СД 2. Скрининг подразумевает определение в дебюте заболевания, затем ежегодно микроальбуминурию (МАУ) и протеинурию, липидный спектр, функциональные печеночные пробы, измерение артериального давления при каждом визите. Скрининг на ретинопатию проводится также при установлении диагноза, затем ежегодно. Необходимо активно выявлять, обследовать и наблюдать в динамике проблемы пубертата, нарушения менструального цикла, ночные обструктивные апноэ у детей [4, 7, 13].
Моногенный сахарный диабет у детей
МГСД представляет собой результат наследования мутантных генов по рецессивному или доминантному типу либо спонтанной мутации de novo в отдельных генах. У детей МГСД в большинстве случаев связан с мутацией генов-регуляторов инсулиновой секреции; гораздо реже причиной могут стать мутации генов-рецепторов инсулина. МГСД может протекать изолированно либо присутствовать в составе таких генетических синдромов, как синдром Дауна, Клайнфельтера, Тернера, Вольфрама, Лоуренса–Муна–Барде–Бидля, Прадера–Вилли, атаксии Фридрейха, хореи Гентингтона, порфирии и др. Диагностика МГСД представляет определенные трудности, так как предполагает знание клинических особенностей отдельных вариантов и требует молекулярно-генетического подтверждения. Есть наблюдения, что большинству пациентов с МГСД в дебюте ошибочно диагностируется СД 1 или 2, что может негативно влиять на выбор стартовой терапии, прогнозирование степени риска и проведение превентивного мониторинга среди других членов семьи. По тем же причинам сложно судить об истинной распространенности данной патологии в детской популяции.
МГСД следует заподозрить при наличии следующих характеристик, которые не являются абсолютными и должны рассматриваться в совокупности с отсутствием типичных для СД 1 или 2 симптомов:
-
аутосомно-доминантный тип наследования СД;
-
сочетание с врожденной нейросенсорной глухотой, атрофией зрительного нерва, характерными синдромальными проявлениями;
-
инсулинорезистентность, низкая потребность в инсулине с возможностью прекращения инсулинотерапии в фазе частичной ремиссии;
-
отсутствие аутоантител;
-
варианты манифеста в неонатальном периоде или в пубертате [5, 6].
Более подробная характеристика разных групп МГСД представлена ниже.
МГСД с дебютом в возрасте 0–6 месяцев
У пациентов с неонатальным СД и дебютом в первом полугодии жизни крайне редко выявляются специфические аутоантитела и, напротив, часто определяется протективный для СД 1 HLA-генотип, что свидетельствует о частоте именно МГСД в данной возрастной группе [5]. Клинически выделяют транзиторный и перманентный СД, причем обе формы практически неотличимы в дебюте. Транзиторный неонатальный СД (ТНСД) обычно завершается через 8–12 недель, но имеет высокую (до 50%) вероятность рецидива, тогда как перманентный неонатальный СД (ПНСД) протекает на протяжении всей жизни [16]. Выделяют следующие генетические варианты неонатального СД у детей.
-
Нарушение импринтинга ZAC/HIAMI генов на локусе 6q24. Является наиболее частой причиной ТНСД, в дебюте и при рецидиве проводится терапия инсулином. Сопутствующие симптомы минимальны, в 23% — макроглоссия.
-
Активирующая мутация генов, контролирующих закрытие АТФ-зависимых калиевых каналов (Kir 6.2). Клинически — в 90% ПНСД, в 10% — ТНСД. В 90% случаев мутация спонтанная, наследственность не отягощена. У большинства пациентов имеет место изолированная клиника СД; у 20% сочетается с задержкой нервно-психического развития, эпилепсией (DEND-синдром). В дебюте у трети пациентов кетоацидоз, может не обнаруживаться С-пептид и показана терапия инсулином [5, 17]. Однако в ряде исследований последних лет была установлена эффективность терапии препаратами сульфонилмочевины в дозах, превышающих рекомендуемые для лечения СД 2. Есть наблюдения сохранения у части больных в возрасте от 3 месяцев до 36 лет, получавших препараты сульфонилмочевины, стойкой компенсации более одного года даже после отмены препаратов [18, 19, 20, 21].
-
Мутация SUR1. Встречается редко, у 78% — ТНСД, у остальных — ПНСД. Сочетается с задержкой нервно-психического развития [22].
-
Синдром Wolcott–Rallison (мутация EIF2AK3). Редкий синдром с аутосомно-рецессивным типом наследования, по данным некоторых авторов, в мировой литературе описано всего 17 случаев [23]. Характеризуется сочетанием СД с эпифизарной костной дисплазией (90%), остеопенией (50%), острой печеночной недостаточностью (75%), задержкой развития (80%), гипотиреозом (25%). Также имеют место симптомы нарушения экзокринной функции поджелудочной железы. Возраст дебюта — чаще первое полугодие, но может быть позже. Терапия инсулином [23, 24].
Возможность данного синдрома следует рассматривать у любого пациента с дебютом в первые три года жизни, имеющего эпифизарную дисплазию или острую печеночную недостаточность [5].
5. Другие причины неонатального СД. Очень редки, связаны с мутациями INS, GCK, FOXP3 (Х-сцепленный, болеют только мальчики), IPF1, HNF-1b, PTF1A. Последние 4 варианта сочетаются с аплазией или атрофией поджелудочной железы. Поэтому перед молекулярно-генетическим обследованием следует визуализировать поджелудочную железу и оценить экзокринную функцию. Все пациенты нуждаются в заместительной терапии инсулином и, по показаниям, заместительной ферментотерапии [5, 26, 27].
«Семейный» СД с дебютом в детском и юношеском возрасте
С расширением диагностических возможностей расшифрованы генетические механизмы ряда семейных форм СД, ранее относимых к СД 1 или СД 2. При этом следует рассматривать возможность МГСД во всех случаях, когда имеется семейный анамнез СД. Среди форм наследственного СД, ранее обозначавшегося и более известного под названием MODY (maturity-onset diabetes for young), наиболее частыми являются мутации гена HNF-1 альфа (MODY 3), HNF-4 альфа (MODY 1), гена глюкокиназы (MODY 2) [5, 6].
СД вследствие мутации гена HNF-1 альфа (MODY 3) является наиболее частым вариантом в данной подгруппе. Характеризуется дебютом в молодом возрасте (у детей — чаще в пубертате), отягощенным по СД семейным анамнезом — наследование по аутосомно-доминантному типу, «мягким» началом без склонности к кетоацидозу, возможностью нормогликемии натощак с высоким (> 5 ммоль/л) приростом гликемии в ответ на углеводную нагрузку в стандартном оральном глюкозотолерантном тесте, сниженным почечным порогом, в связи с чем может определяться глюкозурия при нормогликемии, продолжительным (> 3 лет) периодом «медового месяца». Данные особенности затрудняют раннюю диагностику СД, что влияет на развитие сосудистых осложнений. Тактически пациенты с данным типом СД в дебюте могут получать только немедикаментозную терапию, но в дальнейшем нуждаются в присоединении фармакотерапии. Имеет место высокая чувствительность к препаратам сульфонилмочевины, которые в начале лечения назначаются в дозе, составляющей 1/4 от среднетерапевтической. У детей, нуждающихся в медикаментозной терапии, применяется инсулин [6, 25].
СД вследствие мутации гена HNF-4 альфа (MODY 1) по клиническим характеристикам подобен предыдущему варианту, но без нарушения почечного порога. Может быть диагностирован, когда имеют место клинические проявления MODY 3, но при генетическом исследовании не подтверждается мутация гена HNF-1 альфа [5, 6].
СД вследствие мутации гена глюкокиназы (MODY 2) сложен для диагностики из-за скудности проявлений. Наследуется по аутосомно-доминантному типу. Клинические симптомы, как правило, отсутствуют. Характерными являются длительная «мягкая» гликемия натощак (5–8,5 ммоль/л), высоконормальный или пограничный уровень HbA1c, невысокий прирост гликемии (< 3,5 ммоль/л) через 2 часа после нагрузки глюкозой, случаи гипергликемии натощак или нетяжелого СД среди родственников. Установлен низкий риск сосудистых осложнений. Ответ на фармакотерапию (оральные сахароснижающие препараты, инсулин) низкий, в большинстве случаев в детском возрасте пациенты не нуждаются в медикаментозной терапии [5, 6]. Описано небольшое количество семей, в которых наблюдалось аутосомно-доминантное наследование мутаций генов IPF1 (MODY 4), NeuroD1 (MODY 6), CEL (MODY 7), клинически проявлявшихся инсулиннезависимым СД. Однако эти варианты настолько редки и необычны, что при дифференциальной диагностике СД у детей в обычной клинической практике специальный поиск этих мутаций не рекомендуется [28].
Генетические синдромы, ассоциированные с СД
МГСД может встречаться не только изолированно, но и в составе генетических синдромов. Последние следует заподозрить на основании характерных синдромальных проявлений. Мы остановимся на некоторых из них. Синдром Вольфрама, или DIDMOAD синдром (Diabetes insipidus, diabetes mellitus, optic atrophy, defness), имеет аутосомно-рецессивный тип наследования. Причиной является мутация в гене WFS1, определяемая у 90% пациентов с клиническими проявлениями данного синдрома. Полный фенотип, встречающийся у 75% пациентов, включает, кроме СД, несахарный диабет, атрофию зрительных нервов, прогрессирующую до 16 лет, двустороннюю сенсорную глухоту и другие, более вариабельные неврологические симптомы. Отдельные симптомы могут встречаться среди других членов семьи. Средний возраст манифеста 6 лет. Пациенты требуют лечения инсулином с момента установления диагноза [5, 29]. Синдром Роджера, или тиаминчувствительная мегалобластная анемия, также наследуется по аутосомно-рецессивному типу. Причина — мутация в гене SLC19A. Характеризуется нетяжелой мегалобластной анемией, отвечающей на терапию тиамином, ассоциированной с СД, и сенсорной глухотой. В дебюте терапия тиамином улучшает течение СД, но впоследствии больные нуждаются в терапии инсулином [5].
Мутация гена TCF2, кодирующего ядерный фактор гепатоцитов-1 бета (HNF-1 бета) — MODY 5, в настоящее время является предметом активного исследовательского интереса. Первоначально MODY 5 рассматривался как изолированный СД, однако впоследствии была установлена ассоциация с другими врожденными аномалиями — ренальной дисплазией, аномалией развития мочевых путей, гениталий, поджелудочной железы, печени. Причиной разнообразия клинических синдромов является полиморфизм генетических аномалий (делеции, дупликации) 17q12 хромосомы. Дифференциальный диагноз с данным вариантом МГСД может проводиться у любого ребенка с СД и недиабетическим поражением почек, особенно в сочетании с экзокринной недостаточностью поджелудочной железы. В терапии используется инсулин [30, 31].
СД может присутствовать в составе других генетических синдромов, таких как синдромы Дауна, Клайнфельтера, Тернера, Лоуренса–Муна–Барде–Бидля, Прадера–Вилли, атаксии Фридрейха, хореи Гентингтона, порфирии и др. Диагностика осуществляется на основании сочетания СД с характерными синдромальными проявлениями.
Митохондриальный СД
Митохондриальный СД является одним их мультисистемных проявлений митохондриальной болезни, в основе которой лежит мутация генов, кодирующих нуклеотидную последовательность митохондриальной т-РНК. Классическим примером может служить MELAS-синдром, включающий, кроме СД, системную миопатию, энцефалопатию, лактат-ацидоз, инсульт. Митохондриальный диабет обычно ассоциирован с сенсорной глухотой и низкорослостью [32]. Характеризуется прогрессирующим неаутоиммунным нарушением функции бета-клеток поджелудочной железы с быстро развивающейся потребностью в инсулине, который и применяется для терапии данного варианта МГСД.
МГСД вследствие инсулинорезистентности
Включает очень редкие генетические синдромы, причиной которых является наследование, в подавляющем большинстве по рецессивному типу, мутантных генов-рецепторов инсулина. Среди нозологических вариантов в настоящее время описаны лепрехаунизм, синдром Рабсона–Менденхолла, инсулинорезистентность типа А, липоатрофический СД. Общими для всех проявлениями являются значительное повышение содержания инсулина в плазме крови при отсутствии ожирения, повышение уровня андрогенов с клиническими симптомами гиперандрогении, acantosis nigricans. Часто имеют место аномалии зубов, низкорослость. Прогноз очень серьезный, многие пациенты погибают в младенчестве. Терапия данных вариантов крайне сложна, больные часто имеют неудовлетворительный гликемический контроль и осложнения. Применяется высокодозная инсулинотерапия в базис-болюсном режиме, желательно с использованием инсулиновых помп. При парциальном липоатрофическом СД описаны попытки комбинированной терапии инсулином и метформином [1, 2, 5].
Таким образом, СД у детей является этиологически гетерогенной группой заболеваний, представленность в которой неаутоиммунных типов увеличивается по мере накопления клинического опыта и расширения диагностических возможностей. Знание особенностей течения разных вариантов СД позволяет своевременно включить пациентов в диагностический алгоритм (см. рис. и рис. на стр. 48 «Дифференциально-диагностический алгоритм моногенного сахарного диабета у детей») с последующей коррекцией терапевтической тактики в отношении самих пациентов и прогнозированием заболевания в поколениях.
Литература
-
Дедов И. И., Петеркова В. А. Руководство по детской эндокринологии. М.: Универсум Паблишинг, 2006. 600 с.
-
Сахарный диабет у детей и подростков /И. И. Дедов, Т. Л. Кураева, В. А. Петеркова, Л. Н. Щербачева. М., 2002. 392 с.
-
Craig M. E., Hattersley A., Donaghue K. C. Definition, epidemiology and classification of diabetes in children and adolescents. ISPAD Clinical Practice Consensus Guidelines Compendium // Pediatric Diabetes. 2009, V. 10 (Suppl. 12). P. 3–12.
-
Rosenbloom A. L.,Silverstein J. H.,Amemiya S. et. al. Type 2 diabetes in the child and adolescent. ISPAD Clinical Practice Consensus Guidelines Compendium // Pediatric Diabetes. 2009. V. 10(12).P.17–32.
-
Hattersley A. T., Shield J., Njolstad P. et al. The diagnosis and management of monogenic diabetes in children and adolescents. ISPAD Clinical Practice Consensus Guidelines Compendium // Pediatric Diabetes. 2009. V. 10 (12). P. 33–42.
-
Lambert A. P., Ellard S., Allen L. I. et al. Identifying hepatic nuclear factor 1 alpha mutations in children and young adults with a clinical diagnosis of type 1 diabetes // Diabetes Care. 2003. V. 26 (2).P.333–337.
-
Uracami T., Morimoto S., Nitadori Y. Urine glucose screening program at schools in Japan to detect children with diabetes and its outcome-Incidence and clinical characteristics of childhood type 2 diabetes in Japan // Pediatr. Research. 2007. V. 61. P. 141–145.
-
Wabitsch M., Hauner H., Hertrampf M. et al. Type II diabetes mellitus and impaired glucose regulation in Caucasian children and adolescents with obesity living in Germany // Int. J. Obesity. 2004. V. 28. P. 307–313.
-
Pinhas-Hamiel O., Zeitler P. Acute and chronic complications of type 2 diabetes mellitus in children and adolescents // Lancet. 2007. V. 369. P. 1823–1831.
-
Goldberg I. J. Diabetic dyslipidemia: causes and consequences // J Clin. Endocrinol Metab. 2001. V. 86 (3). P. 965–971.
-
Eppens M. C., Craig M. E., Cusumano J. et al. Prevalence of diabetes complications in adolescents with type 2 compared with type 1 diabetes // Diabetes Care. 2006. V. 29 (6). P. 1300–1306.
-
Kerchnar A. K., Daniels S. R., Imperatore G. et al. Lipid abnormalities are prevalent in youth with type 1 and type 2 diabetes: the SEARCH for Diabetes in Youth Study // J Pediatr. 2006. V. 149. P. 314–319.
-
Donaghue K. C., Chiarelli F., Trotta D. et al. Microvascular and macrovascular complications associated with diabetes in children and adolescents. ISPAD Clinical Practice Consensus Guidelines Compendium // Pediatric Diabetes. 2009. V. 10 (12). P. 195–203.
-
Stephen R. Daniels, Frank R. Greer and the Committee on Nutrition Lipid Screening and Cardiovascular Health in Childhood // Pediatrics. 2008. V. 122 (1). P. 198–208.
-
Silverstein J. Care of children and adolescens with type 1 diabetes. A statement of the American Diabetes Association // Diabetes Care. 2005. V. 28 (1). P. 186–212.
-
Polak M., Shield J. Neonatal and very-early-onset diabetes mellitus // Fetal&Neonatal. 2004. V. 9 (1). P. 59–65.
-
Hattersley A. T., Ashcroft F. M. Activating mutations in Kir6.2 and neonatal diabetes: new clinical syndromes, new scientific insights, and new therapy // Diabetes. 2005. V. 54 (9). P. 2503–2513.
-
Sagen J. V., Raeder H., Hathout E. Permanent neonatal diabetes due to mutations in KCNJ11 encoding Kir6.2: patient characteristics and initial response to sulfonylurea therapy //
Diabetes. 2004. V. 53 (10). P. 2713–2718. -
Codner E., Flanagan S., Ellard S. et al. High-Dose Glibenclamide Can Replace Insulin Therapy Despite Transitory Diarrhea in Early-Onset Diabetes Caused by a Novel R201 L Kir6.2 Mutation // Diabetes Care. 2005. V. 28 (3). P. 758–759.
-
Zung A., Glaser B., Nimri R., Zadik Z. Glibenclamide Treatment in Permanent NeonatalDiabetesMellitus due to an Activating Mutation in Kir6.2 // J Clin Endocrinol Metab. 2004. V. 89 (11). P. 5504–5507.
-
Pearson E. R., Flechtner I., Njolstad P. R. et al. Neonatal Diabetes International Collaborative Group. Switching from insulin to oral sulfonylureas in patients with diabetes due to Kir6.2 mutations // New Engl J Medicine. 2006. V. 355 (5). P. 467–477.
-
Babenko A. P., Polak M., Cave H. et al. Activating mutations in the ABCC8 gene in neonatal diabetes mellitus // New Engl J Medicine. 2006. V. 355 (5). P. 456–466.
-
Iyer S., Korada M., Rainbow L. et al. Wolcott-Rallison syndrome: a clinical and genetic study of three children, novel mutation in EIF2 AK3 and a review of the literature // Acta Paediatr. 2004. V. 93 (9). P. 1195–1201.
-
Brickwood S., Bonthron D., Al-Gazali L. et al. Wolcott-Rallison syndrome: pathogenic insights into neonatal diabetes from new mutation and expression studies of EIF2AK3 // J Med Genet. 2003. V. 40 (9). P. 685–689.
-
Ellard S., Bellanne-Chantelot C., Hattersley A. T. Best practice guidelines for the molecular genetic diagnosis of maturity-onset diabetes of the young // Diabetologia. 2008. V. 51 (4). P. 546–553.
-
Njolstad P. R., Sovik O., Cuesta-Munos A. et al. Neonatal diabetes mellitus due to complete glucokinase deficiency // New Engl J Medicine. 2001. V. 344 (21). P. 1588–1592.
-
Njolstad P. R., Sagen J. V., Bjorkhaug L. et al. Permanent neonatal diabetesmellitus due to glucokinase deficiency — an inborn error of glucose-insulin signalling pathway // Diabetes. 2003. V. 52 (11). P. 2854–2860.
-
Raeder H., Johansson S., Holm P. I. et al. Mutations in the CEL VNTR cause a syndrome of diabetes and pancreatic exocrine dysfunction //
Nat Genet. 2006. V. 38 (1). P. 54–62. -
D’Annunzio G., Minuto N., D’Amato E. et al. Wolfram Syndrome (Diabetes Insipidus, Diabetes, Optic Atrophy, and Deafness). Clinical and genetic study // Diabetes Care. 2008. V. 31 (9). P. 1743–1745.
-
Bellanne-Chantelot C., Clauin S., Chauveau D. et al. Large genomic rearrangements in the hepatocyte nuclear factor-1 beta (TCF2) gene are the most frequent cause of maturity-onset diabetes of the young type 5 // Diabetes. 2005. V. 54 (11). P. 3126–3132.
-
Mefford H.C., Clauin S., Sharp A. J. et al. Recurrent Reciprocal Genomic Rearrangements of 17 q12 Are Associated with Renal Disease, Diabetes, and Epilepsy//Am J Hum Genet. 2007.V.81(5).P.1057–1069.
-
Ouwerland D., Uweland J. M., Lemkes H. H. et al. Mutation in mitochondrial tRNA (Leu) (UUR) gene in a large pedigree with maternally transmitted type II diabetes mellitus and deafness // Nature Genetics. 1992. V. 1 (5). P. 368–371.
И. Л. Никитина, доктор медицинских наук
ФГУ «Федеральный центр сердца, крови и эндокринологии им. В. А. Алмазова» Росмедтехнологий, Санкт-Петербург
Контактная информация об авторе для переписки: nil@front.ru
Рис. Дифференциально-диагностический алгоритм сахарного диабета у детей
Сахарный диабет — системное хроническое заболевание эндокринной системы. В основе развития болезни лежит:
- нарушение выработки инсулина
- нарушение действия инсулина
- иногда присутствуют оба компонента.
При этих патологических изменениях возникает сначала нарушение углеводного обмена, а затем и всех других видов обмена веществ с поражением всех систем организма.
Инсулин — это гормон, который вырабатывается в клетках поджелудочной железы. Основное действие этого гормона направлено на снижение уровня сахара в крови, т.е. он осуществляет, прежде всего, регуляцию углеводного обмена. Под действием инсулина происходит поглощение глюкозы клетками тех тканей, в которые глюкоза не может проникнуть без помощи инсулина. Если инсулин по какой-то причине не вырабатывается или вырабатывается, но действует неправильно, то возникает стойкое значительное повышение сахара в крови — а именно заболевание, именуемое сахарным диабетом.
Кроме того, влияние инсулина распространяется на другие виды обмена веществ — белковый и жировой. Под действием инсулина регулируется синтез многих веществ в печени, процесс образования белка, а также процессы образования и накопления жира в жировой ткани.
Опасен ли сахарный диабет?
Сахарный диабет является тяжелым нарушением обмена веществ, проявляется хроническим повышением уровня глюкозы в крови, в результате которого может быть нарушена работа:
- почек
- нервной системы
- глаз
- сердца
- сосудов.
Типы сахарного диабета
Первые два типа сахарного диабета, описанные ниже, являются наиболее распространенными.
Сахарный диабет 1 типа
Т.н. инсулинозависимый тип диабета, при котором происходит разрушение клеток поджелудочной железы, вырабатывающих гормон инсулин (β-клеток).
Главной причиной этого разрушения является развитие аутоиммунного поражения тех участков поджелудочной железы, где вырабатывается инсулин.
Способствуют развитию патологической иммунной реакции:
- генетическая предрасположенность
- вирусные инфекции
- травмы
- неправильное питание
- факторы окружающей среды
- острые и хронические стрессы
Этот процесс может несколько лет протекать незаметно для пациента. Прежде чем сахарный диабет проявится и даст о себе знать, успевает погибнуть более 90% инсулинопродуцирующих клеток. Это необратимо; остановить гибель этих клеток в современных условиях невозможно. 1 тип сахарного диабета — это тяжелая форма болезни. Без лечения сахарного диабета 1 типа (то есть, без введения инсулина) больные погибают.
Сахарный диабет 2 типа
Сахарный диабет 2 типа (инсулинонезависимый) характерен тем, что поджелудочная железа выделяет инсулин, иногда даже в большом количестве, однако клетки организма слабо воспринимают его действие.
Заболевание тесно связано с ожирением, т.к. на фоне избыточного веса возникает своеобразная «нечувствительность» тканей организма к действию своего собственного инсулина. Чтобы перекрыть сниженную восприимчивость клеток к инсулину, выработка этого гормона в поджелудочной железе усиливается. На начальных этапах — это защитная реакция, направленная на недопущение повышения уровня сахара в крови, но если невнимательно отнестись к лечению, то возникает явный сахарный диабет.
Сахарный диабет 2 типа, как правило, не сопровождается яркими клиническими проявлениями. Он до поры до времени протекает очень тихо, но это не отменяет вредоносности болезни. Редко бывает изнуряющая сухость во рту и жажда, нет резкого снижения массы тела; уровень сахара в крови хоть и стабильно выше нормы, но все же не в такой степени, как при сахарном диабете 1 типа.
Нередко сахарный диабет 2 типа, протекавший незаметно в течение нескольких лет впервые выявляется, когда есть уже его хронические осложнения (например, поражение глаз, нижних конечностей, почек).
Поэтому очень важно не только своевременное выявление заболевания, но и профилактическая работа, направленная на поддержание нормального веса, ориентир на рациональное здоровое питание, достаточную физическую нагрузку.
Не откладывайте и запишитесь к врачу эндокринологу!
Гестационный сахарный диабет
Отдельно выделяют особую форму сахарного диабета — гестационный сахарный диабет. Он возникает только во время беременности и исчезает после родов.
Подробнее
Существуют и другие типы сахарного диабета, но они встречаются значительно реже.
Симптомы сахарного диабета
В основе всех клинических проявлений этого заболевания лежит аномально высокий уровень сахара в крови. Различные типы сахарного диабета могут проявляться по-разному и с разной «скоростью» появления симптомов.
Представленные изменения в самочувствии и состоянии позволяют заподозрить сахарный диабет или свидетельствующих о плохой компенсации заболевания (если оно уже существовало раньше):
- Частое обильное мочеиспускание с повышение количества выделяемой мочи более 3 литров в сутки
- Постоянное чувство жажды
- Из-за большой постоянной потери жидкости могут возникать судороги в мышцах
- Быстрая потеря веса, зачастую, несмотря на постоянное чувство голода (характерна для сахарного диабета 1 типа)
- Ощущение общей и мышечной слабости, постоянной усталости
- Может отмечаться нечеткость зрения
- Склонность к частым простудным заболеваниям
- Медленное заживление ссадин, порезов. Трудное и длительное заживление послеоперационных рубцов
- Кожный зуд, зуд в области промежности
- Рецидивирующий фурункулез
Если Вы обнаружили у себя подобные жалобы, не рискуйте!
Обратитесь за консультацией к врачу эндокринологу.
Для пациентов, подозревающих у себя возможное развитие сахарного диабета, врачи Клиники ЭКСПЕРТ создали перечень исследований для базового обследования.
Лечение
После установления диагноза «сахарный диабет» первостепенной задачей является достижение и постоянное поддержание нормального сахара крови. Это и есть основная цель в лечении заболевания.
Это достигается с помощью:
- диетотерапии
- медикаментозного лечения
Лечение любого типа сахарного диабета невозможно без использования диетотерапии. Это первое, что нужно привести в соответствие с особенностями заболевания. Диеты при различных типах диабета немного отличаются друг от друга. Более «широкое» питание при сахарном диабете 1 типа и значительные ограничения по диете при сахарном диабете 2 типа, особенно в сочетании с ожирением. При гестационном сахарном диабете рекомендации по диете тоже будут «особенными».
В нашей клинике проводятся подробные беседы, даются рекомендации по диете, что позволяет пациенту чувствовать более комфортно при выборе и приготовлении тех или иных продуктов.
При сахарном диабете 1 типа обязательно в лечении использование инсулина.
При сахарном диабете 2 типа иногда может быть достаточным только использование диетотерапии, если при этом удерживается нормальный уровень глюкозы.
Чаще всего диетотерапия при 2 типе диабета дополняется медикаментозными таблетированными препаратами для достижения нормогликемии. Подобрать и откорректировать лечение может только врач эндокринолог.
В нашей клинике мы проводим медикаментозную коррекцию лечения в соответствии с международными рекомендациями по лечению сахарного диабета. Процесс подбора терапии может занимать некоторое время.
При том, что сахарный диабет 2 типа является инсулиннезависимым, использование в его лечение инсулина тоже может оказаться вполне вероятным. Необходимость введения инсулина может возникнуть при длительно некомпенсированном заболевании, других острых заболеваний и состояний. Постоянной или временной окажется инсулинотерапия при сахарном диабете 2 типа, покажет только течение болезни. При этом зависимости от введения инсулина не формируется.
Лечение гестационного сахарного диабета начинается с обязательной определенной диетотерапии. При отсутствии нормализации уровня глюкозы крови – назначается инсулинотерапия. Пациентки направляются в специализированный роддом для наблюдения и последующего родоразрешения.
Не откладывайте и запишитесь к врачу эндокринологу!
Прогноз
На сегодняшний день, сахарный диабет является неизлечимым заболеванием. Поэтому особое значение приобретает тесное сотрудничество врача и пациента. Только в этом случае можно прогнозировать устойчивую компенсацию заболевания и недопущение развития осложнений сахарного диабета.
Рекомендации
Даже при отсутствии установленного диагноза «сахарный диабет» рекомендуется один раз в год контролировать сахар крови — это самый простой и доступный метод ранней диагностики заболевания. Специфической профилактики сахарного диабета нет, поэтому рекомендуется поддерживать здоровый образ жизни: рациональные физические нагрузки и правильное питание.
В том случае, когда этот диагноз подтвержден, необходим постоянный контакт пациента с врачом. Только при таком условии возможно не допустить разрушающего воздействия диабета на организм.
Часто задаваемые вопросы
Мне поставили диагноз «Сахарный диабет 2 типа», но я ничего плохого в самочувствии не замечаю. Так ли уж диабет опасен?
Сахарный диабет 2 типа чаще всего так и начинается — «не заметно» и выявляется только, когда пациент сдает кровь на анализ по совершенно другому поводу. Такая «молчаливость» заболевания весьма коварна. До момента, когда пациент узнал о диагнозе, уже могут быть хронические осложнения заболевания в виде поражения глаз, почек, ног. Эти осложнения очень опасны и трудно поддаются лечению. Плюс при сахарном диабете очень быстро начинает прогрессировать атеросклероз, что чревато инсультом, инфарктом, ишемией нижних конечностей. Поэтому сахарный диабет – опасное заболевание.
Возможно ли полностью излечиться от сахарного диабета?
На сегодняшний день, к сожалению, такой возможности нет. Диагноз сахарный диабет мы устанавливаем один раз в жизни и сохраняем навсегда. Можно идеально компенсировать сахарный диабет и тогда Ваш сахар крови не будет отличаться от людей без сахарного диабета, следовательно, Вы не будете рисковать по развитию осложнений заболевания. Обычно врачи так и пишут в диагнозе: «Сахарный диабет (1 или 2 типа), компенсирован.
Должен ли я соблюдать диету при сахарном диабете, если на фоне лечения сахар крови нормализовался?
Диетотерапию при сахарном диабете отменять ни в коем случае нельзя. Диета – это первая составляющая лечения этого сложного заболевания. Даже, если Вам кажется, что «один кусок торта» не повредит и даже если Вы не видите высокого сахара крови на глюкометре после погрешностей в питании – это не повод отменить диету. Несоблюдение диетических мер приводит к постепенно нарастающим цифрам сахара, которые потом достаточно сложно вернуть в норму.
Можно ли заниматься спортом при сахарном диабете?
Не можно, а обязательно нужно! Рациональная физическая нагрузка полезна не только общим хорошим самочувствием и поддержанием тонуса мышц, но еще занятия спортом снижают сахар крови, улучшают кровоток в мышцах, а значит больше кислорода поступает в клетки организма и не возникает ишемии, так часто сопутствующей сахарному диабету.
К каким показателям глюкозы крови следует стремиться при лечении сахарного диабета?
Сахар крови при данном заболевании очень желательно иметь в диапазоне нормальных значений, которые определены для всех людей. Это цифры сахара крови натощак 3,3-5,5 ммоль/л (в капиллрной крови) и 4,8-6,1 ммоль/л (в венозной плазме) и до 7,8 ммоль/л через 2 часа после еды. Снижение сахара крови и удержание его в физиологической норме сведет риск развития хронических осложнений заболевания к минимуму. Существуют ситуации, когда эндокринолог советует не снижать сахар крови до нормы. Это возникает в тех случаях, когда риск снижения гликемии ниже нормы опаснее умеренного повышения сахара крови. Различные неврологические и психиатрические заболевания, ишемическая болезнь сердца, старческий возраст обычно требуют менее строго контроля над диабетом. Безусловно, это не должно означать, что можно иметь сахар 12-20 ммоль/л. Все должно быть разумно.
Если сахарный диабет – пожизненное заболевание и протекает «незаметно», не изменяя общего самочувствия, стоит ли его так строго лечить и контролировать?
Безусловно, лечить сахарный диабет нужно и это очень важно. До поры до времени (этот период может быть достаточно длительным) нет специфических осложнений заболевания, даже при стойкой гипергликемии, а потом они способны появиться «все разом» и это быстро скажется на качестве и продолжительности жизни пациента с сахарным диабетом.
Каких осложнений следует опасаться при сахарном диабете?
У сахарного диабета есть острые и хронические осложнения. Как видно из названия, острые осложнения развиваются быстро, «остро». Самые частые острые состояния при сахарном диабете — это гипогликемия (резкое снижение сахара крови ниже нормы) и диабетический кетоацидоз (значительное повышение сахара крови, на фоне которого появляется ацетон в крови и моче). Оба этих осложнения способны привести к значительному повреждению систем организма и смерти за короткий срок. Хронические же осложнения – это медленно протекающее поражение сосудов и других тканей организма на фоне хронической гипергликемии. Поражения глаз – диабетическая ретинопатия способна привести к полной слепоте. Поражение почек приводит больного на койку гемодиализа. Поражение нервной ткани приводит к нарушению высшей нервной деятельности и к развитию «нейропатических язв». Эти медленно развивающиеся осложнения не приводят к немедленной смерти, но инвалидизируют больных.
Сейчас очень много таблеток для лечения сахарного диабета. Как понять, какие лекарства лучше?
Понять какое лечение будет наилучшим для каждого конкретного пациента может только врач после осмотра пациента и уточняющего обследования. Восемь классов препаратов существует для лечения заболевания, и появляются все новые и новые препараты. Фармакотерапия сахарного диабета, пожалуй, самая «избалованная» отрасль медицины. Все препараты имеют свои показания и противопоказания и это достаточно индивидуально. Выбор препарата – задача врача.
Если при сахарном диабете назначают инсулин, то «это уже навсегда»? Как жить «на уколах»?
Есть разные типы сахарного диабета, соответственно существует разное лечение. Инсулинотерапия обязательна и жизненно необходима пациентам с сахарным диабетом 1 типа. Без инсулина эти пациенты быстро погибают. При сахарном диабете 2 типа временная или постоянная потребность в лечении инсулином тоже может возникнуть. При резком повышении сахара крови, при длительной декомпенсации сахарного диабета, когда резервные возможности организма практически исчерпаны, требуется введение инсулина. После нормализации сахара крови инсулин (только при сахарном диабете 2 типа!) можно будет отменить и вернуться к таблетированной терапии. Следует помнить, что при сахарном диабете 2 типа может потребоваться постоянное введение инсулина. И это не потому, что возникла зависимость от инсулина (так часто говорят пациенты, получавшие инсулин в стационаре), а потому что существует инсулинопотребность, т.к. своя поджелудочная железа уже не в состоянии производить достаточное количество инсулина.
Диабет есть у моих родственников. Что я могу сделать, чтобы не заболеть?
Сахарный диабет относится к заболеваниям с генетической предрасположенностью и часто можно видеть, что в одной семье страдают данным заболеванием чаще. Риск заболеть, безусловно, существует, но в наших силах попытаться этот риск снизить. Если генетическую предрасположенность мы, к сожалению, изменить не можем, то исключить провоцирующие факторы для развития болезни – вполне. Рациональное питание и физическая активность, снижение употребления алкоголя, снижение массы тела (при ее избытке) – вот меры профилактики сахарного диабета. Этот набор мер – знают все и называется он «здоровым образом жизни», но в отношении профилактики сахарного диабета – нет ничего лучше.
Полный текст статьи:
В мире от сахарного диабета (СД) страдает огромное количество людей разного возраста. Кто-то вынужден жить с диабетом с самого рождения, а кто-то сталкивается с его проявлениями в преклонном возрасте. Диагноз “сахарный диабет” — это, конечно, не приговор, но и относиться к нему легкомысленно нельзя, это может повлечь за собой серьёзные последствия.
Ключевой показатель для сахарного диабета — уровень глюкозы в крови, при сахарном диабете он повышен. Но важно не только диагностировать диабет, но и определить его тип. Обычно вспоминают о двух типах сахарного диабета, которые так и отмечают цифрами. Чаще встречается сахарный диабет 2-го типа (СД2). Обычно его называют “приобретённым” или “инсулиннезависимым”. Этот тип диабета приобретается в течение жизни и обычно диагностируется у людей в зрелом возрасте.
Главное для людей с выявленным диабетом — научиться самоконтролю и правильно выстроить свой образ жизни. Уровень глюкозы придётся постоянно контролировать, но благодаря современным глюкометрам, это несложно. Гораздо хуже, если человек нарушает рекомендации врачей и пускает болезнь на самотёк. Избыток глюкозы в крови может привести к сбоям в работе почек, нервной системы, сердца и сосудов. В результате человек может умереть не столько от возникших на фоне сахарного диабета осложнений.
Как помогает инсулин при сахарном диабете
Открытие инсулина можно считать главным прорывом в лечении сахарного диабета за последние сто лет. Благодаря исследованиям Фредерика Бантинга и Чарльза Беста, миллионы людей получили возможность жить полноценной жизнью, несмотря на сахарный диабет.
Инсулин до сих пор остаётся единственным известным науке гормоном, который помогает снижать уровень глюкозы в крови. Сам человек может лишь соблюдать диету и употреблять продукты с минимальным содержанием глюкозы, но полностью исключить её из рациона не получится.
Углеводы нужны человеку для нормального функционирования организма, однако в процессе расщепления углеводов до мономеров происходит высвобождение глюкозы. Сама по себе глюкоза тоже нужна, она выступает “топливом” для клеток и обеспечивает их работу. При этом попасть из кишечника сразу в “пункт назначения” глюкоза не может. Сначала она попадает в кровь, а уже потом доставляется до клеток.
Транспортировать глюкозу как раз помогает инсулин. При правильной работе организма после попадания глюкозы в клетки уровень её содержания в крови снижается, а клетки получают необходимую энергию. Если же по каким-то причинам инсулина не хватает, или клетки к нему невосприимчивы, одновременно возникает две проблемы: уровень сахара в крови остаётся избыточным, а клетки не получают нужного питания.
Типы сахарного диабета
Как мы уже сказали, обычно говорят о двух типах диабета: 1-го и второго типов. Сахарный диабет 1-го типа (СД1) считается более опасным, поскольку речь идёт не о нехватке инсулина, а о серьёзном сбое в работе всего организма, когда он начинает воспринимать клетки поджелудочной железы как инородные.
При СД1 иммунная система организма активно уничтожает клетки поджелудочной железы, ответственными за выработку инсулина. В итоге инсулина в организме не остаётся, а без него глюкоза остаётся в крови.
В случае с СД2 ситуация может быть обратной. Поджелудочная железа может прилежно работать и вырабатывать достаточное количество инсулина, однако клетки становятся невосприимчивыми к нему. Чтобы компенсировать клеточную резистентность, поджелудочная железа начинает работать ещё более эффективно, только проблему это не решает. Не так важно даже, что стало причиной развития резистентности, важно то, что инсулин утрачивает способность взаимодействовать с клетками и не может доставить в них глюкозу. В обоих случаях уровень глюкозы в крови повышается.
Есть ещё третий тип сахарного диабета — гестационный (ГСД). Это скорее частный случай проявления сахарного диабета, потому что он наблюдается только у беременных женщин. Для ГСД тоже характерен повышенный уровень глюкозы в крови, однако до уровня обычного сахарного диабета он не дотягивает.
Симптомы сахарного диабета 1-го типа (СД1)
Как и другие заболевания, сахарный диабет лучше диагностировать на ранних стадиях, но проблема в том, что СД1 может долгие годы никак не проявлять себя. Человек будет чувствовать себя хорошо и даже не подумает об обращении к специалисты. В приятном неведении он может находиться до тех пор, пока 90% клеток поджелудочной железы, вырабатывающих инсулин, не будет уничтожено иммунной системой.
Стоит отметить, что предрасположенность к диабету может быть наследственной, поэтому если кто-то из близких родственников страдает от СД1, стоит сходить на консультацию к эндокринологу. Но отсутствие “плохой наследственности” — не гарантия здоровой жизни. К сожалению, СД1 диагностируют и у людей, в семье которых диабетиков не было, причём чаще всего СД1 развивается в детском или подростковом возрасте.
Насторожить должны следующие симптомы:
- повышенная утомляемость и беспричинная усталость;
- постоянная жажда;
- постоянный голод;
- частые мочеиспускания;
- заметная потеря массы тела;
- потеря остроты зрения, “туман” перед глазами;
- заражения грибковыми инфекциями и инфекциями мочевыводящих путей;
- замедленная регенерация тканей и заживление ран.
Возможным следствием развития СД1 может быть “диабетический кетоацидоз”. Он появляется, когда организм, не получая энергии из глюкозы, начинает искать её в других источниках и тратит жировые запасы. Опасность такого сценария в том, что из-за метаболических реакций в организме образуются опасные вещества, такие как токсичный ацетон.
Если изо рта у пациента пахнет ацетоном, ему нужна срочная помощь врача. В таком состоянии человек может чувствовать сильную боль в животе, у него будет учащённое сердцебиение, могут случаться приступы рвоты, обмороки, дезориентация.
Симптомы сахарного диабета 2-го типа (СД2)
Сахарный диабет 2-го типа сложно диагностировать, поскольку он часто протекает бессимптомно или его симптомы легко списать на стресс и переутомление. По некоторым признакам СД2 похож на СД1, и на них можно ориентироваться как на индикаторы:
- усталость без явных причин;
- нетипично частое мочеиспускание;
- жажда;
- “туман” перед глазами.
Но есть и принципиальные отличия, например, в весе. Если пациенты с СД1 зачастую заметно худеют, то пациенты с СД2, наоборот, склонны к набору лишнего веса вплоть до ожирения. У них в редких случаях тоже может развиться диабетический кетоацидоз, но это скорее исключение и касается тех, кто не предпринимает никаких мер по борьбе с диабетом.
Точные причины развития сахарного диабета до сих пор неизвестны, поэтому можно говорить лишь о факторах риска и оценивать вероятности. Среди факторов риска развития сахарного диабета 2-го типа стоит упомянуть следующие:
- зрелый и старший возраст (45+);
- недостаточная физическая активность;
- выявленные нарушения гликемии натощак и толерантности к глюкозе;
- диагностированные сердечно-сосудистые заболевания;
- синдром Штейна—Левенталя;
- гестационный СД в анамнезе.
Люди, которые попадают в “группу риска”, должны внимательно следить за уровнем глюкозы в крови и регулярно проходить плановые медицинские осмотры.
Симптомы гестационного сахарного диабета
О гестационном сахарном диабете редко вспоминают, поскольку этот тип диабета характерен только для беременных женщин. Если женщина вовремя становится на учёт, приходит на осмотры, сдаёт все необходимые анализы, то врачи быстро обнаружен сахарный диабет и примут необходимые меры.
В России в отношении беременных женщин действуют рекомендации, согласно которым им назначают анализ на определение уровня глюкозы натощак. Обычно это происходит на 6-7 неделе беременности, иногда позже, но не позднее 24 недели. Если все показатели углеводного обмена на ранних стадиях беременности в норме, пероральный глюкозотолерантный тест назначают на период с 24 по 28 неделю.
Как проводится диагностика сахарного диабета?
К сожалению, сахарный диабет редко удаётся выявить на ранних стадиях, особенно СД2. Одна из причин в том, что пациенты не чувствуют ухудшения самочувствия и не обращают внимание на тревожные симптомы, а потому не обращаются за медицинской помощью. Если же подозрения на сахарный диабет есть, врач назначает тесты на уровень глюкозы и гликированного гемоглобина натощак, а также пероральный глюкозотолерантный тест. Поставить правильный и своевременный диагноз необходимо, чтобы начать правильное лечение или поддерживающую терапию. В мире с сахарным диабетом живут миллионы людей, так что отчаиваться не стоит.