Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет.
Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн.
Цели: максимально амбициозные.
С появлением ультразвуковой диагностики диагностировать заболевания стало намного проще. Многие болезни, не дающие симптомов на начальных стадиях, отлично определяются с помощью ультразвука.
Но, к сожалению, и при ультразвуковой диагностике также случаются ошибки. Почему же такое происходит и как получить максимально точное описание УЗИ?
Причины, не зависящие от пациента. Выбирайте правильную клинику!
- Плохое качество аппаратуры. Не секрет, что в дешёвых клиниках используются далеко не новые УЗ-аппараты, снабжённые устаревшим программным обеспечением. Изображение, создаваемое такой техникой, далеко не идеально.
- Во время консультации врач может пропустить небольшие патологические очаги, опухоли камни, кисты. В результате больной уходит с УЗИ с уверенностью, что он здоров, а на самом деле в его организме развивается серьёзная болезнь. Поэтому, если врач после УЗИ в участковой поликлинике сказал, что все хорошо, лучше перепровериться у другого специалиста в более солидном медучреждении.
- Отсутствие нужных программ обучения. УЗИ-диагностика, как и другие медицинские отрасли не стоит на месте. Чтобы постоянно быть на плаву, врачам нужно постоянно повышать квалификацию и стажироваться, на что у многих учреждений просто нет денег.
- Отсутствие у персонала должного опыта. Больницы, стараясь снизить стоимость диагностики, принимают на работу вчерашних студентов, практически не имеющих опыта, которым можно платить меньше. Такой молодой специалист, возможно, знает, как выглядят органы в норме, но вряд ли имеет достаточный опыт, чтобы оценить, имеющиеся патологии. Для этого нужно проработать много лет. Кроме того, существуют редкие болезни, и частные случаи заболеваний, распознать которые может только опытный врач УЗист.
- Нарушение протокола УЗИ. Органы принято осматривать в определённой последовательности, что дает возможность выяснить первопричину патологии. Например, при обнаружении узкого места (стеноза) или непонятного расширения в органе врач должен смотреть все близлежащие области, чтобы понять, чем вызвано такое нарушение и к чему оно привело. Однако, некоторые специалисты, особенно молодые, просто констатируют факт патологии, не найдя ее причин. Польза от такой консультации УЗИ весьма сомнительна.
- Усталость врача – такая ситуация возникает сейчас в клиниках, существующих за счёт низких цен и большого количества посетителей. В результате врач в кабинете УЗИ, который вынужден много часов подряд осматривать больных, банально устаёт и может пропустить болезни.
- Неправильный выбор метода УЗИ. Некоторые органы можно осмотреть на УЗИ несколькими способами. Например, рассмотреть женские половые органы женщины можно через брюшную стенку, прямую кишку и половые пути. Однако, пациенток с большим избыточным весом осматривать через переднюю брюшную стенку нецелесообразно, поскольку толстый слой подкожной жировой клетчатки исказит картину. Максимально правильную диагностику в этом случае можно сделать только при трансвагинальном обследовании. Поэтому неправильный подбор методики осмотра приведёт к искажению результатов.
Поэтому, чтобы получить правильное заключение врача УЗИ, нужно выбирать клинику, где установлена современная аппаратура и работают квалифицированные врачи. В этом случае вероятность ошибок гораздо ниже. Нужно обязательно ориентироваться на цену. Дешёвая услуга не может быть качественной.
Если в расшифровке УЗИ, что-то показалось странным и подозрительным, лучше не рисковать и пройти диагностику у другого специалиста.
Ошибки со стороны пациента
- Неправильная подготовка. К сожалению, не все больные придерживаются врачебных рекомендаций по подготовке к процедуре. Недобросовестное соблюдение диеты и употребление продуктов выделяющих газы, искажает картину происходящего в органах брюшной полости. Перед некоторыми видами УЗИ нельзя курить, поэтому даже одна выкуренная сигарета способна повлиять на результат. Если подготовка к УЗИ вызвала вопросы, их нужно задать врачу, направляющему на УЗИ обследование.
- Предоставление неверной информации. Придя на УЗИ матки и яичников, женщина должна знать дату последней менструации, поскольку картина состояния органов репродуктивной сферы напрямую зависит от дня цикла. Если пациентка даст неправильную информацию, врачу будет гораздо сложнее сориентироваться в ситуации.
- Прием препаратов, о которых не было сообщено врачу. Лекарственные средства влияют на работу органов, поэтому принимать их перед УЗИ-диагностикой нельзя. О приеме любых лекарственных средств нужно обязательно сообщить врачу, проводящему диагностику.
Поэтому чтобы врач на УЗИ поставил правильный диагноз, нужно при подготовке к обследованию строго выполнять врачебные рекомендации. Чем лучше подготовлен пациент, тем точнее будет результат УЗИ.
Соблюдая эти несложные правила получить максимально точные данные о состоянии своего здоровья, по достоинству оценив преимущества УЗ-диагностики.
Ультразвуковое исследование (далее УЗИ) внутренних органов – пожалуй наиболее распространенный скрининговый метод диагностики, применяемый в современной медицине вообще и, в частности, в акушерстве и гинекологии.
Однако, УЗИ проводится людьми и по этой причине ошибки УЗИ неизбежны. Ошибки УЗИ делятся на объективные (особенности самого метода диагностики, ограниченные возможности аппаратуры, особенности биологического процесса, несовершенство медицинских знаний, чрезвычайное разнообразие вариантов проявления патологии) и субъективные (особенности личности врача, недостаточная подготовка, ошибки прочтения УЗИ изображения и т. д.).
При проведении УЗИ в раннем сроке беременности отдельно необходимо выделить неточно установленный срок самой беременнсти, несвоевременно проведенное первое УЗИ.
ОН-ЛАЙН запись на УЗИ — здесь
В акушерстве стоит рассмотреть следующие группы ошибок УЗИ.
Ошибки в определении беременности.
Иногда приходится сталкиваться с фактом, что врачи на УЗИ не заметили беременность. Чаще всего это происходит потому, что женщина приходит на свое первое УЗИ слишком рано. Чтобы это не случилось, нужно следует четко знать, что плод хорошо виден при УЗИ в 5 недель беременности, т. е. через 7 дней задержки. Однако если овуляции произошла несвоевременно зачатия может произойти не в середине цикла, а позже. Определить это фактически невозможно, и у некоторых женщин плод будет видно на УЗИ позднее, не через 7 дней задержки, а через две недели. При этом гинеколог женской консультации по менструации поставит срок 5 недель.
Ошибки при определении срока беременности по УЗИ.
Оптимальным сроком проведения первого УЗИ является срок 10-11 недель. В этом сроке беременность определяется с точностью до дня, и при повторных УЗИ врач легко замечает изменения в развитии плода. По мере увеличением срока беременности нарастает статистическая погрешность в росте и весе ребенка, и это может приводить к ошибке определения срока беременности. Особенно важно не пропустите первое УЗИ при беременности которую женщина хочет сохранить.
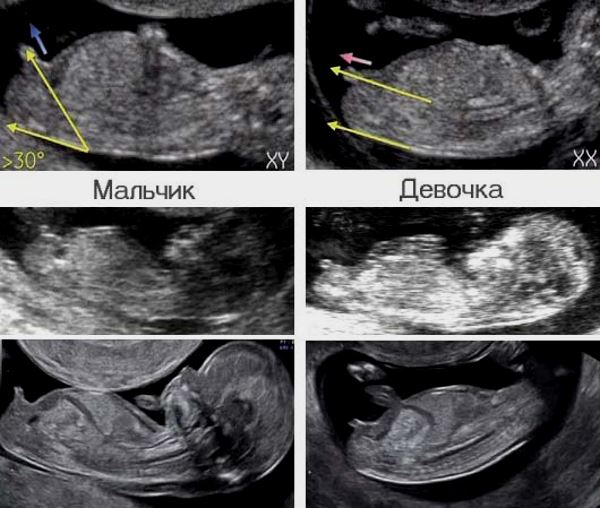
Пол ребенка по УЗИ.
Ошибочное определение пола ребенка на УЗИ может произойти из-за поздней попытки определения пола, когда ребенок уже слишком большой, половые органы сложно вывести на экран монитора, между ножками плода оказалась петли пуповины или ручка ребенка. Чаще ошибочно определяют мужской пол плода. Оптимальный срок для определения пола ребенка это УЗИ в сроке 17-20 недель. Хотя так ли принципиально кто родиться — мальчик или девочка?)))
Ошибки при диагностике замершей или внематочной беременности.
Эти ошибки наиболее важны и опасны, могут привести к самым серьезным последствиям. Замершая беременность это беременность, при которой плод погиб и перестал развиваться. Чаще всего такое бывает в первом триместре. У женщины пятинедельная замершая беременность ошибка УЗИ вполне возможна из-за разночтений в определении срока наступления беременности. Срок 2 дня в ту или иную сторону может означать, будет видно на УЗИ бьющееся сердечко плода или нет. По отсутствию сердцебиений в сроке 5 недель врач может установить замершую беременность. Погибший плод необходимо удалить, однако о выскабливании сразу же вопрос никогда не ставится. Беременной следует порекомендовать повторить исследование через 5-7 дней — вдруг проблема в определении срока беременности, а не в смерти ребенка.
Ошибка в диагностике внематочной беременности чаще всего происходят на самых ранних сроках, когда врач УЗИ видит в матке так называемое «ложное плодное яйцо». Такая похожая на обычную беременность УЗИ-картина, обусловленна изменениями эндометрия матки из-за наступившей беременности. Для избегания разрыва маточной трубы женщине следует быть очень внимательной к своему самочувствию. Лучше лишний раз прийти на прием к врачу и на УЗИ, чем рисковать жизнью и здоровьем.
Ошибки УЗИ плода, не диагностированная патология.
Ошибки при УЗИ плода, пропуск врожденных пороков развития, гибель плода, варианты неправильного предлежания, варианты предлежания плаценты, другие патологии беременности приводят к осложнениям во время родов, рождению больного ребенка. Чаще всего причина кроется в качестве оборудования или в неопытности врача.
Во избежание ошибок при УЗИ в акушерстве принято делать повторные исследования, чтобы удостовериться в правильном течении физиологической беременности или определить динамику при развитии патологических процессов. Безопасность УЗИ при беременности для матери и плода делает УЗИ очень важным диагностическим этапом. Ежедневно и ежегодно это исследование сохраняет жизнь и здоровье сотен тысяч детей и их мам.
Для минимизации ошибок в нашем медицинском центре мы БЕСПЛАТНО делаем и прикладываем к протоколу исследования необходимое, с медицинской точки зрения, количество снимков.
ОН-ЛАЙН запись на УЗИ — здесь http://178.124.222.120/engine/order.php
Ультразвуковое исследование (УЗИ) брюшной полости – современный высокотехнологичный метод диагностики, позволяющий оценить состояние внутренних органов и выявить большой спектр заболеваний.
В отличие от других методов, УЗИ позволяет визуально осмотреть внутренние органы, изучить их анатомические особенности, структуру и определить воспалительные процессы и новообразования, не травмируя ткани организма. Специалисту не придется рассекать брюшную стенку, чтобы получить объективную и достоверную картинку на экране монитора. Именно поэтому сегодня УЗИ брюшной полости – золотой стандарт диагностики и одна из самых востребованных медицинских процедур.
Как работает УЗИ брюшной полости?
Ультразвуковая диагностика действует по принципу отражения ультразвуковых волн от исследуемых тканей. Специальная насадка аппарата УЗИ посылает ультразвуковые волны, которые проникая через переднюю брюшную стенку, отражаются от плотных тканей. Результат фиксируется и передается на экран монитора, что позволяет специалисту, не имея прямого доступа к внутренним органам полноценно визуализировать их. Очаги с более высокой плотностью (новообразования, камни) отображаются на экране белыми участками на тёмном фоне. Также аппарат «видит» контуры органа, изменения его структуры и расположение относительно соседних органов.
К общим сведениям, выявленным с помощью ультразвукового исследования, относят:
- размер органа;
- структуру тканей;
- расположение органа;
- наличие участка воспаления;
- наличие или отсутствие новообразований;
- деформация или патология развития;
- выявление свободной жидкости, которой в норме быть не должно.
При всей информативности метода, аппарат УЗИ не способен оценивать функциональное состояние органов. Это значит, что при помощи только лишь ультразвука, невозможно однозначно утверждать, справляется орган с нагрузкой, возлагаемой на него, или нет.
Результатом проведения такой диагностики становятся снимки УЗИ. Когда мы смотрим на готовые снимки, полученные на УЗИ, то видим, как разные органы и их части окрашены в разные цвета и оттенки. Это связано с тем, что разные по плотности ткани имеют разные свойства.
Как подготовиться к УЗИ брюшной полости?
УЗИ брюшной полости проводится натощак. Вечером лучше отказаться от плотного ужина, потому что газы, скопившиеся в кишечнике, не пропускают ультразвук. Именно поэтому, накануне также важно отказаться от продуктов питания, способствующих усиленному газообразованию – бобовые, черный хлеб, капуста, яблоки и т.д. Если пациент привык много кушать, за день до процедуры лучше принять слабительное.
Также нужно отказаться от курения, потому что сигаретный дым вызывает спазм кишечника и желудка. С утра запрещено даже пить воду, не говоря уже о лёгком перекусе. Любое отступление от правил грозит искажением результатов.
Особенности проведения процедуры
УЗИ брюшной полости проводится трансабдоминальным способом, т.е. через брюшную стенку, и не причиняет пациенту никакой боли или дискомфорта. Пациент ложиться на кушетку и оголяет область живота. Специалист наносит на кожу передней брюшной стенки специальный гель, на основе воды, который призван обеспечить отсутствие воздушной прослойки между датчиком аппарата и телом пациента.
Далее, специалист проводящий диагностику, прикладывает датчик к коже и начинает водить им по животу, одновременно просматривая картинку на экране монитора. Пациент при этом не испытывает каких-либо необычных или дискомфортных ощущений.
Расшифровка результатов может осуществляться непосредственно специалистом, который проводит УЗИ, или лечащим врачом пациента, которому для постановки диагноза достаточно взглянуть на снимки и результаты замеров.
Какие органы исследует УЗИ брюшной полости?
К органам брюшной полости относятся желудок, поджелудочная железа, селезёнка, почки, мочеточник, мочевой пузырь, сосуды брюшной полости. Проверить, как работает любой из этих органов можно, сделав УЗИ брюшной полости с помощью современного аппарата. Соответственно, оценив визуально эти органы можно определить наличие патологических изменений и поставить точный диагноз.
Врач исследует на УЗИ каждый орган на выявление той или иной проблемы.
Диагностика печени при помощи УЗИ брюшной полости
Печень — самая крупная железа организма, которая имеет свойство накапливать токсины, поэтому нередко повреждается в довольно молодом возрасте. Брюшной пресс не позволяет печени выпирать из-под рёбер. Печень состоит из четырёх долей: правой, левой, квадратной и хвостатой, что прекрасно просматривается в процессе ультразвуковой диагностики.
Печень довольно большой орган, поэтому врач исследует на УЗИ каждую долю в отдельности, изучая её контур, размер и структуру. В норме связок между сегментами печени быть не должно. Они визуализируются при наличии свободной жидкости. Также у здоровой печени хорошо просматривается печеночная вена, воротные вены и желчевыводящие протоки. Здоровый орган имеет чёткие контуры, ровную внешнюю оболочку (капсулу) и острые углы. Увеличение одного из сегментов указывает на развитие опухоли, увеличенные размеры всей печени — на воспаление. Бугры на поверхности органа говорят о патологии развития, а закругление краёв должны вызвать подозрения на печеночную недостаточность.
УЗИ отображает размеры органа: норма длины печени — 14-18 см (в зависимости от пола), диаметр поперечного сечения — 9-12 см, диаметр печеночной артерии — 6 мм.
Изменения в эхогенности печени указывают на различные заболевания:
- Мелкие очаги измененной эхоплотности говорят о жировом гепатозе (болезнь характерна для людей, ведущих малоподвижный образ жизни и увлекающихся сладкой и жирной пищей);
- Смешанная эхогенность указывает на развитие цирроза печени. На начальной стадии она увеличена в размерах, на поздних этапах дистрофирует и значительно уменьшается в объёме;
- При стеатозе (жировых накоплениях в виде капель) эхогенность увеличивается при отражении от жировых участков;
- При расширении желчных протоков эхогенность значительно увеличивается;
- Если у печени находятся ленточные черви, на экране визуализируется сетчатая структура и расплывчатость контуров;
- Для воспаления печени характерна пониженная эхогенность.
Нарушение структуры печени говорит о развитии новообразований. Их также можно описать на основании снимком УЗИ.
Диагностика желчного пузыря при помощи УЗИ брюшной полости
Специалист по УЗИ-диагностике одновременно с исследованием печени, описывает и желчный пузырь, потому что это взаимодополняемые органы: желчный пузырь продуцирует желчь, которая поступает в печень и расщепляет жиры. В норме на экране монитора орган имеет слегка грушевидную форму при длине 6-9 см, ширине 3-5 см при толщине стенок до 4 мм.
Диаметр желчного протока, через который жидкость попадает в печень, не превышает 6 мм. Если протоки расширены, то у пациента скорее всего плохой отток желчи. Она остаётся внутри органа и давит на его стенки. Такая проблема чревата нарушением пищеварения и сильными болями.
На экране аппарата УЗИ здоровый желчный пузырь имеет ровные и однородные контуры без утолщений. Толщина свыше 4 мм указывает на воспалительный процесс. При хроническом холецистите повышается эхогенность. Области с перемещающейся эхогенностью говорят о наличии песка в желчном пузыре. Камни также перемещаются при изменении положения тела, и имеют повышенную эхогенность. УЗИ отображает их как участки белого цвета. Полипы слизистой оболочки желчного пузыря имеют ту же эхогенность, что и сам орган. Но они отчётливо заметны на экране. Если они свыше 10 мм, их удаляют. В остальных случаях наблюдают за динамикой роста.
Диагностика поджелудочной железы при помощи УЗИ брюшной полости
С помощью ультразвуковой диагностики исследуется как тело, так и головка поджелудочной железы. Этот орган регулирует обменные процессы, а также выделяет ферменты, участвующие в переваривании пищи. Без этого органа человек не проживет и дня, а любые нарушения в работе железы значительно снижают качество жизни человека. В норме орган имеет форму буквы S. На УЗИ аппарате сложно определить всю патологию. Специалист видит только изолированные участки, а также косвенные признаки проблемы. Если они были замечены, врач направляет больного для более детального обследования.
Железа имеет длину 14-22 см при весе 70-80 грамм. Главный проток имеет диаметр 1 мм, но при панкреатите или новообразовании он увеличивается, а при камнях — уменьшается. Воспаление изменяет размер органа либо его отдельных частей. В 60% случаев злокачественные опухоли локализуются в головке железы, она достигает длины до 3,5 см. Также к увеличению размеров приводят кисты, они делают контуры выпуклыми.
Контуры здорового органа должны быть четкими и однородными. Расплывчатость говорит о воспалении, хотя реактивный отёк иногда является цепной реакцией на язву желудка или гастрит. Камни и кисты имеют четкие контуры, а новообразования — размытые границы. Но увидеть это на экране монитора УЗИ аппарата способен только опытный и внимательный специалист.
Повышенная эхогенность типична для камней и хроническом панкреатите, а при остром панкреатите она понижена. Пятна белого цвета на экране монитора свидетельствуют о кистах и абсцессах. Смешанная эхогенность бывает при изменении структуры органа (например, при патологии островков Ларгенганса, продуцирующих инсулин).
Диагностика селезенки при помощи УЗИ брюшной полости
УЗИ этого органа позволяет выявлять заболевания на самой ранней стадии. Ультразвуковое обследование показывает следующие параметры органа:
- Размеры органа — в норме длина не превышает 13 см, ширина — 8 см и толщина 5 см;
- Эхогенность — у здорового органа она средняя. Отсутствие эхогенности указывает на абсцесс, а гиперэхогенность вызывается накопившимися пузырьками газа;
- Форма селезенки — в норме она имеет форму полумесяца, но различные новообразования делают форму округлой, а контуры неровными;
- Повреждение структуры селезенки — такое происходит при инфаркте — кровоизлиянии, вызванном тромбозом артерии или вены. УЗИ отображает пониженную эхогенность, нечеткие контуры и треугольную форму органа;
- Травмы селезёнки — при разрыве вследствие тупой или острой травмы живота образуется гематома. На экране монитора это отображается отсутствием эхогенности на месте травмы, а также визуализацией свободной жидкости;
- Кисты — они имеют четкий контур и овальную форму, поэтому легко визуализируются аппаратом УЗИ. Внутри кисты находится жидкость, поэтому она имеет анэхогенную структуру.
Диагностика лимфатических узлов при помощи УЗИ брюшной полости
УЗИ в норме не визуализирует лимфатические узлы. Если они видны на экране монитора, это свидетельствует о развитии такого страшного заболевания, как миелолейкоз или лимфолейкоз. При таком заболевании увеличивается в размерах и селезёнка.
Если лимфоузлы заметны на УЗИ, но другие органы имеют нормальные размеры, у человека, возможно, развивается инфекция. Селезенка фильтрует кровь от бактерий и вырабатывает антитела, поэтому при инфекционном заражении увеличатся в размере именно внутренние лимфатические узлы. В зависимости от их расположения врач выявляет нарушения в работе соседних органов. Неоднородная эхоструктура селезёнки говорит о разрушении её тканей, болезнях крови и поражении органа патогенными микробами и вирусами.
Диагностика почек при помощи УЗИ брюшной полости
Состояние этого парного органа определяется наиболее достоверно именно ультразвуковым методом диагностики. Он определяет следующие показатели:
- Визуализация и определение размеров почки. В норме у человека должно быть две почки длиной 10-12 см, шириной 5-6 см и толщиной 4-5 см. Левая почка при этом располагается немного выше правой, которая имеет меньшие размеры. Здоровая почка имеет форму боба с чётким однородным контуром. Но порой выявляется такая патология, как удвоение почки. Причём в 12% удваиваются обе почки, а в 88% — визуализируется одностороннее удвоение. Аномальный орган состоит из двух сросшихся сегментов, каждый из которых имеет собственное кровоснабжение. УЗИ выявляет патологию не только у родившегося человека, но и у плода на стадии 25 недель развития. Также иногда выявляется агенезия (нехватка) органа. В целом и та, и другая патология не влияет на качество жизни, если при этом развит мочеточник. Но людям с аномалиями развития почек следует наблюдать за своим здоровьем,потому что они более уязвимы для инфекций и вирусов.
- Диффузные и очаговые изменения паренхиматозной ткани. Паренхимой называют ткань, из которой состоит орган, имеющей корковый слой, в котором образуется моча, и мозговое вещество, состоящее из канальцев. Паренхима в норме должна иметь толщину 16-25 мм, у людей старше 60 лет она уменьшается до 11 мм. Несмотря на то, что почка защищена фиброзной капсулой, попадающие в организм токсины, микробы и продукты распада нарушают структуру тканей. На УЗИ можно увидеть утолщение (такое случается при воспалении из-за развития инфекционной болезни почки) или уменьшение паренхимы (при сахарном диабете, интоксикации, вирусах).
- Расположение почек. На УЗИ специалист видит расположение почек. В норме правая почка располагается на уровне 12-го грудного позвонка, левая — на уровне 11-го. Если в положенном месте почка не визуализируется, это свидетельствует о развитии нефроптоза — опущении почки в брюшную полость. Заболевание опасно тем, что опущенный орган перекручивается, нарушая нормальный кровоток. Это чревато серьезными заболеваниями.
- Эхогенность почки. Интенсивность отражения ультразвука зависит от плотности ткани: низкая плотность отображается на экране монитора тёмными пятнами, высокая плотность — белыми. Более светлые участки означают нарушение структуры почки, что случается при воспалительных явлениях (гломерулонефрите). Повышенная эхогенность указывает на патологию почки (новообразования, песок, камни и пр.)
На УЗИ нельзя увидеть признаки острого пиелонефрита. Единственным признаком патологии является пониженная эхогенность и отек почки. Изменения становятся видно при хроническом пиелонефрите: имеются очаги гиперэхогенности, кисты, уменьшаются размеры органа. При туберкулёзе (усыхании) почки видны полые участки, наполненные жидкостью.
Песок в почках также не визуализируется на УЗИ. Аппарат может видеть инородные включения, диаметр которых превышает 2 мм. Т.е. реально специалист определяет только камни, а «песок в почках» выявляется только с помощью анализов мочи. УЗИ выявляет 97% болезней почек. Если приложить дополнительно анализы мочи, то пациент будет знать на 100% о заболеваниях почек.
УЗИ брюшной полости – диагностическая процедура, позволяющая получить огромный объем достоверной информации о состоянии внутренних органов пациента, не травмируя здоровые ткани и не причиняя ему боли. Еще одно важное преимущество метода – снимки можно хранить столько времени, сколько это необходимо.
Может ли ошибаться процедура УЗИ с определением диагноза, беременностью и полом ребенка
Сегодня большинство заболеваний и беременность определяются с помощью диагностики ультразвуком. Многие люди, чаще беременные женщины, интересуются тем, может ли ошибаться процедура УЗИ.
Ошибки диагнозов
Ошибки УЗИ бывают двух видов:
- Объективные. Иногда на экране ультразвукового аппарата органы человека визуализируются нечетко. Это встречается во время исследования сердца, почек, печени. Поэтому при метеоризме, наличии спаек и других процессах специалист ошибается в постановке диагноза. Назначается несколько процедур для установления точного результата.
- Субъективные. К этому виду ошибок относят недостаточную профессиональную подготовку самого узиста.
Дополнительно смотрите видео про ошибки при УЗИ брюшной полости:
Помимо ошибок УЗИ, при обследовании органов встречаются погрешности во время диагностики беременной женщины.
Определение беременности
Ультразвуковое исследование применяется для определения внутриутробного состояния ребенка. Женщина за период вынашивания малыша проходит 3 или больше диагностические процедуры. Подробнее об определении беременности с помощью УЗИ читать тут.
В первый раз обследование проводится на сроке беременности в три месяца, второе – с 20-й по 23-ю неделю, третье – с 32-й по 34-ю. В каждом триместре врач оценивает состояние плаценты, рост, вес плода.
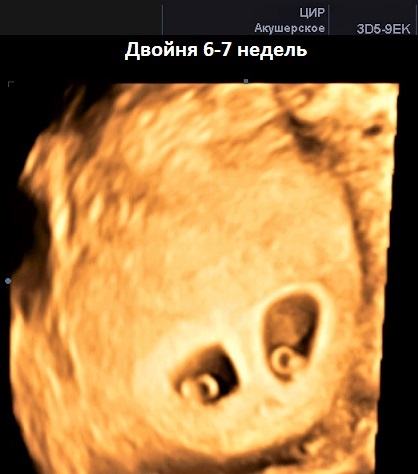
При определении замершей беременности УЗИ или врач может ошибиться. Поэтому часто женщине предлагают пройти обследование через неделю или две. Иногда специалист ошибается при подсчете количества плодов. Нередко двойня, тройня не видны сразу.
Смотрите познавательное видео о часто задаваемых вопросах беременными об УЗ-исследовании:
Пол малыша
Ультразвуковое исследование ошибается и при установлении пола будущего ребенка. Рассмотрим распространенные причины такой погрешности:
- Малый срок. Первоначальная диагностика плода назначается с 11-й по 13-й неделю. При этом сроке специалист часто неправильно определяет пол. Цель исследования в первом триместре – оценка состояния формирования органов ребенка, исключение возможных патологий.
- Двойня, тройня. При таких обстоятельствах трудно определить пол малышей.
- Особенности развития. В некоторых случаях определение половой принадлежности плода осложняется отеканием половых губ у девочек. Поэтому врач ошибается и ставит в результатах диагностики мужской пол.
- Устаревший ультразвуковой аппарат. При проведении УЗИ устройство неправильно выводит контуры, линии из-за устаревшего программного обеспечения и технических характеристик. Поэтому врач ошибается.
- Поздний срок. Малыш на 32-34-й неделе нередко закрывается и не дает рассмотреть половые органы.
Дополнительно читайте статью: чем на УЗИ мальчик отличается от девочки. Узнайте на каких сроках видны отличия.
УЗИ может ошибаться только в определенных обстоятельствах. Для предотвращения постановки ошибочных диагнозов человек проходит повторное обследование.
Сталкивались ли вы с неточностями УЗИ? Расскажите свою историю. Поделитесь статьей с друзьями в социальных сетях. Будьте здоровы.
Оценка статьи:
Загрузка…
УЗИ органов – распространенный метод медицинского обследования. У него полно плюсов: безопасность, отсутствие дискомфорта для пациента и быстрота процедуры. Но так ли точна эта диагностика и стоит ли делать УЗИ? Разбираемся вместе.
Как работает УЗИ?
Принцип УЗИ диагностики основывается на том, что органы и ткани в организме человека пропускают ультразвуковые волны. Зная информацию о распространении звука в определенных точках, узист может найти патологию.
Этот вид медицинского обследования способен отсканировать практически все участки тела, за исключением костей. Их структура слишком плотная, поэтому ультразвук не может пройти сквозь них.
С помощью УЗИ можно диагностировать различные заболевания на ранних стадиях, однако несмотря на то, что это высокоточный метод исследования, он может ошибаться. Хорошая новость в том, что достоверность исследования составляет 93 %.
Почему врачи ошибаются во время УЗИ?
В редких случаях узисты могут определить неправильный диагноз. Это происходит по нескольким причинам:
Отсутствие подготовки или ее нарушение
Для многих видов УЗИ перед процедурой требуется соблюдать рекомендации врача. Например, отказаться от приема лекарственных препаратов за несколько дней. Бывает, что пациенты пренебрегают подготовкой, из-за чего и появляются погрешности.
Всегда уточняйте у вашего лечащего врача, требуется ли подготовка к медицинскому обследованию.
Небольшой опыт узиста
Конечно, и от врача зависит половина успеха при определении патологий. Так, диагностировать некоторые болезни можно только при выборе оптимального метода УЗИ, о чем может не подозревать неопытный специалист.
Старое оборудование
Методы диагностики постоянно совершенствуются, но ряд поликлиник и медицинских центров не могут похвастаться функционалом аппаратов и качеством изображения. Сделать УЗИ там – все равно, что воспользоваться пейджером вместо смартфона.
В медицинском центре «САНАС» диагностика проводится на аппаратах последнего поколения.
УЗИ при беременности и определении различных заболеваний
Мы понимаем, что контроль здоровья матери и малыша – одна из самых ответственных задач, а медицинское обследование наших пациентов – ключ к постановке диагноза и назначению грамотного лечения.
Поэтому мы идем в ногу со временем, внедряя новейшие системы диагностики. УЗИ-аппарат EPIQ 5 – одна из таких.
Этот сканер – самый мощный из всех, что когда-либо использовались в медицине. Он позволяет выполнить сложнейшие задачи по исследованию и обработке изображений.
Да, при диагностике врачи и аппараты допускают ошибки. Однако синергия навыков узистов медицинского центра «САНАС» и оборудования по последнему слову техники позволяет с уверенностью сказать о высокой точности обследования заболеваний каждого пациента.
Запишитесь на УЗИ онлайн
Для выявления какой-либо
патологии или диагностики беременности почти всегда врач отправляет пациента
на ультразвуковое исследование. Это
может быть УЗИ
органов брюшной полости,
малого таза и другие виды. Многие задаются
вопросом, может ли данный диагностический
метод ошибаться.
Есть ли беременность
Иногда на сроке около
пяти недель трудно определить наличие
эмбриона. На это есть несколько причин:
- зародыш слишком мал,
не визуализируется аппаратурой; - плодное яйцо почти
невозможно отличить от полипа матки; - плохое устаревшее
оборудование; - у врача отсутствует
соответствующая квалификация, мало
опыта.
Если результаты теста
на беременность в это же самое время
положительные, то рекомендуется
проведение повторного исследования
через 1-2 недели.
Определение сроков
Иногда УЗИ малого таза
показывает срок меньше акушерского.
Это может быть вариантом нормы, либо
указывать на наличие отклонений в
развитии
плода. Врачи советуют повторное
ультразвуковое исследование или
проведение других видов обследования
(например, допплерографии) для исключения
гипоксии у малыша. Бывает и противоположная
ситуация, кода УЗИ показывает срок
больше акушерского. Такое случается,
если у женщины в первый месяц было
небольшое кровотечение, которое она по
ошибке приняла за менструацию.
Пол
На 21 неделе на УЗИ уже
отчетливо можно различить мальчик это
или девочка, потому что
половые органы
сформированы практически полностью.
Вероятность правильного определения
пола почти стопроцентная. Конечно,
исследование должно проводиться на
современной аппаратуре, а врач обладать
необходимым опытом и квалификацией. В
противном случае, ошибки возможны.
Сейчас практически все медицинские
учреждения оснащены хорошим оборудованием,
поэтому специалисты крайне редко
ошибаются в этом вопросе.
Постановка диагноза
По УЗИ можно определить
наличие серьезных пороков развития
(например, кист в
мозге и почках). После
родов не все патологии подтверждаются,
что обычно связано с человеческим
фактором (непрофессионализмом докторов).
Если вас беспокоит какая-то проблема со здоровьем, запишитесь на диагностику. Успех лечения зависит от правильно поставленного диагноза.
Сколько раз можно делать УЗИ
Частота выполнения УЗИ
определяется лечащим врачом в зависимости
от состояния пациента и наличия показаний.
В целом, это обследование считается
одним из самых безопасных и информативных.
Оно подходит для людей любой возрастной
категории. Для беременных оптимальный
вариант – трехкратное проведение
процедуры, если все протекает без
осложнений.
УЗИ вполне может
ошибаться, хоть и считается достоверным
диагностическим методом. Но в современном
мире, благодаря появлению высокотехнологичному
оборудования, ошибки встречаются все
реже.
Данная статья размещена исключительно в познавательных целях, не заменяет приема у врача и не может быть использована для самодиагностики.
31 января 2019
Топ-5 диагностических центров

центр работает круглосуточно
Московская Клиника
- Марьина Роща1.3 км
- Савеловская1.6 км
г. Москва, ул. Полковая, д. 12, корп. 1
Московская клиника — сеть многопрофильных медицинских центров. Клиника специализируется на диагностике (МРТ, УЗИ, рентген, функциональная диагностика, гастроскопия и др.), амбулаторных приемах, курсовом лечении, восстановительных процедурах и широком спектре лабораторных анализов.
В диагностическом отделении все исследования проводятся на оборудовании экспертного класса. Пациентам предлагаем следующие виды диагностических услуг:
МРТ-исследования на аппарате General Electric 1,5 Тесла закрытого типа (заключение выдается через 30 мин. + запись исследования на CD-диск);
все виды УЗИ, в том числе и 3D;
рентгенография с минимальной лучевой нагрузкой;
функциональная диагностика (СМАД, ХОЛТЕР, ЭЭГ, ЭНМГ, ЭКГ, ЭХО-КГ, спирометрия и др.); гастроскопия;
лабораторные исследования.
В лечебном отделении представлено более 25-ти направлений, среди которых: терапия, оториноларингология, фониатрия, гинекология, урология, хирургия, неврология, кардиология, травматология-ортопедия, офтальмология, эндокринология, дерматология, косметология, ревматология, трихология и другие.
В восстановительном отделении можно пройти курс массажа, физиотерапии, мануальной терапии, иглорефлексотерапии.
В клинике прием ведут более 60 врачей, среди которых доктора, кандидаты медицинских наук, а также врачи высшей категории.
|
УЗИ почек |
|
|
УЗИ молочных желез |
|
|
УЗИ щитовидной железы |
|

График работы центра:
пн-пт:
09:00-21:00
сб:
09:00-21:00
вс:
09:00-21:00
Астери-Мед на Владимирской
- Перово1.1 км
г. Москва, ул. 1-ая Владимирская, д. 18, корп. 1
Многопрофильный медицинский центр. «Астери-Мед» на Владимирской имеет собственную диагностическую базу, позволяющую проводить все виды лабораторных анализов, УЗИ, функциональную диагностику, эндоскопические методы исследования, гастроскопию, ЭХОКГ. Обследование взрослых и детей с рождения. Расположен в 15 мин. ходьбы от станции метро Перово. Прием осуществляется по предварительной записи.
|
УЗИ почек |
|
|
УЗИ молочных желез |
|
|
УЗИ щитовидной железы |
|

График работы центра:
пн-пт:
09:00-21:00
сб:
09:00-21:00
вс:
09:00-19:00
Медицинский центр Медицина
- Юго-западная1 км
- Озёрная2.3 км
г. Москва, ул. Академика Анохина, д. 9
Лечебно-диагностический центр. В клинике проводят УЗИ, дуплексное сканирование, 3D УЗИ, 4D УЗИ, ЭЭГ, ЭХОКГ, ЭКГ и другие виды диагностики. Медцентр «Медицина» находится в 5 мин. от станции м. Юго-западная.
|
УЗИ почек |
|
|
УЗИ молочных желез |
|
|
УЗИ щитовидной железы |
|

График работы центра:
пн-пт:
08:00-21:00
сб:
08:00-18:00
Ниармедик (Ваш доктор рядом) на Боткинской
- Динамо1.3 км
- Беговая1.5 км
- Белорусская2.7 км
г. Москва, ул. 2-й Боткинский пр-д, д. 8
Многопрофильный медицинский центр. Предлагает комплекс амбулаторно-поликлинических и лабораторно-диагностических услуг для детей и взрослых. Направления: педиатрия, отоларингология (ЛОР), ультразвуковые исследования (УЗИ), неврология, гастроэнтерология, аллергология, вакцинация.
|
УЗИ почек |
|
|
УЗИ молочных желез |
|
|
УЗИ щитовидной железы |
|

График работы центра:
пн-пт:
09:00-21:00
сб:
09:00-21:00
вс:
09:00-19:00
Бест Клиник на Беломорской / Речном вокзале
- Беломорская1.1 км
- Речной вокзал1.8 км
- Ховрино2.3 км
г. Москва, ул. Ленинградское ш., д. 116
Многопрофильный медицинский центр. Осуществляет консультативный и диагностический приём взрослых.
|
УЗИ почек |
|
| спец. цена на docdoc.ru | |
|
УЗИ молочных желез |
|
| спец. цена на docdoc.ru | |
|
УЗИ щитовидной железы |
|
| спец. цена на docdoc.ru |
ПРАКТИКУЮЩЕМУ ВРАЧУ
Журнал ГГМУ 2005 № 3
УДК 618.33 — 007: 616 — 073.48 — 035.7
ОШИБКИ И ТРУДНОСТИ В ДИАГНОСТИКЕ ПОРОКОВ РАЗВИТИЯ ПРИ УЛЬТРАЗВУКОВОМ ИССЛЕДОВАНИИ
А.Р. Плоцкий*, ассистент кафедры акушерства и гинекологии Т.В. Драбович**, зав. акушерско-гинекологическим отделением
УО «Гродненский государственный медицинский университет»* УЗ ««Гродненский областной клинический родильный дом»**
Ультразвуковое исследование при беременности позволяет клиницисту оценить состояние плода. С повышением разрешающей способности аппаратуры можно более детально изучать анатомию плода. Однако в практической работе встречается много трудностей и ошибок.
Ключевые слова: ультразвуковая диагностика, пороки развития.
Ultrasound studies of the fetus allow the clinician to assess the fetal condition. With higher-resolution instruments more accuracy is possible in the examination of the fetal anatomy. However, there are many difficulties and mistakes during this procedure.
Key words: ultrasound diagnostics, congenital anomalies.
Эффективность использования метода эхографии в диагностике врождённых аномалий составляет 70-80%. Используя данный метод, мы пытаемся обнаружить анатомические изменения у плода и на основании выявленной картины ставить диагноз. Определённая группа врождённых аномалий не сопровождается грубыми анатомическими отклонениями, либо эти изменения не столь выражены, и на них не обращается должного внимания при рутинном ультразвуковом исследовании (стигмы дисэмбриогенеза). В эту группу входят некоторые хромосомные аномалии, болезни, связанные с нарушениями метаболизма, и естественно, что при эхографии данные состояния практически не выявляются. С другой стороны, улучшение качества ультразвуковой аппаратуры и повышение квалификации врачей ультразвуковой диагностики неуклонно обеспечивает визуализацию более тонких анатомических структур, что, в свою очередь, приводит к неоднозначной трактовке полученных данных, и, более того, возникает закономерный вопрос: считать увиденную эхографическую картину нормой или патологией и какова будет дальнейшая тактика ведения беременности?
Наибольшие трудности представляет ультразвуковая диагностика врождённых пороков сердца. Частота рождения детей с врождёнными аномалиями сердечно-сосудистой системы составляет по данным Е.П.Затикян 0,7-1,7 %, по данным Р.Роме-ро 0,8-0,9 %. Формирование структур сердца происходит на самых ранних сроках гестации.
Причинами врождённых пороков сердца могут быть хромосомные аномалии, неблагоприятные факторы среды (алкоголизм, инфекции, приём лекарственных препаратов, рентгеновское излучение), метаболические нарушения (сахарный диабет).
Приступая к ультразвуковому обследованию пациентки необходимо обязательно уточнить факторы риска врождённых пороков сердца со стороны родителей. Таковыми являются: заболевания сердца у матери или у отца, метаболические нарушения, перенесенные инфекции в ранние сроки беременности (2-8 нед.), неблагоприятные факторы среды. Во время обследования обязательным является получение 4-х камерного среза сердца. Кроме того, желательно визуализировать выход крупных сосудов из соответствующих камер сердца (аорта, легочной ствол) и их взаимоотношение между собой. Помимо вышеуказанных срезов, в диагностике пороков развития могут помочь косвенные признаки, которые с определённой долей вероятности указывают на возможное наличие кар-диальной патологии. К этим признакам относятся: кардиомегалия, неправильное положение сердца в грудной клетке, изменение размеров камер
Журнал ГГМУ 2005 № 3
ПРАКТИКУЮЩЕМУ ВРАЧУ
сердца, изменение толщины миокарда в отдельных или во всех камерах сердца, признаки неиммунной водянки плода либо изолированное скопление жидкости в серозных полостях, нарушения сердечного ритма у плода, гипотрофия плода, наличие экстракардиальной патологии (особенно скелетные дисплазии), визуализация единственной артерии пуповины. В ряде случаев эти признаки позволяют заподозрить порок сердца и направить пациентку на консультацию в медико-генетический центр.
К сожалению, не всегда даже самое тщательное обследование позволяет диагностировать пороки сердца. Тем не менее, это не должно приводить к отказу от целенаправленного поиска данной патологии, особенно в группах повышенного генетического риска.
Помимо пороков сердца, определённые трудности для диагностики могут представлять иные редко встречающиеся аномалии. В частности, в УЗ «ГОКРД» была направлена пациентка для прерывания беременности с диагнозом: Экстрофия мочевого пузыря. При неоднократном осмотре в нашей клинике этот диагноз был снят, а заподозрена крестцово-копчиковая тератома 1-го типа. В процессе осмотра установлено наличие жидкостного образования с толстыми стенками, исходящее из крестцового отдела позвоночника и распространяющееся на промежность плода размерами 4х3,5 см. При исследованиях, проводимых ранее, жидкостной компонент тератомы был принят за свободный пакет околоплодных вод, поэтому не было выявлено маловодие (в данном случае — агидрам-нион). Помимо указанных изменений, была заподозрена аплазия левой почки и отсутствие мочевого пузыря. Все предположения были подтверждены при исследовании абортуса (мочевой пузырь всё-таки был обнаружен в виде тонкого цилиндра размером 2х4 мм, заканчивающегося слепо, т.е. имела место обструктивная уропатия). Анализируя этот случай, можно сказать, что причинами затруднения в диагностике явилась неправильная трактовка ультразвуковой картины: в самом деле, экст-рофия мочевого пузыря сопровождается нормальным количеством околоплодных вод, а в данной ситуации отсутствие изображения мочевого пузыря объяснялось сдавлением его опухолью, вследствие чего и наблюдалось выраженное маловодие. Не последнюю роль в ошибочной диагностике сыграла и относительно редкая встречаемость тератом.
Ещё один случай прерывания беременности у плода с пороком мочеполовой системы интересен тем, что до поступления в нашу клинику пациентке ставились диагнозы и крестцово-копчиковой тератомы и экстрофии клоаки. При ультразвуковом исследовании был выявлен мочевой пузырь с гипертрофированными стенками, который изменял свой объём в процессе исследования, передняя брюшная стенка не изменена, левая почка не визуализирована, а определить пол плода по наружным половым органам не представлялось возможным из-за совершенно неясной картины. И хотя такие изменения не укладывались в какую-то нозологическую единицу, всё-таки было принято решение о прерывании беременности, тем более, что результат амниоцентеза, проведенного в РМГЦ, был однозначен — патология пола.
На секцию был доставлен плод с неопределённым полом. Выявлена мембранозная атрезия ануса. Наружные половые органы в виде мягкоэлас-тичного образования 2х2 см, похожего на мошонку, внутри которого имеется мочеиспускательный канал. Лёгкие уменьшены в размерах и не разделены на доли. Левая почка отсутствует, на её месте — плоский надпочечник, 2,5х2х0,3 см, у нижнего полюса которого имеется киста диаметром 1 см, от которой идёт тонкий, без просвета, тяж к мочевому пузырю. Внутренние половые органы представлены яичниками с трубами, тело матки отсутствует. Стенка мочевого пузыря гипертрофирована. Таким образом, прерывание беременности было обоснованным. Кстати, по данным Р.Ромеро, описания случаев пренатальной диагностики экстро-фии клоаки в литературе нет. Кроме всего прочего, этот случай лишний раз убеждает в необходимости проведения амниоцентеза в области, ибо проведение его в Республиканском МГЦ занимает значительно большее время и доставляет определённые неудобства как для пациенток, так и для врачей.
К сожалению, в практической работе приходится встречаться с ситуациями, когда особенности течения патологического процесса таковы, что не позволяют вовремя установить диагноз. Примером может послужить случай быстрого течения внутриутробной инфекции, приведшего к деструктивным изменениям головного мозга у плода. До 32-х недельного срока при серии ультразвуковых исследований не было выявлено патологии, а перед родами ультразвуковая картина просто поражала сво-
ПРАКТИКУЮЩЕМУ ВРАЧУ
Журнал ГГМУ 2005 № 3
ими изменениями: выявлялись порэнцефалические кисты размерами от 3 до 8 см в диаметре в большом количестве. Выраженность изменений характеризует тот факт, что имели место определённые акушерские трудности при родоразрешении пациентки — рождение головки стало возможным лишь после пункции её и эвакуации около 250 мл жидкости. Головка ребёнка представляла собой мешок, наполненный жидким содержимым. При гистологическом исследовании установлено, что наиболее вероятной причиной таких грубых изменений могла явиться цитомегаловирусная инфекция либо токсоплазмоз. Таким образом, быстрое течение инфекционного процесса может послужить причиной больших неприятностей.
Несмотря на улучшение качества диагностики, всё же отмечаются случаи пропуска спинномозговых грыж. Одной из причин может быть так называемое «неудобное» положение плода, когда ребёнок внутриутробно располагается в заднем виде, и его позвоночник оказывается прижатым к задней стенке матки. Если к этому добавить постоянную угрозу прерывания беременности, которая часто сопровождает такой гестационный процесс, то подобные случаи вполне объяснимы. Тем не менее нужно стараться ставить диагноз в любых условиях: проводить не одно, а несколько исследований, чтобы дождаться «удобного» положения плода, использовать методику трансвагинального исследования при тазовых предлежаниях и подозрении на spina bifida, в конце концов, провести консилиум специалистов по ультразвуковой диагностике или направить пациентку на консультацию в учреждение более высокого уровня. Иногда наблюдается обратная ситуация — ставится диагноз порока развития там, где его нет. Видимо, нужно очень взвешенно и аккуратно подходить к поста-
новке диагнозов. Ведь никто из нас не застрахован от ошибок, а снять диагноз гораздо труднее, чем поставить, тем более, что на чашу весов положена беременность и новая человеческая жизнь.
Подводя итог вышеизложенным рассуждениям, можно выделить ряд факторов, приводящих к трудностям и ошибкам в ультразвуковой диагностике пороков развития:
1. Постоянная угроза прерывания беременности.
2. Маловодие.
3. «Неудобное» для исследователя положение плода.
4. Ошибочная трактовка ультразвуковой картины.
5. Повышенная масса тела у пациентки.
6. Качество ультразвуковой аппаратуры.
7. Квалификация исследователя.
Вышеперечисленные факторы необходимо учитывать в работе и не оставлять неясностей у каждой пациентки, доводя диагностический процесс до логического завершения. Должен быть дан однозначный ответ на вопрос: есть ли патология в каждом конкретном случае? Если она имеется, то всегда необходима консультация детских хирургов для решения вопроса о возможности коррекции порока после родов. Только такая позиция позволит находить пороки развития в самых трудных для диагностики ситуациях и решать судьбу ещё не появившихся на свет детей.
Литература
1. Ромеро Р. Пренатальная диагностика врождённых пороков развития плода. — М.: Медицина, 1994. — 448с.
2. Митьков В.В., Медведев М.В. Клиническое руководство по ультразвуковой диагностике: В 3-х т. — М.: Видар, 1996. — Т.2.
3. Затикян Е.П. Фетальная кардиология // Акуш. и гин. — 1992. — №3.
— с. 6-10.
4. Danforth’s Obstetrics and Gynecology. — Philadelphia, 1994.
УЗИ для определения беременности на ранних сроках
Первопроходцем в области гинекологической ультразвуковой диагностики стал австрийский врач A. Kratochwil. В начале 60-х годов A. Kratochwil представил свое исследование сердцебиения плода на 6-й неделе гестации с помощью трансвагинального датчика. За последние десятилетия ультразвук в медицине претерпел удивительные изменения и произвел настоящую революцию в акушерской диагностике и наблюдении за беременностью.
Зачем делать УЗИ на ранних сроках
В течение первого триместра беременности происходит уникальная и драматическая последовательность событий, определяющая наиболее критический и чувствительный период развития: замечательное превращение отдельной клетки во вполне узнаваемого человека. Из-за сложной последовательности событий, сопровождающих развитие эмбриона в первом триместре, нередко возникают осложнения. Приблизительно 15% клинически выявленных беременностей самопроизвольно прерываются. Коэффициент потери оценивается в два-три раза выше на очень ранних сроках, при так называемых биохимических беременностях.
В настоящее время УЗИ является основным доступным методом для дифференциации нормальной и ненормальной ранней беременности. С помощью УЗИ до 11 недель можно выявить такие осложнения, как:
-
пузырный занос,
-
анэмбриония,
-
неразвивающаяся беременность,
-
неполные и полные самопроизвольные выкидыши,
-
ретрохориальные гематомы,
-
внематочная беременность.
Можно ли по УЗИ узнать когда наступила беременность
Распространенным применением ультразвука на ранних сроках беременности является расчет гестационного возраста (акушерского срока беременности). Для этой цели ультразвук считается очень точным методом. Нередко у женщины бывает нерегулярный менструальный цикл, поздние или ранние овуляции, или она вообще не помнит первый день последней менструации. В этих случаях на помощь приходит УЗИ. При нормальной беременности результаты УЗИ могут дать оценку гестационного возраста с точностью до 5-7 дней и ответить на один из волнующих многих беременных вопросов — определение предполагаемой даты зачатия.
Когда у женщины наблюдаются симптомы выкидыша, врач может назначить одно или несколько УЗИ для определения жизнеспособности эмбриона. Мажущие кровянистые выделения нередко сопровождают внематочную беременность и УЗИ является единственным неинвазивным методом диагностики этого осложнения до развития клиники разрыва маточной трубы.
Какое УЗИ лучше для определения беременности и как делают УЗИ на ранних сроках
Исследование может быть проведено трансвагинально (влагалищным датчиком) или трансабдоминально (через живот). В первом триместре врачи обычно используют трансвагинальное, а не абдоминальное ультразвуковое исследование для получения информации о беременности. Трансвагинальное УЗИ обеспечивает наиболее точную информацию на ранних сроках беременности в связи с тем, что к этому времени плодное яйцо и полюс плода ещё чрезвычайно малы, а вагинальный датчик позволяет максимально приблизиться к развивающейся беременности. При трансвагинальном ультразвуковом исследовании врач вводит специальный тонкий датчик во влагалище, чтобы провести серию измерений, включая размер плодного яйца, размер желточного мешка, копчико-теменной размер (КТР) и наличие сердцебиения.
При трансабдоминальном УЗИ женщине будет предложено прийти на сканирование с полным мочевым пузырем, потому что это позиционирует матку таким образом, чтобы облегчить получение измерений. Затем врач наносит гель на нижнюю часть живота и использует датчик для измерения под разными углами.
Когда можно делать и ожидаемые результаты УЗИ на ранних сроках беременности
|
Акушерский срок беременности |
Что покажет УЗИ |
|
4 недели |
Возможно, утолщенный эндометрий, наличие жёлтого тела в яичнике. Ультразвук может не выявить признаков беременности. |
|
4 — 5 недель |
Плодное яйцо уже определяется, но может быть не видно эмбриокомплекс. |
|
5 — 6 недель |
В плодном яйце отчётливо виден желточный мешок, уже можно различить эмбрион в виде утолщения на краю желточного мешка. |
|
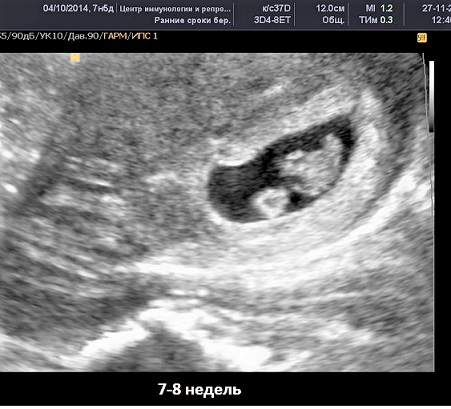
6 — 7 недель |
При развивающейся беременности на этом сроке определяется сердцебиение эмбриона. |
Эти данные в большинстве случаев обнаруживаются трансвагинальным ультразвуком. Как правило, трансабдоминальное УЗИ менее чувствительно на таких ранних сроках беременности.
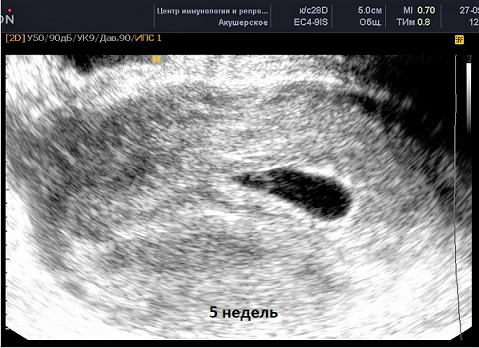
Таким образом, для исключения внематочной беременности, Вам могут рекомендовать сделать первое УЗИ уже на сроке 5 недель (примерно неделя задержки месячных). В это время плодное яйцо уже визуализируется в полости матки, и в то же время оно ещё не достаточно большое для того, чтобы вызвать разрыв маточной трубы в случае трубной беременности.
Если первое УЗИ на раннем сроке делается с целью убедиться, что беременность развивается, то лучше дождаться как минимум 6-7 акушерских недель беременности. УЗИ на раннем сроке так же поможет ответить на такой важный вопрос, как является ли данная беременность одноплодной или многоплодной, а так же отличить монохориальную беременность от дихориальной.
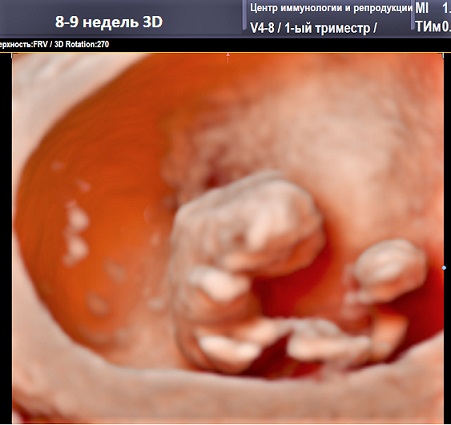
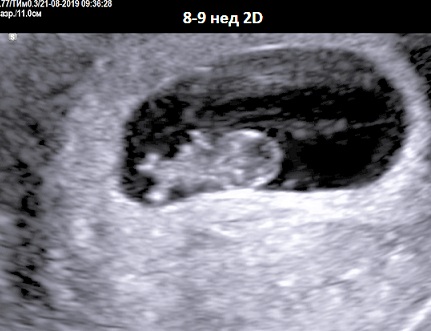
Ещё одним важным моментом, когда у нас в ЦИР рекомендуется проведение первого или повторного УЗИ в первом триместре беременности является акушерский срок 8-9 недель. Дело в том, что большинство остановок развития беременности приходится на период до этого срока. Нормально развивающуюся беременность в 8-9 недель хорошо видно и трансабдоминальным датчиком. На этом сроке эмбрион начинает совершать первые движения и уже может помахать ручкой или ножкой. Если на этом этапе всё нормально, то следующее УЗИ рекомендуется уже в 12-13 недель с целью проведения скрининга первого триместра беременности.
Почему результаты однократного УЗИ на ранних сроках могут быть недостаточными для точного диагноза и всегда ли покажет УЗИ беременность на раннем сроке
Результаты УЗИ сравниваются с тем, что ожидается увидеть на данном гестационном сроке беременности. Гестационный возраст рассчитывается по количеству недель с момента последней менструации, однако этот метод обычно предполагает 28-дневный цикл с овуляцией, происходящей на 14-й день. Многие женщины имеют более короткие или более длинные циклы и овуляция происходит позже или раньше. В результате, Ваш малыш может оказаться младше или старше ожидаемого срока и это может повлиять на то, что будет выявлено при ультразвуковом исследовании. Например, если у женщины 35-дневный менструальный цикл, она, скорее всего, овулирует примерно на 21-й день своего менструального цикла (овуляция обычно происходит за две недели до начала менструации). Если такая женщина забеременела и сделала УЗИ через шесть недель после даты ее последней менструации, то УЗИ покажет картину, характерную для 5 акушерских недель. Несмотря на то, что это нормально развивающаяся беременность, плодное яйцо будет маленьким для 6 акушерских недель, возможно, что даже эмбриона и желточного мешка не будет видно. Женщина и врач УЗИ чаще не знают, когда именно была овуляция, и полученные данные могут вызвать излишнюю обеспокоенность по поводу неразвивающейся беременности. Ещё сложнее бывает разобраться, когда овуляция произошла на две недели позже. Плодное яйцо может не визуализироваться в полости матки и возникает необходимость проводить дифференциальный диагноз с внематочной или биохимической беременностью.
Так же нередко женщина не помнит точно, когда у неё последний раз начались месячные и называет дату «наугад». Указав неправильный день, даже при типичном 28-дневном цикле, во время УЗИ можно увидеть совсем не то, что ожидалось.
Помните, что любая неопределенность в отношении точной даты овуляции может повлиять на то, что ультразвук покажет при исследовании до 11 недель беременности.
В связи с этим, иногда врач не может точно определить результат, основываясь только на одном раннем ультразвуковом исследовании беременности и рекомендует контроль УЗИ через 7-10 дней. Ожидание повторного ультразвука может быть эмоционально очень сложным, но оно бывает необходимо для того, чтобы избежать ошибочного диагноза, особенно если нет другой информации, помогающей врачу интерпретировать результаты ультразвука. Таким помощником в большинстве случаев выступает анализ крови на ХГЧ, но и его данные нужно интерпретировать в динамике.
В руководстве Американской Ассоциации Беременности (The American Pregnancy Association) указано, что если средний внутренний диаметр плодного яйца больше 16-18 мм и не содержит эмбриокомплекса, или если КТР эмбриона больше 5 мм и у него нет сердцебиения, то такую беременность следует расценивать, как неразвивающюся. В нашей стране приняты более осторожные рекомендации: СВД плодного яйца должен быть более 25 мм и КТР эмбриона более 7 мм.
Как результаты анализа крови на ХГЧ или другая информация могут помочь интерпретации ультразвуковой картины
В тех случаях, когда есть какие-либо вопросы относительно того, развивается ли данная беременность на основании ультразвукового сканирования, обычно врач назначит повторное УЗИ через несколько дней. Однако, наличие другой диагностической информации может помочь врачу интерпретировать результаты УЗИ, даже если есть только одно ультразвуковое исследование. Например, женщина сделала тест на беременность или сдала кровь на ХГЧ в день задержки месячных и он был отрицательным, а ещё через две недели задержки УЗИ показало 4-5 недель беременности. Значит, с большой вероятностью, беременность наступила не на 14-й день менструального цикла, а на 7-10 дней позже. И наоборот, если в день задержки месячных тест уже был положительным, а спустя две недели мы видим картину, характерную для 5 недель беременности, велика вероятность неразвивающейся беременности.
Очень важны данные анализа крови на ХГЧ в тех случаях, когда в полости матки не видно плодное яйцо. При уровне ХГЧ более 1000 мМЕ/мл плодное яйцо должно определяться в полости матки. Если это не так, то такая ситуация требует исключения внематочной беременности. Напротив, при низких цифрах ХГЧ, несмотря на то, что беременность есть, мы не рассчитываем увидеть её признаки с помощью УЗИ.
При нормально развивающейся беременности уровень ХГЧ увеличивается согласно определённым законам:
Нормальное время удвоения ХГЧ
Уровень ХГЧ Время удвоения
1200 мМЕ/мл 48-72 часа
1200 – 6000 мМЕ/мл 72-96 часов
Больше 6000 мМЕ/мл Более 96 часов
Поскольку уровень ХГЧ имеет большую вариабельность, его не используют для определения точного срока беременности.
Информация в этом пошаговом руководстве относится к ультразвуковым исследованиям, проводимым на ранних сроках беременности, особенно в начале первого триместра, в течение первых семи недель беременности. По мере прогрессирования беременности ультразвук становится все более точным и информативным методом оценки состояния и внутриутробного развития Вашего ребёнка.