Актуальные вопросы рентгенологической диагностики болезней суставов. Взгляд ревматолога
Наиболее часто встречаемые ошибки, совершаемых при проведении рентгеновского обследования при ревматических заболеваниях. Часто встречаемые рентгенологические признаки поражения суставов и их интерпретации. Анализ опыта работы на консультативном ревматологическом приеме в областной клинической больнице.
Триполка Светлана Анатольевна, к.м.н., доцент кафедры терапии, ревматологии и клинической фармакологии ХМАПО, КУОЗ «ОКБ ЦЭМП и МК»
Общие сведения
В подавляющем большинстве случаев после анализа жалоб, анамнеза и данных осмотра больному поставлен тот или иной предварительный диагноз заболевания суставов и позвоночника. Однако, в последующем, он нуждается в подтверждении диагноза с помощью дополнительных методов исследования: инструментальных, лабораторных, реже морфологических. Золотым стандартом диагностики суставной патологии остается рентгенологическое исследование. Рентгенография представляет собой важный инструмент не только для диагностики того или иного артрита или артроза, но и для оценки прогрессирования заболевания и эффективности терапии.
Значительной части из обратившихся в областную больницу больных рентгенографическое исследование уже было проведено в лечебных учреждениях районов области и требовало интерпретации в условиях областной больницы. Необходимо отметить, что врачи терапевтической практики нередко руководствуются описательными составляющими рентгеновских снимков (протоколами), предоставляемыми им рентгенологами, и самостоятельно не оценивают те или иные рентгенологические изменения.
И хорошо, если эти протоколы готовит рентгенолог, подготовленный по вопросам артрологии и вертебрологии, но, исходя из собственного клинического опыта, зачастую в описании рентгенограмм рентгенологи не детализируют тех специфических изменений, которые позволяют ревматологу или терапевту провести дифференциальную диагностику изменений в суставах. В заключении рентгенолога достаточно частой является формулировка «признаки артрозаартрита», однако, для каждого вида артритов согласно данным литературы можно выделить свои специфичные признаки, позволяющие определить его нозологическую принадлежность.
Поэтому в данной статье хотелось бы остановиться на наиболее часто встречаемых ошибках, совершаемых при проведении рентгеновского обследования при ревматических заболеваниях и некоторых наиболее важных и часто встречаемых рентгенологических признаках поражения суставов и их интерпретации.
Самые частые ошибки рентгенолога
Анализируя опыт работы на консультативном ревматологическом приеме в областной клинической больнице, среди наиболее часто встречаемых ошибок при использовании рентгеновского метода диагностики хотелось бы выделить следующие:
- Неправильно выбранный объем обследования
- Неправильная укладка пациента при выполнении рентгенологического обследования
- Неправильная трактовка полученных результатов
Первым этапом рентгенологического обследования для врача общей практики должен бытьправильный выбор области исследования для ее проведения, а именно такой, рентгенологические изменения в которой наиболее информативны для диагностики того или иного заболевания.
К примеру, при повторных атаках подагрического артрита клиническая симптоматика в виде боли и отечности может быть наиболее выражена в голеностопных суставах, а плюсне-фаланговые суставы могут оставаться интактными, и частой ошибкой является проведение больному рентгенографии голеностопных суставов, которая в данной ситуации малоинформативна. Аналогичная тактика и в ситуации с подозрением на реактивный спондилоартрит или периферическую форму анкилозирующего спондилоартрита с поражением голеностопных суставов. Патогномоничные рентгенологические изменения необходимо выявлять в крестцово-подвздошных сочленениях и позвоночном столбе, а рентгенологических изменений в периферических суставах, особенно в начальной стадии болезни, может не быть.
Нужно отметить, что в целом проведение рентгенографии голеностопных суставов из-за ее крайне низкой информативности нужно проводить редко и по строгим показаниям в случаях изолированного поражения одного голеностопного сустава и подозрении на специфическую (туберкулезную, гонококковую) природу артрита. Этот дефект влечет за собой необоснованную лучевую нагрузку и дополнительные материальные затраты для больного при проведении повторных необходимых для уточнения диагноза исследований.
Чтобы помочь врачу терапевту правильно определиться с выбором зоны исследования, в качестве примера может помочь следующая таблица (Смирнов А.В., 2005 г.).
Таблица
Необходимый минимум рентгенологических обследований при ревматических болезнях
Зона обследования
Также хотелось обратить внимание на неправильно выбираемую зону обследования. Например, зачастую при наличии односторонних клинических изменений в одном пястно-фаланговом или плюсне-фаланговом суставе врачи ограничиваются рентгенографией исключительно этой области. Однако, именно характер патологических изменений в обеих кистях, их локализация и распространённость, анализ того какие группы суставов изменяются в самом начале заболевания должны обязательно учитываться при оценке рентгенограмм для того, чтобы правильно интерпретировать полученные данные и провести дифференциальный диагноз между различными ревматическими заболеваниями. Поэтому в ревматологической практике для уточнения диагноза необходимо проводить по показаниям либо прямую сравнительную рентгенограмму кистей с захватом лучезапястных суставов либо прямую сравнительную рентгенограмму стоп.
Исходя из нашего опыта, результаты рентгенографии нередко могут зависеть от техники и правильного позиционирования объекта съемки. В настоящее время требованием всех протоколов исследований является соблюдение максимально унифицированных условий проведения рентгенограмм кистей и стоп. Так для общей оценки поражения суставов необходимо снимать обе кисти или стопы на одной пленке, обязателен захват лучезапястного сустава. Требования к расположению пациента при рентгенографии кистей и стоп изложены в соответствующих руководствах по рентгенологии. Врачу общей практики при направлении к рентгенологу обязательно необходимо указывать, что больной направляется на сравнительную рентгенограмму кистей в прямой проекции с захватом лучезапястных суставов или на прямую сравнительную рентгенограмму стоп.
Наконец важным моментом является трактовка полученных результатов. О наиболее часто встречающихся в практике терапевта суставных синдромах и наиболее характерных рентгенологических изменениях, присущих им, в продолжении данной статьи.
Рентген мелких суставных кистей
Наиболее информативным и обязательным практически при всех проявлениях суставного синдрома является проведение рентгенологического обследования мелких суставов кистей и стоп, поэтому хотелось бы остановиться на патогномоничных изменениях, характерных для того иного проявления артрита, происходящих именно в кистях или стопах.
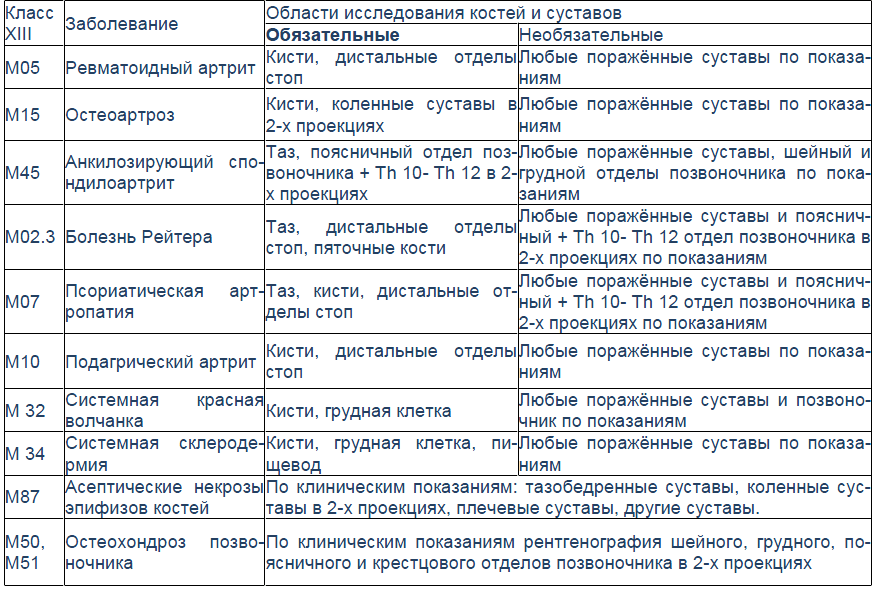
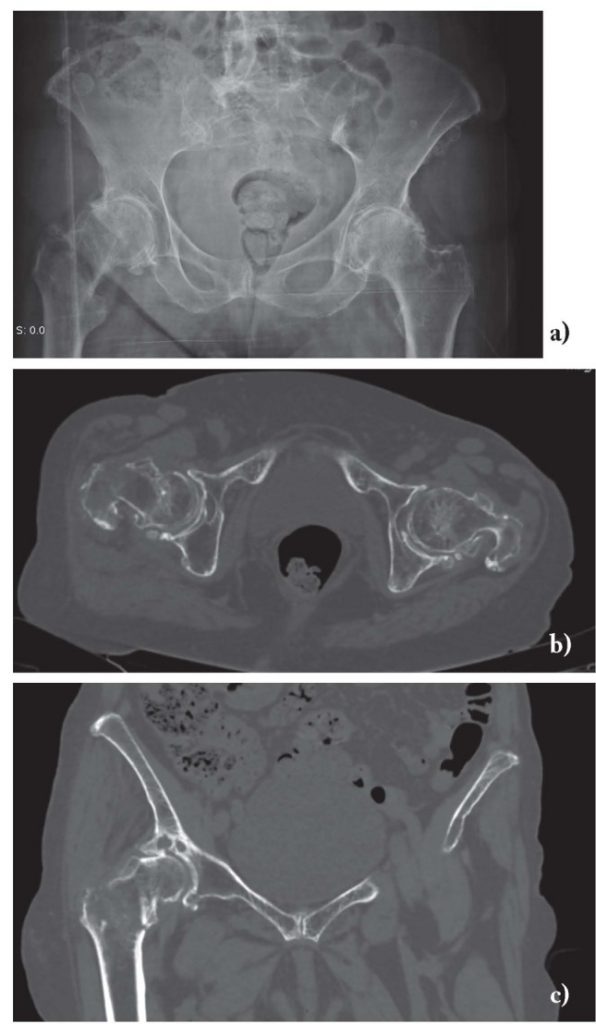
Для подагрического артрита характерно преимущественное поражение дистальных отделов стоп с преобладанием изменений в области I плюсне-фаланговых сочленений, реже изменения выявляются в мелких суставах кистей. При остром подагрическом артрите рентгенологические изменения, как правило, отсутствуют. Поэтому речь идет об изменениях, характеризующих хроническую стадию болезни. Типичным для хронического подагрического артрита является обнаружение узловых образований (тофусов) в костях в виде кистовидных просветлений и участков повышения плотности мягких тканей в области фаланг пальцев кистей и стоп. Деструкция костной ткани в виде эрозий, часто выявляемая при хроническом течении подагры, локализуется в основном на краях эпифизов костей и в дальнейшем распространяется на центральные отделы суставов.
Рис. 1
Эрозии при подагрическом артрите имеют округлую или овальную форму, часто со склеротическим ободком. Склеротический ободок вокруг внутрисуставного тофуса создает типичный для подагрического артрита симптом «пробойника» (см. рис. 1).
В отличие от ревматоидного артрита и полиостеоартроза ширина суставной щели при подагре обычно сохраняется в норме даже в поздних стадиях заболевания. Также для хронической стадии, в отличие от ревматоидного артрита, не характерен остеопороз. Таким образом, I плюснефаланговый сустав наиболее характерная локализация при подагрическом артрите.
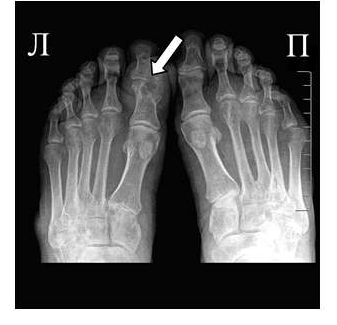
Рис. 2 Симптом «пробойника» в головках плюсневых костей обеих стоп в сочетании с вальгусной девиацией I плюсне-фаланговых суставов
Эрозии часто обнаруживаются в верхней и медиальной части плюсневой головки и часто в сочетании с вальгусной девиацией суставов. Типичным является асимметричность изменений (рис. 2).
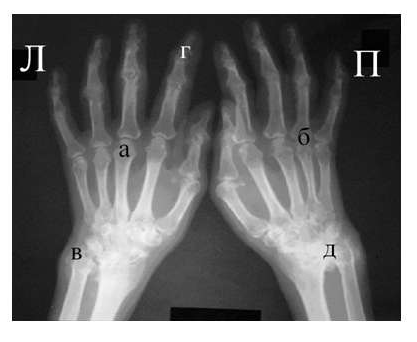
Одним из главных отличительных признаков ревматоидного артрита (РА) от других заболеваний является симметричность изменений мелких суставах кистей и стоп, которые становятся суставами-«мишенями» в первую очередь и поэтому именно эти области изучаются для определения стадии заболевания. Наиболее часто используемой в повседневной практике рентгенологической классификацией является деление ревматоидного артрита на стадии по Steinbrocker в различных модификациях.
Основные симптомы
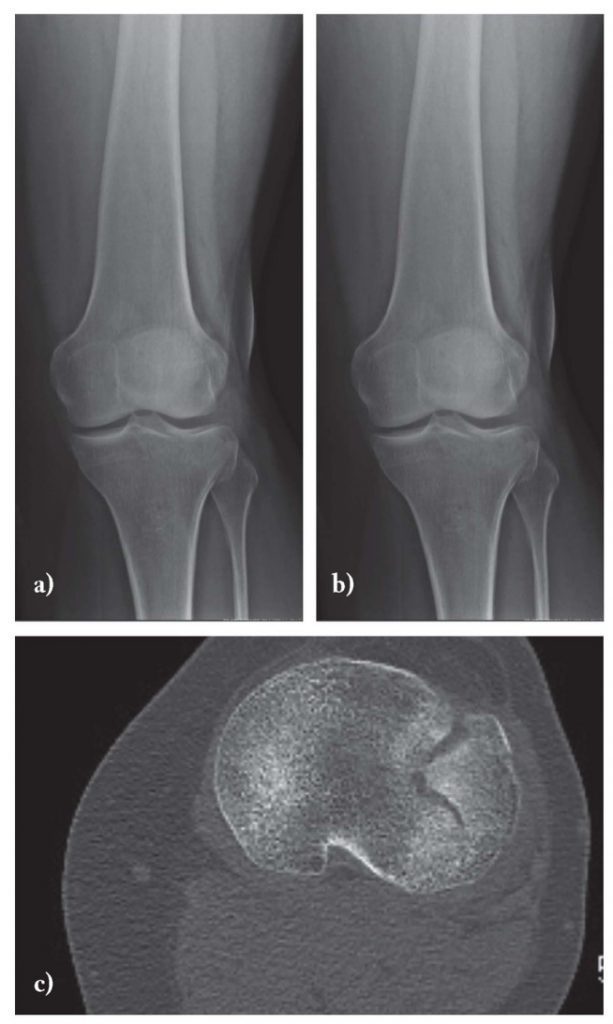
Основными рентгенологическими симптомами РА являются следующие: остеопороз, кистовидные просветления костной ткани (кисты), сужение суставной щели, эрозии суставов, костные анкилозы, деформации костей, остеолиз, вывихи, подвывихи и сгибательные контрактуры суставов. Рентгенологическая диагностика развернутых стадий РА, исходя из нашей практики, как правило, затруднений не вызывают.
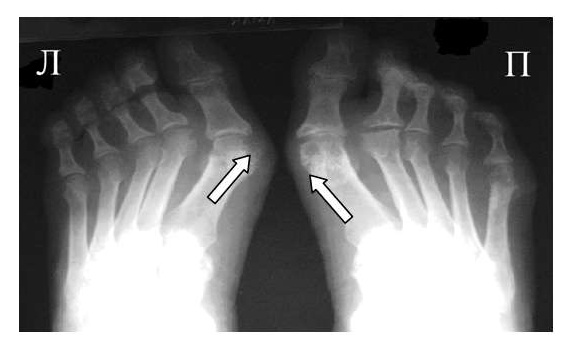
Рис. 3 Сочетание ревматоидного артрита и остеоартроза
Большинство ошибок встречаются при начальных стадиях, особенно при начале РА в пожилом возрасте и сочетании его с остеоартрозом (см. рис. 3). В этом случае для подтверждения диагноза РА и предупреждению случаев его гипердиагностики служит выявление симметричных эрозий в типичных для ревматоидного артрита суставах (запястья, плюснефаланговые, пястно-фаланговые).
Рис. 4. Изменения кистей при ревматоидном артрите (а остеопороз, бсужение суставных щелей, в кистовидные просветвления, г костные эрозии, д анкилозирование)
Необходимо также помнить, что, как правило, при РА эрозии не предшествуют околосуставному остеопорозу, кистам и сужению суставных щелей. Имеет место последовательность развития стадий РА (см. рис. 4), в отличие от эрозивных артритов другого генеза (псориатического, серонегативного)
Костные анкилозы выявляются только в суставах запястий и во 2-5-м запястно-пястном суставах, редко в лучезапястных и суставах предплюсны. Никогда анкилозы не формируются в межфаланговых суставах кистей и стоп, в первых запястно-пястных и плюснефаланговых суставах. Анализируя сроки появления основных рентгенологических проявлений наиболее типичным по нашим данным и по данным других авторов [LandeweR.] является появление первых симптомов РА (околосуставного остеопороза и кистовидных просветлений) через несколько месяцев (до года) от начала заболевания, эрозии выявляют на 2-3 год от начала заболевания.
Какое значение для врача клинициста имеет скорость рентгенологической прогрессии у конкретного пациента? Выраженность деструкции в мелких суставах кистей и стоп является наиболее объективным маркером прогрессирования РА и/или недостаточной эффективности терапии, а появление эрозий в мелких суставах конечностей в первый год заболевания является предиктором неблагоприятного варианта развития болезни. Связь между скоростью нарастания деструкции и выраженностью и стойкостью воспалительной активности РА показана во многих исследованиях. Необходимо отметить, что у конкретного больного динамика рентгенологических изменений представляет собой не линейный процесс, а включает в себя эпизоды замедления и ускорения, связанные в том числе, и с активностью заболевания.
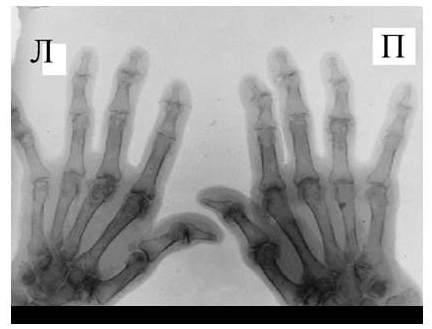
Для псориатического артрита, также поражающего мелкие суставы кистей, отличительным признаком от РА является отсутствие стадийности, поражение суставов, как правило, несимметрично, частые проявления артрита без околосуставного остеопороза, являющегося патогномоничным для РА. Изолированное поражение дистальных межфаланговых суставов кистей при отсутствии изменений в других мелких суставах кистей, осевое поражение 3-х суставов одного пальца.
Рис. 5 Множественный остеолиз и деструкции эпифизов костей с разнонаправленными деформациями суставов при псориатическом артрите.
При развернутой картине болезни деструкция концевых фаланг (акроостеолиз) и чашеобразная деформация проксимальной части фаланг пальцев кистей вместе с концевым сужением дистальных эпифизов симптом «карандаш в колпачке» (рис. 5), множественный остеолиз и деструкции эпифизов костей с разнонаправленными деформациями суставов (мутилирующий артрит).
Часто при псориазе рентгенологические проявления в мелких суставах кистей и стоп сочетаются с воспалительными изменениями крестцово-подвздошных сочленений сакроилиитами, обычно двусторонними асимметричными или односторонними.
Рис. 6 Сужение суставной щели, остеофиты и субхондральный остеосклероз, кистовидные просветления костной ткани, костные дефекты (псевдоэрозии), деформации эпифизов костей при остеоартрозе.
Среди обязательных диагностических критериев для верификации остеоартроза необходимо выделить сужение суставной щели, наличие остеофитов и субхондрального остеосклероза, вспомогательными являются кистовидные просветления костной ткани, костные дефекты (псевдоэрозии), деформации эпифизов костей (рис. 6), подвывихи и вывихи суставов, синовиты и обызвествленные хондромы.
Оценка рентгенологических стадий остеоартроза проводится по критериям, предложенным J.Kellgren, J. Lawrence в 1957 году.
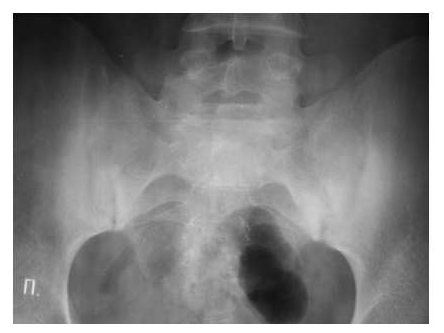
Для серонегативных спондилоартритов более типичным является наличие эрозий суставных поверхностей в дистальных отделах стоп.
Рис. 7. Двусторонний сакроилиит у больного серонегативным спондилоартритом.
Околосуставной остеопороз в отличие от РА выявляется только в острую стадию артрита. Одна из основных локализаций, где развиваются костные пролиферации – это краевые отделы крестца и подвздошных костей (рис. 7).
Наиболее частыми проявлениями болезни Рейтера являются асимметричные артриты проксимальных межфаланговых суставов кистей (чаще 1 пальца), плюснефаланговых и проксимальных межфаланговых суставов, в отличие от псориатического артрита, поражающего дистальные межфаланговые суставы. Изолированные выраженные изменения в межфаланговом суставе 1-го пальца стопы предполагают в первую очередь диагноз реактивного спондилоартрита (болезни Рейтера) или псориатического артрита. Поражения пяточных костей обнаруживаются у 25-50%. Ахиллобурсит с наличием жидкости в слизистой сумке проявляется на боковой рентгенограмме пяточной кости затемнением, расположенным между верхней частью пяточной кости и ахилловым сухожилием. Таким образом, для диагностики и дифференциальной диагностики артритов принципиальное значение имеет раннее выявление патологических изменений в костях (кисты, эрозии). Выбор зоны для первичного обследования должен быть индивидуален, но рентгенография кистей или стоп является наиболее обоснованной, потому что позволяет наиболее рано и достоверно отличить изменения, характерные для того или иного заболевания суставов.
Источник
Кафедра болезней уха, горла и носа Ростовского государственного медицинского университета Минздравсоцразвития России, Ростов-на-Дону
Пужаев С.И.
ГБОУ ВПО «Ростовский государственный медицинский университет» Минздрава России, Нахичеванский переулок, 29, Ростов-на-Дону, Российская Федерация, 344000
Ошибки при визуальной оценке рентгенограмм у больных параназальными синуситами
Авторы:
Волков А.Г., Пужаев С.И.
Журнал:
Российская ринология. 2015;23(1): 16‑19
Как цитировать:
Волков А.Г., Пужаев С.И.
Ошибки при визуальной оценке рентгенограмм у больных параназальными синуситами. Российская ринология.
2015;23(1):16‑19.
Volkov AG, Puzhaev SI. Errors in the visual assessment of radiographs in patients with paranasal sinusitis. Russian Rhinology. 2015;23(1):16‑19. (In Russ.).
https://doi.org/10.17116/rosrino201523116-19

?>
Число больных с воспалительными заболеваниями околоносовых пазух (ОНП) в нашей стране (в частности, на Северном Кавказе) сохраняется на достаточно высоком уровне [1—3], несмотря на ежегодную разработку и внедрение эффективных инновационных методов диагностики и лечения заболеваний, а также на появление на рынке новых антимикробных препаратов [4].
Особое место в диагностике патологии ОНП занимает раннее выявление той или иной формы синусита с целью своевременного лечения и предотвращения возможных риногенных осложнений. Интерпретация результатов рентгенологического исследования зависит от качества снимков и квалификации врача-рентгенолога [5, 6] и оториноларинголога.
Оценке данных рентгенологического исследования до настоящего времени сопутствует значительная доля субъективизма, в связи с чем актуальна разработка новых методов диагностики, позволяющих объективно оценить форму и тяжесть заболевания. Постановка правильного диагноза зависит от точности определения формы синусита и специфики воспалительного процесса в пазухах. Качественный рентгено-томографический анализ нередко чреват ошибками при принятии решений, так как связан с психофизиологическим состоянием исследователя, особенностями зрительного анализатора, условиями съемки и просмотра изображения, качеством носителя [7].
В диагностике параназальных синуситов (ПНС) важным является исследование прозрачных объектов с помощью разных современных аппаратных устройств.
Важное преимущество рентгенографии — высокое пространственное разрешение. Однако указать морфологию затемняющего субстрата — трудная задача, что чаще связано с плохим качеством снимка, вариантом анатомического строения ОНП и нестандартными условиями рентгенографии. Ограничениями рентгенографии являются суммационная природа изображения, которая сильно затрудняет выявление патологических процессов, а также малый контраст мягких тканей [8].
В работах В.А. Спокойной [9] указано, что выраженное утолщение слизистой оболочки и костных стенок пазухи на рентгенограмме маскирует уровень экссудата в 13,8% случаев, в частности, при острых синуситах. Обнаружить экссудат в пазухе, по данным обычной рентгенограммы, удается лишь у 24% больных [10].
В.Т. Пальчун [11] отметил, что, по данным обзорной рентгенографии, приблизительно у 50% больных фронтитом и у 12% пациентов с максиллярным синуситом прозрачность пазух не снижалась.
Компьютерная томография — одна из наиболее информативных методик рентгенологического исследования — широко используется в повседневной практике ЛОР-врача при диагностике ПНС, однако применение ее ограничено из-за отсутствия аппаратуры в ряде административных субъектов, дороговизны исследований, а нередко по причине субъективной оценки данных исследования. Рентгенологический способ остается ведущим в диагностике ПНС, но точность и достоверность интерпретации данных рентгенограмм во многом зависят от их субъективной оценки врачом, что непосредственно влияет на результат исследования (количество ошибок при их оценке превышает 30%) [12, 13].
Увеличение заболеваемости острым синуситом и частые рецидивы хронического (особенно после хирургического лечения), тяжелые и опасные для жизни осложнения предопределяют актуальность своевременной диагностики и адекватного лечения данного заболевания. В связи с тем, что положительный результат лечения напрямую зависит от достоверного и своевременно установленного диагноза, разработка и применение высокоэффективных и экономически доступных средств диагностики ПНС представляет собой актуальную задачу современной оториноларингологии.
Цель нашего исследования — изучение видов и количества технических и врачебных ошибок при визуальной диагностике рентгенограмм у больных ПНС.
Материал и методы
Мы провели оценку качества выполнения рентгенологического исследования ОНП и точности визуальной интерпретации изображений рентгеновского снимка врачами-клиницистами крупного ЛОР-стационара с применением разработанной нами (с соавт.) программы «DialPRO» (уведомление ФИПС, вх. № 050909, рег. № 2014131689 от 30.07.2014).
Выборка составила 275 больных, находившихся на стационарном лечении в период с января 2012 г. по декабрь 2013 г. Все рентгеновские изображения были оцифрованы с помощью двухлампового сканера, обработаны в программе ACDsee v 17.0 для улучшения качества изображения и сохранены на персональном компьютере в виде отдельного файла.
Результаты и обсуждение
После обработки изображений было выявлено следующее.
1. 9 (3,2%) рентгеновских снимков являются неинформативными ввиду наложения изображения пирамид височных костей на область верхнечелюстных пазух (рис. 1).
2. В 25 (9,0%) случаях не было соблюдено время экспозиции, в связи с чем рентгеновские снимки были сильно засвечены (рис. 2).
3. В 8 (2,9%) случаях рентгенография выполнена с нарушением методики, т. е. отмечалось изменение угла прохождения пучка рентгеновского излучения к плоскости черепа (рис. 3).
4. 42 (15,3%) рентгенограммы не подлежали полноценной диагностике, так как речь шла о некачественном выполнении снимков.
Таким образом, большинство (9,0%) ошибок связаны с неверным временем экспозиции, что объясняет важность установки цифровых рентгеновских аппаратов, которые могут устранить данную ошибку, что приведет к снижению числа неинформативных снимков.
Нами в программе «DialPRO» были обработаны 233 (74,7%) рентгеновских изображения при постановке диагноза экссудативного процесса с необходимостью пункции верхнечелюстной пазухи или трепанопункции лобной пазухи. Полученные во время вмешательств результаты сопоставлены с предварительным диагнозом, поставленным в ходе наших исследований и представленных клиницистами отделений.
В ходе исследования и сопоставления данных выяснено, что в 202 (86,7%) случаев имелось совпадение клинического диагноза с диагнозом, полученным посредством денситометрии, и только у 31 (13,3%) пациента выявлено расхождение диагнозов, связанное с группой клинических и технических причин.
Выводы
1. В 15,3% случаев обзорная рентгенография (в полуаксиальной проекции) ОНП выполнялась технически неполноценно, что непосредственно влияло на постановку диагноза.
2. В 13,3% случаев неправильная визуальная оценка рентгенограмм ОНП была неверно истолкована клиницистами, принимающими решение по лечению больных.
Конфликт интересов отсутствует.
Участие авторов:
Концепция и дизайн исследования: А.В.
Сбор и обработка материала, написание текста и редактирование: А.В., С.П.
Статистическая обработка данных: С.П.
Ошибки при диагностике заболеваний позвоночника
Термин «диагноз» с греческого означает — распознавание, заключение о сущности болезни и состоянии пациента. Именно с распознавания болезни и начинается диагностический процесс.

При первичном приеме для постановки предварительного диагноза врач руководствуется субъективными жалобами больного (анамнезом болезни) и осмотром больного (физикальным обследованием). Однако в большинстве случаев специфика заболеваний позвоночника требует дополнительного инструментального обследования.
К числу наиболее часто применяемых информативных методов диагностики относят:
- рентгенологическое исследование;
- магнитно-резонансное исследование (МРТ);
- компьютерная томография (КТ);
- компьютерно-оптическая диагностика;
- радиоизотопное сканирование;
- миелография и т.д.
И хотя в настоящее время в медицинском арсенале существует огромное количество высокотехнологичных информативных диагностических методов, риск ошибки при установлении диагноза все же существует. А значит, есть необходимость в выявлении и классификации этих ошибок:
1. К первой группе ошибок при диагностике патологий позвоночника можно отнести сугубо субъективные ошибки, связанные с недостаточными знаниями специалистов в области анатомии. Это обычно приводит к выявлению несуществующих патологий, например: диагностика перелома одного или нескольких позвонков при выявлении клиновидной формы этих позвонков (что является достаточно распространенным вариантом формирования позвонков).
2. Ко второй группе можно отнести риск ошибочного анализа рентгеновских снимков. В данном случае специалист должен четко представлять, какие рентгеновские снимки и в каких проекциях необходимо выполнить для выявления тех или иных заболеваний позвоночника.
А поскольку информативность рентгенографических снимков уступает таким современным методам исследования, как МРТ и КТ, то и задача специалиста заключается в выборе наиболее оптимального подхода в диагностике пациента.
3. К третьей группе ошибок при определении диагноза относят неверное толкование патологии, обусловленное тем, что у многих специалистов, хорошо знакомых с дегенеративными поражениями позвоночника, недостаточно знаний о редких и специфических патологиях, которые могут иметь сходные клинические проявления.
В данном случае нужен комплексный системный подход к анализу клинической картины и сопоставлению ее с данными дополнительных диагностических методов исследования. Именно при таком подходе успех в постановке точного диагноза, а значит в успешном лечении и дальнейшем выздоровлении пациента, будет обеспечен.
От правильной и своевременно диагностики заболеваний позвоночника во многом зависит эффективность лечения. Обычно такая диагностика начинается с опроса больного, анализа его жалоб, затем следует физикальное обследование (осмотр). Диагностика большинства заболеваний позвоночника обычно требует дополнительного инструментального обследования, которая позволяет точно подтвердить диагноз, а также выявить стадию заболевания. Наиболее распространенными видами инструментального обследования при диагностике болезней позвоночника являются рентгенография, магнитно-резонансная и компьютерная томография, реже применяются компьтерно-оптическая диагностика, миелография, радиоизотопное сканирование и другие методы.
Вместе с тем, как и в любом сложном процессе, в диагностике заболеваний позвоночника существует риск ошибки. О наиболее распространенных типах ошибок при диагностике болезней позвоночника полезно знать не только специалистам, но пациентам, причем как реальным, так и потенциальным.
В первую группу можно отнести ошибки, связанные с недостаточными знаниями специалиста в области анатомии (различные варианты развития скелета и прочее). Это обычно приводит к выявлению несуществующих патологий, пример: диагностика перелома одного или нескольких позвонков при выявлении клиновидной формы этих позвонков (что является достаточно распространенным вариантом формирования позвонков).
Второй тип ошибок связан с неправильным анализом рентгеновских снимков. Специалист должен обладать знаниями о том, какие рентгеновские снимки (в каких проекциях) подходят для выявления тех или иных заболеваний позвоночника. Например, при изучении состояния межпозвонковых дисков нельзя руководствоваться только снимком в прямой проекции, необходимо также использовать снимки, сделанные под углом. В противном случае это может привести к диагностическим ошибкам.
Третий тип ошибок – неправильное или неточное толкование имеющихся патологических изменений. Часто похожие нарушения в структуре позвоночника могут возникать при различных заболеваниях, поэтому для точного диагноза требуется дополнительный анализ или дополнительные обследования. Сюда же можно отнести ошибки, возникающие при попытке поставить диагноз, основываясь только на результатах инструментального обследования, недооценке анамнеза. Постановка точного и правильного диагноза возможна только при полном анализе всех имеющихся данных.
Читайте так же
-
Что важно знать о СДВГ у детей, и как с этим бороться?
Описаны симптомы и особенности данного заболевания с учетом конкретных характеристик (например, возраста) и некоторые факторы, влияющие на его развитие. Даются определенные рекомендации для лечения…
-
От чего возникают головные боли?
Регулярно возникающие головные боли – это то, на что жалуется практически каждый житель планеты. Часто они застигают нас врасплох, как правило, возникая тогда, когда это ну очень некстати. Так…
-
Действенные методы при грыже позвоночника
Разрыв фиброзных волокон приводит к образованию грыжи. Характерными симптомами недуга являются отеки и боли. Их легко можно устранить при помощи народной медицины и физкультуры, а значит, и…
-
Что такое плоскостопие и как от него вылечиться в домашних условиях
С каждым годом, современный человек все больше подвержен возникновению «болезни цивилизации». Чего стоит развитие плоскостопия, которое с завидной частотой встречается к 40 годам практически у…
-
Нина Любавина
2021-12-15 15:17:18Болела спина, врач назначил мне Остеоколл. Проколол курс, все качественно, доктор успокоил и обнадежил, и я не пожалел! Хожу легче, спина разгибается. Спасибо! Читать дальше
-
Кураева Ирина
2014-09-17 12:17:47Обратилась в клинику «Бобыря» после опыта лечения во многих клиниках. Это, на мой взгляд, единственная клиника, где у пациентов не выманивают деньги, а действительно лечат, что очень и очень приятно! Абсолютно все устроило, единственное посоветовала бы обращаться не к доктору Безносову, а к… Читать дальше
-
Дмитрий
2015-11-22 13:22:40У меня сколиоз 2-й степени, по этой причине весной 2015 г. меня в течении 3-х месяцев мучили боли в позвоночники, особенно болезненны были повороты с боку на бок и ощущалось постоянное жжение, также появилась боль в левом бедре из-за чего начал хромать. Решил обратиться в клинику Бобыря. Первое… Читать дальше
-
Юлия
2021-04-01 12:35:15Спасибо большое доктору Котову Алексею Владимировичу, который за 2 сеанса привел меня в стабильно комфортное состояние после обострения грыжи в пояснично-крестцовом отделе позвоночника. Врач владеет мягкими методиками, очень интеллигентный, вдумчивый, дает грамотные рекомендации и нужную домашнюю… Читать дальше
Флюорографическое исследование — скрининговый и бюджетный способ диагностирования туберкулёза среди населения.
Эпидемии удалось победить ещё много лет назад, но вспышки этого заболевания заставляют врачей держать вопрос на контроле. Поэтому на уровне государства принято решение об обязательном прохождении диагностики.
Флюорография туберкулёза поможет своевременно предположить первые признаки заболевания.
Флюорограф цифровой сканирующий (самый безопасный и современный метод диагностики)
Флюорографическое исследование является разновидностью рентгеновской диагностики. При флюорографии через тело человека пропускаются лучи. Отражаясь от тканей различной плотности, исследование в результате показывает картинку из 256 оттенков чёрного и белого цвета, которые визуализируют органы грудной клетки.
При прохождении исследования организм подвергается воздействию лучевой нагрузки. Высокие дозы могут принести пациенту неприятности со здоровьем, но прохождение флюорографии один раз в год не несёт никакого вреда. Ввиду сохранения риска мутаций клеток, исследование не рекомендуют проходить чаще предписанного срока.
Процедура исследования отличается некоторыми особенностями, которые позволили внедрить её в массовую практику. Это мощная профилактика выявления эпидемических очагов и локальных вспышек, помогающая сохранить здоровье и жизнь людям. Особенности флюорографии состоят в следующем:
Снимок лёгких — норма
- бюджетный вид диагностики — каждая больница обеспечена флюорографическими установками, и врач даёт направление на бесплатную диагностику органов грудной клетки. Для большего охвата населения есть бесплатные передвижные флюорографические установки (приезжают в отдалённые районы, на крупные предприятия, к людям с ограниченными возможностями). При таких методах обследуются бесплатно широкие массы населения;
- быстрота проведения — проводится флюорографическое исследование максимально быстро. Время пребывания в кабинете — 5-7 минут. За это время доктор-рентгенолог подготавливает аппарат к снимку, записывает данные больного. Пациент раздевается до пояса и становится перед матрицей. Дальнейшие действия проходят под рекомендациями врача — пациент прижимается к матрице, задерживает вдох и через несколько секунд снимок готов;
- неинвазивность — процедура флюорографии неинвазивная и безболезненная. Это значит, что показать туберкулёз может без нарушения целостности кожного покрова, приёма контрастного вещества;
- информативность — главная особенность флюорографии. С высокой вероятностью покажет туберкулёз, визуализируя на снимке очаг воспаления.
Противопоказания
Флюорография (цифровая) является безопасной процедурой и не несёт риски для здоровья человека. Всё дело в дозе получаемого облучения. При прохождении исследования, высокой нагрузки пациент не получает, к тому же излучение со временем выводится из организма.
Если же организм получает высокую нагрузку, то могут начаться патологические процессы на клеточном уровне и человеку грозят неприятные последствия, вплоть до развития онкологии. Для таких последствий нужно получать чрезвычайно высокое излучение, которое в условиях флюорографического кабинета просто невозможно.
Флюорографию не проводят:
- детям до пятнадцати лет — достаточно реакции Манту у детей, чтобы подтвердить отсутствие туберкулёзного агента;
- беременным женщинам и кормящим матерям;
- лежачим больным, которые не способны вертикально поддерживать корпус тела;
- пациентам с дыхательной недостаточностью.
Для пациентов этих категорий проводятся другие исследования, а беременным женщинам флюорографию делают после родов.
Формы туберкулёза и их признаки
Туберкулёз лёгких на флюорографии не отчётливо заметен, поэтому врач направляет на рентген лёгких в двух проекциях.
На рентгене определяют несколько типов патологии, которые сопровождаются различными признаками. Формы туберкулёза:
Синдром уплотнения. Очаг низкой и средней плотности. Туберкулез.
- туберкулёз внутригрудных лимфоузлов — проявляется как расширение корня лёгкого, контуры размыты и неоднородные, заметны соединительнотканные тяжи, наличие кальцинатов;
- диссеминированный туберкулёз — характеризуется множественными участками затемнения. Такие участки составляют не более 2 мм, поэтому увидеть бывает непросто. Они имеют чёткие границы и разбросаны по лёгкому, а при прогрессировании заболевания сливаются в крупные очаги;
- очаговый туберкулёз — образование затемнения от одного до двух сантиметров, имеет чёткие границы и локализовано в любой части лёгкого. При обострении заболевания очаги сливаются друг с другом;
- инфильтративный — признаки туберкулёза визуализируются как белёсые образования с неровными краями. Обнаруживается в верхних долях лёгкого и имеет характерные дорожки;
- казеозная форма туберкулёза — одна из тяжёлых форм. На снимке патологический участок занимает почти всё лёгкое. Затемнения однородные, но меняются по ходу течения заболевания;
- кавернозный — при туберкулёзе появляется полость с очагом распада, которая видна как тёмное новообразование со светлым пятном внутри;
- фиброзно-кавернозный — помимо характерной каверны становятся заметными участки фиброза, лёгочный рисунок деформирован, может отмечаться смещение органов;
- цирротический — затемнения в одной или обеих долях. Лёгкие уменьшены в объёме, а корень лёгкого приближен к участку патологии;
- туберкулёзный плеврит — заболевание с типичными признаками патологии в нижней доле лёгкого, на снимке определяют выпотный плеврит;
- милиарный — множественные очаги поражения, которые накладываются друг на друга. Расположены равномерно в двух лёгких.
Ошибки при диагностике
Фиброзно-кавернозный туберкулез
При диагностике заболевания врачи могут допускать ошибки. Чаще причина неправильных диагнозов кроется в несоответствии клинической картины от рентгенологической на флюорограммах. Как правило, ошибки приводят к постановке диагноза пневмония. Происходит это по причине изменения течения этих заболеваний. Например, врачи часто встречают случаи стёртой пневмонии, которая не даёт выраженных признаков, в то же время некоторые стадии туберкулёза чаще проявляются как ярко выраженная пневмония, поэтому и возникают трудности в диагностике этих заболеваний.
Из-за того, что признаки схожи и определение затрудняется, врачи тщательно разбирают данные о пациенте — жалобы, данные внешнего осмотра, клинические проявления, изучаются отличия мокроты. Для снижения радиационной нагрузки контроль проводят на цифровых аппаратах. Как отличить пневмонию — подскажут сами снимки органов грудной клетки.
Сигналы к проведению исследования
Срочный рентген лёгких понадобится при возникновении признаков, указывающих на туберкулёз. К ним относят:
- слабость;
- потеря веса;
- длительно не проходящий сухой или мокрый кашель;
- присутствие крови в мокроте;
- приступы гипергидроза по ночам;
- боль в груди;
- одышка;
- повышение температуры до субфебрильной без видимых причин;
- отсутствие аппетита.
Если у человека есть эти признаки, то требуется пройти рентген, независимо от того, истёк ли срок прошлой диагностики.
Расшифровка результатов
Для расшифровки результатов необходимы сутки. Через этот промежуток времени больной получает выписку о том, есть туберкулёз или нет.
Врачи при расшифровке результатов внимательно изучают признаки патологического затемнения в лёгких, корень лёгкого, бронхи, наличие кальцинатов. Эти признаки говорят о той или иной форме туберкулёза.
Чтобы исключить вероятность врачебных ошибок в некоторых клиниках снимки изучают два врача.
Флюорография при туберкулёзе — чрезвычайно ценное диагностическое исследование, но только для определения первичных симптомов, для уточнения диагноза врач отправляет на дополнительное исследование — рентген лёгких. Исследование помогает увидеть болезнь на ранней стадии — благодаря этому начинают своевременное лечение заболевания, изолировав больного от здорового окружения.
Видео
Флюорография туберкулез: как распознать заболевание на снимке — Сайт о методах диагностики организма
Инкубационный период туберкулеза может длиться несколько лет. Микробактерии заболевания способны поражать любую ткань организма, за исключением ногтей и волос.
Наиболее частое место их локализации – легкие. Для диагностики болезни используют различные виды томографий, флюорографию, а также рентгенографию в боковой и прямой проекциях.
Чаще всего врачи выявляют туберкулез легких на рентгене или флюорографии.
Подозрение на туберкулез становится прямым показанием к рентгену грудной клетки. Рентгенография входит в обязательные стандарты диагностики. Снимок назначают, чтобы:
- опровергнуть или подтвердить присутствие болезни;
- отличить туберкулез от заболеваний легких с похожими симптомами (пневмония, абсцесс, силикоз);
- выявить степень поражения легких, распространенность и локализацию процесса.
Рентгенография необходима, если больной обращается с жалобами на кашель, слабость, повышенное потоотделение, снижение веса, одышку и боли в груди. Направить пациента на обследование врачи обязаны также при положительной реакции Манту (туберкулиновой пробе) и увеличении ее более чем на 6 мм по отношению к предыдущему исследованию.
В отличие от рентгена, флюорография – это профилактическое исследование. Прямых показаний к ее прохождению нет. Процедура проводится при диспансеризации, даже если человеку была сделана прививка БЦЖ. Главное преимущество этого метода перед рентгеном – низкая стоимость. Поэтому флюорографию широко используют для плановых обследований населения.
Оба метода рекомендуют применять не чаще одного раза в год. В таких дозах излучение безопасно для пациента. Лучевая нагрузка при рентгенографии ниже, чем при проведении флюорографии.
Современные методы позволяют использовать цифровые технологии для проведения обследования. При этом врач может увеличивать и уменьшать изображения на компьютере, чтобы лучше разглядеть очаги поражения.
Рентгенодиагностика туберкулеза, как и флюорография не требует специальной подготовки.
Признаки различных форм туберкулеза на рентгеновском снимке
Туберкулез легких может проявляться по-разному. В зависимости от формы заболевания будут разниться и рентгенологические признаки болезни. Характер патологии определяет врач, сделав расшифровку полученных результатов.
Рентген-снимки дают возможность не только увидеть наличие или отсутствие заболевания, но и определить область его локализации и характер поражения.
От того, как выглядит туберкулез на рентгене, будет зависеть дальнейшая тактика лечения.
Поражения, связанные с лимфатическими узлами грудной полости
Поражения внутригрудных лимфатических узлов при туберкулезе часто встречается у подростков и детей раннего возраста. При этом, на снимке отчетливо становится видно расширение тени корня легкого.
Обобщенно термином «корень легкого» называют бронхи и главные сосуды.
На стороне поражения тень имеет размытый контур и неоднородную структуру. Ясно видны перемычки соединительной ткани.
На снимке также просматриваются кальцинаты – участки легкого, ткань которых подверглась обызвествлению. Так организм пытался самостоятельно локализовать болезнь, заключая инфекцию в оболочку из твердых органических веществ.
На снимке кальцинаты остаются видны даже после выздоровления больного.
Поэтому ответ на вопрос, виден ли туберкулез на рентгене, в этом случае положительный.
Диссеминированный туберкулез
При этом виде туберкулеза на рентгенограмме видны мелкие многочисленные очаги затемнения. Их диаметр обычно не превышает 2 мм. Очаги имеют четкие границы, располагаются они по всему легочному полю в больших количествах.
При сложных формах «точки» на снимке сливаются в крупные конгломераты. Если найти в интернете или медицинских энциклопедиях рентген-снимки легких при туберкулезе с описанием, можно заметить, что эта форма болезни примерно у 30 % пациентов обнаруживается случайно при плановом обследовании.
Очаговый легочный туберкулез
У больного очаговым туберкулезом на рентгенограмме видны участки (очаги) затемнения. Их диаметр достигает 1-2 см. Участки чаще всего имеют округлую форму. Реже – эллиптическую или вытянутую.
По цвету на снимке очаги темнее костной ткани. Пораженные участки имеют склонность к слиянию.
Рентген при очаговой форме туберкулеза часто показывает, что болезнь развивается, как осложнение ранее пролеченного первичного туберкулеза.
Инфильтративный легочный туберкулез
Инфильтративный туберкулез характеризуется присутствием в легких очагов инфильтрации. На снимке они проявляются как одиночные или многочисленные затемнения одинаковой консистенции. Очаги имеют белый цвет. Края их неровные. Чаще всего инфильтраты локализуются в верхних долях легких. От затемненного участка прослеживается «дорожка», идущая к легочному корню.
Рентгенологические признаки туберкулеза легких в этом случае говорят о тяжелой форме течения болезни, поскольку инфильтрат представляет собой скопление клеток с примесью крови. Такое состояние может указывать на слабость антител, способных противостоять микобактерии Коха.
Без срочного лечения, бактерии начинают разрушать не только легкие, но и соседние органы. Такая открытая форма болезни встречается достаточно часто. Рентген при инфильтративной форме туберкулеза позволяет определить, начался ли распад тканей легкого или его можно предотвратить.
Казеозная пневмония
Казеозная пневмония – тяжелая форма туберкулеза легких. На снимках она проявляется значительным затемнением нескольких долей или всего легкого. Вначале орган имеет однородную структуру. По мере распада появляются очаги затемнения или просветления. Легкое становится негомогенным.
Кавернозный легочный туберкулез
Рентген при кавернозной форме туберкулеза часто отображает «дорожку», ведущую к корню органов дыхания. Основной признак, который показывает данный тип заболевания на рентгене – это затемнение со светлым четким участком в центре. Такой участок называется каверна. Это абсцесс, который имеет округлую форму и располагается обычно ближе к периферии.
Фиброзно-кавернозный туберкулез легких
Рентгенограмма при фиброзно-кавернозной форме туберкулеза легких показывает разрастание соединительной ткани и деформацию формы органа. На снимках также может прослеживаться «дорожка» к корню легкого, в тяжелых случаях часть тканей легкого отмирает.
На рентгеновских снимках больных фиброзно-кавернозным легочным туберкулезом отчетливо видны участки фиброза и старые каверны. Заметна также деформация легочного рисунка. У человека, страдающего данной формой туберкулеза, часто развивается сопутствующая патология – плеврит. Ее отчетливо видно на снимках в нижних частях дыхательных органов.
В некоторых случаях средостенные органы могут смещаться в сторону поражения. Как и рентгенологические признаки туберкулезного спондилита (болезнь Потта – инфекционное поражение позвоночника), такие снимки говорят о тяжелой форме заболевания.
Цирротический легочный туберкулез
На рентгенограмме цирротический легочный туберкулез проявляется выраженным затемнением одной или нескольких долей легких. Корень легкого подтягивается вверх и смещается в сторону поражения. Объем пораженных долей легких уменьшается. Это запущенная стадия болезни, которая, как правило, выявляется в случаях, когда рентген при первичном туберкулезном комплексе не был назначен.
Туберкулезный плеврит легких
Туберкулезный плеврит на рентгенограмме виден, как интенсивное затемнение. Оно локализовано обычно в нижних отделах легких и имеет четкую косую или горизонтальную верхнюю границу. Плеврит может быть:
- выпотным. На снимке заметно однородное затемнение легочной ткани с косым верхним уровнем жидкости (если скапливается больше 1 л. При меньшем объеме наблюдается затемнение нижне-бокового синуса)
- сухим. На рентгенограмме можно заметить лишь по небольшому снижению прозрачности на периферии легочной ткани
- гнойным.
Милиарный туберкулез
На рентгенограмме больного милиарным туберкулезом визуализируются небольшие очаги поражения, диаметром 2-3 мм. Они имеют четкие границы и не сливаются друг с другом. Процессы протекают равномерно в обоих областях легочных полей. Из-за этого сосудистый рисунок легкого бывает практически невозможно оценить.
В первые дни болезнь не заметна на снимках.
Рентген при милиарной форме туберкулеза покажет заболевание примерно через 10 дней после попадания микробактерий в кровь. Мельчайшие очаги проявляются на второй-третьей неделе от начала болезни. Картина долго остается стабильной даже во время лечения. Очаги при этом не сливаются.
Флюорография позволяет врачам оценить состояние легких и при необходимости назначить дополнительные лабораторные исследования. Несмотря на то, что метод применяют как профилактический, он часто позволяет увидеть заболевание даже на ранних стадиях.
Флюорография при профилактике туберкулеза широко применяется не только в России, но и в других странах. Согласно статистическим данным, регулярные обследования грудной клетки значительно снижают риск развития заболевания.
Флюорография грудной клетки покажет долю легких, в которой начинаются патологические изменения. Глядя на снимок, врач может оценить предполагаемую скорость развития болезни, сегментарность поражения, а также другие нюансы.
Ответ на вопрос, показывает ли флюорография туберкулез на ранних стадиях, неоднозначный. Риск ошибочной диагностики существует, но незначительный. На качество снимка может повлиять техническая неисправность или несоблюдение правил проведения обследования. В этом случает существует вероятность увидеть, как ложно положительные, так и ложно отрицательные результаты.
Однако дополнительная диагностика позволяет пациентам быть уверенными в правильности диагноза. Флюорография показывает туберкулез, не сразу. В первые дни увидеть болезнь на снимках не всегда бывает возможно.
Обследование на поздних стадиях
ФЛГ-обследование на поздних стадиях болезни позволяет не только увидеть изменения, но и отнести их в нужную категорию. Снимок дает возможность четко идентифицировать искажения органов грудной клетки. Опытный пульмонолог по полученным данным поставит точный диагноз. На вопрос можно ли определить туберкулез по флюорографии на поздних стадиях, специалисты отвечают утвердительно.
При расшифровке результатов обследования врач определяет долю легкого, которая поражена, сегментарность, предполагаемую скорость развития воспаления и другие нюансы. Все отклонения от нормы на поздних стадиях отчетливо видны на снимках.
Поскольку метод исследует те же области, что и рентген, оценить, как выглядит туберкулез на снимке флюорографии можно, прочитав предыдущий раздел данной статьи.
Важно помнить, что справиться с туберкулезом без последствий можно только, если болезнь была обнаружена на ранней стадии. Поэтому государство настаивает на ежегодном прохождении гражданами флюорографии. Отсутствие симптомов не означает отсутствие заболевания.
Четкое следование указаниям врача, позволяет пациентам надеяться на благоприятный исход, независимо от того, как выглядят легкие при туберкулезе на флюорографии.
Заключение
Выраженность картины на снимке зависит от периода и сложности течения болезни. На флюорографии и рентгене могут быть видны четкие очаги туберкулеза или «дымки».
Здоровые легкие заполнены воздухом и на снимке выглядят полупрозрачными. Участки болезни имеют белые и черные зоны. Заметно также изменение величины сосудов.
В редких случаях у пациента может быть туберкулез, если флюорография в норме. Важно понимать, что метод не способен выявить бактерию, спровоцировавшую появление болезни. Как и рентген, показывает только последствия. Чтобы точно подтвердить наличие в крови палочки туберкулеза необходимы лабораторные анализы крови (ИФА, ПЦР).
Обследование грудной клетки может выявить только туберкулез легких и не показывает поражения других органов. Тем не менее, роль флюорографии в раннем выявлении туберкулеза огромна. Врачи-рентгенологи сравнивают результаты на снимке с нормами по выверенным таблицам. С их помощью составляется полная картина болезни.
Как и при любой диагностике, флюорография и рентген не исключает возможность технической ошибки и не гарантируют выявление болезни на ранней стадии. Ложный результат рентгенодиагностика туберкулеза легких может, например, показать из-за аномалий органов грудной клетки. В этом случае специалисту помогает история болезни пациента.
Процесс рубцевания тканей, который только начинается, также может быть не заметен. Без дополнительных обследований это повлечет за собой неверную трактовку снимка.
Чтобы не сомневаться, может ли флюорография или рентген не показать туберкулез, рекомендовано дополнить диагностику МРТ, КТ, УЗИ, биопсией и обратиться к высококвалифицированному фтизиатру.
- Только совокупность различных исследований позволяет врачу представить общую картину болезни и поставить точный диагноз.
Флюорография при туберкулезе легких: показывает ли заболевание и как выглядит на снимке?
С каждым годом медицина все больше развивается. Ученые создают новые лекарства от различных заболеваний, изготавливают инновационное оборудование. Постоянное развитие технологий способствует поиску новых методов изучения болезней.
Особенно актуально вопрос стоит о таком заболевании, как туберкулез легких. Течение и развитие болезни может определить флюорография. Это метод был создан еще в двадцатом веке и до сегодняшнего дня является одним из самых популярных и достоверных.
Что такое «флюорография»?
Флюорография – это метод, с помощью которого просматриваются легкие и органы грудной клетки. Еще его называют методом рентгенодиагностики. На сегодняшний день флюорография чаще всего является методом профилактической диагностики туберкулеза, а также заменяет рентген людям, которым требуется повторная диагностика.
Основной функцией такого исследования является быстрое выявление скрытых заболеваний легких.
С помощью флюорографии можно выявить туберкулез, даже когда заболевание находится на ранних стадиях.
Особенно актуальным передвижной аппарат флюорографии становится для людей, живущих в местности, недоступной для установления стационарного оборудования.
Флюорография при туберкулезе проводится при помощи разной рентгенодиагностической аппаратуры:
- пленочная флюорография – облучение грудной клетки в среднем на одного человека идет в размере 0,5 миллизиверта за один раз. Такая доза считается достаточно высокой и может иметь некоторые противопоказания;
- цифровая флюорография – облучение грудной клетки в размере 0,03 миллизиверта. Она значительно снижает дозу облучения, что делает ее безопаснее. А также намного качественнее передает сигнал, а значит, и показывает результат.
Флюорографический метод профилактики заболеваний легких подходит не всем.
Дети и взрослые по-разному проходят рентгенодиагностику: для детей этот метод назначается только для подтверждения диагноза, для взрослых – ежегодно в качестве профилактики. Процедура проходит следующим образом:
- пациент оголяет грудную клетку, снимает одежду и все предметы на теле (цепочки, сережки, крестики) до пояса;
- для того чтобы снимок был четким, требуется задержать дыхание на несколько секунд и не двигаться;
- пациент становится лицом к специальному экрану и прилаживает плечи плотно к нему:
- врач говорит, когда следует сделать глубокий вдох и не двигаться через несколько минут процесс рентгенодиагностики завершен;
- результаты обрабатываются и предоставляются пациенту.
Процедура очень быстрая, все зависит от того, в каком физическом состоянии находится человек. Если пациент – инвалид или маленький ребенок, то для снимка понадобятся определенные условия. В основном детям поднимают руки над головой или пристегивают специальными приспособлениями.
Диагностика туберкулеза при помощи этого метода
Сегодня существует мнение, что туберкулез – это заболевание людей, которые имеют низкий социальный статус. К сожалению, это только стереотип. Туберкулезом может заразиться каждый человек, вне зависимости от положения в обществе.
Конечно же, существует определенная «группа риска» людей, которые более подвержены этому заболеванию (люди с иммунодефицитом, находящиеся в местах заключения, пожилые люди).
Туберкулез – болезнь, которая передается воздушно-капельным путем. Обнаружен он был еще в восьмидесятых годах девятнадцатого века. Возбудителем заболевания является палочка Коха. Она опасна тем, что имеет очень большой порог устойчивости к внешним факторам окружающей среды.
Метод флюорографии может показать заболевание на ранних стадиях. Это способствует быстрому и эффективному лечению, уменьшает риск заражения окружающих и развития эпидемии. Рентгенодиагностика производится без предварительного обследования человека. Регулярное обследование грудной клетки значительно снижает риск заболеваний.
Если человек обращается в больницу, в обязательном порядке ему назначают флюорографию — на сегодняшний день рентгенодиагностика просто незаменима в выявление такого заболевания, как туберкулез.
Если у человека имеются нарушения, аппарат сразу их выявит. Он имеет большую пропускную способность и быстро передает данные о состоянии органов грудной клетки. Эти данные выводятся на экран, который просматривает специалист.
Также при помощи снимка можно установить окончательный диагноз.
Формы туберкулез на снимках
Туберкулез на снимках бывает нескольких видов:
- очаговый туберкулез легких – на снимке такое заболевание появляется как маленькие пятнышки в виде очагов. Их локализация в верхней части легкого и под ключицей. О чаги могут распространяться по всей поверхности органа. Без должного лечения заболевание приводит к фиброматозу;
- инфильтративный туберкулез легких– рецидив, который стал результатом очагового туберкулеза. Он осложняется тем, что приводит к отмиранию тканей и выведению их через кашель и мокроту. В мокроте содержатся бактерии, провоцирующие заражение других людей. Инфильтративный туберкулез имеет открытую форму, на снимках проявляется в виде темных пятен неопределенной конфигурации;
- фиброзно-кавернозный хронический туберкулез – при такой форме будут видны темные пятна, которые покрывают всю поверхность легких. Заболевание переходит в стадию, когда начинает развиваться фиброз и кровотечения. Также оно затрагивает гортань и кишечник.
Если рентгенодиагностика происходит на поздних стадиях, то нередко болезнь сопровождается осложнениями:
- туберкулез гортани;
- туберкулез кишечника;
- туберкулез мочеполовой системы.
Все осложнения довольно тяжелые и на снимках их видно очень хорошо. Своевременное лечение может предотвратить развитие этих заболеваний.
Расшифровка результатов
Результат, полученный в ходе исследования грудной клетки, обязательно следует расшифровать. Существуют специальные таблицы, в которых установлены нормы для каждого заболевания. Опытные специалисты знают, что снимок больных легких имеет неоднородный цвет. Некоторые органы плохо поглощают рентгеновские лучи, поэтому на снимке могут быть темные участки.
Здоровые легкие на снимке отображаются равномерным цветом. При воспалительном процессе показываются затемнения, а если это воздушность ткани, то светлые участки.
После проведения процедуры рентгенодиагностики врач в обязательном порядке должен дать описание.
- различной интенсивности изображения на снимке;
- увеличении размера сосудов;
- разнообразных пятнах и очагах;
- тенях;
- запаянном синусе.
Описание снимка может происходить в течение нескольких дней. Все зависит от квалифицированности врача и качественности аппаратуры.
Существуют несколько причин, по которым нельзя делать флюорографию легких. Она противопоказана:
Как выглядит туберкулез на флюорографии
Общеизвестно, что, если приступить к лечению болезни на ранних стадиях, то гораздо больше шансов на благоприятный исход. Очень важна и профилактика. Для своевременного диагностирования большинства известных заболеваний достаточно регулярно проходить соответствующие обследования.
Чтобы выявить туберкулёз, выбирают один из двух основных способов – рентгено- или флюорографию.
Конечно, существуют и альтернативные методики – туберкулиновые пробы, Диаскинтест, анализы крови и посева мокроты, компьютерная томография. Но в предложенной статье мы рассмотрим самый популярный – флюорографию (ФЛГ).
Будут даны ответы на вопросы: «Настолько точно может выявить флюорография туберкулез?», «Как выглядят лёгкие больного на снимке?», «Возможны ли ошибки?»
Общая информация о болезни и специфике проведения процедуры
Несмотря на неограниченный доступ к информации, в обществе по-прежнему доверяют ошибочным стереотипам. Один из них связан с туберкулёзом. Некоторые всё ещё считают, что это болезнь, поражающая исключительно представителей низшего социального статуса. Это не так. Инфекция не избирательна к достатку человека, в организм которого она попадает.
Риск заразиться туберкулёзом есть у любого человека, он передаётся воздушно-капельным путём, при обычном бытовом контакте от носителя к здоровому человеку.
Однако есть люди, более подверженные риску заболеть:
- пожилые;
- военные;
- заключённые;
- лица без определённого места жительства;
- лица с вредными для здоровья привычками;
- те, у кого серьёзные проблемы с иммунитетом.
Возбудитель туберкулёза – микобактерия палочка Коха. Она была идентифицирована ещё в восьмидесятых годах позапрошлого века. Опасность инфекции в том, что она крайне устойчива к окружающим условиям.
Микроорганизм длительное время может оставаться живым на пище, предметах обстановки, даже на пылинках. Туберкулёзом можно заразиться, просто вдохнув пыль с остатками слюны инфицированного человека.
Отсутствие необходимого лечения приводит к летальному исходу, поскольку микобактерии постепенно заполняют собой всё пространство дыхательных путей, разрушают их, и больной задыхается.
Флюорография – метод рентгенологического исследования лёгких и органов грудной клетки. Позволяет выявить скрытые патологии этой зоны.
Она является основной формой профилактической туберкулёзной диагностики (обнаруживает даже начальные специфические изменения) и альтернативой рентгенографии. Обычно её назначают вместо повторного рентгена.
Раннее выявление туберкулёза позволяет назначить своевременное лечение, увеличивает его эффективность, уберегает окружающих от заражения и предотвращает эпидемию.
Флюорография – обязательное обследование. При обращении больного в поликлинику (к какому бы специалисту ни направлялся), он обязательно должен сделать «флюшку».
Эта разновидность рентгенографического исследования была открыта американскими и итальянскими учёными в конце девятнадцатого – начале двадцатого веков. Но более широкое использование метод получил в Бразилии, за несколько лет до начала Второй мировой войны.
Вся процедура сводится к следующим простым действиям.
- Обследуемый снимает с себя все предметы одежды и украшения, остаётся обнажённым до пояса.
- Затем пациент проходит к аппарату, становится лицом к экрану, максимально плотно прижимает к нему плечи и грудную клетку.
- После этого врач даёт команду «Не дышать», и обследуемый задерживает дыхание на несколько секунд. Это необходимо для того, чтобы в момент выполнения снимка дыхательные движения не «смазали» картинку.
В результате флюорографического исследования получается снимок легких, который и используется для проведения дальнейшей диагностики. Рентгенолог расшифровывает изображение и передаёт результаты пациенту или его лечащему врачу.
Обычно процедура не занимает много времени. Если обследование проходит пациент с ограниченной подвижностью, вероятно, потребуются специальные приспособления. Для детей используются удерживающие ремни, либо родитель должен держать ребёнка и его руки в поднятом положении.
Как часто можно делать, и бывают ли ошибки
Современные ФЛГ-аппараты обладают высоким разрешением и при этом довольно компактны.
Они размещаются в специально оборудованных стационарных кабинетах или в передвижных лабораториях (на базе транспортных средств).
Вторые используются для реализации противотуберкулёзных профилактических рейдов, чтобы обследование могли пройти все сотрудники организации, жители целого населенного пункта или вообще все желающие.
Существует два вида флюорографии:
- цифровая – более современный вид. При таком методе происходит значительно меньшее облучение обследуемого, поскольку используется более современное оборудование. Доза радиации за один сеанс – 0,03 миллизиверта. К тому же качество сигнала и изображения, несмотря на уменьшенную площадь картинки, – высокие;
- плёночная – традиционный вид. При нём обследуемый получает большую почти в пятнадцать раз дозу радиации – 0,5 миллизиверта. Эта цифра не превышает разрешённые значения, но при назначении процедуры важно учитывать противопоказания.
Запись результатов исследования на цифровой носитель – огромное преимущество, это даёт возможность показать снимок нескольким врачам даже удалённо, и не возникнет необходимости проходить процедуру повторно.
При отсутствии соответствующих симптомов взрослым специалисты советуют проходить такое обследование не чаще одного раза в год. Справка, полученная в результате исследования, действительна двенадцать месяцев.
Можно определить туберкулез на флюорографии почти со стопроцентной точностью. Однако не стоит полностью исключать врачебные ошибки, так называемый «человеческий фактор».
К тому же были отмечены случаи, когда снимки не показывают туберкулёз, при этом налицо наличие симптомов, характерных для данного заболевания.
Тревожными признаками данной болезни являются затруднённость дыхания и одышка. При появлении таких симптомов необходимо срочно обращаться за медицинской помощью к врачу, который назначит соответствующие обследования.
Должны насторожить те проявления болезни, которые вызывают меньший дискомфорт, однако важны при постановке диагноза. Это внезапная потеря веса и аппетита, слегка повышенная температура, кашель с мокротой, продолжающийся более трёх недель.
- На более поздних стадиях присутствует кашель, при котором отхаркивается кровь.
-
- Существуют и противопоказания к проведению ФЛГ даже при подозрении на туберкулёз. Вот эти случаи:
- беременность;
- онкология;
- лучевая болезнь;
- неспособность принять вертикальное положение;
- наличие болей в груди и сильного кашля.
Не рекомендуется делать процедуру детям, не достигшим пятнадцати лет. Назначение такой формы обследования детям обуславливается только невозможностью установления диагноза другими способами. Мониторинг заболеваемости туберкулёзом среди несовершеннолетних в Российской Федерации проводится путём ежегодной пробы Манту.
При запрете на проведение данной процедуры назначают анализы: мокроты, мочи, крови.
В любом случае, надёжнее сдать дополнительные анализы, поскольку вопрос о том, всегда ли флюорография выявляет заболевание, остаётся открытым. Некорректные результаты процедуры могут стать итогом сбоя в работе оборудования.
Как выглядит туберкулёз на снимке
На снимке обычно видны очаги затемнения, круглой или овальной формы, диаметром примерно в пару сантиметров. Однако попадаются менее крупные тёмные пятна, размером менее пяти миллиметров, а также участки спиралевидной или неправильной формы.
На снимке дифференцируются следующие формы туберкулёза.
- Очаговый. На изображении видны локализованные группы маленьких пятен. Обычно такие скопления фиксируются в верхней части лёгких, под ключицей, но могут распространяться по всей площади органа. В запущенной форме трансформируется в фиброз – патологическое разрастание соединительной ткани.
- Инфильтративный. Осложнение очагового туберкулёза. Характеризуется отмиранием тканей, которые выводятся кашлем с мокротой. Это – открытая форма заболевания, мокрота такого пациента содержит живые микобактерии, он заразен. На снимке видны несимметричные тёмные пятна.
- Фиброзно-кавернозный. На этой стадии тёмные пятна покрывают всю поверхность лёгких, прогрессирует фиброз, возникают кровотечения. Туберкулёзный процесс переходит на другие органы – гортань, кишечник, мочеполовую систему.
Снимок больного туберкулезом отличается от снимка того, у кого имеются другие заболевания, сопровождающиеся кашлем, а также при плеврите.
При кашле получится снимок без тёмных участков.
Плеврит является более серьёзным заболеванием, и отличить его от того же туберкулёза сложнее. При таком диагнозе в лёгких скапливается жидкость объёмом более одного литра.
Симптомом, схожим с туберкулёзом, является длительный кашель с выделением мокроты. На снимке бывает виден скошенный уровень жидкости. Если её скопилось немного, то она будет обнаружена на синусах.
Возможны затемнения в виде двояковыпуклой линзы.
«Затемнения» на снимке выглядят как белые пятна, а само изображение лёгких – тёмное.
Чем отличается от изображения пневмонии
При туберкулёзе видны лишь небольшие зоны, существенно отличающиеся по цвету от остальной площади лёгкого. При пневмонии однородно затемнёнными оказываются значительные участки органа, например, треть или половина.
Поставить чётко определенный диагноз позволяет флюорографический метод исследования, поскольку при пневмонии, плеврите и туберкулёзе присутствует такой симптом, как кашель с мокротой.
На изображении бывают видны кальцинаты (петрификаты) лёгкого. Это абсолютно безвредные образования, представляющие собой скопления солей в виде шрамов или рубцов.
Несмотря на то, что они не представляют опасности здоровью, и не нужно их удалять, такие скопления являются маркерами (симптомами) более сложных заболеваний, например, туберкулёза или пневмонии.
Поэтому наличие таких шрамов в лёгких – повод для врачей назначить дополнительные исследования и прописать адекватное лечение по их результатам.
Кальцинаты могут быть признаками:
- изменений, которые появились после выздоровления от туберкулёза;
- остаточных явлений после перенесённой пневмонии. Возможно, потребуется дополнительное лечение;
- роста опухолей (не злокачественных) в лёгком или близкорасположенных органах;
- новообразований онкологического происхождения;
- наличия метастазов;
- присутствия в лёгких инородных металлических предметов;
- глистной инвазии;
- нарушения кальциевого обмена в организме.
Кальцинаты могут быть представлены на изображении в виде ярких белых пятен мелкого размера (не более одного сантиметра).
Показывает ли флюорография туберкулез на ранних стадиях — Врачебный метод
Методы борьбы с туберкулезом, как и с любым инфекционным заболеванием, направлены на прерывание путей передачи возбудителя и ликвидацию источников инфекций, а также выявление пациентов из группы риска, которые выделяют с мокротой микобактерии туберкулеза, и незамедлительное их лечение. Постановка диагноза у таких больных должна быть ранней и своевременной. На сегодняшний день «золотым стандартом» диагностики при туберкулезе легких является флюорография.
Общая информация
В выявлении больных туберкулезом особенное место занимают флюорографические осмотры, которые совершаются:
- Передвижными флюорографами – обеспечивается своевременное проведение плановых профосмотров у контингента людей любой местности;
- Стационарными флюорографами – располагаются, как правило, в рентгенологических кабинетах поликлиники.
Плановую флюорографию проводят лечебные учреждения, которые оказывают первичную и вторичную медицинскую помощь. Флюорографические обследования делятся на:
- профилактические;
- диагностические.
Целью профилактических осмотров является своевременное выявление опасных заболеваний органов дыхания – туберкулеза в активной фазе и его остаточных изменений, злокачественных опухолевых болезней, неспецифических заболеваний легких, средостения, костей грудной клетки. А вот показывает ли флюорография туберкулез на ранних стадиях, попробуем разобраться дальше.
Показания для проведения флюорографии
Для профилактики туберкулеза все люди, начиная с 15 лет, проходят флюорографию 1 раз в год. Если произошел контакт с больным туберкулезом – через 6 месяцев от даты последнего обследования. Существуют определенные группы риска пациентов по развитию заболевания – медицинские и социальные. Они подлежат обязательным флюорографическим осмотрам и диспансерному наблюдению.
Медицинская группа включает в себя следующие категории населения:
- люди с профзаболеваниями легких (например, пневмокониоз);
- больные с эндокринологической патологией;
- пациенты, постоянно принимающие глюкокортикостероиды;
- ВИЧ-инфицированные;
- больные с хроническими обструктивными заболеваниями легких, пневмонией, плевритами;
- состоящие на учете в наркологическом диспансере;
- контактируемые с больными туберкулезом.
Факторы риска развития туберкулеза
Социальная группа риска:
- лица без определенного места жительства, бездомные;
- освобожденные из мест лишения свободы и те, кто там содержатся;
- мигранты, беженцы, переселенцы из бедных стран (разрешено проводить только с разрешения миграционной службы);
- малообеспеченные семьи.
Направляют на обследование органов грудной клетки соответствующие специалисты – фтизиатры, семейные врачи, пульмонологи, терапевты и т.д.
Обязательному профилактическому рентгенологическому обследованию подлежат роженицы до выписки из родильного дома и взрослые члены семьи с обеих сторон (матери и отца).
Данные о результатах исследования заносятся в детскую карту. При отсутствии информации о проведенной флюорографии все члены семьи направляются педиатром на ее проведение.
Внеочередная профилактическая флюорография может быть назначена в связи с ухудшением эпидемической ситуации по туберкулезу.
Положительный результат флюорографии при туберкулезе отправляется в противотуберкулезный диспансер.
Такой человек ставится на учет фтизиатром и подлежит немедленному лечению, потому что заболевание может протекать как в обычной, так и быстротечной форме со смертельным исходом.
Проведение обследования
Метод, на котором основана флюорография, заключается в получении рентгеновского снимка из флуоресцентного экрана. Процесс достаточно прост и заключается в способности рентгеновских лучей по-разному проходить через ткани и органы. Можно считать, что флюорография — это аналог рентгена, только мобильный и более дешевый.
Этот метод диагностики достаточно быстрый в своем выполнении. Доктор располагает пациента напротив специального экрана, фиксирует его положение относительно экрана, и при глубоком вдохе делается снимок.
На все это уходит не более чем 30 секунд. Трудоемкой считается работа над снимком, поэтому результат выдают пациенту обычно через несколько дней.
Полученное изображение на снимке может быть мелкокадровое (к 35 мм) и крупнокадровое (к 100 мм), но это уже специфика обработки данных.
Существует два вида флюорографического оборудования, которое можно встретить в больницах нашей страны: цифровое и аналоговое. Аналоговый флюорограф — это классический аппарат, который большинство видит при прохождении флюорографии. Он считается недостаточно информативным и несет в себе опасность для пациента.
Доказано, что пациент, делая снимок на таком аппарате, получает высокую дозу облучения. Не в пользу аналогового флюорографа и низкое качество снимка: на рентген-снимке тени всех органов грудной клетки накладываются друг на друга.
На замену аналоговому пришло цифровое оборудование, которое более безопасно для пациента и дает качественное изображение. Его можно хранить на диске и контролировать динамику рентгенологической картины. Достоинство этого аппарата неоспоримо. Однако цифровой флюорограф стоит достаточно дорого, и у многих медицинских центров нет возможности на его приобретение.
Снимок и формы туберкулеза
Попробуем разобраться, как выглядит снимок флюорографии больного туберкулезом. Флюорографический снимок формируется из оттенков двух цветов — черного и белого. Выделяют три типа затемнений, характерных для туберкулеза:
- Частичные — они единичны и видны на небольшом участке.
- Распространенные — патологический очаг не один, а несколько, и они все расположены по всей ткани легкого.
- Ограниченные — очаги неправильной формы с четкими контурами и незначительным перифокальным отеком, которые чаще всего являются признаками опухолей.
Уплотнение легкого при туберкулезе будет выглядеть на снимке темным пятном. Белые пятна говорят в пользу изменений в плотности тканей.
Согласно Международной классификации болезней, выделяют две основные клинические формы туберкулеза: легочную и внелегочную. Существует много подтипов этих форм. Рассмотрим самые основные и часто встречающиеся:
- Первичный туберкулезный комплекс характеризуется наличием зоны воспаления с наличием гомогенной тени, иногда с частичным рассасыванием инфильтрата.
- Диссеминированный туберкулез на снимке флюорографии представлен наличием многочисленных очагов разных размеров и плотности на фоне деформированного легкого, с возможным развитием каверн.
- При инфильтративной форме определяются тени диметром больше 1 см, неоднородной структуры. Визуализируются своеобразные «дорожки» к корню, представляющие собой инфильтрацию стенки бронха.
- Для фиброзно-кавернозного типа характерно наличие полости, окруженной фиброзной тканью. На снимке флюорографии четко можно увидеть сформированную полость распада.
Противопоказания
Современные аппараты для проведения флюорографии используют малое количество излучения, а пленка, на которую переносится изображение – повышенной чувствительности. Это делает метод менее вредным для организма. Однако при всех этих положительных фактах существуют ситуации, когда этот рентгенологический метод нельзя применять.
Международным сообществом рентгенологов выделен ряд противопоказаний, среди которых:
- Беременность – категорически запрещено проходить процедуру до 25 недели беременности, поскольку в этот период формируются все органы и системы ребенка.
Если есть необходимость диагностики заболевания после 25 недели, то обязательно во время процедуры следует надеть свинцовый фартук.
Ошибки и их последствия
Квалификация врача-рентгенолога, который занимается трактовкой флюорографических снимков, должна быть высокой, поскольку от заключения, которое напишет он, в 70% случаев зависит окончательный диагноз и лечение. Нельзя пропускать никаких изменений, даже если, на первый взгляд, они кажутся незначительными.
Существует такой фактор как индивидуальная вариабельность, когда разные специалисты по-разному интерпретируют одну и ту же рентгенограмму. В большинстве таких случаев диагноз «туберкулез» ставится ошибочно.
Ошибки также могут быть не только со стороны врача, но и со стороны технического обеспечения. Плохой флюорограф или некачественный снимок ведут к неправильной трактовке результата. Ошибочный диагноз очень дорого обходится пациентам. Ведь медикаментозная терапия при туберкулезе очень агрессивная и здоровому организму она способна навредить.
Рассмотрим вторую сторону этой проблемы: может ли флюорография не показать туберкулез? Опять-таки, это зависит от всех вышеперечисленных факторов, а также здесь добавляется стадия заболевания. «Старые» флюорографы не всегда способны распознать патологию при начальных проявлениях и в результате пациент своевременно не получает необходимого лечения.
На сегодняшний день туберкулез как эпидемическое заболевание взят на контроль благодаря комплексу профилактических и диагностических мероприятий. Флюорография – эффективный метод, благодаря которому выявляется большая часть заболеваний легких в период, когда клиническая картина болезни плохо выражена.
«Глубоко вдохнуть и не дышать!»
Эту команду наверняка помнят те, кто когда-то проходил рентгенологическое исследование органов грудной клетки.
«Детище» Вильгельма Конрада Рентгена актуально и сегодня. Без рентгеновских лучей невозможно обнаружить целый ряд серьезных заболеваний.
С врачом-рентгенологом, заместителем главного врача по лучевой диагностике «Клиника Эксперт Курск» Руцкой Юлией Александровной ищем ответы на часто задаваемые вопросы о рентгене.
— Юлия Александровна, как часто можно делать рентген в месяц и год?
На вопрос о том, сколько раз можно делать рентген за тот или иной промежуток времени, не всегда можно ответить однозначно. На практике его выполняют настолько часто, насколько требуется доктору. Многие заболевания требуют наблюдения в динамике, поэтому исследования могут выполняться с определённой периодичностью. Разумеется, их делают не чаще, чем это нужно.
Также важно, чтобы общая доза не достигала предельно допустимой — 50 миллизиверт/год. Обычно на практике такая доза не достигается.
— Через сколько дней после рентгеноскопии можно делать повторный рентген?
Рентгеноскопия — это рентгеновское видеоисследование, и доза, соответственно, зависит от времени процедуры. Если состояние больного не требует частого контроля, повторная рентген-диагностика выполняется примерно через 2-4 недели. Однако, опять же, это во многом определяется конкретной клинической ситуацией.
— Почему нельзя делать рентген беременным?
Рентгеновское излучение относится к ионизирующему. Оно вредно для тканей и органов плода, генетического материала его клеток. В результате облучения могут возникать различные патологии в развитии ребёнка.
Читайте материал по теме: Можно ли делать МРТ при беременности?
Иногда рентгенологические исследования беременным проводят, но обычно по жизненным показаниям, когда польза превышает риск.
— Можно ли делать рентген при грудном вскармливании?
Если нет острой необходимости в проведении этого исследования у кормящей мамы, его лучше отложить. Однако в любом случае важно помнить, что решение этого вопроса находится в компетенции лечащего врача.
— Что будет, если кормить ребёнка грудным молоком после флюорографии?
Нельзя исключить негативного влияния на растущие ткани маленького организма, поэтому лучше не рисковать.
РЕНТГЕНОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ БЕРЕМЕННЫМ
ПРОВОДЯТ, НО ОБЫЧНО ПО ЖИЗНЕННЫМ ПОКАЗАНИЯМ,
КОГДА ПОЛЬЗА ПРЕВЫШАЕТ РИСК
После исследования необходимо сцеживать молоко в течение суток и не кормить им малыша. Вопрос о подборе соответствующей смеси решается совместно с педиатром.
— Почему на рентгеновском снимке изображение костей получается белым?
Изображения получаются разными, так как ткани и органы в различной степени поглощают рентгеновское излучение. Кости поглощают его хорошо, не пропуская в значительной степени на плёнку. По этой причине они выглядят белыми.
Читайте материал по теме: Нобелевский лауреат без аттестата о среднем образовании: Рентген как имя собственное
— Допустимо ли делать рентген и флюорографию в один день?
Да. Такое бывает тогда, когда при флюорографии обнаруживаются какие-то изменения в лёгких. В этом случае необходимо дообследование, поэтому после нее делается рентген. Выполняется обзорный снимок грудной клетки в двух проекциях.
— Можно ли делать рентген во время месячных или лучше подождать?
В целом да, однако в зависимости от конкретной ситуации могут быть временные ограничения для проведения процедуры.
— Почему нельзя делать рентген и физиопроцедуры в один и тот же день?
Рентгеновское излучение негативно влияет на ткани организма. Физиотерапевтические процедуры оказывают на них активирующее влияние. Получается, своего рода, двойная нагрузка на человека.
Поэтому желательно их разделять: в один день — рентген, а на следующий — физиопроцедуру.
— Можно ли в один день сделать УЗИ и рентген?
Да. Эти исследования основаны на различных физических феноменах. Ультразвук не относится к ионизирующему излучению.
Нередко одним методом исследуют одну область тела, а другим — другую.
Читайте материал по теме: Как подготовиться к УЗИ брюшной полости?
Нужно помнить, что может иметь значение последовательность обследований. Поэтому нужно чётко обговорить с доктором эти моменты, чтобы в процессе того или иного исследования на изображениях не возникало «артефактов» («теней»), способных затруднять интерпретацию получаемых результатов.
— Почему перед проведением рентгеноскопии просят снять ювелирные украшения?
Будучи изготовленными из металла, они плохо пропускают рентгеновские лучи и искажают изображение. При этом на плёнке появляются «артефакты», которые закрывают ту или иную область обследования.
Узнать стоимость исследования и записаться на рентген можно здесь
внимание: услуга доступна не во всех городах
— Какие существуют противопоказания для проведения рентгена?
Основное и абсолютное — беременность.
Также не рекомендуется проводить его детям: у них исследование выполняется только по необходимости и строго по назначению доктора.
Вопрос проведения его у тяжёлых больных также решается совместно с лечащим врачом.
Другие вопросы:
Чем опасен рентген?
Чем отличаются МРТ и рентген?
Когда МРТ противопоказана?
Для справки:
Руцкая Юлия Александровна
В 2002 году окончила Курский государственный медицинский университет.
В 2004 году завершила курс обучения в интернатуре по специальности «Рентгенология».
Более шести лет работала врачом-рентгенологом и врачом УЗИ-диагностики в детской поликлинике.
В настоящее время занимает должность заместителя главного врача по лучевой диагностике «Клиника Эксперт Курск». Врач-рентгенолог высшей квалификационной категории (МРТ, КТ, рентген).
Принимает по адресу: ул Карла Либкнехта, д. 7.
Рентгенография появилась за 5 лет до завершения 19 века и стала первым в истории человечества исследованием внутренней структуры организма, причём без внедрения в него. Целый век рентген имел репутацию максимально информативного исследования, и даже сегодня КТ с МРТ не способны вытеснить рентгенографию из клинической практики.
- Что такое рентгенография?
- Показания и противопоказания к проведению
- Преимущества и недостатки рентгеновской диагностики
- Виды рентгенографии
- Подготовка к рентгенографии
- Техника проведения исследования
- Как проводится интерпретация результатов рентгенографии
Среди диагностических процедур совокупная доля КТ с МРТ не превышает 3%, тогда как рентген делают в 15 раз чаще. Ежегодно только в государственных медицинских учреждениях выполняют более 125 миллионов рентгенологических обследований, причём каждое пятое — на цифровом аппарате. Частота рентгенографии сравнима только с количеством УЗИ.
Что такое рентгенография?
Рентгенография — изображение определенной части организма, сделанное с помощью направленного из аппарата ионизирующего излучения.
Рентгеноскопия — рентгеновское исследование продолжительностью в несколько минут, когда врач через специальный экран визуально контролирует происходящее внутри организма пациента, эпизодически фотографируя происходящее.
Фиксация внутреннего состояния органа на пленке в реальном времени — рентгеновский снимок или рентгенограмма.
Можно сделать рентгенограмму любой части тела и получить правдивое изображение, фактически это черно-белая «фотография» всех слоев интересующей анатомической области.
Достоверность снимка можно увеличивать с помощью регулировки выдержки и мощности рентгеновской трубки. Наполненные воздухом ткани и органы на снимке будут темными, кости светлыми, то есть чем больше плотность ткани, тем светлее она на рентгенограмме.
Рентгенография дает фиксированное на момент времени изображение, несколько снимков в разных положениях пациента помогут составить представление об отклонениях процессов от нормы в динамике, но представление будет несколько неполным без введения контрастирующих растворов в сосудистое русло, полый орган или протоки изучаемой зоны.
Современные рентгеновские аппараты не стали совершенно безвредными для обследуемого, но получаемая при исследовании доза излучения минимальна и нивелируется важностью полученной диагностической информации. Постепенно уходят в прошлое аналоговые аппараты, уступая место цифровым, где всё рассчитывается компьютерной программой, изображение выводится на монитор без необходимости проявки пленки, а сделанные в процессе снимки хранятся на электронном носителе.
Показания и противопоказания к проведению
Главное показание для рентгенографии в онкологии — необходимость получения достоверной информации о состоянии интересующей анатомической области в реальное время, то есть диагностика вызывающих определенную клиническую симптоматику отклонений от анатомической нормы.
Всем онкологическим пациентам уже на этапе обследования выполняется рентгенография нескольких анатомических областей:
- зоны развития первичного злокачественного процесса;
- зон максимально вероятного метастазирования, куда в обязательном порядке включается рентгенография органов грудной клетки, обычно называемая пациентами «рентген легких»;
- областей, где в соответствии с клиническими признаками или жалобами больного предполагаются метастазы.
Во время лечения тоже невозможно обойтись без рентгенографии:
- выбор оптимального объема оперативного вмешательства невозможен без знания связи раковой опухоли с близлежащими анатомическими структурами;
- после операции с интубацией и наркозом контролируется состояние легких, при подозрении на воспаление рентгеновское обследование проходит с интервалом в несколько дней;
- после хирургического вмешательства контролируется установка внутренних катеров или стентов;
- в процессе цикловой химиотерапии оценка динамики метастазов в легких, костях невозможна без рентгеновского обследования;
- в органах желудочно-кишечного тракта, легочной системе диагностируются осложнения специального лечения или естественного течения злокачественного процесса;
- динамическое наблюдение после завершения лечения требует снимков по зонам возможного рецидива и метастазов рака.
Само наличие злокачественной опухоли, процесс её лечения и последующего динамического наблюдения — абсолютное показание для проведения регулярной и неоднократной рентгенодиагностики.
Противопоказания к обследованию в онкологии относительны, в клинической практике почти не встречаются:
- исследования не проводятся беременным, которые крайне редко имеют злокачественные новообразования;
- тяжелое и крайне тяжелое состояние пациента тоже не основание для отказа от обследования, поскольку может быть обусловлено основным заболеванием и быстрая диагностика с помощью рентгена помогает выбору оптимальной терапии.
Онкологическое заболевание — абсолютное показание к рентгенологическому обследованию при фактическом отсутствии абсолютных противопоказаний.
Преимущества и недостатки рентгеновской диагностики
Рентгенография, кроме достоверной диагностической информации о реальном состоянии исследуемой анатомической области, позволяет недорого и достаточно быстро контролировать эффективность противоопухолевой терапии. Для обследования достаточно нескольких минут.
Правильно делать не один прямой снимок — «фото» спереди назад, но и боковой, чтобы иметь полное представление о локализации патологии внутри органа.
При опухолевом процессе выполняются послойные снимки — томограммы, когда рентгеновский луч как бы разрезает орган и окружающие его ткани, формируя срез любой анатомической части на определенном расстоянии от кожи. Томограмм делается несколько и с «шагом» в несколько сантиметров. Дополнительные опции увеличивают стоимость обследования, что все равно несравнимо с ценой стандартной КТ и МРТ.
Не все органы доступны рентгеновским лучам, к примеру, поджелудочная железа совсем не видна, кишечник заметен только по содержимому, дополнительное контрастирование позволяет увидеть многие скрывающиеся внутренних органов.
Пациенты относятся к рентгенодиагностическим процедурам с легкостью, потому что не больно и нет опасности инфицирования. Каждое рентгенологическое исследование дополняет суммарное облучение пациента, но онкологическому больному приходится делать много снимков и довольно часто, потому что без качественной диагностики невозможно ни подобрать оптимальное лечение, ни оценить его результат. Тем не менее с позиции соотношения вреда к пользе, онкологический больной от рентгенографии выигрывает больше, чем из-за облучения теряет здоровье.
Рентгенография уступает в качестве изображения КТ и МРТ, но не всегда есть необходимость в уточнении «на все 100%», часто довольно скорости и доступности обследования. Каждому методу найдено оптимальное место в лечебно-диагностическом процессе у онкологического пациента.
Виды рентгенографии
Виды исследования определяются особенностями изучаемой анатомической зоны и процессом выполнения снимка.
Стандартная рентгенография — обзорная, то есть дающий представление о состоянии всего органа снимок, вернее снимки в двух взаимно перпендикулярных проекциях — передней и боковой.
В стоматологии и при опухолях ротовой полости вариант обзорного снимка известен как ортопантомография, но по технике рентгенографии — это панорамный снимок, при выполнении которого исходящий из аппарата луч проходит по широкой дуге, отображаясь на пленке в виде верхней и нижней челюсти, а не отдельного зуба.
Противоположный обзорному вид — прицельная рентгенография позволяет «сфотографировать» конкретную область, например, измененное опухолью верхнее средостение или корень легкого. Этот вид выполняется только после обзорного рентгена.
По сути такая же прицельная контактная рентгенография используется в стоматологии, когда пленка закладывается в рот и снимается только больной зуб. В онкологии к интраоральной технике прибегают при раке слизистой полости рта и ротоглотки для оценки вовлеченности кости в опухолевый конгломерат.
С прицельной схожа близкофокусная рентгенография, как правило, мелких структур и с близкого расстояния от лучевой трубки. В небольшом фокусе патология видится четче.
Введение или приём контрастного вещества визуализирует полостные органы желудочно-кишечного тракта, мочевыделительной системы и сосудистую сеть — контрастное исследование кишечника — ирригоскопия, желчных протоков — холецистография, мочевых путей — урография, свищей — фистулография.
Рентгенография по Фогту в онкологии не используется, снимок глаза без костей черепа необходим при травмах. При злокачественных процессах глаза прибегают к КТ.
Также редко возникает необходимость в рентгене с функциональными пробами, когда пациента снимают в определенном положении, к примеру, при новообразованиях позвоночника.
Рентгенография мягких тканей также не относится к широко используемым методам, но может быть полезной при саркомах.
Подготовка к рентгенографии
Современные цифровые аппараты практически не требуют подготовки пациента. Диагностика состояния органов грудной клетки проходит «с колес», то есть возможна в любое время и требует только снятия одежды и украшений.
Для изучения состояния желудочно-кишечного тракта есть необходимость в опорожнении органов, при обследовании пищевода, желудка, желчного пузыря не следует несколько часов принимать пищу.
При онкопатологии толстой кишки обязательно контрастирование, поэтому за 2 часа до диагностики очищают кишечник. Желательно пару дней избегать продуктов, способствующих образованию газов.
Техника проведения исследования
Пациенту перед диагностикой необходимо раздеться, так как все ткани отталкивают от себя часть рентгеновских лучей, этот рикошет формирует вторичное излучение, снижающее четкость изображения. Гашение рикошетных лучей от кожи, мягких тканей, органов предусмотрено и у каждого рентгеновского аппарата есть своя таблица поправок.
Металлические украшения тоже мешают, создавая артефакты, их снимают.
Пациента укладываю на стол в определенной позе, позволяющей оптимальную визуализацию патологической зоны. Персонал рентгеновского кабинета уходит в помещение со специальной защитой, откуда по динамику общаются с пациентом, предлагая в определенный момент замереть для выполнения снимка. Далее следует проявка пленки и описание рентгенологической картины.
Как проводится интерпретация результатов рентгенографии
В зависимости от диагностической задачи рентгенография может выполнять с увеличением или уменьшением изображения, повышенной жесткостью, несколькими сериями и в нескольких проекциях. Специалисты знают, что и как надо делать, знают все возможности аппаратуры.
Размытость снимка — это не только испорченная пленка и потерянное время, размытость требует повторного исследования и сопряжено с дополнительным облучением. Для лучшего изображения используются специальные фильтры, возможности и характеристики которых должен знать персонал рентгенкабинета и соотносить их с индивидуальными особенностями пациента — его антропометрическими данными, весом и в конечном счете с расстоянием до изучаемого органа.
Поскольку невозможна полная обездвиженность обследуемого, в собственном ритме двигаются и внутренние органы, снимок будет качественным только при высокой мощности аппарата и краткой выдержке.
Качественную рентгенограмму можно испортить неправильной интерпретацией. Разработан стандарт описания снимков, но конечный результат связан с профессионализмом врача, с его опытом и знаниями, с наблюдательностью и интуицией, и конечно, знанием клинической онкологии. В нашей клинике отличное оборудование и персонал, поэтому рентгенологические заключения всегда экспертного уровня.
Список литературы:
- Baker S.R., Patel R.H., Yang L., et al./ Malpractice Suits in Chest Radiology: An Evaluation of the Histories of 8265 Radiologists // Journal Thorac Imaging; 2013; 28(6):
- Bradley S.H., Abraham S., Callister M. E.J, et al./ Sensitivity of chest X-ray for detecting lung cancer in people presenting with symptoms: a systematic review// British Journal of General Practice;2019 https://bjgp.org/content/69/689/e827
- Henschke C.I., Yankelevitz D.F., Yip R., et al./ Lung Cancers Diagnosed at Annual CT Screening: Volume Doubling Times// Radiology; 2012; V. 263, No. 2
- Nishi M., Ichikawa H. /X-ray diagnosis of gastric cancer// Gastric Cancer; Springer Verlag, 1993.
- Stapley S., Sharp D., Hamilton W./ Negative chest X-rays in primary care patients with lung cancer// British Journal of General Practice 2006; 56 (529): 570-573.
Авторы: Antonio Pinto, Daniela Berritto, Anna Russo, Federica Riccitiello, Martina Caruso, Maria Paola Belfiore, Vito Roberto Papapietro, Marina Carotti, Fabio Pinto, Andrea Giovagnoni, Luigia Romano, Roberto Grassi
Содержание:
- Спектр переломов у взрослых, которые могут быть пропущены на простых рентгенограммах
- Переломы шейного отдела
- Переломы грудопоясничного отдела
- Переломы верхних конечностей
- Переломы тазового кольца и нижних конечностей
- Причины ошибок в диагностике переломов в экстренной обстановке
Вступление
Диагностические ошибки возможны во всех областях медицины и радиология не застрахована от этого явления и имеет ряд отличительных черт, связанных как с присущими данной дисциплине характеристиками, так и с ее последними разработками.
В недавнем обзоре закрытых исков о злоупотреблениях служебным положением в Соединенных Штатах, радиология была шестой по частоте специальностью, несмотря на то, что на нее приходилось менее 5% врачей в Соединенных Штатах. Почти 3 из 4 исков против диагностов-радиологов ссылаются на ошибки в интерпретации, приводящие к пропущенному диагнозу.
Основная причина диагностической ошибки в отделении неотложной помощи – это неправильная интерпретация рентгенограмм: большинство диагнозов, пропущенных на рентгенограмме – это переломы.
Данный описательный обзор направлен на то, чтобы выделить:
- спектр переломов у взрослых, которые могут быть пропущены на обычных рентгенограммах
- причины ошибок в диагностике переломов в условиях неотложной помощи
- ключевые элементы, позволяющие снизить вероятность ошибочного диагноза переломов.
Спектр переломов у взрослых, которые могут быть пропущены на простых рентгенограммах
Переломы шейного отдела
Стандартная рентгенографическая оценка шейного отдела позвоночника обычно состоит из поперечных, переднезадних снимков и изображений с открытым ртом, дополненных в некоторых центрах косой визуализацией. В нескольких отчетах сделан вывод о том, что стандартная простая рентгенография ненадежна для выявления повреждений шейного отдела позвоночника и может пропустить >50% всех переломов шейного отдела позвоночника. Более того, ложноотрицательная интерпретация стандартных рентгенограмм обычно включает следующие травмы:
- перелом поперечного отростка С1 без смещения с распространением латерально
- перелом зубовидного отростка оси III типа;
- изолированный несмещенный перелом поперечного отростка и пластинки С7
- перелом пластинки С6
- изолированный перелом переднего отростка С1
Качество простого рентгенографического исследования имеет первостепенное значение для выявления травмы шейного отдела позвоночника. Предотвращение артефактов имеет первостепенное значение при обнаружении тонких, минимально смещенных костных травм. Более того, вид сбоку – самая важная рентгенограмма. Поскольку почти половина всех травм шейного отдела позвоночника затрагивает C6 и C7, необходимо увидеть шейно-грудной переход, дополненный дополнительными ракурсами визуализации (вид пловца или косой).
Роль визуализации у пациентов с подозрением на травматическое повреждение позвоночника значительно возросла с появлением все более сложных аппаратных средств и методов визуализации. Критерии приемлемости Американской коллегии радиологов (ACR) при подозрении на травму позвоночника в 2009 г. рекомендуют аксиальную мультидетекторную компьютерную томографию (MDCT) с сагиттальной и корональной мультиплоскостными перестройками в качестве основного метода визуализации по сравнению с рентгенографией для пациентов, у которых визуализация невозможа.
Хорошо известно, что МДКТ более чувствительна, чем рентгенография, при диагностике переломов шейного отдела. МДКТ оценивает позвоночник быстрее, чем несколько портативных рентгеновских аппаратов у постели больного, охватывая весь позвоночник, как правило, с адекватной экспозицией (особенно по сравнению с рентгенограммами шейно-грудного перехода) и позволяет преобразовывать данные в наборы данных 2D и 3D, которые улучшают диагностику и понимание анатомии аномалии по сравнению с перекрывающимися костными структурами, отображаемыми рентгенологически.
Кроме того, МДКТ с внутривенным контрастным веществом позволяет оценить артериальную сосудистую сеть шеи одновременно с оценкой анатомии шейного отдела позвоночника.
Рисунок 1: Поперечные рентгенограммы шейного отдела позвоночника в боковом положении(а) и при открытом рту (b). Пропущенный диагноз: перелом тела С2 позвонка, выявленный при последующем обследовании КТ (c – корональная реконструкция, красная стрелка; d – сагиттальная реконструкция, красная стрелка)
Торако-поясничные переломы
Переломы грудопоясничного отдела позвоночника встречаются у 4–18% пострадавших от тупой травмы и часто связаны с серьезными одновременными травмами головы, груди, живота, таза и конечностей. Обычные рентгенограммы сохраняют важную роль в качестве исходного метода визуализации при исследовании травмы грудопоясничного отдела позвоночника вне контекста политравмы. Они недорогие, легко доступны и воспроизводимы.
Обычно в положении лежа выполняются два ракурса (переднезадний и боковой), чтобы свести к минимуму движения пациента. Однако незаметные травмы трудно оценить. Повреждения мягких тканей являются следствием нарушений выравнивания костей, а не визуализируются самостоятельно.
Рентгенография грудной клетки для оценки грудного отдела позвоночника сопряжена с трудностями.
Частота пропущенных повреждений позвоночника, по-видимому, наиболее высока среди пациентов с конкордантными повреждениями полых внутренних органов. Переломы поперечного отростка, из которых только 60% идентифицируются с помощью традиционной рентгенографии, могут быть связаны с переломами тела позвонка примерно у 10% пациентов.
В одном исследовании 12,7% переломов поясничного отдела позвоночника были пропущены рентгенологически у пациентов с множественной травмой. В том же исследовании также было выявлено 23,2% случаев пропуска переломов поясницы, основанных исключительно на стандартных трансаксиальных КТ-изображениях брюшной и тазовой областей, что подчеркивает важность изображений с высоким разрешением и многоплоскостных преобразований.
Пациенты, перенесшие острый перелом позвоночника после травматического события, испытывают повреждение как костей, так и мягких тканей. После положительной рентгенограммы будет выполнено поперечное сечение с помощью КТ и, вероятно, МРТ для оценки полной степени травмы. Отрицательная рентгенограмма будет рассматриваться в клиническом контексте, и может потребоваться дальнейшая визуализация в зависимости от истории болезни, клинического обследования и оценки риска травмы.
Переломы верхних конечностей
Роль рентгенограмм в оценке пациентов с травмой верхних конечностей хорошо известна, они играют важную роль наряду с историей болезни и физикальным обследованием.
Травмы грудинно-ключичного сустава являются результатом действия прямых или косвенных сил, обычно возникающих в обстановке высокоэнергетической травмы (например, автомобильной аварии или падения с высоты) и контактных видов спорта (например, регби, борьбы или футбола). Медиальный аспект грудино-ключичного сустава обычно является мишенью для травм, связанных с прямой травмой, тогда как силы, действующие вдоль переднебоковой или переднемедиальной сторон плеча, могут косвенно повредить сустав. Из-за того, что этот тип травм может возникать при высокоэнергетической травме, грудно-ключичные вывихи могут быть пропущены на рентгенограммах по нескольким причинам, включая перекрытие костей и мягких тканей вокруг суставов, в то время как другие более очевидные и, возможно, более серьезные травмы будут выявлены.
Переломы лопатки часто являются результатом высокоэнергетической травмы, когда на лопатку действует прямая сила. Переломы лопатки – редкие травмы, на их долю приходится менее 1% всех переломов и 5% всех переломов плеча.
Сочетание сложной геометрии, затемнения соседних структур и редкости переломов усложняет распознавание перелома лопатки. Ключом к этому диагнозу является систематический обзор различных частей лопатки на каждом из доступных рентгенографических изображений.
Задние вывихи плеча встречаются гораздо реже, чем передние вывихи (1,1 против 23,9 случаев на 100 000 населения в год), но гораздо чаще ошибочно диагностируются при первичном обращении (до 79% случаев). Задержка с диагностикой заднего вывиха может привести к стойкой боли, снижению функции и суставно-плечевому остеоартрозу. Подмышечная проекция или транскапулярная Y-проекция обязательны для оценки сустава и исключения смещения.
Диагноз перелома большого бугорка затруднен только на основании клинических данных. Визуализирующая оценка пациента с травмой плеча обычно состоит из переднезаднего внутреннего и внешнего видов, Y-проекции лопатки и подмышечной области травмированной конечности. Тщательная оценка большой бугристости на переднезадних наружных рентгенограммах является ключом к постановке этого диагноза, особенно если перелом не смещен или смещен лишь незначительно. Профиль бугристости дает рентгенологу лучшую возможность оценить степень смещения. Несмотря на то, что это хорошо известная клиническая сущность, изолированные переломы больших бугорков обычно не учитываются. Огава и его коллеги сообщили о серии, в которой 58 из 99 плеч (59%) с подтвержденным изолированным переломом большой бугристости изначально не были замечены.
Большинство переломов локтя у взрослых пациентов – это переломы головки и шейки лучевой кости, составляющие примерно от 33% до 50% переломов локтя, около половины из которых не смещены. В результате их легко пропустить, что может привести к увеличению заболеваемости пациентов. Недавнее исследование, оценивающее значение КТ в обнаружении скрытых переломов локтя, показало, что у 12,8% пациентов с положительным тестом на разгибание локтя и нормальной рентгенограммой были переломы на КТ. Поскольку одни только передние и боковые рентгенограммы согнутой стороны имеют высокий уровень пропущенного перелома локтя при острой травме, особое внимание было уделено получению дополнительных изображений, в том числе внутренних и внешних косых, а также лучевой проекции головки и шейки.
Переломы дистального отдела лучевой кости являются наиболее частыми переломами скелета и составляют примерно 1 из каждых 6 острых переломов в условиях неотложной помощи.
При острой травме стандартная серия рентгенографических исследований запястья включает в себя задне-переднюю, боковую и пронационную косую проекцию. Хотя большинство переломов дистального отдела лучевой кости несложно идентифицировать, переломы без смещения, особенно лучевого шиловидного отростка, иногда являются исключением.
Переломы запястья – это частые повреждения скелетной системы, которые могут стать проблемой при диагностике в отделениях неотложной помощи. Обычная рентгенография – это первый метод выбора при диагностике этих травматических поражений. Восемь костей разной формы и сложная трехмерная взаимосвязь друг с другом в области запястья могут быть облаком для обнаружения некоторых скрытых переломов с помощью обычной рентгенографии. Наложение анатомических структур, неоптимальное расположение и техника, а также отсутствие и / или неоптимальное сотрудничество пациента в условиях неотложной помощи – это факторы, которые также могут ограничивать простую рентгенографию.
Перелом ладьевидной кости обычно наблюдается у молодых активных пациентов и является результатом сочетания осевых сил и сил гиперэкстензии на запястье. Местоположение перелома и степень смещения играют важную роль в лечении пациента и его исходе. Поскольку до 20% переломов ладьевидной кости скрыты рентгенологически, постановка диагноза часто откладывается, что приводит к увеличению частоты аваскулярного некроза, нарушения сращения и несращение. Важно оценить ладьевидную кость на всех рентгенограммах. Дополнительный обзор ладьевидной кости показан, если уровень подозрения высок, но первоначальные рентгенограммы отрицательны. Пациентам с отрицательными рентгенограммами, но с высоким показателем подозрения, рекомендуются контрольные рентгенограммы через 7-10 дней, потому что линия перелома будет более очевидной после реакции заживления. Из-за последствий пропущенного перелома следует настоятельно рассмотреть возможность использования МРТ при подозрении на рентгенологически скрытый перелом ладьевидной кости.
Сломанный крючок хамата возникает после прямого удара или отрыва в месте прикрепления транскарпальной связки. Визуализация играет решающую роль в этом сценарии, обычно начиная с задне-переднего, косого и бокового видов запястья. Крючок может быть трудно визуализировать на этих изображениях из-за перекрытия окружающих костей.
Переломы тазового кольца и нижних конечностей
Таз представляет собой кольцевидную структуру, состоящую из парных костей и крестца. Целостность костного кольца сохраняется за счет связок, оценка которых важна для понимания характера травмы и оценки стабильности пораженного гемипельвиса.
Визуализация травмы таза обычно начинается с прикроватной переднезадней рентгенограммы, сделанной в отделении неотложной помощи. Передняя рентгенография – это быстрый метод определения потребности в немедленном вмешательстве и позволяющий заранее спланировать операцию перед компьютерной томографией. В острой ситуации передняя рентгенограмма может идентифицировать большинство травм и обычно достаточна для определения наличия или отсутствия нестабильности тазового кольца, хотя оценка повреждений заднего кольца, таких как переломы крестца, может быть затруднена и часто требует дополнительной визуализации. КТ-изображение с трехмерными реконструкциями с объемной визуализацией – это метод выбора для точного изображения переломов тазового кольца, который по существу устранил необходимость во входных и выходных проекциях.
При травмах часто поражается тазобедренный сустав. Вывихи относительно распространены при высокоэнергетических травмах и чаще возникают у молодых людей. Оценка тазобедренного сустава начинается с адекватных рентгенограмм, которые включают передне-заднюю рентгенограмму таза с сопутствующими видами бедра в прямом и положении лягушачьих лапок. Даже при тщательном обследовании частота рентгенологически скрытых переломов бедра составляет от 4% до 9% у пациентов с болью после травмы. Переломы могут быть пропущены из-за таких факторов, как ошибки восприятия, уровень опыта врача, возраст пациента или интерпретация изображений в стрессовых условиях в отделении неотложной помощи или дежурным радиологом в нерабочее время. Однако перелом может быть просто невозможно обнаружить с помощью рентгенографии, и в 2–9% случаев при рентгенографии сообщалось о пропущенных переломах или подозрении на перелом. Для оценки подозрения на пропущенный перелом бедра обычно выполняется вторичная визуализация с помощью КТ или МРТ.
Переломы шейки бедра, как правило, встречаются у пожилых людей. Наиболее распространены субкапитальные переломы, но их может быть трудно обнаружить, когда бедренная кость повернута наружу или имеется значительное образование остеофитов в результате артрита. Ожирение и остеопения могут еще больше ухудшить и без того сложную рентгенограмму бедра, поэтому требуется тщательный осмотр.
Рисунок 2: Переднезадняя рентгенограмма таза пожилого пациента. Радиолог сообщил об отсутствии перелома и порекомендовал провести компьютерную томографию. Последующая компьютерная томография показала перелом шейки правой бедренной кости.
Многие переломы колена вызваны высокоэнергетической травмой. Отрывные и импакционные переломы могут указывать на наличие патологии основной связки. Поскольку многие из этих переломов незаметны, точное обнаружение этих переломов зависит от знания анатомических областей повышенного риска, а также от тщательного изучения рентгенограмм.
Чрезвычайно распространены травмы голеностопного сустава. Большинство этих травм затрагивают комплекс боковых связок голеностопного сустава, что приводит к часто диагностируемой форме «растяжения связок голеностопного сустава», которая обычно хорошо поддается консервативному лечению. Одной из причин непропорционально тяжелых или продолжительных симптомов явно растянутой лодыжки является пропущенный перелом. Наиболее часто пропущенные переломы, связанные с инверсионным растяжением, – это костно-хрящевые переломы купола таранной кости. Поражения бокового купола чаще всего возникают в средней его трети, проявляются болезненностью передне-боковой части лодыжки и могут быть видны на простой рентгенограмме.
К другим травмам, которые легко не заметить при первоначальной рентгенологической оценке острой травмы голеностопного сустава, относятся:
- боковой отросток таранной кости
- задний отросток таранной кости
- передний отросток пяточной кости
- переломы проксимальной пятой плюсневой кости
- переломы костей малоберцовой кости
Перелом латерального отростка таранной кости вызван либо выворотом голеностопного сустава с тыльным сгибанием, так что боковая поверхность пяточной кости ударяется о нижний край латерального отростка таранной кости, либо иногда инверсией голеностопного сустава. Перелом виден только на проекции лодыжки спереди, и можно предположить, что эпицентр отека мягких тканей дистальнее латеральной лодыжки.
Диагностика переломов Лисфранка и травм Лисфранка является сложной задачей. Рентгенологическое исследование предплюсневого сустава затруднено из-за костного перекрытия.
Хотя вывихи при переломах Лисфранка составляют 0,2% всех переломов, диагноз изначально не устанавливается примерно в 20% случаев. Первоначальные рентгенограммы могут показаться нормальными, но изображения с нагрузкой могут показать подвывих или вывих. После травмы средней предплюсны исходные снимки – это прямая трансмиссия без нагрузки, боковой и внутренний виды под углом (30°).
Важно помнить, что тонкий диастаз может быть пропущен почти в 50% случаев на рентгенограммах без нагрузки. Если есть серьезное клиническое подозрение, необходимы снимки на обеих стопах для сравнения с неповрежденной контралатеральной стопой, чтобы исключить тонкий диастаз или небольшие травмы со смещением.
Рисунок 3: Пропущенный диагноз перелома латерального плато колена на рентгенограммах (а и b). Последующая компьютерная томография (c) показала наличие перелома.
Причины ошибки в диагностике переломов в экстренной обстановке
Ошибка представляет собой отклонение от обычной нормы, независимо от того, приводит ли она к какому-либо ущербу. Диагностическая ошибка определяется как упущенный, неправильный или отложенный диагноз, обнаруженный более поздним окончательным тестом или выводом.
Обычно есть четыре основных причины, по которым радиологи подвергаются судебным разбирательствам:
- ошибки наблюдателя
- ошибки в интерпретации
- неспособность предложить подходящую процедуру
- неспособность своевременно и клинически приемлемым образом оказать помощь.
Kundel et al. сообщили о следующих трех разновидностях ошибок наблюдателя:
- ошибка сканирования
- ошибка распознавания
- ошибка принятия решения.
Неспособность радиолога зафиксировать область поражения является ошибкой сканирования. Ошибка распознавания включает фиксацию на области поражения, но не обнаружение поражения.
Другой тип ошибки наблюдателя, которая может способствовать игнорированию поражений – это ошибка удовлетворенности поиском (satisfaction of search – SOS). Ошибка SOS – это следствие того, что внимание радиолога было отвлеченно от поражения из-за бросающейся в глаза, но не связанной с этим находки.
Неспособность поставить диагноз – наиболее частая ошибка, заявленная в исках о врачебной халатности против радиологов, а переломы конечностей являются вторым по частоте пропущенным диагнозом после рака груди.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Скачать PDF
Хотя некоторые пропущенные переломы могут быть связаны с ошибками восприятия, которых можно избежать в ретроспективе, другие связаны с анатомическими, техническими и физиологическими факторами, которые находятся вне контроля радиолога-интерпретатора. Технические факторы, такие как качество изображений и полученных изображений, важны для правильной диагностики наличия переломов скелета: при цифровой рентгенографии недостаточный ток трубки (миллиамперы) приведет к недоэкспонированной рентгенограмме, которая будет иметь меньше информации, чем правильно экспонированная рентгенограмма. Однако, поскольку настройки дисплея могут представлять изображение с ожидаемой шкалой серого, контрастностью и яркостью, рентгенограмма может выглядеть правильно экспонированной.
Источник