— Почему второе мнение имеет решающее значение для диагностики рассеянного склероза?
—Возможно, основным фактором является то, что не существует конкретного биомаркера, анализа или обследования, которое стопроцентно подтвердило бы этот диагноз. Симптомы этого заболевания настолько разнообразны, что клинически определить его практически невозможно. В то же время, очаги на МРТ, которые видит врач, могут быть признаками совсем другой проблемы. Поэтому в случае с рассеянным склерозом во многих странах второе мнение рекомендовано.
— С каким жалобами чаще всего обращаются люди к врачу при рассеянном склерозе?
— Самые распространенные симптомы — нарушение чувствительности и снижение зрения. Кроме того, первоначальные симптомы этого заболевания могут включать двигательные нарушения, двоение в глазах, слабость, усталость, головокружение, невнятную речь, тремор и проблемы с контролем мочевого пузыря и кишечника. Или сочетание нескольких таких состояний. Как и будут ли возникать эти симптомы, зависит от пораженных нервов.
— Какие диагнозы в первую очередь исключают при диагностике рассеянного склероза?
— При дифференциальной диагностике в первую очередь врач исключает некоторые воспалительные, инфекционные и наследственные заболевания. Основное — это острый рассеянный энцефаломиелит. Кроме того, рассеянный склероз дифференцируется от других заболеваний, при которых поражается белое вещество головного и/или спинного мозга: опухоли ЦНС, нейродегенеративные заболевания, миелопатии, ВИЧ-энцефалопатия, головокружение различного генеза, гиповитаминоз В12 и другие. То есть, из этого списка видно, насколько сложно диагностировать именно рассеянный склероз.
— А есть данные о том, при каких нарушения чаще всего ошибочно выставляется рассеянный склероз?
— Недавно было опубликовано исследование, из которого следует, что чаще всего рассеянный склероз неверно диагностируется при мигрени, фибромиалгии, конверсионных расстройствах, оптикомиелите и ассоциированными с ним заболеваниями.
— Какие последствия неправильной диагностики могут быть?
— Если у человека не рассеянный склероз, а другое заболевание, то его нужно выявить и назначить правильное лечение. Если же пациент начнет принимать препараты от рассеянного склероза, то он может столкнуться с побочными эффектами. В то же время, очень важно вовремя диагностировать именно рассеянный склероз, потому что чем раньше начать принимать препараты, тем медленнее будет прогрессировать заболевание и тем лучше будет эффект от лечения. Это доказано многочисленными исследованиями.
Диагноз рассеянный склероз может быть ошибкой
Группа ученых из Университета Калифорнии в Лос-Анджелесе (UCLA) и Университета Вермонта в Берлингтоне пришла к выводу, что многие люди с диагнозом рассеянный склероз на самом деле страдают от другой болезни и проходят неправильное лечение.
Рассеянный склероз (РС) – это аутоиммунная болезнь, при которой иммунная система разрушает миелиновую оболочку собственных нервов, что приводит к нарушению проведения нервных импульсов. Некоторые симптомы РС похожи на проявления инсульта, мигрени и других болезней.
В ходе исследования были проанализированы истории болезней 241 пациента с диагнозом рассеянный склероз. Оказалось, что в 110 случаях есть сомнения в правильности поставленного диагноза. Если точнее, то в 51 случае речь шла о доказанной ошибке, а в 59 случаях – о вероятной ошибке диагностики.
Из 110 выделенных случаев у 22% пациентов оказалась мигрень (отдельно или в сочетании с другими патологиями), фибромиалгия – у 15% больных, неспецифические и нелокализованные неврологические симптомы с аномальной МРТ – в 12% случаев, конверсионные психосоматические расстройства – в 11% случаев и оптический нейромиелит – в 6% случаев.
Треть пациентов из этой группы жили с ошибочными диагнозами по 10 лет и более, причем в 72% случаев была возможность поставить правильный диагноз. В большинстве же случаев лечения от несуществующего РС длилось 4 года и более. В 4% случаев пациенты даже участвовали в исследования экспериментальных препаратов для лечения РС.
В результате неправильно поставленного диагноза 70% получали болезнь-модифицирующую терапию, которая уменьшала проявления заболевания, а 31% пациентов в результате неправильного лечения получили дополнительные патологии.
По оценкам исследователей, стоимость ненужного лечения, которое получали участники проекта с неправильным диагнозом рассеянный склероз, составляет почти 10 млн долларов. При этом люди страдали от побочных эффектов лекарств, которые были им не нужны, и не получали лечение от реально болезни.
Читайте далее
Тревожность и как с ней бороться
Тревогу может испытывать любой человек в связи со стрессом, неприятностями. Но бывает, что, вроде, беспокоиться не о чем, а тревога мучает всё равно.
Опубликовано 23.04.2019 06:47, обновлено 17.04.2020 16:08
Ссылка на первоисточник:
Читайте также
Мы уже публиковали большой материал на тему, ошибается ли МРТ. Если говорить коротко, то процент ошибок МРТ зависит в меньшей степени от качества аппаратуры, и в большей степени — от уровня квалификации врача-рентгенолога (радиолога), который анализирует снимки МРТ исследования. Давайте посмотрим, какие распространенные ошибки расшифровки МРТ встречаются в практике врачей, а также расскажем, что делать при врачебных ошибках.
ТИПИЧНЫЕ ОШИБКИ МРТ ГОЛОВНОГО МОЗГА
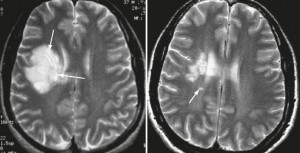
Ошибочный диагноз рассеянный склероз. Болезни, похожие на рассеянный склероз на МРТ – это дисциркулярторная энцефалопатия, различные виды васкулитов, ангиопатий, и т.д. Эти заболевания проявляются множественными очагами в белом веществе. Такж не всегда множественные очаги демиелинизации в головном мозге на МРТ представляют собой рассеянный склероз.
Неточное описание МРТ при рассеянном склерозе. В заключении МРТ при рассеянном склерозе должно быть точно указано количество и размеры перивентрикулярных, юкстакортикальных, субтенториальных очагов; характеристики контрастного усиления при рассеянном склерозе, МРТ-признаки активности рассеянного склероза.
Киста или опухоль головного мозга? Часто врачи не могут разобраться в том, что нашли на МРТ – кисту или опухоль мозга. Здесь поможет только опытный диагност – нейрорадиолог со стажем.
Не установлена причина эпилепсии у детей. МРТ головного мозга при эпилепсии у детей требует более тщательного анализа, и ее правильная расшифровка – дело высокой квалификации. Неопытный рентгенолог может проглядеть тонкие, скрытые изменения (фокальная кортикальная дисплазия, гетеротопия серого вещества и т.д.)
Диагностические ошибки при микроаденоме гипофиза. Увы, этот диагноз зачастую ставится по МРТ необоснованно. Причина тому – плохое знакомство врачей с нормальными вариантами строения гипофиза.
Ошибки при диагностике ВИЧ-инфекции. Если у вас ВИЧ-инфекция — расшифровка снимков МРТ может быть очень сложной. Нужно исключить многочисленные ВИЧ-ассоциированные инфекции и опухоли.
Ошибочный диагноз микроцефалии, гидроцефалии и врожденных пороков головного мозга. Все эти состояния требуют точного знания детской рентгенологии, без большого опыта в расшифровке МРТ у детей высок шанс ошибиться.
Ошибочный диагноз рака мозга, глиобластомы, опухоли головного мозга. Иногда за опухоль принимаются другие состояния – инсульт, кровоизлияние, псевдотуморозная форма рассеянного склероза и т.п. Нередко в заключении МРТ нечетко описана локализация опухоли, ее размеры, степень контрастного усиления опухоли и т.д. – все это влияет на точность диагностики.
Псевдотуморозная форма рассеянного склероза — болезнь Шильдера. Как правило, по МРТ ставится неверный диагноз опухоль мозга.
Первичное заключение по МРТ — рассеянный склероз. Экспертный пересмотр МРТ снимков и анализ клинической картины установил правильный диагноз: системный васкулит.
ЧТО ДЕЛАТЬ, ЕСЛИ ДИАГНОЗ НЕВЕРНЫЙ?
Показать снимки МРТ другим специалистам! Можно обратиться к опытным врачам-нейрорадиологам и послать им МРТ с диска на повторную консультацию. Например, врачи Национальной телерадиологической сети осуществляют пересмотр результатов МРТ и выдают свое экпертное заключение по МРТ головного мозга. Этой службой пользуются не только пациенты, но и российские клиники. Сложные и спорные диагностические случаи стекаются к узким специалистам. Получить Второе мнение по МРТ головного мозга просто — достаточно взять диск с записью МРТ и загрузить его через специальную форму.
Читать подробнее о Втором мнении по КТ и МРТ
Читать подробнее о телемедицине
Кандидат медицинских наук, член Европейского общества радиологов
Причины и течение рассеянного склероза
– Существует ошибочное мнение, что рассеянный склероз – это болезнь пожилых, что-то связанное с нарушением памяти. А как на самом деле?
– На самом деле рассеянный склероз – заболевание, которое развивается преимущественно у молодых людей. Средний возраст дебюта варьируется от 20 до 40 лет. Но бывают случаи, когда заболевание начинается в пожилом возрасте. Часто таким пациентам долго не могут поставить правильный диагноз, так как все симптомы списываются на возрастные изменения. Название заболевания, и правда, может сбивать с толку, но рассеянный склероз не имеет никакого отношения ни к рассеянности внимания, ни к бытовой трактовке термина – «склероз» как снижение памяти. Под склерозом здесь понимается замещение здоровой нервной ткани рубцом из соединительной ткани, а под рассеянностью – то, что поражаются разные участки нервной системы, а приступы происходят в разные моменты.
– Как развивается заболевание?
– Заболевание является аутоиммунным, то есть случается «атака» иммунной системы на оболочку нервных волокон в головном и спинном мозге. Нерв похож на электрический кабель, он состоит из центральной части – аксона и оболочки – миелинового волокна. Последняя и является мишенью при РС, поэтому заболевание относится к демиелинизирующим. При повреждении миелина нервные импульсы проводятся более медленно и могут возникать различные симптомы, в зависимости от того, какая именно часть нервной системы повреждена.
Часто первым заметным человеку проявлением заболевания становится снижение зрения, чаще на один глаз. Могут возникать болевые ощущения при движении глазом. Также среди симптомов – онемение, покалывание, слабость в руке или ноге, нарушение походки, координации движений, трудности с мочеиспусканием. Симптомы заболевания разнообразны, потому что поражаться может как головной, так и спинной мозг.
– Эта симптоматика является постоянной?
– Чаще всего заболевание протекает с периодами обострений и ремиссий. Во время обострения появляются симптомы, которые сохраняются несколько дней или недель, а затем могут исчезнуть даже без лечения, и до следующего эпизода человека может ничего не беспокоить. Из-за этого пациенты часто обращаются к врачу не сразу. Это также может создать иллюзию, что лечение не требуется, но это не так. Если происходит тяжелое обострение, восстановление может быть неполным, и чем больше обострений происходит, тем более выражены такие остаточные симптомы. Через какое-то время после начала заболевания обострения могут прекратиться, начнется неуклонное прогрессирование заболевания. Эту стадию называют вторично-прогрессирующей. Терапия нацелена не только на предотвращение обострений, но и на то, чтобы предотвратить такое прогрессирование.
Диагностика заболевания
– На основании каких исследований ставится диагноз?
– На основании клинической картины и данных МРТ, с помощью которых выявляются очаги – зоны, где происходит повреждение нервной ткани в результате воспалительного процесса. Но просто на основании МРТ поставить диагноз невозможно – схожие изменения могут встречаться при других заболеваниях – даже у здоровых людей. Так что результаты обследования необходимо всегда сопоставлять с клинической картиной. Важным методом исследования также является анализ спинномозговой жидкости на олигоклональный иммуноглобулин G. Этот анализ положительный у 85% пациентов с РС и позволяет подтвердить диагноз.
– С чем можно спутать рассеянный склероз?
– В первую очередь нужно дифференцировать рассеянный склероз с другими демиелинизирующими заболеваниями, например острым рассеянным энцефаломиелитом или оптикомиелитом. На втором месте идут системные аутоиммунные заболевания, например системная красная волчанка и такие инфекции, как болезнь Лайма. Но дифференциальный ряд очень широкий: от банальной мигрени, при которой могут встречаться небольшие очаги на МРТ, до редких наследственных заболеваний.
– Возможно, предрасположенность к РС позволяет определить генетическое тестирование?
– Нет, сделать какой-либо генетический тест, который однозначно покажет, что у человека в будущем разовьется рассеянный склероз, невозможно. Но определенная генетическая предрасположенность все же есть: выявлено более 200 генов, ассоциированных с более высоким риском возникновения заболевания. В основном это гены, связанные с работой иммунной системы, но каждый из них в отдельности лишь несущественно повышает риск.
– Если заболевание не является наследственным, то для него не характерны семейные случаи?
– Семейные случаи встречаются, но реже. У меня есть пациенты, у которых болеет кто-то из родителей, либо брат или сестра, но это скорее исключение. Риск для ребенка родителя с РС составляет около 2,5%, это чуть выше, чем для любого человека в популяции. Но у родственников пациентов с рассеянным склерозом повышена вероятность аутоиммунных заболеваний в целом – это может быть, например, заболевание щитовидной железы, псориаз или сахарный диабет.
– Какие меры необходимо принимать для профилактики заболевания?
– Есть два доказанных метода профилактики рассеянного склероза: первый – достаточный уровень витамина D. Он снижает риск развития рассеянного склероза, а также может влиять на ход течения заболевания. Второй – отказ от курения.
Лечение рассеянного склероза: подходы и результативность
– Как лечат рассеянный склероз?
– Существует немало современных препаратов, влияющих на течение рассеянного склероза. Они позволяют остановить активность заболевания и предотвратить его прогрессирование. Это очень динамично развивающаяся сфера – постоянно проводятся клинические исследования, на рынок выходят новые препараты. Лечение подбирается индивидуально – в зависимости от типа течения, степени активности заболевания, переносимости и пожеланий пациента.
Существует два подхода к терапии. Первый – так называемая стратегия эскалации, когда лечение начинают с менее эффективной терапии (первой линии), и если отклика на нее нет, то переходят к более эффективной, но сопряженной с большими рисками терапии второй линии.
Второй подход заключается в раннем использовании высокоэффективных препаратов. Согласно результатам исследований, второй подход сопряжен с более хорошими исходами в долгосрочной перспективе, в частности, с меньшим риском прогрессирования заболевания в будущем.
– Доступны ли современные схемы лечения в России?
– В России для терапии РС используются те же препараты, что и во всем мире. Но могут быть проблемы с доступностью таких лекарств. В нашей стране препаратами для лечения РС пациентов обеспечивает государство по программе «14 высокозатратных нозологий». Но в виду того, что высокоэффективные препараты для лечения РС очень дорогие, обычно большинству пациентов по умолчанию назначают препараты первой линии. Вторая линия обычно резервируется для пациентов с агрессивным течением, и получить ее сложнее.
– Санкции, введенные весной в отношении России другими государствами, как-то отразились на доступности терапии для пациентов с рассеянным склерозом?
– Пропали многие оригинальные препараты, их заменили российские дженерики, переносимость которых у некоторых пациентов хуже. Ранее высокоэффективные препараты были доступны российским пациентам в рамках клинических исследований. В марте многие иностранные компании, к сожалению, приостановили проведение исследований на территории РФ, что отразилось на доступности инновационных лекарств.
Трудности: комплаенс и низкая осведомленность
– С какими проблемами вы сталкиваетесь на практике?
– Самый тяжелый момент для меня – это, когда пациент отказывается от терапии. Из-за того, что между обострениями человек может чувствовать себя хорошо, ему может показаться, что терапия не нужна. Очень непросто объяснить молодому человеку, у которого нет никаких симптомов, что ему нужно постоянное лечение. Это большая работа. К сожалению, я регулярно вижу пациентов, которые после постановки диагноза не продолжили наблюдение у невролога и не получали лечение. Они возвращаются сейчас, спустя 10–15 лет со значительными инвалидизирующими изменениями. Это всегда очень грустно. Я стараюсь объяснить все риски и опции терапии, поощряю пациентов в стремлении активно участвовать в принятии решений и брать ответственность за свое здоровье.
– С какими сложностями сталкиваются люди с рассеянным склерозом?
– В том, что касается медицинской помощи – существует недостаток квалифицированных специалистов, которые работают с этим заболеванием, особенно в регионах. В результате вместо способов разрешения конкретной проблемы пациент может услышать: «А что вы хотите, у вас же РС». Бывают трудности с лекарственным обеспечением: чтобы получить эффективную терапию, иногда приходится пройти все круги бюрократического ада. На личном уровне – несомненно, может быть трудным принять такой диагноз, иногда может потребоваться помощь психолога. Человеку предстоит решить, рассказывать ли окружающим о диагнозе, например коллегам по работе.
До сих пор сохраняется проблема низкой осведомленности общества об этом заболевании, и можно услышать такие комментарии: «Такая молодая и уже склероз».
Кроме того, есть невидимые симптомы РС, например, хроническая утомляемость, которые незаметны окружающим, и они могут не понимать, почему человеку трудно что-то делать, ведь выглядит он здоровым. Чтобы было легче преодолеть эти моменты, важно найти проверенные источники информации. Другие пациенты могут тоже стать важным кругом поддержки.
– Иногда люди, услышав диагноз «рассеянный склероз», делают вывод, что их жизнь теперь весьма ограничена – им нельзя путешествовать или иметь детей. Корректно ли так думать?
– Конечно, нет, люди с рассеянным склерозом могут вести обычный образ жизни, работать, путешествовать и становиться родителями. Планируя беременность, важно заранее обсудить это со своим неврологом и все спланировать. Мне часто задают неожиданные вопросы, например, можно ли делать татуировки. Конечно, можно! Главное, наблюдаться у врача, которому вы доверяете, и оставаться приверженным терапии.
Проблемы диагностики и лечения рассеянного склероза
Статьи
Опубликовано в журнале:
Мир Медицины »» №5-6’2000 »» Новая медицинская энциклопедия Диагностика и лечение с позиций доказательной медицины
За последнее десятилетие рассеянный склероз из неизлечимой болезни перешел в категорию частично управляемых. В этих условиях точная диагностика становится необходимым инструментом, определяющим последующее лечение. О проблемах диагностики и лечения рассеянного склероза рассказывает канд. мед. наук, доцент кафедры невропатологии и нейрохирургии СПбГМУ им. акад. И.П. Павлова Наталья Агафоновна Тотолян.
Вопросам диагностики и лечения рассеянного склероза (PC) ежегодно посвящаются десятки публикаций в отечественной медицинской литературе. Тем не менее, анализ частоты диагностических ошибок при постановке диагноза «рассеянный склероз» показывает, что эта проблема остается весьма актуальной. По данным клиники неврологии СПбГМУ им. акад. И.П. Павлова за 1998-1999 гг., частота ошибочного — ложно положительного или ложно отрицательного -диагноза при направлении в стационар составила 37% (30 случаев из 81). При этом большинство пациентов (66) имели «стаж» заболевания от 1 до 10 лет и прошли различные диагностические процедуры. Лишь у 15 имел место первый эпизод PC (дебют), именно в этой подгруппе ошибочный предварительный диагноз был установлен у 10 человек (67%).
Причины столь частых диагностических ошибок (иногда ценою в 5-10 лет) во многом определяются крайне широким спектром клинических проявлений болезни. С 1983 года в исследовательскую и клиническую практику вошли и стали общепринятыми разработанные международной группой экспертов критерии диагностики PC (табл. 1). Однако за годы их применения стало очевидным, что перечень заболеваний, сходных с PC как по клиническим проявлениям, так и по данным дополнительных методов исследования, постоянно растет (табл. 2).
Таблица 1
|
КРИТЕРИИ ДИАГНОЗА РАССЕЯННОГО СКЛЕРОЗА (C.M. POSER ET AL., 1983) |
|
| КАТЕГОРИЯ | КРИТЕРИИ |
| Клинически достоверный | 1) 2 обострения + 2 клинических очага 2) 2 обострения + 1 клинический очаг +1 параклинический очаг* |
| Достоверный, подтвержденный лабораторно | 1) 2 обострения + 1 клинический или параклинический очаг + олигоклональные полосы или повышенный синтез IgG в ЦСЖ 2) 1 обострение + 2 клинических очага+ олигоклональные полосы или повышенный синтез IgG в ЦСЖ 3) 1 обострение + 1 клинический очаг + 1 паракпинический очаг + олигоклональные полосы или повышенный синтез IgG в ЦСЖ |
| Клинически вероятный | 1) 2 обострения + 1 клинический очаг 2) 1 обострение + 2 клинических очага 3) 1 обострение + 1 клинический очаг + 1 параклинический очаг |
| Вероятный, подтвержденный лабораторно | 2 обострения + олигоклональные полосы или повышенный синтез IqG в ЦСЖ |
* — очаг, зарегистрированный методами МРТ или вызванных потенциалов
Таблица 2
|
ЗАБОЛЕВАНИЯ, ТРЕБУЮЩИЕ ДИФФЕРЕНЦИАЛЬНОГО ДИАГНОЗА С РС |
|||
|
ГРУППА ЗАБОЛЕВАНИЙ И/ИЛИ НОЗОЛОГИЧЕСКАЯ ФОРМА |
ВОЗМОЖНО СХОДСТВО С PC ПО ПАРАМЕТРАМ: |
||
| КЛИНИЧЕСКИМ | МРТ | ЦСЖ | |
| ВАСКУЛИТЫ: Синдром Шегрена Узелковый периартериит Системная красная волчанка Гранулематоз Вегенера Гигантоклеточный артериит |
+ + + + |
+ + |
+ + + |
| ДРУГИЕ СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ: Протромботические состояния Субкортикальная артериосклеротическая энцефалопатия (Бинсвангера) CADASIL Мигрень |
+ + |
+ + |
|
| ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ: Острый диссеминированный энцефаломиелит Саркоидоз Болезнь Бехчета Паранеопластические синдромы Хроническая воспалительная демиелинизирующая полиневропатия Острая воспалительная полиневропатия (Гийена-Барре) |
+ + + + |
+ + + + + |
+ + + + |
| ИНФЕКЦИИ: Вирусные энцефалиты Нейроборрелиоз Инфекция HTLV-I СПИД Нейросифилис Подострый склерозирующий панэнцефалит Прогрессирующий краснушный энцефалит Хронические грибковые менингиты Прогрессирующая мультифокальная лейкоэнцефалопатия Туберкулез |
+ + + + |
+ + + + + + + |
+ + + + |
| ГЕРЕДИТАРНЫЕ ЗАБОЛЕВАНИЯ: Адренолейкодистрофия Зрительная атрофия Лебера Спиноцеребеллярные дегенерации Митохондриальные энцефалопатии Лейкодистрофии |
+ + + + |
+ + + + + |
+ + |
| ДРУГИЕ ЗАБОЛЕВАНИЯ: Подострая комбинированная дегенерация спинного мозга (дефицит витамина В12) Мальформация Арнольда-Киари Экстра- и интрамедуллярные компрессионные поражения спинного мозга Опухоли головного мозга Множественные метастазы в головной мозг |
+ + |
+ + |
В практической работе для точной диагностики PC на ранних стадиях болезни (при первом обострении и особенно при первично-прогрессирующем течении) недостаточно только клинических данных, так же как инструментальные и лабораторные тесты не всегда могут обеспечить необходимую точность диагностики. Следует также отметить, что в публикациях о многочисленных предлагаемых «методах диагностики» PC (различных иммунологических тестах, электрофизиологических методах, методах функциональной нейровизуализации, нейроофтальмологических тестах) не отражена их реальная значимость — в большинстве случаев отсутствует анализ диагностической эффективности: чувствительности и специфичности. В дальнейшем практическое использование этих методов зачастую вызывает разочарование, главным образом, в связи с низкой специфичностью.
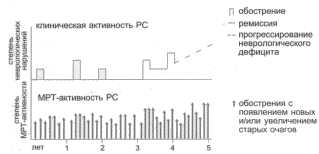
Рис. 1. Соотношение клинических и МРТ-проявлений активности РС.
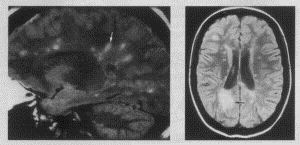
Рис. 2, 3. Типичное расположение очагов РС на МР-томограммах.
- Чувствительность
диагностического метода определяется как процент положительных результатов теста при наличии
диагностируемого заболевания.
диагностического метода определяется как процент отрицательных результатов теста при отсутствии диагностируемого заболевания.
Алгоритм современной диагностики PC
Для PC справедливы общие законы диагностики: первостепенное значение имеют клинические данные, а результаты дополнительных методов исследования подтверждают или исключают диагноз.
Клинические данные
Первые клинические симптомы могут включать
- развивающиеся подостро расстройства чувствительности (ее снижение или парестезии в конечностях),
- мышечную слабость в одной или нескольких конечностях,
- ухудшение зрения на один глаз (поражение зрительного нерва),
реже — системное головокружение с тошнотой, шаткость, иногда — симптомы поражения других черепных нервов, и в единичных случаях — дисфункцию мочевого пузыря. Особенно характерно развитие этих симптомов в возрасте 20-45 лет. Установление при неврологическом осмотре признаков многоочаговости процесса делает диагноз PC более вероятным. Вышеперечисленные симптомы, особенно их сочетания, по меньшей мере в половине случаев оказываются проявлениями PC. Однако только клинических данных недостаточно для точного диагноза. Еще сложнее диагностическая ситуация, когда имеют место редкие проявления болезни, а также ее начало после 50 лет или в детском возрасте.
Магнитно-резонансная томография
Следующим шагом после клинического предположения о PC является магнитно-резонансная томография (МРТ) — метод выбора инструментальной диагностики PC. Это неинвазивное и безопасное исследование позволяет визуализировать патологические очаги в центральном нервной системе, демонстрируя необходимую для диагностики диссеминацию процесса в пространстве (многоочаговость) и во времени (очаги «разного возраста», а также исследование в диамике). Это наиболее информативный инструментальный метод диагностики PC. Его чувствительность при разных формах PC -85-95%. Однако общепринятые МРТ-критерии PC (табл. 3) следует использовать лишь в качестве базисных. Разработаны дополнительные МРТ-характеристики, которые повышают специфичность метода. Они включают определенные варианты локализации и ориентации очагов, особенности проявлений отека вещества мозга и накопления контраста, а также изменения, наблюдаемые в динамике.
МРТ головного мозга является необходимой, а МРТ спинного мозга — желательной в диагностике PC. Последняя очень важна в мониторинге течения болезни и абсолютно необходима при спинальных формах PC. Следует особо подчеркнуть, что МРТ может служить эффективным методом диагностики только при соблюдении определенных условий:
- должна выполняться в соответствии со схемами, принятыми для оценки PC,
- должна проводиться на аппаратах с достаточной мощностью поля (0.5-1.5 Тесла). Использование аппаратов с низкой мощностью поля (0.05 Тесла) резко снижает диагностические возможности метода и служит источником ошибок.
Таблица 3
|
ДИАГНОСТИЧЕСКИЕ МРТ-КРИТЕРИИ РС |
|
| АВТОР, ГОД | КРИТЕРИИ |
| Paty D.W. et al.,1988 | Для лиц, моложе 50 лет, не имеющих факторов риска инсульта: 1) наличие 4 очагов или 2) наличие 3 очагов, 1 из которых перивентрикулярный 3) диаметр очагов в первом и втором случаях более 3 мм |
| Fazekas F. et al., 1988 | Включая лиц, старше 50 лет, имеющих факторы риска инсульта: 1) очаги, примыкающие к телам боковых желудочков 2) очаг субтенториальной локализации 3) очаг размером не менее 6 мм. Необходимо наличие не менее двух критериев |
Лабораторная диагностика PC
Несколько факторов определяют особенности современной лабораторной диагностики PC:
- 1. Не существует патогномоничного лабораторного теста, позволяющего безоговорочно устанавливать диагноз PC. По современным представлениям, PC является иммунологически-опосредованным заболеванием, сопровождающимся аутоиммунными реакциями с расширяющимся спектром аутоантигенов. Уже в дебюте болезни может выявляться сенсибилизация к нескольким аутоантигенам, а по мере прогрессирования PC спектр аутоиммунных реакций расширяется: появляются признаки аутоагрессии ко многим компонентам нервной ткани. Подобные аутоиммунные реакции могут наблюдаться при других хронических заболеваниях нервной системы. Ведущие биохимические сдвиги при PC определяются демиелинизацией в ЦНС. Однако выявление продуктов распада миелина также является неспецифическим, поскольку миелин разрушается при различных патологических процессах (опухолевом, сосудистом, травматическом и др.)
2. Высокую информативность в диагностике PC имеют только показатели цереброспинальной жидкости (ЦСЖ). Это определяется тем, что PC относится к органоспецифическим заболеваниям, причем органы-мишени (головной и спинной мозг) являются «забарьерными». Для PC не характерны системные клинические проявления. oОтсутствуют и эффективные лабораторные показатели, опирающиеся на системные сдвиги, то есть на параметры крови. Попытки найти «неинвазивные» тесты, используя для анализа другие биологические жидкости (слюну, мочу, слезную жидкость), также оказались безуспешными. Современные диагностические лабораторные показатели часто учитывают соотношение параметров ЦСЖ с соответствующими параметрами сыворотки крови.
Наиболее информативные из них приведены в табл. 4.
Таблица 4
|
ПОКАЗАТЕЛИ ЦСЖ, ИСПОЛЬЗУЕМЫЕ ДЛЯ ДИАГНОСТИКИ РС |
||
| ПОКАЗАТЕЛЬ | ЧУВСТВИТЕЛЬНОСТЬ, % | СПЕЦИФИЧНОСТЬ, % |
| Индекс IgG Олигоклональные полосы IgG Содержание СЛЦ-к* Индекс СЛЦ-к |
70 85-95 97 97 |
80 85-95 87 98 |
* — свободные легкие цепи иммуноглобулинов к-типа
Они отражают очень характерные для PC сдвиги в гуморальном звене иммунного ответа, а именно: повышенную продукцию иммуноглобулинов и их компонентов в пределах нервной системы. Два показателя (индекс IgG
и олигоклонапьные полосы IgG) входят в международные критерии. Первый из них отражает количественные изменения в синтезе IgG. Он рассчитывается по формуле lgGцсж/lgGсыв: альбуминцсж /альбумисыв — и учитывает дисфункцию гемато-энцефалического барьера при PC. Олигоклональные полосы отражают главным образом качественные изменения синтеза IgG, так как у здоровых людей иммуноглобулины в ЦСЖ поликлональны. Индекс IgG уступает по информативности олигоклональным полосам, и в последнее время используется реже. Показатель содержания свободных легких цепей иммуноглобулинов к-типа (СЛЦ-к) признан по оценке международных экспертов как один из наиболее информативных. Он не включен в критерии PC главным образом из-за отсутствия стандартных наборов для выполнения этого теста.
Рядом лабораторий Санкт-Петербурга этот тест на основе отечественных реактивов уже в течение десяти лет успешно используется для диагностики PC. По сравнению с определением концентрации в ЦСЖ, оценка индекса СЛЦ-к (по формуле, аналогичной индексу IgG) еще более информативна. Оценка чувствительности и специфичности метода проведена с использованием данных тестирования более 500 больных PC и более 200 больных групп сравнения, причем последние включали подгруппы заболеваний, сходных с PC по клиническим, МРТ- и ЦСЖ-критериям. Метод дает возможность эффективной диагностики PC уже при первых клинических проявлениях (с длительностью симптомов менее 1 месяца): его чувствительность на ранних этапах болезни составляет 85%. Определение содержания СЛЦ-к в ЦСЖ и индекса СЛЦ-к является доступным и недорогим тестом, который в сегодняшних условиях можно считать методом выбора лабораторной диагностики PC.
Наряду с «общими иммунологическими чертами», при PC имеют место и более вариабельные иммунологические показатели. Более того, в последние годы с помощью иммуногистохимических и иммуноцитохимических методов получены новые патоморфологические данные, указывающие на наличие патоморфологических вариантов PC. На практике эта неоднородность заболевания может проявляться еще одним сложным аспектом: разным ответом (или отсутствием ответа) на проводимое лечение. В этих условиях целесообразен поиск показателей, характеризующих различные «варианты» PC и позволяющих прогнозировать эффект лечения.
Лечение PC
Основные факторы, определяющие современные подходы к лечению
Последнее десятилетие изучения PC привнесло ряд факторов, которые сегодня невозможно игнорировать при лечении больного PC.
- 1. МРТ-исследованиями показано, что патологический процесс при PC проявляет почти постоянную активность: при частоте клинических обострений 0.5-1 раз в год обострения по данным МРТ регистрируются 8-10 раз в год в виде новых очагов или увеличения имевшихся ранее (рис. 1). Фактор непрерывной активности патологического процесса определяет необходимость непрерывного лечения PC.
- Отсутствие новых симптомов в период клинической ремиссии PC не свидетельствует о стабилизации патологического процесса, а может быть связано с отсутствием в очагах грубых нарушений проведения импульсов (воспаление без выраженной демиелиниэации и повреждения аксонов) или с локализацией очагов в функционально малозначимых зонах.
- 2. Клиническая гетерогенность PC, а также фактор плацебо-эффекта потребовали изменения условий оценки эффективности лечения, направленного на модификацию течения болезни. 3/4 случаев PC характеризуются клиническими обострениями (от нескольких дней до нескольких месяцев) и спонтанными ремиссиями, часто с полным регрессом симптомов (длительностью от 1-2 месяцев до 10-15 лет). При этом даже у одного больного длительность очередного обострения или ремиссии непредсказуема. В 1/4 случаев симптомы болезни неуклонно прогрессируют. В этих условиях получить доказательства эффективности лечения крайне сложно. Основными критериями эффективности лечения являются частота клинических обострений (за 1-2 года до и после начала лечения) и динамика МРТ-изменений. Оптимальными условиями для оценки эффективности являются проспективные, мультицентровые, рандомизированные, двойные слепые, плацебо-контролируемые клинические испытания. 3. Существование разных клинических форм болезни, генетические различия, а также новые факты, указывающие на патоморфологическую неоднородность PC, свидетельствуют о целесообразности дифференцированного подхода с оценкой результатов лечения в разных подгруппах.
4. В лечении тяжелых заболеваний все больше внимания уделяется понятию «связанного со здоровьем качества жизни». Если ценой за стабилизацию болезни могут быть тяжелые осложнения, то назначение лечения требует взвешенного подхода и оценки соотношения предполагаемой пользы с одной стороны и побочных эффектов, риска осложнений — с другой. Улучшение связанного со здоровьем качества жизни должно быть основной целью лечения.
Направления лечения и проблемный подход
Лечение PC (табл. 5) включает:
- I. Лечение, направленное на замедление прогрессирования патологического процесса
II. Лечение, направленное на уменьшение тяжести и длительности обострения
III. Симптоматическое лечение
IV. Поддерживающую реабилитацию
Лишь для незначительной части препаратов и процедур, наиболее часто используемых в лечении PC, получены доказательства эффективности. Многие препараты используют при PC на основании экспериментальных и эмпирических предпосылок. Нынешнее положение дел отражает мнение одного из ведущих экспертов в области PC, профессора J.H. Noseworthy (Mayo Clinic, США): «Оптимальное лечение обострений PC неизвестно, а многие врачи и пациенты имеют выраженные личные предпочтения». На практике это означает, во-первых, что к любому лечебному воздействию, пока не доказана его эффективность на уровне современных требований, следует относиться как к пробному, а когда речь идет о новых средствах — как к экспериментальному. Во-вторых, лечение и контроль за ним должны осуществляться учреждениями здравоохранения, имеющими соответствующую специализацию. Следует особо отметить, что быстрый прогресс знаний в области PC ежегодно обусловливает проведение новых клинических испытаний с исследованием десятков перспективных препаратов.
К лекарствам с доказанной эффективностью при лечении PC относятся препараты бетта-интерферонов (в России зарегистрированы Бетаферон (интерферон-бетта-1b) и Ребиф (интерферон-бетта-1а), а также глатирамера ацетат (Копаксон).
- Международная федерация обществ больных PG выпускает специальный сборник под редакцией международного экспертного совета, посвященный оценке эффективности используемых методов лечения. В 2000 году готовится новое издание этого сборника и планируется его перевод на русский язык. Эта информация также доступна в электронном варианте: www.ifms.org.uk.
Таблица 5
|
ПРЕПАРАТЫ И МЕТОДЫ ВОЗДЕЙСТВИЯ, |
|
ЛЕЧЕНИЕ, НАПРАВЛЕННОЕ НА ЗАМЕДЛЕНИЕ ПРОГРЕССИРОВАНИЯ БОЛЕЗНИ: — Интерферон -бетта-1b (бетаферон, бетасерон} — Интерферон -бетта-1а (ребиф, авонекс) — Глатирамера ацетат (копаксон) — Индукторы альфа/бетта интерферонов (неовир) — Интерфероны-альфа (реаферон, виферон) — Азатиоприн — Препараты иммуноглобулина человека для в/в введения |
|
ЛЕЧЕНИЕ, НАПРАВЛЕННОЕ НА КУПИРОВАНИЕ ОБОСТРЕНИЯ: — Глюкокортикостероиды (метилпреднизолон, преднизолон, дексаметазон) — Афферентные методы (гемосорбция, плаэмосорбция, плазмаферез, энтеросорбция) — Пентоксифиллин (трентал) — Гепарин |
| метаболическая терапия (нейропротвкторное, энтиоксидантное, мембраностабилизирующее действие, усиление репаративных процессов): витамины Е, А, С, B1, B6, В12, РР; ацетилцистеин; актовегин; церебролизин; лецитин и др. |
|
СИМПТОМАТИЧЕСКОЕ ЛЕЧЕНИЕ: — Спастичности — баклофен, тизанидин (сирдалуд), диазепам, дантролен, треонин — Хронической усталости и патологической утомляемости — амантадин, флуоксетин (прозак), сертралин (золофт), нефазодон (серзон), дезипрамин (норпрамин) — Нарушений координации, нистагма — пропранолол, карбамазепин, изониазид, баклофен — Тремора — карбамазепин, изониазид, глютетимид, габапентин, ондансетрон, методы функциональной нейрохирургии — Дисфункции мочевого пузыря — оксибутинин (дриптан), имипрамин — при сфинктерно-детрузорной диссинергии и остаточной моче <100 мл; адиуретин-SD — при никтурии — Половой дисфункции — йохимбин, альпростадил, производные папаверина — Пароксизмальных симптомов (невралгия тройничного нерва, дизартрия, симптом Лермитта) — карбамазепин, фенитоин, клоназепам, баклофен — Симптомов, связанных с нарушением проведения по нервному волокну — гликозиды наперстянки (?), блокаторы кальциевых каналов (?), аминопиридин — Хронических болей — амитриптилин при дизестезиях; мизопростол при боли, связанной с воспалением; нестероидные противовоспалительные препараты; электростимуляция нервов, задних канатиков |
|
КОМПЛЕКСНАЯ ПОДДЕРЖИВАЮЩАЯ РЕАБИЛИТАЦИЯ — Физическая терапия с использованием индивидуального проблемного подхода — Адаптация к неврологическому дефициту в повседневной и профессиональной деятельности (трудотерапия) — Психологическая и социальная адаптация — Решение вопросов, связанных с нарушениями речи, глотания, функций кишечника и мочевого пузыря, патологической утомляемостью |
Вопросы, которыми нельзя пренебречь при лечении больных PC
и с которыми сталкивается каждый больной PC и его лечащий врач,
а ответы на них либо противоречивы, либо вообще трудно найти в литература
Как лечить первое обострение PC?
В последние годы появились серьезные публикации, указывающие предпочтительность лечения первого обострения (в частности, неврита зрительного нерва) коротким курсом пульс-терапии кортикостероидами (1 г метилпреднизолона в/в в сутки в 2-4 приема, в течение 3 дней) с последующим коротким курсом преднизолона внутрь (1 мг/кг/день в течение 11 дней). Такое лечение существенно отдаляет срок последующего обострения (т.е. переход в клинически достоверный PC), в отличие от стандартного перорального курса кортикостероидов, который, наоборот, может ускорить рецидив.
Когда начинать активное лечение иммуномодуляторами (в частности, препаратами интерферонов-бетта)?
Не показано такое лечение после первого обострения, особенно при минимальных изменениях по данным МРТ: при доброкачественном естественном течении болезни отдаленные эффекты иммуномодуляторов неизвестны. По этой же причине не назначают такое лечение в возрасте до 18 лет. Показаниями являются частые выраженные обострения, имеющие следствием риск нарастания инвапидизации.
В каких случаях при обострении предпочтительнее назначать кортикостероиды?
Назначая кортикостероиды, прежде всего рассчитывают на мощное противоотечное, противовоспалительное и мембраностабилизирующее действие. Поэтому их использование целесообразно тогда, когда обострение проявляется тяжелыми симптомами (поражения спинного мозга, ствола мозга), и быстрое купирование отека и воспаления может способствовать более полному регрессу симптомов. Необоснованные курсы лечения гормонами могут способствовать активации некоторых вирусных нейроинфекций и последующей резистентности к лечению.
Существует ли профилактика обострений РС?
Основной фактор риска обострений — вирусные инфекции (но не бактериальные): ОРВИ, желудочно-кишечные, герпетические. Поэтому профилактика и адекватное лечение вирусных инфекций может благоприятно сказаться на течении РС. Травмы (за исключением электротравмы) и хирургические вмешательства не являются фавором риска обострений.
o После ОРВИ в 10-30% случаев развивается обострение PC.
Как беременность влияет на течение РС и лечение?
Последние исследования показали, что в целом беременность не ухудшает (а иногда улучшает) течение PC. Риск обостренй в период беременности существенно снижается, а в течение 1 года после родов — возрастает, однако в общей сложности (9 месяцев беременности и 1 год после родов) частота обострений остается прежней. Риск обострений в течение года после аборта возрастает же степени, что и после родов. Это связано с резким переходом от физиологической иммуносупрессии во время беременности к новым условиям иммунорегуляции и ее срыву. Женщины, больные PC, должны избегать внеплановых беременностей. При планировании беременности за 3 месяца отменяют иммуномодуляторы и предполагают возобновление лечения после родов (в период риска), индивидуально решая вопрос грудного вскармливания.
Прием каких препаратов противопоказан или потенциально опасен при PC?
Противопоказаны при PC препараты интерферона-гамма, которые провоцируют обострение. С осторожностью следует относиться к значению иммуномодуляторов, в том числе индукторов интерферонов, усиливающих продукцию интерферона-гамма. Требует тщательных испытаний применение при PC препаратов, обладающих иммуностимулирующими свойствами, так как за счет усиления продукции (провоспалительных цитокинов, а также активации факторов фагоцитоза они могут индуцировать возрастание активности процесса. Не следует назначать больным РС индометацин в связи с возможностью провокации обострения. Из группы нестероидных противовоспалительных препаратов безопасными считаются аспирин и парацетамол, а о безопасности других средств этой группы сведений нет. На состоянии больных РС могут неблагоприятно сказаться любые «истощающие» воздействия: строгая диета, голодание, чрезмерные физические нагрузки, плазмаферез с большими объёмами удаляемой плазмы (особенно в фазе затихающего клинического обострения). Можно ли проводить вакцинации при PC? Развитие острого диссеминированного энцефаломиелита после вакцинаций, а также возможность обострения PC при активации иммунной системы ставят вопрос о безопасности иммунизации против вирусных инфекций при PC. На него нет однозначного ответа. Проверены на безопасность при PC лишь отдельные вакцины (в частности противогриппозные). Вакцинацию против гриппа рекомендуется проводить пациентам, имеющим высокий риск заболевания или осложнений. Другие вакцины, особенно недавно разработанные, нуждаются в проверке на их безопасность при PC. Однако на сегодняшний день нет оснований говорить о высоком риске вакцинаций при PC.
Где должны лечиться больные PC?
Такое сложно контролируемое заболевание, как РС, требует обязательного участия служб, оказывающих специализированную помощь. Оптимальные формы помощи должны включать:
— систематические амбулаторные консультации специалистов в областит РС: врача-невролога, специалиста по физическим методам лечения и др.;
— лечение обостpeний, курсы реабилитации и профилактического лечения в условиях специализированного стационара;
— для пациентов с умеренной и тяжелой инвалидизацией — систематическую реабилитационную помощь на дому, оказываемую мультидисциплинарной бpигaдoй, с использoвaниeм проблемного подхода.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)

Как правило, дебют болезни происходит в молодом возрасте, до 45 лет, но в настоящее время описаны случаи развития данной патологии и в детском, и в пожилом возрастах. Чаще заболевают женщины. Кроме того, выявлена закономерность более частого развития заболевания в странах с хорошими санитарными и гигиеническими условиями.
Некоторые ученые связывают это с поздним созреванием иммунитета у детей, растущих в благополучной санитарной обстановке. Нет однозначного мнения о наследственной его природе. Однако, доказано, что основными факторами риска являются хронические стрессовые ситуации и инфекции (вирус Эпштейна–Барр). Важными являются пониженный уровень витамина D, курение, факторы окружающей среды, питание.

Важным фактором для успешного лечения рассеянного склероза является его диагностика на ранней стадии развития.
Как выявить рассеянный склероз самостоятельно
Данная патология, как правило, выявляется по характерным симптомам и при сборе анамнеза. Довольно часто у больных выявляются признаки поражения пирамидного тракта: парапарез, монопарез, гемипарез.
Характерны оптический неврит, горизонтальный и вертикальный нистагмы, диплопия. Вестибулярные изменения при поражении структур мозжечка, спастический паралич, скандированная речь и макрография, статическая и динамическая атаксия, тремор, изменения чувствительности, симптом Лермитта, изменения функции тазовых органов, в том числе сексуальной, изменения настроения, психических и интеллектуальных функций.

В связи с таким разнообразием проявлений заболевания, пациенту следует при наличии любых неврологических изменений, а особенно при сочетании нескольких, обратиться за консультацией к квалифицированному неврологу. Самостоятельно можно лишь заподозрить рассеянный склероз при наличии вышеперечисленных клинических форм, но диагностика должна проводиться в медицинском учреждении.

Диагностика РС в лечебном учреждении
Выделяют основные формы течения РС:
- Ремиттирующий, характеризуется периодами обострения и ремиссии, которая может длиться до нескольких лет.
- Вторичный прогрессирующий РС, в этом случае также выделяют стадии обострения и ремиссии, но характерно наступление стадии хронического прогрессирования, с усиливающейся остаточной симптоматикой.
- Первично — прогрессирующий рассеянный склероз, постоянное усиление признаков изменения ЦНС, без обострений и ремиссии.
Достоверная постановка диагноза рассеянный склероз возможна только в стенах лечебных учреждений, достаточно оснащенных современной аппаратурой и имеющих в штате высококвалифицированных специалистов-неврологов.
На данный момент не существует специфического для РС теста или маркера, кроме своеобразного клинического течения и характерных морфологических изменений, однако, врачами-неврологами используется так называемые шкалы.
В них достоверно рассеянный склероз может быть выявлен при соблюдении обязательного требования — «диссеминации во времени и месте». Заключается оно в появлении не менее двух очагов патологического процесса, которые разбросаны во времени не меньше, чем на один месяц. Чаще всего для этой цели используются шкала критериев Позера.
Критерии Мак-Дональда
Новые характеристики для постановки диагноза рассеянный склероз, в которых впервые начали использовать результаты МРТ для подтверждения рассеивания процесса в пространстве и во времени.
На сегодняшний день, важнейшими методами для постановки диагноз РС, являются:
- магнитно-резонансная томография головного и спинного мозга;
- анализ наличия олигоклональных групп иммуноглобулинов G (IgG) в спинно-мозговой жидкости (СМЖ);
- а также оценка изменения вызванных потенциалов (ВП).
Самым главным инструментом для диагностики мультиочагового процесса в мозге считается МРТ, но эти изменения не являются специфичными только для РС, часто они выявляются при других заболеваниях ЦНС.
МРТ-критерии рассеивания процесса в пространстве следующие: обнаружение одного Т1-гиперинтенсивного очага, либо девяти Т2 очагов; одного субтенториального очага; или одного и более очагов около коры головного мозга; а также трех и более паравентрикулярных очагов.
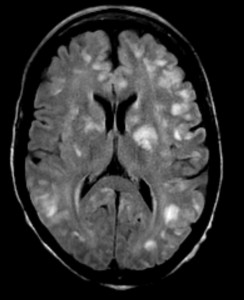
МРТ очаги рассеянного склероза
При наличии хотя бы трех из этих критериев можно говорить о диссеминации процесса в пространстве. Касательно разобщения во времени, критерии следующие: обнаружение нового Т1 очага, через 3 месяца после предыдущей атаки, либо дополнительные Т2 очаги также через 3 месяца после клинических проявлений.
Необходимо отметить, что при достоверном рассеянном склерозе данные МРТ недостаточно сопоставимы с клиникой. Новые очаги в мозге возникают чаще, чем клинические обострения.


Шкала EDSS
Еще одна шкала, характеризующая состояние больного рассеянным склерозом, носит название EDSS. В ней находят отражения функциональные нарушения, также она помогает оценить тяжесть инвалидизации пациента.
| Баллы по шкале EDSS | Клиническая картина |
|---|---|
| 1.0-1.5 | Нет нарушений. |
| 2.0-2.5 | Амбулаторный пациент, с минимальными или незначительными нарушениями. |
| 3.0-3.5 | Пациент с умеренными нарушениями, может присутствовать слабость, монопарез. |
| 4.0 | Достаточно выраженная слабость, но больной может пройти без отдыха 500м, обслуживает себя полностью сам. |
| 4.5 | Пациент может пройти самостоятельно до 300м в день, необходима минимальная помощь. |
| 5.0 | Пациент может работать, но неполный рабочий день, самостоятельно способен пройти 200м. |
| 5.5 | Занятость также неполный рабочий день, может пройти 100м без поддержки и отдыха. |
| 6.0 | Ходит только с помощью, на расстояние 100м, поддержка односторонняя. |
| 6.5 | Возможна только ходьба до 20м, с двусторонней поддержкой |
| 7.0 | Передвижение только в кресло-коляске, может самостоятельно ей управлять весь день. |
| 7.5 | Передвигается только в кресле-коляске и только с помощью, ограниченное время. |
| 8.0 | Активность пациента только в пределах кровати или кресла, обслуживает себя, используя руки. |
| 8.5 | Больной старается использовать руки в обслуживании, но требуется помощь. |
| 9.0 | Пациент находится только в кровати, сохраняется способность к общению и питанию. |
| 9.5 | Абсолютно беспомощен, невозможно общение, глотание. |
Данная шкала сопоставима с группами инвалидности. Баллы 3,0-4.5 соответствует третьей группе инвалидности, 5.0-7,0 –второй, а 7.5-9.5 первой группе.
Шкала EDSS (кликабельно)
Диагностические тесты и лабораторные анализы
Характерным для РС также будет повышение концентрации иммуноглобулинов G (IgG) и выявление олигоклональных антител в СМЖ методом изоэлектрического фокусирования. Необходимо иметь в виду, что наличие олигоклональных антител в СМЖ отмечается у больных мигренями, неврологическими проявлениями ВИЧ, воспалительными заболеваниями мозга.
В постановке диагноза также используются данные изменения характеристик вызванных потенциалов (ВП). Они не являются тестом для рассеянного склероза, но могут быть использованы как метод объективизации наличия скрытых клинически очагов у больных с вероятным 
Довольно часто при рассеянном склерозе отмечается лимфоцитарный плеоцитоз в СМЖ. Также значение имеет выявление клонов Т-клеток, чувствительных к антигенам миелина, рецепторов к цитокинам, продуктов расщепления миелина, и других участников воспаления и аутоиммунных реакций.
Перечисленные изменения не являются строго специфичными для РС, но, комплексная оценка данных клинических, иммунологических, инструментальных и биохимических методов исследования позволяет определить характер течения заболевания, стадию, остроту, эффективность проводимой терапии.
Дифференциальный диагноз РС: таблица
Дифференциальная диагностика рассеянного склероза достаточно сложна, особенно с теми заболеваниями, которым присущи свойства диссеминации процесса. Кроме того, РС не имеет ни одного характерного признака, его клиника отличается полиморфизмом, это и вызывает трудности в постановке диагноз.
В 10–15% случаев ставится ошибочный диагноз, и на самом деле пациент имеет другое схожее с рассеянным склерозом, заболевание.
| Заболевание | Дифференциальный диагноз с РС |
|---|---|
| Острый рассеянный энцефаломиелит (ОРЭМ) | Монофазное течение, инфекционное заболевание в анамнезе.
Диагноз определяется по динамике процесса. |
| Хронический боррелиозный энцефаломиелит | Сведения о контакте с клещом.
Сочетанное поражения ЦНС и периферической нервной системы. Наличие антител к боррелии в СМЖ. |
| ВИЧ | Серологическое исследование крови и СМЖ. |
| Саркоидоз | Определение ангиотензин конвертирующего энзима в анализе крови, биопсия доступного очага. |
| Антифосфолипидный синдром (АФС), синдром Шегрена, синдром Бехчета | Гемолитическая анемия, тромбоцитопения, нахождение антифосфолипидных антител, артериальные и венозные тромбозы, хроническое не вынашивание беременности. |
| Системная красная волчанка (СКВ) | Системное поражение суставов, почек, кожи, позитивная серологическая реакция («волчаночные клетки»), высокий титр антинуклеарных антител. |
| Наследственные миелинопатии (болезнь Александера, адренолейкодистрофия, суданофильная лейкодистрофия) | Данные о семейном анамнезе, нарастающий характер симптоматики, признаки поражения ЦНС и периферической НС. |
| Болезнь Лебера, синдром MELAS | Диагноз подтверждается на основании исследования метаболизма митохондрий. |
| Опухоли ЦНС | Верификация по результатам биопсии очага. |
Исходя из выше сказанного, диагностика рассеянного склероза должна проводиться с учетом всех имеющихся анамнестических, наследственных, инструментальных и лабораторных данных. При анализе информации должны быть задействованы новейшие критерии оценки и диагностические шкалы, что позволит свести к минимуму неточности в диагностике и минимизировать процент постановки неверных диагнозов.
Примечание Лахта Клиники. Ежегодно с 1 марта в мире проводится Месяц осведомленности о рассеянном склерозе (Multiple Sclerosis Awareness Month, причем многозначное слово «Awareness» в данном контексте можно понимать и как «бдительность», и как «узнавание», «осознание» и т.п.). На момент публикации данного материала очередная кампания подходит к концу, и мы считаем целесообразным дополнить статью «Рассеянный склероз», размещенную на нашем сайте, анализом некоторых ложных представлений об этом тяжелом заболевании.
Рассеянный склероз (множественный склероз) – хроническое заболевание центральной нервной системы, при котором поражается как головной, так и спинной мозг. На сегодняшний день не существует способов обратить процесс или, тем более, обернуть его вспять, поэтому применяется эффективное паллиативное лечение, задачей которого является замедление развития болезни, смягчение ее многочисленных неврологических симптомов, отдаление сроков инвалидизации.
По данным на 2016 год, как сообщал ведущий медицинский журнал мира The Lancet, рассеянный склерозом страдали на земном шаре 2.2 миллиона человек. Известно, что это иммуно-опосредованный процесс, и большинство экспертов относят его к аутоиммунным заболеваниям. С другой стороны, рассеянный склероз относится к рубрике демиелинизирующих заболеваний, поскольку разрушается защитная и электроизолирующая белковая (миелиновая) оболочка нервных волокон. Это приводит к нарушениям связей между центральной нервной системой и прочими системами организма.
Поэтому клинические проявления рассеянного склероза могут обнаруживаться где угодно и, в частности, включать:
— онемения, покалывания и другие парестезии;
— проблемы со зрением;
— мышечные спазмы и слабость;
— хроническую усталость;
— тревожные и/или депрессивные расстройства;
— боли различного характера;
— ограничения подвижности;
— нарушения речи и глотания, и т.д.
В некоторых случаях симптоматика с течением времени медленно нарастает, что называют первичным прогрессирующим рассеянным склерозом. Другие пациенты переживают приступы, «атаки», обострения, в ходе которых имевшиеся проявления болезни усугубляются или появляются новые симптомы. Этот тип течения называют возвратно-ремиттирующим.
Общее состояние некоторых пациентов с возвратно-ремиттирующей формой постепенно ухудшается, что определяется как вторичный прогрессирующий рассеянный склероз.
К настоящему времени остается неясным, почему у одних людей это заболевание развивается, а у других нет. Предполагается, что патогенетическую роль могут играть средовые (экологические) и наследственные факторы. А поскольку механизмы развития неизвестны, то в отношении рассеянного склероза (и многих других этиопатогенетически неясных болезней) существует масса устойчивых мифов и заблуждений. В данной статье рассмотрим девять основных из них.
- Любой человек с рассеянным склерозом нуждается в инвалидном кресле-каталке
Это именно миф. В действительности, как разъясняет Общество изучения рассеянного склероза, все наоборот: большинство пациентов обходятся без инвалидного кресла.
По данным PubMed Central (база данных Институтов здравоохранения США. – прим. Лахта Клиники), через 15 лет от момента установления диагноза лишь 20% больных рассеянным склерозом вынуждены пользоваться креслом-каталкой, костылями или подпоркой для хоьбы. Этим медико-статистическим исследованием занималась, в частности, врач-невролог Лорен А. Ролак.
В материалах Общества изучения рассеянного склероза отмечается: «Когда болезнь начинает ограничивать вашу подвижность, возможно, будет трудно решиться на использование палочки для ходьбы, специального скутера или кресла-каталки. Но когда вы начнете пользоваться чем-то из этих средств, то быстро убедитесь, – как убедились многие люди до вас, – насколько это просто и насколько это помогает сохранить свою независимость».
- При рассеянном склерозе невозможно работать
И это – миф. Многие пациенты с рассеянным склерозом годами остаются незаменимыми членами своих рабочих коллективов и команд. Да, проблемы возможны, и некоторые люди могут столкнуться с необходимостью пересмотра дальнейших карьерных путей и планов. Однако это вовсе не является неизбежным для каждого. Сегодня «…люди с диагностированным рассеянным склерозом продолжают работать в течение длительного времени». Национальное общество изучения рассеянного склероза допускает, однако, что «некоторые заболевшие сразу решают оставить работу, услышав диагноз или пережив первое серьезное обострение; к такому решению человека нередко подталкивает семья либо лечащий врач».
Вместе с тем, этот выбор во многих случаях оказывается слишком поспешным: решение нельзя принимать на высоте симптоматики. Существует масса вариантов паллиативной терапии, постоянно разрабатываются новые технологии, стратегии контроля болезни, а также ресурсы правовой защиты и общественной поддержки. В совокупности все это поможет вам сохранять за собой рабочее место как можно дольше.
Действительно, привычная работа идет больным на пользу, что также было подтверждено специальными исследованиями: «Вдобавок к обеспечению финансовой безопасности, трудоустройство способно внести значительный вклад в физическое и психическое благополучие людей, страдающих рассеянным склерозом, поскольку является источником социального взаимодействия и поддержки, чувства идентичности, наличия целей и перспектив».
Прим. Лахта Клиники. С 2019 года в Российской Федерации реализуется проект «Неограниченные возможности», задачей которого выступает обеспечение трудоустройства пациентов с рассеянным склерозом. Программу осуществляет Межрегиональное Московское общество рассеянного склероза при активном участии ряда общественных и коммерческих организаций.
- Рассеянный склероз развивается только у пожилых людей
В действительности у большинства пациентов с рассеянным склерозом первые симптомы появились в возрасте от 20 до 40 лет. И хотя процесс может начаться на любом этапе жизни, случаи манифестации после 50 лет являются сравнительно редкими. Вместе с тем, авторы одного из исследований обращают внимание на то, что дифференцировать начало рассеянного склероза от других подобных заболеваний у людей пожилого возраста может быть очень непросто, поэтому такие случаи на самом деле могут оказаться гораздо более частым явлением, чем принято считать.
- Людям с рассеянным склерозом нельзя выполнять физические упражнения
Неправда. Физическая активность помогает контролировать симптомы, продлевая баланс и силу.
Миф о том, что при рассеянном склерозе любые упражнения невозможны или противопоказаны, очень распространен. В базе PubMed есть публикации, авторы которых отмечают: некоторые больные с диагностированным рассеянным склерозом сворачивают всякую физическую активность, опасаясь, что она может спровоцировать усугубление симптоматики. На самом же деле: «Физические упражнения должны рассматриваться как безопасное и эффективное средство реабилитации больных рассеянным склерозом. Полученные доказательства свидетельствуют о том, что индивидуализированные и контролируемые врачом комплексы упражнений позволяют поддерживать и улучшать форму, функциональные возможности и качество жизни в целом, равно как и редуцировать те симптомы, которые при данном заболевании поддаются редукции».
В прошлом году Национальное общество изучения рассеянного склероза в сотрудничестве с группой экспертов опубликовало подробные рекомендации для пациентов, касающиеся физической активности. Кроме прочего, в рекомендациях подчеркивается:
«Работники здравоохранения должны разъяснять больным необходимость уделять [как минимум] 150 минут в неделю физическим упражнениям, и столько же – активному отдыху. […] Выходить на этот уровень следует постепенно, отталкиваясь от индивидуальных возможностей, предпочтений и безопасности пациента».
Совершенно необходимо проконсультироваться с врачом, прежде чем приступать к новому образу жизни и осваивать системы упражнений.
- Если мои симптомы минимальны, никакие лекарства мне не нужны
Согласно современным публикациям экспертов, лечение при рассеянном склерозе должно проводиться даже в тех случаях, когда болезнь протекает малосимптомно.
На ранних этапах развития заболевания симптоматика и в самом деле может не причинять ощутимых проблем. Однако безотлагательное начало лечения под долгосрочным постоянным наблюдением врача способно замедлить прогрессирование симптомов.
Этот эффект также был специально исследован, и в 2016 году были опубликованы данные, согласно которым «Имеются статистические ассоциации между ранним начало лечения и более благоприятным клиническим исходом».
- Женщины с рассеянным склерозом должны избегать беременности
Еще одно распространенное заблуждение заключается в том, что рассеянный склероз может снижать фертильность и создавать проблемы с вынашиванием беременности. Это именно заблуждение.
Как поясняют специалисты Multiple Sclerosis Trust, «беременность не должна связываться с высоким риском на том лишь основании, что у будущей матери выявлен рассеянный склероз. Если вы страдаете этим заболеванием, вероятность выкидыша или врожденных аномалий не отличается от среднестатистического уровня в общей популяции».
Более того, при возвратно-ремиттирующем типе течения беременные пациентки переживают рецидивы и обострения реже, чем обычно. Риск обострения возвращается к исходному уровню лишь полгода спустя после родов.
В 2019 году Association of British Neurologists опубликовала консенсусное руководство по ведению беременности у женщин с рассеянным склерозом, – на всем протяжении, начиная от консультирования на этапе планирования семьи и до послеродового сопровождения. Кроме прочего, авторы рекомендуют не прерывать поддерживающую медикаментозную терапию в связи с тем, что планируется деторождение в будущем.
- Если у меня рассеянный склероз, он будет и у моих детей
Наследственный фактор имеет определенное значение, однако рассеянный склероз не является собственно генетической болезнью и не передается напрямую, сколько-нибудь предсказуемым образом, от родителей к детям.
Накопленные наблюдения показывают, что если у одного из гомозиготных близнецов начинается рассеянный склероз, риск развития той же болезни у второго близнеца варьирует в пределах 20-40%. Для гетерозиготных близнецов риск и того меньше: 3-5%.
Иными словами, гены как-то вовлечены в развитие болезни, однако главный пусковой механизм все же не в них.
Согласно актуальным данным Общества по изучению рассеянного склероза, при наличии этого заболевания у одного из родителей ребенок тоже заболевает в 1 случае из 67. Для детей со здоровыми обоими родителями аналогичный показатель составляет примерно 1:500.
Таким образом, риск действительно выше, однако это никоим образом не является абсолютным противопоказанием.
- Люди с рассеянным склерозом должны исключить все источники стресса и тревоги
Да, жизнь в т.н. «ситуации хронического стресса» в некоторых случаях может утяжелять течение болезни. Правда и то, что люди с рассеянным склерозом более предрасположены к повышенной тревожности.
Однако полностью исключить стрессы с тревогами невозможно.
Специалисты рекомендуют искать более эффективные способы совладания и преодоления стрессов. В недавно опубликованной брошюре говорится о том, что «Стрессов нельзя, – и не нужно, – панически избегать. Другое дело, что хорошее овладение способами снижать интенсивность переживаний будет работать на нас, а не против».
Похожий миф состоит в том, что стрессогенная жизнь может увеличить риск развития рассеянного склероза. До сих не получено никаких подтверждений этого.
- Рассеянный склероз всегда фатален
Этот вопрос также изучался специалистами.
Рассеянный склероз – хроническое, пожизненное заболевание. Средняя продолжительность жизни у заболевших меньше примерно на 7 лет, чем популяционный показатель. Но сама по себе эта болезнь не является летальной. Более того, в выборках людей, заболевших много десятилетий назад, средняя продолжительность жизни меньше, чем в когортах заболевших в более поздние годы. Это говорит о том, что продолжительность жизни у больных рассеянным склерозом, в среднем, постепенно увеличивается.
И она все меньше будет отличаться от среднестатистического уровня – по мере появления новых научных данных и разработки новых терапевтических стратегий.
По материалам сайта Medical News Today
Рассеянный склероз (РС) – это аутоиммунное заболевание, при котором возникает поражение головного и спинного мозга. В первую очередь повреждаются оболочки нервных волокон, содержащие миелин. Повреждение неравномерно распределяется в нервной системе – формируются рассеянные очаги демиелинизации. Структурно очаги напоминают рубец.
Рассеянный склероз характеризуется волнообразным течением с периодами обострения и полной или частичной ремиссии. Рассеянный склероз поражает в основном молодых людей в возрасте от 20 до 40 лет. Заболевание редко дебютирует в детском возрасте и по достижению пятидесяти лет. В настоящее время в мире насчитывается около 3 млн. больных РС. Женщины болеют в 1,5-2 раза чаще мужчин.
Лечение РС в Юсуповской больнице
Неврологи Юсуповской больницы применяют инновационные методики, имеют большой опыт в лечении пациентов с рассеянным склерозом. После проведенного комплексного лечения пациенты проходят программы реабилитации, медико-социальной адаптации, улучшается качество и продолжительность их жизни.
В клинике неврологии созданы все условия для лечения пациентов:
- Комфортные палаты;
- Диетическое питание;
- Профессиональное выполнение всех манипуляций;
- Внимательное отношение медицинского персонала к пожеланиям пациентов и их родственников.
Заболевание поражает преимущественно пациентов от 15 до 45 лет. Известны случаи, когда болезнь диагностировали у детей 2-х лет. В возрасте после 50 лет риск заболевания становится значительно меньше.
Рассеянный склероз развивается постепенно, а его проявления становятся визуально заметны только в тот момент, когда пострадала уже половина нервов. На этой стадии отмечается следующая симптоматика:
- ухудшение зрения;
- болевой синдром и раздвоение в глазах;
- ощущения покалывания в пальцах;
- онемение пальцев;
- уменьшение чувствительности кожных покровов;
- слабость в мышцах;
- ухудшение координации.
Врачи Юсуповской больницы проводят полное обследование пациента и назначают комплексное лечение под наблюдением.
Причины и механизмы развития заболевания
Ученые пока не определили точной причины РС. Известны следующие факторы, провоцирующие дебют заболевания:
- Возраст – заболевание может поражать людей любого возраста, однако чаще диагностируется от 16 до 55 лет;
- Пол – рецидивирующе-ремиттирующий склероз поражает женщин почти в три раза чаще, чем мужчин;
- Отягощённая наследственность – если у кого-то из кровных родственников был рассеянный склероз, риск его возникновения значительно возрастает;
- Возбудители инфекций – заболевание может быть связано с инфицированием вирусами, в том числе Эпштейн-Барра, вызывающего развитие инфекционного мононуклеоза;
- Расовая принадлежность – риск развития рассеянного склероза выше у белых людей, особенно родом из Северной Европы, чем, например, у жителей Азии, Африки и Индии;
- Климат – болезнь чаще поражает людей из стран с умеренным климатом: Канады, северной части США, Новой Зеландии, северной Европы и юго-восточной Австралии;
- Уровень витамина D – при недостатке солнечного света и связанным с этим дефицитом витамина D риск развития рассеянного склероза возрастает;
- Некоторые аутоиммунные заболевания – рассеянный склероз возникает чаще у пациентов, страдающих патологией щитовидной железы, сахарным диабетом первого типа, воспалительными процессами кишечника.
Основной причиной развития заболевания является дисфункция иммунной системы. Кроме того, возникновение рассеянного склероза может быть спровоцировано следующими предрасполагающими факторами:
- вирусными и бактериальными заболеваниями;
- сильными стрессами;
- дефицитом витамина D в организме;
- генетической предрасположенностью.
По мере развития поражений нервные волокна могут разрушаться или повреждаться. В результате электрические импульсы мозга не проходят надлежащим образом к целевому нерву. Это означает, что организм не может выполнять определенные функции.
Когда миелиновая оболочка исчезает или получает повреждения, во многих областях центральной нервной системы образуются рубцы. Они влияют на следующие участки ЦНС:
- Мозжечок, который координирует движения и контролирует равновесие;
- Спинной мозг;
- Зрительные нервы;
- Белое вещество в некоторых областях мозга.
Наследственная природа
Рассеянный склероз – мультифакторное наследственно детерминированное аутоиммунное заболевание. Оно развивается под воздействием внешних и внутренних факторов. Риск развития заболевания у ребёнка, один из родителей которого страдает рассеянным склерозом, не превышает 3%. Это достаточно низкий показатель.
Сегодня известны следующие причины рассеянного склероза:
- заболевание чаще встречается у лиц, проживающих на всех континентах северней 30 параллели;
- огромную роль в возникновении рассеянного склероза играют аутоиммунные механизмы, которые активизируются под воздействием Т-лимфоцитов, вследствие чего повреждаются липиды и белки миелиновой оболочки;
- предполагается, что заболевание может развиться при нехватке в организме витамина Д и под воздействием вирусов.
Рассеянный склероз передаётся по наследству. Вероятность заболеть у детей больного рассеянным склерозом ниже, чем у его братьев и сестёр. Наследственная предрасположенность зависит от многих независимых генов. В развитии рассеянного склероза принимают участие гены, расположенные на седьмой хромосоме, а также гены тяжелых цепей иммуноглобулинов. У больных рассеянным склерозом отсутствуют протективные локусы, выявляемые у здоровых людей.
Причины РС у молодых людей
Результаты последних исследований позволяют предположить, что рассеянный склероз у молодых людей возникает в силу тех же причин, что и у людей старшего возраста. Независимо от возраста у человека может быть генетическая предрасположенность к заболеванию. Негативные факторы окружающей среды воздействуют на людей разного возраста тоже одинаково.
До наступления полового созревания подобное заболевание диагностируется у равного количества девочек и мальчиков, после наступления половой зрелости – чаще у девочек. Этот факт свидетельствует о влиянии гормональных изменений, происходящих в этот период.
Российская статистика свидетельствует, что в нашей стране больных РС около 90 тысяч человек, но некоторые ученые считают, что около 150 тысяч. Такой разброс может быть связан с тем, что люди не всегда обращаются к специалистам при проявлении симптомов.
Рассеянный склероз: ремиттирующее течение заболевания
Проявления рассеянного склероза различны и носят индивидуальный характер, поэтому диагноз «рассеянный склероз» озвучивается сначала только предположительно. Учитывается набор симптомов, характер их рецидивирования, локализация нарушений в организме, а также результаты лабораторных и инструментальных исследований (в частности, МРТ). Последующее развитие рассеянного склероза предсказать достаточно сложно. Зачастую лишь через несколько лет после появления первых симптомов врачу удается с точностью установить диагноз «рассеянный склероз» и предположить, как именно будет протекать заболевание в дальнейшем.
В зависимости от течения рассеянный склероз может быть:
- ремиттирующим;
- первично-прогрессирующим;
- вторично-прогрессирующим;
- прогрессирующе-ремиттирующим.
При ремиттирующем рассеянном склерозе отмечаются непредсказуемые заранее острые приступы (рецидивы), на фоне которых ухудшаются симптомы заболевания. После этого может произойти полное либо частичное восстановление функций пораженных органов, в некоторых случаях функции не восстанавливаются. Очередной рецидив может развиваться через несколько дней либо недель. Иногда для восстановления после приступа может потребоваться более длительное время – до нескольких месяцев. В промежутках между приступами ухудшение состояния больного не происходит. Такая схема заболевания характерна для большинства пациентов на начальных стадиях рассеянного склероза.
Психосоматика
В развитии рассеянного склероза большое значение уделяется психосоматике. Многие исследователи связывают дебют заболевания с травмами (в том числе и в детском возрасте). В этот момент человек ощущал свою острую беспомощность и незащищенность. Компенсируя свои эмоции, он чувствовал гнев. Некоторые люди, ощущая беспомощность, настолько поглощались этим чувством, что блокировали свой гнев, оставаясь целиком подавленными.
Больной рассеянным склерозом нередко ощущает негодование, враждебность, направленную на события и людей из прошлого. Боясь повторения своих ошибок, повторного попадания в аналогичную ситуацию, он блокирует собственное развитие, боится перемен в жизни. Пережитая травма привела к ослаблению всех энергетических ресурсов человека. Поэтому все его усилия сейчас направлены на экономию того оставшегося малого ресурса. При этом он осознанно ограничивает себя от попыток изменить свою жизнь.
Луиза Хей и другие авторы о психосоматике РС
Целительница Инна Сигал определила психосоматические причины развития рассеянного склероза:
- Человек чрезмерно давил на себя;
- Ощущал собственную неполноценность;
- Создавал помехи самому себе;
- В пользу интересов других пренебрегал собственными потребностями;
- Чувствовал потерю связи с самим собой и окружающими;
- Страдал истощением, беспокойством, чувством ложного стыда и вины.
По мнению известного психолога Лиз Бурбо, развитие рассеянного склероза обусловлено следующими факторами:
- Подавлением собственного гнева;
- Слишком строгими требованиями к своей личности, черствостью по отношению к себе и окружающим;
- Неуверенностью в себе, отказом жить в свое удовольствие.
Как утверждает еще один знаменитый психолог Луиза Хей, рассеянный склероз –следствие жесткости мышления, жестокосердия, железной воли, отсутствия страха и гибкости.
Симптомы рассеянного склероза
У больных рассеянным склерозом наблюдается различная симптоматика. Заболевание может протекать в лёгкой форме или проявляться тяжёлыми нарушениями нервных функций.
Рассеянный склероз характеризуется следующими общими симптомами:
- Сложностью с ходьбой;
- Усталостью;
- Нарушением зрения;
- Онемением конечностей;
- Покалыванием под кожей;
- Эректильной дисфункцией;
- Расстройством процесса мочеиспускания и опорожнения кишечника;
- Болевыми ощущениями;
- Депрессией;
- Проблемами с запоминанием и фокусированием мысли.
Болезнь часто проявляется в 20-40 лет. Большинство больных рассеянным склерозом страдают от приступов и рецидивов, в результате которых наступает заметное ухудшение состояния. После приступов организм восстанавливается, но со временем проявления болезни усугубляются.
На этом этапе болезнь проявляется следующими нарушениями:
- нарушением зрения в одном или обоих глазах;
- болью и двоением в глазах;
- ощущением онемения и покалывания в пальцах;
- снижением чувствительности кожных покровов;
- мышечной слабостью;
- нарушением координации движений.
По мере роста и увеличения количества склеротических бляшек появляются и другие симптомы рассеянного склероза:
- возникают спазмы и болевые ощущения в мышцах;
- нарушается процесс мочеиспускания и дефекации;
- развивается эректильная дисфункция у мужчин;
- появляются патологические пирамидные рефлексы, выявляемые неврологом;
- повышается утомляемость при выполнении физических действий;
- возникает паралич тройничного, глазодвигательного, подъязычного и лицевого нервов;
- развивается паралич верхних или нижних конечностей, затрудняются произвольные движения;
- нарушается поведение больного, снижается его интеллект;
- эмоциональное состояние становится неустойчивым, депрессии сменяются эйфориями.
Прием горячей ванны, жара в помещении могут временно ухудшить состояние больного, поэтому перегрева следует избегать.
Для РС также характерно поражение зрительного нерва. Оптический неврит – типичное проявление поражения зрительных путей при рассеянном склерозе. Проявляется болью в одном глазу, усиливающейся при движениях глазного яблока, с последующим снижением зрения различной степени выраженности.
Расстройства функции тазовых органов – частое проявление рассеянного склероза. Проявляется императивными позывами или задержками на мочеиспускания, запором. По мере прогрессирования заболевания возможно развитие недержания мочи и кала. У мужчин с РС может развиться эректильная дисфункция, которая, помимо поражения спинного мозга, может быть также обусловлена психосоциальными факторами.
Типичнейший, почти патогномоничный признак рассеянного склероза – появление или ухудшение симптоматики при повышении температуры тела (например, после приёма горячей ванны или после того, как человек выпил горячий чай). Редкие клинические проявления рассеянного склероза – эпилептиформные припадки (наблюдают у 2–3% пациентов) и пароксизмальные симптомы (кратковременные стереотипные эпизоды диплопии, лицевых парестезий, тригеминальной невралгии, атаксии, дизартрии либо двигательных нарушений – болезненных тонических спазмов мышц одной или двух конечностей, туловища, иногда лица). Редко развиваются нарушения высших мозговых функций (афазия, агнозия, апраксия), экстрапирамидные нарушения (ригидность, хорея, атетоз).
Типы течения заболевания рассеянного склероза
На основе типа течения заболевания выделяют клинические формы рассеянного склероза:
- Ремитирующий;
- Вторично-прогрессирующий;
- Первично-прогрессирующий;
- Первично-прогрессирующий РС с обострениями.
Рассеянный склероз развивается волнообразно с периодами ухудшения и улучшения. Со временем реммитирующий рассеянный склероз может перейти во вторичное прогрессирование.
Первично-прогрессирующий склероз развивается преимущественно у мужчин. При первично-прогрессирующем заболевании симптоматика нарастает постоянно, постепенно приводя к тяжёлой инвалидности. Отмечаются следующие симптомы:
- Затруднения при ходьбе;
- Слабость в ногах или тугоподвижность;
- Нарушение равновесия.
Также у пациентов отмечаются проблемы с речью и зрением, затруднения при глотании, быстрое наступление чувства усталости. У них нарушается функция кишечника и мочевого пузыря.
Проблема первично-прогрессирующего рассеянного склероза во многом состоит в том, что диагноз таким пациентам ставится довольно поздно. Требуется время для наблюдения пациента и проведения широкого спектра дополнительных обследований для исключения других возможных причин неврологической симптоматики. Правильный диагноз ППРС требует от врача-невролога высокого профессионализма, глубокого знания диагностических методов и «готовности» распознать и правильно интерпретировать симптомы. Этими качествами обладают профессора и врачи высшей категории центра лечения рассеянного склероза Юсуповской больницы.
Лечение вторично-прогрессирующего рассеянного склероза остаётся одной из наиболее сложных проблем, так как на этом этапе развития болезни наиболее выражены необратимые нейродегенеративные изменения. В лечении вторично-прогрессирующего рассеянного склероза в настоящее время выделяют основные тенденции: пациентам с сохранением обострений можно рассмотреть назначение бетаферона или митоксантроната. Единственный препарат, направленный на лечение прогрессирующего рассеянного склероза, – окревус. Он зарегистрирован в США в 2017 году. В Юсуповской больнице имеется хороший положительный опыт применения окревуса для лечения пациентов со вторично-прогрессирующим рассеянным склерозом.
Исследования учёных
Учёные постоянно проводят научные исследования для того, чтобы выяснить точные механизмы развития РС и разрабатывают эффективные методики лечения заболевания. Врачи клиники неврологии Юсуповской больницы тесно сотрудничают с ведущими НИИ, занимающимися подобной проблемой. Они на практике используют результаты новейших научных исследований.
Диагностика заболевания выполняется с применением современных методик: нейровизуализационных методов, электроэнцефалографии, точных иммунологических тестов. Благодаря внедрению в практику инновационных диагностических методик рассеянный склероз выявляется своевременно. Это позволяет рано начать эффективную терапию, которая сохраняет пациенту высокое качество жизни.
Последние исследования, проведенные в 2019 году, позволяют сделать следующие заключения:
- Группа американских ученых занималась исследованием, результаты которого доказали, что симптомы рассеянного склероза появляются уже на начальной стадии развития заболевания. Явные признаки склероза могут дополняться когнитивными расстройствами (снижением памяти, падением качества умственных способностей), нарушениями тактильной функции, координации, постоянной выраженной усталостью и депрессивными состояниями;
- Исследователям удалось выяснить, что развитие рассеянного склероза тесно связано с концентрацией витамина D в организме. Иммунная система больного постепенно утрачивает возможность отличать пораженные клетки от неизмененных. Усугубление данной ситуации происходит при дефиците витамина D, который представляет собой защитный фактор для нервных волокон;
- Недавно была выявлена связь между рассеянным склерозом и курением. Выяснилось, что даже здоровые клетки иммунной системы у больных не способны в полной мере защититься от чужеродных тел, что еще в большей степени повышает риск развития рассеянного склероза;
- Приостановить процесс демиелинизации и улучшить передачу импульсов по зрительному нерву от сетчатки к головному мозгу у больных, страдающих рассеянным склерозом, помогает недавно разработанный метод иммунотерапии, в ходе которого вводятся моноклональные антитела;
- Приостановить прогрессирование заболевания можно путем пересадки стволовых клеток. У пациента изымают собственные клетки гемопоэза, обрабатывают их посредством химиотерапии (для уничтожения пораженных клеток) и возвращают обратно в кровь больного. В результате происходит «перезапуск» иммунной системы. Этот способ лечения находится в стадии изучения, исследования в данном направлении еще продолжаются.
Ранняя диагностика
На сегодняшний день специальный тест, подтверждающий диагноз, не разработан. В основе диагностики рассеянного склероза лежат основные принципы: жалобы пациента, данные анамнеза болезни и жизни, клинические проявления, которые затрагивают разные области ЦНС и появляются в разное время. После получения результатов исследований неврологи проводят дифференциальную диагностику РС с другими заболеваниями, которые проявляются похожими симптомами.
В 2010 году критерии диагностики были уточнены, и теперь заболевание можно выявить более, чем у 80% больных в течение одного года после возникновения первых признаков, в отличие от предыдущих лет, когда диагноз устанавливался максимум в 40% случаев в соответствии с симптоматикой.
Диагностика РС в Юсуповской больнице
Врачи клиники неврологии устанавливают диагноз «рассеянный склероз» на основании следующих критериев:
- Начало заболевания в возрасте 20-50 лет;
- Наличие симптомов, свидетельствующих о заболевании спинного или головного мозга;
- МРТ-признаки двух или более очагов демиелинизации;
- Два и больше эпизодов обострений длительностью не менее 24 часов с интервалом в один месяц;
- Отсутствие альтернативного объяснения имеющихся симптомов.
Неврологи Юсуповской больницы используют следующие методы диагностики рассеянного склероза:
- Вызванные потенциалы (ЭМГ ВП). Этот метод основан на том, что при рассеянном склерозе вследствие разрушения миелина (изолятора нервных проводников) замедляется проведение нервных импульсов. Скорость их проведения регистрируется специальной аппаратурой и подвергается компьютерной обработке. На основании полученных данных врачи устанавливают процент снижения скорости проведения нервных импульсов, что является косвенным свидетельством наличия демиелинизирующей патологии;
- Магниторезонансную томографию, которая позволяет чётко визуализировать участки демиелинизации;
- Исследование цереброспинальной жидкости, полученной посредством люмбальной пункции. Положительные результаты тестов обнаруживаются у 90 % пациентов с рассеянным склерозом;
- Биохимическое исследование крови – позволяет с помощью специальных реактивов определить наличие в крови определённых веществ, которые содержатся у больных рассеянным склерозом;
- Офтальмологическое обследование позволяет врачу-окулисту обнаружить на глазном дне характерные изменения и обнаружить феномен выпадения полей зрения.
Комплексное использование врачами Юсуповской больницы клинических, рентгенологических, лабораторных и электрофизиологических признаков позволяет поставить диагноз на ранней стадии заболевания, оценить характер течения, стадию и остроту процесса. Ранняя диагностика рассеянного склероза имеет огромное значение, поскольку своевременно назначенное лечение может замедлить прогрессирование заболевания.
МРТ при рассеянном склерозе
Для того чтобы установить диагноз рассеянный склероз, в Юсуповской больнице проводят магнитно-резонансную томографию (МРТ) головного мозга. В ходе проведения МРТ головы визуализируются очаги рассеянного склероза (бляшки), имеющие свои особенности, по которым данное заболевание дифференцируется с очаговым поражением головного мозга и другими патологиями, в т. ч. дисциркуляторной энцефалопатией. На основе диагностических критериев можно определить заболевание, выявить его обострение либо ремиссию, а также подобрать адекватное лечение.
Грамотная диагностика рассеянного склероза возможна при высоком уровне специализации МРТ-диагноста, владеющего знанием основных признаков данного заболевания. Поэтому для проведения подобного исследования необходимо выбрать клинику, обладающую современной аппаратурой и штатом высококлассных специалистов. В Москве такой клиникой является Юсуповская больница с собственным научно-практическим центром, где помогут не только диагностировать рассеянный склероз, но и подобрать эффективную терапию для улучшения качества жизни больного.
Анализ МРТ при РС может подтвердить наличие заболевания по следующим признакам:
- Диссеминация во времени (очаги увеличиваются на серии исследований);
- Критерий диссеминации в пространстве (новые очаги появляются в областях головного мозга, не тронутых ранее);
- Скопление контрастного препарата (по краю очага рассеянного склероза появляется кольцевидный участок повышения мр-сигнала, который отражает активную фазу воспалительно-демиелинизирующего процесса);
- Наличие перифокального отека вокруг очага рассеянного склероза, специфичного для данного заболевания либо, в некоторых случаях, симулирующего картину образования;
- Поражение инфратенториальных отделов головного мозга (ствола мозга, мозжечка, спинного мозга) и супратенториальных отделов мозга (больших полушарий, зрительного нерва);
- Поражение мозолистого тела: структуры, связывающей левое и правое полушария головного мозга;
- Локализация очагов вытянутой формы вдоль волокон лучистого венца.
В случае если диагноз «рассеянный склероз» на МРТ головного мозга был подтвержден, не стоит паниковать. Неврологи Юсуповской больницы благодаря применению самых современных препаратов добиваются прекрасных результатов лечения РС. У пациентов сохраняется высокое качество жизни, предотвращается быстрое прогрессирование поражения нервной системы.
Современные взгляды на лечение РС
Врачи Юсуповской больницы индивидуально подходят к лечению каждого пациента. Проводится купирование обострений, предотвращение появления новых симптомов и нарастания неврологического дефицита, подбор симптоматических препаратов. Неврологические нарушения восстанавливают при помощи пульс-терапии метилпреднизолоном, который вводят внутривенно капельно.
Неврологи Юсуповской больницы как можно раньше назначают терапию, модулирующую течение рассеянного склероза. Она позволяет стабилизировать состояние пациента. При ремитирующем рассеянном склерозе предупреждает трансформацию в прогрессирующее течение, а также снижает частоту обострений и замедляет нарастание инвалидизации.
Диета Эмбри при рассеянном склерозе. Рецепты
Диета Эмбри предполагает исключить или ограничить потребление вредных продуктов, заменив их теми, которые не могут усугубить течение заболевания. Рекомендуется обогатить организм витаминами и минералами (кальцием, суточная доза которого должна составлять 1100 мг, магнием –500 мг, 3-омега-ненасыщенными жирными кислотами 3 г и витамином D 3 – 4000 I).
Пациентам, которые используют диету Эмбри при рассеянном склерозе, следует убрать из рациона продукты, которые содержат большое количество белка:
- молочные продукты (молоко и молочнокислые продукты, различные сыры, соусы на сметанной основе, заливки и йогурты);
- бобовые (арахис, бобы и горох, фасоль, арахисовое масло);
- продукты из зерна пшеницы, ржи, ячменя.
Ознакомимся с рецептами диеты Эмбри, которые помогут правильно приготовить вкусные диетические блюда в домашних условиях. Для морковного супа понадобятся следующие продукты:
- 1 столовая ложка оливкового масла;
- 450 грамм нарезанной мелкими кубиками моркови;
- 1очищенная и нарезанная кубиками картофелина;
- Нарезанная кубиками луковица;
- 1 чайная ложка приправы тархун;
- 800мл овощного бульона;
- Соль и зелень.
Необходимо взять большую кастрюлю и подогреть в ней масло, положить порезанные овощи и добавить ложку тархуна. Их следует тушить на медленном огне несколько минут, не пережаривая. Добавляют в кастрюлю овощной минут и варят в течение 30 минут. Когда овощи станут мягкими. Суп готов.
Ремитирующий РС: варианты лечения
Ввиду того, что методы, позволяющие навсегда избавиться от данного недуга, находятся только в разработке, лечение рассеянного склероза на сегодняшний день предполагает прием препаратов для снятия симптоматики и облегчения проявлений заболевания, а также продления периодов ремиссии и предотвращения развития осложнений. В современной неврологии используются лекарственные средства, применяемые в периоды обострений и ухудшения состояния. Кроме того, в периоды ремиссии проводится интервальная терапия.
Врачи клиники неврологии Юсуповской больницы имеют огромный опыт в диагностике и лечении рассеянного склероза, в том числе ремиттирующей формы заболевания. При лечении рассеянного склероза применяются два основных направления, суть которых заключается в остановке обострения и предупреждении его развития. При выборе терапевтического метода учитываются индивидуальные особенности организма больного, тип течения заболевания и степень его тяжести.
При необходимости пациентов госпитализируют, наблюдают и проводят лечебные процедуры, повышающие эффективность реабилитации. Для создания максимального комфорта пациентам Юсуповской больницы предоставляются уютные палаты. Организовано полноценное сбалансированное питание, подобранное диетологом. Клиника оснащена современным МРТ-томографом и другим оборудованием, необходимым для диагностики и лечения неврологических патологий.
Лечение рассеянного склероза стволовыми клетками в Москве
Около двадцати лет назад определенную надежду возлагали на тогда считавшийся очень перспективным метод трансплантации стволовых клеток при рассеянном склерозе. Сейчас он относится лишь к четвертой линии лечения. Первую линию лечения составляют иммуномодуляторы (ребиф, бетаферон, копаксон), текфидера и абаджио, вторую – гиления, тизабри, лемтрада и окревус. К третьей линии относят человеческий иммуноглобулин, митоксантрон, азатиоприн. И в случае отсутствия эффекта от первых трёх линий лечения, при злокачественном течении рассеянного склероза рассматривают проведение трансплантации стволовых клеток.
Несмотря на большие ожидания, данный метод активно не используется. Во-первых, раньше или позже новые иммунные клетки снова обучаются действовать против собственного миелина, так как несмотря на химиотерапию сохраняются иммунные клетки в лимфоузлах, дендритные клетки и т.д. Заболевание снова активизируется. Во-вторых, такая массивная химиотерапия имеет различные отдаленные последствия в виде повышения риска развития онкологических заболеваний. В-третьих, за последние годы выпущены новые высокоэффективные препараты- моноклональные антитела (такие как, лемтрада, окревус и др.), которые как иммунологический нож удаляют только «плохие» иммунные клетки, сохраняя иммунитет в целом сохранным.
Более подробную информацию вы можете получить на консультации, записавшись по телефону на прием к врачу-специалисту по рассеянному склерозу Юсуповской больницы.
Первично прогрессирующий рассеянный склероз
Рассеянный склероз имеет несколько типов течения заболевания, каждый из которых имеет свои особенности:
- Наиболее часто встречается ремиттирующая-рецидивирующая форма рассеянного склероза. Такое течение заболевания состоит из периодов восстановления и периодов обострения, между обострениями не происходит нарастания симптомов.
- Вторично-прогрессирующее течение сопровождается сменой течения болезни с ремиттирующего-рецидивирующего на вторично-прогрессирующее течение. Независимо от наступления обострения болезнь прогрессирует.
- Первично-прогрессирующее течение заболевания характеризуется быстрым развитием с самого начала, с небольшими паузами улучшения состояния.
- Прогрессирующее течение болезни с обострениями встречается крайне редко, характеризуется быстрым развитием с самого начала заболевания, при замедлении процессов прогрессирования развиваются обострения.
Первично прогрессирующий рассеянный склероз тяжело поддается лечению, заканчивается, как правило, быстрым наступлением инвалидности больного. Первично-прогрессирующая форма заболевания характеризуется быстрым течением, нарастанием симптоматики, потерей неврологической функции. Негативными факторами при первично-прогрессивной форме заболевания являются:
- Вовлечение трех и более функциональных систем организма на начальном этапе заболевания;
- Скорость достижения баллов по расширенной шкале оценки степени инвалидизации от начала болезни.
Лечение первично прогрессирующего рассеянного склероза
Лечение заболевания начинают после определения типа течения заболевания – это позволяет поставить диагноз, определить прогноз течения заболевания, выбрать соответствующую тактику и наиболее эффективные для данного типа течения болезни препараты. В качестве эффективной терапии первично-прогрессирующей формы рассеянного склероза (ППРС) применяют препараты моноклональных антител.
Эффективность препаратов данной группы отмечена у молодых людей, которые болеют рассеянным склерозом непродолжительное время. Препараты показали хорошую переносимость больными, исследователи отметили уменьшение выраженности воспалительных реакций в ранее активных очагах. Также препараты этой группы показали эффективность в снижении риска прогрессирования инвалидности у больных.
Вторично прогрессирующий рассеянный склероз
Вторично-прогрессирующий рассеянный склероз (ВПРС) проявляется атрофией нервных тканей, дегенерацией белого и серого вещества, и меньшим количеством воспалительных реакций в отличие от ППРС. Поражение нервных тканей спинного мозга проявляется нарушением двигательной функции и работы внутренних органов. В большинстве случаев ВПРС предшествует ремиттирующая-рецидивирующая форма течения заболевания. ВПРС может проявляться с приступами или протекать без них, иметь злокачественное течение заболевания.
Для лечения рассеянного склероза назначают иммуносупрессивные и иммуномодулирующие препараты. Многочисленными исследованиями доказана эффективность этих препаратов в лечении рассеянного склероза. К ним относятся натализумаб, бета-интерферон, диметилфумарат, митоксантрон, глатирамер и другие препараты. Препараты, созданные в последнее время, позволяют контролировать и существенно снижать скорость развития заболевания. Исследованиями доказано, что раннее начало лечения РС наиболее эффективное, индивидуальный подбор терапии, контроль течения заболевания помогают отсрочить наступление инвалидности.
Рассеянный склероз у детей
У детей выделяют следующие формы рассеянного склероза, которые имеют значение в дебюте заболевания:
- Церебральную;
- Цереброспинальную;
- Глазную;
- Мозжечковую;
- Спинномозговую;
- Смешанную.
По характеру манифестации различают несколько вариантов течения рассеянного склероза у детей:
- Транзиторный монофокальный;
- Транзиторный полифокальный;
- Прогредиентный, или полифокальный стабильный.
Прогрессирование детского рассеянного склероза бывает первичным, вторичным и ремиттирующим.
Диагностика рассеянного склероза у детей представляет определённые трудности. Это связано с низкой частотой заболевания и вариабельностью симптомов. У детей заболевание может начинаться с одного признака или иметь полисимптомную клиническую картину. Анализ наблюдений врачей позволяет выделить следующие симптомы рассеянного склероза у детей:
- Одностороннее поражение зрительного нерва или сетчатки – приводит к частичной или полной слепоте и не сопровождается видимыми повреждениями или дефектами глазного яблока. Возможно появление «пелены», тумана перед глазами, цветного круга или чёрной точки. Пациенты ощущают боль в области лба, глубине орбиты и при движениях глазного яблока;
- Поражение пирамидного пути – проявляется снижением или исчезновением поверхностных брюшных рефлексов, повышением глубоких рефлексов на нижних конечностях, повышенной утомляемостью и мышечной слабостью;
- Нарушение чувствительности – пациенты жалуются на чувство «онемения» определённых участков тела. Субъективные чувствительные нарушения мигрируют в течение небольшого промежутка времени. Они не находят подтверждения во время клинического обследования;
- Нарушение функции черепных нервов;
- Симптомы поражения спинного мозга с локализацией патологического очага в верхне-шейном отделе – асимметрическое повышение глубоких рефлексов без чувствительных расстройств и нарушений функции тазовых органов.
Рассеянный склероз у подростков проявляется разными клиническими диссоциациями:
- Высокими с клонусами рефлексами при лёгком или умеренном нарушении объема движении;
- Патологическими рефлексами при сниженных коленных и карпорадиальных рефлексах;
- Диссоциациями между поверхностными и глубокими брюшными рефлексами.
Врачи центра рассеянного склероза Юсуповской больницы для постановки первичного диагноза используют 3 группы диагностических критериев:
- Иммунологическое исследование спинномозговой жидкости;
- Нейровизуализацию с использованием магниторезонансной и компьютерной томографии;
- Регистрацию вызванных потенциалов мозга.
Затем неврологи проводят дифференциальную диагностику рассеянного склероза с другими демиелинизирующими заболеваниями, имеющими похожую симптоматику.
Врачи проводят у детей, страдающих РС, две группы лечебных мероприятий:
- Патогенетические (направленные на предупреждение деструкции мозговой ткани токсическими веществами и активированными иммунными клетками);
- Симптоматические (компенсирующие имеющиеся нарушения, а также поддерживающие и корригирующие повреждённые функции нервной системы).
Патогенетическая терапия обострения рассеянного склероза включает иммуносупрессивные, иммуномодулирующие и противовоспалительные препараты. Препаратами выбора являются кортикостероиды (метилпреднизолон, дексаметазон и преднизолон). Они способствуют ограничению воспалительного процесса и деструкции миелина. В менее тяжёлых случаях применяем препараты адренокортикотропного гормона АКТГ.
Симптоматическая терапия зависит от симптомов заболевания. При выраженном гипертонусе врачи назначают детям миорелаксанты. Если имеет место дисфункция тазовых органов, проводят магнитостимуляцию, а при гиперефлексии детрузора применяют антихолинергические препараты. При интенционном треморе и нарушении координации вводят витамин В6, бета-адреноблокаторы в сочетании с трициклическими антидепрессантами и антагонисты серотонина. В случае атаксии назначают аминокислоты (глицин) и пропранолол в сочетании с трициклическими антидепрессантами.
Детям с рассеянным склерозом врачи рекомендуют вести максимально активный образ жизни, соответствующий возрасту, активно участвовать в домашних и общественных делах. Рано начатая медико-социальная реабилитация позволяет существенно улучшить течение заболевания, отдалённый прогноз, обогащает социальную жизнь маленьких пациентов.
РС у мужчин
Рассеянный склероз у мужчин проявляется следующими симптомами:
- Парезами, параличами. Паралич – неспособность совершать произвольные движения. При парезе частично сохраняется способность произвольных движений;
- Глазными расстройствами – у пациента изменяется восприятие цвета, выпадают поля зрения, снижается острота зрения. У некоторых больных бывает вертикальный нистагм – дрожание глазных яблок;
- Нарушениями чувствительности – мужчина чувствует покалывания, онемения в различных частях тела. Снижаются вибрационная и суставно-мышечная чувствительность. Реже происходят изменения температурной и поверхностной чувствительности;
- Интенционным тремором – дрожанием кончиков пальцев при произвольных движениях, которое начинается при завершении движения. Это характерный признак поражения мозжечка;
- Болью – может быть острой и хронической. Возникает боль по ходу тройничного нерва, цервикалгия, суставные и мышечные боли;
- Синдромом хронической усталости – пациенты быстро устают, им не помогает продолжительный отдых;
- Эмоциональной нестабильностью – настроение меняется от эйфории до депрессивного состояния. Больной то раздражается на любую мелочь, то наоборот, ни на что не реагирует;
- Расстройством речи. Характерная черта РС – скандированная речь. Больной говорит медленно, прерывисто, причем делает паузы не только после слов, но и после отдельных слогов;
- Спастичностью – повышается мышечный тонус. Пациент чувствует скованность в теле. Появляется судорожное дрожание;
- Эпилептическими припадкам – встречаются лишь у 5% мужчин с РС.
Статистика показывает, что течение данного заболевания будет благоприятным, если первые проявления начались с глазных расстройств. Если же дебютом были парезы, параличи и нарушения походки, то прогноз неблагоприятен.
Формы РС у мужчин
В зависимости от пораженного отдела мозга неврологи выделяют различные формы РС у мужчин. При церебральной форме патологический процесс затрагивает головной мозг. К церебральной форме относятся стволовая, оптическая и мозжечковые формы РС. Стволовая форма может быть представлена вариантом Марбурга. Он известен как злокачественная форма рассеянного склероза. Наблюдается у молодых мужчин. Характерно острое начало, стремительная прогрессия симптомов и отсутствие ремиссий.
При этом варианте РС первыми появляются не признаки поражения ЦНС, а стволовые симптомы:
- Тетраплегия и гемиплегия – паралич всех конечностей или руки и ноги с одной стороны;
- Дисфония, дисфагия, дизартрия – типичная триада, характерная для псевдобульбарного синдрома;
- Эпилептические припадки;
- Снижение интеллектуальных способностей.
Оптическая форма РС представлена невритами зрительного нерва. При этом снижается острота зрения, развиваются скотомы – слепые участки поля зрения. Выявляются изменения в диске зрительного нерва.
Мозжечковая форма проявляется ведущим симптомом – мозжечковой атаксией. Существуют два варианта:
- Статическая атаксия. Поражается червь мозжечка. У больного шаткая, неуверенная походка с широко расставленными ногами. Она очень напоминает походку пьяного человека. Если попросить пациента стоять прямо, то он широко расставит ноги, чтобы не потерять равновесие. Хорошо удается распознать нарушения координации в позе Ромберга. Человек становится прямо, сводит вместе стопы, руки вытягивает вперед и закрывает глаза. При наличии патологических изменений в черве мозжечка больной не сможет удерживать позу или даже упадет;
- Динамическая атаксия. Процесс рассеянного склероза переходит на полушария. Теряются навыки координированных движений. Для точного выявления необходимо провести координационные пробы.
При спинальной форме РС патологический процесс затрагивает аксоны нейронов спинного мозга. У пациентов развиваются нижний спастический парапарез, тазовые нарушения, нарушения чувствительности. Цереброспинальная форма проявляется симптомами и церебральной, и спинальной формы.
Лечение рассеянного склероза у мужчин решает следующие задачи:
- Не дать заболеванию прогрессировать, ухудшая качество жизни;
- Изменить течение заболевания;
- Купировать обострения.
ПИТРС – препараты, изменяющие течение рассеянного склероза. Лекарственные средства этой группы оказывают следующее действие:
- Уменьшают частоту обострений;
- Отдаляют момент перехода ремиттирующего течения во вторично-прогрессирующее состояние;
- Снижают тяжесть обострений.
Существует две линии ПИТРС лечения при рассеянном склерозе:
- Первая линия – препараты β-интерферона
- Вторая линия – иммуноглобулины, сильные иммуносупрессоры, аутологичная пересадка клеток костного мозга.
Для снятия спастичности назначают миорелаксанты различных групп, М-холиноблокаторы, проводят ботулинотерапию. Для нормализации работы мочевого пузыря применяют антихолинэстеразные препараты. Эпилептические припадки купируют противосудорожными средствами. При нарушении сна показаны анксиолитики. В случае развития депрессивного состояние назначают антидепрессанты.
Используется для:
- Купирования спастичности;
- Определения возбудимости коры головного мозга;
- Точечного воздействия на отдельные участки коры.
Это безболезненная и неинвазивная процедура.
Молодым мужчинам особенно тяжело переживать утрату прежних функций и симптомы болезни. Главное – поддержка родственников и близких друзей. Родственники должны понимать, что родной мужчина не выздоровеет, но без лечения ему станет хуже намного быстрее.
Советы по поддержке больного РС
Психологи разработали рекомендации, как общаться с мужчиной, больным РС:
- Не давайте ложных обещаний о выздоровлении. Лучше, если больной сможет поговорить с психологом о своих переживаниях;
- Сдержитесь от раздражительности на неуклюжесть и медлительность. Это расстраивает больных;
- Способствуйте реабилитации. В Юсуповской больнице функционирует центр реабилитации больных рассеянным склерозом. Для каждого пациента в зависимости от стадии подбирают индивидуальную программу по восстановлению функций. Так больной будет чувствовать себя увереннее и сможет дольше оставаться самостоятельным;
- Предлагайте выполнение посильных заданий. Чувствовать себя нужным — важная потребность любого человека;
- Стимулируйте больного на контакты с другими людьми. Хорошо начать общение с другими больными через группы в социальных сетях. Так человек будет знать, что он не одинок в своей болезни;
- Напоминайте о необходимости посильной физической активности. Следите, чтобы больной не перенапрягался при выполнении упражнений;
- Не надо акцентировать внимание на том, чего пациент не может. Подчеркивайте то, с чем он справляется. Не давайте человеку чувствовать себя обузой.
- Следите за диетой. Включайте в рацион больного продукты с клетчаткой, чтобы не было проблем со стулом;
- Поощряйте отказ от курения и алкоголя. Вредные привычки усугубляют течение и могут дать начало обострению.
Прогноз
Однозначно предсказать продолжительность жизни пациента, страдающего рассеянным склерозом, невозможно, так как заболевание влияет на людей по-разному.
Продолжительность жизни больных рассеянным склерозом могут сократить психические расстройства, пролежни и язвы на верхних или нижних конечностях, вследствие развития которых возникает инфицирование других органов. Существует также ряд причин, которые могут привести к моментальной смерти больного РС:
- Инфаркт миокарда;
- Поражение дыхательного центра;
- Почечная недостаточность;
- Инфекции органов мочевыделительной системы.
Продолжительность жизни зависит также от стадии патологических процессов, на которой была выявлена болезнь. Своевременная диагностика и правильное лечение рассеянного склероза позволяют предупредить или отсрочить наступление инвалидности.
Разная продолжительность жизни зафиксирована у людей, относящихся к следующим группам:
- Первая группа – больные, заболевание которых было выявлено на ранних стадиях. При условии приема лекарственных препаратов средняя продолжительность их жизни примерно аналогична сроку жизни здоровых людей (на семь лет короче);
- Вторая группа – данная категория включает в себя пожилых людей, диагноз которых был впервые установлен в 50 лет. Проведение правильного лечения дает им возможность прожить до 70 лет;
- Третья группа – пациенты, которым в 50 лет был установлен диагноз осложненный рассеянный склероз. Срок жизни данных больных составляет десять лет после выявления болезни;
- Четвертая группа – больные с молниеносным течением болезни. Продолжительность их жизни составляет, как правило, менее десяти лет после установления диагноза.
Продолжительность жизни сокращается при развитии осложнений РС:
- Утраты чувствительности конечностей;
- Поражения головного мозга;
- Отсутствия контроля над процессом мочеиспускания, дефекации;
- Слабости в нижних конечностях;
- Парезов и параличей;
- Судорог;
- Депрессивных состояний.
Раньше считалось, что рассеянный склероз неизлечим. Но в последние годы благодаря новым методам терапии врачи добиваются замедления развития болезни и эффективного управления симптоматики у некоторых больных. Новые «модифицирующие заболевание» лекарства и методики реабилитации позволяют сохранить больным более высокое качество жизни, чем было ранее.
По мнению современных исследователей, жизнь больного, страдающего рассеянный склерозом, укорачивается в связи с непрямым воздействием заболевания, которое может проявляться тяжелыми осложнениями или другими состояниями, не относящимися к болезни.
Инвалидность
Степень инвалидности больных рассеянным склерозом определяют врачебно-экспертные комиссии. Специалистами учитывается характер течения приступов и сопутствующие нарушения. Больным РС определяют следующие группы инвалидности:
- Первую – определяют пациентам с выраженными расстройствами опорно-двигательной системы;
- Вторую – определяют больным с серьезными расстройствами двигательной функции;
- Третью – назначают при незначительных или умеренных расстройствах движений и возможности больного работать
Профилактика
Никакие профилактические мероприятия не способны предупредить развитие рассеянного склероза.
Ряд простых рекомендаций помогут предотвратить развитие этого тяжелого недуга, а также будут способствовать уменьшению проявлений заболевания:
- проведение регулярных (но не изнуряющих) физических упражнений;
- отказ от употребления алкогольных напитков и табакокурения;
- правильный рацион питания – с минимумом жирных продуктов;
- стабилизация эмоционального состояния;
- нормализация собственного веса;
- контроль температурного режима в помещении (во избежание перегрева);
- отказ от использования гормональных контрацептивов;
- регулярный прием назначенных лекарственных препаратов (включая периоды ремиссии, для ослабления симптоматики).
У каждого больного рассеянный склероз протекает по-разному. Правильное лечение дает пациентам надежду сохранить физическое и умственное здоровье на долгие годы.
Если уже поставлен диагноз, профилактика поможет контролировать обострения и тяжесть заболевания. Неврологи рекомендуют больным РС:
- Избегать инфекций, поскольку одна из причин развития рассеянного склероза – вирусные и бактериальные заболевания;
- Отказаться от тепловых процедур: горячих ванн, бань, саун и других. Повышение температуры вызывает ухудшение симптоматики;
- Не допускать переутомления;
- Придерживаться диеты. При рассеянном склерозе рекомендовано обогатить пищу витамином D, перейти с животного на растительный белок, обеспечить адекватное потребление жирных кислот;
- Воздержаться от приема алкоголя, отказаться от курения;
- Вести активный образ жизни: настолько, насколько это возможно без перенапряжения организма.
Выполнение рекомендаций врача позволяет предотвратить очередное обострение РС. Чтобы получить консультацию невролога Юсуповской больницы, звоните по номеру телефона контакт-центра. Вас запишут на приём к ведущему специалисту в области лечения демиелинизирующих заболеваний центральной нервной системы.
НЕВРОЛОГИЧЕСКИЙ ЖУРНАЛ, № 5, 2017
DOi: http://dx .doi .org/10.18821/1560-9545-2017-22-5-216-222
ЛЕКЦИЯ
ЛЕКЦИЯ
© ШМИДТ Т.Е., 2017 УДК 616.832-004.2-085.035.7
Шмидт Т.Е.
ОШИБКИ ПРИ ВЕДЕНИИ ПАЦИЕНТОВ С РЕМИТТИРУЮЩИМ РАССЕЯННЫМ СКЛЕРОЗОМ
Кафедра нервных болезней и нейрохирургии Первого МГМУ им. И.М. Сеченова, Москва, Россия
В настоящее время распространённость рассеянного склероза возрастает. При естественном течении заболевание в подавляющем большинстве случаев приводит к инвалидизации. Сейчас имеется целый ряд препаратов, позволяющих в значительной степени изменять течение болезни, замедляя её прогрессирование. Однако нередки ошибки в диагностике рассеянного склероза, а также в подборе соответствующего препарата для проведения патогенетической и симптоматической терапии. В представленной лекции рассматриваются вопросы, касающиеся показаний к назначению различных современных средств для наиболее эффективного контроля заболевания, а также типичные ошибки при диагностике и лечении рассеянного склероза.
Ключевые слова: рассеянный склероз; метилпреднизолон; плазмаферез; человеческий иммуноглобулин G; ин-терфероны бета; глатирамера ацетат; терифлуномид; диметилфумарат; финголимод; на-тализумаб; алемтузумаб; симптоматическая терапия.
Для цитирования: Шмидт Т.Е. Ошибки при ведении пациентов с ремиттирующим рассеянным склерозом. Неврологический журнал 2017; 22 (5): 216-222 (Russian). DOI: http://dx.doi.org/10.18821/1560-9545-2017-22-5-216-222.
Для корреспонденции: Шмидт Татьяна Евгеньевна — канд. мед. наук, доц. каф. нервных болезней и нейрохирургии Первого МГМУ им. И.М. Сеченова, 119021 Москва, ул. Россолимо, 11, стр. 1, e-mail: tschmidt@complat.ru
Shmidt T.E.
THE MISTAKES IN MANAGEMENT OF PATIENTS WITH RELAPSING-REMITTING MULTIPLE SCLEROSIS
The department of nervous diseases and neurosurgery of I.M. Sechenov First Moscow state medical university, Moscow, Russia
Nowadays the prevalence of multiple sclerosis (MS) is increasing. The nature course of the disease leads to disability. At the moment there are a lot of medicines that can modify the MS course slowing its progression. However sometimes misdiagnosis and incorrect choose of medicine for pathogenetic and symptomatic treatment are seen. The lecture presents the aspects of different modern drugs prescription for more effective disease control and typical errors in diagnosis and management ofmultiple sclerosis.
Keywords: multiple sclerosis, methylprednisolone, plasma depletionplasmapheresis, human immunoglobulin G, beta interferon, glatiramer acetate, teriflunomide, dimethylfumarate, fingolimod, natalizumab, alemtuzumab, symptomatic therapy
For citation: Shmidt T.E. The mistakes in management of patients with relapsing-remitting multiple sclerosis. Nevrologicheskiy Zhurnal (Neurological Journal) 2017; 22 (5): 216-222 (Russian). DOI: http://dx.doi. org/10.18821/1560-9545-2017-22-5-216-222.
For correspondence: Tatyana E. Shmidt, mD, phD, Neurological and neurosurgical department of I.M. Sechenov First Moscow State Medical University, 119021, Moscow, Russian Federation, e-mail: tschmidt@complat.ru Conflict of interest. The authors declare no conflict of interest. Acknowledgments.The study had no sponsorship.
Received 01.03.17 Accepted 27.06.17
Распространённость рассеянного склероза (РС) -хронического и потенциально инвалидизирующего аутоиммунного заболевания лиц молодого возраста — увеличивается. Начиная с конца XX века во врачебную практику вошли препараты, изменяющие течение РС, — ПИТРС. Они применяются в основном при ремиттирующем типе течения болезни и доказали свою эффективность в многочисленных международных рандомизированных исследованиях. Использование ПИТРС приводит к значимому снижению частоты обострений РС и таким образом замедляет нарастание инвалидизации, позволяя пациентам длительное время оставаться социально ак-
тивными и сохранять приемлемое качество жизни. Следует отметить, однако, что не всегда правильно и своевременно ставится диагноз РС, определяется тип его течения, проводятся лечение обострений, симптоматическая терапия и выбор ПИТРС.
Ошибки в постановке диагноза РС
С развитием параклинических методов исследования клинические диагностические критерии Шумахера заменили критерии Позера, где одно из основных мест занимали лабораторные показатели. В настоящее время общепризнанными являются критерии МакДональда, неоднократно уточнявшие-
NEVROLOGICHESKIY ZHURNAL, № 5, 2017 DOi: http://dx .doi .org/10.18821/1560-9545-2017-22-5-216-222
ся, в которых большое значение придаётся данным нейровизуализации. Но при этом подчёркивается, что ведущими являются клинические проявления заболевания, и диагноз РС ставится после исключения всех других возможных причин [1].
Примерно у половины больных до постановки диагноза РС проходит 5 лет. Это может объясняться тем, что первые проявления заболевания ошибочно связывают с другими причинами. Например, учащённое мочеиспускание и императивные позывы на него принимают за проявления цистита, повышенную утомляемость — за психогенную «астению», онемение и парестезии в конечностях — за полиневропатию или «остеохондроз позвоночника». В результате 5% больных с РС в течение длительного времени лечатся от другого заболевания. С другой стороны, примерно у 10% пациентов диагноз РС ставится ошибочно. Атипичными симптомами для РС являются изменённый уровень сознания, наличие лихорадки, острое развитие гемипареза, снижение слуха, нарушение полей зрения (за исключением скотомы), афазия, фасцикуляции, экстрапирамидные нарушения, ранняя деменция [1]. Но главным образом ошибочная постановка диагноза РС происходит потому, что практически любое многоочаговое поражение белого вещества головного мозга, определяемое при проведении МРТ, расценивается как проявление РС. Об этом тут же сообщается пациенту, что вызывает у него вполне обоснованную тревогу и депрессию. Многоочаговое поражение белого вещества больших полушарий может встречаться при целом ряде других заболеваний — васкулитах, инфекциях, метаболических нарушениях, наследственных заболеваниях — или являться следствием перинатальной патологии.
Данные МРТ при РС должны соответствовать критериям «рассеянности в пространстве и времени». Критерии Макдональда по диссеминации в пространстве подразумевают наличие в режиме Т2-ВИ не менее 1 очага в 2 из 4 зон: юкстакортикальной, перивентрикулярной, инфратенториальной и спинном мозге. Диссеминация во времени определяется по накоплению контраста в очагах при проведении МРТ в режиме Т1-ВИ. Наличие характерных клинических признаков РС, диссеминации в пространстве и хотя бы 1 очага, накапливающего контраст, позволяет поставить диагноз достоверного РС. Для тех случаев, когда МРТ выявляет типичные для РС очаги, но у пациента отсутствуют какие-либо клинические симптомы этого заболевания, в настоящее время введён термин «радиологически изолированный синдром». Таким пациентам не проводится лечение, но они должны находиться под динамическим наблюдением невролога и даже при отсутствии клинической симптоматики следует проводить МРТ головного мозга с контрастированием каждые 6 мес.
Ошибки в лечении обострений РС
В настоящее время общепринятым является купирование обострений РС кортикостероидной пульс-терапией — внутривенным введением по 1000 мг ме-
LECTURE
тилпреднизолона в течение 5 дней. Пульс-терапию следует применять лишь при выраженных обострениях, сопровождающихся проявлениями, нарушающими повседневную деятельность. В случае тяжёлого обострения можно увеличить период введения ме-тилпреднизолона до 7 дней. Неправильным является назначение небольших доз дексаметазона внутримышечно или длительное назначение перорального приёма преднизолона [1, 2]. Следует особо заметить, что до сих пор существующая в нашей стране практика парабульбарного введения гормонов при ретро-бульбарном неврите (РБН) тоже нецелесообразна. РБН является обострением РС, и его нужно лечить также внутривенным введением метилпреднизолона (как правило, ограничиваются 3 инфузиями). При невозможности по каким-либо причинам внутривенного введения метилпреднизолона можно рекомендовать Синактен Депо, применяемый внутримышечно. В последнее время появились данные, что Синактен депо обладает и стероид-независимым иммуномодулирующим и противовоспалительным действием. Синактен депо вводят внутримышечно 3 дня подряд в дозе 1 мг, затем — ещё 4 раза по 1 мг с интервалом 2 дня.
Нередко при нетяжёлых обострениях РС (например, при наличии только чувствительных нарушений) или с целью профилактики экзацербаций назначают плазмаферез или внутривенное введение человеческого иммуноглобулина G (ВВИГ). Эффективность ВВИГ для профилактики обострений РС и их терапии не была доказана [3]. Плазмаферез же следует применять только при тяжёлых обострениях РС, когда кортикостероидная терапия не оказывает должного эффекта. При этом в большинстве случаев использование плазмафереза приводит к быстрому купированию экзацербации [1, 2]. Нередкой ошибкой является назначение кортикостероидной терапии, когда у пациента отсутствуют какие-либо клинические симптомы, но при проведении плановой МРТ обнаруживается хотя бы 1 накапливающий контраст очаг. Нужно понимать, что все впервые выявленные при МРТ очаги когда-то прошли стадию этой активности на этапе радиологически изолированного синдрома без всяких клинических проявлений. Следует лечить пациента, а не МРТ.
Ошибки в назначении ПИТРС
К настоящему времени доказали свою эффективность и разрешены к применению в России следующие препараты: интерфероны бета-1а и -1b (ИФ), глатирамера ацетат (ГА), митоксантрон, натализу-маб, финголимод, терифлуномид, диметилфумарат и алемтузумаб. ИФ, ГА, терифлуномид и диметил-фумарат относятся к препаратам 1-го ряда. Наличие достаточно большого количества ПИТРС с различными механизмами действия ставит перед врачом задачу индивидуализированного подхода к их назначению.
ПИТРС следует назначать только при ремиттиру-ющем типе РС, за исключением тех редких случаев, когда и на этапе вторично-прогрессирующего тече-
ЛЕКЦИЯ
ния болезни (ВПРС) сохраняются обострения. При этом варианте течения показали свою эффективность только высокодозные ИФ бета и митоксантрон [4, 5]. В связи с этим важно правильно определить тип течения заболевания. При ремиттирующем РС ремиссии могут быть полными и неполными, но между обострениями, в отличие от ВПРС, нарастания неврологической симптоматики не происходит. Все ПИТРС нужно назначать лишь при лёгкой и средней степени инвалидизации — пациент должен самостоятельно передвигаться. Верхней возрастной границы для применения ПИТРС нет — если у больного и в пожилом возрасте сохраняется ремит-тирующее течение РС, ему необходимо назначить превентивную терапию [1]. Однако следует избегать назначения таких препаратов, как натализумаб, фин-голимод, диметилфумарат, поскольку их применение у пожилых пациентов увеличивает риск развития серьёзных нежелательных явлений (НЯ).
В России показанием к назначению ПИТРС является достоверный ремиттирующий РС. Если на этапе клинически изолированного синдрома — первого клинического эпизода, заставляющего предположить РС, на МРТ в режиме Т1-ВИ выявляется хотя бы 1 контрастируемый очаг (что говорит о «рассеянности во времени»), уже можно поставить диагноз достоверного РС и начать применение ПИТРС.
В большинстве случаев терапию ПИТРС начинают с препаратов 1-го ряда (ИФ бета, ГА, терифлуно-мид, диметилфумарат) и лишь при их неэффективности переходят на препараты 2-го ряда (финголимод, натализумаб, алемтузумаб) — так называемая эскалация терапии. Но в случае агрессивного течения РС следует сразу начать лечение с препаратов 2-го ряда и после снижения активности РС перейти на средство 1-го ряда (индукционная терапия) [6, 7]. Агрессивным считают такой вариант течения РС, когда: 1) через 5 лет после начала болезни достигнут уровень инвалидизации 4 балла по шкале EDSS; 2) имеются 2 или более обострений на протяжении последнего года с остаточным неврологическим дефицитом; 3) при 2 последних МРТ, несмотря на проводимое лечение, выявляются новые или увеличивающиеся очаги в режиме Т2-ВИ или накопление контраста в режиме Т1-ВИ; 4) отсутствует эффект от проводимой терапии в течение 1 года [8, 9].
Эффективность препаратов 1-го ряда различна -ИФ и ГА снижают частоту обострений РС примерно на 30%, терифлуномид — на 32-36%, диметилфума-рат — на 50%. Ранее считалось, что при неэффективности ИФ следует перевести пациента на ГА, так как недостаточная эффективность ИФ в ряде случаев может быть обусловлена образованием к ним нейтрализующих антител [10, 11]. В настоящее время рекомендуют при неэффективности какого-либо препарата 1-го ряда сразу переходить на средство 2-го ряда, за исключением тех случаев, когда необходимость смены препарата обусловлена непереносимыми НЯ [12, 13]. Критериями неэффективности применения иммуномодуляторов считаются наличие более 1 обострения и продолжающаяся активность
заболевания по данным МРТ (появление новых или увеличивающихся очагов и/или накопление контраста в части из них). При оценке эффективности препарата нужно помнить, что различные ПИТРС начинают оказывать своё действие не сразу. Срок повторной оценки исходных показателей активности РС зависит от выбранного препарата. Для ИФ, финголимода, терифлуномида, диметилфумарата и натализумаба он составляет 3-6 мес, для ГА — 9 мес, для алемтузумаба — 24 мес [14]. Ошибочно считать, например, ГА неэффективным, если через 4 мес после начала терапии развивается обострение РС.
Для выбора подходящего метода терапии следует учитывать, что начало РС с двигательных или стволовых симптомов и короткий период до второго обострения являются прогностически неблагоприятными факторами. Данные МРТ при первом обострении также могут служить основанием для предположения о дальнейшем течении заболевания. Большая площадь гиперинтенсивных в режиме Т2 очагов, накопление в части из них контрастного вещества в режиме Т1 и особенно наличие инфра-тенториальных очагов предполагают более активное течение РС с потенциальным развитием атрофии мозга и более быстрое формирование устойчивого неврологического дефекта [1, 15]. В таких случаях целесообразным является назначение диметилфума-рата — препарата 1-го ряда, наиболее эффективного в отношении снижения частоты обострений. Кроме того, переход на диметилфумарат можно рекомендовать и в случае недостаточного ответа на другие препараты 1-го ряда. При этом после отмены ИФ или ГА никакого перерыва не требуется. Диметилфумарат принимают перорально по 240 мг 2 раза в день. Для минимизации развития НЯ в 1-ю неделю его следует принимать по 120 мг 2 раза в день. Нельзя забывать о том, что применение диметилфумарата требует регулярного определения числа лимфоцитов, которое не должно быть ниже 1,5^109/л. Несколько случаев развития потенциально фатального заболевания — прогрессирующей мультифокальной лейкоэнцефалопа-тии (ПМЛ) на фоне применения диметилфумарата было зафиксировано у пациентов пожилого возраста при длительно сохраняющейся выраженной лимфо-пении [16-18].
В случае же, если по каким-либо причинам (неэффективность или непереносимые НЯ) требуется замена терифлуномида (его принимают в дозе 14 мг 1 раз в день) на другой препарат, нужно помнить о необходимости проведения его ускоренной элиминации. Для этого назначают приём активированного угля по 50 г 2 раза в день в течение 11 дней. Кроме этого, должен нормализоваться уровень лимфоцитов в периферической крови [1, 19].
Хорошо известно, что на результаты лечения в большой степени влияет приверженность к терапии. Примерно треть пациентов не соблюдает режим введения инъекционных препаратов — ИФ и ГА. Для повышения комплаентности создана новая форма ГА — Копаксон 40. Его вводят в дозе 40 мг 3 раза в неделю, а не 20 мг ежедневно [20]. У части больных
NEVROLOGICHESKIY ZHURNAL, № 5, 2017 DOi: http://dx .doi .org/10.18821/1560-9545-2017-22-5-216-222
существует страх инъекций, и они отказываются от применения ИФ и ГА. Таким пациентам можно рекомендовать приём пероральных препаратов — териф-луномида или диметилфумарата.
При назначении ПИТРС нужно учитывать возможность дальнейшего мониторинга состояния пациента (в зависимости от препарата) — регулярного выполнения клинических и биохимических анализов крови, исследования гормонов щитовидной железы, осмотра окулиста, проведения МРТ, определения индекса антител к вирусу JC и т. д.
У значительной части пациентов с РС имеется спастичность. Также среди больных РС чаще, чем в популяции, встречается депрессия. Нередко не принимается во внимание тот факт, что ИФ могут усиливать как спастичность, так и депрессию, поэтому пациентам с такими проявлениями РС не следует назначать ПИТРС интерферонового ряда. Среди НЯ, возможных при применении терифлуномида, описано истончение и уменьшение густоты волос (примерно в 20% случаев). А так как большинство больных РС составляют молодые женщины, это может явиться причиной отказа от данного препарата. При назначении ПИТРС необходимо учитывать и планы пациентов в отношении возможного рождения ребёнка. Ранее считалось, что уже на этапе планирования беременности следует прекратить использование ПИТРС. Однако этот этап может занять длительный период, во время которого возможно развитие обострений РС. В настоящее время доказано, что ГА и ИФ можно продолжать применять до факта наступления беременности. Терифлуномид обладает потенциальным риском тератогенного эффекта, поэтому при его применении требуется надёжная контрацепция как для женщин, так и для мужчин. Предохранение от беременности требуется и при лечении диметилфумаратом, а также всеми препаратами 2-го ряда [21, 22].
Назначение нового препарата приводит к завышенным ожиданиям пациента — он полагает, что начало такой терапии приведёт к значительному улучшению. При назначении любого ПИТРС необходимо объяснить, что эти средства практически не влияют на клинические проявления РС, а снижают частоту обострений, тем самым замедляя развитие заболевания. Кроме того, следует предупредить больного о возможности развития определённых НЯ и рекомендовать методы их коррекции. Возникновение и выраженность НЯ в ряде случаев можно уменьшить титрованием дозы применяемого препарата (ИФ, ди-метилфумарат).
К препаратам 2-го ряда относятся финголимод, натализумаб и алемтузумаб.
Финголимод снижает частоту обострений на 54-60%. Это пероральный препарат, используемый в дозе 0,5 мг 1 раз в день. Среди серьёзных НЯ, которые могут возникнуть при его применении, описаны отёк макулы, развитие атриовентрикулярной блокады. При назначении финголимода иногда забывают о том, что приём первой дозы должен в обязательном порядке проходить в медицинском учреждении, где
LECTURE
доступна кардиореанимационная помощь. Пациент должен в течение 6 ч находиться под наблюдением с ежечасным измерением артериального давления и частоты пульса. При применении финголимода также отмечено несколько случаев развития ПМЛ [23].
Натализумаб вводят внутривенно в дозе 300 мг 1 раз в месяц. Препарат весьма эффективен. В последние годы для определения эффективности ПИТРС появился термин NEDA (No Evidence of Disease Activity — отсутствие признаков активности заболевания). Это означает, что нет ни обострений, ни прогрессирования инвалидизации, ни радиологической активности. Применение натализумаба позволяет достигнуть этого в 37% случаев. У 64% пациентов отсутствуют обострения и нарастание ин-валидизации, а у 58% нет никаких признаков активности заболевания по данным МРТ. Однако именно при использовании натализумаба зафиксировано наибольшее число случаев ПМЛ. Для предупреждения возможности её развития в настоящее время разработана стратегия стратификации рисков. Показано, что риск развития ПМЛ зависит от величины индекса антител к вирусу JC, применения в прошлом иммуносупрессоров и длительности использования натализумаба более 2 лет. При индексе антител менее 0,9 риск развития ПМЛ составляет 0,1: 1000; при индексе 0,9-1,5 он увеличивается до 0,3: 1000, при больших значениях — достигает 0,9: 1000. Таким образом, противопоказаниями к назначению натали-зумаба являются высокий титр антител к вирусу Jc и приём иммуносупрессоров в прошлом, а срок его применения не должен превышать 2 лет. Назначение натализумаба требует постоянной оценки риска развития ПМЛ. Регулярное проведение МРТ и определение индекса антител необходимо у пациентов даже с исходными низким уровнем или отсутствием этих антител, если применение натализумаба продолжается более 2 лет. Нужно помнить, что у серонегатив-ных пациентов может произойти конверсия, и тогда антитела к вирусу JC появятся.
Нередко забывают о том, что непосредственно перед началом терапии натализумабом также требуется провести МРТ. Это необходимо для того, чтобы в случае появления новых очагов на МРТ дифференцировать очередное обострение РС от начала развития ПМЛ. Очаги ПМЛ, в отличие от новых очагов при экзацербации РС, не накапливают контраст. При возникшем риске развития ПМЛ (длительное применение натализумаба или значимое повышение титра антител к вирусу Jc) следует переходить на другой препарат после 3-месячного отмывочного периода. Нельзя забывать, что и после отмены натализумаба в течение 6 мес необходим МРТ-мониторинг. Это обусловлено тем, что описаны случаи развития ПМЛ более чем через 4 нед после отмены препарата [24].
Высокоэффективным в лечении ремиттирующего РС является и препарат, зарегистрированный в России только год назад, — алемтузумаб. Он весьма удобен для применения, так как вводится внутривенно в дозе 12 мг в течение 5 дней, а второй курс, включающий 3 введения, проводится спустя 1 год. Алемту-
ЛЕКЦИЯ
зумаб показан пациентам с высокой воспалительной активностью патологического процесса — частыми тяжёлыми обострениями РС и/или активным накоплением контраста на МРТ в режиме Т1-ВИ, а также при неэффективности других ПИТРС. Проведённые многоцентровые рандомизированные исследования по сравнению эффективности алемтузумаба с ИФ бета-1а, применяемым в дозе 44 мкг подкожно, показали, что алемтузумаб по отношению к ИФ снижает частоту обострений на 74% и риск прогрессирования — на 71%. Последующее наблюдение за пациентами в течение 5 лет выявило, что у 65% из них не было обострений и у 87% — прогрессирования РС. Однако столь значительная эффективность сопряжена и с высоким риском развития НЯ. К ним относятся: инфузионные реакции — 91,6%, аутоиммунный тире-оидит — 34%, дизиммунная тромбоцитопеническая пурпура — 1,5%, нефропатии (в том числе синдром Гудпасчера) — 0,3%, инфекции (в том числе герпетические) — 15,3%. Кроме того, определены важные потенциальные риски для этого препарата: другие аутоиммунные расстройства (например, цитопении) и злокачественные новообразования.
для минимизации риска НЯ необходимо проводить профилактические мероприятия. Профилактика инфузионных реакций состоит в назначении антигистаминных препаратов за сутки до начала введения препарата и 1000 мг метилпреднизолона за 1 ч до введения и в первые 3 дня любого курса лечения. Вводить алемтузумаб следует медленно — в течение 4-6 ч. Всё это время пациент должен оставаться под наблюдением, с контролем уровня артериального давления и частоты пульса каждые полчаса. для профилактики аутоиммунных нарушений функцию щитовидной железы нужно исследовать до начала терапии, а затем — каждые 3 мес в течение курса лечения алемтузумабом и 48 мес после него. Предупреждение развития инфекционных осложнений состоит в назначении ацикловира в дозе 200 мг 2 раза в сутки начиная с первого дня введения препарата и длительностью не менее 28 дней. Помимо всего этого, необходимым является проведение до начала лечения, а затем ежемесячно в течение всего курса и 48 мес после него ряда лабораторных тестов: полного клинического анализа крови, определения уровня сывороточного креатинина, общего анализа мочи и микроскопии осадка.
Переход на алемтузумаб после других ПИТРС требует перерыва терапии. Применение ИФ и ГА нужно прекратить за 28 дней до начала лечения алемтузумабом; если ранее применялся терифлу-номид, следует провести курс его элиминации; при предшествующей терапии диметилфумаратом нужен перерыв в 1 мес при условии нормализации уровня лимфоцитов. В случае, если ранее использовался финголимод, также требуется время до нормализации абсолютного числа лимфоцитов. При переходе с натализумаба необходимо оценить уровень риска развития ПМЛ: при низком риске (определяемом по шкале стратификации) можно начинать применение алемтузумаба через 3 мес, предварительно проведя
МРТ головного мозга. В случае высокого риска возникновения ПМЛ этот интервал увеличивается до 6 мес. Во время и в течение 12 мес после лечения алемтузумабом нельзя применять живые вакцины
[25].
Таким образом, можно констатировать, что чем эффективнее препарат из группы ПИТРС, тем большим спектром НЯ, в том числе и серьёзных, он обладает, и требуется больший объём мониторинговых мероприятий. Принимая решение о назначении того или иного ПИТРС, необходимо тщательно оценить соотношение «риск-польза», то есть перевешивает ли известная польза применения конкретного препарата его, возможно ещё неизвестные, риски.
Ошибки при назначении симптоматической терапии
К сожалению, не всегда пациенту назначается терапия для коррекции различных клинических проявлений РС. Как правило, она ограничивается применением миорелаксантов при выраженной спастич-ности. Нередко они назначаются сразу в значительных дозах или происходит быстрое наращивание дозировки. Это может привести к усилению парезов и ещё большему затруднению ходьбы. Начинать применение миорелаксантов нужно с минимальных доз, медленно увеличивая их каждые 2-3 дня. Поскольку такие миорелаксанты, как лиорезал и тизанидин, обладают различными механизмами действия, их можно комбинировать, тем самым уменьшая дозировку и возможность возникновения НЯ. До начала применения лиорезала и тизанидина необходимо проверить функцию печени и в дальнейшем регулярно повторять это исследование. Нужно помнить, что резкая отмена лиорезала может спровоцировать развитие судорожных припадков и галлюцинаций [1, 26, 27].
Не всегда проводится коррекция тазовых нарушений, которые весьма часты при РС и в значительной степени ухудшают качество жизни пациентов. Учащённое мочеиспускание встречается у 63% больных, никтурия — у 62%, затруднённое мочеиспускание -у 48%, чувство неполного опорожнения мочевого пузыря — у 48%, недержание мочи — у 48%, императивные позывы — у 43%, прерывистое мочеиспускание — у 42%, более 100 мл остаточной мочи — у 28%. Между тем, только 15% пациентов получают соответствующее лечение. При императивных позывах на мочеиспускание хорошо себя зарекомендовали оксибутинин и толтеродин. Противоположная ситуация, когда присутствуют задержки и затруднения при мочеиспускании с образованием остаточной мочи, может привести к образованию камней в мочевом пузыре и почках, гидронефрозу, пиелонефриту и почечной недостаточности. Для коррекции таких нарушений используют тонокардин, празозин и те-разозин [1, 26, 27].
Подавляющее большинство пациентов с РС -люди молодого возраста, для которых существенными являются сексуальные нарушения — эректильная дисфункция, снижение либидо и т. д. Однако врач
NEVROLOGICHESKIY ZHURNAL, № 5, 2017 DOi: http://dx .doi .org/10.18821/1560-9545-2017-22-5-216-222
очень редко задаёт вопросы, касающиеся этой сферы. Между тем, во многих случаях можно помочь таким больным не только назначением соответствующих препаратов, но и рациональной психотерапией [1, 26, 27].
Психотерапию в сочетании с лекарственными средствами следует рекомендовать и при депрессии, которая встречается у 25-55% больных РС. При этом примерно четверть таких пациентов нуждается в наблюдении у психиатров. Наиболее простой метод выявления депрессии — использование краткой шкалы депрессии Бека, которая позволяет по количеству набранных баллов определить её степень. Выраженная степень депрессии делает необходимым направление пациента к психиатру, так как у больных РС частота попыток и осуществления суицидов выше, чем при других заболеваниях ЦНС, и в 7,5 раза выше, чем в популяции. 15% больных РС с выраженной депрессией умирают вследствие суицида [1, 26, 27].
Подавляющее число пациентов с РС жалуются на повышенную утомляемость, которая неадекватна физической и умственной нагрузке и нарушает обычную дневную активность. От 1/2 до 2/3 больных считают утомляемость одним из главных проявлений болезни. Но эти жалобы часто остаются без внимания. Препаратом выбора при выраженной утомляемости является амантадин. 2-3-кратный приём его должен осуществляться в первой половине дня. Также можно применять селегилин. Ранее нами было показано, что использование ГА приводит к снижению как физической, так и когнитивной утомляемости [1, 26-28].
Почти у половины пациентов с РС имеются нарушения сна, что приводит к усилению утомляемости и также ухудшает качество жизни. Инсомния может быть обусловлена такими пароксизмальными нарушениями, как болезненные тонические спазмы или синдром беспокойных ног, а также частыми пробуждениями вследствие императивных позывов на мочеиспускание. Для коррекции болезненных тонических спазмов можно рекомендовать применение карбамазепина, при синдроме беспокойных ног хороший эффект оказывает мирапекс. При ночных императивных позывах может быть рекомендован приём толтеродина перед сном [1, 26, 27].
Не менее важным, чем медикаментозная терапия, является установление доверительных отношений с пациентом и его родственниками. Нельзя забывать о том, что постановка диагноза РС, хронического и на сегодняшний день неизлечимого заболевания, — это стресс как для больного, так и для его окружения. Поэтому необходимо находить время для бесед, в которых в доступной форме следует объяснить суть болезни, план лечения, возможные осложнения и ожидаемые результаты. Нужно подчеркнуть, что в ряде случаев наблюдается весьма доброкачественное течение РС и он не передаётся по наследству.
Таким образом, правильная и своевременная постановка диагноза РС, оптимальный выбор ПИТРС
LECTURE
и коррекция симптомов заболевания позволят пациентам значительно улучшить качество их жизни.
Конфликт интересов. Автор заявляет об отсутствии конфликта интересов.
Финансирование. Исследование не имело спонсорской поддержки.
ЛИТЕРАТУРА (ПП. 2-17, 19-21, 24, 27 СМ. REFERENCES)
1. Шмидт Т.Е., Яхно Н.Н. Рассеянный склероз. М.: МЕДпресс-информ; 2016.
18. Алифирова В.М., Бойко А.Н., Власов Я.В., Давыдовская М.В., Захарова М.Н., Малкова Н.А., Попова Е.В., Сиверцева С.А., Спирин Н.Н., Хачанова Н.В., Шмидт Т.Е. Клинические рекомендации по применению препарата диметилфумарат при ремиттирующе-рецидивирующем рассеянном склерозе. Журнал неврологии и психиатрии им. С.С.Корсакова. 2017; 117(1): 97-102.
22. Попова Е.В., Шаранова С.Н., Бойко А.Н. Проблемы тактики ведения пациенток с рассеянным склерозом фертильного возраста. Медицинский совет. 2016; 11: 62-6.
23. Шмидт Т.Е. Финголимод (гилениа) — новый пероральный препарат для лечения ремиттирующего рассеянного склероза. РМЖ. 2012; 20(8): 409-12.
25. Алифирова В.М., Бисага Г.Н., Бойко А.Н., Брюхов В.В., Давыдовская М.В., Захарова М.Н., Захарова Е.В., Малкова Н.А., Попова Е.В., Салогуб Г.Н., Сиверцева С.А., Трошина Е.А., Хачанова Н.В., Шмидт Т.Е. Клинические рекомендации по применению препарата алемтузумаб (лемтрада). Журнал неврологии и психиатрии им. С.С.Корсакова. Спецвыпуск. 2017; 117(2-2): 115-26.
26. Шмидт Т.Е. Лечение рассеянного склероза. Русский медицинский журнал. 2001; 9: 322-8.
28. Шмидт Т.Е., Елагина И.А., Яхно Н.Н. Синдром утомляемости при различных типах течения рассеянного склероза. Неврологический журнал. 2012; 3: 12-9.
REFERENCES
1. Shmidt T.E., Yakhno N.N. Multiple sclerosis [Rasseyannyy skleroz]. Moscow: MEDpress-inform; 2016. (in Russian)
2. Tumani H. Corticosteroids and plasma exchange in multiple sclerosis. J. Neurol. 2008; 255(Suppl. 6): 36-42.
3. Dudesek A., Zettl U. Intravenous immunoglobulin as therapeutic option in the treatment of multiple sclerosis. J. Neurol. 2006; 253(Suppl. 5): 15-21.
4. Río J., Tintore M., Nos C., Téllez N., Galán I., Pelayo R. et al. Interferon beta in secondary-progressive multiple sclerosis: daily clinical practice. J. Neurol. 2007; 254(7): 849-53.
5. Perini P., Calabrese M., Tiberio M., Ranzato F., Battistin L., Gallo p. Mitoxantrone versus cyclophosphamide in secondary-progressive multiple sclerosis: a comparative study. J. Neurol. 2006; 253(8): 1034-40.
6. Comi G. Induction vs. escalating therapy in multiple sclerosis: practical implications. J. Neurol. Sci. 2008; 29(Suppl. 2): S253-5.
7. Reickmann P. Concepts of induction and escalation therapy in multiple sclerosis. J. Neurol. Sci. 2009; 277(Suppl. 1): S42-5.
8. Sorensen P. New management algorithms in multiple sclerosis. Curr. Opin. Neurol. 2014; 27(3): 246-59.
9. Rush C., MacLean H.J., Freedman M.S. Aggressive multiple sclerosis: proposed definition and treatment algorithm. Nat. Rev. Neurol. 2015; 11(7): 379-89.
10. Hartung H., Polman C., Bertolotto A., et al. Neutralising antibodies to interferon beta in multiple sclerosis: expert panel report. J. Neurol. 2007; 254(7): 827-37.
11. Coyle P. Switching algorithms: from one immunomodulatory agent to another. J. Neurol. 2008; 255(Suppl. 1): 44-50.
НЕВРОЛОГИЧЕСКИЙ ЖУРНАЛ, № 5, 2017
DOI: http://dx .doi .org/10.18821/1560-9545-2017-22-5-216-222
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
ЛЕКЦИЯ
12. Mikol D., Barkhof F., Chang P., Coyle P.K., Jeffery D.R., Schwid S.R. et al. Comparison of subcutaneous interferon beta-1a with glatiramer acetate in patients with relapsing multiple sclerosis (the REbif vs Glatiramer Acetate in Relapsing MS Disease [REGARD] study): a multicentre, randomised, parallel, open-label trial. Lancet Neurol. 2008; 7(10): 903-14.
13. O’Connor P., Filippi M., Arnason B., Comi G., Cook S., Goodin D. et al. 250 mg or 500 mg interferon beta-1b versus 20 mg glat-iramer acetate in relapsing-remitting multiple sclerosis: a prospective, randomised, multicentre study. Lancet Neurol. 2009; 8(10): 889-97.
14. Giovannoni G., Tumer B., Gnanapavan S., Offiah C., Schmierer K., Marta M. Is it time to target no evident disease activity (NEDA) in multiple sclerosis? Mult. Scler. Relat. Disord. 2015; 4(4): 329-3.
15. Ebers G. Prognostic factors for multiple sclerosis: the importance of natural history studies. J. Neurol. 2005; 252(Suppl. 3): iii15— iii20.
16. Prosperini L., Gianni C., Leonardi L., De Giglio L., Borriello G., Galgani S. et al. Escalation to natalizumab or switching among immunomodulators in relapsing multiple sclerosis. Mult. Scler. 2012; 18(1): 64—71.
17. Prosperini L., Pontecorvo S. Dimethyl fumarate in the management of multiple sclerosis: a propriate patient selection and special considerations. Ther. Clin. Risk Manag. 2016; 12: 339—50.
18. Alifirova V.M., Boyko A.N., Vlasov Ya.V., Davydovskaya M.V., Zakharova M.N., Malkova N.A., Popova E.V., Sivertseva S.A., Spirin N.N., Khachanova N.V., Shmidt T.E. Clinical recommendations for treatment of relapsing-remitting multiple sclerosis with dimethylfumarate. Zhurnal nevrologii i psikhiatrii im. S.S. Korsakova. 2017; 117(1): 97—102. (in Russian)
19. Gold R., Kappos L., Arnold D.L., Bar-Or A., Giovannoni G., Selmaj K. et al. Placebo-controlled phase 3 of oral BG-12 for
relapsing-remitting multiple sclerosis. N. Engl. J. Med. 2012; 367(12): 1098-107.
20. Wolinsky J., Boressen T., Dennis W., Wynn D., Sidi Y., Steiner-man J.R. et al. GLACIER: an open-label, randomized, multicenter study to assess the safety and tolerability of glatiramer acetate 40 mg three-times weekly versus 20 mg daily in patients with relapsing-remitting multiple sclerosis. Mult. Scler. Relat. Disord. 2015; 4(4): 370-6.
21. Chezzi A., Annovazzi P., Portaccio E., Cesari E., Amato M.P. current recommendations for multiple sclerosis treatment in pregnancy and puerperium. Expert Rev. Clin. Immunol. 2013; 9(7): 683-91.
22. Popova E.V., Sharanova S.N., Boyko A.N. The tactic problems of managing patients with multiple sclerosis in fertile ages. Meditsinskiy sovet. 2016; (11): 62-6. (in Russian)
23. Shmidt T.E. Fingolimod in multiple sclerosis treatment. RMZh. 2012; 20(8): 409-12. (in Russian)
24. O’Connor P., Kremenchutzky M. Use of natalizumab in patients with multiple sclerosis: 2015 update. Can. J. Neurol. Sci. 2015; 42(6): 372-80.
25. Alifirova VM., Bisaga G.N., Boyko A.N., Bryukhov VV, Davydovskaya M.V., Zakharova M.N., Zakharova E.V., Malkova N.A., Popova E.V., Salogub G.N., Sivertseva S.A., Troshina E.A., Khachanova N.V., Shmidt T.E. Clinical recommendations for treatment with alemtuzumab (lemtrada). Zhurnal nevrologii i psikhiatrii im. S.S. Korsakova. Suppl. 2017; 117(2-2): 115-26. (in Russian)
26. Shmidt T.E. Treatment of multiple sclerosis. Russkiy meditsinskiy zhurnal. 2001; (9): 322-8. (in Russian)
27. Crayton H., Heyman R., Rossman H. A multimodal approach to managing the symptoms of multiple sclerosis. Neurology. 2004; 63(11, Suppl. 5): S12-8.
28. Shmidt T.E., Elagina I.A., Yakhno N.N. Fatigue syndrome in different types of multiple sclerosis. Nevrologicheskiy zhurnal. 2012; (3): 12-9. (in Russian)
«Симптомы непредсказуемы»: что такое рассеянный склероз и как с ним жить
30.05.2022
Около 3-х миллионов человек по всему миру живут с рассеянным склерозом — аутоиммунным заболеванием центральной нервной системы, которое препятствует связи мозга с другими частями тела. Нередко такие нарушения — в зависимости от зоны поражения — приводят к ухудшению координации, зрения, а иногда и речи.
Есть мнение, что болезни подвержены только люди пожилого возраста. Но это не так. Рассеянный склероз — самое распространенное заболевание центральной нервной системы среди молодых людей (средний возраст начала — 30 лет), за исключением травм.
Как распознать ранние признаки и не начать обследоваться, когда этого делать не нужно? Как правильно подобрать терапию, чтобы замедлить течение болезни? Можно ли облегчить симптомы и почему важна реабилитация?
Читайте в инструкции, которую мы подготовили к Международному дню рассеянного склероза — он проходит ежегодно 30 мая.
Что такое рассеянный склероз и какие формы он принимает
Рассеянный склероз — это хроническое аутоиммунное заболевание, при котором собственные иммунные клетки разрушают оболочку, покрывающую нервные волокна (отростки нейронов) в центральной нервной системе. Когда оболочка разрушается, нервные импульсы начинают посылаться в мозг медленнее, и, в зависимости от зоны повреждения, длительности и формы заболевания, человек может начать терять координацию движений и чувствительность.
Форма и течение болезни подразделяются на несколько подтипов:
— Клинически изолированный синдром — это начальная стадия заболевания. Человек может заметить изменения в самочувствии — например, потерю чувствительности при прикосновении к некоторым участкам тела, сильную утомляемость, ухудшение зрения на один глаз, а на МРТ в некоторых случаях (не всегда) появляются характерные для рассеянного склероза очаги.
— Радиологически-изолированный синдром — это еще один подтип начальной стадии заболевания, когда нет никаких симптомов и внешних признаков болезни, но при этом результаты МРТ головного и спинного мозга показывают очаги рассеянного склероза. Как правило, это выясняется случайно, а МРТ проводится по другому поводу.
— Рецидивирующе-ремиттирующий синдром — это самый распространенный тип рассеянного склероза. Чаще встречается у женщин, средний возраст начала — около 30 лет.
- Течение болезни в этот период, как правило, волнообразное. Сначала могут возникать кратковременные эпизоды обострений (рецидив), когда появляются новые нарушения, например, шаткость и неуверенность при ходьбе, потеря чувствительности при прикосновении к некоторым участкам тела или ухудшение зрения на один глаз — изменения могут быть самыми разными. А после наступает длительный период ремиссии — от нескольких месяцев до нескольких лет.
Консультация у невролога. Фотография благотворительного фонда «Весна
— Первичный прогрессирующий рассеянный склероз — этому типу течения болезни свойственно неуклонное нарастание симптомов. Но оно может быть достаточно медленным — около четверти людей спустя 25 лет с момента постановки диагноза продолжают передвигаться самостоятельно. Первично-прогрессирующий рассеянный склероз встречается у 10-15% пациентов: одинаково часто и у мужчин, и у женщин, средний возраст которых около 40 лет.
— Вторичный прогрессирующий рассеянный склероз развивается только после ремиттирующего (волнообразного) течения болезни. Не существует признаков, которые сигнализировали бы о новой фазе заболевания, поэтому диагноз чаще ставится ретроспективно по клиническим проявлениям и МРТ.
Определить, что болезнь прогрессирует, кроме изменений в самочувствии, помогут два чувствительных параметра — атрофия мозга (уменьшение объема вещества мозга) и изменения толщины сетчатки глаза. Для оценки этих параметров используется специальное оборудование и программное обеспечение.
- Для вторичного прогрессирующего рассеянного склероза не характерны «волны» — обострения с последующими ремиссиями. Симптомы (спастика, нарушения координации движений, тремор) нарастают постепенно. Как правило, переход к этому типу заболевания происходит спустя 15-20 лет после начала болезни. Но если вовремя и правильно подобрать терапию, переход может отсрочиться на несколько лет или вовсе не произойти.
Почему возникает рассеянный склероз и кто находится в группе риска
Не существует какой-то одной причины возникновения рассеянного склероза. Это совокупность генетических и факторов окружающей среды, которые нарушают равновесие в иммунной системе и настраивают ее против самой себя.
К внутренним, генетическим факторам риска относятся определенные сочетания генов — генетические ассоциации, этническая принадлежность и пол.
Есть определенные сочетания генов, которые могут повысить риск возникновения рассеянного склероза. Но даже если оба родителя больны, это не обязательно приведет к предрасположенности и тем более к болезни.
Исследования показали, что общая распространенность рассеянного склероза составляет в среднем 0,15-0,3%, а риск развития этого заболевания в семье с заболевшим отцом или матерью — 2,5-3%.
Распространенность рассеянного склероза зависит от географии проживания. В северных широтах болеют рассеянным склерозом чаще, чем в южных.
- Если привести пример относительно России, то распространенность рассеянного склероза в Санкт-Петербурге в два раза выше, чем в Краснодарском крае.
К областям мира с высокой частотой заболеваемости (более 60 человек на 100 000) относятся Европа, юг Канады, север США, Новая Зеландия и юго-восток Австралии. Что интересно, при смене региона до 10 лет у человека снижается риск заболеть рассеянным склерозом, а если переезжает ребенок более старшего возраста, то риски для него остаются прежними.
Эмблема Всемирного дня рассеянного склероза
Считается, что распространенность рассеянного склероза частично связана с расовыми различиями. Например, у людей азиатского, африканского или индейского происхождения — самые низкие риски. Тем не менее, более поздние исследования показали высокую заболеваемость рассеянным склерозом и у темнокожих взрослых и детей.
Триггером для сбоя в иммунной системе могут быть инфекции. Особое внимание уделяется одной из самых распространенных — вирусу герпеса человека 4 типа или, как его еще называют, вирусу Эпштейна-Барра.
- 90-95% пациентов с рассеянным склерозом — то есть практически все — перенесли эту инфекцию. Считается, что у людей, у которых ее не было, вероятность заболеть рассеянным склерозом очень низкая. Но, несмотря на очевидную связь между вирусом и заболеванием, методы профилактики и вакцины против Эпштейна-Барра пока не разработаны.
Несколько исследований подтвердили связь между курением и возникновением рассеянного склероза. Также курение может способствовать прогрессированию заболевания, а отказ от этой привычки — наоборот приостановить течение болезни. Что интересно, нюхательный табак не провоцирует рассеянный склероз. Можно предположить, что риск среди курильщиков не связан с никотином, но для этого нужны дополнительные данные.
- Так как в развитии рассеянного склероза участвует иммунная система, многие думают, что заболевание может спровоцировать вакцинация. Но ни одно из исследований не подтвердило связи между вакцинами и рассеянным склерозом.
Умеренное ультрафиолетовое излучение в сочетании с витамином Д позволяют снизить риск рассеянного склероза. Но злоупотреблять солнечными ваннами не стоит, а необходимую дозировку витамина Д должен подобрать врач.
Какие симптомы должны насторожить и как грамотно диагностировать рассеянный склероз
Рассеянный склероз может вызывать множество различных симптомов, но не у всех пациентов они проявляются на начальном этапе заболевания.

Невролог Лев Брылев
«Иногда болезнь начинается с симптомов, но на МРТ нет никаких изменений и диагноз поставить невозможно. А бывает, что ничего относящегося к этому заболеванию в самочувствии нет, но на МРТ есть очаги, — рассказывает врач-невролог, заведующий отделением неврологии Московской городской клинической больницы им. В. М. Буянова, эксперт фонда «Весна» Лев Брылев. — Более того, при рассеянном склерозе могут поражаться самые разные отделы нервной системы, поэтому симптомы тоже могут быть разнообразными. Конечно, есть статистика самых распространенных признаков заболевания, но на практике все очень непредсказуемо».
Характерные симптомы:
- онемение, покалывание, потеря чувствительности при прикосновении к некоторым участкам тела;
- мышечная слабость и неловкость в руке или прихрамывание и слабость в ноге (обычно держится больше суток и постепенно нарастает);
- ухудшение зрения на один глаз (ретробульбарный неврит), которое сопровождается болью при движении и нарушением цветоощущения;
Важно: В этом случае нужно проконсультироваться не только у окулиста, но и у невролога.
- головокружение, но не головная боль;
Головная боль — не симптом рассеянного склероза. Без назначения врача в этом случае МРТ делать не нужно.
- шаткость и неуверенность при ходьбе, которая заметна для окружающих, держится больше суток и нарастает;
- прохождение тока при наклоне головы вперед — очень характерный симптом;
- изменение характера речи: она может стать более медленной;
- избыточная нетипичная утомляемость — невозможность выполнять повседневные дела.
Схожие симптомы могут быть и при других заболеваниях, поэтому если вы заметили у себя какие-то из этих проявлений, запишитесь на прием к врачу, чтобы правильно поставить диагноз.
Самый доступный и распространенный способ диагностики рассеянного склероза — это магнитно-резонансная томография (МРТ) головного и спинного мозга без контраста и с контрастом.
Это визуализирующий тест, который создает изображения внутренней части тела и может показать, есть ли в головном или спинном мозге очаги рассеянного склероза. Но на ранних этапах заболевания очаги видны не всегда, и во многих случаях врачи могут диагностировать заболевание только по симптомам и результатам анализов.
- Невролог Лев Брылев не рекомендует делать МРТ просто так, без показаний.
Невролог Лев Брылев
«Классический пример, когда молодая женщина с головной болью делает себе МРТ и находит там демиелинизирующие очаги, тогда как это просто неспецифические изменения, характерные для мигрени, — говорит Лев Брылев. — Проводились исследования, когда перепроверили пациентов, получающих специфическое лечение от рассеянного склероза, и потом выяснили, что у них мигрень. Поэтому к диагностике нужно относиться с осторожностью. Даже если на МРТ есть подозрения на демиелинизацию или очаги рассеянного склероза, паниковать не надо — скорее всего, это не рассеянный склероз, и только в небольшом проценте случаев может оказаться, что вы застали самое начало болезни».
Какие анализы вам могут предложить сделать дополнительно:
- Люмбальная или спинномозговая пункция. Во время этой процедуры врач вводит тонкую иглу в поясницу и делает забор небольшого количества спинномозговой жидкости для проверки признаков рассеянного склероза. Люмбальную пункцию назначают не всем, но в некоторых случаях ее применяют для повышения диагностической достоверности — например, если у пациента нетипичные признаки заболевания.
- «Вызванные потенциалы» или «вызванные реакции». Это способ изучения реакций и сигналов различных структур головного мозга на внешние стимулы. Во время обследования врач приклеивает к коже «электроды» и изучает нервные сигналы в мозгу пациента — например, когда тот смотрит на свет, слушает звуки или чувствует слабый электрический ток.
- Оптическая когерентная томография. В этом тесте используется специальный свет для осмотра внутреннего устройства глаза. Это помогает увидеть признаки рассеянного склероза — например, изменение толщины сетчатки.
Какое лечение и реабилитация нужны при рассеянном склерозе
Как правило, болезнь начинается задолго до клинических проявлений и видимых на МРТ очагов воспалений. Поэтому после постановки диагноза нужно сразу начинать лечение — раннее начало снижает частоту рецидивов и замедляет рост очагов поражения головного мозга.
- Самой эффективной считается модифицирующая терапия — меняющая ход течения заболевания. Выбирать препарат нужно индивидуально, в зависимости от активности заболевания, ценностей и предпочтений пациента. Важно оценивать потенциальную пользу и риски на момент начала лечения, а также риски, которые могут возникнуть при длительном применении.
Если у человека рецидивирующе-ремиттирующее (то есть с периодами обострений и ремиссии) течение болезни, то во время терапии применяются моноклональные антитела — иммуноглобулины, которые вызывают прицельный ответ организма для защиты от чужеродных антител. Используются такие препараты, как натализумаб, окрелизумаб, ритуксимаб, офатумумаб и алемтузумаб. Эта терапия предпочтительна для пациентов с более активным заболеванием и для тех, кто готов к возможным побочным эффектам, в том числе к серьезным — обсудить их нужно с лечащим врачом.
При рецидивирующе-ремиттирующем типе также возможна пероральная терапия (таблетки, например, диметилфумарат, терифлуномид, финголимод): в отличие от инфузий пациент может принимать лекарства независимо от врача. А также инъекционная терапия — интерфероны и глатирамера ацетат, которые были первыми одобрены для лечения рассеянного склероза и подходят пациентам, для которых безопасность (минимальные побочные эффекты) предпочтительнее, чем удобство и максимальная эффективность.
При первично прогрессирующем рассеянном склерозе молодым пациентам (до 55 лет) с активным заболеванием предлагают лечение окрелизумабом. Пожилым пациентам с неактивным заболеванием больше подходит симптоматическая терапия, так как лечение может вызвать сильные побочные эффекты и принести больше вреда, чем пользы.
Большинству пациентов, у которых рецидивирующе-ремиттирующий рассеянный склероз перешел в стадию вторично-прогрессирующего, врачи предлагают продолжать модифицирующую болезнь терапию. Выбор препаратов также зависит от активности и прогрессирования заболевания, побочных эффектов и предпочтений пациента. В России для лечения вторично-прогрессирующего рассеянного склероза зарегистрирован препарат сипонимод.
- Кроме терапии, замедляющей течение болезни, важно получать симптоматическое лечение. Если есть такие проявления, как сильная усталость, боли, нарушение походки, дисфункция мочевого пузыря или кишечника, а также нарушения речи, глотания и дыхания, необходима комплексная реабилитация. Основные ее задачи — помочь человеку адаптироваться к новым обстоятельствам и оставаться максимально независимым в уходе за собой.
Занятие с реабилитологом. Фотография благотворительного фонда «Весна
Так, лечение проблем с походкой в основном построено на физической терапии с использованием, если необходимо, дополнительных средств передвижения. Это могут быть трости, костыли для предплечья, инвалидные коляски, ортезы на голеностопный сустав. Эрготерапевт* поможет адаптироваться в социально-бытовой сфере — например, подберет новое рабочее место, научит спускаться по лестнице, выполнять гигиенические процедуры или готовить себе еду.
* Эрготерапевт — это специалист по восстановлению социальных, бытовых, рабочих, функциональных и двигательных навыков.
Комплексная реабилитация может включать и медикаментозное лечение. Если у пациента депрессия, психиатр назначит антидепрессанты. При недержании мочи и никтурии (частое мочеиспускание в ночное время) уролог подберет антихолинергические и антимускариновые препараты, которые считаются наиболее эффективными для решения этой проблемы. Даже пациентам с нарушением ходьбы назначают лекарства — например, дальфампридин.
Нарушения, связанные со стволом головного мозга, — например, дисфагия (нарушения глотания), дизартрия (нарушения произношения) или дыхательная дисфункция (особенно сильный кашель и неспособность отхаркивать выделения), говорят о прогрессирующей форме рассеянного склероза. При появлении таких симптомов обязательно нужно обратиться к логопеду, чтобы он оценил глотательную функцию. Некоторым пациентам с дисфагией нужен специальный зонд для кормления.
Также возможны нарушения зрения, особенно ухудшение на один глаз. Это характерный признак для рассеянного склероза, который возникает у большинства пациентов в какой-то момент течения заболевания. Если такие нарушения есть, важно вовремя получить консультацию офтальмолога и невролога.
- Важно не пренебрегать симптомами и не заниматься самолечением. Если вы заметили у себя какие-то из этих проявлений, обязательно обратитесь к врачу.
Где могут помочь пациентам и их близким
- Израильская ассоциация рассеянного склероза.
- Американская ассоциация рассеянного склероза.
- Центр реабилитации «Апрель» (лекции).
- Благотворительный фонд «Весна — помогает людям с тяжелыми двигательными нарушениями.
- Общественная организация «Московское общество рассеянного склероза».