Содержание:
- Показания и противопоказания к пункции щитовидной железы
- Подготовка и техника проведения пункции щитовидной железы
- Лабораторный этап исследования и его результаты
- Варианты заключений цитолога
Патология щитовидной железы довольно распространена, особенно, в некоторых географических зонах, а по данным статистики, к 50-летию примерно половина женского населения планеты «обзаводится» узлами в органе. С увеличением возраста растет и этот показатель, и к 70 годам узлы можно обнаружить практически у всех. Такая ситуация требует от врачей не только своевременной диагностики патологического процесса и исключения рака, но и дифференцированного подхода в отношении необходимости операции.
Пункция щитовидной железы с последующим цитологическим исследованием ее ткани считается едва ли не самым важным методом диагностики заболеваний органа. Раньше основное значение имело УЗИ, однако оно не дает абсолютной точности, возможны ошибочные выводы и, соответственно, неправильная тактика ведения, поэтому тонкоигольная биопсия под контролем УЗИ — «золотой стандарт» при обследовании больных, имеющих ту или иную патологию.
Результат пункции диктует врачу дальнейшую тактику ведения пациента — оперировать, наблюдать или лечить консервативно, ведь не зная точно, какое строение имеет образование в паренхиме органа, эндокринолог рискует ошибиться, а последствия окажутся плачевными для больного.
Многие считают, что раз назначена пункция, то впереди обязательно ждет и операция. Однако это не совсем так. Действительно, еще совсем недавно хирурги придерживались активной тактики для большинства пациентов с узлами в органе, но появление высокоинформативных способов диагностики и исключения рака позволило значительно снизить число необоснованно прооперированных.
Учитывая данные статистики относительно распространенности узлообразования в щитовидной железе и проводя всем без исключения удаление и узлов, и органа, хирурги оставили бы без щитовидной железы практически всех людей пожилого возраста. Понятно, что оправданным такой подход считать нельзя, ведь операция имеет ряд осложнений — нарушение голоса, расстройства кальциевого обмена и т. д. Кроме того, хирургия — это еще и весьма затратная сфера в системе здравоохранения, и чем больше операций проводится необоснованно, тем выше и бесполезные траты бюджетных средств.
Таким образом, пункция щитовидной железы позволяет ответить на несколько важнейших вопросов: злокачественный или доброкачественный характер несет в себе узел щитовидной железы, есть ли показания к оперативному лечению, каков должен быть его объем.
Применение пункции показало, что лишь около 5% всех узловых образований щитовидной железы являются злокачественными, остальные — «добрые», не имеющие склонности малигнизироваться. Точное определение показаний к операции снизило число прооперированных больных почти в десять раз, но среди тех, кому удалили орган, значительно возросло количество случаев рака. Это говорит о том, что операции после внедрения пункционной биопсии стали проводиться тем, кому они действительно нужны.
Роль пункционной биопсии в диагностике патологии щитовидной железы сложно переоценить. Благодаря своей информативности, метод успешно применяется во всех эндокринологических клиниках, он прост в исполнении, не требует дорогостоящего оснащения и хорошо переносится большинством пациентов.
Показания и противопоказания к пункции щитовидной железы
Если ранее считалось, что проведение пункционной биопсии показано всем пациентам с наличием узла в щитовидной железе более 1 см в диаметре, то в настоящее время показания к ее проведению многими профильными организациями во всем мире ограничиваются. Так в России с недавних пор применяется система сонографической оценки стратификации риска злокачественности узлового образования щитовидной железы EU TIRADS, согласно которой для определения показаний к проведению биопсии учитывается сонографическая структура и размеры узлового образования.
Алгоритм EU-TIRADS для стратификации риска злокачественных новообразований и принятия решения о ТАБ.
Согласно системе EU TIRADS пункционная биопсия узлов, которые являются со 100% вероятностью доброкачественными (простые кисты и губчатые (спонгиформные) узлы) можно не пунктировать.
Узлы, которые согласно системе EU-TIRADS имеют низкий риск злокачественности (EU-TIRADS-III) – 2-4% (овальные, с ровным краем, изоэхогенные/гиперэхогенные солидные узлы) подлежат пункционной биопсии при размере узла более 2 см в диаметре.
Узлы, имеющие средний (промежуточный) риск злокачественности (овальные, с ровным краем, слегка гипоэхогенные узлы) (EU-TIRADS IV) – 6-17%, необходимо пунктировать при размерах более 1,5 см в диаметре.
А вот узлы, имеющие высокий риск злокачественности (EU-TIRADS V) подлежат пункционной биопсии при размере 1 см в диаметре. К таким узлам относятся узловые образования, имеющие хотя бы один из больших признаков злокачественности:
- неправильная форма
- неровный край
- микрокальцинаты
- выраженная (по отношению к претиреоидным мышцам) гипоэхогенность
Риск злокачественности таких узлов составляет 26-87%!
Как правило, такие узлы лучше пропунктировать из 2-3 точек.
Повторная биопсия может быть показана в случае, когда первоначально доброкачественный процесс начинает вести себя подозрительно в отношении рака — появляется бугристость контуров, в паренхиме на УЗИ видны кальцинаты, а на шее прощупываются увеличенные лимфатические узлы.
Также пациенту могут назначить повторное исследование, если первая биопсия была проведена не в специализированном медицинском центре либо при исследовании были допущены ошибки, неточность в формулировках, материал оказался неинформативным и т. д.
Противопоказаний к тонкоигольной пункционной биопсии щитовидной железы практически нет. Метод считается безопасным для абсолютного большинства больных. Однако сложности могут возникнуть при обследовании детей младшего возраста, лиц с психическими отклонениями, которым может быть показан кратковременный общий наркоз на время исследования. В случае гипертонических кризов, аритмий и других сердечно-сосудистых нарушений вопрос о безопасности и времени проведения процедуры решается индивидуально.
Подготовка и техника проведения пункции щитовидной железы
Забор биопсийного материала из щитовидной железы проводится амбулаторно и занимает около четверти часа. Большая часть времени уходит на укладывание пациента, оформление документации, объяснение сути манипуляции, в то время как сам прокол и получение ткани — это считанные минуты.

Немаловажно подготовиться к процедуре и психологически, ведь излишний страх не только не оправдан, но и мешает самому пациенту объективно оценивать свое самочувствие. Возможная боль — основная причина страха. Учитывая, что укол производится в шею, он еще больше усиливается.
Многие пациенты боятся пункции и начинают паниковать заранее, думая, что это больно и крайне неприятно, а в последствии их непременно ждет операция. Однако, им можно успокоиться: применение тонких игл и, при необходимости, местных анестетиков делает пункцию почти безболезненной. Ощущения от нее сродни тем, которые все мы испытывали не раз при внутримышечных инъекциях, то есть вполне терпимы.
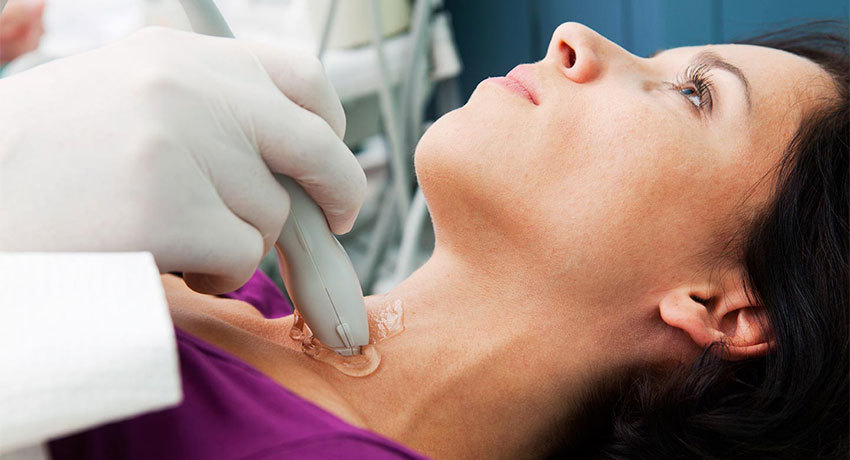
Другим поводом для беспокойства может стать опасение, что хирург попадет иглой не туда, куда нужно, либо спровоцирует прогрессирование патологии. Об этом не стоит беспокоиться, учитывая, что все пункции проводятся под контролем ультразвукового датчика, а после процедуры не происходит ускорения роста узлов или распространения опухоли за пределы органа.
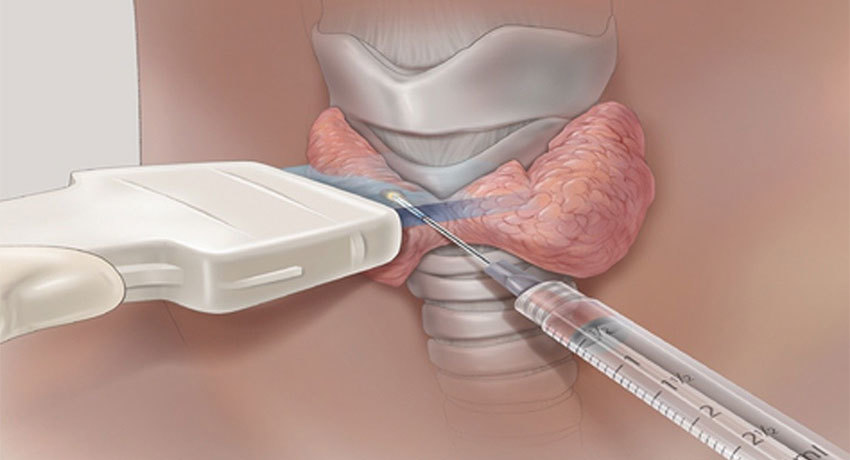
Современные стандарты пункции щитовидной железы требует проведения процедуры только под контролем УЗИ. Дополнительная визуализация органа и объемных образований в нем повышает точность прокола до 100%, исключает взятие ткани из другого участка, позволяет сделать пункцию в наиболее измененной области узла.
Большинство больных не нуждаются в анестезии, поскольку прокол осуществляется крайне быстро, и тонкая игла практически не травмирует железу. Показания к операции зависят от результата цитологии, и необходима она далеко не каждому.
Особо чувствительным и эмоциональным субъектам может быть проведено местное обезболивание специальными кремами или спреями с анестетиком, что не снижает эффективности процедуры, но облегчает ее проведение для конкретного обследуемого.
Берут пункцию при помощи тонких игл, и чем меньше ее диаметр, тем лучше: больной меньше ощущает момент прокола, а врач получает более качественный материал, не смешанный с кровью в связи с малой травматичностью.

- Укладывание обследуемого на спину, под которую помещается валик или подушка, помогающая достичь максимального разгибания шейного отдела и облегчения доступа к железе;
- Поиск с помощью ультразвука узлового образования в паренхиме органа, уточнение его локализации и размеров, наличия дополнительных включений (кальцинаты, рубцы, кисты);
- Обработка кожи в месте прокола антисептическими средствами, ограничение зоны манипуляции стерильными салфетками;
- Введение пункционной иглы быстрым, но аккуратным движением в требуемую область под контролем УЗИ, забор материала для исследования;
- Извлечение иглы наружу и помещение полученной ткани на предметное стекло, которое после будет подвергнуто микроскопии.
Когда игла достигла узлового образования, хирург четко видит ее на экране аппарата УЗИ, продвигая в самый подозрительный участок патологического очага. По мере всасывания шприцем ткани хирург перемещает иглу в разных направлениях, стремясь изъять из органа как можно более разнообразный клеточный субстрат.
Цитологический мазок, полученный на предметном стекле, направляется на исследование к врачам-цитологам, которые помогут с определением окончательного диагноза. Заключение пациент получит в течение недели после исследования, в зависимости от сложности клинического случая и загруженности цитологической лаборатории.
Место прокола после извлечения иглы заклеивается лейкопластырем, и уже через 10-15 минут в случае хорошего самочувствия пациент может отправиться по своим делам. В день процедуры разрешается принимать душ, заниматься спортом, есть и пить в привычном режиме.
Пункция щитовидной железы считается безопасной и практически безболезненной процедурой и, вместе с тем, высокоинформативным и незаменимым этапом диагностического поиска. Осложнения при ней крайне редки, хотя исключить их полностью все же нельзя. Наиболее вероятными последствиями могут стать небольшая гематома в месте прокола кожи, что не представляет угрозы здоровью обследуемого, а также обмороки в момент забора ткани, которые более часты у эмоционально лабильных и чрезмерно боящихся исследования пациентов.
Лабораторный этап исследования и его результаты
Все пациенты, прошедшие пункцию щитовидной железы, хотят получить не только быстрый, но и максимально точный цитологический диагноз. Этого же желают и врачи, однако на деле случается иначе. Заключения могут быть не информативными, если в материале не было клеток, а содержался коллоид, если обнаружены признаки аутоиммунного тиреоидита, но ничего не сказано о характере опухолевидного образования и т. д.
Как показывает практика, вероятность получения точного цитологического ответа прямо связана с опытом хирурга, проводившего пункцию. Чем прицельнее он взял ткань для исследования, тем выше вероятность достоверного и развернутого вывода о характере патологии. Считается, что доля неинформативных ответов минимальна у специалиста, который проводит не менее 40 биопсий в неделю, а в крупных эндокринологических центрах этот показатель достигает нескольких сотен.

Когда пациент уже покинул клинику, начинается наиболее сложный и ответственный этап всей морфологической диагностики. Стекла с мазками ткани железы просушиваются и отправляются в цитологическую лабораторию, где производится их окрашивание методиками Май-Грюнвальд-Гимзы или Папаниколау. Клетки исследуются микроскопически врачом-цитологом.
Морфологические особенности пунктата — строение клеток, их размеры, включения в цитоплазме, атипия — предопределяют диагноз, который в дальнейшем будет решающим при выборе лечебной тактики.
У 9 из 10 пациентов цитолог может сформулировать предельно точный диагноз, но случается, что данных микроскопии недостаточно для исключения или подтверждения злокачественности опухолеподобного процесса (много крови в пунктате, низкая клеточность ввиду плотности узла и др.).
Причиной неинформативности могут стать не только техническая погрешность при проведении процедуры или недостаточный опыт хирурга, но и слишком разнообразный клеточный состав, когда даже очень грамотному цитологу сложно выделить преобладающий тип клеток. В этом случае специалисту ничего не остается, как констатировать неинформативность материала и порекомендовать повторную пункцию железы.
В ожидании результатов исследования, пациенты очень волнуются, ведь главная задача хирурга и цитолога — исключить злокачественную опухоль. В среднем время ожидания результата занимает около недели, хотя само приготовление препаратов и их просмотр возможны в течение одного дня.
Крупные центры, специализирующиеся на патологии щитовидной железы, выдают заключения через 1-2 дня, так как штат специалистов позволяет провести диагностику максимально быстро даже при высокой загруженности пациентами. Это позволяет минимизировать стресс у больных в ожидании ответа без ущерба качеству исследования.
Пациенту на руки выдается заключение с результатом исследования, в котором указана не только цитологическая картина (главная цель пункции), но и точные размеры и расположение узлов, их особенности по данным ультразвукового осмотра. С этим документом обследуемый направляется к своему лечащему врачу-эндокринологу для решения вопроса о дальнейшей тактике. Если показана операция, то будет назначен оптимальный для нее срок, в противном случае пациент либо будет наблюдаться, периодически проходя УЗ-контроль, либо врач выпишет консервативное медикаментозное лечение.

Для формулировки заключений цитологи всего мира используют единые международные рекомендации. Эти рекомендации требуют от специалиста максимально точного и краткого заключения, которое даст возможность хирургу или эндокринологу определить единственно верную тактику лечения.
Чтобы устранить значительную изменчивость в сообщениях о цитологических заключениях пункционной биопсии узловых образований щитовидной железы под эгидой Национального Института рака США в 2007 году были представлены согласованные рекомендации, известные как Bethesda System for Reporting Thyroid Cytopathology. Согласно системе Bethesda на основании результата цитологического исследования определяется тактика дальнейшего ведения пациента.
В России также цитологи описывают полученный при пункционной биопсии результат согласно этой системе.
Система цитологических заключений щитовидной железы Bethesda: категории диагностики и риск злокачественности
| Диагностическая категория | Расчетный/
прогнозируемый риск злокачественности |
|
| Bethesda I | Недиагностический / неудовлетворительный Nondiagnostic or unsatisfactory | 1–4 % |
| Bethesda II | Доброкачественный
Benign |
0–3 % |
| Bethesda III | Атипия неопределенного значения / фолликулярное поражение неопределенного значения
Atypia of undetermined significance or follicular lesion of undetermined significance (AUS / FLUS) |
5–15 % |
| Bethesda IV | Фолликулярное новообразование / подозрительное на фолликулярное новообразование
Follicular neoplasm or suspicious for a follicular neoplasm (FN / SFN) |
15–30 % |
| Bethesda V | Подозрительные на злокачественность
Suspicious for malignancy (SUSP) |
60–75 % |
| Bethesda VI | Злокачественная опухоль
Malignan |
97–99 % |
Рекомендации по использованию системы Bethesda Российской ассоциации эндокринологов (2016)
| — неинформативная пункция – вероятность злокачественности – 1 – 4%, рекомендуется повторная ТАБ; |
— доброкачественное образование – вероятность злокачественности – 0 – 4%, рекомендуется динамическое наблюдение. Показания к оперативному лечению при доброкачественном заключении ТАБ:
|
| — атипия неопределенного значения – вероятность злокачественности – 5 – 15%, рекомендуется повторная ТАБ; |
| —атипия неопределенного значения повторно – вероятность злокачественности – 20 –40%, рекомендуется гемитиреоидэктомия с интраоперационным гистологическим исследованием; |
| — фолликулярная неоплазия – вероятность злокачественности – 15 – 30%, рекомендуется гемитиреоидэктомия с интраоперационным гистологическим исследованием; |
| — фолликулярная неоплазия более 5 см – вероятность злокачественности более 50%, в связи с низкой чувствительностью интраоперационного гистологического исследования и высокой вероятностью повторной операции, возможно обсуждение с пациентом целесообразности выполнения тиреоидэктомии; |
| — подозрение на злокачественную опухоль – вероятность злокачественности – 60 – 75%, рекомендуется тиреоидэктомия; |
| — злокачественная опухоль – вероятность злокачественности – 97 – 99%, рекомендуется тиреоидэктомия. |
Рекомендации по использованию системы Bethesda Американской тиреоидологической ассоциации (American Thyroid Association — ATA) (2015)
| Диагностическая категория | Риск злокач. | Тактика |
| Bethesda I | 1-4% | Следует повторить ТАБ, — если возможно с цитологической оценкой на месте.
Если повторная ТАБ недиагностическая, узлы без сонографической картины высокого риска злокачественности требуют тщательного наблюдения. Хирургическое вмешательство следует рассматривать если узел имеет сонографическую картину высокого риска злокачественности, рост узла (> 20% в двух измерениях) или при наличии клинических факторы риска для злокачественного образования. |
| Bethesda II | 0-3% | Узлы с сонографической картиной высокого риска злокачественности – повторить УЗИ и ТАБ в течение 12 месяцев.
Узлы с сонографической картиной низкого и среднего риска злокачественности — повторить УЗИ через 12–24 месяца. Узлы с сонографической картиной очень низкого злокачественности (включая губчатые узлы) -наблюдение. Повторное УЗИ не ранее чем через 24 месяца. Если при повторной ТАБ получен доброкачественный результат наблюдение за узлами для подтверждения риска злокачественности не требуется. |
| Bethesda III | 5-15% | Для узлов с сонографической картиной высокого риска злокачественности – повторная ТАБ или молекулярное тестирование.
Если повторное цитологическое исследование, молекулярное тестирование или и то и другое не выполняются или не дают результатов, может быть выбрано либо наблюдение, либо диагностическая гемитиреоидэктомия в зависимости от клинических факторов риска, сонографических признаков или желания пациента. |
| Bethesda IV | 15-30% | Диагностическое хирургическое иссечение узла ЩЖ – гемитиреоидэктомия.
Тем не менее, возможно отложить оперативное лечение после рассмотрения клинических и сонографических особенностей узла, молекулярного тестирования. Информирование пациента и его мнение должны учитываться для принятия решения. Если нет возможности провести молекулярное тестирование, хирургическое удаление ЩЖ может быть рассмотрено для установления окончательного диагноза. |
| Bethesda V | 60-75% | Хирургическое лечение. Объем операции зависит от клинических факторов риска, сонографических особенностей, предпочтений пациента и, возможно, результатов мутационного тестирования (если оно проводилось).
Предпочтительный объем операции — тиреоидэктомия После рассмотрения клинических и сонографических особенностей мутационное тестирование на BRAF или панель маркеров мутации из семи генов ( BRAF , RAS , RET / PTC , PAX8 / PPARγ ) может быть рассмотрено в узлах с данным цитологическим заключением, если эти данные могут повлиять на принятие клинического решения и выбора объема операции. |
| Bethesda VI | 97-99% | Тиреоидэктомия |
Рекомендации по использованию системы Bethesda Корейской радиологической ассоциацией (Korean Society of Thyroid Radiology (KSThR) (2016)
| Результат ТАБ | Сонографические признаки узла K-TIRADS | Тактика |
| Bethesda-1 | Высокие подозрения
Средний или низкий уровень подозрений |
Повторная ТАБ в течение 3–6 месяцев
Повторная ТАБ в течение 6–12 месяцев |
| Bethesda-2 | Высокие подозрения
Средний или низкий уровень подозрений |
Повторная ТАБ в течение 6–12 месяцев
УЗИ через 12–24 месяца |
| Bethesda-3 | Высокие подозрения
Средний или низкий уровень подозрений. |
Повторная ТАБ в течение 3–6 месяцев
Повторная ТАБ в течение 6–12 месяцев. |
| Bethesda-4 | Все узлы | Диагностическая операция (гемитиреоидэктомия) |
| Bethesda-5 | Высокое или среднее подозрение
Низкое подозрение |
Хирургическое лечение
Повторная ТАБ или оперативное лечение. Активное наблюдение вместо немедленной операции может рассматриваться у взрослых пациентов с вероятной или доказанной папиллярной микрокарциномой |
| Bethesda-6 | Все узлы | Хирургическое лечение.
Активное наблюдение вместо немедленной операции может рассматриваться у взрослых пациентов с вероятной или доказанной папиллярной микрокарциномой |
Представленные рекомендации имеют некоторые отличия, но все они сводятся к тому, что при неинформативном или неопределенном результате необходимо повторить исследование. Если результат пункции не соответствует сонографической картине узла, то пункцию также следует повторить.
Необходимость и сроки повторной пункции должен определить ваш лечащий врач
Биопсия щитовидной железы – наиболее информативный и точный метод, позволяющий определить любые заболевания этого органа на ранней стадии, включая злокачественные процессы. Это безопасный для здоровья метод, благодаря которому можно избежать проведения неоправданных операций и вредных манипуляций с побочными эффектами.
- Особенности и виды процедуры
- Показания к проведению
- Подготовка к процедуре
- Ход выполнения процедуры
- Результаты биопсии
- Возможные последствия
- Реабилитация после биопсии
Особенности и виды процедуры
Часто биопсия является единственным эффективным способом диагностики, который позволяет выявить патологии щитовидной железы. Существует 2 основных способа выполнения этой процедуры:
- Открытая биопсия. Манипуляция проводится под общим наркозом и занимает около часа. Забор ткани для последующего лабораторного исследования проводится через небольшой надрез на шее. Этот метод используется все реже.
- Пункционная биопсия. Это современный метод забора биоптата. Анализ обладает высокой информативностью. Для забора образца ткани используют тонкую иглу, которую вводят под кожу.
Биопсия щитовидки проводится под контролем УЗИ в целях точного определения места прокола.
Собранный в ходе такой процедуры материал исследуют под микроскопом.
Показания к проведению
В большинстве случаев биопсия щитовидной железы проводится женщинам старше 50 лет и мужчинам старше 70 лет, лицам, пострадавшим от воздействия радиоактивного излучения, а также тем, кто работает на опасных и вредных производствах.
Показаниями к выполнению биопсии щитовидки являются:
- выявление в ходе других исследований новообразований железы с размером более 1 см, особенно у пациентов с плохой наследственностью в плане онкологии;
- обнаружение множественных образований узелкового типа;
- выявление диффузных изменений в тканях железы;
- потребность в подтверждении или опровержении аутоиммунных заболеваний у пациента;
- гормональные нарушения или заболевания;
- быстрое разрастание железистой ткани;
- врожденные аномалии развития или расположения щитовидной железы;
- выявление метастазов в тканях шеи при невыясненном нахождении опухоли;
- наличие симптомов гипотиреоза или гипертиреоза.
Также поводом для направления пациента на биопсию щитовидной железы могут послужить симптомы ее поражения. Это:
- хроническая усталость, которая не исчезает даже после полноценного отдыха;
- тревожность;
- проблемы с памятью и концентрацией внимания;
- суставные и мышечные боли;
- сухость кожи;
- выпадение волос;
- ломкость ногтей;
- быстрый набор веса без объективных причин;
- ощущение кома в горле;
- затруднения глотания.
Подготовка к процедуре
Перед тем, как направить пациента на биопсию, врач собирает информацию о препаратах, которые он принимает, уточняет наличие аллергии и перенесенных заболеваний.
Если планируется открытая биопсия, за 10 часов до ее выполнения нельзя есть и пить.
Перед проведением манипуляции необходимо снять все ювелирные украшения и металлические предметы с шеи и верхней части тела. Также нужно снять зубные протезы.
Ход выполнения процедуры
Пациента укладывают на кушетку, на спину. Под шею нужно положить подушку. Кожу в области над щитовидной железой обрабатывают антисептическим раствором. Рабочую зону отграничивают стерильным материалом.
Далее выполняют УЗИ проблемной области чтобы определить, какие именно участки нужно прокалывать.
После этого проводят пункцию с помощью тонкой иглы.
Полученный биоптат направляют в лабораторию для детального изучения клеточного состава.
Через 10–15 минут после проведения биопсии пациент может возвращаться к привычным делам: госпитализация не требуется.
Результаты биопсии
В ходе процедуры могут быть выявлены:
- Диффузные изменения. Это свидетельствует о том, что щитовидная железа имеет неоднородную структуру и участки с большей и меньшей плотностью. В большинстве случаев такие состояния не вызывают опасных осложнений, но требуют наблюдения специалиста.
- Кисты. Такие образования представляют собой полости в виде мешочков, наполненных жидкостью. Они крепятся к железе. Кисты часто возникают внезапно и столь же внезапно исчезают, даже без лечения. Если такое новообразование имеет диаметр менее 1 см и не увеличивается со временем, специфическое лечение не требуется. В случае роста кисты проводят дополнительные исследования для определения ее происхождения и составления плана лечения.
- Узловые зобы (токсические и нетоксические). Это плотные новообразования, которые можно лечить консервативно. Если зоб достигает крупных размеров и мешает глотать и даже дышать, его удаляют хирургическим путем.
- Папиллярная карцинома. Это наиболее распространенное злокачественное новообразование щитовидки. Такая опухоль часто дает метастазы в лимфоузлы и рецидивирует даже после лечения.
- Фолликулярная карцинома. Опухоль развивается из фолликулярных клеток. Он часто встречается у людей пожилого возраста.
- Анапластическая карцинома. Это наименее распространенная форма рака щитовидной железы. Она характеризуется тяжелым течением, сложно поддается терапии.
В некоторых случаях заключение биопсии является неинформативным. Это означает, что извлеченного биоптата недостаточно, либо что в нем присутствуют разные клетки. В таком случае манипуляцию нужно повторить через некоторое время.
Возможные последствия
После проведения биопсии могут возникать такие побочные реакции, как:
- головокружение;
- повышенная слабость;
- кашель;
- затрудненное глотание;
- повышение температуры;
- кровотечение или гематома в области прокола.
Побочные эффекты имеют временный характер и исчезают довольно быстро. Если они беспокоят в течение длительного времени, необходимо обратиться к врачу.
Реабилитация после биопсии
В течение нескольких часов после выполнения биопсии рекомендуется избегать повышенных физических нагрузок. Чтобы предотвратить образование гематомы, к участку прокола на 10–15 минут можно приложить лед, предварительно обернутый тканью или пакетом.
После взятия биоптата на место прокола клеят специальный стерильный лейкопластырь. Его нельзя снимать в течение 4–6 часов.
При ощущении боли или дискомфорта в области забора материала можно принять обезболивающее.
К врачу необходимо немедленно обратиться, если в месте прокола началось интенсивное кровотечение, которое невозможно остановить самостоятельно.
Также поводами к обращению за медицинской помощью должны стать затрудненное дыхание, повышение температуры до 38 градусов и выше, сильная отечность на участке прокола.
Пункция щитовидной железы — процедура, во время которой в железу вводят иглу, чтобы получить образец ткани для исследования. Данная манипуляция называется тонкоигольной аспирационной биопсией. Ее проводят, когда в щитовидной железе обнаруживают узел, как правило, чтобы разобраться, является ли он злокачественным.

Наш эксперт в этой сфере:

Сергеев Пётр Сергеевич
Заместитель главного врача по лечебной работе. Врач-онколог, хирург, химиотерапевт, к.м.н.
Щитовидная железа — небольшой эндокринный орган, который находится под кожей на передней поверхности шеи. Она имеет форму буквы «Н» или бабочки, состоит из двух долей, соединенных узким перешейком. Щитовидная железа весит всего 12–25 г, ее объем составляет до 25 мл у мужчин и до 18 мл у женщин. Она накапливает йод и вырабатывает гормоны, которые влияют на многие процессы в организме, участвуют в регуляции обмена веществ, роста отдельных клеток и организма в целом.
У некоторых людей в щитовидной железе возникают уплотнения — узелки. Чаще всего это доброкачественное разрастание нормальной ткани, киста, проявление хронического воспаления, многоузлового зоба, эндемического зоба, связанного с недостатком йода. Злокачественными являются менее 5% всех узелков, обнаруживаемых в щитовидной железе. В ряде случаев установить точный диагноз можно только после биопсии.
Тонкоигольная аспирационная биопсия щитовидной железы — безопасный и информативный метод диагностики, который обладает многими преимуществами:
- Высокая точность диагностики — 95%.
- Надежность: в большинстве случаев можно достоверно судить о том, является ли узел в щитовидной железе доброкачественным или злокачественным.
- Чтобы получить образец ткани, не нужно делать разрез и применять общую анестезию.
- При применении местной анестезии процедура является совершенно безболезненной.
- Короткий восстановительный период.
В каких случаях необходима пункция щитовидной железы?
Обычно узлы в щитовидной железе выявляет врач-эндокринолог во время пальпации (ощупывания), либо их обнаруживают в ходе УЗИ. Иногда встречаются большие узлы, которые заметны под кожей, деформируют шею, нарушают дыхание и глотание.
Некоторым пациентам достаточно пройти ультразвуковое исследование, компьютерную томографию шеи и сдать анализ крови на гормоны. Эти методы диагностики могут показать, что узел не является злокачественным. Но в большинстве случаев диагноз приходится уточнять с помощью пункции и тонкоигольной биопсии.
Заподозрить злокачественный характер узла во время УЗИ можно по некоторым признакам:
- низкая эхогенность (темный цвет на снимках);
- неоднородная структура;
- отсутствие вокруг узла темного ободка Хало — обычно он выявляется при доброкачественных образованиях;
- неровные, нечеткие границы;
- неправильная форма;
- наличие уплотнений — кальцинатов;
- обильное или, напротив, скудное кровоснабжение;
- увеличение лимфатических узлов — это может говорить о том, что они тоже поражены злокачественной опухолью.
Риск того, что узел окажется злокачественным, повышен у людей с отягощенным семейным анамнезом (рак щитовидной железы у близких родственников), у тех, кто ранее страдал раком эндокринных органов, подвергался воздействию ионизирующих излучений.
В соответствии с современными рекомендациями, диагностическая пункция показана, когда в щитовидной железе обнаружен узел диаметром 1 см и более, который определяется на ощупь.
Врач принимает решение о том, нужно ли проводить пункцию щитовидной железы и биопсию узла, в каждом случае индивидуально, изучив результаты УЗИ и других исследований. Некоторые критерии играют важную роль:
| Факторы, которые свидетельствуют о высоком риске рака щитовидной железы | Факторы, которые указывают на низкий риск злокачественной опухоли (пункцию можно отложить) |
|
|
Вы можете получить консультацию у компетентного специалиста в международной клинике Медика24. Наши врачи работают в соответствии с современными международными стандартами.
Закажите обратный звонок. Мы работаем круглосуточно
Записаться на прием

Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Подготовка к процедуре
Пункция щитовидной железы не требует специальной подготовки. Не нужно корректировать образ жизни, придерживаться специальной диеты и пр. Если пациент постоянно принимает какие-либо лекарства, то их не нужно отменять, за исключением антикоагулянтов. Эти препараты применяются для «разжижения крови» и предотвращения образования тромбов. Из-за них после пункции щитовидной железы может повыситься риск кровотечения. Стоит ли их отменить за несколько дней до процедуры, решает врач.
Обычно тонкоигольную аспирационную биопсию выполняют врачи-эндокринологи. У них это получается лучше, чем у других специалистов, потому что им часто приходится заниматься пальпацией щитовидной железы. Желательно, чтобы пункцию проводил врач, который будет в дальнейшем вести пациента.
Как проводится пункция?
Диагностическая пункция щитовидной железы в среднем продолжается 20 минут. Во время процедуры пациента обычно укладывают на спину и подкладывают под плечи подушку, чтобы немного запрокинуть голову. Это упрощает доступ к щитовидной железе для врача.
Общий наркоз во время пункции не нужен. Некоторые врачи используют местную анестезию — обкалывают область вмешательства раствором лидокаина. Это позволяет полностью избежать болевых ощущений. Анестезию можно и не проводить. В таком случае ощущения во время пункции будут такими же, как во время укола в вену.
Для аспирационной биопсии используют тонкую иглу (22, 25 или 27 калибра) и шприц объемом 10–20 мл. Для удобства его можно вставить в специальный металлический держатель.
Пункцию щитовидной железы проводят под контролем ультразвука. УЗ-навигация помогает ввести иглу точно в нужное место и не повредить соседние анатомические структуры.
Рекомендуется получить образцы ткани не менее чем из 2 мест — за счет этого снижается риск ошибки. Зачастую делается 3–6 попыток, а некоторые эксперты рекомендуют не менее шести.
Если в щитовидной железе имеется киста (полость с жидкостью), то в нее вводят иглу, аспирируют содержимое, а затем проводят биопсию оставшейся ткани. Жидкость из кисты собирают в отдельную емкость и отправляют на цитологическое исследование.
После процедуры
После того как получены необходимые образцы ткани, иглу извлекают и к месту прокола прикладывают тампон, осуществляя им давление. Когда кровь останавливается, наклеивают пластырь. Его можно снять через несколько часов. Пациента просят медленно сесть, чтобы у него не закружилась голова. За его состоянием наблюдают несколько минут, а затем отпускают в палату или домой.
В течение 1–2 дней в месте пункции могут беспокоить боли. С ними можно справиться с помощью обезболивающих препаратов и холода местно.
Возможные осложнения
Пункция щитовидной железы редко сопровождается осложнениями. Навигация с помощью ультразвука делает эту процедуру еще более безопасной. Случаи распространения злокачественной опухоли из-за введения иглы, повреждения соседних органов, нервов, кровеносных сосудов практически не встречаются.
Чаще всего после тонкоигольной биопсии беспокоят боли и немного меняется цвет кожи в месте укола. Но даже небольшие кровоизлияния на коже — редкость. Описаны единичные случаи, когда развивалось кровотечение в кисту, и
из-за
этого ее приходилось удалять.
Если соблюдаются правила асептики и антисептики, риск инфицирования также крайне маловероятен.

Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Возможны ли ошибки?
Аспирационная биопсия щитовидной железы — довольно точный метод диагностики. Тем не менее, в редких случаях могут происходить ошибки:
- Ложноположительный результат — когда злокачественной опухоли нет, а специалисты лаборатории посчитали, что она есть. Вероятность такой ошибки составляет 3%.
- Ложноотрицательные результаты встречаются менее чем в 5% случаев. При этом в лаборатории не обнаруживают опухолевые клетки, а на самом деле у пациента имеется злокачественная опухоль.
Причины ошибок бывают разными: неопытность врача, который выполнял пункцию, сотрудника лаборатории, особенности гистологического строения разных новообразований. В узелки диаметром менее 1 см бывает сложно попасть иглой, а при размерах более 4 см не удается собрать образцы ткани из всех частей узла.
Если у вашего лечащего врача есть сомнения в диагнозе — получите услугу второго врачебного мнения у специалистов в международной клинике Медика24.
Чего ожидать после того, как придет заключение из лаборатории?
В патоморфологической лаборатории образцы ткани, полученные во время пункции щитовидной железы, изучают под микроскопом, проводят различные исследования, чтобы оценить характеристики клеток.
Спустя несколько дней из лаборатории приходит заключение, в котором указан патоморфологический диагноз:
- «Доброкачественное образование» — такой вердикт выносят по результатам примерно 70% биопсий щитовидной железы. Чаще всего дальнейшего лечения не требуется, узлы нужно контролировать с помощью УЗИ каждые 18 месяцев. У 3% из этих пациентов в дальнейшем обнаруживают злокачественные опухоли.
- «Злокачественное новообразование». Опухолевые клетки находят в 3–7% биоптатов. Точность диагноза составляет 97–99%. У 1–3% пациентов на самом деле нет рака.
- «Подозрение на злокачественное новообразование». Вероятность того, что в данном случае имеется злокачественная опухоль, составляет 60–75%. Обычно таким пациентам назначают хирургическое лечение.
- «Атипия неопределенного значения» (AUS) или «фолликулярное изменение неопределенного значения» (FLUS) — если коротко, то эти термины означают, что в целом клетки выглядят нормальными, но есть некоторые признаки, вызывающие беспокойство. Риск рака у таких пациентов составляет 5–15%. В таком случае врач может назначить повторную биопсию или генетический анализ.
- «Фолликулярное новообразование» или «подозрение на фолликулярное новообразование» — еще один неопределенный патоморфологический диагноз. Риск рака составляет 15–30%. Ситуацию может прояснить генетический анализ. Врач может назначить удаление пораженной половины щитовидной железы — гемитиреоидэктомию, с последующим гистологическим исследованием.
- «Недостаточно клеток для диагностики» — к сожалению, такие ситуации иногда тоже встречаются. Необходима повторная биопсия.
Обратитесь в международную клинику Медика24: наши врачи обладают большим опытом проведения аспирационной тонкоигольной биопсии щитовидной железы. Исследования биоптатов проводятся в современной лаборатории, оснащенной новейшей аппаратурой. Это позволяет существенно повысить эффективность диагностики и свести к минимуму вероятность ошибки. Если онкологический диагноз подтвердится — в нашей клинике можно сразу начать комплексное лечение в соответствии с современными международными рекомендациями.
Материал подготовлен членом международного общества хирургов онкологов EESG, кандидатом медицинских наук Сергеевым Петром Сергеевичем.
Щитовидная железа – обильно кровоснабжаемый орган и в связи с возможными осложнениями трепанобиопсию с целью дооперационной гистологической диагностики не используют. Цитологическое исследование материала, полученного методом тонкоигольной аспирационной пункции щитовидной железы – простой, безопасный, дешевый, безболезненный дооперационный метод морфологической верификации патологического процесса, который при необходимости можно повторить. Кроме того, цитологическое исследование можно применять при срочной интраоперационной диагностике, обычно параллельно с гистологическим.
Цель цитологического исследования при заболеваниях щитовидной железы – уменьшение количества неоправданных хирургических вмешательств у пациентов с неопухолевыми процессами и выявление больных с опухолями для своевременного оперативного лечения и предотвращения или ранней диагностики злокачественных поражений.
Основным показанием к ТАБ является узловой зоб: все солитарные или доминантные узлы диаметром более 1 см, выявленные у эутиреоидных пациентов (при нормальном уровне ТТГ), необходимо пунктировать, желательно под контролем УЗИ. При эутиреозе ТАБ более предпочтительна в качестве начального диагностического исследования тиреоидного узла, чем сканирование. При тиреотоксикозе исследование оптимально начать со сканирования, однако результат сканирования не должен исключать необходимость ТАБ. Одиночные “холодные” узлы нужно пунктировать обязательно.
Контроль УЗИ при выполнении ТАБ необходим при узловых образованиях размером менее 1,5 см, кистозных (сложных) узлах для гарантированной аспирации тканевого компонента; узлах, локализованных по задней стенке или имеющих верхнегрудинное расположение и любых других узловых образований размером более 1 см, которые трудны для пальпации, особенно у пациентов крупного телосложения, с развитым мышечным слоем или с избыточно развитой подкожно-жировой клетчаткой. Естественно, что под контролем УЗИ необходимо проводить ТАБ при многоузловом зобе: при этом выбирают главные (доминантное) узлы (наиболее крупные или “неблагоприятные” с точки зрения лечащего врача или специалиста по ультразвуковой диагностике).
Однако цитологическое исследование способно помочь уточнить план ведения больных и при диффузном нетоксическом зобе, так как позволяет провести дифференциальный диагноз между коллоидным или паренхиматозным зобом и аутоиммунным тиреоидитом.
При четких клинических признаках злокачественного процесса морфологическая верификация также необходима для уточнения плана лечения. В частности, при анаплазированном раке и злокачественной лимфоме оперативное вмешательство не показано, а лечебная тактика различна.
Получение материала
Очень важно, чтобы эндокринологи, хирурги, врачи-радиологи и цитологи работали сообща. Целью их совместной работы должен быть обмен информацией, полученной на разных этапах обследования и лечения, для оптимальной лечебной тактики и непрерывности наблюдения.
Первым этапом обследования является пальпация шеи для исключения образований, не связанных со щитовидной железой. ТАБ должен выполнять опытный врач (хирург или врач ультразвуковой диагностики). Пункция под контролем УЗИ позволяет уменьшить вероятность ошибочных, и, что наиболее важно, ложноотрицательных заключений, связанных с тем, что игла не попадает в патологический очаг. Сведения о результатах УЗИ помогают цитологу правильно трактовать клеточный состав мазков.
Пункцию ЩЖ выполняют в положении больного лежа на спине с небольшой подушкой под шеей и плечами, мышцы шеи расслаблены. Такое положение позволяет обеспечить оптимальный доступ к пунктируемому участку. Пациента нужно предупредить о том, что он во время процедуры не должен разговаривать или глотать. Используют иглы 23 калибра (с наружным диаметром 0,8 мм). Можно использовать местную анестезию лидокаином. Обычно достаточно уколов иглы в двух-трех направлениях, в редких случаях для получения полноценного материала необходимы множественные “пассы”. Значительно улучшаются результаты исследования, если пунктат сразу оценивается цитологом (срочная цитологическая диагностика на наличие клеточного материала); при получении неполноценного материала сразу же выполняется повторная пункция.
Для исключения злокачественного характера поражения считают необходимым не менее двух пункций – при первичном осмотре и в динамике. Материал распределяют на стеклах тонким слоем. Если при пункции щитовидной железы получают обильный кровянистый материал (что бывает достаточно часто), его распределяют на нескольких стеклах, готовя тонкие препараты, как мазки крови. Материал, содержащий жидкость, необходимо центрифугировать и готовить препараты из осадка. Значительно улучшается качество мазков при использовании цитоцентрифуги типа Cytospin, Сellspin, Rotorfix и др.
Приготовление препаратов
Следует помнить о том, что, как правило, при пункции щитовидной железы получается достаточно обильный кровянистый материал, и, если не предполагается использование жидкостной цитологии, следует весь материал распределить на стеклах возможно более тонким слоем, помещая на каждое стекло небольшую каплю и готовя препараты с помощью шпателя или стекла со шлифованным краем, как мазки крови.
Оптимальными методами окрашивания препаратов из щитовидной железы являются модификации метода Романовского: Мая-Грюнвальда-Гимзы, Лейшмана и другие, а если используется жидкостная цитология, до помещения материала в контейнер со стабилизирующим раствором желательно сделать один-два мазка и высушить их на воздухе для последующего окрашивания по Романовскому.
Интерпретация результатов
Цитолог должен интересоваться вопросами тиреоидной цитологии и иметь опыт в этой области. Если опытного в области тиреоидологии цитолога в пределах медицинского учреждения нет, микропрепараты должны быть отосланы опытному врачу, практикующему за пределами данного учреждения. Цитолог должен с готовностью пересматривать микропрепараты вместе с лечащим врачом пациента при возникновении такой необходимости.
Цитологическое исследование материала из щитовидной железы представляет значительные сложности в связи с тем, что критерии диагностики тех или иных доброкачественных и злокачественных патологических процессов отличаются от критериев, используемых при исследовании материала из других органов и тканей. Для того, чтобы освоить цитологическую диагностику поражений щитовидной железы, необходимо иметь достаточный опыт (не менее трех лет) полноценной работы в других разделах клинической цитологии, обучение в специализированных лабораториях, а также накопить опыт самостоятельной работы, консультируя сложные диагностические наблюдения у опытных коллег.
Трактовка цитологического заключения
В настоящее время во многих медицинских учреждениях мира при цитологическом исследовании щитовидной железы используется терминология Bethesda: The Bethesda System for Reporting Thyroid Cytopathology (BSRTS), принятая на конференции Национального Института Рака, 22–23 октября 2007 в г. Бетесда (США, Мэриланд). В соответствии с этой терминологией описание каждой ТАБ начинают с основных диагностических категорий, каждая из которых имеет определенный риск злокачественности и в зависимости от степени риска каждая категория связана с дальнейшей клинически обоснованной тактикой:
I. Недиагностический или неудовлетворительный материал.
II. Доброкачественные изменения.
III. Атипия неясного значения или фолликулярные поражения неясного значения.
IV. Фолликулярная опухоль или подозрение на фолликулярную опухоль.
V. Подозрение на злокачественную опухоль.
VI. Злокачественная опухоль.
При получении полноценного материала и возможности более точно интерпретировать полученный клеточный состав, можно ожидать от врача-цитолога более точное заключение в уверенной или предположительной форме в соответствии с цитологическими и гистологическими (МКБ-О) классификациями (при доброкачественных неопухолевых поражениях – тиреоидит (аутоиммунный, гранулематозный, фиброзный), клеточный или коллоидный зоб и другие поражения, при злокачественных поражениях – уточнение формы рака (папиллярный, фолликулярный, медуллярный, недифференцированный, анапластический), по возможности с результатами молекулярно-биологических и молекулярно-генетических исследований. Заключения цитолога “материал получен из участка кистозной дегенерации” или “лимфоидной инфильтрации” обычно связаны с доброкачественными поражениями (зоб с кистозной дегенерацией, лимфоматозный тиреоидит и др.), однако не исключают опухолевого процесса, поэтому для уточнения диагноза необходима повторная пункция с более тщательным ее выполнением.
Если ТАБ проведена неадекватно или не обладает диагностической ценностью, повторная ТАБ с более тщательным соблюдением правил пункции часто позволяет получить клеточный материал для постановки диагноза. Предпочтительно, чтобы повторная ТАБ проводилась под контролем УЗИ.
Интеграция различных лабораторных методов
При установлении цитологического диагноза большое значение имеют данные исследования гормонального статуса щитовидной железы. Для уточнения морфологического диагноза используют иммуноцитохимические или другие молекулярные, в том числе молекулярно-генетические исследования. Резко выраженная иммуноцитохимическая реакция опухолевых клеток на мезотелин (HBME) и галектин подтверждает злокачественный характер опухоли. При подозрении на метастазы папиллярного или фолликулярного рака щитовидной железы возможно уточнение природы с помощью определения тиреоглобулина.
Генетическая предрасположенность, нестабильность генома RET/PTC способны “запустить” механизм возникновения злокачественной трансформации, дальнейшие повреждения в геноме (ТР53, CTNNB1 и другие генетические изменения способствуют прогрессии опухоли). В зависимости от молекулярно-генетических находок можно определять фенотипические особенности опухоли и прогноз заболевания.
Статья на конкурс «био/мол/текст»: Рак — та проблема, которая так или иначе волнует каждого из нас, а некоторых, к сожалению, коснулась напрямую. Сегодня заболеваемость онкологическими патологиями неуклонно растет. Однако сейчас мы бы хотели поговорить с вами о том виде рака, который бояться в большинстве случаев совсем не нужно! Это рак щитовидной железы. Заинтригованы? Читайте эту статью.
Несомненно, XXI век — время развития научно-технического прогресса. Вместе с совершенствованием технологий приходит и их доступность в повсеместном использовании. Медицина не является исключением. Благодаря развитию технологий диагностики и лечения самых разных заболеваний мы стали спасать тех пациентов, которые когда-то входили в число неизлечимых. Однако не на все сферы медицины прогресс повлиял так положительно. Поэтому сегодня мы бы хотели познакомить вас с такими животрепещущими вопросами медицины, как гипердиагностика и гиперлечение. Сейчас мы остановимся лишь на одной, но весьма значимой стороне данной проблемы — гипердиагностика узлов щитовидной железы, а также гиперлечение этих узлов и рака щитовидной железы.
Что мы знаем сегодня про узлы щитовидной железы?
26 сентября 2019 года в группе «Медфронт» во «ВКонтакте» появилась небольшая статья Александра Циберкина, врача-эндокринолога, создателя блога «Занимательная эндокринология» [1]. Проблема, которая поднималась в статье, достаточно проста: многим из нас когда-то предлагали сделать УЗИ щитовидной железы на всякий случай. На наш взгляд, Александр рассказывает о проблеме гипердиагностики и гиперлечения для того, чтобы врачи всерьез задумались, правильно ли назначать не всегда нужные анализы всем, и насколько серьезной проблемой является обнаружение узла в щитовидной железе в процессе такого скрининга.
Однако то, что эта проблема была озвучена совсем недавно, не значит, что о ней больше не надо писать. Мы не хотим загружать вас медицинской терминологией, вновь писать о TI-RADS и разбирать по кусочкам, что может написать функциональный диагност в заключении. Мы обращаемся к вам в качестве потенциальных пациентов и хотим донести мысль, что не всегда узел в щитовидной железе опасен, а рак априори смертелен.
База, с которой нам нужно познакомиться: щитовидная железа
Немножко о щитовидной железе (ЩЖ). Это орган эндокринной системы человека, который располагается на передней поверхности шеи в области гортани, прямо перед щитовидным хрящом. Состоит железа из левой и правой долей и перешейка. ЩЖ богато кровоснабжается разными артериями, а иннервируется гортанными нервами.
Главной функцией щитовидной железы (лат. glandula thyroidea) является синтез тиреоидных гормонов, необходимых нашему организму. Под тиреоидными гормонами мы подразумеваем два соединения: тироксин (Т4) и трийодтиронин (Т3). Основной функцией Т4 и Т3 является увеличение потребления клетками кислорода. Иначе говоря, эти гормоны стимулируют все энергетические процессы в клетке и обмен веществ, причем их влияние распространяется на все клетки организма.
Также клетки ЩЖ производят кальцитонин, ответственный за обмен кальция в организме.
Прямо за щитовидной железой располагаются четыре небольшие паращитовидные железы. Последние производят паратиреоидный гормон, который также отвечает за поддержание уровня кальция в организме, причем в большей степени, чем кальцитонин.
Откуда берется столько случаев рака щитовидки?
Рак щитовидной железы (РЩЖ) — наиболее распространенное злокачественное новообразование эндокринной системы [2]. Все чаще мы слышим, что заболеваемость РЩЖ неуклонно растет. И звучит это ужасающе, однако так ли всё просто на самом деле? Возможно, вы будете шокированы, какая правда скрывается за этими, на первый взгляд, однозначными научными фактами. И прежде, чем мы разберемся с истинной причиной роста заболеваемости РЩЖ, необходимо ознакомиться с тем, какие виды рака щитовидки существуют.
Итак, начнем. Сейчас нам понадобится привести немного численных данных, но не пугайтесь их, всё крайне просто. В научном сообществе выделяют пять типов РЩЖ:
- Папиллярный (80–85% случаев).
- Фолликулярный (10–15% случаев).
- Медуллярный (5% случаев).
- Низкодифференцированный (1% случаев).
- Недифференцированный (0,1–0,2% случаев).
Наиболее благоприятными принято считать два первых типа РЩЖ. И как мы можем заметить, они встречаются наиболее часто. Их также называют высокодифференцированными типами рака. Медуллярный, низкодифференцированный и недифференцированный типы считаются агрессивными формами РЩЖ. В нашей статье мы сделаем акцент лишь на первых двух типах РЩЖ, так как они являются наиболее распространенными.
Что означает понятие «дифференцировка»?
Когда-то давно, еще до нашего рождения, каждый из нас представлял собой одну-единственную клетку. Во время внутриутробного развития клеток стало в триллионы раз больше! И каждая из них обрела свою собственную функцию: одни отвечают за биение нашего сердца, другие защищают наш организм от внешних и внутренних опасностей, а третьи отвечают за когнитивные функции. И таких видов клеток более 230! Путь, который проходит клетка от той единственной, стоявшей в начале нашего пути, до высоко специализированной клетки, у которой есть четкие обязанности, и называется «дифференцировка».
Что касается рака — если клетки, из которых состоит опухоль, являются высокодифференцированными, в большинстве случаев врачи считают исход благоприятным. Однако если опухоль состоит из низкодифференцированных клеток, то с большой вероятностью она склонна к агрессивному течению. Как уже было сказано, наиболее часто выявляемые РЩЖ являются высокодифференцированными.
Папиллярный РЩЖ — наиболее распространенная форма: 80–85%. И с самым хорошим прогнозом. Пятилетняя выживаемость пациентов с РЩЖ — 98,1% [2]. Что это значит для пациента? Что наиболее часто выявляемые случаи РЩЖ имеют благоприятный исход!
Рак, ушедший в себя
Наше традиционное понимание РЩЖ, а именно его развития, в корне изменилось благодаря трем исследованиям 2014 года (Thyroid cancer trilogy) [3–5]. Казалось бы, все злокачественные образования по мере развития подвергаются прогрессии, а потому нуждаются в ранней диагностике и оперативном лечении. Впервые за всю историю человека было обнаружено существование «самоограничивающихся раков» (self-limiting cancers), которые являются злокачественными, но при этом не прогрессируют в летальные формы из-за ограниченной способности к делению клеток, составляющих опухоль. Конечно же, существуют и так называемые летальные РЩЖ (lethal thyroid cancers). Различие между ними заключается в происхождении раковых клеток, что и определяет развитие заболевания и его исход. Во втором случае клетки как бы затаиваются на долгий срок, на годы и даже на десятилетия, а потом по невыясненным еще причинам внезапно начинают делиться и приводят к неблагоприятному исходу. Однако на данный момент считается, что именно «самоограничивающиеся» типы РЩЖ составляют большинство.
Подбираемся к корню проблемы: статистика и диагностика
Вернемся к распространенности РЩЖ. Теперь мы готовы понять, что возросшее число случаев данной патологии не является поводом для беспокойства.
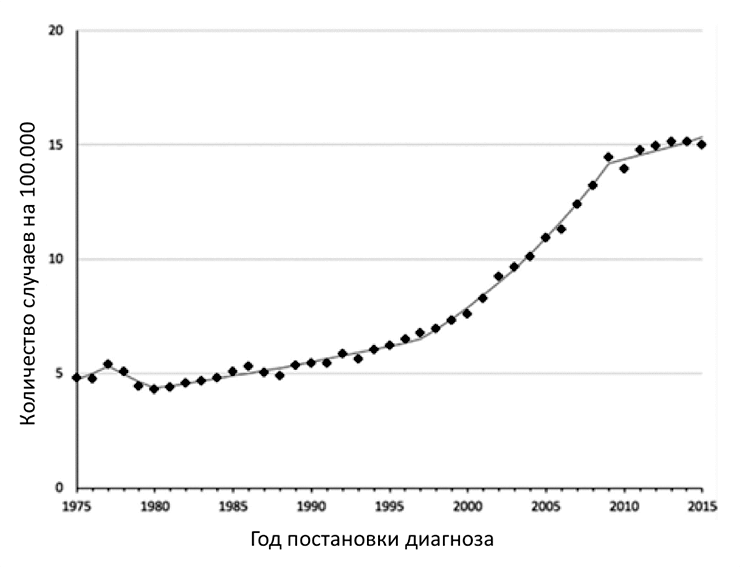
В 1975 году заболеваемость РЩЖ составляла 4,9 на 100 000 человек и оставалась относительно стабильной до начала 1990-х годов [6]. За последние 25 лет заболеваемость РЩЖ выросла более чем в 3 раза, то есть на 300% (рис. 1) [7], [8], причем в большинстве случаев за счет высокодифференцированного папиллярного РЩЖ. При этом очень важно понимать, что, несмотря на такой значительный рост, смертность от РЩЖ остается стабильной, примерно 0,5 случаев на 100 000 человек [6].
Рисунок 1. Данные заболеваемости раком щитовидной железы в период с 1975 по 2015 годы
Чувствуете, что тут что-то не так? Нет связи между возросшим числом случаев РЩЖ и смертностью от этой патологии! Среди врачей и ученых до сих пор продолжаются дебаты, почему так происходит. Сейчас выделяют несколько теорий. Наиболее вероятная — широкое распространение методов ультразвуковой диагностики (УЗИ). Пусть корни УЗИ уходят к Леонардо да Винчи и XV веку, широкое медицинское распространение данный метод получил с 50-х годов XX века [9], [10]. Сегодня УЗИ является наиболее простым, дешевым, неинвазивным и информативным методом выявления опухолевых образований щитовидной железы. Поэтому, как вы можете догадаться, УЗИ стали делать почти всем, причем независимо от показаний.
Сейчас научное сообщество активно дискутирует на тему, связаны ли такие показатели с истинным увеличением заболеваемости РЩЖ, или же проблема в гипердиагностике тех небольших образований ЩЖ, которые не требуют никакого вмешательства со стороны человека [11], [12].
Для более полного понимания проблемы вернемся на чуть более ранний этап диагностики РЩЖ.
Что такое узлы и как их найти?
Узлы ЩЖ — это радиологически различимые объемные образования в ЩЖ, которые могут быть доброкачественными и злокачественными. Узлы можно найти в 50% случаев всех проводимых УЗИ ЩЖ. При этом только 5% выявляемых образований будут злокачественными [13], [14].
Весомый вклад УЗИ в возросшее количество диагностированных узлов и РЩЖ можно показать на примере одного нашумевшего исследования в Южной Корее [3], [15], [16]. В 1999 году там была утверждена национальная программа, направленная на скрининг злокачественных заболеваний. Под программу попала и щитовидная железы. В результате повсеместного внедрения УЗИ щитовидки частота выявления рака выросла в 15 (!) раз с 1993 по 2011 год. И это мы еще не говорим просто об узлах, которые также могут быть психологической проблемой пациента. Большинство выявляемых случаев — папиллярный РЩЖ. Как вы помните, этот вид рака имеет весьма благоприятный исход. Однако простому населению идея жить с раком настолько чужда и неприятна, что было проведено огромное число полного удаления щитовидных желез, причем часто без видимой на то необходимости! А такая операция имеет серьезные последствия, о которых мы расскажем чуть ниже.
Врачи, осознав свою ошибку, убрали УЗИ щитовидки из списка обязательных скрининговых тестов. И результат не заставил себя ждать. В последней на эту тему публикации 2015 года сказано, что на 30% снизилась заболеваемость РЩЖ, а число операций на щитовидной железе снижалось на 35% ежегодно. Вывод напрашивается сам собой: в основе увеличения числа диагностированных случаев узлов щитовидки (в том числе и РЩЖ) является ставшее таким доступным УЗИ.
Думаем, следует также сказать, что образования ЩЖ выявляются не только при выполнении УЗИ, но и при использовании других методов лучевой диагностики (КТ, МРТ, ПЭТ), что стало возможным благодаря улучшению разрешающей способности оборудования. Следовательно, увеличилось чисто случайно выявляемых образований щитовидной железы (в том числе, рака) — инциденталóм (от англ. incidence — случайность) [17]. Инциденталомы клинически никак себя не проявляют и могут оставаться в организме бессимптомно всю жизнь. И многие из таких инциденталом обнаруживались лишь посмертно, случайно, и не являлись причиной кончины человека. Это позволяет говорить нам о существовании резервуара пациентов с узлами или раком щитовидной железы, который клинически является скрытым и никак себя не проявляет до его случайного обнаружения [18].
Приведенные данные обобщены на рисунке 2.
Рисунок 2. Что даст нам УЗИ щитовидки на самом деле?
рисунок авторов статьи
Напомним, что в нашей статье мы делаем акцент на наиболее распространенных типах РЩЖ (папиллярный, фолликулярный). Агрессивные формы РЩЖ (медуллярный, низкодифференцированный, недифференцированный и редко папиллярный) требуют дальнейшего более детального изучения
Самое главное: почему гипердиагностика и гиперлечение РЩЖ являются проблемой?
Является ли столь чрезмерное выявление объемных образований ЩЖ проблемой? Да, и очень даже серьезной. И она получила свое название — гипердиагностика (overdiagnosis) [19], [20]. И проблема состоит в том, что следствием ее становится гиперлечение. На самом деле она касается не только ЩЖ и представляет более серьезную опасность, чем может казаться на первый взгляд, а по мере развития методов диагностики приобретает все более и более масштабный характер, о чем говорит в своей статье «На всякий случай…» врач-эндокринолог В.В. Фадеев [28]. Говоря о ЩЖ, большинство пациентов с папиллярным РЩЖ подвергаются оперативному лечению — тотальной тиреоидэктомии или гемитиреоидэктомии [21]. Тем не менее в некоторых исследованиях [22], [23] показано, что при выборе лечения в пользу «активного наблюдения» (active surveillance) у пациентов с папиллярным РЩЖ (который относится к low-risk РЩЖ) диаметром менее одного сантиметра обнаруживались такие же исходы заболевания, как и при выполнении хирургических операций. В связи с этим в 2015 году в клинических рекомендациях Американской тиреоидологической ассоциации (American thyroid association, ATA) впервые была принята стратегия «активного наблюдения» для пациентов с low-risk cancers [24].
В связи с выявленным фактом, что в оперативном лечении таких РЩЖ, вполне возможно, нет необходимости (а ведь удаление ЩЖ сопровождается серьезными последствиями, о чем мы расскажем далее), с 2015 года в США уже принимаются меры по снижению частоты гипердиагностики и гиперлечения [24]. Например, уже настоятельно рекомендовано не проходить скрининг РЩЖ пациентам, у которых нет никаких симптомов, поскольку выявление агрессивных типов рака в этом случае крайне маловероятно.
Еще одной мерой предотвращения гиперлечения является изменение классификации типов РЩЖ, которые ведут себя как доброкачественные. Иначе говоря, их больше не называют «рак». Зачем? Все дело в психологической реакции пациента. Инстинкт самосохранения — самый живучий инстинкт человека и животных. И реализуется он во многом благодаря страху. Благодаря страху антилопа убегает ото льва, а змея жалит потенциальный объект угрозы — животные стремятся выжить. То же и с человеком. Всеми способами человек хочет продлить свое существование на этой земле. И диагноз «рак», который социум привык ассоциировать c мучительным завершением жизни, заставляет человека сделать все, чтобы от этого самого рака избавиться. В нашем случае, если у человека нашли РЩЖ, самая стойкая мысль — избавиться от этого мучения. И в большинстве случаев выбор падает на полное удаление щитовидной железы, вне зависимости от того, необходимо ли это. Как говорится, на всякий случай. И во многих случаях это не оправдано.
В одном из исследований [25] было выяснено, что люди, как правило, имеют общее представление о РЩЖ, но не знают о его диагностике и лечении, полагая, что по распространенности и смертности РЩЖ схож с другими типами рака. Страх дальнейшего прогрессирования заболевания заставляет пациента выбирать радикальное лечение. Так, недавно проведенные исследования неинвазивного рака груди [24], [25], а впоследствии и папиллярного РЩЖ [25], показали влияние терминологии на выбор лечения: замена термина «рак» в описании обоих патологических состояний способствовала выбору пациентом нехирургического лечения. Таким образом, данная стратегия оказывает влияние на психологическое состояние пациентов, тем самым предотвращая гиперлечение. Возможно ли жить с диагнозом «рак»? Как бы ответили на этот вопрос вы?
Что врачи думают о данной проблеме?
Проблема гиперлечения РЩЖ существует не только среди пациентов, но и среди медицинского сообщества.
Конечно, выбор, удалять ли щитовидную железу или нет, стоит больше перед пациентом, нежели перед лечащим врачом. И пациент вполне может выбрать хирургическую тактику лечения. А врач должен определять, сколько ткани щитовидной железы в конкретном случае нужно убирать.
В качестве уменьшения гипердиагностики Американская тиреоидологическая ассоциация рекомендует воздержаться от скрининга и биопсии мелких образований щитовидной железы при отсутствии на то иных клинических симптомов [6].
Как вообще лечат рак щитовидной железы?
Давайте разберемся, какие существуют пути лечения РЩЖ [26].
- Полное удаление ЩЖ, тотальная тиреоидэктомия, вместе с окружающей клетчаткой, а иногда и рядом лежащими лимфатическими узлами.
- Терапия радиоактивным йодом I131 после тотальной тиреиодэктомии. Не пугайтесь — это не опасно! Такой йод влияет только на клетки щитовидной железы и убивает их.
Почему мы, авторы, так не хотим, чтобы щитовидную железу удаляли без серьезных на то причин? Казалось бы, мы уберем орган, где сидит рак, и будем жить себе спокойно, только лишь принимая препараты гормонов щитовидной железы. Это ведь лучше, чем жить с раком. Или все-таки нет? Так вот, сама сложность вопроса заключается в операции.
Чем чревато полное удаление щитовидки (или, как говорят врачи, тотальная тиреоидэктомия)?
Существует два серьезных осложнения тотальной тиреоидэктомии [27].
- Стойкое снижение функции щитовидной железы (гипопаратиреоз). Наиболее серьезное и жизнеугрожающее осложнение. Итак, прямо за щитовидной железой располагаются четыре паращитовидные железы. Они производят паратиреоидный гормон, который отвечает за обмен кальция в нашем организме (а из него состоит бóльшая часть наших костей!). Паращитовидные железы совсем маленькие: диаметром 5 мм и весом 0,5 г. Их легко не заметить во время операции и удалить вместе с щитовидной железой. К тому же, даже если сохранить эти железы, высока вероятность повреждения питающих их кровеносных сосудов и нервов. А значит, железы просто перестанут работать, и в организм перестанет поступать паратиреиодный гормон. Это чревато возникновением тетанических приступов (подергиваний, которые могут переходит в судороги), нарушением питания волос и ногтей, кожи, эмали зубов, а также отложением кальция вне костей, например, между нервными клетками, что может проявляться в виде паркинсонизма или хореоатетоза — комбинации быстрых порывистых движений с медленными судорожными.
- Повреждение возвратного гортанного нерва и парез гортани. Щитовидная железа располагается прямо перед гортанью. Там же рядом находятся голосовые связки. Все эти структуры иннервируются гортанными нервами. И в случае повреждение некоторых из них — возвратных гортанных нервов — у пациента будет наблюдаться уменьшение активности гортанных мышц, что влечет за собой проблемы работы голосовых связок (в основном, осиплость голоса) и нарушения функций дыхания.
Согласитесь, последствия не из приятных. Поэтому главный вопрос заключается в следующем: оправдывают ли риски тиреоидэктомии ее пользу? На данном этапе развития науки и медицины нельзя дать однозначный ответ. Но важно понимать, что диагноз «Рак щитовидной железы» ничего не говорит о прогнозе для пациента и смертность от него крайне низка. А вот неоправданное агрессивное лечение, а именно удаление щитовидной железы, может повлечь за собой инвалидизацию и значительное ухудшение качества жизни. Поэтому сейчас в научном сообществе наблюдается тенденция органосохраняющей тактики в отношении высокодифференцированных РЩЖ. А показания к УЗИ щитовидной железы касаются только специфических групп пациентов. Ведь обнаружение раковых клеток в организме не означает смерть, а вот риск невротизации значительно возрастает.
Какой существует выход?
Одним из наиболее перспективных выходов из ситуации является частичное удаление ткани ЩЖ, а именно поврежденной доли. В таком случае пациент, во-первых, избавляется от необходимости принимать пожизненную заместительную терапию гормонами щитовидной железы, а во-вторых, избегает тех серьезных последствий, которые несет за собой операция полного удаления ЩЖ. Однако стоит понимать, что такой вариант не касается опухолей большого размера, а также тех новообразований, которые потенциально могут быть агрессивными (это решает врач!).
Сейчас терапевты и хирурги, которые занимаются патологией щитовидной железы, разделились на два лагеря: те, кто считает, что лучше перестраховаться, и при выявлении даже самой маленькой опухоли удалить всю щитовидную железу, и те, кто считает, что лучшим выходом будет частичное удаление ткани железы, а именно поврежденной ее доли. К сожалению, этот вопрос до сих пор остается открытым. Врачи все еще не могут прийти к единому знаменателю в данном вопросе. Проблема в том, что достоверная объективная доказательная база, на которую врачи могли бы опираться в качестве актуального клинического руководства, вовсе отсутствует. Существуют лишь отдельные исследования, которые обозревают вопрос лишь с одной субъективной стороны [21]. Оптимальным решением данной проблемы, на наш взгляд, стало бы объединение всех существующих статей с объективным и всесторонним взглядом на этот вопрос. Однако подобное исследование лишь ожидает нас в будущем.
Финальный аккорд
Итак, вот мы и подошли к последним строкам нашей статьи. Могло показаться, что мы и вовсе против УЗИ щитовидной железы, однако это не так. Существует группа риска пациентов, которым необходимо сделать УЗИ щитовидки (например, РЩЖ у кого-то из членов семьи). Также нельзя игнорировать тот факт, что УЗИ сильно продвинуло врачей в ранней диагностике агрессивных быстротекущих форм РЩЖ. Однако бóльшая часть врачей-эндокринологов, особенно за границей, против того, чтобы делать УЗИ щитовидки тогда, когда нет никаких симптомов болезни! Необходимой к прочтению, на наш взгляд, является работа профессора Фадеева В.В. «На всякий случай…» [28].
В этой статье высококвалифицированный врач обращает внимание читателя на то, что часто врачи оценивают результаты лабораторных и инструментальных анализов только на основании общепринятых границ норм. В случае несоответствия данной «норме» пациент признается больным. Очень важно понимать, что человек — индивидуальность, и показатель нормы у каждого может варьировать в зависимости от особенностей организма. Поэтому и лечить мы должны не анализы, не болезнь, а пациента. Врачу необходимо оценивать не только цифры в листе анализов, но и состояние пациента, а также качество жизни, которое ждет человека после лечения. Это и называется клиническим мышлением, которое, к сожалению, зачастую отсутствует у врачей в век, когда мы хотим слепо довериться цифрам, а машина начинает думать за человека.
С этими и другими мыслями вы можете ознакомится по оставленной нами ссылке [26].
Итак, дорогие наши читатели! Опираясь на всё, о чем мы рассказали выше, мы бы хотели, чтобы вы сделали три главных вывода:
- Не делайте УЗИ щитовидной железы «на всякий случай», без каких-либо симптомов! Ни по совету подруги, ни потому, что так сказали по телевизору, ни даже если вам сказал так врач (только если он четко объяснит, зачем нужно делать УЗИ).
- Если у вас нашли узел — 90%, что он доброкачественный.
- Если вы попали в оставшиеся 10%, помните, что бóльшая часть РЩЖ хорошо поддается лечению и имеет благоприятный прогноз.
Всем хорошего дня, и берегите свои щитовидки и нервы. 
- Циберкин А. (2019). Всегда ли нужна биопсия узлов щитовидной железы? «Медфронт»;
- Carolyn Dacey Seib, Julie Ann Sosa. (2019). Evolving Understanding of the Epidemiology of Thyroid Cancer. Endocrinology and Metabolism Clinics of North America. 48, 23-35;
- Hyeong Sik Ahn, Hyun Jung Kim, H. Gilbert Welch. (2014). Korea’s Thyroid-Cancer “Epidemic” — Screening and Overdiagnosis. N Engl J Med. 371, 1765-1767;
- Yasuhiro Ito, Akira Miyauchi, Minoru Kihara, Takuya Higashiyama, Kaoru Kobayashi, Akihiro Miya. (2014). Patient Age Is Significantly Related to the Progression of Papillary Microcarcinoma of the Thyroid Under Observation. Thyroid. 24, 27-34;
- S. Suzuki. (2016). Childhood and Adolescent Thyroid Cancer in Fukushima after the Fukushima Daiichi Nuclear Power Plant Accident: 5 Years On. Clinical Oncology. 28, 263-271;
- Alexandria D. McDow, Susan C. Pitt. (2019). Extent of Surgery for Low-Risk Differentiated Thyroid Cancer. Surgical Clinics of North America. 99, 599-610;
- Toru Takano. (2017). Natural history of thyroid cancer [Review]. Endocr J. 64, 237-244;
- Noone A.M., Howlader N., Krapcho M., Miller D., Brest A., Yu M. et al. SEER cancer statistics review, 1975-2015. Bethesda: National Cancer Institute, 2018;
- A. Kurjak. (2000). Ultrasound scanning – Prof. Ian Donald (1910–1987). European Journal of Obstetrics & Gynecology and Reproductive Biology. 90, 187-189;
- Ian Donald, R.E. Steiner. (1953). RADIOGRAPHY IN THE DIAGNOSIS OF HYALINE MEMBRANE. The Lancet. 262, 846-849;
- Louise Davies, H. Gilbert Welch. (2014). Current Thyroid Cancer Trends in the United States. JAMA Otolaryngol Head Neck Surg. 140, 317;
- Hyeyeun Lim, Susan S. Devesa, Julie A. Sosa, David Check, Cari M. Kitahara. (2017). Trends in Thyroid Cancer Incidence and Mortality in the United States, 1974-2013. JAMA. 317, 1338;
- Antonino Belfiore, Dario Giuffrida, Giacomo L. La Rosa, Orazio Ippolito, Giovanna Russo, et. al.. (1989). High frequency of cancer in cold thyroid nodules occurring at young age. Acta Endocrinologica. 121, 197-202;
- S. Ezzat. (1994). Thyroid incidentalomas. Prevalence by palpation and ultrasonography. Archives of Internal Medicine. 154, 1838-1840;
- Carolyn Dacey Seib, Julie Ann Sosa. (2019). Evolving Understanding of the Epidemiology of Thyroid Cancer. Endocrinology and Metabolism Clinics of North America. 48, 23-35;
- Hyeong Sik Ahn, H. Gilbert Welch. (2015). South Korea’s Thyroid-Cancer “Epidemic” — Turning the Tide. N Engl J Med. 373, 2389-2390;
- Louise Davies, H. Gilbert Welch. (2006). Increasing Incidence of Thyroid Cancer in the United States, 1973-2002. JAMA. 295, 2164;
- A.T. Grady, J.A. Sosa, T.P. Tanpitukpongse, K.R. Choudhury, R.T. Gupta, J.K. Hoang. (2015). Radiology Reports for Incidental Thyroid Nodules on CT and MRI: High Variability across Subspecialties. AJNR Am J Neuroradiol. 36, 397-402;
- Hirsch E.F. (1947). Unnecessary operations. Ill. Med. J. 5;
- Horwitz A. (1947). Unnecessary surgery. Med. Ann. Dist. Columbia. 11, 605–608;
- H. Gilbert Welch, Gerard M. Doherty. (2018). Saving Thyroids — Overtreatment of Small Papillary Cancers. N Engl J Med. 379, 310-312;
- Akira Miyauchi, Yasuhiro Ito, Hitomi Oda. (2018). Insights into the Management of Papillary Microcarcinoma of the Thyroid. Thyroid. 28, 23-31;
- Iwao Sugitani, Kazuhisa Toda, Keiko Yamada, Noriko Yamamoto, Motoko Ikenaga, Yoshihide Fujimoto. (2010). Three Distinctly Different Kinds of Papillary Thyroid Microcarcinoma should be Recognized: Our Treatment Strategies and Outcomes. World J Surg. 34, 1222-1231;
- Benjamin R. Roman, Luc G. Morris, Louise Davies. (2017). The thyroid cancer epidemic, 2017 perspective. Current Opinion in Endocrinology & Diabetes and Obesity. 24, 332-336;
- Brooke Nickel, Caitlin Semsarian, Ray Moynihan, Alexandra Barratt, Susan Jordan, et. al.. (2019). Public perceptions of changing the terminology for low-risk thyroid cancer: a qualitative focus group study. BMJ Open. 9, e025820;
- Дедов И.И. и Мельниченко Г.А. Эндокринология: национальное руководство (2-е изд.). М.: «ГЭОТАР-Медиа», 2019. — 1112 с.;
- Дедов И.И., Мельниченко Г.А., Фадеев В.В. Эндокринология: учебник (3-е изд.). М.: «Литтерра», 2015. — 416 с.;
- Фадеев В.В. (2017). На всякий случай… «Клиническая и экспериментальная тиреоидология». 2.
Биопсия щитовидной железы
Об органе
Щитовидная железа – орган маленький (около 4 см в высоту и весом 20 граммов), по форме бабочку, расправившую крылья напоминающий. Однако именно на нем лежит огромная ответственность за обмен веществ в нашем организме, сердечно-сосудистую и нервную системы, половую активность и психоэмоциональную сферу.
Находится орган в передней части шеи, пониже адамова яблока. Железа охватывает трахею и, будучи органом очень мягким, в нормальном состоянии не обнаруживается. Прощупывается и бывает хорошо видна, она в стадии какой-либо патологии.
Медицинская статистика говорит нам: у женщин проблемы, связанные с щитовидной железой, возникают чаще, нежели у мужчин. Отчасти это объясняется тем, что представительницы прекрасного пола вынуждены больший период своей жизни проводить в циклическом режиме, определяющемся попеременной активностью 2-х половых гормонов-антагонистов – прогестерона и эстрогена.
Функции
Как уже было отмечено, несмотря на свои крохотные размеры, щитовидная железа выполняет крайне важные функции в нашем организме, влияет на:
- Рост органов;
- Нервную систему;
- Процессы психического характера;
- Минеральный баланс;
- Углеводное, белковое и жировое равновесие;
- Репродуктивную функцию и другое.
Немаловажно, что щитовидная железа вырабатывает тиреоидные гормоны, используя содержащийся в пище йод.
О процедуре
Биопсия является наиболее информативным и точным методом современной диагностики. Что касается раковых заболеваний щитовидной железы, он наиболее удобен, так как с его помощью можно определить характеристики узловых образований менее чем 1 см.
Конечно же, традиционным показанием к проведению процедуры является обнаружение у больного опухоли размером 1 и более сантиметров. При этом, если после УЗИ есть подозрение на рак, биопсия может быть проведена, даже если опухоль менее 1 см. К этой же категории относятся люди, чьи родственники болели онкологией щитовидной железы любо подвергались облучению.
Таким образом, когда возникает подозрение на опухолевый процесс в органе, а также в целях скрининга выбирают тонкоигольную аспирационную пункционную биопсию.
Это единственный вариант выявить опухоль до момента хирургической операции. Именно поэтому сегодня мы видим значительное снижение числа операционных манипуляций на органе.
Методика проведения
Первый этап биопсии – это забор биоптата. Сама процедура быстрая, малотравматичная, почти безболезненная, поэтому не требует специальной подготовки, и проводят ее в условиях амбулатории. Иногда используют местную анестезию. Длительность процедуры – до двух минут.
Для проведения процедуры используют контроль УЗИ. Это позволяет точно определить место прокола. Кожу прокалывают тонкой иглой и вводят ее в ткань опухоли.
Взяв с помощью иглы биоптат (материал для дальнейшего лабораторного изучения), иглу извлекают. Обычно врач делает 1-3 пункции: необходим материал из нескольких мест.
Вторая часть – это лабораторное цитологическое исследование забранного материала.
Результаты
Результаты исследования могут подтвердить или же опровергнуть предварительный диагноз.
Все выводы исследования основаны на рекомендациях мирового содружества цитологов.
Заключения могут быть следующими:
- Узел доброкачественный («коллоидный»). Он не требует лечения и в рак не перерождается.
- Опухоль раковая.
- Аутоиммунный тиреоидит (Тиреоидит Хашимото). Это воспаление ткани щитовидной железы, вызванного агрессией собственной иммунной системы.
- Опухоль фолликулярная. Имеет злокачественную сущность примерно 20%. Чтобы такой диагноз уточнить, узел полностью удаляют, исследуя его капсулу. Только после этого можно установить, был ли узел фолликулярным раком или же являлся аденомой.
- Заключение неинформативное. Возникает из-за того, что в биоптате разные клетки. Чтобы установить диагноз, необходимо через определенное время процедуру
Клиника интегративной онкологии Onco.Rehab – всегда на страже Вашего здоровья. Обратитесь и получите направление на проведение биопсии у наших надежных партнеров.
- A
- Б
- В
- Г
- Д
- Е
- Ж
- З
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Э
- Ю
- Я
Щитовидная железа – орган эндокринной системы в форме бабочки, располагается в передней части шеи. Синтезирует тиреоидные гормоны, которые регулируют все звенья обмена веществ в организме. Пункция щитовидной железы наравне с УЗИ является основным методом диагностики патологии щитовидной железы.
Пункция щитовидной железы – малоинвазивная диагностическая процедура, которая выполняется с целью исследования образца ткани щитовидной железы. Пункцию проводят для диагностики объемных образований, которые выявляются при осмотре и выполнении ультразвукового исследования. Цель процедуры – определение характера образования, своевременное исключение или подтверждение его злокачественной природы. Пункция является основным методом дифференциальной диагностики. Чувствительность достигает 98-100%.
Особенности и виды процедуры
Пункция щитовидной железы является высокоинформативным методом. Тонкоигольная аспирационная биопсия (ТАБ). Биопсия является предпочтительным методом. Выполняется с помощью пункционной иглы под контролем УЗ. Ультразвуковая навигация обеспечивает точность и безопасность процедуры.
Стоит отметить, что пункционная биопсия выполняется и в лечебных целях. При больших узлах-кистах без подозрительных признаков по УЗ-картине биопсия выполняется для удаления жидкости, устранения косметического дефекта и синдрома сдавления окружающих тканей. Диагностическая ценность в этом случае невелика.
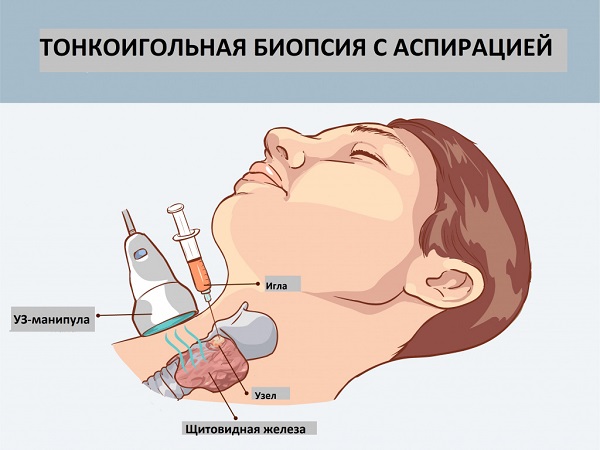
Показания
Небольшой процент узловых образований щитовидной железы оказывается злокачественным. При подозрении на злокачественный характер нужно как можно раньше выявить раковый узел, чтобы быстрее начать лечение. От этого зависит эффективность и прогноз. Результаты биопсии определяют тактику дальнейшего лечения.
Показаниями для выполнения пункции щитовидной железы являются:
- Узловое образование щитовидной железы размером 1 см и более, зафиксированное на УЗИ
- «Плотный» узел с отложением микрокальцинатов по УЗИ любых размеров
- Узловое образование менее 1 см в сочетании с факторами риска (рак щитовидной железы у родственников 1 и 2 линии, увеличение лимфатических узлов, которые окружают щитовидку, облучение головы и шеи в анамнезе, возраст менее 20 лет, содержание кальцитонина в крови более 100 пг/мл)
- Стремительно увеличивающееся узловое образование
Подготовка
Пункционная биопсия не требует специальной подготовки. За несколько дней рекомендовано остановить прием препаратов, разжижающих кровь (по согласованию с кардиологом или терапевтом), чтобы снизить риск развития кровотечения. Пункция безболезненная, по ощущениям сравнима с внутримышечной инъекцией. Аспирационная игла, используемая для биопсии, имеет диаметр меньше, чем привычная игла для выполнения внутривенной и внутримышечной инъекции.
Ультразвук используется для точного размещения пункционной иглы в щитовидной железе.
Во время процедуры
Пункция выполняется амбулаторно, не требует пребывания в стационаре. Пациента укладывают на медицинскую кушетку. Под плечами размещают валик для разгибания шеи. Это положение облегчает доступ к щитовидной железе. Кожу шеи предварительно обрабатывают антисептическим раствором. «Операционное поле» изолируют стерильной салфеткой. Может быть использован местный анестетик.
Далее на кожу наносят нейтральный гель и размещают УЗ датчик для уточнения локализации узловых очагов. Под контролем ультразвука врач выполняет пункцию щитовидной железы УЗ-контрастной иглой, проводит забор ткани. Во время введения иглы возможно ощущение давления. Взятие образца ткани из другого участка выполняется с помощью новой иглы. Игла извлекается. Место пункции обрабатывают и закрывают стерильной давящей повязкой.
Врач также выполняет пункцию лимфатических узлов, окружающих щитовидную железу, если в них были выявлены изменения во время ультразвукового исследования.
Продолжительность пункции составляет 5-10 минут.
Результаты
Результат цитологии обычно готов через 3-4 дня.
Если получено доброкачественное цитологическое заключение, а вместе с этим по результатам УЗИ выявлены подозрительные признаки, нужно повторить пункцию щитовидной железы в ближайшее время.
Клинический диагноз ставится на основании цитологического заключения. Согласно международной классификации Bethesda определены 6 основных категорий заключений:
- Неинформативное исследование, BI
- Доброкачественное новообразование, BII
- Неопределенная клеточная атипия, BIII
- Фолликулярная неоплазия, BIV
- Подозрение на злокачественное новообразование, BV
- Злокачественное образование, BVI
Доброкачественным новообразованиям соответствуют коллоидные и аденоматозные узлы, острые и хронические формы тиреоидита.
К злокачественным новообразованиям относят медуллярный рак, папиллярный и фолликулярный раки низкодифференцированный рак.
В зависимости от цитологического заключения дают рекомендации:
- Неинформативная пункция требует повторного проведения ТАБ
- При выявлении доброкачественного новообразования рекомендовано динамическое наблюдение (при условии, что отсутствует синдром сдавления, выраженный косметический дефект, требующие хирургического вмешательства)
- Выявление в результате исследование неопределенной клеточной атипии требует повторного проведения ТАБ с решением вопроса о гемитиреоидэктомии
- Фолликулярная неоплазия, подозрение на злокачественный характер и выявление злокачественного новообразования требуют тиреоидэктомии
После процедуры
После пункции можно возвращаться к повседневным делам. Давящую стерильную повязку можно снять с шеи через 1-2 часа. В течение суток рекомендуется воздержаться от интенсивных физических нагрузок, принимать горячую ванну.
После биопсии в месте пункции возможен небольшой отек, припухлость, которые перестают беспокоить уже в течение суток.
Возможные осложнения
- Кровотечение
- Повреждение анатомических структур, расположенных рядом с щитовидной железой
- Инфекционный процесс
Риск развития осложнений минимальный. Это связано прежде всего с тем, что пункция щитовидной железы проводится под ультразвуковым контролем в стерильных условиях, что исключает повреждения сосудов и соседних органов, развитие инфекции.
Преимущества метода
- Диагностическая ценность, достигающая 95% при адекватно выполненной биопсии
- Надежный, безопасный способ получения образца ткани
- Малая инвазивность в сравнении с открытым методами
- Быстрое время восстановления
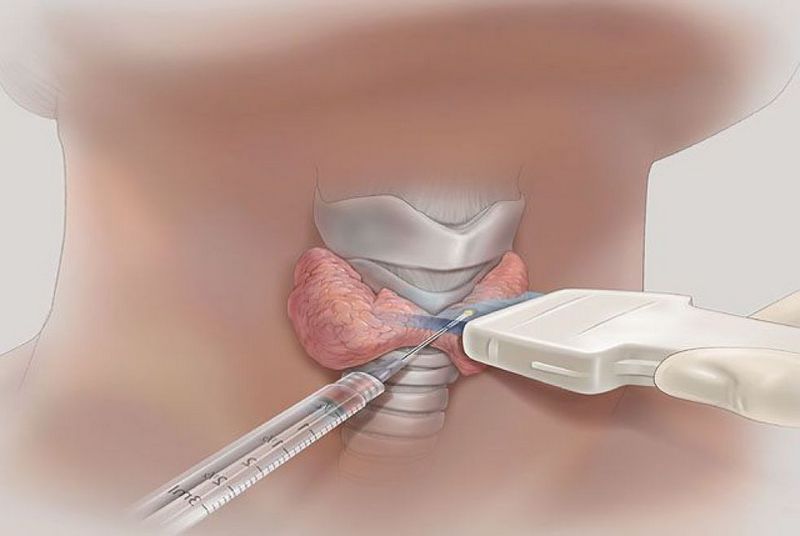
Проведение пункции щитовидной железы в 10 раз снижает вероятность хирургического лечения. Не изменяет тенденции в росте узлов. Точность метода составляет 95–98 %.
Показания и противопоказания
Пункцию щитовидной железы назначают по результатам УЗИ, если в ходе исследования обнаруживаются узлы диаметром больше 1 см. Пациентам с отягощенным анамнезом — уже перенесшим облучение или с генетической предрасположенностью — процедуру назначают при более мелких образованиях — от 5 мм.
| Наименование вида медицинской деятельности | Цена, руб. |
|
Консультация эндокринолога |
2500 руб. |
Показания к проведению пункции щитовидной железы:
- одиночный узел, не накапливающий радиоактивный йод;
- множественные узлы;
- кисты;
- боль при пальпации «щитовидки» и/или шейных лимфатических узлов;
- признаки онкологии.
Кроме этого, процедуру назначают при стремительном росте узла — до 5 мм за 6 месяцев, а также при рецидивах аденомы, зоба или опухоли. Пункция щитовидной железы также необходима:
- если в узле наблюдается активный кровоток;
- содержимое неоднородное, есть признаки кальцинатов;
- узел находится в перешейке либо не имеет четкой капсулы;
- на стороне новообразования увеличены лимфоузлы;
- пациент находился в районах с повышенным уровнем радиоактивности.
Пункция щитовидной железы противопоказана пациентам с нарушениями свертываемости крови и узлами больше 3,5 см в диаметре.
Подготовка и проведение процедуры биопсии. Оценка результатов
Пункцию щитовидной железы проводят под поверхностной анестезией амбулаторно. Предварительно место прокола обрабатывают антисептиком. После этого шприц с ультратонкой иглой вводят в тело железы и оттягивают поршень для аспирации клеток. Как правило, манипуляцию повторяют дважды для каждого узла.
Шприц извлекают, место прокола повторно обрабатывают антисептиком, на несколько минут прижимают ватный тампон, после чего заклеивают антисептическим пластырем. По показаниям прикладывают холод. Манипуляции проводят под контролем УЗ-аппарата— это обеспечивает максимальную точность, бескровность и атравматичность процедуры.
Биоптат наносят на предметные стекла и отправляют в лабораторию на цитологическое исследование клеток под микроскопом. Чем больше узел, тем больше необходимо проб из нескольких точек — до 5. Продолжительность процедуры — 5 минут. После нее рекомендуют посидеть в течение 10 минут.
Результат исследования готов, как правило, на 5–6 день. Его оценивает врач-эндокринолог в комплексе с лабораторными анализами, данными осмотра и анамнеза. Примерно в 5 % случаев заключение может быть неинформативным. В этом случае пункцию щитовидной железы повторяют примерно через месяц бесплатно.
Положительные результаты исследования помогают врачу определить наиболее эффективную лечебную тактику при доброкачественном характере узла. Злокачественный характер образования — показание к операции. При отрицательном результате показано наблюдение за узлом и повторное УЗИ через год.
Постпроцедурный период
Если пунктируемый узел расположен рядом с трахеей, в течение нескольких дней возможен кашель и боль при глотании. У впечатлительных пациентов и людей с диагнозом «Остеохондроз» возможны головокружения. Для профилактики болевого синдрома врач может назначить обезболивающие препараты.
Осложнения
Крайне редко после пункции щитовидной железы возможны осложнения, требующие врачебного надзора. К ним относят:
- обильные кровотечения;
- отеки;
- затруднение глотания;
- признаки инфекции и/или воспаления в месте прокола;
- повышение температуры до 38 °С и выше, озноб;
- заметное увеличение шейных лимфоузлов;
- непроходящие кровоизлияния;
- временная потеря голоса;
- снижение частоты пульса;
- прокол трахеи;
- повреждение гортанного нерва.
В подавляющем большинстве случаев пункция щитовидной железы не вызывает осложнений. Уже на следующий день можно заниматься спортом и принимать ванны. Чтобы уточнить цены и проконсультироваться у профильного врача — специалиста по проведению пункций щитовидной железы, — запишитесь на прием с помощью специальной кнопки или по телефону.