Работаем без выходных и праздников
Последствия прививок
Вакцинация – безусловно, защищает человека от опасных болезней и спасла немало жизней, но у многих отношение к ней, мягко скажем, неоднозначное. Людей пугают возможные осложнения, вплоть до серьезных. И хотя статистика утверждает, что процент не то что осложнений, а даже простых побочных реакций от современных прививок крайне незначительный, впечатлительных людей, особенно мам, можно понять: что им до статистики, если речь идет о здоровье их родного ребенка.
В этой статье мы расскажем о возможных последствиях прививок, как отличить типичные поствакцинальные реакции от осложнений, опишем наиболее часто встречающиеся и посоветуем, что делать в подобных случаях.
Реакции и осложнения после прививки
С точки зрения организма любая вакцина – это попытка внедрить в него чужеродные вещества, на что наш организм, естественно, реагирует. Как правило, вакцинация проходит либо бессимптомно, либо с незначительными побочными реакциями: они не продолжительные, не стойкие и не приводят к каким-либо тяжелым последствиям для здоровья.
Но в очень редких случаях случаются серьезные осложнения с риском стойких нарушений здоровья. Правда, стоит сказать, что различить постпрививочные реакции и поствакцинальные осложнения иногда бывает затруднительно – симптоматика зачастую совпадает: принято даже называть реакции и осложнения единым термином «побочные реакции».
Поствакцинальные реакции
Поствакцинальные реакции – это нормальная реакция организма на введение вакцины. Все они характеризуются небольшой продолжительностью (как правило, 1-2 дня, максимум до 5), проходят сами без внешнего вмешательства и, что самое важное, не вызывают никаких отрицательных последствий для организма привитого человека.
Конкретные реакции во многом зависят от вида вакцины (для живых вакцин они могут быть похожи на симптомы болезни), и их принято делить на местные и общие.
Местные реакции
Это реакции, локализованные в месте введения вакцины. Самые типичные:
- Покраснения и уплотнения, отек, уплотнения лимфоузлов
- Болезненные ощущения
- Аллергическая сыпь
Это типичные реакции на нарушение кожного покрова при уколе и появление в организме «чужаков». Но надо быть внимательным: если, например, покраснение больше 8 см, а отек – 5 см, стоит посоветоваться с врачом. Болезненные ощущения должны проходить в течение 1-3 дней, если боль сильная или мешает спать, можно дать обезболивающее.
При повторной вакцинации местные реакции возникают чаще: например, для АКДС – до 50%, пневмококковой – до 20%, для остальных прививок – от 5 до 15%. Из живых вакцин чаще всего замечены местные реакции для БЦЖ (от туберкулеза).
Иногда вакцины специально изготавливаются так, чтобы вызвать местные реакции – это повышает иммунный ответ организма. Для таких вакцин (АКДС, АДС, от гепатита А, В) местные реакции закономерны и не должны вызывать беспокойства.
На местные реакции и их интенсивность влияет и метод введения вакцины: лучше это делать внутримышечно, так как мышцы хорошо снабжаются кровью – в результате вакцина быстрее всасывается и повышается эффективность вакцины.
Подробнее c местными реакциями вы можете ознакомиться в отдельной статье.
Общие реакции
Реакции, затрагивающие организм в целом, но быстро проходящие, не вызывающие последующих осложнений. Наиболее типичные из них:
- Наиболее известное – повышение температуры: если она не превышает 38-38,5 градусов и проходит через 2-3 дня, беспокоиться не о чем.
- Общая вялость, дискомфорт, ощущение недомогания, головная боль, головокружение, беспокойство могут длиться 2-3 дня и слабо выражены, не нарушают привычную активность.
- Иногда наблюдаются кратковременные проблемы со сном и даже потеря аппетита.
- Некоторые компоненты вакцин изредка могут вызывать аллергические реакции, которые проявляются в появлении сыпи.
- При использовании живых вакцин могут наблюдаться слабо выраженные симптомы болезни, от которой проводится вакцинация: это нормальная реакция для такого типа вакцин.
Нормальные реакции
Приведем нормальные реакции на некоторые вакцины, в том числе входящим в национальный календарь прививок:
- АКДС – место инъекции может болеть и наблюдаться небольшой отек, непродолжительное, до 3-х дней повышение температуры до субфебрильного и даже фебрильного уровня.
- БЦЖ – папула в месте укола, которая эрозируется и на её месте остается рубчик.
- Гепатит В – возможна боль в месте укола не более 3 дней.
- ОПВ – без общих реакций.
- Корь – невысокая температура может появиться на 7-12 день, держится она не более 3-х дней и не требует жаропонижающих препаратов. Крайне редко встречается коревая сыпь.
- Краснуха – через 6-14 дней могут проявиться простудные симптомы: невысокая температура, першение в горле, насморк, но всё это быстро проходит без постороннего вмешательства.
- Эпидемический паротит – боль в месте инъекции, небольшое повышение температуры и легкое недомогание на 5-15 день.
- Ветряная оспа – в течение 3 недель могу появляться небольшое число элементов ветряночной сыпи, небольшое повышение температуры.
- Ротавирусная инфекция – повышение температуры, рвота и диарея, которые быстро проходят.
- COVID-19 в большинстве случаев носят легкий или умеренный характер и являются непродолжительными: повышение температуры, слабость, головная боль. боль в мышцах, озноб, диарея, боль в месте инъекции. Вероятность возникновения какого-либо из указанных побочных эффектов различается в зависимости от вакцины.
Более серьезные и продолжительные реакции возможны, однако встречаются крайне редко. Кроме того, вакцины постоянно проходят новые проверки. Это делается, что выявить редкие побочные эффекты.
Приведенный перечень возможных побочных явлений ни в коем случае не претендует на полноту и абсолютную истину: мы просто хотим успокоить родителей, чьим детям сделали прививки.
Частота побочных реакций
Последствия применения известных вакцин хорошо изучены, в том числе и частота побочных реакций: они встречаются не более чем у 10% привитых, а в 95% случаев симптомы настолько незначительны, что не требуют обращения к врачам. Вакцина против краснухи в среднем в 5% случаев вызывает общие реакции, против гепатита В – 7% местных реакций.
Что касается возможных осложнений, то они встречаются несравненно реже побочных реакций: для большинства вакцин – 1 случай на миллион и более прививок, а тяжелые – еще на порядок реже.
Сроки возникновения реакций
Обычно рано (в течение нескольких часов) проявляются побочные реакции на инактивные вакцины, но они слабо выражены и быстро проходят.
Как правило, побочные действия вакцин проявляются в пределах 4 недель, и лишь после БЦЖ побочные реакции могут наблюдаться даже через 14 недель.
Реакции на живую вакцину от кори не могут проявиться ранее 4 дней и позднее 12-14 дней, для полиомиелитной и паротитной вакцин – 30 дней.
Поствакцинальные осложнения
Поствакцинальные осложнения, в отличие от побочных реакций, протекает гораздо сложнее и могут иметь тяжелые последствия. Но и встречаются они намного реже – примерно по одному случаю на миллион прививок. При этом не лишним будет напомнить, что аналогичные осложнения в случае заболевания, от которого защищает прививка, случаются в сотни раз чаще.
Причины осложнений
Можно выделить три основные группы причин возникновения осложнений после вакцинации:
- Реактогенные свойства вакцины зависят от её компонентов, иммунной активности препарата, изменения свойств вакцинного штамма, загрязнения вакцины. Наиболее реактогенные – АКДС и БЦЖ, самые «тяжелые» препараты используются в вакцинах против краснухи, паротита, гепатита В, полиомиелита.
- Особенности организма: скрытые патологии, которые могут обостриться из-за реакции организма на вакцину, склонность организма к аллергии, аутоиммунные патологии, ослабленный иммунитет и другое.
- Нарушения техники прививки медицинскими работниками, к сожалению, являются одними из самых частных причин осложнений после прививки: неверная дозировка, плохая стерилизация, неверная техника иммунизации или нарушены инструкции, использован неправильный растворитель, вакцина неправильно разведена или не перемешана, неправильное хранение, не учтены противопоказания.
Виды поствакцинальных осложнений
Все возможные осложнения после прививки можно условно разделить на несколько групп:
- Реакция организма на компоненты вакцины:
- острая аллергия: анафилактический шок, крапивница, синдромы Лайелла и Стивенса-Джонсона, отек Квинке; при своевременной помощи, как правило, не оставляет последствий;
- через несколько часов после прививки, обычно АКДС, ребенок начинает громко плакать, визжать: слушать это тяжело, но часа через 3 проходит, и опасности для малыша не представляет;
- через 1-3 часа может возникнуть резкая мышечная слабость, которая сама быстро проходит.
- Реакции из-за низкого качества вакцины, обычно вызванные нарушением правил её хранения и перевозки:
- заявленный иммунитет так и не формируется;
- более заметные местные реакции;
- при нарушении стерильности вакцины могут возникать абсцессы, флегмоны или другие острые воспалительные изменения.
- Поствакцинальные осложнения (ПВО) часто связаны с нарушением технологии ввода вакцины, нарушением правил асептики: они могут привести к гнойно-воспалительным заболеваниям. Если вакцина БЦЖ вводится не внутрикожно, а подкожно, то развивается холодный абсцесс. При введении вакцины в ягодичную мышцу вместо большеберцовой или дельтовидной есть риск травмировать седалищный нерв или получить воспаление подкожной жировой клетчатки. Несоблюдение правил асептики грозит острым общим или местным воспалением. А если уколоть вакцину, предназначенную для приема через рот, не исключены ярко выраженные местные или общие реакции.
- Ввод вакцины может спровоцировать заболевание, от которого она предназначена.
- Тяжелые осложнения может спровоцировать иммунодефицит у детей: менингит, вакциноассоциированный полиомиелит или энцефалит, БЦЖ-остеомиелит, БЦЖ-инфекция. К счастью, даже при ослабленном иммунитете такие осложнения крайне редки. И самое главное: без прививки осложнения после перенесенной инфекции могут быть более выраженными и прогностически неблагоприятными.
Далее описаны возможные осложнения после конкретных прививок – все они подробно изложены в инструкциях к препаратам перечисленных ниже заболеваний:
- От гепатита В – редко бывает температура выше 39 градусов, общие реакции (тошнота и рвота, головная боль, слабость, артрит), кожная сыпь, неврит зрительного нерва и некоторые другие.
- У вакцины АКДС высокий риск осложнений и аллергических реакций. Самый опасный компонент вакцины – коклюшный, он может поражать головной мозг. А вот разновидность АКДС – вакцина АДСМ, не содержит коклюшного компонента, поэтому от неё побочные реакции, не говоря уже об осложнениях, наблюдаются крайне редко.
Общие реакции на АКДС – температура 38-39 градусов, местные – боль, покраснения или уплотнения, возможные тяжелые осложнения: сильный плач ребенка, переходящий в визг, температура до 40 градусов, рвота, судороги, поствакцинальный энцефалит, неврит, полирадикулоневрит, кожные аллергические проявления. - Единственное тяжелое последствие прививки ОПВ от полиомиелита – вакциноассоциированный полиомиелит, но он бывает крайне редко, да и то обычно на фоне дефицита иммунитета.
- После прививок от кори, краснухи и паротита серьезные осложнения встречаются очень, очень редко: тромбоцитопения, пневмония, односторонняя глухота, панэнцефалит.
- Возможные реакции на прививку БЦЖ от туберкулеза:
- местные: рубец, язва, холодный абсцесс, региональный лимфаденит;
- остеиты, лимфадениты, крайне редко – аллергические васкулиты или красная волчанка;
- очень редко у детей с Т-клеточным иммунодефицитом может развиться генерализованная БЦЖ-инфекция;
- аллергические реакции: сыпь, узловатая эритема, кольцевидная гранулема, сыпь, анафилактический шок, вторичная инфекция.
Советы и рекомендации
Несмотря на пугающий список возможных побочных реакций и осложнений от вакцин, надо помнить главное – тяжелые последствия встречаются крайне редко и с ними умеют бороться, а местные и общие реакции не столь часты, слабо выражены и не опасны для здоровья.
Тем не менее, в течение нескольких дней или недель после прививки (сколько именно, зависит от конкретной вакцины), следует внимательно следить за самочувствием ребенка:
- Высокая температура в течение 3-х и более дней, одышка, судороги, частая рвота, сильная головная боль и другие заметные и постоянные отклонения от нормального самочувствия – повод вызвать врача.
- Введение вакцины – это всегда дополнительная нагрузка на организм, иногда весьма значительная, поэтому в первые дни после вакцинации стоит больше отдыхать и избегать заметных физических и эмоциональных нагрузок.
- При повышении температуры выше 38° используют жаропонижающие препараты в сочетании с физическими методами – холодные компрессы, обтирание влажной губкой. Особенно важно снижать температуру у детей, склонных к судорогам, с гипертензионно-гидроцефальным синдромом.
- Внимательно следите за состоянием организма, если у привитого, особенно, ребенка высок риск аллергических реакций.
- В течение первых 2-х недель перед прививкой и после неё лучше избегать продуктов – облигатных аллергенов: морепродукты, мёд и шоколад, яйца, клубника, малина, цитрусовые.
- В первые 7-10 дней старайтесь избегать контакта с другими людьми для снижения риска простудных заболеваний. Особенно это касается людей с пониженным иммунитетом и хроническими заболеваниями.
- Рекомендуется через 3 – 4 недели после прививки сделать общий анализ мочи для выявления возможных осложнений со стороны почек: это особенно важно для детей, имеющих заболевания органов мочевыделения. Анализ также позволит своевременно обнаружить отклонения и принять необходимые меры.
Побочные эффекты при вакцинации
могут появиться при использовании любых вакцин.
Чаще всего побочные реакции являются отражением процесса выработки иммунной защиты, и представляют собой нормальный ответ организма на введение содержащихся в вакцине белков инфекционного агента.
Повышение температуры тела в ответ на прививку возникает при выбросе в кровь активных молекул, участвующих в развитии иммунного ответа. Если побочные реакции имеют не тяжелый характер, то их можно рассматривать как благоприятный признак, свидетельствующий о выработке поствакцинальной защиты.
Побочные реакции принято делить на:
- местные, т.е. возникающие в месте укола (покраснение, болезненность, уплотнение),
- общие, то есть те, которые затрагивают весь организм в целом — повышение температуры тела, недомогание и др.
Однако, такие побочные реакции, как очень высокое повышение температуры или другие реакции, нарушающие нормальный ритм жизни человека, относят к осложнениям или тяжелым побочным реакциям. О возникновении таких ситуаций медицинские работники незамедлительно сообщают в организации, контролирующие качество вакцин. Это позволяет выявлять серии вакцин, которые вызывают побочное действие, и изымать их из пользования.
Обычно побочные реакции на прививки инактивированными (то есть, не содержащими живой инфекционный агент) вакцинами возникают через 1-2 дня после прививки и проходят самостоятельно, без лечения. Реакции на прививки живой вакциной (то есть содержащей ослабленный и измененный инфекционный агент) могут развиваться позже — через 2-10 дней, и так же проходить без лечения.
Местные побочные реакции
К местным побочным реакциям относятся
- покраснение,
- уплотнение,
- болезненность,
- отек,
- аллергическая сыпь типа крапивницы,
- местное увеличение лимфоузлов.
Местные реакции могут возникать как в ответ на саму инъекцию, так и под воздействием содержащихся в вакцине веществ.
Иногда вакцины специально изготавливаются с использованием адъювантных технологий, которые призваны вызывать местное воспаление и привлечь в очаг как можно больше клеток иммунной системы. Это делается для увеличения силы иммунного ответа, так как введение инактивированных вакцин может сопровождаться формированием недостаточно напряженной защиты. На такие вакцины возникновение местных реакций закономерно (АКДС, АДС, против гепатита А и В).
Способ введения вакцин также влияет на число местных реакций. Все инъекционные вакцины лучше вводить внутримышечно. Мышцы гораздо лучше снабжаются кровью, вакцина лучше всасывается, сила иммунного ответа больше.
Общие реакции
К общим реакциям относят
- повышение температуры тела,
- распространенную сыпь,
- нарушение аппетита и самочувствия,
- головную боль,
- головокружение,
- кратковременную потерю сознания,
- цианоз,
- похолодание конечностей.
При использования вакцин, содержащих живой ослабленный штамм вируса, возможно развитие стертой картины инфекции, от которой производилась вакцинация. Например, после прививки против кори на 5 — 10 сутки возможно развитие специфической реакции, характеризующуюся повышением температуры, сыпью, катаральными явлениями, что классифицируется как постпрививочная корь.
Частота побочных реакций хорошо изучена — как правило, они встречаются не более, чем у 10% пациентов и в 95% случаев носят незначительный характер, не требующий внимания мед.работников. При проведении вакцинации против краснухи, врачи ожидают появления примерно 5% общих реакций, а при вакцинации против гепатита В — около 7% местных реакций.
Поствакцинальные осложнения
В отличие от побочных реакций, осложнения вакцинации — это достаточно тяжелые последствия, возникающие в ответ на введение прививки.
В качестве примеров осложнений, можно назвать
- судороги,
- неврологические нарушения,
- аллергические реакции разной степени тяжести и пр.
В отличие от побочных реакций, поствакцинальные осложнения встречаются крайне редко, при самих инфекциях, от которых защищают прививки, эти же осложнения встречаются в сотни (!) раз чаще — частота такого осложнения, как энцефалит на коревую вакцину, составляет 1 на 5-10 миллионов прививок, генерализованная БЦЖ-инфекция — 1 на 1 млн прививок.
Причинами поствакцинальных осложнений считаются:
- Особенности организма пациента:
- Индивидуальные реакции, вследствие аллергии;
- Скрытый период серьезных заболеваний в момент проведения вакцинации;
- Присоединение гнойной инфекции в месте инъекции;
- Нарушения со стороны медицинских и фармацевтических работников:
- нарушение условий хранения вакцины;
- нарушение техники введения вакцины;
- нарушение инструкции по введению вакцины;
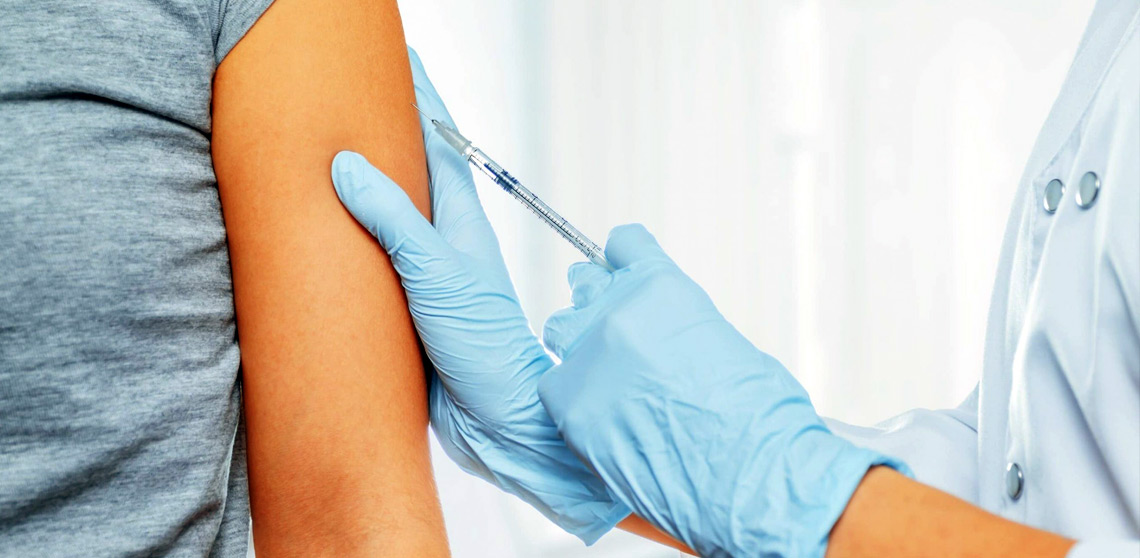
Любая вакцина может вызывать ответную реакцию организма, которая обычно не ведет к серьезным расстройствам жизнедеятельности организма. Вакцинальные реакции для инактивированных вакцин, как правило, однотипны, а для живых вакцин типоспецифичны. В тех случаях, когда вакцинальные реакции проявляются как чрезмерно-сильные (токсические), они переходят в категорию поствакцинальных осложнений.
Вакцинальные реакции принято подразделять на местные и общие.
К местным реакциям относят все проявления, возникшие в месте ведения препарата. Неспецифические местные реакции появляются в течение первых суток после прививки в виде гиперемии, не превышающей 8 см в диаметре, отека, иногда – болезненностью в месте инъекции. При введении адсорбированных препаратов, особенно подкожном, в месте введения может образоваться инфильтрат.
Местные реакции развиваются в день введения вакцины, как живой, так и инактивированной, держатся не более 2-3 суток и, как правило, не требуют назначения лечения.
Сильная местная реакция (гиперемия более 8 см, отек более 5 см в диаметре) является противопоказанием к последующему применению данного препарата.
При повторном введении анатоксинов могут развиваться чрезмерно сильные местные реакции, распространяющиеся на всю ягодицу, а иногда захватывающие поясницу и бедро. Судя по всему, эти реакции имеют аллергическую природу. При этом общее состояние ребенка не нарушается.
При введении живых бактериальных вакцин развиваются специфические местные реакции, которые обусловлены инфекционным вакцинальным процессом в месте аппликации препарата. Они появляются по истечении определенного срока после прививки, и их наличие является непременным условием для развития иммунитета. Так при внутрикожной иммунизации новорожденных вакциной БЦЖ в месте введения через 6—8 недель развивается специфическая реакция в виде инфильтрата диаметром 5—10 мм с небольшим узелком в центре и образованием корочки, в ряде случаев отмечается пустуляция. Данная реакция обусловлена внутриклеточным размножением живых аттенуированных микобактерий с остаточной вирулентностью. Обратное развитие изменений происходит в течение 2—4 месяцев, а иногда и в более длительные сроки. На месте реакции остается поверхностный рубчик размером 3—10 мм. В случае если местная реакция имеет иной характер, ребенка следует проконсультировать у фтизиатра.
К общим реакциям относят изменение состояния и поведения ребенка, как правило, сопровождающееся повышением температуры. На введение инактивированных вакцин общие реакции развиваются спустя несколько часов после прививки, их продолжительность обычно не превышает 48 час. При этом при повышении температуры до 38°С и выше они могут сопровождаться беспокойством, нарушением сна, анорексией, миалгией.
Общие вакцинальные реакции разделяют на:
- слабые – субфебрильная температура до 37,5 С, при отсутствии симптомов интоксикации;
- средней силы – температура от 37,6 С до 38,5 С, умеренно выраженная интоксикация;
- сильные – лихорадка выше 38,6 С, выраженные проявления интоксикации.
Общие реакции после иммунизации живыми вакцинами развиваются на высоте вакцинального инфекционного процесса, как правило, на 8-12 день после прививки с колебаниями с 4 по 15 день. При этом помимо вышеперечисленной симптоматики они могут сопровождаться появлением катаральных симптомов (коревая, паротитная, краснушная вакцины), кореподобной сыпи (коревая вакцина), одно или двусторонним воспалением слюнных желез (паротитная вакцина), лимфаденитом заднешейных и затылочных узлов (краснушная вакцина). Появление симптомов связано с репликацией вакцинного вируса и не имеет ничего общего с поствакцинальными осложнениями. Как правило, эти реакции проходят в течение нескольких дней после назначения симптоматической терапии.
При гипертермических реакциях возможно развитие фебрильных судорог, которые, как правило, бывают кратковременными. Частота развития судорожных (энцефалитических) реакций по данным многолетних наблюдений отечественных педиатров составляет для АКДС-вакцины 4:100 000. Введение АКДС-вакцины может также явиться причиной появления пронзительного крика, продолжающегося в течение нескольких часов и, по-видимому, связанного с развитием внутричерепной гипертензии.
При возникновении сильных общих реакций назначается симптоматическая терапия.
Что касается поствакцинальных осложнений, то такие патологические процессы как вакциноассоциированный полиомиелит (ВАП), генерализованная БЦЖ-инфекция, энцефалит после коревой прививки, менингит после живой паротитной вакцины встречаются в одном и менее случае на миллион вакцинированных. В таблице 1 приведены осложнения, имеющие причинную связь с вакцинацией.
Таблица 1. Осложнения, имеющие причинную связь с вакцинацией
| Клинические формы осложнений | Вакцины | Сроки развития после прививки |
|---|---|---|
|
Анафилактический шок |
ОПВ |
До 12 часов |
|
Тяжелые генерализованные аллергические реакции (рецидивирующий ангионевротический отек – отек Квинке, синдром Стивена-Джонсона, синдром Лайела и др.) |
Все, кроме БЦЖ и ОПВ |
До 5 дней |
|
Синдром сывороточной болезни |
Все, кроме БЦЖ и ОПВ |
До 15 дней |
|
Энцефалит |
АКДС, АДС Коревая вакцина |
До 3 дней 5-15 дней |
|
Другие поражения ЦНС с генерализованными или фокальными проявлениями: энцефалопатия серозный менингит неврит, полиневрит |
АКДС, АДС Коревая вакцина Паротитная вакцина Инактивированные вакцины |
До 3 дней 5-15 дней 10-40 дней до 30 дней |
|
Резидуальные судорожные состояния афебрильные судороги (появившиеся после прививки при температуре ниже 38,5° и отсутствовавшие до прививки), повторившиеся в течение первых 12 месяцев после прививки. |
АКДС, АДС Коревая, паротитная, краснушная вакцины |
До 3 дней 5-10 дней |
|
Вакциноассоциированный полиомиелит у привитого здорового у привитого с иммунодефицитом |
ОПВ |
5-30 дней 5 дней — 6 мес. |
|
Тромбоцитопеническая пурпура |
Коревая вакцина |
10-25 дней |
|
Артралгия, артрит |
Краснушная вакцина |
5-40 дней |
|
Генерализованная инфекция, вызванная вакциной (генерализованный БЦЖ-ит) |
БЦЖ, БЦЖ-М |
После 6 недель |
|
Остеит (остит, остеомиелит), вызванный вакциной |
БЦЖ, БЦЖ-М |
После 6 недель |
|
Лимфаденит, келоидный рубец |
БЦЖ, БЦЖ-М |
После 6 недель |
Сам факт чрезвычайно редкого развития поствакцинальных осложнений свидетельствует о значении индивидуальной реактивности организма прививаемого в реализации побочного действия той или иной вакцины. Особенно ярко это проявляется при анализе осложнений после применения живых вакцин. Так, частота вакциноассоциированного полиомиелита у детей первого года жизни с первичным иммунодефицитом более чем в 2000 раз превышает таковую у иммунокомпетентных детей того же возраста (16.216 и 7.6 случаев на 10 млн привитых соответственно). Проведение вакцинации против полиомиелита инактивированной вакциной (ИПВ) в 3 и 4,5 месяца жизни (согласно национальному календарю прививок России) решило проблему ВАП. Такое тяжелое осложнение как генерализованная БЦЖ-инфекция, встречающееся с частотой менее 1 случая на 1 млн первично привитых, обычно развивается у детей с тяжелыми нарушениями клеточного иммунитета (комбинированные иммунодефициты, синдром клеточной иммунной недостаточности, хроническая гранулематозная болезнь и др.). Именно поэтому все первичные иммунодефициты являются противопоказанием к введению живых вакцин.
Вакциноассоциированный менингит после прививки паротитной вакцины возникает обычно в сроки с 10 по 40 день после вакцинации и мало чем отличается от заболевания серозным менингитом, вызванном вирусом эпидемического паротита. При этом помимо общемозгового синдрома (головная боль, рвота) могут определяться слабо выраженные менингеальные симптомы (ригидность затылочных мышц, симптомы Кернига, Брудзинского). В анализах спинномозговой жидкости содержится нормальное или слегка повышенное количество белка, лимфоцитарный плеоцитоз. Для проведения дифференциального диагноза с менингитами другой этиологии проводят вирусологическое и серологическое исследования. Лечение заключается в назначении противовирусных, дезинтоксикационных и дегидратационных средств.
При инъекции в область ягодицы может наблюдаться травматическое повреждение седалищного нерва, клинические признаки которого в виде беспокойства и щажения ножки, на стороне которой был сделан укол, наблюдаются с первого дня. Эти же признаки после введения ОПВ могут быть проявлением вакциноассоциированного полиомиелита.
Тромбоцитопения входит в число возможных осложнений на введение краснушной вакцины. Доказана причинно-следственная связь тромбоцитопении с введением вакцинных препаратов, содержащих вирус кори.
Для того чтобы выяснить, явилось ли ухудшение состояния ребенка следствием присоединения интеркуррентного заболевания или осложнением на прививку, необходимо тщательно собрать сведения об инфекционных заболеваниях в семье, в детском коллективе, на предмет установления очага со схожими клиническими симптомами. Одновременно с изучением анамнеза необходимо обратить внимание на эпидемиологическую ситуацию, т. е. наличие инфекционных заболеваний в окружении ребенка. Это имеет большое значение, поскольку присоединение интеркуррентных инфекций в поствакцинальном периоде отягощает его течение и может вызвать различные осложнения, а также снижает выработку специфического иммунитета.
У детей раннего возраста этими интеркуррентными заболеваниями чаще всего бывают ОРЗ (моно- и микст-инфекции): грипп, парагрипп, респираторно-синцитиальная, аденовирусная, микоплазменная, пневмококковая, стафилококковая и др. инфекции.
Если вакцинация проведена в инкубационном периоде этих заболеваний, последние могут осложниться ангиной, синуситом, отитом, синдромом крупа, обструктивным бронхитом, бронхиолитом, пневмонией и др.
В плане дифференциальной диагностики следует помнить о необходимости исключения интеркуррентной энтеровирусной инфекции (ECHO, Коксаки), которая характеризуется острым началом с подъемом температуры до 39—40°С, сопровождается головной болью, болью в глазных яблоках, рвотой, головокружением, расстройством сна, герпетической ангиной, экзантемой, симптомами поражения менингеальных оболочек и желудочно-кишечного тракта. Заболевание имеет выраженную весенне-летнюю сезонность («летний грипп») и может распространяться не только воздушно-капельным, но и фекально-оральным путем.
В поствакцинальном периоде возможно возникновение кишечных инфекций, для которых характерно сочетание общей интоксикации со рвотой, диареей и другими проявлениями поражения желудочно-кишечного тракта. Сильное беспокойство, боли в животе, рвота, отсутствие стула требуют дифференциального диагноза с инвагинацией.
После прививки может быть впервые выявлена инфекция мочевыводящих путей, характеризующаяся острым началом, высокой температурой и изменениями в анализах мочи.
Таким образом, учитывая возможность возникновения осложнений на введение различных вакцин, следует иметь в виду, что развитие патологического процесса в поствакцинальном периоде далеко не всегда связано с вакцинацией. Поэтому диагноз поствакцинального осложнения правомерно выставлять только после того, как отвергнуты все остальные возможные причины, приведшие к развитию той или иной патологии.
Важным следует считать постоянное медицинское наблюдение за привитыми в поствакцинальном периоде, оберегать их от чрезмерных физических и психических нагрузок. Необходимо обратить внимание и на питание детей перед и после вакцинации. Это особенно важно для детей, страдающих пищевой аллергией. Они не должны получать в период вакцинации пищу, которая ранее вызывала аллергические реакции, а также продукты, не употребляемые ранее и содержащие облигатные аллергены (яйца, шоколад, цитрусовые, икра, рыба и др.).
В каких продуктах содержится больше всего меди, жизненно важного элемента, активно участвующего в кроветворении и в других процессах, происходящих в организме, вы узнаете на TopChoose.ru.
Решающее значение играет предупреждение в поствакцинальном периоде инфекционных заболеваний. Не следует ставить перед родителями вопрос о немедленном проведении прививок перед поступлением или сразу после поступления ребенка в детское или дошкольное учреждение. В детском учреждении ребенок попадает в условия большой микробной и вирусной обсемененности, у него изменяется привычный режим, возникает эмоциональный стресс, все это неблагоприятно влияет на его здоровье и потому несовместимо с прививкой.
Определенное значение может иметь выбор времени года для проведения прививок. Показано, что в теплое время года вакцинальный процесс дети переносят легче, поскольку их организм более насыщен витаминами, столь необходимыми в процессе иммунизации. Осень и зима — пора высокой заболеваемости ОРВИ, присоединение которых в поствакцинальном периоде крайне нежелательно.
Детей, часто болеющих острыми респираторными инфекциями, лучше прививать в теплое время года, тогда как детей — аллергиков лучше прививать зимой, вакцинация их весной и летом нежелательна, поскольку возможна пыльцевая аллергия.
Имеются данные, что при проведении вакцинации с целью профилактики поствакцинальной патологии следует учитывать суточные биологические ритмы. Рекомендуется проведение прививок в утренние часы (до 12 часов).
К мерам профилактики поствакцинальных осложнений относится постоянный пересмотр календаря прививок, который осуществляется на государственном уровне, с использованием последних достижений науки в области иммунопрофилактики. Рационализацией сроков и последовательности проведения иммунизации необходимо заниматься каждому педиатру при составлении индивидуального календаря прививок. Иммунопрофилактика по индивидуальному календарю проводится, как правило, детям с отягощенным анамнезом.
В заключение следует сказать, что во избежание развития поствакцинальной патологии необходимо следовать инструкции к вакцине, где даются четкие рекомендации относительно доз, схем и противопоказаний к введению препарата.
Вакцинация не проводится в период острого инфекционного заболевания. Противопоказанием к введению живых вакцин является первичный иммунодефицит. И, наконец, патологическая реакция, непосредственно обусловленная прививкой, является противопоказанием к использованию в дальнейшем данной вакцины.
29 апреля 2013 года
530408
Мы отвечаем на интересующие вас вопросы в специальном разделе! Чаще всего это вопросы индивидуального характера в отношении вакцинации, иммунитета и тому подобного.
На вопросы отвечают:
- Специалисты в области иммунопрофилактики
Что считать поствакцинальным осложнением, почему большинство реакций на прививки не являются поствакцинальными осложнениями, каковы должны быть действия врачей в случае выявления поствакцинальных осложнений. В официальных нормативных актах изложены принципиальные положения по этим вопросам.
Поствакцинальные осложнения. Регистрация, учет и оповещение
В соответствии с Федеральным законом Российской Федерации «Об иммунопрофилактике инфекционных болезней» к поствакцинальным осложнениям (ПВО) относятся тяжелые и (или) стойкие нарушения состояния здоровья вследствие профилактических прививок, а именно:
- анафилактический шок и другие аллергические реакции немедленного типа; синдром сывороточной болезни;
- энцефалит, энцефаломиелит, миелит, моно(поли)неврит, полирадикулоневрит, энцефалопатия, серозный менингит, афебрильные судороги, отсутствовавшие до прививки и повторяющиеся в течение 12 месяцев после прививки;
- острый миокардит, острый нефрит, тромбоцитопеническая пурпура, агранулоцитоз, гипопластическая анемия, системные заболевания соединительной ткани, хронический артрит;
- различные формы генерализованной БЦЖ-инфекции.
Сведения о поствакцинальных осложнениях подлежат государственному статистическому учету. При установлении диагноза ПВО, подозрении на ПВО, а также необычной вакцинальной реакции в процессе активного наблюдения в вакцинальном периоде или при обращении за медицинской помощью врач (фельдшер) обязан:
- оказать больному медицинскую помощь, при необходимости обеспечить своевременную госпитализацию в стационар, где может быть оказана специализированная медицинская помощь;
- зарегистрировать данный случай в специальной учетной форме или в журнале учета инфекционных заболеваний на специально выделенных листах журнала. В журнал в последующем вносятся необходимые уточнения и дополнения.
Все данные о больном подробно заносятся в соответствующую медицинскую документацию. А именно: историю развития новорожденного, историю развития ребенка, медицинскую карту ребенка, медицинскую карту амбулаторного больного, медицинскую карту стационарного больного, а также в карту вызова скорой медицинской помощи, карту обратившегося за антирабической помощью и в сертификат профилактических прививок.
О неосложненных единичных случаях сильных местных реакциях (в т.ч. отек, гиперемия > 8 см в диаметре) и сильных общих реакциях (в т.ч. температура > 40 С, фебрильные судороги) на вакцинацию, а также легких проявлений кожной и респираторной аллергии вышестоящие органы здравоохранения не информируются. Эти реакции регистрируются в истории развития ребенка, медицинской карте ребенка или амбулаторного больного, сертификате о профилактических прививках и в журнале записей о прививках, ведущемся в поликлинике.
При установлении диагноза ПВО или подозрении на него врач (фельдшер) обязан немедленно информировать главного врача ЛПУ. Последний в течение 6 часов после установления предварительного или окончательного диагноза направляет информацию в городской (районный) центр госсанэпиднадзора. За полноту, достоверность и своевременность учета заболеваний, подозрительных на ПВО, а также за оперативное сообщение о них ответственность несет руководитель ЛПУ.
Территориальный центр госсанэпиднадзора, получивший экстренное извещение о развитии ПВО (или подозрении на ПВО), после регистрации полученной информации передает ее в центр госсанэпиднадзора в субъекте Российской Федерации в день поступления информации. В центр госсанэпиднадзора также передают информацию о сериях, при применении которых частота развития сильных местных и/или общих реакциях превышает лимиты, установленные инструкциями по применению препаратов.
Расследование поствакцинальных осложнений
Каждый случай осложнения (подозрения на осложнение), потребовавший госпитализации, а также завершившийся летальным исходом, должен быть расследован комиссией специалистов (педиатром, терапевтом, иммунологом, эпидемиологом и др.), назначаемыми главным врачом областного госсанэпиднадзора в субъекте Российской Федерации. При расследовании осложнений после БЦЖ-вакцинации в состав комиссии необходимо включить врача-фтизиатра.
При проведении расследования следует иметь в виду, что патогномоничных симптомов, которые позволили бы однозначно считать каждый конкретный случай поствакцинальным осложнением или необычной реакцией, не существует. И такие клинические симптомы, как высокая температура, интоксикация, неврологическая симптоматика, различные виды аллергических реакций, в т.ч. немедленного типа, могут быть вызваны не вакцинацией, а заболеванием, совпавшим во времени с проведенной прививкой. Поэтому каждый случай заболевания, резвившийся в поствакцинальном периоде, и трактуемый как поствакцинальное осложнение, требует тщательной дифференциальной диагностики как с инфекционными (ОРВИ, пневмония, менингококковая и кишечные инфекции, инфекции мочевыводящих путей и т.п.), так и неинфекционными заболеваниями (спазмофилия, аппендицит, инвагинация, илеус, опухоль мозга, субдуральная гематома и т.п.) с использованием инструментальных (рентгенография, ЭхоЭГ, ЭЭГ) и лабораторных (биохимия крови с определением электролитов, в том числе кальция, цитология ликвора и др.) методов исследования, исходя из клинической симптоматики заболевания.
Результаты многолетнего анализа летальных исходов, развившихся в поствакцинальном периоде, проведенного ГИСК им. Л.А. Тарасевича, свидетельствуют, что подавляющее большинство их было обусловлено интеркуррентными заболеваниями (заболевание, выявленное на фоне уже имеющейся основной болезни и не являющееся его осложнением). Однако врачи, с учетом временной связи с прививкой, ставили диагноз «поствакцинальное осложнение», в связи с чем этиотропная терапия не была назначена, что в ряде случаев и привело к трагическому исходу.
Сведения, указывающие на возможность связи поствакцинальных осложнений с качеством введенной вакцины:
- развитие осложнений регистрируют у лиц, привитых разными медицинскими работниками, после введения вакцины одной серии или вакцины одного производителя,
- выявлено нарушение температурного режима хранения и/или транспортирования вакцины.
Сведения, указывающие на технические ошибки:
- ПВО развиваются только у пациентов, привитых одним медицинским работником;
Технические ошибки обусловлены нарушением правил хранения, приготовления и введения медицинских иммунобиологических препаратов, в частности: неправильным выбором места и нарушением техники введения вакцины; нарушением правил приготовления препарата перед его введением: использованием вместо растворителя других лекарств; разведением вакцины неправильным объемом растворителя; контаминацией вакцины или растворителя; неправильным хранением вакцины — длительным хранением препарата в разведенном виде, замораживанием адсорбированных вакцин; нарушением рекомендованной дозы и схемы иммунизации; использованием нестерильных шприцев и игл.
При подозрении на техническую ошибку необходимо проверить качество работы медицинского работника, осуществляющего вакцинацию, провести его дополнительное обучение, а также оценить достаточность и результаты метрологической экспертизы материально-технической базы: возможно требуется замена холодильников, недостаточно одноразовых шприцев и т.п.
Сведения, указывающие на особенности здоровья пациента:
- появление стереотипных клинических проявлений после введения разных серий вакцины у привитых разными медицинскими работниками пациентов с общим анамнезом и клиническими признаками заболевания:
- наличие повышенной чувствительности к компонентам вакцины в виде аллергических реакций в анамнезе;
- иммунодефицитное состояние (в случае вакциноассоциированных заболеваний после введения живых вакцин);
- в анамнезе декомпенсированные и прогрессирующие поражения центральной нервной системы, судорожный синдром (в случае развития неврологических реакций на АКДС)
- наличие хронических заболеваний, которые могут обостряться в поствакцинальном периоде.
Сведения, указывающие на отсутствие связи заболевания с вакцинацией:
- выявление одинаковых симптомов заболевания у привитых и непривитых людей;
- неблагоприятная эпидемическая обстановка в окружении привитого — тесный контакт с инфекционными больными до или после прививки может обусловить развитие острого заболевания, которое по времени совпадает с поствакцинальным процессом, но не связано с ним.
Ниже приведены некоторые клинические критерии, которые могут быть использованы при дифференциальной диагностике поствакцинальных осложнений:
- общие реакции с повышенной температурой, фебрильными судорогами на введение АКДС и АДС-М появляются не позже 48 часов после прививки;
- реакции на живые вакцины (кроме аллергических реакций немедленного типа в первые несколько часов после прививки) не могут появиться раньше 4-го дня и более чем через 12 — 14 дней после введения коревой и 30 дней после введения ОПВ и паротитной вакцин;
- менингеальные явления не характерны для осложнений после введения АКДС-вакцины, анатоксинов и живых вакцин (за исключением паротитной вакцины);
- энцефалопатия не характерна для реакций на введение паротитной и полиомиелитной вакцин и анатоксинов; она чрезвычайно редко возникает после АКДС-вакцинации; возможность развития поствакцинального энцефалита после прививок АКДС-вакциной в настоящее время оспаривается;
- диагноз поствакцинального энцефалита требует прежде всего исключения других заболеваний, которые могут протекать с общемозговой симптоматикой;
- неврит лицевого нерва (паралич Белла) не является осложнением ОПВ и других вакцин;
- аллергические реакции немедленного типа развиваются не позже чем через 24 часа после любого вида иммунизации, а анафилактический шок — не позже чем через 4 часа;
- кишечные, почечные симптомы, сердечная и дыхательная недостаточность не характерны для осложнений вакцинации и являются признаками сопутствующих заболеваний;
- катаральный синдром может быть специфической реакцией на коревую вакцинацию, если возникает не ранее 5 дня и не позже 14 дня после прививки; он не характерен для других вакцин;
- артралгии и артриты характерны только для краснушной вакцинации;
- заболевание вакциноассоциированным полиомиелитом развивается в срок 4 — 30 суток после иммунизации у привитых и до 60 суток у контактных. 80% всех случаев заболевания связано с первой прививкой, при этом риск развития заболевания у иммунодефицитных лиц в 3 — 6 тысяч раз превышает таковой у здоровых. ВАП обязательно сопровождается остаточными явлениями (вялые периферические парезы и/или параличи и мышечные атрофии);
- лимфадениты, вызванные вакцинным штаммом БЦЖ, развиваются, как правило, на стороне прививки. В процесс обычно вовлекаются подмышечные, значительно реже под- и надключичные лимфоузлы. Отличительным признаком осложнения является отсутствие болезненности лимфоузла при пальпации; цвет кожи над лимфоузлом обычно не изменен;
- критериями, позволяющими предположить БЦЖ-этиологию остеита, являются возраст ребенка от 6 месяцев до 1 года, первичная локализация очага поражения на границе эпифиза и диафиза, локальное повышение кожной температуры без гиперемии — «белая опухоль», наличие припухлости ближайшего сустава, ригидность и атрофия мышц конечности (при соответствующей локализации поражения).
При проведении расследования существенную помощь в постановке диагноза имеют сведения, полученные от заболевшего или его родителей. К ним относятся данные уточненного анамнеза заболевшего, состояние его здоровья перед прививкой, время появления и характер первых симптомов заболевания, динамика заболевания, доврачебное лечение, наличие и характер реакций на предшествовавшие прививки и т.п.
При расследовании любого случая поствакцинального осложнения (подозрения на осложнение) следует запросить места рассылки рекламируемой серии о возможных необычных реакциях после ее применения и количестве привитых (или использованных доз). Помимо этого следует активно проанализировать обращаемость за медицинской помощью 80-100 привитых данной серией (при инактивированных вакцинах — в течение первых трех суток, живых вирусных вакцинах, вводимых парентерально, — в течение 5-21 суток).
При развитии неврологических заболеваний (энцефалит, миелит, полирадикулоневрит, менингит и др.) с целью исключения интеркуррентных заболеваний необходимо обеспечить проведение серологических исследований парных сывороток. Первая сыворотка должна быть взята в возможно более ранние сроки от начала заболевания, а вторая — через 14 — 21 сутки.
В сыворотках надлежит определить титры антител к вирусам гриппа, парагриппа, герпеса, коксаки, ЭХО, аденовирусам. При этом титрование первой и второй сывороток следует осуществлять одновременно. Перечень проводимых серологических исследований по показаниям может быть расширен. Так, например, в районах, эндемичных по клещевому энцефалиту, при развитии неврологических заболеваний после вакцинации, проведенной в весенне-летний период, оправданно определение антител к вирусу клещевого энцефалита.
В случае осуществления люмбальной пункции необходимо провести вирусологическое исследование спинномозговой жидкости с целью выделения как вакцинных вирусов (при прививках живыми вакцинами), так и вирусов — возможных возбудителей интеркуррентного заболевания. Материал в вирусологическую лабораторию следует доставлять или в замороженном состоянии, или при температуре тающего льда. В клетках осадка ликвора, полученного центрифугированием, возможна индикация вирусных антигенов в реакции иммунофлюоресценции.
При серозном менингите, развившемся после паротитной вакцинации или подозрении на ВАП, особое внимание следует уделять индикации энтеровирусов.
При постановке клинического диагноза генерализованной БЦЖ-инфекции верификация бактериологическими методами предусматривает выделение культуры возбудителя с последующим доказательством его принадлежности к Mycobacterium bovis BCG.
Отдельную группу составляют осложнения, развившиеся вследствие так называемых программных ошибок. К последним относятся: нарушение дозы и способа введения препарата, ошибочное введение другого препарата, несоблюдение общих правил проведения прививок. Как правило, подобного рода нарушения допускают медицинские работники, в первую очередь медицинские сестры, не прошедшие подготовку по вакцинопрофилактике. Отличительной чертой подобного рода осложнений является их развитие у лиц, привитых в одном учреждении или одним и тем же медицинским работником.
Клиницист при лечении заболевания, возникшего в поствакцинальном периоде, и патологоанатом в случае летального исхода должны быть ориентированы на возможность развития в этот период сложной комбинированной патологии.
Профилактика поствакцинальных осложнений. Вакцинация особых групп
Сокращение числа противопоказаний к вакцинации ставит вопрос о разработке рациональной тактики проведения прививок детям с теми или иными отклонениями в состоянии здоровья, не являющимися противопоказанием к прививке. Обозначение таких детей как «группы риска» неоправданно, поскольку речь идет не о риске вакцинации, а о выборе наиболее подходящего времени и методики ее проведения, а также о методах лечения основного заболевания с достижением возможно более полной ремиссии. Более оправданно название «особые или специальные группы», требующие определенных предосторожностей при проведении прививок.
Реакции на предыдущие дозы вакцины
Продолжение введения вакцины противопоказано детям, у которых после введения этого препарата развилась тяжелая реакция или осложнение.
К тяжелыми реакциям относятся следующие: температура 40 C и выше; местная реакция 8 см в диаметре и более.
К осложнениям относятся: энцефалопатия; судороги; выраженные немедленные реакции анафилактического типа (шок, отек Квинке); крапивница; продолжительный пронзительный крик; коллаптоидные состояния (гипотензивно-гиподинамические реакции).
Если возникновение этих осложнений связано с введением АКДС-вакцины, последующую вакцинацию проводят АДС-анатоксином.
В редких случаях возникновения таких реакций на АДС или АДС-М завершение вакцинации по эпидпоказаниям может быть проведено теми же вакцинами на фоне введения (один день до и 2 — 3 дня после вакцинации) стероидов (внутрь преднизолон 1,5 — 2 мг/кг/сутки или другой препарат в эквивалентной дозе). Этот же метод можно использовать при введении АДС детям, давшим выраженную реакцию на АКДС-вакцину.
Живые вакцины (ОПВ, ЖКВ, ЖПВ) детям с реакцией на АКДС вводят как обычно.
Если ребенок дал анафилактическую реакцию на содержащиеся в живых вакцинах антибиотики или антигены субстрата культивирования (белок куриного яйца в гриппозных вакцинах, а также в зарубежных коревой и паротитной вакцинах), последующее введение этих и сходных по составу вакцин противопоказано. В России для производства ЖКВ и ЖПВ используют яйца японских перепелов, так что наличие гиперчувствительности к белку куриного яйца противопоказанием для их введения не является. Противопоказаниями к ревакцинации БЦЖ и ОПВ являются также специфические осложнения, развившиеся после предыдущего введения препарата.
После завершения расследования случая ПВО комиссия составляет акт эпидемиологического расследования в соответствии с методическими указаниями «Мониторинга поствакцинальных осложнений».
Мониторинг поствакцинальных осложнений
Мониторинг поствакцинальных осложнений представляет собой систему постоянного слежения за безопасностью медицинских иммунобиологических препаратов (МИБП) в условиях их практического применения.
Цель мониторинга — получение материалов, свидетельствующих о безопасности МИБП и совершенствование системы мероприятий по предупреждению поствакцинальных осложнений (ПВО) после их применения.
По заключению ВОЗ: «Выявление поствакцинальных осложнений с последующим их расследованием и принятием мер повышает восприятие иммунизации обществом и улучшает медицинское обслуживание. Это, в первую очередь, увеличивает охват населения иммунизацией, что приводит к снижению заболеваемости. Даже если причина не может быть установлена или заболевание было вызвано вакциной, сам факт расследования случая поствакцинального осложнения медицинскими работниками повышает доверие общества к прививкам».
В задачи мониторинга входит:
- надзор за безопасностью МИБП;
- выявление поствакцинальных осложнений после применения отечественных и импортируемых МИБП;
- определение характера и частоты ПВО для каждого препарата;
- определение факторов, способствующих развитию ПВО, в том числе демографических, климато-географических, социально-экономических и экологических, а также обусловленных индивидуальными особенностями привитого.
Мониторинг поствакцинальных осложнений проводится на всех уровнях медицинского обслуживания населения: районном, городском, областном, краевом, республиканском. Он распространяется на федеральные, муниципальные и частные организации здравоохранения, а также граждан, занимающихся частной медицинской практикой при наличии лицензий на соответствующие виды деятельности в области иммунопрофилактики.
Н. И. Брико — академик РАН, профессор, доктор медицинских наук, зав.кафедрой эпидемиологии и доказательной медицины Первого МГМУ им. И.М. Сеченова, президент НАСКИ.
23 Мая 2018 г.
«Прививки могут вызвать опасные осложнения» – именно этот довод противники официальной медицины приводят в первую очередь. Почва для страха подготовлена, и когда после вакцинации в месте укола развивается хотя бы небольшое воспаление, многие пациенты начинают бить тревогу. Между тем подавляющая часть поствакцинальных реакций, как объясняют врачи-иммунологи, абсолютно естественны и никакой опасности не представляет.
Побочные реакции при вакцинации
Местные реакции
После прививки в месте укола могут наблюдаться покраснение кожи, болезненность, появление аллергической сыпи, отеков, увеличение соседних лимфоузлов. Основываясь на полученной из интернета информации, люди начинают бить тревогу. И абсолютно напрасно.
Как известно из школьных учебников биологии, при повреждении кожи и попадании в это место чужеродных субстанций, возникает воспаление. Но оно быстро проходит даже без каких-либо специальных мер.
Практика показывает, что организм может таким образом реагировать даже на абсолютно нейтральные вещества. Так, в ходе клинических испытаний вакцин участникам контрольных групп вводится обычная вода для инъекций, и различные местные реакции возникают даже на этот «препарат»! Причем, примерно с той же частотой, что и в опытных группах, где вводятся настоящие вакцины. То есть причиной воспаления может быть укол сам по себе.
В то же время некоторые вакцины создаются таким образом, чтобы намеренно спровоцировать воспаление в месте укола. В такие препараты производители добавляют специальные вещества – адъюванты (как правило, гидроокись алюминия или его соли). Делается это для того, чтобы усилить иммунный ответ организма: благодаря воспалению гораздо больше клеток иммунной системы «знакомятся» с вакцинным антигеном. Примером подобных вакцин являются АКДС (дифтерия, коклюш, столбняк), АДС (дифтерия и столбняк), против гепатита А и В. Обычно адъюванты используют в инактивированных вакцинах, поскольку иммунный ответ на живые вакцины и так достаточно силен.
Общие реакции
Иногда в результате прививок легкая сыпь возникает не только в районе укола, а покрывает довольно значительные участки тела. Основные причины – действие вакцинного вируса или же аллергическая реакция. Но и эти симптомы не являются чем-то, выходящим за пределы нормы, к тому же наблюдаются довольно непродолжительное время. Так, быстро проходящая сыпь является обычным следствием вакцинации живыми вирусными вакцинами против кори, паротита, краснухи.
Вообще, при введении живых вакцин возможно воспроизведение натуральной инфекции в ослабленной форме: повышается температура, появляется головная боль, нарушаются сон и аппетит. Показательный пример – «привитая корь»: на 5-10 сутки после вакцинации порой появляется сыпь, наблюдаются типичные симптомы ОРЗ. И опять же «болезнь» проходит сама по себе.
Важно понимать, что неприятные симптомы после вакцинации – явление временное, в то время как иммунитет к опасной болезни остается на всю жизнь.
Поствакцинальные осложнения
Побочные реакции при вакцинации могут быть неприятными, но опасности для жизни они не представляют. Лишь изредка прививки становятся причиной действительно тяжелых состояний. Но на поверку подавляющее большинство подобных случаев вызваны врачебными ошибками.
Основные причины осложнений:
-
нарушение условий хранения вакцины;
-
нарушение инструкции по введению вакцины (например, введение внутрикожной вакцины внутримышечно);
-
несоблюдение противопоказаний (в частности, проведение вакцинации пациенту во время обострения болезни);
-
индивидуальные особенности организма (неожиданно сильная аллергическая реакция на повторное введение вакцины, развитие заболевания, от которого проводится вакцинация).
Только последнюю причину невозможно исключить. Все остальное – это пресловутый «человеческий фактор». И свести шансы развития осложнений к минимуму можно, выбрав для проведения вакцинации проверенный медицинский центр.
В отличие от побочных реакций, поствакцинальные осложнения встречаются крайне редко. Энцефалит в результате коревой вакцины развивается в одном случае на 5-10 миллионов прививок. Вероятность генерализованной БЦЖ-инфекции – один на миллион. Лишь одна из 1,5 миллионов введенных дох ОПВ вызывает вакциноассоциированный полиомиелит. Но надо понимать, что в отсутствие прививок вероятность подхватить тяжелую и чрезвычайно опасную инфекцию – на много порядков выше.
Противопоказания к вакцинации
Перед тем как делать пациенту прививку, врач просто обязан удостовериться, что данному пациенту можно ее делать именно в это время. Благо в инструкции к любому препарату непременно приводится список всех возможных противопоказаний.
Большая их часть – временные, они являются основанием не для полной отмены процедуры, а лишь для переноса ее на более поздние сроки. Например, любая инфекционная болезнь исключает вакцинацию – она возможна только после полного выздоровления пациента. Определенные ограничения действуют в период беременности и кормления грудью: будущим мамам не делают прививки живыми вакцинами, хотя использование иных типов вакцин вполне допустимо.
Но порой состояние здоровья человека может стать основанием для постоянного отвода от прививок. Так, пациентам с первичным иммунодефицитом вакцинация в принципе не проводится. Отдельные болезни исключают применение конкретных видов вакцин (например, коклюшный компонент вакцины АКДС несовместим с некоторыми неврологическими заболеваниями).
Впрочем, порой врачи могут настаивать на проведении вакцинации даже несмотря на наличие противопоказаний. Например, в обычных обстоятельствах прививки против гриппа не делают людям, страдающим аллергией на белок куриных яиц. Но если очередная разновидность гриппа вызывает серьезные осложнения, а риск заболевания велик, во многих западных странах врачи таким противопоказанием пренебрегают. Разумеется, прививка при этом должна сочетаться со специальными мерами для профилактики аллергии.
Многие люди порой отказываются от прививок из абсолютно надуманных соображений. «Мой ребенок болезненный, у него и так снижен иммунитет», «у него плохая реакция на прививки», – это типичные ложные противопоказания. Подобная логика не просто ошибочна, она чрезвычайно опасна. Ведь если ребенок плохо переносит содержащие ослабленные штаммы вируса вакцины, то последствия попадания в его организм полноценного возбудителя болезни, скорее всего, будут просто фатальны.
Термин «безопасность иммунизации» означает отсутствие при проведении профилактических прививок вредного воздействия на здоровье пациента, медицинского работника, осуществляющего иммунизацию, а также на здоровье населения, контактирующего с медицинскими отходами, образующимися при проведении профилактических прививок [1]. Под обеспечением безопасности иммунизации подразумевается комплекс мер по предупреждению возникновения поствакцинальных осложнений, а также инфекционных заболеваний с искусственным путем передачи возбудителя.
Обеспечение безопасности пациента при проведении иммунизации
В соответствии с Федеральным Законом «Об иммунопрофилактике инфекционных болезней» (ст. 5) перед проведением иммунизации пациенту или его родителям или опекунам разъясняют необходимость профилактической прививки, вероятность развития и клинические признаки поствакцинальных реакций и осложнений, возможность отказа от вакцинации и его последствия [2].
Обеспечение качества препарата
Безопасность и эффективность иммунобиологических препаратов гарантированы государственным контролем качества медицинских иммунобиологических препаратов (МИБП). Иммунизация в рамках Национального календаря профилактических прививок проводится вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в установленном порядке, что должно быть подтверждено при закупке вакцины соответствующими документами. При закупке вакцин отечественного производства необходимо контролировать наличие: регистрационного номера в Государственном реестре лекарственных средств (или приказа Министерства здравоохранения Российской Федерации, разрешающего применение препарата в практике); сертификата производства; сертификата соответствия на данную серию препарата; лицензии на фармацевтическую деятельность дистрибьютора МИБП. При закупке вакцин импортного производства также необходимо наличие соответствующих нормативных документов. Качество и безопасность всех серий иммунобиологических препаратов, ввозимых на территорию Российской Федерации, контролируются Национальным органом контроля МИБП.
Обеспечение сохранения качества вакцины при хранении и транспортировании
Хранение вакцин должно осуществляться при строгом соблюдении инструкций по их применению и требований действующих санитарных норм и правил. Контроль за выполнением санитарных правил и методическое руководство по осуществлению комплекса организационно-технических мероприятий, обеспечивающих оптимальные температурные условия при транспортировании и хранении МИБП («холодовая цепь»), проводят органы, осуществляющие государственный санитарно-эпидемиологический надзор.
Для обеспечения высокого качества МИБП, безопасности и эффективности их применения создают систему «холодовой цепи». Система «холодовой цепи» включает три главных элемента: персонал, непосредственно работающий с оборудованием и предоставляющий медицинские услуги по вакцинации; оборудование для хранения и транспортировки МИБП; средства и процедуры контроля за соблюдением температурного режима, а также распределением и использованием МИБП. Система «холодовой цепи» состоит из 4 уровней, которые фактически соответствуют этапам движения препарата от производителя до потребителя (реципиента вакцины). На первом уровне за качество вакцины несет ответственность производитель препарата, на втором — крупный аптечный склад в субъекте Российской Федерации, на третьем — городские и районные аптечные склады, на четвертом — лечебно-профилактическая организация. Руководители аптечного учреждения и учреждения здравоохранения обеспечивают выполнение требований по соблюдению «холодовой цепи», при транспортировке и хранении МИБП [3].
Транспортирование и хранение МИБП в системе «холодовой цепи» на складах и в прививочном кабинете осуществляют при температуре в пределах от +2 °C до +8 °C. Не допускается замораживание адсорбированных препаратов (вакцины против гепатита В, коклюшно-дифтерийно-столбнячной вакцины, дифтерийно-столбнячного анатоксина и др.), а также растворителя для вакцин при транспортировании и хранении. При хранении и транспортировании этих препаратов осуществляется профилактика их замораживания путем соблюдения правил размещения вакцин в холодильных камерах, а также использования подготовленных («кондиционированных») хладоэлементов при транспортировании вакцин в термоконтейнерах. При определении режима транспортирования и хранения каждого отдельного медицинского иммунобиологического препарата руководствуются инструкциями по применению данного препарата.
При хранении вакцин на всех уровнях холодовой цепи должен быть обеспечен непрерывный мониторинг температуры: в условиях складов — с помощью термографов, электронных терморегистраторов и термоиндикаторов, в условиях прививочного кабинета — с помощью термоиндикаторов или терморегистраторов. Все холодильники и морозильники, холодильные и морозильные камеры должны быть также обеспечены термометрами.
Контроль за температурным режимом хранения вакцин в холодильнике осуществляется 2 раза в день. При аварийном или плановом (на мойку) отключении холодильника вакцины следует хранить в термоконтейнерах с хладоэлементами. Факты аварийного или планового отключения холодильника фиксируются в журнале регистрации температурного режима холодильника.
Максимальный срок хранения вакцин в учреждениях, где проводят профилактические прививки, составляет 1 мес. В труднодоступных районах данный срок хранения может быть увеличен до 3 мес. Транспортировка вакцин должна осуществляться специальным транспортом (рефрижераторами) либо в термоконтейнерах с хладоэлементами при соблюдении температурного режима, указанного в инструкции по применению вакцины. Оборудование для транспортировки вакцин (термоконтейнеры и хладоэлементы) должно быть сертифицировано и разрешено к применению.
В учреждениях, где проводятся профилактические прививки, необходимо иметь запас термоконтейнеров и хладоэлементов на случай выезда прививочных бригад и/или экстренных ситуаций, вызвавших нарушение «холодовой цепи». Поставщик иммунопрепаратов должен подтвердить соблюдение холодовой цепи показаниями терморегистраторов в авторефрижераторах или термоиндикаторов, вложенных в каждый контейнер с вакциной, или термоиндикаторов на флаконах или ампулах с вакциной.
На всех уровнях «холодовой цепи» проводят регистрацию поступления и отправления МИБП в организации с указанием наименования препарата, его количества и серии, контрольного номера, срока годности, даты поступления (отправления), показания термоиндикаторов (терморегистраторов), Ф. И. О. ответственного работника, осуществляющего регистрацию. Регистрацию поступления и отправления растворителей для восстановления лиофилизированных вакцин ведут в аналогичном порядке параллельно с учетом движения соответствующих вакцин, тщательно следя за адекватностью количества доз растворителя числу доз вакцины. Сотрудник, осуществляющий регистрацию, должен пройти соответствующую подготовку по вопросам соблюдения «холодовой цепи» и работе с приборами, регистрирующими изменения температурного режима, включая термоиндикаторы и терморегистраторы. При регистрации поступления препарата указывают поставщика и условия транспортирования.
При документальном подтверждении нарушения температурного режима при транспортировании, ответственный работник, осуществляющий прием и регистрацию соблюдения требований «холодовой цепи» на всех уровнях, обязан доложить об этом руководителю и составить соответствующий акт. Решение об отказе от получения МИБП и направлении их на повторную проверку качества принимает руководитель организации. В случае самостоятельного приобретения пациентом вакцины в аптечном учреждении, препарат выдается строго по рецепту врача с указанием на упаковке даты и времени продажи и доставляется к месту проведения иммунизации в термосе или термоконтейнере с соблюдением должного температурного режима хранения.
На всех этапах хранения и транспортировки вакцин должен иметься план экстренных мероприятий при возникновении аварийных ситуаций и нарушений холодовой цепи. Работники, ответственные за соблюдение температурного режима хранения и транспортировки вакцины, должны владеть навыками практического выполнения плана экстренных мероприятий по обеспечению холодовой цепи.
Обеспечение сохранения качества вакцины при использовании
Подготовка вакцины к введению осуществляется в строгом соответствии с инструкцией по применению препарата. Перед использованием любой вакцины или растворителя к вакцине следует проверить следующее: наличие этикетки (на русском языке) на флаконе или ампуле; соответствует ли выбранная вакцина назначению врача; соответствует ли выбранный растворитель данной вакцине; не истек ли срок годности вакцины и/или растворителя; нет ли видимых признаков повреждения флакона или ампулы; нет ли видимых признаков загрязнения содержимого флакона или ампулы (наличие подозрительных на загрязнение плавающих частиц, изменение окраски, мутности и т. п); соответствует ли внешний вид вакцины (до и после восстановления) ее описанию, приведенному в инструкции; для анатоксинов, вакцины против гепатита В и других сорбированных вакцин или для растворителей — нет ли видимых признаков того, что вакцина (растворитель) подверглась замораживанию. Если по какому-либо из перечисленных признаков качество вакцины или растворителя вызывает сомнение, данный препарат использовать нельзя [4].
В отношении вакцины из многодозных флаконов применяют правила использования «открытых флаконов». В контексте определения Всемирной организации здравоохранения «открытый флакон» означает флакон, содержащий несколько доз вакцины, из которого, в соответствии со стандартными процедурами асептики, извлечена одна или более доз вакцины. Открытые многодозные флаконы можно использовать в течение рабочего дня в соответствии с инструкцией по применению вакцины, если соблюдено каждое из следующих условий: срок годности не истек, забор каждой дозы из флакона осуществляется с соблюдением правил асептики, вакцины хранятся при соответствующей температуре (от 2 до 8 °С) и флаконы не погружались в воду.
Открытые флаконы с вакциной, взятые для проведения иммунизации вне учреждения здравоохранения, в конце рабочего дня уничтожаются.
Не допускается смешивание вакцин и растворителей из неполных открытых флаконов. Для забора каждой дозы вакцины из открытого флакона используют стерильный шприц со стерильной иглой. Оставлять иглу в крышке флакона нельзя, т. к. это может привести к контаминации вакцины. Для забора вакцины из флакона используют тот же шприц и иглу, которые будут использованы для инъекции.
Растворитель при восстановлении лиофильно высушенных вакцин должен иметь температуру в пределах от 2 до 8 °С, что обеспечивается хранением растворителя вместе с вакциной в холодильнике прививочного кабинета. Восстановленные вакцины необходимо защищать от воздействия света путем размещения флаконов с вакциной в специальных гнездах в крышке сумки-холодильника или использования специальных футляров из светонепроницаемой бумаги. Восстановленные вакцины, не содержащие консервантов, не подлежат хранению. Для восстановления вакцины в каждом флаконе используют отдельный стерильный шприц со стерильной иглой. Повторное применение шприца и иглы, использованных для смешивания растворителя и вакцины, не допускается. Не разрешается заблаговременный набор вакцины в шприцы и последующее хранение вакцины в шприцах.
Для растворения (восстановления) лиофилизированных вакцин применяют растворители, предназначенные только для данной вакцины и произведенные на том же предприятии, где произведена вакцина [5].
Обеспечение безопасных условий для проведения прививок
Профилактические прививки проводят в прививочных кабинетах лечебно-профилактических учреждений, детских дошкольных образовательных учреждений, медицинских кабинетах учреждений общего, среднего специального и высшего образования, здравпунктах предприятий и учреждений и других медицинских учреждениях, независимо от форм собственности, имеющих лицензии на проведение иммунопрофилактики, при строгом соблюдении установленных требований. В определенных ситуациях возможно проведение иммунизации на дому или по месту работы с помощью прививочных бригад, обеспеченных необходимыми средствами, при этом на предприятиях или в учреждениях для этого выделяют помещения, соответствующие установленным требованиям. Оборудование и оснащение прививочного кабинета должно соответствовать действующим нормативно-методическим документам [6].
Для проведения прививок в поликлиниках должны быть выделены специальные прививочные кабинеты. Не допускается проведение прививок в процедурных кабинетах. Детям, посещающим детские дошкольные учреждения и школы, учреждения с постоянным пребыванием (детские дома, дома ребенка, школы-интернаты), прививки проводят в указанных учреждениях в специально отведенных для этих целей помещениях, оснащенных в соответствии с санитарно-эпидемиологическими требованиями необходимым оборудованием и материалами.
Все манипуляции с вакцинами проводятся только на специально отведенном столе (столах). Необходимо организовать поток пациентов таким образом, чтобы одновременно в прививочном кабинете находился только один пациент, а при проведении прививок маленьким детям — один ребенок и один его сопровождающий. При проведении прививки медицинский работник должен находиться между пациентом и столом с острыми инструментами. При проведении прививок маленьким детям взрослый, сопровождающий ребенка, должен усадить последнего безопасным образом, удерживая так, чтобы исключить неожиданные движения ребенка. Медицинский работник, осуществляющий прививку, не должен удерживать ребенка.
Иммунизацию против туберкулеза и туберкулинодиагностику проводят в отдельном помещении, а при его отсутствии — выделяют определенный день и специально выделенное время, не совмещая их с другими прививками [4]. Манипуляции с вакциной БЦЖ и туберкулином проводят на специально выделенном столе, отдельным инструментарием, который используют только для этих целей. В местах проведения прививок обязательно наличие средств противошоковой и противоаллергической терапии, а также экстренной профилактики ВИЧ-инфекции.
Отбор пациентов для иммунизации
Отбор пациентов для иммунизации осуществляется в целях: проведения профилактической прививки всем нуждающимся в ней лицам; выявления лиц с медицинскими противопоказаниями; выявления лиц с повышенным риском развития сильных реакций на профилактическую прививку или поствакцинальных осложнений [7]. Использование для иммунизации современных высокоэффективных, малореактогенных вакцин привело к сокращению частоты тяжелых реакций и осложнений, возникающих в поствакцинальном периоде. Основная их часть носит характер индивидуальных реакций, которые невозможно предвидеть, т. е. связать с предшествующим состоянием прививаемого. В поствакцинальном периоде могут наблюдаться нетяжелые местные и, реже, общие реакции, а также патологические состояния, не связанные с вакцинацией.
Противопоказаниями к иммунизации являются лишь немногие виды патологии, повышающие риск развития поствакцинальных осложнений. Подобные состояния должны непременно учитываться как важнейший фактор снижения частоты неблагоприятных событий в поствакцинальном периоде. Поскольку введение некоторых вакцин в активном периоде заболевания может обострить или утяжелить его течение, это также учтено в списке противопоказаний. Необоснованные медицинские отводы от прививок часто приводят к тому, что дети с соматической патологией, аллергическими заболеваниями, неврологическими дефектами оказываются незащищенными от инфекционных болезней, которые у них протекают особенно тяжело. Все лица, которым должны проводиться профилактические прививки, предварительно подвергаются медицинскому осмотру врача (в сельской местности — фельдшера).
Перед прививкой врач (фельдшер) должен тщательно собрать анамнез пациента (предшествующие заболевания, в т. ч. хронические, наличие реакций или осложнений на ранее проведенные прививки, наличие аллергических реакций на лекарственные препараты, продукты, наличие судорог, индивидуальные особенности (недоношенность, родовая травма, терапия кортикостероидами и т. п., контакт с инфекционными больными в семье, в т. ч. тубинфицирование и т. д.), сроки предшествующих прививок, для женщин — наличие беременности). Лица с хроническими заболеваниями, аллергическими состояниями и др. при необходимости подвергаются медицинскому обследованию с использованием лабораторных и инструментальных методов. При необходимости врачом проводится индивидуальная подготовка пациента к иммунизации, в т. ч. с применением лекарственных препаратов. Непосредственно перед проведением профилактической прививки должна быть проведена термометрия. Результаты осмотра врача, термометрии, лабораторных и инструментальных исследований и разрешение на введение конкретной вакцины должны быть зафиксированы в соответствующей медицинской документации.
Противопоказаниями к проведению профилактических прививок являются сильные реакции и поствакцинальные осложнения на введение предыдущей дозы той же вакцины. Сильной общей реакцией считается повышение температуры тела выше 40 °C, сильной местной реакцией — отек и гиперемия свыше 8 см в диаметре в месте введения вакцины. Все профилактические прививки при парентеральном введении препаратов проводят стерильными одноразовыми шприцами и одноразовыми иглами.
В случае одновременного проведения нескольких прививок (кроме БЦЖ) каждую вакцину вводят отдельными одноразовыми шприцем и иглой в разные участки тела. Не допускается проведение прививок вакцины БЦЖ и вакцины против желтой лихорадки одновременно с другими прививками.
Профилактические прививки проводят медицинские работники, обученные правилам организации и техники проведения прививок, а также приемам неотложной помощи в случае возникновения поствакцинальных осложнений и имеющие документальное подтверждение прохождения обучения. Медицинские работники, осуществляющие вакцинацию, должны проходить последипломное обучение на базе лечебно-профилактических учреждений и санитарно-эпидемиологической службы, а также учреждений последипломного медицинского образования, не реже 1 раза в год со сдачей зачетов и получением соответствующего документа (справки, свидетельства, сертификата). Вновь поступающие на работу в прививочные кабинеты медицинские сестры (фельдшеры) получают допуск к проведению прививок после обучения непосредственно на рабочем месте под контролем руководителя, ответственного за проведение прививок в данном учреждении.
К проведению прививок БЦЖ и туберкулинодиагностики допускаются медицинские сестры, прошедшие обучение на базе противотуберкулезных учреждений и имеющие соответствующее документальное подтверждение прохождения данного обучения.
Лица, осуществляющие иммунизацию, должны быть здоровы. Контроль состояния здоровья средних медицинских работников, проводящих прививки, осуществляет врач прививочной бригады или руководитель, ответственный за проведение прививок в данном учреждении. Больные острыми респираторными заболеваниями, ангинами, имеющие травмы на руках, гнойные поражения кожи и слизистых независимо от их локализации, отстраняются от проведения прививок.
Обеспечение соблюдения техники введения препарата
Вскрытие ампул, растворение лиофилизированных вакцин, парентеральная вакцинация осуществляются в соответствии с инструкцией при строгом соблюдении правил асептики.
Место введения вакцины обрабатывается стерильным тампоном, смоченным, как правило, 70% спиртом, если нет иных указаний в инструкции (эфиром — при постановке р. Манту или введении БЦЖ и др.). Вакцину вводят в положении пациента лежа или сидя во избежание падения при обморочном состоянии.
Для введения вакцины используется только тот метод, который указан в инструкции по ее применению. Используемые в рамках Национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям вакцины вводятся перорально, накожно, внутрикожно, подкожно и внутримышечно.
Внутримышечные инъекции маленьким детям проводят только в верхненаружную поверхность средней части бедра. Плановая вакцинация детей, подростков и взрослых предусматривает необходимый порядок введения вакцин в определенной последовательности, в установленные сроки. Совокупность этих сведений составляет Национальный календарь профилактических прививок.
При нарушениях сроков начала прививок последние проводят по схемам, предусмотренным Национальным календарем и инструкциями по применению препаратов.
Профилактические прививки по эпидемическим показаниям проводят в сроки, предусмотренные календарем прививок по эпидемическим показаниям и действующими нормативными документами.
Вакцину вводят в дозе, строго соответствующей инструкции по применению препарата. При использовании многодозных флаконов целесообразно использовать саморазрушающиеся (СР) шприцы с фиксированным объемом, что уменьшает риск передозировки, снижает потери вакцины. Конструкция СР-шприцев исключает возможность их повторного использования. Перед проведением прививки пациента, родителей (или опекуна) вакцинированного ребенка медицинский работник должен предупредить о возможности возникновения и клинических проявлениях поствакцинальных реакций и осложнений и о необходимости обращения за медицинской помощью при появлении подобных симптомов. Непосредственно после иммунизации в течение 30 мин за привитым осуществляется медицинское наблюдение в целях своевременного выявления поствакцинальных осложнений и оказания экстренной медицинской помощи. В отдаленные сроки наблюдение за вакцинированным осуществляется в сроки, установленные инструкцией по применению вакцины.
Вакцинопрофилактика — наиболее безопасное и эффективное средство предупреждения инфекционных заболеваний. Однако МИБП могут вызывать вакцинальные реакции, а в редких случаях — поствакцинальные осложнения.
Частота развития побочных неблагоприятных эффектов введения вакцины намного меньше, чем риск от болезней и осложнений при самом заболевании. По мере увеличения количества привитых лиц может соответственно возрастать абсолютное число подобных реакций, что требует совершенствования системы их выявления и регистрации. Тщательное расследование каждого случая заболевания, подозрительного на поствакцинальное осложнение (ПВО), в целях выяснения причины его развития и связи с введенной вакциной позволит усилить позитивное отношение общества к иммунизации, а также решить вопросы улучшения качества вакцин [8, 9]. Регистрация, расследование и лечение поствакцинальных осложнений осуществляются в соответствии с действующими нормативно-методическими документами. Диагностика ПВО основана на комплексном анализе клинических, лабораторных, эпидемиологических и статистических данных с учетом патогенетических механизмов развития вакцинальных реакций. При выявлении больного с ПВО необходимо уточнить причины последнего, было ли обусловлено оно: качеством введенной вакцины; техническими ошибками; особенностями реакции организма. Для диагностики ПВО используют следующие методы: клинический, лабораторный, эпидемиологический. Эпидемиологический метод является чрезвычайно важным для уточнения причины заболевания, подозрительного на ПВО. Метод включает выявление и регистрацию всех случаев, подозрительных на поствакцинальное осложнение, и проведение эпидемиологического расследования. Все случаи ПВО (подозрения на ПВО) расследуют комиссионно специалистами (педиатром, терапевтом, иммунологом, эпидемиологом и др.). При расследовании осложнений после БЦЖ-вакцинации в состав комиссии необходимо включить врача-фтизиатра. Эпидемиолог и врач, ответственный за организацию прививок в лечебно-профилактическом учреждении, где выявлен случай, подозрительный на ПВО, в течение первых суток с момента поступления экстренного извещения начинают эпидемиологическое расследование.
На возможность связи поствакцинальных осложнений с качеством введенной вакцины указывают развитие осложнений у лиц, привитых разными медицинскими работниками вакциной одной серии или одного производителя, выявленное нарушение температурного режима хранения и/или транспортирования данной партии вакцины.
На технические ошибки при иммунизации указывают развитие ПВО только у пациентов, привитых одним и тем же медицинским работником. Технические ошибки обусловлены нарушением правил хранения, приготовления и введения медицинских иммунобиологических препаратов, в частности: неправильным выбором метода и места введения, нарушением техники введения вакцины; нарушением правил приготовления препарата — использованием вместо растворителя других лекарств; разведением вакцины неправильным объемом растворителя; контаминацией вакцины или растворителя; неправильным хранением вакцины — длительным хранением препарата в разведенном виде, замораживанием адсорбированных вакцин; нарушением рекомендованной дозы и схемы иммунизации; использованием нестерильных шприцев и игл [5, 7]. При подозрении на техническую ошибку необходимо проверить качество работы медицинского работника, осуществляющего иммунизацию, провести его дополнительное обучение, а также оценить достаточность и результаты метрологической экспертизы материально-технической базы (возможно, требуется замена холодильников, отсутствуют термоиндикаторы, недостаточно одноразовых шприцев и т. п.).
Сведения, указывающие на особенности здоровья пациента: появление стереотипных клинических проявлений после введения разных серий вакцины у привитых разными медицинскими работниками пациентов с общим анамнезом и клиническими признаками заболевания — наличие повышенной чувствительности к компонентам вакцины в виде аллергических реакций в анамнезе; иммунодефицитное состояние (в случае вакциноассоциированных заболеваний после введения живых вакцин); в анамнезе декомпенсированные и прогрессирующие поражения центральной нервной системы, судорожный синдром (в случае развития неврологических реакций на адсорбированную коклюшно-дифтерийно-столбнячную вакцину); наличие хронических заболеваний, которые могут обостряться в поствакцинальном периоде.
На отсутствие связи заболевания с иммунизацией указывает выявление одинаковых симптомов заболевания у привитых и непривитых людей; неблагоприятная эпидемическая обстановка в окружении привитого (тесный контакт с инфекционными больными до или после профилактической прививки может обусловить развитие острого заболевания, которое по времени совпадает с поствакцинальным процессом, но не связано с ним).После завершения расследования случая ПВО комиссия составляет акт эпидемиологического расследования, который направляет в вышестоящие органы, санитарно-эпидемиологическую службу и Национальный орган контроля МИБП, а также на предприятие-изготовитель.
Обеспечение безопасности медицинского работника, осуществляющего иммунизацию
Медицинский работник при проведении иммунизации и обращении с инъекционным инструментарием и вакцинами должен соблюдать правила техники безопасности, направленные на профилактику инфекций с артифициальным механизмом передачи возбудителя. Медицинские работники должны быть вакцинированы против гепатита В, а также других инфекционных болезней в соответствии с Национальным календарем прививок и прививок по эпидемическим показаниям, а также действующими нормативными и методическими документами. Медицинский персонал должен проводить профилактические прививки в специальной медицинской одежде (халате, шапочке) и хирургических перчатках. Перчатки необходимо менять после каждого пациента. При проведении массовой вакцинации допускается не менять перчатки, после каждого пациента руки в перчатках обеззараживают соответствующим дезинфектантом и моют в проточной воде с мылом.
Медицинские работники должны владеть безопасной техникой проведения инъекций, исключающей ненужные манипуляции, которые могут привести к травме (например, надевание колпачка на иглу после инъекции увеличивает для медицинского работника риск укола иглой, загрязненной кровью пациента). После инъекции использованные шприц и иглу обеззараживают методом химической или физической дезинфекции. При использовании химических дезинфектантов в шприц через иглу набирают дезинфицирующий раствор, затем шприц с иглой погружаются в дезинфицирующий раствор на время экспозиции, а отделение иглы от шприца производится после дезинфекции с помощью пинцета или других приспособлений. При наличии иглоотсекателя (иглоснимателя, иглодеструктора) в соответствии с инструкцией по его применению после инъекции иглу отделяют от корпуса шприца. При использовании иглоотсекателя или иглоснимателя игла сбрасывается в непрокалываемый контейнер, в котором иглы впоследствии дезинфицируют и вместе с которым удаляют из медицинского учреждения. Корпус и поршень шприца помещают либо в маркированный контейнер с дезинфицирующим средством, либо в одноразовый герметичный пакет, вместе с которым корпуса и поршни шприцев затем подвергаются дезинфекции методом автоклавирования или в СВЧ-печи [10].
В каждом лечебно-профилактическом учреждении разрабатывается и утверждается система сбора, временного хранения и удаления отходов различных классов, опасных в эпидемиологическом отношении. При проведении иммунизации к ним относятся: остатки МИБП; тампоны, шарики, загрязненные кровью иммунизированных, использованные одноразовые иглы и шприцы и др. Сбор, хранение, транспортировка и утилизация медицинских отходов, образующихся при иммунизации, осуществляются в соответствии с действующими санитарными правилами [5, 7]. Ампулы, флаконы, шприцы, содержащие остатки инактивированных вакцин, живой коревой, паротитной, краснушной вакцин, иммуноглобулинов человека, утилизируются с твердыми бытовыми отходами без какой-либо дополнительной обработки. Ампулы, флаконы, шприцы с остатками других живых бактериальных или вирусных вакцин, а также использованные тампоны автоклавируют или погружают в дезинфицирующий раствор, активное действующее вещество которого эквивалентно 3% раствору хлорамина (при инактивакции остатков вакцин БЦЖ и БЦЖ-M — 5% раствору хлорамина), на 1 ч. Вакцины с истекшим сроком годности, а также хранившиеся с нарушением «холодовой цепи», с изменившимися внешними свойствами, не обозначенными в инструкции (наличие хлопьев, изменение цветности и прозрачности и т. п.) подлежат утилизации. При сборе, упаковке, хранении и транспортировании отходов, образующихся после иммунизации, медицинские работники должны работать в резиновых перчатках. Удаление воздуха и герметизацию одноразовых пакетов производят в марлевой повязке.
Медицинские работники, осуществляющие сбор, упаковку, хранение и транспортирование отходов, образующихся после иммунизации, должны владеть безопасной техникой этих работ, уметь применять специальное оборудование и дезинфицирующие средства. К работам, связанным со сбором, упаковкой, хранением и транспортированием отходов, образующихся после иммунизации, не допускаются лица, не прошедшие предварительное обучение. Обучение персонала правилам безопасного обращения с отходами осуществляется специалистом, ответственным за сбор отходов в данном медицинском учреждении.
Эпидемиолог и главная медицинская сестра постоянно осуществляют контроль за организацией сбора, хранения и удаления отходов и осуществляют методическое руководство специалистами, ответственными за сбор, хранение и удаление отходов в отделениях. Для всех ответственных специалистов, принимающих участие в организации деятельности системы обращения с отходами, разрабатываются и утверждаются соответствующие должностные инструкции. Открытое хранение и контакт персонала с отходами, образующимися при иммунизации, вне мест образования отходов и специальных помещений для хранения последних не допускается. В случае получения сотрудником травмы, потенциально опасной в плане инфицирования (укол, порез с нарушением целостности кожных покровов и/или слизистых), должны быть приняты меры экстренной профилактики в соответствии с действующими инструктивно-методическими документами. Все случаи травм во время проведения прививок должны быть зафиксированы в журнале травматизма. О них необходимо доложить руководителю учреждения.
Извещение, учет и расследование случаев инфицирования персонала возбудителями инфекционных заболеваний, причиной которых могла быть инфицированная кровь пациента, проводятся в установленном порядке. Ответственным лицом в соответствии с действующим законодательством составляется акт о несчастном случае на производстве (в 2 экз.). В местах проведения иммунизации обязательно наличие средств экстренной профилактики ВИЧ-инфекции, противошоковой и противоаллергической терапии.
Обеспечение безопасности населения, проживающего на территории, прилегающей к учреждению, где проводится иммунизация
В целях предупреждения риска распространения инфекции неотъемлемой составляющей любой программы вакцинопрофилактики является безопасное удаление использованных игл и шприцев. Детализация и реализация планов по сбору и удалению отходов разрабатывается отдельно для каждого лечебно-профилактического учреждения (ЛПУ). Контакт населения с отходами, образующимися при иммунизации, не допускается.
После дезинфекции отходы от иммунизации собирают в специальные контейнеры с крышкой («межкорпусные контейнеры»). После наполнения контейнер закрывают, навешивают бирку с указанием учреждения происхождения отходов (код подразделения медицинского учреждения), даты и фамилии работника, закрывшего контейнер. Сведения о содержимом контейнера заносят в транспортную накладную. Хранение контейнеров с отходами осуществляется в специальном помещении, в которое закрыт доступ посторонним лицам. Вывоз отходов (при отсутствии на территории лечебно-профилактического учреждения установки по обезвреживанию отходов) должен производиться ежедневно [6, 11]. При отсутствии возможности вторичной переработки отходы вывозят на полигоны для твердых бытовых отходов или на мусоросжигательные заводы. При наличии у лечебно-профилактического учреждения договоров на вторичную переработку изделий из пластических масс вывоз соответствующих отходов производится по графику, определенному договором. Транспортирование отходов допускается только в закрытых кузовах специального автотранспорта.
В сельской местности допускается сжигание обеззараженных отходов, образующихся при иммунизации, в специальных защищенных ямах, металлических емкостях и небольших печах, к которым закрыт доступ посторонним лицам. В рамках программы иммунизации должна быть проанализирована специфика местных условий и найдены приемлемые варианты решения проблемы удаления отходов. Любой метод удаления отходов должен соответствовать требованиям природоохранного законодательства.
Литература
- Санитарно-эпидемиологические правила СП 3.3.2342–08 «Обеспечение безопасности иммунизации». М., 2008. С. 23.
- Федеральный закон от 17.09.1998 № 157-ФЗ (ред. от 18.07.2011) «Об иммунопрофилактике инфекционных болезней»
- Санитарно-эпидемиологические правила СП 3.3.2.1120–02 «Санитарно-эпидемические требования к условиям транспортировки, хранения медицинских иммунобиологических препаратов…» (с изменениями от 18 февраля 2008 г.).
- Методические указания МУ 3.3.1889–04 «Порядок проведения профилактических прививок». М., 2004. С. 32.
- Брико Н. И., Зуева Л. П., Покровский В. И., Сергиев В. П., Шкарин В. В.. Эпидемиология. Учебник в 2-х томах. М.: МИА, 2013.
- Безопасность иммунизации. Пособие для врачей. Под ред. Е. Н. Беляева, А. А. Ясинского. М., 2005. С. 134.
- Вакцины и вакцинация: национальное руководство. Ред. В. В. Зверев, Б. Ф. Семенов, Р. М. Хаитов. М.: Гэотар-Медиа, 2011. 880 с.
- Медуницин Н. В., Миронов А. Н. Вакцины. Новые способы повышения эффективности и безопасности вакцинации // Вопросы вирусологии. Приложение 1. 2012. С. 51.
- Методические указания МУ 3.3.1.1123–02 «Мониторинг поствакцинальных осложнений и их профилактика». М., 2002. С. 21.
- Методические указания МУ 3.1.2313–08 «Требования к обеззараживанию, уничтожению и утилизации шприцев инъекционных однократного применения». М., 2008. С. 20.
- Федеральный закон от 30.03.1999 № 52-ФЗ (ред. от 19.07.2011, с изм. от 07.12.2011) «О санитарно-эпидемиологическом благополучии населения».
Н. И. Брико, доктор медицинских наук, профессор, академик РАМН
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
Контактная информация: briko@mma.ru

