Что такое ЭЭГ головного мозга? Как оно проводится у детей и взрослых? Что показывает электроэнцефалограмма при эпилепсии и о чём говорит расшифровка?
Главные выводы:
- Электроэнцефалограмма – это самая важная проверка при подозрении на эпилепсию у ребёнка или взрослого, которая проверяет наличие эпилептической активности головного мозга, но не подтверждает или опровергает диагноз.
- Патологическая активность может быть зарегистрирована даже у совершенно здоровых людей.
- В большинстве случаев, достаточно одного или двух исследований – нет смысла в отслеживании динамики.
Что такое ЭЭГ головного мозга
ЭЭГ исследование проводится с целью обнаружить эпилептическую активность, определить ёё форму, частоту и локализацию. Результаты теста дают специалистам возможность определить вид эпилепсии и назначить подходящее лечение ребёнку или взрослому.
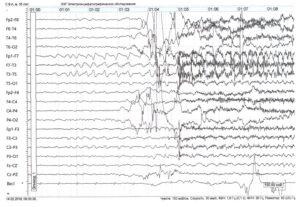
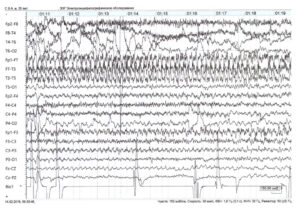
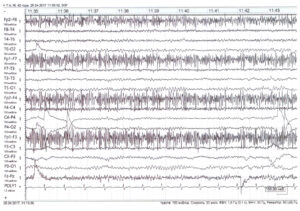
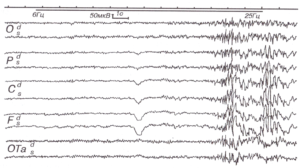
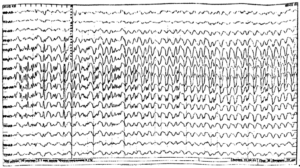
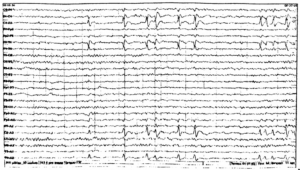
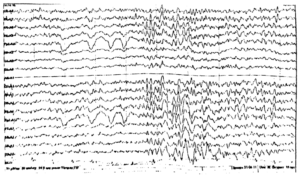
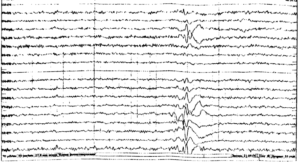
ЭЭГ (электроэнцефалограмма) – это исследование, которое помогает зарегистрировать электрические волны головного мозга с помощью электродов, прикрепленных к черепу. При эпилепсии у пациента проявляются характерные изменения – эпилептиформная активность.
Виды электроэнцефалограммы
Существует несколько видов ЭЭГ, которые назначаются по необходимости, в каждом конкретном случае:
- ЭЭГ в бодрствовании. Исследование в данном случае проводится в неподвижном состоянии, так как движения способны создать помехи, которые усложнят расшифровку.
- ЭЭГ во сне. Данная проверка необходима в тех случаях, когда у ребёнка или взрослого приступы происходят во время ночного или дневного сна.
- Видео-ЭЭГ мониторинг. Проверка проводится, когда есть необходимость подтвердить, что эпилептическая активность, которая регистрируется на электроэнцефалограмме, сопровождается определёнными внешними проявлениями. Видео-ЭЭГ мониторинг обычно проводится детям и взрослым с фармакорезистентной эпилепсией, которым рекомендуется операция.
В процессе проверки пациент проходит ряд стимуляций, которые, в некоторых случаях, помогают вызвать эпилептическую активность. Стимуляции могут быть в виде фотостимуляции (яркого мигающего света) или гипервентиляции (интенсивное дыхание, которое превышает потребности организма в кислороде).
В некоторых случаях, во время проведения ЭЭГ, данные стимуляции помогают определить триггер (причину), способную вызвать приступ у конкретного пациента.
Расшифровка ЭЭГ и что означают результаты
Некоторые пациенты задаются вопросом: как получить хороший результат ЭЭГ? Ответ на данный вопрос крайне прост – невозможно как-либо повлиять на результаты исследования (кроме приема препаратов).
При диагностической оценке учитывается частотный состав электроэнцефалограммы, ее компоненты и характер организации (паттерн) биоэлектрической активности.
Расшифровка ЭЭГ, при эпилепсии и других состояниях, состоит из нескольких частей: вступительной, описательной и интерпретации.
В первой части (вступительной) описывается в каком состоянии был пациент, какие препараты он принимал и другие моменты, связанные с его состоянием на момент проведения тестов.
Вторая часть (описательная) включает в себя все виды активности, которые были зафиксированы на ЭЭГ мозга. При этом описываются как нормальные, так и аномальные характеристики, а также наиболее выраженные компоненты. Вторая часть включает в себя полный и объективный отчёт о результатах обследования.
Третья часть (интерпретация) представляет собой выводы, которые были сделаны в ходе обследования и на основании его результатов, описанных в первой и второй частях. Некоторые ошибочно считают, что энцефалограмма диагностирует эпилепсию. Однако, во многих случаях невозможно поставить точный диагноз и назначить лечение только на основании ЭЭГ.
Как проводится ЭЭГ детям и как к нему подготовится
ЭЭГ детям может быть назначено педиатром, невропатологом или же эпилептологом. При этом исследование назначается как новорожденным, так и детям постарше.
Сам процесс проведения ЭЭГ головного мозга абсолютно безопасный, неинвазивный и безболезненный. Электроды прикрепляются к голове пациента при помощи небольшого диска и специализированного геля, который легко смывается после проведения процедуры во время мытья головы.
Вечером перед проверкой рекомендуется помыть ребёнку голову.
В некоторых центрах исследование проводят при помощи шапочки (специализированного шлема со встроенными электродами), однако в Израиле данный метод применяется редко. Связано это с тем, что при проведении ЭЭГ в шапочке электроды могут смещаться и не плотно прилегать к голове, что может исказить результат теста. В Израиле электроды прикрепляются специалистами к голове вручную, что помогает получить точные результаты исследования.

Во время проведения электроэнцефалограммы ребёнка попросят открывать и закрывать глаза, глубоко и часто дышать, сжимать и разжимать кулачки и т.д. Методы воздействия выбираются в зависимости от каждого конкретного случая, но ребёнка требуется заранее подготовить к исследованию. Маленьким детям можно представить данное исследование как увлекательную игру, чтобы ребёнок легче перенёс исследование и не боялся. Во время проверки родители могут находиться рядом с малышом, чтобы он чувствовал себя более комфортно.
ЭЭГ с депривацией сна
ЭЭГ с недостатком сна (депривацией) проводится в том случае, если у ребёнка или взрослого приступы происходят во сне Для прохождения такого исследования пациент должен бодрствовать ночь до процедуры. Время самой депривации зависит от возраста пациента и устанавливается врачом.
При необходимости проведения данного исследования у детей, родителям следует гулять и развлекать ребёнка в течение ночи, чтобы на процедуре ребёнок уснул и удалось проверить наличие эпилептической активности во время сна.
Многие родители маленьких пациентов опасаются, что ребёнок не сможет уснуть, но, как показывает практика, такое бывает редко.
Сколько длится проверка
Как правило, обычная электроэнцефалограмма длиться от 20 до 45 минут. Однако, в некоторых случаях, время исследования может быть увеличено.
Видео-ЭЭГ мониторинг может проводиться в течение суток, нескольких дней или даже недель, пока не будут получено достаточно информации для принятия решения о дальнейших действиях.
Всегда ли ЭЭГ показывает эпилепсию?
Важно помнить, что ЭЭГ не подтверждает и не опровергает эпилепсию. Эпилептическая активность головного мозга, которая регистрируется на ЭЭГ, даёт врачам информацию о специфическом виде эпилепсии, и из этого следуют решения о необходимых дополнительных проверках и лечении.
Вполне возможна такая ситуацию, когда у ребёнка или взрослого проявляются эпилептические приступы, но ЭЭГ не показывает эпилепсию (эпилептическую активность), даже в случае многократного повторения исследования.
Также бывают обратные ситуации, когда заключение ЭЭГ здорового человека, не испытывающего эпилептических приступов, содержит в себе эпилептическую активность. По статистике, у около 2% полностью здоровых людей при проведении ЭЭГ будет замечена эпилептическая активность.
Несмотря на тот факт, что ЭЭГ не является подтверждающей диагноз проверкой, её результаты чрезвычайно важны, для того, чтобы понять вид заболевания у конкретного пациента и назначить ему подходящее лечение.
Дополнительные проверки при подозрении на эпилепсию
Для того, чтобы поставить точный диагноз и порекомендовать необходимое лечение, кроме клинического описания приступов и электроэнцефалограммы, важно также провести анализы крови и МРТ головного мозга (не во всех случаях заболевания в этом есть необходимость).
Как часто можно и нужно делать ЭЭГ
Проверку абсолютно безвредна, но нет смысла ее повторять без причины.
Периодическое проведение электроэнцефалограммы может потребоваться в случае электрического эпилептического статуса медленноволнового сна (ESES). В остальных же случаях, достаточно проведения одного или двух ЭЭГ для того, чтобы определить патологию.
Некоторым пациентам назначают повторное исследование после достижения рекомендуемой суточной дозировки препаратов. Повторное ЭЭГ мозга также необходимо в том случае, если приступы видоизменились или же они отсутствовали у пациента более 2-х лет. В данном случае, если ЭЭГ в норме, может быть поднят вопрос об отмене медикаментозного лечения.
Решение об отмене приема противоэпилептических препаратов принимается лечащим врачом, так как не во всех случаях можно отменить медикаментозное лечение, даже при отсутствии приступов или эпилептической активности на ЭЭГ.
Хотите знать, что действительно помогает при эпилепсии и как жить максимально полноценной жизнью, несмотря на заболевание?
Раз в неделю мы выпускаем видео или статью о лечении эпилепсии. Это БЕСПЛАТНАЯ и ЕДИНСТВЕННАЯ в своем роде электронная рассылка в мире и мы уверены, что в этих выпусках вы найдёте для себя много полезных рекомендаций.
Первый выпуск, который вы получите – “9 Главных вопросов и ответов об эпилепсии”.

- Можно ли вылечить эпилепсию?
- Переходит ли эпилепсия по наследству?
- Помогают ли альтернативные методы лечения контролировать приступы?
- Что нельзя делать при эпилепсии?
- Сколько должен спать пациент с эпилепсией?
- Чем опасны приступы эпилепсии во сне?
- Как помочь пациенту во время приступа?
- Можно ли заниматься спортом?
- Может ли эпилепсия привести к проблемам в учебе, задержке развития, проблем с памятью и поведением?
Введите адрес вашей электронной почты и проверьте почту через 5 минут
“Советы детского эпилептолога”
“Советы эпилептолога для взрослых”
***Мы ценим вас и ваше доверие. Наша цель – предоставить вам достоверную информацию о лечении эпилепсии, а также постараться помочь вам или вашим детям жить с этим тяжелым заболеванием. Ни при каких обстоятельствах ваши данные не будут переданы и проданы третьим лицам. Как и вы, мы не любим получать бесполезную почту или рекламу, и постараемся оправдать ваше доверие.
Читайте книгу детского эпилептолога профессора Ури Крамера «Детская эпилепсия от А до Я»
Узнайте, как помочь ребёнку жить максимально возможной полноценной жизнью, несмотря на эпилепсию. Автор – известный детский эпилептолог профессор Ури Крамер. Издательство: клиника «Мигдаль Медикал» (Израиль, 2023)
Книга написана простым языком для мам и пап, полна практических советов и рекомендаций эксперта-эпилептолога с мировым именем.
В книге профессора Крамера вы найдёте ответы на многие ваши вопросы об эпилепсии у детей, начиная с видов приступов, правильной диагностики, эффективных методов лечения, и заканчивая практическими советами о том, как повысить качество жизни вашего ребёнка и подготовить его к самостоятельной взрослой жизни.
Самые популярные статьи
- Можно ли вылечить эпилепсию?
- Правильное питание при эпилепсии. Что можно и что нельзя?
- Приступ эпилепсии во сне. Что делать?
- Что нельзя делать при эпилепсии – Ограничения и запреты
- Кетогенная диета при эпилепсии. Насколько она эффективна?
- Доброкачественная эпилепсия детского возраста
- Самое эффективное лечение эпилепсии
- Как избежать приступа эпилепсии
- Восстановление после приступа эпилепсии
- Фокальная эпилепсия у детей и взрослых. Что делать?
- Фармакорезистентная эпилепсия у детей и взрослых. Как лечить?
- Что такое аура при эпилепсии?
- Книга «Детская эпилепсия от А до Я». Профессор Ури Крамер (Израиль, 2021)
Около 30 % пациентов, поступающих в эпилептологические центры с диагнозом «эпилепсия», в реальности не болеют эпилепсией – эти данные получены в ведущих мировых клиниках. Формула, приводящая к диагностическим ошибкам, чаще всего выглядит так:
Неспецифические симптомы + нормальная ЭЭГ, расцененная, как патологическая = ошибочный диагноз «эпилепсия»
Последствием этого является ненужное и опасное лечение, которое пациент получает долгие годы, причем повторные нормальные ЭЭГ не отменяют диагноз. «ЭЭГ как биопсия, а диагноз эпилепсия как рак», — такие сравнения приводятся врачами: будучи однажды поставленными, подобные диагнозы уже не снимаются. Только повторный пересмотр первой ЭЭГ, по которой был выставлен диагноз, может выявить ошибку, а в остальных случаях пациент будет нести за собой диагноз «эпилепсия» всю жизнь, он будет долгие годы принимать препараты, имеющие значительные побочные эффекты, страдать от социальной стигмы и ограничений, которые накладывает диагноз эпилепсия. Человек не сможет водить машину, для него будут закрыты некоторые виды работ и должностей.
Врачи-эпилептологи всего мира сходятся в одном (и надо отметить, что это, пожалуй, единственное, в чем они действительно согласны!): лучше поставить диагноз эпилепсии позже, чем поставить его «профилактически».
В чем же причина подобной гипердиагностики, если, по данным большинства исследований, только 1-2 % ЭЭГ могут быть расценены как ложноположительные? По мнению специалистов, первая причина в «человеческом факторе»: в отсутствие должного уровня знаний и опыта. Зачастую неверный диагноз бывает поставлен по одной единственной ЭЭГ, на которой известные доброкачественные эпилептиформные паттерны и варианты нормальной ЭЭГ были расценены как патологические. К таким паттернам относятся: микроспайки, ритмическая тета-активность в височных отведениях, возникающая при дремоте, 14 и 6 Гц позитивные острые волны, 6 Гц фантомные спайк-волны, ритмическая дельта-активность при гипервентиляции и т.д. Большинство этих паттернов были описаны еще в пятидесятых годах XX века, и их выявление не представляет трудности для специалистов, работающих с ЭЭГ.
Однако, на практике данные паттерны встречаются достаточно редко, в подавляющем большинстве случаев ошибочно интерпретируются артефакты, брешь-ритм (breach-rhythm), или «безымянные варианты», которые являются вариациями нормальной ритмики, в результате чего возникают колебания заостренной конфигурации или фрагменты альфа-активности, которые не вписываются в легко узнаваемые ЭЭГ-феномены. Эти безымянные колебания нормального фона были описаны под разными названиями и их можно найти в большинстве ЭЭГ. Дифференцировать нормальные варианты из значимых спайков и острых волн иногда бывает сложно, но существуют определенные рекомендации, которым надо следовать. Избежать этих ошибок могут только обученные опытные врачи эпилептологи/нейрофизиологи, в противном случае пишутся расплывчатые трактовки и нормальная ЭЭГ описывается как патологическая. Здесь складывается ситуация, типичная для человеческой психики: чем меньше знания и опыт, тем с большим вниманием человек относится к незначительным изменениям на ЭЭГ (что в зарубежной литературе называется «Overriding EEG» и «Looking too hard syndrome»). «Снисходительность приходит с опытом», как и понимание того, насколько вариабельна норма на ЭЭГ. Точно так же, как терапевт найдет больше изменений на ЭКГ, чем кардиолог, так же и неопытный врач нейрофизиолог скорее опишет больше патологической активности на ЭЭГ, чем опытный эпилептолог.
Как мы можем исправить существующее положение вещей и уменьшить частоту ошибок, связанных с анализом ЭЭГ?
Здесь необходимо отметить, что в Америке и странах Европы чтением ЭЭГ занимаются неврологи, которые обучаются этому в рамках прохождения резидентуры (аналог российской ординатуры, только длительностью 4-7 лет). В связи с этим, за рубежом проблема неверного анализа ЭЭГ связывается с низким уровнем знаний врачей об ЭЭГ и умением ее интерпретировать. С учетом данной особенности, одно из предложений зарубежных коллег — оценка ЭЭГ не неврологом, а опытным нейрофизиологом. В России ЭЭГ в большинстве клиник описывается специалистами функциональной диагностики, которые в части случаев вообще имеют не медицинское образование, тогда как врач невролог зачастую не знаком даже с основами ЭЭГ. И, надо сказать, данный путь также порочен: процент диагностических ошибок в нашей стране не меньше, если не больше, так как в этом случае отсутствует интерпретация ЭЭГ в контексте клинических данных.
Неверный анализ ЭЭГ врачом-неврологом за рубежом и отсутствие анализа результатов ЭЭГ с позиции клиники — обе ситуации одинаково плохи.
Наверное, наиболее оптимальным вариантом является другое решение, которое также обсуждено в статье Benbadis S.R.:
так как в повседневной практике невролог и психиатр сталкивается с пароксизмальными состояниями и, в частности, с эпилепсией достаточно часто, то трудно представить, чтобы врач не умел читать ЭЭГ и не умел анализировать данные, с которыми работает. Но если мы считаем, что описание ЭЭГ — прерогатива врачей, то система обучения должна быть в корне изменена. ЭЭГ в рамках последипломной подготовки неврологов и психиатров должно уделяться больше времени и внимания. Нужен курс, обучающий врачей анализу ЭЭГ, затем должна быть практика под руководством опытных специалистов, а после — возможность в ходе самостоятельной работы обращаться к специалисту для разбора сложных случаев.
По мнению авторов, к описанию ЭЭГ должна быть применена система, используемая при описании ЭКГ или рентгенографии грудной клетки. Они могут быть оценены экстренно врачами скорой помощи, терапевтами, реаниматологами, но затем должны быть повторно проанализированы специалистами — кардиологами или рентгенологами, для того, чтобы избежать ошибок и неверных диагнозов.
Другой важный методологический прием — первичный анализ ЭЭГ «вслепую», то есть без клинических данных о пациенте (при этом, безусловно, клиническая трактовка в последующем дается с учетом всей информации о заболевании. Так предлагают описывать ЭЭГ многие ведущие эпилептологи мира, чтобы избежать синдрома «слишком тщательного анализа» (“looking too hard” syndrome).
Улучшить ситуацию может:
1. улучшение качества анализа ЭЭГ путем более высокого уровня обучения неврологов и психиатров а, главное, введением контроля уровня знаний
2. обучение «консервативному» чтению ЭЭГ, при котором должна быть описана только четкая эпилептиформная активность, а сомнительные вопросы должны решаться в пользу нормы или дообследования с изменением дизайна исследования
3. обязательная клиническая интерпретация ЭЭГ-данных в тех случаях, когда это возможно
4. создание более четких рекомендаций и руководств по описанию ЭЭГ
5. повторная оценка ЭЭГ специалистом-нейрофизиологом или эпилептологом.
Итак, вернемся к формуле:
Неспецифические симптомы + неверно интерпретированная нормальная ЭЭГ = ошибочный диагноз «эпилепсия»
Надо понимать, что четкая клиническая картина приступов при нормальной ЭЭГ скорее подтверждает диагноз эпилепсии, чем неспецифические симптомы и острые волны на ЭЭГ. Неспецифические симптомы и неубедительная патологическая активность на ЭЭГ (как например, «заостренные двухфазные потенциалы» или «ирритативные знаки») ни в коем случае не должны приводить к диагнозу «эпилепсия».
Материал подготовлен Фоминых В.В., Гриненко О.А., Троицким А.А. на основе следующих статей:
1. Benbadis SR. «Just like EKGs!» Should EEGs undergo a confirmatory interpretation by a clinical neurophysiologist? Neurology. 2013;80(1 Suppl 1):S47-51.
2. Benbadis SR. Errors in EEGs and the misdiagnosis of epilepsy: importance, causes, consequences, and proposed remedies. Epilepsy Behav. 2007;11(3):257-62.
3. Markand ON. Pearls, perils, and pitfalls in the use of the electroencephalogram. Semin Neurol. 2003;23(1):7-46.
Жу/РсНкДиЛй ДЕТСКОЙ Д 2
НЕВРОЛОГИИ ТОМ IX Tt S
Анализ основных причин ошибочной диагностики эпилептических приступов и эпилептических синдромов (клинические особенности
эпилептических приступов)
М.Б. Миронов
ООО «Институт детской неврологии и эпилепсии им. Святителя Луки», Россия, 143396, Москва, Троицк, п. Пучково, ул. Светлая, 6
Контакты: Михаил Борисович Миронов mironovmb@mail.ru
Эпилепсия — хроническое заболевание головного мозга, требующее длительной терапии и постоянного тщательного контроля над состоянием пациента. В связи с этим крайне опасны как гипердиагностика данного заболевания, так и гиподиагностика. Гипердиагностика ведет к необоснованному социальному «клейму», ограничению в правах, значительному снижению качества жизни пациента, проблемам в семье, назначению длительной антиэпилептической терапии, которая может приводить к возможным побочным эффектам. Гиподиагностика эпилепсии нередко приводит к дальнейшей резистентности приступов к лечению, их учащению, вероятности развития эпилептического статуса, жизнеугрожающих ситуаций, возможности развития когнитивных нарушений, связанных с заболеванием. Значительный прогресс в эпилептологии и медицинских технологиях (видеоэлектроэнцефалографический (ЭЭГ) мониторинг, методы нейровизуализации, генетические исследования), который был отмечен в последние десятилетия, позволил минимизировать ошибки лечащих врачей. Несмотря на это, и в настоящее время остаются сложности в диагностике эпилепсии.
По мнению автора, существует круг эпилептических приступов, визуальная оценка которых крайне затруднена и без проведения видео-ЭЭГ-мониторинга практически невозможна. К таким сложно диагностируемым приступам могут быть отнесены короткие, фантомные, атипичные абсансы, абсансы во вне, эпилептический миоклонус век с абсансами или без, миоклонические, тонические, геластические, фокальные гипермоторные приступы, эпилептические ауры, фокальные версивные приступы, эпилептические спазмы, иктальные синкопы, негативный миоклонус, фокальный эпилептический миоклонус, эпилептические приступы, возникающие при закрывании глаз, и самоиндуцированные пациентами приступы.
Автор подробно рассматривает каждый из этих видов эпилептических приступов, делая акцент на их диагностических критериях и характеристиках клинико-ЭЭГ-картины, которые наиболее важны при проведении дифференциальной диагностики. Собственный опыт автора и данные литературы показывают, что окончательную трактовку пароксизмальных состояний в целях минимизации диагностических ошибок следует проводить после проведения видео-ЭЭГ-мониторинга.
Ключевые слова: эпилепсия, эпилептические приступы, диагностика, дифференциальный диагноз, видеоэлектроэнцефалографи-ческий мониторинг, абсанс, фантомный абсанс, атипичный абсанс, абсансы во сне, эпилептический миоклонус век с абсансами или без, миоклонические приступы, эпилептическая аура, тонические приступы, геластические приступы, фокальные гипермоторные приступы, эпилептические спазмы, фокальные версивные приступы, иктальные синкопы, негативный миоклонус, фокальный эпилептический миоклонус
ANALYSIS OF MAIN REASONS FOR MISTAKES IN DIAGNOSTICS OF EPILEPTIC SEIZURES AND EPILEPTIC SYNDROMES (CLINICAL PECULIARITIES OF EPILEPTIC SEIZURES)
M.B. Mironov
Svt. Luka’s Institute of Child Neurology and Epilepsy, 6 Svetlaya St., Puchkovo Settlement, Troitsk, Moscow, 143396, Russia
CO
Epilepsy is a chronic brain disease that requires long therapy and continuous careful supervision of the status of the patient. In connection with this, both overdiagnosis and underdiagnosis of this disease is extremely dangerous. Overdiagnosis causes ungrounded social «label», limitation in rights, significant decreasing quality of life of the patient, family problems, prescription of long-term anti-epileptic therapy that may cause potential side effects. Underdiagnosis of epilepsy frequently causes further resistance of seizures to therapy, they become more frequent, there appears the possibility of development of epileptic status, life threatening situations, possibility of development of cognitive disorders associated with the disease. A significant progress in epileptology and medical technologies (video electroencephalographs (EEG) monitoring, neuroimag-ing methods, genetic studies) that has been marked in recent decades has allowed minimizing errors of physicians. Despite this, certain difficulties still remain in diagnostics of epilepsy.
In the author’s opinion, there is a range of epileptic seizures visual assessment of which is extremely difficult and is literally impossible without video EEG monitoring. Short, phantom, atypical absences, absences on the outside, epileptic myoclonus of the eyelids with or without absences, myoclonic, tonic, gelastic, focal hyperkinetic seizures, epileptic aura, reversingfocalseizures, epileptic spasms, ictalsyncopes, negative myoclonus, focal epileptic myoclonus, epileptic seizures arising when closing the eyes, and self-induced seizures can be attributed to such seizures with difficulties in diagnosis.
The author reviews each of these types epileptic seizures in details focusing the attention on their diagnostic criteria and characteristics of the clinical and the EEF features that are of utmost importance in the course of performance of differential diagnostics.
Own experience of the author and data of literature show that one should perform final interpretation of paroxysmal states only after video EEG monitoring for the purpose of minimizing diagnostic errors.
Key words: epilepsy, seizures, diagnosis, differential diagnosis, video electroencephalographs monitoring, absence, phantom absence, atypical absence, absences during sleep, epileptic myoclonus of the eyelids with or without absences, myoclonic seizures, epileptic aura, tonic seizures, gelastic seizures, focal hyperkinetic seizures, epileptic spasms, versive focal seizures, ictal syncope, negative myoclonus, focal epileptic myoclonus
4
о
ТОМ IX JL <N
Эпилепсия — хроническое заболевание головного мозга, требующее длительной терапии и постоянного тщательного контроля над состоянием пациента. В связи с этим крайне опасны как гипердиагностика данного заболевания, так и гиподиагностика. Гипердиагностика ведет к необоснованному социальному «клейму», ограничению в правах, значительному снижению качества жизни пациента, проблемам в семье, назначению длительной антиэпилептической терапии, которая может приводить к возможным побочным эффектам. Гиподиагностика эпилепсии нередко приводит к дальнейшей резистентности приступов к лечению, их учащению, вероятности развития эпилептического статуса, жизнеугрожающих ситуаций, возможности развития когнитивных нарушений, связанных с заболеванием. Значительный прогресс в эпилептологии и медицинских технологиях (видеоэлек-троэнцефалографический (ЭЭГ) мониторинг, методы нейровизуализации, генетические исследования), который был отмечен в последние десятилетия, позволил минимизировать ошибки лечащих врачей. Несмотря на это, и в настоящее время остаются сложности диагностики эпилепсии.
Наш опыт показывает, что существует круг эпилептических приступов, визуальная оценка которых крайне затруднена, а подчас без проведения видео-ЭЭГ-мониторинга практически невозможна. Сложность диагностики отдельных видов приступов неоднократно обсуждалась в научной литературе. К таким сложно диагностируемым приступам могут быть отнесены нижеперечисленные виды.
Короткие абсансы
Проблема обнаружения коротких абсансов заключается в том, что факт выключения сознания достаточно сложно определить ввиду кратковременности (продолжительность приступа не более 2—5 с), и внешне данные приступы могут практически не отличаться от повседневной двигательной активности пациента [22]. Клинически абсансы, возникающие в период коротких генерализованных билатерально-синхронных разрядов комплексов пик—волна, поли-пик—волна на ЭЭГ, могут проявляться незначительными запинками в речи, едва заметным заведением
глазных яблок вверх, подергиванием бровей, ресниц. При этом выявление изменения уровня сознания (основного критерия абсансного приступа) возможно, как правило, лишь при длительном непрерывном разговоре, чтении или счете пациента, что следует помнить при тестировании больного в ходе видео-ЭЭГ-мониторинга [2, 7, 9].
Фантомные абсансы
Термин «фантомные абсансы» предложен R. Ferner и C.P. Panayiotopoulos в 1993 г. и обозначает типичные абсансы, протекающие незаметно для пациента и/или для окружающих [33]. Наш опыт показывает, что остановка движения и изменение сознания при данном типе приступов могут выявляться лишь в первые несколько секунд после начала абсан-са. Вслед за этим пациент, как правило, выполняет простые инструкции на фоне продолжающегося разряда генерализованной пик-волновой активности на ЭЭГ, однако в этот момент больной может переживать ощущения, обычно с трудом им дифференцируемые. Клинически в период приступа пациент может приостановить начатую деятельность, возможна незначительная гипомимия лицевой мускулатуры с мио-клоническим компонентом или без него в периорби-тальной мускулатуре, в момент разговора могут отмечаться запинки, повторение отдельных слов, прекращение речи [22].
Атипичные абсансы
Атипичные абсансы проявляются, как правило, постепенным снижением уровня сознания (в отличие от типичных абсансов), приостановлением двигательной активности пациентов, общей заторможенностью [53]. Сознание пациентов в период приступа нередко флюктуирует, может появляться слюнотечение. Данный тип приступов может сопровождаться атоническим компонентом, который проявляется в виде кивков, опускания плеч, наклонов туловища, каскадных падений. Реже выявляется миоклонический компонент (подергивание конечностей и лицевой мускулатуры, кивки) и автоматизмы [7, 9, 22]. Следует учитывать сложность регистрации атипичных абсансов, так как у детей с данным типом приступов нередко сни-
Е га Е
жен интеллект [47]. При отсутствии контакта с пациентом возникает необходимость в создании ситуаций, при которых будет установлен факт снижения уровня сознания. В нашей лаборатории мы добиваемся этого путем игры пациента с родителями или медицинским персоналом. В период игры в пользу атипичного аб-санса будет свидетельствовать прекращение начатой деятельности, замирание, гипомимия, остановка взора, появившиеся на фоне диффузного пик-волнового разряда на ЭЭГ [7, 9]. В целях выявления атонического компонента в структуре приступа пациенты должны тестироваться в пробе Баре. У детей данную пробу можно провести в виде игры с передачей игрушек в руки пациента. Также важна проба с длительным ортостатическим положением пациента и сменой положения с вертикального на горизонтальное. Это позволяет выявить скрытый, не заметный в лежачем положении атонический компонент, а также дифференцировать негативный миоклонус от миоклониче-ского компонента.
Абсансы во сне
Абсансные приступы могут возникать не только в состоянии бодрствования, но и во сне [12, 44, 55]. Впервые на эту особенность обратил внимание E. Niedermeyer в 1965 г.: «Мы обследовали 91 пациента с клиническими и ЭЭГ-признаками petit mal epilepsy, у которых было проведено ЭЭГ-исследование как в бодрствовании, так и во сне. ЭЭГ характеризовалась наличием четких устойчивых билатерально-синхронных пик-волновых разрядов частотой 2,5—3,5 в секунду. Во время записи ЭЭГ у 50 больных были зарегистрированы приступы типичных абсансов» [44]. В обсуждении полученных результатов автор отмечает, что клинические признаки абсансов во сне и бодрствовании не отличались друг от друга: «Сопутствующие приступам симптомы были одинаковыми во сне и бодрствовании; это касалось и глазных признаков, главным образом подергивания век. Уровень сознания во время приступов определить было трудно».
В ходе нашего исследования, проведенного в 2008 г., у всех пациентов с абсансными формами эпилепсии во сне выявлены ЭЭГ-паттерны абсансов [12]. Генерализованные билатерально-синхронные разряды коррелировали с клиническими проявлениями в виде миоклонуса век, периназального миоклонуса, ритмичного приоткрывания глаз. Таким образом, нами зарегистрированы эпилептические приступы во сне, проявляющиеся миоклонусом век, ритмичным приоткрыванием глаз, периназальным миоклонусом и имеющие ЭЭГ-изменения, характерные для абсансов. Основной проблемой в дефинитивной трактовке описанных выше приступов является отсутствие возможности тестировать уровень сознания во сне. Мы имеем все клинико-ЭЭГ-характеристики абсансных
приступов, за исключением самой главной — констатации факта снижения уровня сознания во время приступа. Мы предложили называть данный подтип приступов абсансами во сне [12]. Во-первых, имеется клинико-ЭЭГ-коррелят сложных типичных абсансов, а во вторых, подчеркивается невозможность адекватного тестирования сознания во сне. Выделение нового подтипа приступов — абсансы во сне — важно для контроля эффективности лечения эпилепсии. Интересен тот факт, что ни в одном случае пациенты, родители и лечащие врачи не отмечали абсансы у пациентов во сне. Все ночные приступы были впервые выявлены в ходе видео-ЭЭГ-мониторинга. Нереги-стрируемые приступы, как известно, являются фактором риска рецидивов эпилепсии и приводят к ложному впечатлению о мнимом благополучии — феномену псевдоремиссии.
Эпилептический миоклонус век с абсансами или без
Эпилептический миоклонус век с абсансами или без — эпилептические приступы, проявляющиеся прикрыванием глаз и частыми (3—6 раз в секунду) ритмическими миоклониями век (трепетание век) [50]. Могут сопровождаться короткими абсансами или протекают без потери сознания. В проекте Международной классификации эпилептических приступов эпилептический миоклонус век включен в группу абсансных приступов со специальными проявлениями [26]. Проблема диагностики данных приступов возникает вследствие их кратковременности и, как правило, отсутствия признаков снижения уровня сознания [5]. Следует отметить, что родители и окружающие далеко не всегда замечают эпилептический миоклонус век, и в 64,7 % случаев этот вид приступов впервые был выявлен при проведении видео-ЭЭГ-мониторинга, вне зависимости от наличия или отсутствия других типов приступов в этот период [8]. Эпилептический миоклонус век внешне напоминает манерность или тики. Наше исследование показало, что у всех пациентов кроме приступов эпилептического миокло-нуса век выявляются также навязчивые движения глаз, которые клинически внешне идентичны приступам, что дополнительно затрудняет правильную оценку состояния пациента [8].
Миоклонические приступы
Миоклонические приступы (эпилептический миоклонус) характеризуются внезапными, короткими, как правило, билатеральными и синхронными подергиваниями мышц [28]. Миоклонические приступы могут захватывать мышцы шеи, плеч, рук или ног. В большинстве случаев в приступ вовлекаются мышцы плечевого пояса и рук. При эпилептическом миокло-нусе движение чаще идет вверх, чем вниз. Падения в момент миоклонического приступа не характерны,
ГН
о (N
но возможны, если пациент долго находился вертикально, стоя в неудобной позе. Важной характеристикой, отличающей эпилептический миоклонус от других генерализованных типов приступов, является сохранное сознание в момент приступа [22].
Кинематические проявления миоклонического приступа напоминают таковые при гиперкинезах неэпилептической природы (например, при генерализованных тиках, стартл-рефлексе, гиперэксплексии, сильном испуге, синдроме Феджермана) [13, 22]. Особую сложность представляет выявление эпилептического миоклонуса во сне. В большинстве случаев не удается на основании анамнеза и даже при визуальном контроле дифференцировать эпилептический приступ от парасомний (доброкачественный миокло-нус сна, парциальные пробуждения).
Тонические приступы
Тонические эпилептические приступы проявляются устойчивым мышечным сокращением одной или нескольких мышечных групп, результатом которого является тоническая установка конечности или всего тела; их продолжительность обычно более 3 с [42, 43].
Тонические приступы могут протекать с минимальным моторным компонентом и/или коротким замиранием. При этом моторный компонент проявляется в виде короткого замирания с кратковременным по длительности расширением зрачков, едва заметным заведением глазных яблок вверх и/или в сторону, незначительным по выраженности тоническим приподниманием плеч (возможно с минимальным приподниманием рук в локтевых суставах) и/или характерным едва заметным тоническим насильственным наклоном головы вперед и вниз с изменением мимики: приподнимание век (вид удивленного человека) с легким заведением глазных яблок вверх [21, 22]. Следует отметить, что минимальный тонический компонент (в тех или иных проявлениях) в случае малых моторных приступов отмечается в большинстве наблюдений. Еще в 70-х годах прошлого столетия великие эпилептологи H. Gastaut (1970), J. Bancaud et al. (1981) отметили, что тонические приступы могут выглядеть клинически как диа-лептические (в виде замираний) [38, 53]. В Проектах классификаций эпилептических приступов (1970, 1981) к группе атипичных абсансов были отнесены не только классические атипичные абсансы, сопровождающиеся по их описанию более или менее ритмичными разрядами комплексов острая—медленная волна, но и приступы, имеющие на ЭЭГ паттерн в виде появления низкоамплитудной быстроволновой активности (fast activity) частотой 10 Гц и более. При описании тонических приступов авторы указали тот же ЭЭГ-паттерн. То есть под термином «абсанс»
описаны приступы, имеющие клинические характеристики диалептических приступов и ЭЭГ-паттерн тонических приступов.
Клинические проявления тонических приступов могут быть похожи на другие пароксизмальные состояния неэпилептического генеза. Например, дистони-ческие атаки или аноксические приступы с тоническим компонентом.
Эпилептическая аура
Эпилептическая аура — эпилептический приступ, сопровождающийся субъективными ощущениями пациента. В настоящее время в классификации Международной антиэпилептической лиги (ILAE) предложен синоним — фокальный сенсорный приступ (ФСП) [31]. ФСП нередко предшествует началу моторного приступа.
Возникновение иктального ощущения чаще протекает на фоне сохранного сознания. Однако в период переживания сложных психических аур пациент может утрачивать связь с окружающим. Несмотря на возможное отсутствие реакции на внешние раздражители в этот период, у пациента, как правило, остается память на переживаемые ощущения. ФСП проявляются в виде появления внутренних ощущений пациента, которые не заметны окружающим, и могут расцениваться больным долгое время как обыкновенные, неэпилептические [17]. В связи с этим следует отметить, что термины «эпилептическая аура» или «фокальный сенсорный приступ» правомерны только в случае документального подтверждения: выявления эпилепти-формных изменений на ЭЭГ синхронно с внезапно возникшими ощущениями пациента или в случаях, когда аура входит в структуру диалептического или моторного приступа [42].
Геластические приступы
Геластические приступы (ГП) (от греч. gelos — смех) — фокальные эпилептические приступы, проявляющиеся внезапными эпизодами насильственного смеха [30].
В 1971 г. G.G. Gascon и C.T. Lombroso сформулировали критерии ГП [37]:
1) повторение стереотипных приступов в виде улыбки или смеха;
2) отсутствие внешних провоцирующих факторов;
3) сочетание с другими проявлениями эпилепсии;
4) наличие межприступной эпилептиформной активности на ЭЭГ;
5) отсутствие других состояний, при которых мог бы отмечаться патологический смех.
Наше исследование, завершенное в 2014 г., показало, что могут возникать значительные сложности выявления ГП [6]. Нередки случаи гиподиагностики. Эпилептические пароксизмы смеха длительное время
т а т
Е га Е
могут не обращать на себя внимания как со стороны близких, так и со стороны врачей и расцениваться как поведенческие реакции. Но также возможны случаи гипердиагностики. В связи с этим крайне важно помнить критерии ГП.
Гипермоторные приступы
Фокальные эпилептические приступы с гиперкинетическими автоматизмами (ФПГА) (фокальные приступы с гипермоторными автоматизмами, фокальные гипермоторные приступы) — приступы, исходящие обычно из лобной или височной долей, характеризующиеся чрезмерными движениями, локализованными в основном в проксимальных отделах конечностей и в области туловища (по типу боксирования, педалирования, тазовых движений и т. д.) и возникающие чаще во время сна [43]. Большинство авторов отмечают хронологическую приуроченность ФПГА ко сну. Возникновение приступов в ночное время — важный критерий ФПГА. Чаще они появляются при засыпании или перед пробуждением, но могут быть и в течение всей ночи. У некоторых пациентов пароксизмы наблюдаются в строго определенное время ночи (чаще во II стадию фазы медленного сна), что сближает их с пара-сомниями. Значительно реже приступы констатируются во время дневного сна, и лишь около 10 % больных имеют приступы в период бодрствования [57]. По результатам нашего исследования, ФПГА в 57,9 % случаях отмечались только во сне, у 42,1 % пациентов приступы возникали как во сне, так и в бодрствовании. Исключительно в состоянии бодрствования гипермоторные приступы не наблюдались ни в одном случае [15]. Гипермоторные приступы имеют кинематическое сходство с парасом-ниями и не ассоциируются, как правило, в обществе с эпилепсией.
Эпилептические спазмы
Эпилептические спазмы (ЭС) — приступы с внезапным сгибанием, разгибанием или смешанного сги-бательно-разгибательного типа, вовлекающие преимущественно проксимальную и туловищную мускулатуру, которые обычно более длительные, чем миоклонические, но более короткие, чем тонические приступы; длятся около 1 с. Могут встречаться изолированные формы: гримасы, кивки. ЭС часто возникают серийно [28].
Клинические проявления ЭС могут варьировать и зависят от преимущественного вовлечения в приступ флексорной или экстензорной мускулатуры, а также от степени вовлечения различных групп мышц [16, 25]. Вид спазмов может меняться у одного и того же пациента: от массивных сокращений, вовлекающих в приступ большие группы мышц, до едва заметных
кивков, захватывающих только мышцы шеи или брюшной мускулатуры.
Долгое время ЭС могут оставаться незамеченными или расцениваться как кишечные колики. Дифференцированный диагноз необходимо проводить с мио-клоническими приступами и рядом сходных по кинематике неэпилептических пароксизмальных состояний: пароксизмальными дискинезиями, синдромом Сандифера, пароксизмальной кривошеей, пароксизмальным хореоатетозом, медикаментозной интоксикацией, неонатальным феноменом jitteriness, spasmus nutans, эссенциальным тремором, доброкачественным неонатальным миоклонусом сна, гиперэкс-плексией, синдромом Феджермана, тоническими поз-ными феноменами в рамках стартл-рефлекса [13].
Следует отметить, что на фоне положительного эффекта антиэпилептической терапии клинические проявления эпилептических спазмов могут становиться минимальными и нередко наблюдается их трансформация в фокальные версивные приступы [10].
Фокальные версивные приступы
Версивные приступы характеризуются девиацией глаз латерально. В большинстве случаев наблюдается версия головы и часто также туловища в момент, когда глаза достигли крайнего бокового положения. По выражению Ханса Отто Людерса: «как будто глаза «тянут» голову» [43]. Начальное латеральное отведение глаз может быть тоническим или с клоническим компонентом [42, 52]. Не все движения головой в сторону и не каждое отведение взгляда в сторону могут быть отнесены к версивным приступам. Только длительные, чрезмерные и неестественные отведения головы лате-рально (обычно движение головой совершается не только в сторону, но также и вверх) могут быть классифицированы как версивные приступы [42]. Версивные приступы возникают при раздражении лобной или затылочной коры и при этом сходны по клиническим проявлениям. Из дополнительных симптомов, которые могут помочь дифференцировать долевую принадлежность версивных приступов, можно выделить следующие: более быстрое возможное вовлечение в приступ мускулатуры конечностей и лица при раздражении лобной доли (за счет близости представительства моторной коры) и нередкое начало приступа с визуальной ауры при затылочной локализации эпилептогенного очага [10].
В большинстве случаев версивные приступы долгое время не замечаются близкими пациента и могут быть неправильно расценены как нистагм, дистонические феномены глазодвигательной мускулатуры и т. д. [1].
Иктальные синкопы
Клиническая картина данного вида эпилептических приступов напоминает клиническую картину
ГН
о сч
синкопальных состояний. Различают иктальные (ау-тономные) синкопы (ИС), исходящие из височной и затылочной областей. При височных синкопах в ряде случаев приступы могут начинаться с ауры (головокружение, тревога); иногда пациенты успевают принять сидячее положение и приготовиться. Обычно ИС предшествуют аутомоторные приступы; редко они могут возникать изолированно. Характерно относительно медленное выключение сознания с последующим «обмяканием» и падением (нерезкое падение). Возможно легкое тоническое напряжение мышц конечностей, лицевой мускулатуры; появление ороали-ментарных или жестовых автоматизмов [24, 32, 41].
На основании результатов нашего исследования мы предложили критерии фокальных аутомоторных приступов с атоническим компонентом, исходящих из височной доли [18]:
1) приступы состоят из нескольких фаз: начальная диалептическая, атоническая, фаза автоматизмов, тоническая; при этом атония никогда не является инициирующей фазой приступа;
2) приступы не сопровождаются резким падением, отмечается медленное «обмякание», не приводящее к травматизации пациентов;
3) приступы сопровождаются снижением уровня сознания или его полным выключением; в большинстве случаев сознание флюктуирует;
4) ЭЭГ-паттерн фокальных аутомоторных приступов с атоническим компонентом представлен ритмической региональной медленноволновой или пик-волновой активностью в височной области с дальнейшим диффузным распространением разрядов, но с сохранением амплитудного преобладания в височной области.
ИС, исходящие из затылочной коры, впервые описаны С.Р. Рапаую1орои1о$ (1989) при идиопатической затылочной эпилепсии [48, 49]. Автор указал на возможность возникновения приступов «обмякания» у 20 % больных с ранней формой идиопатической затылочной эпилепсии, что позже было подтверждено в других исследованиях [34, 35, 46]. Клиническая характеристика иктальных проявлений свидетельствует о том, что синкопы при синдроме Панайотопулоса, так же как и височные синкопы, сопровождаются атонией мышц, которую сам автор называл феноменом «тряпичной куклы» [46, 48]. Синкопы при синдроме Панайотопулоса представляют собой внезапную или постепенную потерю сознания, «обмякание» и падение [36]. Степень нарушения сознания может варьировать от частичной утраты до полного отсутствия [51]. Перед началом приступа дети могут жаловаться на тошноту, головокружение, испытывать беспокойство, страх, однако приступ может начаться внезапно без какой-либо ауры и предвестников. Иктальные проявления затылочных синкопов могут быть как изо-
лированными, так и сочетаться с другими симптомами: адверсия глаз и головы, различные вегетативные нарушения (тошнота, рвота, головная боль), судороги, в том числе и гемиконвульсивные [45, 48].
По нашему опыту, долгое время указанный тип приступов расценивается в рамках неэпилептических обмороков (синкопов).
Негативный миоклонус
Эпилептический негативный миоклонус (ЭНМ) — один из редких типов эпилептических приступов у детей. Определяется как внезапное резкое прерывание тонической мышечной активности, совпадающее по времени с эпилептиформными разрядами на ЭЭГ без предшествующего миоклонического компонента [39, 40, 56].
Основной клинической особенностью ЭНМ является внезапная мышечная атония по градиенту силы тяжести. ЭНМ может проявляться в виде выпадения предметов из рук, подергивания конечностей, что приводит к затруднениям письма или ходьбы; пассивных кивков; ритмичных ступенчатых приседаний; приступов внезапных падений [23, 29]. Клинические проявления могут быть как унилатеральными, так и билатеральными [56].
Клинические проявления ЭНМ могут значительно варьировать даже у одного пациента: кивки головой, легкие наклоны головы к плечу, короткие пассивные пропульсивные движения верхней части корпуса (поклоны) или падения вперед, ретропульсивные отклонения корпуса или падение назад из положения сидя, внезапное падение ребенка из положения стоя. Помимо типичных клинических проявлений ЭНМ могут наблюдаться весьма необычные симптомы. Нередка ситуация, когда ЭНМ захватывает только периорби-тальную мускулатуру, что клинически проявляется в виде эпизодов полуптоза [11, 20].
Фокальный эпилептический миоклонус
Фокальный эпилептический миоклонус (ФЭМ) — спонтанные регулярные или нерегулярные мышечные подергивания, затрагивающие ограниченную часть тела, иногда усугубляющиеся движением или сенсорными стимулами, возникающие в течение минимум 1 ч и периодически с интервалом не более 10 с [27]. ФЭМ, как правило, ограничен одной частью тела, подергивания повторяются регулярно или нерегулярно без утраты сознания. ФЭМ сохраняется в течение нескольких дней или недель непрерывно или с перерывами, локализуется в одной группе мышц, но может распространяться на соседние мышечные группы с развитием статуса вторично-генерализованных судорожных приступов. В связи с продолженным характером течения данного типа приступов многие авторы считают, что ФЭМ
т а т
является редким вариантом фокального эпилептического статуса [27, 39, 40, 54]. ФЭМ отмечается при резистентных (нередко прогрессирующих) формах эпилепсии [3].
В большинстве случаев и родители, и неврологи, как правило, не обращают внимания на данный тип приступов, расценивая данные пароксизмы как неэпилептические (тики) [4, 14, 19].
Эпилептические приступы, возникающие при закрывании глаз
Принципиально важно отметить, что имеются в виду не моргательные движения век, а прикрывание глаз на более длительное время. В англоязычной литературе данный феномен известен как еуе closure related spike and wave discharges и описан в основном при идиопатической генерализованной эпилепсии [47]. В нашем исследовании среди приступов этого типа встречались типичные абсансы, миоклониче-ские приступы в виде миоклонуса верхних конечностей и эпилептического миоклонуса век [8]. Эти приступы часто остаются нераспознанными, так как в обычной жизни длительное закрывание глаз чаще всего происходит в состоянии расслабленного бодрствования, дремы или ночью перед засыпанием. В связи с этим контроль сознания в момент парок-
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
сизма со стороны окружающих затруднен, а двигательные проявления приступа отсутствуют или минимальны, например, в виде едва заметных миоклонических подергиваний век.
Группа приступов, самоиндуцируемых пациентом путем выполнения различных манипуляций
Пациенты при этом могут получать необъяснимое удовольствие. Описываются различные способы ауто-индукции: путем прикрывания глаз и заведением глазных яблок вверх с ритмичными подергиваниями век, различные манипуляции, вызывающие ритмический свет, рассматривание определенных цветовых паттернов и др. Проблема диагностики данных изменений заключается в том, что в этой группе пациентов желание получить удовольствие часто перерастает в навязчивость. При этом даже в случае медикаментозного купирования приступов у пациентов, как правило, сохраняются привычные попытки безуспешной самоиндукции, что затрудняет визуальный контроль приступов.
Наш опыт и данные других авторов показывают, что окончательную трактовку пароксизмальных состояний в целях минимизации диагностических ошибок следует проводить после проведения видео-ЭЭГ-мо-ниторинга.
ЛИТЕРАТУРА
т а т
1. Бобылова М.Ю., Миронов М.Б., Мухин К.Ю., Петрухин А.С. Глазодвигательные нарушения у детей. Журнал неврологии и психиатрии им. С.С. Корсакова 2014;1:81— 92. [Bobylova M.Yu., Mironov M.B., Mukhin K.Yu., Petrukhin A.S. Oculomotor disorders of children. S.S. Korsakov Journal of Neurology and Psychiatrics 2014;1:81-92. (In Russ.)].
2. Карлов В.А., Гнездицкий В.В. Абсансная эпилепсия у детей и взрослых. М.: Прес-сервис, 2005. 63 с. [Karlov V.A., Gnezditskiy V.V. Absence epilepsy of children and adults. Moscow: Presservice, 2005. 63 p. (In Russ.)].
3. Кваскова Н.Е., Мухин К.Ю., Миронов М.Б. Фокальный эпилептический миоклонус: дифференциальный диагноз и прогноз. Русский журнал детской неврологии 2014;9(3):6-12. [Kvaskova N.E., Mukhin K.Yu., Mironov M.B. Focal epileptic myoclonus: differential diagnosis and forecast. Russian Journal of Child Neurology 2014;9(3):6-12. (In Russ.)].
4. Котов А.С., Рудакова И.Г., Мухин К.Ю. и др. Энцефалит Расмуссена. Описание двух клинических случаев. Русский журнал детской неврологии 2009;4(2):42-50.
[Kotov A.S., Rudakova I.G., Mukhin K.Yu. et al. Rasmussen’s encephalitis. Two clinical case reports. Russian Journal of Child Neurology 2009;4(2):42-50. (In Russ.)].
5. Миронов М.Б. Эпилептический миоклонус век (лекция). Русский журнал детской неврологии 2010;5(4):29-38. [Mironov M.B. Epileptic myoclonus of the eyelids (lecture). Russian Journal of Child Neurology 2010;5(4):29-38. (In Russ.)].
6. Миронов М.Б., Иванова И.В., Мухин К.Ю. Геластические приступы. Эпилепсия 2014;6(3):20-9. [Mironov M.B., Ivanova I.V., Mukhin K.Yu. Gelastic seizures. Epilepsy 2014;6(3):20-9. (In Russ.)].
7. Миронов М.Б., Мухин К.Ю. Атипичные абсансы — распространенность, электроклинические и нейровизуализационные характеристики. Журнал неврологии и психиатрии им. С.С. Корсакова 2012;112(6):18-26. [Mironov M.B., Mukhin K.Yu. Atypical asences: prevalence, electroclinical and neuroimaging characteristics. S.S. Korsakov Journal
of Neurology and Psychiatrics 2012;112(6): 18-26. (In Russ.)].
8. Миронов М.Б., Мухин К.Ю. Клинические, электроэнцефалографические и ней-
ровизуализационные характеристики пациентов с эпилептическим миоклонусом век. Русский журнал детской неврологии 2014; 9(2):15-23. [Mironov M.B., Mukhin K.Yu. Clinical, electroencephalographic and neuroimaging characteristics of patients with epileptic myoclonus of the eyelids. Russian Journal of Child Neurology 2014;9(2):15-23. (In Russ.)].
9. Миронов М.Б., Мухин К.Ю. Эффективность антиэпилептической терапии в лечении эпилептических синдромов, ассоциированных с атипичными абсансами. Фарматека. Психиатрия и неврология 2012;s3-12:55-60. [Mironov M.B., Mukhin K.Yu. Efficacy of antiepileptic therapy for treatment of epileptic syndromes associated with atypical absences. Pharmateka. Psychiatry and Neurology 2012;s3-12:55-60. (In Russ.)].
10. Миронов М.Б., Мухин К.Ю.,
Гоева И.А. и др. Окципитальные окулото-нические приступы при симптоматическом варианте синдрома Веста (клиническое наблюдение). Русский журнал детской неврологии 2009;4(3):34-40. [Mironov M.B., Mukhin K.Yu., Goyeva I.A. et al. Occipital oculotonic seizures with syptomatic variant of the west syndrome (clinical observation).
ГН
о (N
Russian Journal of Child Neurology 2009;4(3):34-40. (In Russ.)].
11. Миронов М.Б., Мухин К.Ю., Кременчугская М.Р., Петрухин А.С. Видео-ЭЭГ-мониторинг в диагностике эпилептического негативного миоклонуса. Клинический случай. Русский журнал детской неврологии 2009;4(2):51—9. [Mironov M.B., Mukhin K.Yu., Kremenchugskaya M.R., Petrukhin A.S. Video EEG monitoring
in diagnostics of epileptic negative mioclonus. Clinical case report. Russian Journal of Child Neurology 2009;4(2):51-9. (In Russ.)].
12. Миронов М.Б., Мухин К.Ю., Теплышева А.М. и др. Эпилептические приступы во сне, имеющие клинико-элек-троэнцефалографические характеристики абсансов. Абсансы во сне: конфликт дефиниций. Русский журнал детской неврологии 2008;2(3):24-9. [Mironov M.B., Mukhin K.Yu., Teplysheva A.M. et al. Epileptic seizures during sleep that have clinical and electroencephalographic characteristics of absences. Absances during sleep: conflict of definitions. Russian Journal of Child Neurology 2008;2(3):24-9.
(In Russ.)].
13. Миронов М.Б., Ноговицын В.Ю., Абрамов М.О. и др. Синдром Феджермана (доброкачественный неэпилептический миоклонус младенчества). Клинические случаи. Эпилепсия 2013;2:42-6. [Mironov M.B., Nogovitsyn V.Yu., Abramov M.O. et al. Fejerman syndrome (benign non-epileptic mioclonus of early infancy). Clinical case reports. Epilepsy 2013;2:42-6. (In Russ.)].
14. Мухин К.Ю., Кваскова Н.Е., Миронов М.Б. и др. Кожевниковская эпилепсия при клещевом русском весенне-летнем энцефалите. Детская больница 2011;2:30-4. [Mukhin K.Yu., Kvaskova N.E., Mironov M.B. et al. Kozhevnikov epilepsy with russian tick-borne spring and summer encephalitis. Detskaya Bolnitsa 2011;2: 30-4. (In Russ.)].
15. Мухин К.Ю., Миронов М.Б. Фокальные приступы с гиперкинетическими (гипермоторными) автоматизмами
в педиатрической практике. Эпилепсия 2014;6(2):19-28. [Mukhin K.Yu., Mironov M.B. Focal seizures with hyperkinetic automatisms in pediatric practice. Epilepsy 2014;6(2):19-28. (In Russ.)].
16. Мухин К.Ю., Миронов М.Б. Эпилептические спазмы: нозологическая характеристика и подходы к терапии. Неврология, нейропсихиатрия, психосоматика. Эпилепсия 2012;спецвыпуск 1:4-9. [Mukhin K.Yu., Mironov M.B. Epileptic spasms: nosological characteristics and approaches to therapy. Neurology, meuropsychiatry, psychosomatics. Epilepsy 2012;Special Issue 1:4-9. (In Russ.)].
17. Мухин К.Ю., Миронов М.Б., Барлетова Е.И. Эпилептические ауры: клинические характеристики и топическое
значение. Русский журнал детской неврологии 2011;6(1):19—30. [Mukhin K.Yu., Mironov M.B., Barletova E.I. Epileptic auras: clinical characteristics and topical importance. Russian Journal of Child Neurology 2011;6(1):19-30. (In Russ.)].
18. Мухин К.Ю., Миронов М.Б., Какаулина В.С. и др. Фокальные аутомо-торные приступы с атоническим компонентом, исходящие из височной коры. Русский журнал детской неврологии 2010;5(4):3-16. [Mukhin K.Yu.,
Mironov M.B., Kakaulina V.S. et al. Focal automotoric seizures with atonic component originating from the temporal cortex. Russian Journal of Child Neurology 2010;5(4): 3-16. (In Russ.)].
19. Мухин К.Ю., Миронов М.Б., Кваскова Н.Е. и др. Эпилепсия Кожевникова у детей. Русский журнал детской неврологии 2006;1(2):19-29. [Mukhin K.Yu., Mironov M.B., Kvaskova N.E. et al. Kozhevnikov epilepsy of children. Russian Journal of Child Neurology 2006;1(2): 19-29. (In Russ.)].
20. Мухин К.Ю., Миронов М.Б., Кваскова Н.Е. и др. Эпилептический негативный миоклонус. Эпилепсия 2011;2: 15-21. [Mukhin K.Yu., Mironov M.B., Kvaskova N.E. et al. Epileptic negative mioclonus. Epilepsy 2011;2:15-21. (In Russ.)].
21. Мухин К.Ю., Миронов М.Б. Клинико-электроэнцефалографические характеристики и лечение эпилептических синдромов, ассоциированных с тоническими приступами. Русский журнал детской неврологии 2014;9(3):13-22. [Mukhin K.Yu., Mironov M.B. Clinical and electroencephalographic characteristics and treatment of epileptic syndromes associated with tonic seizures. Russian Journal of Child Neurology 2014;9(3):13-22. (In Russ.)].
22. Мухин К.Ю., Миронов М.Б., Петрухин А.С. Эпилептические синдромы. Диагностика и терапия. Руководство для врачей. М.: Системные решения, 2014. 376 с. [Mukhin K.Yu., Mironov M.B., Petrukhin A.S. Epileptic syndromes. Diagnostics and therapy. Manual for physicians. Moscow: Systemnye Resheniya, 2014. 376 p. (In Russ.)].
23. Мухин К.Ю., Петрухин А.С. Идиопати-ческие формы эпилепсии: систематика, диагностика, терапия. М., 2000. 319 с. [Mukhin K.Yu., Petrukhin A.S. Idiopathic forms of epilepsy: systematics, diagnostics, therapy. Мoscow, 2000. 319 p. (In Russ.)].
24. Петрухин А.С., Мухин К.Ю., Благосклонова Н.К. Эпилептология детского возраста. М.: Медицина, 2000. [Petrukhin A.S., Mukhin K.Yu., Blagosklonova N.K. Epileptology of childhood. Moscow: Medicine, 2000. (In Russ.)].
25. Холин А.А., Мухин К.Ю. Синдром Веста. Этиология, электроклинические характеристики и дифференциальный диагноз.
В кн.: Мухин К.Ю., Петрухин А.С., Холин А.А. Эпилептические энцефалопатии и схожие синдромы у детей. М.: Арт-Сервис Лтд., 2011. С. 95-133. [Kholin A.A., Mukhin K.Yu. West syndrome. Etiology, electroclinical characteristics, and differential diagnosis. In: Mukhin K.Yu., Petrukhin A.S., Kholin A.A. Epileptic encephalopathies and similar syndromes of children. Moscow: ArtService Ltd. 2011. Pp. 95-133. (In Russ.)].
26. Berg A.T., Berkovic S.F., Brodie M.J. et al. Revised terminology and concepts
for organization of the epilepsies: report of the ILAE Commission on Classification and Terminology, 2005-2009. Epilepsia 2010;51(4):676-85.
27. Bien C.G., Elger C.E. Epilepsia partialis continua: semiology and differential diagnoses. Epileptic Disord 2008;10(1):3-7.
28. Blume W.T., Luders H.O., Mizrahi E. et al. Glossary of descriptive terminology for ictal semiology: report of the ILAE task force
on classification and terminology. Epilepsia 2001;42(9):1212-8.
29. Dalla Bernardina B., Fontana E., Michelizza B. еt al. Partial epilepsies of childhood, bilateral synchronization, continuous spike-wave during slow sleep.
In: Advances in epileptology. XVIIth Epilepsy International Symposium. J. Manelis, E. Bental, J.N. Loeber, F.E. Dreifuss (eds.). N. Y.: Raven Press, 1989. Рр. 295-302.
30. Daly D.D., Mulder D.W. Gelastic epilepsy. Neurology 1957;7(3):189-92.
31. Engel J.Jr.; International League Against Epilepsy (ILAE). A proposed diagnostic scheme for people with epileptic seizures and with epilepsy: Report of the ILAE Task Force on Classification and Terminology. Epilepsia 2001;42(6):796-803.
32. Escueta A.V., Bacsal F.E., Treiman D.M. Complex partial seizures on closed-circuit television and EEG: a study of 691 attacks
in 79 patients. Ann Neurol 1982;11(3):292-300.
33. Ferner R., Panayiotopoulos C.P. Phantom typical absences, absence status, and experiential phenomena. Seizure 1993;2(3):253-6.
34. Ferrie C., Caraballo R., Covanis A. et al. Panayiotopoulos syndrome: a consensus view. Dev Med Child Neurol 2006;48(3):236-40.
35. Ferrie C.D., Caraballo R., Covanis A. et al. Autonomic status epilepticus in Panayiotopoulos syndrome and other childhood and adult epilepsies: a consensus view. Epilepsia 2007;48(6):1165-72.
36. Ferrie C.D., Koutroumanidis M., Rowlinson S. et al. Atypical evolution
of Panayiotopoulos syndrome: a case report. Epileptic Disord 2002;4(1):35-42.
37. Gascon G.G., Lombroso C.T. Epileptic (gelastic) laughter. Epilepsia 1971;12(1):63-76.
38. Gastaut H. Clinical and electroencephalographical classification of epileptic seizures. Epilepsia 1970;11(1): 102-13.
E
W
E
TOM IX
4
39. Guerrini R., Dravet C., Genton P. et al. Epileptic negative myoclonus. Neurology 1993;43(6):1078—83.
40. Guerrini R., Takahashi T. Myoclonus and epilepsy. Handb Clin Neurol 2013;111:667-79.
41. Holmes G.L. Partial complex seizures in children: an analysis of 69 seizures in 24 patients using EEG FM radiotelemetry and videotape recording. Electroencephalogr Clin Neurophysiol 1984;57(1):13-20.
42. Luders H.O., Noachtar S. Atlas of epileptic seizures and syndromes. Philadelphia:
W.B. Saunders Company, 2001. Pp. 26-7.
43. Luders H.O., Noachtar S. Epileptic seizures. Pathophysiology and clinical semiology. N. Y., 2000. 796 p.
44. Niedermeyer E. Sleep electroencephalograms in petit mal. Arch Neurol 1965;12:625-30.
45. Oguni H., Hayashi K., Imai K. et al. Study on the early-onset variant of benign childhood epilepsy with occipital paroxysms otherwise described as early-onset benign occipital seizure susceptibility syndrome. Epilepsia 1999;40(7):1020-30.
46. Panayiotopoulos C.P. A Clinical Guide to Epileptic Syndromes and their Treatment. UK: Blandon Medical Publishing, 2002.
96 p.
47. Panayiotopoulos C.P. A Clinical Guide to Epileptic Syndromes and their Treatment. 2nd edition. Springer, 2010. 620 p.
48. Panayiotopoulos C.P. Autonomic seizures and autonomic status epilepticus peculiar
to childhood: diagnosis and management. Epilepsy Behav 2004;5(3):286-95.
49. Panayiotopoulos C.P. Benign nocturnal childhood occipital epilepsy: a new syndrome with nocturnal seizures, tonic deviation of the eyes, and vomiting. J Child Neurol 1989;4(1):43-9.
50. Panayiotopoulos C.P., Agathonikou A., Koutroumanidis M. et al. Eyelid myoclonia with absences: the symptoms. In: Eyelid myoclonia with absences. J.S. Duncan, C.P. Panayiotopoulos (eds.). London: John Libbey and Company Ltd, 1996. Pp. 17-26.
51. Parisi P., Ferri R., Pagani J. et al. Ictal video-polysomnography and EEG spectral analysis in a child with severe Panayiotopoulos syndrome. Epileptic Disord 2005;7(4):333-9.
52. Penfield W., Jasper K. Epilepsy and the functional anatomy of the human brain. Boston: Little, Brown, 1954.
53. Proposal for revised clinical and electroencephalographs classification
of epileptic seizures. From the Commission on Classification and Terminology of the International League Against Epilepsy. Epilepsia 1981;22(4):489- 501.
54. Riqueta A., Auvina S., Cuisseta J.M. et al. Epilepsia partialis continua and defects in the mitochondrial respiratory chain. Epilepsy Res 2008;78(1):1-6.
55. Tassinari C.A., Bureau M., Thomas P. Epilepsy with myoclonic absences. In: Epileptic syndromes in infancy, childhood and adolescence. J. Roger, M. Bureau, C. Dravet, F.E. Dreifuss, A. Perret, P. Wolf (eds.). London: John Libbey, 1992. Pp. 151-60.
56. Tassinari C.A., Rubboli G., Parmeggiani L. et al. Epileptic negative myoclonus. Adv Neurol 1995;67:181-97.
57. Tinuper P., Lugaresi E., Vigevano F. et al. Nocturnal frontal lobe epilepsy. In: Epilepsy and movement disorders. R. Guerrini et al. (eds.). Cambridge, 2001. Pp. 97-109.
E ra E
Почти полтора столетия назад, в мае 1873 года, в Германии родился первооткрыватель альфа-ритма мозга человека и создатель метода электроэнцефалографии Ханс Бергер. Надо отметить, что сам факт порождения мозгом электрического тока был открыт англичанином Ричардом Катоном. Но именно Бергер смог в 1924 году впервые зарегистрировать на бумажной ленте при помощи гальванометра электрические сигналы, снимаемые с поверхности головы без проникновения в мозг. А после того, как в 1929 году он представил первое описание энцефалограммы, в эпилептологии наступила новая эра.
Сегодня метод электроэнцефалографии (ЭЭГ) широко используется неврологами и другими врачами, занимающимися болезнями центральной нервной системы — в частности, головного мозга. ЭЭГ — обязательный инструмент диагностики эпилепсии. Поэтому направление на ЭЭГ получают люди, чья профессия подразумевает исключение этого заболевания. И иногда совершенно здоровый человек неожиданно получает результаты обследования с загадочной и пугающей фразой «Обнаружены признаки эпилептиформной активности». Что при этом делать, куда идти и надо ли впадать в панику — рассказывает MedAboutMe.
Что такое эпилепсия?
Эпилепсия – это заболевание центральной нервной системы, при котором развивается аномальная активность головного мозга, что приводит к судорогам, периодам необычного поведения и иногда к потере сознания.
Внешне проявления судорожного припадка могут выглядеть по-разному: у одних людей развиваются судороги в виде подергиваний конечностей, другие «зависают», «выключаются» из действительности на несколько секунд.
Единственный случай судорожного припадка еще не означает, что у человека эпилепсия, а вот два и более внешне ничем не спровоцированных приступа – уже повод для постановки диагноза. При этом проблема диагностики эпилепсии стоит перед неврологами на протяжении всего времени знакомства с этим заболеванием.
Гипердиагностика эпилепсии
Гипердиагностика эпилепсии, то есть обнаружение ее у людей, на самом деле ею не болеющих, встречается не так уж и редко. В 1980-х годах врачи говорили, что 20-25% случаев впервые диагностированной эпилепсии – это доля гипердиагностики. Гиподиагностика, то есть ситуация, когда у человека есть эпилепсия, но ее не удается диагностировать, встречается гораздо реже – только в 10% случаев.
Казалось бы, есть такой замечательный метод, как электроэнцефалография – что мешает безошибочно диагностировать эпилепсию? Самой распространенной ошибкой, как оказывается, является проблема диагностики эпилептиформной активности головного мозга.
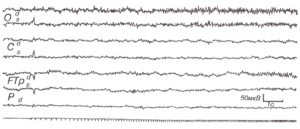
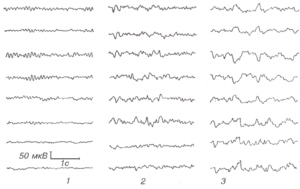
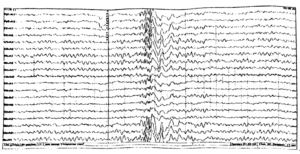
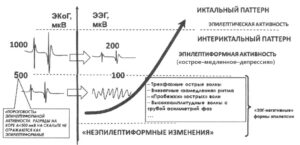
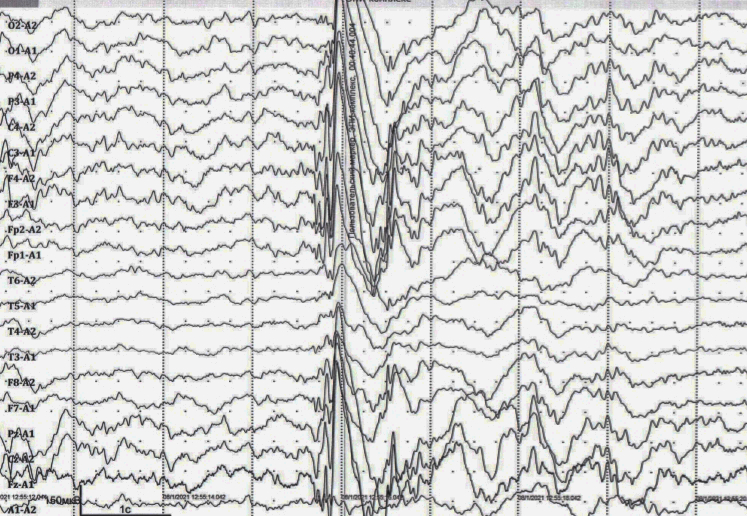
Эпилептиформная активность головного мозга
Как следует из названия, такая активность подозрительно похожа на проявления эпилепсии. На энцефалограмме она представляет собой электрические колебания, выглядящие, как острые волны и пики, которые на 50% и более отличаются от так называемой фоновой активности головного мозга. Такие же пики в большинстве случаев можно найти на энцефалограмме людей с эпилепсией. Причиной эпилептиформной активности является суммирование потенциалов – как тормозных, так и возбуждающих, которые связаны с мощным нейрональным разрядом и гиперполяризацией нейронов.
Сам термин «эпилептиформная активность» нередко вводит в заблуждение пациентов. Сами неврологи уже договорились, что следует в описании энцефалограммы избегать таких терминов, как «эпилептическая активность» или «судорожный разряд», а также «пароксизмальный разряд» и «повышенная судорожная готовность», именно, чтобы это не пугало пациентов. А «эпилептиформная активность» был признан наиболее корректным термином, что, впрочем, для обычного человека, благодаря приставке «эпи-», все равно звучит угрожающе.
Эпилептиформная активность у людей с эпилепсией
Важно понимать, что эпилептиформная активность далеко не всегда проявляется у людей с эпилепсией. Равно как и далеко не всегда она регистрируется у тех, кто имеет этот диагноз. Частота ее обнаружения в последнем случае при рутинном (то есть, не связанном с приступами) обследовании составляет 29-55%.
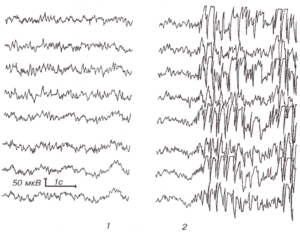
Подтвердить эпилепсию можно, проведя несколько повторных ЭЭГ на фоне целенаправленного лишения сна (депривации сна) – в этом случае эпилептиформная активность у больных эпилепсией будет проявляться в 80% случаев. Запись ЭЭГ во сне позволяет выявить эпилептиформные изменения с частотой 85-90%. Наконец, во время приступа аналогичная картина на энцефалограмме наблюдается в 95% случаев.
Отметим, что в редких ситуациях, когда аномальная активность нейронов развивается в глубине коры, электрические импульсы могут не отражаться на поверхности мозга и даже на фоне протекающего эпилептического приступа никак не регистрироваться.
Аномальная активность мозга без эпилепсии
У людей, у которых нет эпилепсии, как было сказано выше, тоже может обнаруживаться эпилептиформная активность. Нередко это происходит в ситуациях все того же рутинного обследования. Например, многие профессии требуют оформления медицинской книжки, причем в перечень врачей, которых необходимо пройти, входит невролог, а в список анализов и обследований – энцефалограмма. Эксперты клиник, занимающихся оформлением такого рода документов сообщают, что случаи выявления эпилептиформной активности при проведении энцефалографии у человека, который на самом деле здоров, случаются не так уж и редко.
Откуда берется аномальная активность нейронов головного мозга, если у человека нет эпилепсии? Ну, например, некоторые люди имеют генетическую предрасположенность к эпилептиформной активности нейронов мозга, но при этом не восприимчивы к ней в формате развития судорожного эпилептического припадка.
Так, эпилептиформная активность была выявлена в 0,5% случаев среди молодых людей 17-25 лет – студентов учебных заведений ВВС Великобритании. Причем в 58% случаев аномальная активность мозга наблюдалась только как результат ритмической фотостимуляции – так называется процедура воздействия на пациента при помощи световых вспышек, мигающих в определенном ритме.
Эпилептиформную активность при записи ЭЭГ во сне можно обнаружить также у 2% взрослых людей, не страдающих от эпилепсии.
Намного чаще эпилептиформная активность обнаруживается у детей, у которых нет эпилепсии. Так, у 2-5% детей в возрасте 6-13 лет можно обнаружить на ЭЭГ эпилептиформные изменения. И только у 3,5-8% из них впоследствии развивается эпилепсия.
Еще чаще (в 10-30% случаев) эпилептиформная активность встречается у людей после инсульта, при опухолях мозга и черепно-мозговых травмах, при различных врожденных пороках мозга. И лишь у 14% таких пациентов в будущем развивается эпилепсия.
Отдельные разновидности эпилептиформной активности можно также найти на ЭЭГ у людей с метаболическими энцефалопатиями (гипокальциемия, тиреотоксикоз, уремическая и энцефалопатия Хашимото и др.) и у пациентов с хронической почечной недостаточностью.
Наконец, эпилептиформную активность могут вызывать некоторые лекарства, особенно в высоких дозировках: литий, хлорпромазин и клозапин. Аналогичный результат дает отмена ранее принимаемых барбитуратов.
Выводы
Обнаружив в результатах ЭЭГ фразу «признаки эпилептиформной активности», не стоит впадать в панику. Дополнительное обследование у невролога поможет разобраться в причинах этого состояния.
Полное медицинское обследование включает в себя сбор информации о жизни больного, развитии болезни и, самое главное, очень подробное описание приступов, а также состояний, им предшествующих, самим больным и очевидцами приступов. Если приступы возникли у ребенка, то врача будет интересовать течение беременности и родов у матери. Обязательно проводится общее и неврологическое обследование, электроэнцефалография. К специальным неврологическим исследованиям относится ядерно-магниторезонансная томография и компьютерная томография. Главная задача обследования – это выявление текущих заболеваний организма или головного мозга, которые могли послужить причиной возникновения приступов.
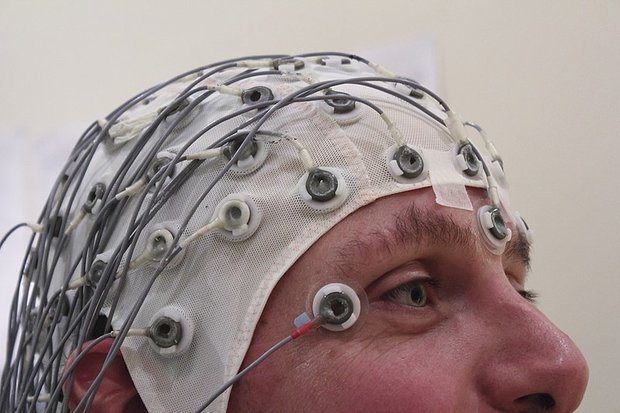
Что такое электроэнцефалография (ЭЭГ)?
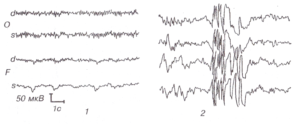
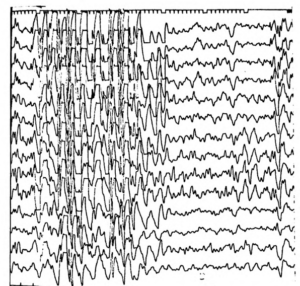
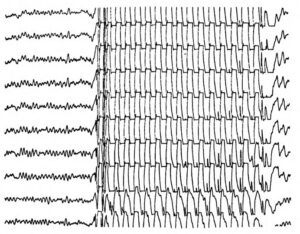
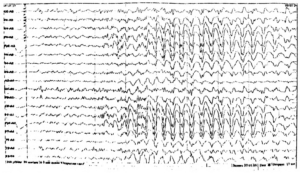
С помощью этого метода регистрируется электрическая активность клеток мозга. Это самое важное исследование при диагностике эпилепсии. ЭЭГ проводится сразу же после появления первых приступов. При эпилепсии на ЭЭГ появляются специфические изменения (эпилептическая активность) в виде разрядов острых волн и пиков более высокой амплитуды, чем обычные волны. При генерализованных приступах на ЭЭГ отмечаются группы генерализованных комплексов пик-волна во всех областях мозга. При очаговой эпилепсии изменения выявляются только на определенных, ограниченных участках мозга. Специалист на основании данных ЭЭГ может установить, какие изменения произошли в мозге, уточнить тип приступов, и, исходя из этого, определить, какие препараты будут предпочтительны при лечении. Также с помощью ЭЭГ осуществляется контроль эффективности проводимого лечения (особенно важно при абсансах), и решается вопрос о прекращении лечения.
Как проводится ЭЭГ?
ЭЭГ – это совершенно безвредное и безболезненное исследование. Для его проведения к голове прикладываются и закрепляются на ней при помощи резинового шлема маленькие электроды. Электроды с помощью проводов подключаются к электроэнцефалографу, который усиливает в 100 тысяч раз полученные с них электрические сигналы клеток головного мозга, записывает их на бумагу или вводит показания в компьютер. Пациент во время исследования лежит, или сидит в удобном диагностическом кресле, будучи расслабленным, с закрытыми глазами. Обычно при снятии ЭЭГ проводятся так называемые функциональные пробы (фотостимуляция и гипервентиляция), представляющие собой провокационные нагрузки на мозг посредством яркого светового мелькания и усиленной дыхательной активности. Если во время ЭЭГ начался приступ (это бывает очень редко), то качество обследования намного возрастает, так как в этом случае удается более точно установить область нарушенной электрической активности мозга.
Являются ли изменения на ЭЭГ основанием для выявления или исключения эпилепсии?
Многие изменения на ЭЭГ являются неспецифическими и представляют лишь вспомогательную информацию для эпилептолога. Только на основании выявленных изменений электрической активности клеток мозга нельзя говорить об эпилепсии, и, наоборот, нельзя исключить этот диагноз при нормальной ЭЭГ, если имеют место эпилептические приступы. Эпилептическая активность на ЭЭГ регулярно выявляется только у 20-30% людей с эпилепсией.
Необходимо постоянно иметь ввиду, что интерпретация изменений биоэлектрической активности мозга – это, в какой-то мере, искусство. Изменения, похожие на эпилептическую активность, могут быть вызваны движением глаз, глотанием, пульсацией сосудов, дыханием, движением электрода, электростатическим разрядом и другими внемозговыми причинами. Кроме того, электроэнцефалографист должен учитывать возраст пациента, так как ЭЭГ детей и подростков значительно отличается от электроэнцефалограммы взрослых.
Что такое проба с гипервентиляцией?
Это частое и глубокое дыхание в течение 1-3 минут. Гипервентиляция вызывает выраженные обменные изменения в веществе мозга за счет интенсивного выведения углекислоты (алкалоз), которые, в свою очередь, способствуют появлению эпилептической активности на ЭЭГ у людей с приступами. Гипервентиляция во время записи ЭЭГ позволяет выявить скрытые эпилептические изменения и уточнить характер эпилептических приступов.
Что такое ЭЭГ с фотостимуляцией?
Эта проба основана на том, что световые мелькания у некоторых людей с эпилепсией могут вызывать приступы. Во время записи ЭЭГ перед глазами исследуемого пациента ритмично (10-20 раз в секунду) вспыхивает яркий свет. Выявление эпилептической активности во время фотостимуляции (фотосенситивная эпилептическая активность) позволяет врачу выбрать наиболее правильную тактику лечения.
Для чего проводится ЭЭГ с депривацией сна?
Депривация (лишение) сна в течение 24-48 часов перед ЭЭГ проводится для выявления скрытой эпилептической активности в сложных для распознавания случаях эпилепсии.
Лишение сна является довольно сильным провоцирующим приступы фактором. Следует применять эту пробу только под руководством опытного врача.
Что такое ЭЭГ во сне?
Как известно, при определенных формах эпилепсии изменения на ЭЭГ сильнее выражены, а порой только и способны быть уловимы при проведении исследования во сне. Запись ЭЭГ во время сна позволяет обнаружить эпилептическую активность у большей части тех больных, у которых в дневное время она не выявлялась даже под влиянием обычных провокационных проб. Но, к сожалению, для подобного исследования необходимы специальные условия и подготовленность медицинского персонала, что ограничивает широкое применение этого метода. Особенно сложно его проведение у детей.
Правильно ли не принимать противоэпилептические препараты перед ЭЭГ?Этого не следует делать. Резкое прекращение приема препаратов провоцирует приступы и даже может вызвать эпилептический статус.
Когда используется видео-ЭЭГ?
Это очень сложное исследование проводится в тех случаях, когда трудно бывает определить тип эпилептического приступа, а также при дифференциальной диагностике псевдоприступов. Видео-ЭЭГ представляет собой видеозапись картины приступа, часто во время сна, с одновременной регистрацией ЭЭГ. Это исследование проводят только в специализированных медицинских центрах.
Для чего проводится картирование мозга?
Эта разновидность ЭЭГ с компьютерным анализом электрической активности клеток головного мозга обычно проводится в научных целях.. Применение данного метода при эпилепсии ограничено выявлением лишь очаговых изменений.
Вредна ли ЭЭГ для здоровья?
Электроэнцефалография – это абсолютно безвредное и безболезненное исследование. ЭЭГ не связана с каким-либо воздействием на мозг. Это исследование можно проводить настолько часто, насколько это необходимо. Проведение ЭЭГ вызывает лишь небольшое неудобство, связанное с надеванием шлема на голову и легким головокружением, которое может появляться во время гипервентиляции.
Зависят ли результаты ЭЭГ от того, на каком аппарате проводится исследование?
Аппараты для проведения ЭЭГ – электроэнцефалографы, производимые различными фирмами, принципиально не отличаются друг от друга. Их различие состоит только в уровне технического сервиса для специалистов и в количестве каналов регистрации (используемых электродов). Результаты ЭЭГ в большей степени зависят от квалификации и опыта специалиста, проводящего исследование и анализ полученных данных.
Как подготовить ребенка к ЭЭГ?
Ребенку необходимо объяснить, что его ждет во время исследования, и убедить в его безболезненности. Ребенок перед исследованием не должен испытывать чувства голода. Голова должна быть чисто вымыта. С маленькими детьми необходимо накануне потренироваться в надевании шлема и пребывании в неподвижном состоянии с закрытыми глазами (можно инсценировать игру в космонавта или танкиста), а также научить глубоко и часто дышать под команды «вдох» и «выдох».
Компьютерная томография
Компьютерная томография (КТ) – это метод исследования мозга с помощью радиоактивного (рентгеновского) излучения. Во время исследования проводится серия снимков мозга в различных плоскостях, что позволяет, в отличие от обычной рентгенографии, получить изображение мозга в трех измерениях. КТ позволяет выявлять структурные изменения в головном мозге (опухоли, кальцификаты, атрофии, гидроцефалии, кисты и др.).
Однако, данные КТ могут не иметь информативной значимости при отдельных видах приступов, к которым относятся, в частности:
любые эпилептические приступы в течение длительного времени, особенно у детей;
генерализованные эпилептические приступы с отсутствием очаговых изменений на ЭЭГ и указаний на поражение мозга при неврологическом обследовании.
Магнитно-резонансная томография
Магнитно-резонансная томография является одним из наиболее точных методов диагностики структурных изменений головного мозга.
Ядерно-магнитный резонанс (ЯМР) – это физическое явление, основанное на свойствах некоторых атомных ядер при помещении их в сильное магнитное поле поглощать энергию в радиочастотном диапазоне и излучать ее после прекращения воздействия радиочастотного импульса. По своим диагностическим возможностям ЯМР превосходит компьютерную томографию.
К основным недостаткам обычно относят:
низкая достоверность выявления кальцификатов;
высокая стоимость;
невозможность обследования больных с клаустрофобией (боязнь замкнутого пространства), искусственными водителями ритма (кардиостимулятор), крупными металлическими имплантантами из немедицинских металлов.
Нужно ли медицинское обследование в тех случаях, когда приступов уже нет?
Если у человека с эпилепсией приступы прекратились, а препараты еще не отменены, то ему рекомендуется проводить контрольное общее и неврологическое обследование не реже одного раза в шесть месяцев. Это особенно важно для контроля побочного действия противоэпилептических препаратов. Обычно проверяется состояние печени, лимфатических узлов, десен, волос, а также проводятся лабораторные анализы крови и печеночные пробы. Кроме того, иногда бывает необходимо контролировать количество противосудорожных препаратов в крови. Неврологическое обследование при этом включает в себя традиционный осмотр невролога и проведение ЭЭГ.
➥ Основная статья: Эпилепсия
При эпилепсии электроэнцефалографическое исследование имеет особенно важное диагностическое значение. Наиболее просто вопрос о наличии или отсутствии эпилепсии решается при обнаружении на ЭЭГ несомненно эпилептиформной или эпилептической активности: острые высокоамплитудные волны, спайки, комплексы спайк-волна, острая волна-медленная волна. Нередко в связи с этим возникает вопрос о том, правомерно ли ставить диагноз эпилепсии или расценивать ЭЭГ как патологическую, если у больного в анамнезе не наблюдалось эпилептических приступов. Следует отметить, что при всей академической значимости этого вопроса его практическое значение относительно мало. Дело в том, что электроэнцефалографическому исследованию, как правило, подвергаются люди с какими-либо патологическими симптомами со стороны нервной системы, и в этих случаях результаты анализа ЭЭГ в совокупности с клиническими проявлениями и данными анамнеза позволяют поставить правильный диагноз.
Вторая возможность обнаружения патологических изменений ЭЭГ — профессиональные медицинские обследования. В этих случаях электроэнцефалографическому исследованию подвергают лиц, работающих в условиях, требующих особенной стабильности в поддержании сознания и направленного внимания, что само по себе предъявляет повышенные требования к физиологическому состоянию мозга обследуемого. Можно с уверенностью считать, что обнаружение явной эпилептиформной активности на ЭЭГ является прямым показателем патологического режима работы мозговых систем. Имеются также данные о том, что в периоды, когда на ЭЭГ наблюдаются эпилептиформная активность или даже периоды высокоамплитудных θ- и δ-волн, отмечается снижение уровня внимания, бодрствования и точности слежения.
Статистические исследования также показывают, что у лиц, перенесших тяжелые инфекционные заболевания или травмы мозга и имеющих на ЭЭГ эпилептиформные проявления, впоследствии эпилепсия в виде развернутого заболевания наблюдается во много раз чаще, чем у лиц, перенесших такие заболевания, но без патологических изменений ЭЭГ. Все это заставляет полагать, что более правильно с клинической точки зрения рассматривать эпилептиформные изменения на ЭЭГ даже при отсутствии клинических проявлений как субклинические эпилептические проявления1.
Изменение активности на ЭЭГ
вспышки заостренных α-(1) и β- (2) колебаний; вспышки θ- (3) и полифазных θ- и δ-колебаний (4).
Поскольку проведение электроэнцефалографического исследования во всей полноте, включая повторные регистрации, исследования во время сна или при отмене противосудорожной терапии, в большом числе случаев практически неосуществимо, важное значение при обследовании приобретают феномены, не относящиеся к собственно судорожной активности. В качестве условно эпилептиформных феноменов, расцениваемых обычно как признаки снижения порога судорожной готовности, могут иметь значение следующие графоэлементы на ЭЭГ (рис.).
- Гиперсинхронный, заостренный по форме α-ритм. Эти колебания имеют частоту нормального α-ритма, соответствующее распространение в мозге и амплитуду, превышающую 100-110 мкВ. Волны имеют заостренные вершины, нередко на фоне регулярных веретен появляются компактные группы α-волн, существенно превышающих амплитуду фона. Гиперсинхронный α-ритм может распространяться также на передние отделы или преобладать по амплитуде в определенной области или в одном полушарии. Принадлежность этого ритма к эпилептиформным проявлениям подтверждена с помощью электрокортикографии, которая показывает, что такие колебания при отведении непосредственно от коры носят характер типичных судорожных разрядов типа острых волн2.
- Гиперсинхронный β-ритм. В норме, как указывалось, амплитуда β-ритма обычно не превышает 15 мкВ. Условно эпилептиформной активностью можно считать β-ритм амплитудой более 35 мкВ. Обычно он представлен в виде веретен, часто распространяющихся за пределы нормальной его локализации (лобно-центральной области). Поскольку он имеет относительно высокую частоту (14-40 Гц), увеличение его амплитуды приводит к преобразованию его в группы острых волн. Следует отметить, что гиперсинхронный β-ритм с амплитудой более 40 мкВ следует рассматривать как явно патологический феномен. Патологический β-ритм необходимо дифференцировать от варианта нормальной ЭЭГ, на которой вместо обычного α-ритма регистрируется ритм 14-20 Гц, имеющий все остальные характеристики α-ритма (см. «Нормальная ЭЭГ взрослого бодрствующего человека»).
- Вспышки высокоамплитудных α-, β-, θ- и δ- или полифазных волн с крутыми фронтами, возникающие билатерально-синхронно или локально на фоне относительно нормальной или дезорганизованной активности.
Ввести формальные различия этой активности от других патологических феноменов довольно трудно, и для их характеристики требуется большой опыт. Феномены этого типа отличаются от неэпилептической патологической активности внезапностью возникновения и исчезновения, явной активацией их при гипервентиляции, резким превышением основного фона по амплитуде (обычно в 3-5 раз).
Клинико-электрофизиологическая характеристика эпилептического приступа
В большинстве случаев синдромокинез типичного генерализованного судорожного приступа (ГСП) включает несколько последовательных стадий.
Инициальная (начальная) стадия приступа
Инициальная (начальная) стадия приступа может сопровождаться вокализацией, отключением сознания (или сумеречным сознанием), падением, судорожными сокращениями мышц грудной клетки. Эта фаза является наиболее важной с точки зрения правильного определения зоны инициации приступа на ЭЭГ, поскольку, как известно, она не всегда соответствует области интериктальных изменений. Одним из характерных графоэлементов начала приступа на ЭЭГ является так называемый «электрический декремент» — депрессия сигнала (снижение амплитуды) в отведениях, соответствующих зоне начала приступа (рис. 1).
Вслед за декрементом должна наблюдаться пространственно-временная эволюция эпилептической активности. Электрографический паттерн должен совпадать с приступом или предшествовать ему с минимальной латентностью.
Тоническая стадия
Далее за начальной стадией у пациента развивается тоническая стадия продолжительностью 15—20 с, сопровождающаяся тоническим напряжением мышц туловища и конечностей. Возможен поворот головы и глаз в сторону, иногда голова запрокидывается, может отмечаться опистотонус, эпизоды апноэ. На ЭЭГ в эту стадию обычно регистрируется разрядная эпилептическая активность. Формально именно активность, регистрируемая во время эпилептического приступа, считается собственно эпилептической активностью (рис. 2).
Клоническия стадия
Далее приступ переходит в клоническую стадию продолжительностью 2—4 мин. У пациента наблюдаются клонические сокращения мышц конечностей, туловища, шумное дыхание. Возможен прикус языка. В большом числе случаев запись настолько искажается миографическими артефактами, что может не подлежать расшифровке (рис. 3). Эта часть эпилептического приступа наиболее опасна с точки зрения риска повреждения оборудования и проводов.
грубая эпилептическая активность
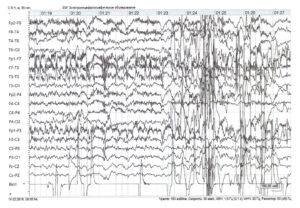
эпилептическая активность, сменяющаяся грубыми миографическими и двигательными артефактами
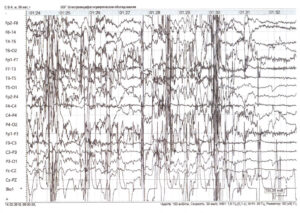
Постприступная стадия
По окончании клонических судорог начинается постприступная стадия. Зрачки, как правило, расширены, отсутствует реакция на свет. Наблюдается мышечная гипотония, отсутствие сухожильных рефлексов. Могут быть непроизвольное мочеиспускание, дефекация. Далее обычно следует сон. На ЭЭГ в этот период может регистрироваться «плоский» паттерн с медленноволновой активностью частотой 0,5—1 Гц крайне низкой амплитуды (рис. 4).
Возможен вариант постприступного периода с развитием психомоторного возбуждения: пациент дезориентирован, отмечается сумеречное нарушение сознания, иногда с агрессией. Больной встает с кровати, пытается куда-то идти, при попытках остановить бурно жестикулирует или отвечает короткими фразами. При этом снижены болевая и температурная чувствительность, что отчасти повышает риск травматизации. Сумеречное состояние может длиться до 30 мин. Вероятность развития психомоторного возбуждения увеличивается, если клоническая стадия была очень короткой или полностью отсутствовала. ЭЭГ в данной ситуации будет мало информативна вследствие большого количества артефактов. Как правило, сумеречное состояние заканчивается сном.
Таким образом, при регистрации ЭЭГ во время эпилептического приступа формируется иктальный паттерн, в той или иной степени искаженный миографическими артефактами. Одним из важнейших характерных признаков для эпилептического приступа является стереотипность регистрируемых эпизодов.
При развитии эпилептического приступа на ЭЭГ регистрируется иктальный паттерн. При длительном (статусном) течении эпилептического приступа регистрируемый паттерн может быть обозначен как ЭЭГ эпилептического статуса. Следует иметь в виду, что иктальный паттерн эпилептического статуса на ЭЭГ не всегда может сопровождаться клинической картиной развернутого судорожного припадка. В таких случаях констатируется формирование бессудорожного эпилептического статуса. Обязательным критерием бессудорожного статуса является отсутствие сознания. Другим вариантом диссоциации электрофизиологической и клинической картины является электрический (эпилептический) статус медленного сна: во время медленного сна регистрируется продолженная генерализованная эпилептиформная активность, не сопровождающаяся моторными эквивалентами.
Дифференциальная диагностика эпилептического приступа и неэпилептических пароксизмальных состояний
Большая длительность обследования при проведении видео-ЭЭГ-мониторинга значительно повышает вероятность регистрации пароксизмального события. Пароксизмальные состояния можно разделить на две основные группы: эпилептического и неэпилептического генеза. Пароксизмальные состояния могут содержать двигательный компонент (который может быть зафиксирован на видеозаписи), а также быть представлены лишь какими-либо субъективными ощущениями пациента (для их регистрации используется кнопка регистрации события у пациента). Неэпилептические эпизоды, сопровождающиеся кратковременным отключением сознания, например в рамках цереброкардиального синдрома, при проведении записи в положении пациента лежа в кровати и отсутствии ЭКГ-регистрации легко могут остаться незамеченными оператором. В дифференциальной диагностике подобных состояний, прежде всего, необходим тщательный сбор анамнеза у пациента (или его родственников) с заполнением анкеты. Необходимо детально описать характер пароксизмов, их частоту, провоцирующие факторы и условия возникновения приступа, продолжительность, способы купирования (если это возможно), характеристику постприступного состояния, наличие или отсутствие сна после приступа, принимаемые лекарственные средства и т. д.
В случае если речь идет о наличии приступов с двигательной активностью у пациента, то, кроме учета данных ЭЭГ, необходимо оценить данные видео- и аудиозаписи.
Диссоциация клинических и электрофизиологических данных: клиническое развитие «пароксизмального состояния» не сопровождается регистрацией электрографических признаков иктальной активности
Неэпилептогенные пароксизмы приступов могут успешно маскироваться под генерализованный судорожный приступ, обладая схожими до смешения клиническими проявлениями. Так что зачастую при отсутствии данных ЭЭГ даже опытный эпилептолог будет испытывать большие затруднения в дифференциальной диагностике. Основным решающим фактором в данной ситуации может явиться диссоциация клинических и электрофизиологических данных: клиническое развитие пароксизмального состояния без регистрации электрографических признаков эпилептической активности в ходе выполнения видео-ЭЭГ-мониторинга (рис. 5). Кроме того, наблюдающийся «приступ» иногда быстро купируется введением плацебо (например, физиологического раствора).
Неэпилептические судорожные приступы встречаются чаще всего у женщин (около 70 % случаев), особенно с выраженной психоэмоциональной лабильностью. В подавляющем большинстве припадки происходят при свидетелях (требуют присутствия «зрителей»). Иногда бывает достаточно того, что пациенту известно, что палата оснащена видеокамерой и он находится «под присмотром». Натолкнуть на предположение о неэпилептическом происхождении приступов могут в том числе личностные особенности обследуемого, включая частую смену лечащих врачей «ввиду неэффективности лечения», регулярные вызовы скорой помощи, наличие установленных провоцирующих факторов: психоэмоциональные нагрузки, стрессы и сопутствующие пограничные расстройства личности (например, депрессия, астенизация, тревожные состояния). Для неэпилептических приступов характерна полиморфность описываемых эпизодов: множество разнообразных типов приступов. Пациент указывает на многократные ЭЭГ-исследования с относительно нормальными вариантами биоэлектрической активности или с неспецифическими невыраженными изменениями. Также может настораживать то, что высокая частота тяжелых приступов не соответствует тяжести состояния больного, т. е. отсутствуют неврологическая симптоматика и снижение интеллекта. Отсутствуют травмы, несмотря на указание о перенесенных многократных регулярных тяжелых припадках. У пациента может наблюдаться неэффективность противоэпилептических препаратов или парадоксальное увеличение частоты приступов в ответ на терапию. В то же время может наблюдаться резкий положительный эффект от назначения антидепрессантов и нейропротективных препаратов, а также различных гомеопатических средств. Иногда у пациента может быть образец в виде страдающего эпилепсией родственника или близкого человека.
Функциональные пробы для провокации эпилептической активности
В случае отсутствия в фоновой ЭЭГ эпилептиформных проявлений используют различные способы провокации эпилептической активности с помощью функциональных нагрузок, главными из которых являются ритмическая фотостимуляция и гипервентиляция.
Нижний канал — отметка вспышек света. Наиболее выраженное усвоение — в затылочных отведениях (О), несколько менее выраженное — в задневисочных (Тр) и теменных (Р). Оптимум усвоения — в полосе собственных частот основного ритма ЭЭГ (10- 14/с). В ответ на первую вспышку виден артефакт от вздрагивания.
Фотостимуляция
➥ Более подробно читайте статью: Ритмическая фотостимуляция
Световая ритмическая стимуляция на разных частотах вызывает появление на ЭЭГ ритмических ответов разной степени выраженности, повторяющих ритм световых мельканий. В результате нейродинамических процессов на уровне синапсов, кроме однозначного повторения ритма мельканий, на ЭЭГ могут наблюдаться явления преобразования частоты стимуляции обычно в четное число раз. Важно, что в любом случае возникает эффект синхронизации активности мозга с внешним датчиком ритма. В норме оптимальная частота стимуляции для выявления максимальной реакции усвоения лежит в области собственных частот ЭЭГ, составляя 8-20 Гц. Амплитуда потенциалов при реакции усвоения не превышает обычно 50 мкВ и чаще всего не превосходит амплитуду спонтанной доминирующей активности (рис. 1). Лучше всего реакция усвоения ритма выражена в затылочных отделах, что, очевидно, обусловлено соответствующей проекцией зрительного анализатора, нормальная реакция усвоения ритма прекращается не позднее чем через 0,2-0,5 с по прекращении стимуляции.
Характерной особенностью мозга при эпилепсии является повышенная склонность к реакциям возбуждения и синхронизации нейронной активности. В связи с этим на определенных, индивидуальных для каждого обследуемого частотах мозг больного эпилепсией дает гиперсинхронные высокоамплитудные ответы, называемые иногда фотопароксизмальными реакциями. Вовлекаясь как бы по механизму резонанса в ритмическую активность, ответы на ритмическую стимуляцию в ряде случаев возрастают по амплитуде, приобретают сложную форму спайков, острых волн, комплексов спайк-волна и других эпилептических феноменов (рис. 2).
Фоновая ЭЭГ в пределах нормы. При нарастающей по частоте от 6 до 25 Гц световой ритмической стимуляции наблюдается увеличение амплитуды ответов на частоте 20 Гц с развитием генерализованных разрядов спайков, острых волн и комплексов спайк-волна.
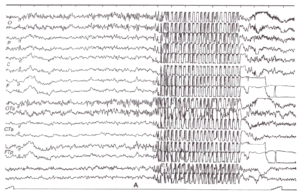
Наблюдавшиеся в течение одного исследования абсансы с генерализованными билатерально-синхронными комплексами спайк-волна в ответ на прерывистую световую стимуляцию (а) и на закрывание глаз (б). На рис. 45 (б) непосредственно перед эпилептическим разрядом виден артефакт движения закрывания глаз.
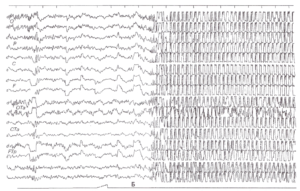
В некоторых случаях электрическая активность мозга при эпилепсии под влиянием мелькающего света приобретает авторитмический характер самоподдерживающегося эпилептического разряда независимо от частоты стимуляции, вызвавшей его. Разряд эпилептической активности может продолжаться после прекращения стимуляции и иногда переходить в малый или большой клинический эпилептический припадок. Такого рода эпилептические приступы называются фотогенными. У некоторых больных фотогенные приступы сочетаются с возникновением абсансов на закрывание глаз (рис. 3).
Наиболее характерной формой реакции на фотостимуляцию при эпилепсии является фотопароксизмальный ответ (нерекомендуемый синоним — «фотоконвульсивный ответ»). Он характеризуется появлением в ответ на ритмический мелькающий свет генерализованных, обычно билатерально-синхронных комплексов спайк-волна, множественные спайки-волна, спайков и острых волн. Их существенной особенностью является продолжение за пределы времени непосредственного стимула. Нередко эта электроэнцефалографическая активность сопровождается нарушением сознания, симметричными миоклоническими подергиваниями мышц лица, головы и рук, иногда переходящими в общий судорожный припадок (см. рис. 2).
Эту активность следует отличать от фотомиогенного ответа (нерекомендуемый синоним — «фотомиоклонический ответ»), представляющего собой появление в тех же условиях стимуляции повторяющихся пачек мышечных спайков преимущественно в передних отведениях, отражающих частые миоклонические подергивания мышц, в основном глаз и век, иногда с более широким вовлечением мускулатуры головы и шеи. Такая активность наблюдается у части здоровых испытуемых и при некоторых неврологических заболеваниях, не имеющих отношения к эпилепсии. Эта активность, в отличие от фотопароксизмального ответа, обрывается одномоментно с прекращением фотостимуляции.
1— до гипервентиляции; 2 — 1,5 мин гипервентиляции; 3 — 3 мин гипервентиляции. Замедление и увеличение амплитуды колебаний.
Гипервентиляция
➥ Более подробно читайте статью: Гипервентиляция
В 1924 г. О.Foerster3 показал, что интенсивное глубокое дыхание в течение нескольких минут провоцирует у больных эпилепсией появление ауры или развернутого эпилептического приступа. С введением в клиническую практику метода электроэнцефалографии было выявлено, что у большого числа больных эпилепсией гипервентиляция уже в первые минуты приводит к появлению и усилению эпилептиформной активности с высокоамплитудными медленными и острыми волнами, комплексами спайк-волна, усилению и генерализации локальных эпилептических проявлений. Обследования здоровых людей показали различный характер ответов мозга на гипервентиляцию в зависимости от возраста. У детей моложе 12-15 лет гипервентиляция уже к концу 1-й минуты закономерно приводит к замедлению ЭЭГ, нарастающему в процессе дальнейшей гипервентиляции, одновременно с увеличением амплитуды колебаний (рис. 4). Эффект гиперсинхронизации ЭЭГ в процессе гипервентиляции выражен тем отчетливее, чем моложе обследуемый4. У здоровых взрослых ЭЭГ оказывается значительно более резистентной к гипервентиляции; увеличение амплитуды с падением частоты наблюдается редко и при гипервентиляции, значительно превышающей по длительности 3 мин.5 В большинстве случаев на ЭЭГ взрослых при гипервентиляции визуальная оценка не выявляет значительных изменений (рис. 5), за исключением небольшого увеличения амплитуды основного ритма.
Обозначения те же, что на рис. 4
Эффект гипервентиляции связан с церебральной гипоксией, развивающейся вследствие рефлекторного спазма артериол и уменьшения мозгового кровотока в ответ на снижение содержания СО2 в крови67.
Экспериментальные данные показывают, что гипоксия приводит к деполяризации мембраны нейронов, повышению их возбудимости и общему деполяризационному сдвигу в коре, с чем и связано провоцирование патологической активности при эпилепсии8.
1 — фоновая ЭЭГ. На фоне диффузной дезорганизации регистрируются одиночные и групповые заостренные волны в частоте α, β и θ. Умеренные диффузные изменения с признаками негрубого снижения порога судорожной готовности; 2 — ЭЭГ при гипервентиляции. Возникновение генерализованной активности спайков, множественных спайков, спайк-волна с переходом в припадок атипичный абсанс.
Таким образом, применение гипервентиляции во время записи ЭЭГ позволяет выявить скрытую эпилептическую активность, определить локализацию эпилептического фокуса и в некоторых случаях уточнить характер эпилептических приступов (рис. 6). Обычно используют также комбинированные способы провокации, в частности дают световую ритмическую стимуляцию непосредственно по окончании 3-минутной гипервентиляции. Комбинация световых мельканий с повышенной вследствие гипервентиляции возбудимостью мозга облегчает выявление пароксизмальной активности.
Следует отметить, что у детей до 15-16 лет появление регулярной медленной высокоамплитудной генерализованной активности при гипервентиляции является нормой. Такая же реакция может наблюдаться у молодых (до 30 лет) взрослых. Появление у взрослых при гипервентиляции билатерально-синхронных медленных волн, не сочетающихся с острыми волнами и не имеющих характера вспышек гиперсинхронной активности, не свидетельствует об эпилептическом заболевании и может быть показателем дисфункции стволовых систем и вегетативной нервной системы9.
Появлению эпилептической активности на ЭЭГ способствует и так называемая темновая адаптация. При соблюдении всех необходимых правил регистрации ЭЭГ эта методика является стандартной и применяется у всех обследуемых. Она заключается в непрерывной регистрации ЭЭГ у обследуемого, находящегося в камере с закрытыми глазами, с момента выключения света. Нередко в первые несколько минут этого периода эпилептиформная активность появляется или усиливается.
ЭЭГ во время сна при эпилепсии
➥ Более подробно читайте статью: ЭЭГ сна
Ценным приемом выявления эпилептиформной активности у больных эпилепсией является регистрация ЭЭГ во время ночного сна. Эпилептические проявления активируются во время медленного сна (II-IV стадии) и подавляются при I парадоксальной стадии. Развитию эпилептических проявлений во время медленного сна способствует, очевидно, физиологическая синхронизация нейронной активности, облегчающая эпилептическую синхронизацию. Дополнительным фактором, облегчающим распространение эпилептической активности во время медленного сна, являются «незанятость» нейронов мозга переработкой афферентной информации и в связи с этим повышенная готовность отвечать реакцией возбуждения на импульсацию, приходящую от других систем мозга, вовлеченных в эпилептическую активность10 (Speckmann E.J., Caspers Н., 1973, Steriade М., 1993).
Эпилепсия с ночными генерализованными припадками. 1 — ЭЭГ бодрствования в пределах нормы; 2 — III стадия сна. Разряд спайков, комплексов спайк-волна и полифазных волн.
Анализ ЭЭГ во время сна позволяет обнаружить эпилептиформную активность у большей части больных, у которых в дневное время патологическая активность не выявлялась даже под влиянием обычных методов функциональных нагрузок (рис. 7). Для проведения исследования во время сна в дневное время можно дать больному снотворное в терапевтической дозе11.
Следует сказать, что выявление эпилептиформной активности в ЭЭГ сна требует достаточного опыта и обычно представляет определенные трудности. Это обусловлено наличием в ЭЭГ сна в норме вспышкообразных феноменов — острых вертексных переходных потенциалов и К-комплексов, которые могут напоминать эпилептиформные потенциалы. Высокоамплитудные веретена сна также формально соответствуют критериям острых волн. В связи с этим оценку ЭЭГ следует проводить в контексте всей полиграммы сна, памятуя о приуроченности упомянутых феноменов к определенным стадиям. Дополнительную трудность вносит то, что механизмы генерации упомянутых нормальных сонных феноменов тесно связаны с мозговыми синхронизующими системами, участвующими в эпилептогенезе при патологии, что, в частности, проявляется увеличением количества, продолжительности и амплитуды всех трех упомянутых феноменов при эпилепсии, внося дополнительные проблемы интерпретации и дифференциальной диагностики12. Помимо этого, на ЭЭГ сна, особенно в первой стадии, в определенном проценте случаев у вполне здоровых людей могут наблюдаться вспышки острых волн, комплексов спайк-волна частотой 6 Гц, высокоамплитудных вспышек θ-волн13. В связи с этим уверенным критерием эпилепсии при анализе сонной ЭЭГ следует считать обнаружение паттернов эпилептического припадка или разряда эпилептиформной активности. Как указание на эпилептическую природу припадка, развивающегося во сне по типу височного психомоторного автоматизма, можно рассматривать и возникающую в непосредственной связи с ним высокоамплитудную θ-активность. Следует отметить, что в этом случае возникают трудности дифференциации с сомнамбулическими приступами. Когда возникает такая проблема, следует провести запись сомнограммы в течение целой ночи для оценки характеристик сна и, если возникнет приступ, активности в ЭЭГ, непосредственно ему предшествующей. При сомнамбулизме наблюдается достоверно большее количество эпох с гиперсинхронной (>150 мкВ) δ-акгивностью, большее отношение времени гиперсинхронной δ-активности к общему времени III-IV стадий, большее число прерываний стадий III-IV и тенденция к большему относительному времени стадий III-IV . Самому эпизоду сомнамбулизма непосредственно предшествует и его сопровождает вспышка гиперсинхронной δ-активности14, в то время как эпилептическому психомоторному приступу соответствует вспышка θ-активности.
Провокацию эпилептических разрядов на ЭЭГ можно получить также депривацией сна в течение одной или двух ночей. Эффект в данном случае обусловлен тем, что лишение сна приводит к повышению синхронизации на ЭЭГ, а это является, как указывалось, фактором, благоприятствующим развитию эпилептических потенциалов в мозге.
Использование судорожных препаратов с диагностическими целями при медикаментозном лечении у больных с эпилепсией или с подозрением на нее категорически противопоказано. В связи с совершенствованием современных методов диагностики, в частности с использованием ЭЭГ-видеомониторинга, а также методов функциональной нейровизуализации однофотонной эмиссионной и позитронно-эмиссионной компьютерной томографии, применение с диагностическими целями судорожных препаратов практически полностью исключено и из нейрохирургической эпилептологической практики.
Мозг больного эпилепсией обладает сниженными гомеостатическими возможностями, что отражается в существенно большей изменчивости и непостоянстве характера ЭЭГ по сравнению с нормой. В связи с этим полезными являются повторные исследования ЭЭГ у одного и того же больного в различные периоды суток, поскольку изменения ЭЭГ нередко связаны с биологическими циклами. В частности, выраженность эпилептических проявлений зависит от уровня сахара в крови, в связи с чем у некоторых больных вероятность обнаружения пароксизмальных изменений натощак выше. При оценке ЭЭГ необходимо учитывать проводимую терапию, поскольку применение противосудорожной терапии в существенной мере нормализует ЭЭГ даже в случаях малой клинической эффективности.
Дифференциальная диагностика эпилептических и неэпилептических припадков
вспышки генерализованной пик-волновой активности частотой от 2,5 до 4-5 в сек. (обычно 3 Гц — типичные абсансы).
Если оставить в стороне приступообразные нарушения соматического происхождения, то основную дифференциально-диагностическую проблему составляют приступы, которые условно можно разделить на вегетативные и психогенные припадки, хотя разделение их нечетко и оба типа включают, как правило, компоненты того и другого. Из вегетативных припадков наиболее часто вопрос о возможности эпилепсии возникает в связи с синкопами.
Более подробно в статьях:
- Обмороки (синкопе) на ЭЭГ
- Психогенных припадки на ЭЭГ
ЭЭГ в диагностике эпилепсии
Идиопатические формы эпилепсий
Детская абсанс эпилепсия
➥Основная статья: Эпилепсия с пикнолептическими абсансами детского возраста и юношеская эпилепсия с абсансами
Абсансы – разновидность генерализованных бессудорожных приступов, характеризующаяся высокой частотой и короткой продолжительностью пароксизмов с выключением сознания и наличием на ЭЭГ специфического паттерна – генерализованной пик-волновой активности с частотой 3 Гц. Дебют абсансов при детской абсанс эпилепсии (ДАЭ) наблюдается в возрастном интервале от 2 до 9 лет, составляя в среднем 5,3 лет. Возрастной пик манифестации – 4-6 лет, с преобладанием по полу девочек. Клинически абсансы характеризуются внезапным коротким выключением (или значительным снижением уровня) сознания с отсутствием или минимальными моторными феноменами.
Факторы, провоцирующие учащение абсансов: гипервентиляция; депривация сна; фотостимуляция; напряженная умственная деятельность или, наоборот, расслабленное, пассивное состояние.
Юношеская абсанс эпилепсия
Юношеская абсанс эпилепсия (ЮАЭ) – разновидность идиопатической генерализованной эпилепсии, характеризующаяся основным видом приступов -абсансами, дебютирующими в пубертатном периоде с высокой вероятностью присоединения ГСП и характерными ЭЭГ изменениями в виде генерализованной пик-волновой активности с частотой 3 Гц и более. Дебют абсансов при ЮАЭ варьирует от 9 до 21 года, в среднем 12,5 лет. У значительного большинства больных (75%) абсансы начинаются в сравнительно коротком временном промежутке – 9-13 лет. Важной особенностью ЮАЗ является частый дебют заболевания с ГСП – 40% случаев В отличие от ДАЭ, гипервентиляция провоцирует возникновения абсансов не более чем у 10% больных ЮАЭ. ГСП у 20% больных провоцируются депривацией сна. При ЭЭГ исследовании в межприступном периоде результаты, близкие к норме, констатируются у 25% пациентов. Основным ЭЭГ паттерном является генерализованная пик-волновая активность с частотой 3 Гц и более (4-5 в сек.), носящая преимущественно симметричный и билатеральносинхронный характер.
Выражен первично генерализованный эпилептиформный паттерн в виде комплексов спайк медленная волна, частотой 3 в сек.
Фотосенситивная эпилепсия. Миоклония век с абсансами (с-м Дживонса)
Миоклония век с абсансами (МВА) — редкое заболевание, которое начинается в детском возрасте и характеризуется наличием у пациентов изолированных миоклоний век в сочетании с короткими абсансами с заведением глазных яблок и фотосенситивным характером приступов.
наблюдаемые при фотосенситивных эпилепсиях, в частности и при с-ме Дживонса. Эпилептиформная активность спровоцирована закрыванием глаз. Эпилептиформная активность имеет вид полиспайк-медленная волна, что характерно для группы миоклонических эпилепсий
Эпилепсия с изолированными генерализованными судорожными приступами
Эпилепсия с изолированными генерализованными судорожными приступами (ГСП) определяется как синдром идиопатической генерализованной эпилепсии, проявляющийся единственным видом приступов первично-генерализованными тонико-клоническими судорожными пароксизмами при отсутствии ауры и четкого фокуса на ЭЭГ. Дебют заболевания наблюдается в очень широком возрастном диапазоне: от 1 до 30 лет с максимум в пубертатном периоде (средний -13,5 лет). Клинически ГСП проявляются внезапным (без ауры) выключением сознания с падением пациентов, судорогами, заведением глазных яблок, расширением зрачков. Сначала наступает короткая тоническая фаза, переходящая в более длительную клоническую с последующим постприступным оглушением. Продолжительность ГСП составляет от 30 сек до 10 мин (в среднем 3 мин.). Частота приступов невысока – от единичных в год до 1 раза в месяц, без тенденции к серийному и статусному течению. Характерна приуроченность большинства приступов к периоду пробуждения и, реже, засыпания. Наиболее значимый провоцирующий фактор – депривация сна и внезапное насильственное пробуждение. Возможно учащение приступов в перименструальном периоде.
ЭЭГ исследование в межприступном периоде у половины больных (!) может быть в пределах нормы.
Характерна генерализованная пик-волновая активность с частотой от 3 Гц и выше, нередко с амплитудной асимметрией или бифронтальным преобладанием.
Регистрируется первично генерализованная эпилептиформная активность в виде комплексов острая-медленная волна, выраженная по всем отведениям. Продолжительность припадка составляет более 3 сек., и протекает с потерей пациентом сознания.
Юношеская миоклоническая эпилепсия.
Юношеская миоклоническая эпилепсия (ЮМЭ) – одна из форм идиопатической генерализованной эпилепсии, характеризующаяся дебютом в подростковом возрасте с возникновением массивных билатеральных миоклонических приступов, преимущественно в руках, в период после пробуждения пациентов. ЮМЭ – одна из первых форм эпилепсии с известным генетическим дефектом. Предполагается двулокусная модель наследования (доминантно-рецессивная), причем доминантный ген локализован на коротком плече хромосомы 6.
По данным литературы дебют ЮМЭ варьирует от 7 до 21 года с максимум в возрастном интервале 11-15 лет. Заболевание может начаться в более раннем возрасте с абсансов или ГСП, с последующим присоединением миоклонических приступов в пубертатном периоде. Миоклонические приступы возникают или учащаются в утренние часы, после пробуждения пациента. Основными провоцирующими приступы факторами являются депривация сна и внезапное насильственное пробуждение. Примерно 1/3 больных ЮМЭ (чаще женского пола) обнаруживают фотосенситивность. Эпилептиформная активность на ЭЭГ выявляется у 85% больных в межприступном периоде. Наиболее типична генерализованная быстрая (от 4 Гц и выше) полипик-волновая активность в виде коротких вспышек. Возможно также появление пик-волновой активности 3 Гц.
Доброкачественная детская парциальная эпилепсия с центральновисочными пиками (роландическая эпилепсия) (РЭ)
Идиопатическая парциальная эпилепсия детского возраста, характеризующаяся преимущественно короткими гемифациальными моторными ночными приступами, часто с предшествующей соматосенсорной аурой и типичными изменениями ЭЭГ. Дебют РЗ варьирует в возрастном интервале от 2 до 14 лет. У 20% пациентов судороги могут распространяться с мышц лица на гомолатеральную руку (брахиофациальные приступы) и примерно в 8% случаев вовлекают ногу. Продолжительность приступов от нескольких секунд до 2-3 мин. Частота в среднем 2-4 раза в год. Пароксизмы РЭ “жестко” связаны с ритмом сон-бодрствование. Наиболее типичны ночные приступы, возникающие преимущественно при засыпании и пробуждении.
На ЭЭГ в межприступном периоде обнаруживаются характерные “роландические” пик-волновые комплексы при обязательно сохранной основной активности. Эти комплексы представляют собой медленные дифазные высокоамплитудные пики или острые волны (150 – 300 мкВ), нередко с последующими медленными волнами, общей продолжительностью около 30 мс. Данные комплексы напоминают зубцы ORS ЭКГ. Роландические комплексы обычно локализованы в центральной и лобно-височной области, т.н. сенсомоторной зоне.
Изменения представлены в виде единичных комплексов типа доброкачественных эпилептиформных разрядов детства (ДЭПД) с преимущественной локализацией в сенсомоторной зоне.
В отведениях сенсомоторной зоны правого полушария регистрируются редуцированные ДЭПД комплексы с переходом на височную область
Идиопатическая парциальная эпилепсия с затылочными пароксизмами.
Идиопатическая парциальная эпилепсия с затылочными пароксизмами (доброкачественная затылочная эпилепсия (ДЗЭ)) – форма идиопатической локализационно-обусловленной эпилепсии детского возраста, характеризующаяся простыми парциальными приступами со зрительными расстройствами и наличием на ЭЭГ специфической пик-волновой активности в затылочных отведениях. Для заболевания характерны простые зрительные галлюцинации, фотопсии, зрительные иллюзии (макро, микропсии). При очаге в затылочной доле часто наблюдается иррадиация возбуждения кпереди (в височную и лобную долю) с появлением сложных структурных галлюцинаций; выключением сознания и возникновением вторично-генерализованных судорожных приступов. Типично возникновение приступов во сне, особенно при пробуждении пациентов. Приступы нередко сопровождаются мигренозными симптомами: головной болью и рвотой.
На ЭЭГ определяется появление высокоамплитудной пик-волновой активности в одном из затылочных отведении или биокципитально независимо. Морфология паттернов напоминает таковую при роландической эпилепсии. Характерно исчезновение эпиактивности при записи ЭЭГ с открытыми глазами
Симптоматические формы эпилепсий
Симптоматическая парциальная эпилепсия
При симптоматических парциальных формах эпилепсии выявляются структурные изменения в коре головного мозга.
Причины, детерминирующие их развитие, многообразны и могут быть представлены двумя основными группами: перинатальными и постнатальными факторами. Среди постнатальных факторов следует отметить нейроинфекции, черепно-мозговые травмы, опухоли коры головного мозга. Дебют приступов при симптоматической парциальной эпилепсии варьирует в широком возрастном диапазоне. Выделяют симптоматические парциальные формы эпилепсии: височную, лобную, теменную и затылочную. Две первых – наиболее частые и составляют до 80% всех случаев.
При нейровизуализации обнаруживаются различные макроструктурные нарушения в головном мозге. Частой находкой при МРТ исследовании является медиальный височный (инцизуральный) склероз; локальное расширение борозд; уменьшение в объеме вовлеченной височной доли; парциальная вентрикуломегалия. Клинически ВЭ проявляется простыми, сложными парциальными, вторично-генерализованными приступами или их сочетанием. ВЭ подразделяют на амигдало-гиппокампальную (палеокортикальную) и латеральную (неокортикальную).
Регистрируется билатеральносинхронная вспышка исходящая из левых височных отведений
Амигдало-гиппокампальная височная эпилепсия
Наблюдается застывание больных с маскообразным лицом, широко раскрытыми ’’изумленными” глазами и уставленным в одну точку взглядом. Характерны различные вегетативные феномены: побледнение лица, расширение зрачков, потливость, тахикардия.
Латеральная височная эпилепсия
Характеризуется нарушениями со стороны слуха и вестибулярного аппарата. При ЭЭГ исследовании наблюдается пик-волновая или чаще стойкая региональная медленноволновая (тета) активность в височных отведениях, обычно с распространением кпереди. У 70% больных выявляется выраженное замедление основной активности фоновой записи. У большинства пациентов с течением времени эпилептическая активность отмечается битемпорально.
Симптоматическая лобная эпилепсия
Проявляется простыми и сложными парциальными приступами, а также, вторично генерализованными пароксизмами.
Формы СЛЭ: моторная, оперкулярная, дорсолатеральная, орбитофронтальная, передняя фронтополярная, цингулярная, исходящая из дополнительной моторной зоны.
Моторные пароксизмы возникают при раздражении передней центральной извилины. Характерны джексоновские приступы, развивающиеся контрлатерально очагу, преимущественно клонические и могут распространяться по типу восходящего (нога-рука-лицо) или нисходящего (лицо-рука-нога) марша. После приступа часто развивается постприступная слабость в конечностях (паралич Тодда). Оперкулярные приступы возникают при раздражении оперкулярной зоны нижней лобной извилины на стыке с височной долей. Проявляются пароксизмами жевательных, сосательных, глотательных движений, причмокиванием, облизыванием, покашливанием; характерна гиперсаливация; ипсилатеральное подергивание мышц лица, нарушение речи или непроизвольная вокализация. Дорсолатеральные приступы возникают при раздражении верхней и нижней лобной извилин. Проявляются адверсивными приступами с насильственным поворотом головы и глаз, обычно контрлатерально очагу раздражения. При вовлечении задних отделов нижней лобной извилины (центр Брока) констатируются пароксизмы моторной афазии. Орбитофронтальные приступы возникают при раздражении орбитальной коры нижней лобной извилины и проявляются разнообразными вегетативновисцеральными феноменами. Характерны эпигастральные, кардиоваскулярные (боли в области сердца, изменение сердечного ритма, артериального давления), респираторные (инспираторная одышка, чувство удушья, сжатия в области шеи, ’’кома” в горле) приступы.
Билатерально-синхронная вспышка эпилептиформной активности из левых лобных отведений, распространяющаяся на лобные отведения контрлатерального полушария
Передние (фронтополярные) приступы
Возникают при раздражении полюса лобных долей. Характеризуются простыми парциальными приступами с нарушением психических функций. Проявляются ощущением внезапного ’’провала мыслей”, “пустоты в голове”, растерянности или, наоборот, насильственным воспоминанием; мучительным, тягостным ощущением необходимости что-то вспомнить.
Цингулярные приступы исходят из передней части поясной извилины медиальных отделов лобных долей. Проявляются сложными, реже простыми парциальными приступами с нарушением поведения и эмоциональной сферы. Возможно появление пароксизмальных дисфорических эпизодов со злобностью, агрессивностью, психомоторным возбуждением.
Приступы, исходящие из дополнительной моторной зоны
Характерно наличие частых, обычно ночных, простых парциальных приступов с альтернирующими гемиконвульсиями, архаическими движениями; приступов с прекращением речи, нечеткими, плохо локализованными чувствительными ощущениями в туловище и конечностях. Парциальные моторные приступы проявляются обычно тоническими судорогами, возникающими то с одной, то с другой стороны, или билатерально (при этом выглядят как генерализованные). Характерно тоническое напряжение с подъемом контралатеральной руки, адверсией головы и глаз (больной как бы смотрит на свою поднятую руку). Характеризуются внезапным пробуждением пациентов, криком, гримасой ужаса, двигательной бурей: размахиванием руками и ногами, боксированием, педалированием (напоминающим езду на велосипеде), тазовыми движениями. ЭЭГ исследование при ЛЭ может показывать следующие результаты: норма, пик-волновая активность; замедление (периодическое ритмическое или продолженное) регионально в лобных, лобно-центральных или лобно-височных отведениях; бифронтальные независимые пик-волновые очаги; вторичная билатеральная синхронизация; региональная фронтальная низкоамплитудная быстрая (бета) активность.
Ограничения возможностей ЭЭГ в эпилептологии
соотношение амплитуды эпилептиформной активности на ЭКоГ и ЭЭГ
В современной эпилептологии парадигма локализации эпилептического очага строится на выявлении ирритативной зоны. Однако следует понимать ограничения, которые содержит сама методика регистрации скальповой ЭЭГ. Во-первых, «разрешающая способность» ЭЭГ в локализации источника патологической активности составляет не менее 3—5 см, то есть практически соизмерима с половиной доли мозга. Увеличение количества электродов, например, переход с системы «10/20» на систему «10/10», не увеличивает «точность» локализации. Во-вторых, при регистрации скальповой ЭЭГ судить о «глубине» расположения источника практически не представляется возможным. Гиперсинхронные разряды, зарождающиеся в глубоких отделах, не всегда отражаются на скальповой ЭЭГ. При «поверхностном» расположении очага эпилептическая активность нейронов зоны коры площадью менее 2 см2 не обладает достаточной мощностью для достижения скальповых электродов. «Волны» ЭЭГ в этом схожи с волнами на поверхности моря. В-третьих, для расчета локализации патологической активности используется дипольная модель генерации биоэлектрической активности. Это не очень грубое, но все же допущение, которое упрощает процессы формирования электрической активности и ее распространение в объемном проводнике, которым является головной мозг. В результате «рассеивания» биоэлектрической активности при переходе через поверхности головы формирование эпилептиформной активности на скальпе носит «пороговый» характер. При одновременной регистрации электрокортикограммы и электроэнцефалограммы было показано, что разрядная активность коры амплитудой менее 500 мкВ не формирует на скальпе эпилептиформные стигматы (рис.). При такой мощности сигнала на ЭЭГ либо возникают трехфазные волны, либо замедления и изменения фазы основной активности. В-четвертых, правила локализации практически строятся на строгом радиальном расположении диполя по отношению к конвекситальной поверхности скальпа. При тангенциальном расположении диполя в силу «разрешающей способности» ЭЭГ определить место истинной инверсии фаз довольно сложно. Это особенно актуально при корковой локализации эпилептогенной зоны, когда относительно не очень мощный источник формирует строго тангенциальный диполь.
В результате указанных ограничений у 20—30 % больных с явной клинической картиной эпилептических приступов на интериктальной ЭЭГ не выявляются типичные эпилептиформные стигматы. Использование иктальной регистрации ЭЭГ также не всегда успешно. При относительно малом размере зоны начала приступа и высокой скорости распространения возбуждения по коре регистрируемая на скальповой ЭЭГ зона может быть более протяженной или даже смещена относительно истинной (корковой) зоны начала приступа. Таким образом, можно выделить особый ряд так называемых «ЭЭГ-негативных» форм эпилепсии.
Наибольшей диагностической эффективностью в эпилептологической ЭЭГ обладает видео-ЭЭГ-мониторинг. При этом методика подразумевает, в первую очередь, регистрацию фазовых состояний при переходе от бодрствования ко сну и «обратно». Длительный мониторинг только ЭЭГ бодрствования мало повышает информативность по сравнению с амбулаторной ЭЭГ. При методически выдержанном мониторинговом исследовании диагностическая точность даже интериктального исследования достигает 85—90 %.
Следует помнить, что регистрируемая эпилептиформная активность сама по себе не является абсолютным основанием для постановки диагноза эпилепсии, а оценивается в комплексе с клиническими проявлениями и данными анамнеза. При скрининговых ЭЭГ исследованиях выявляемость эпилептиформных стигматов может доходить до 20 %. Регистрация эпилептиформной активности не является достаточным условием для постановки диагноза эпилепсии без соответствующей клинической картины. Наличие эпилептиформной активности в отсутствии клиники свидетельствует в том числе и о широких возможностях мозга к компенсации.
И наоборот, у пациентов, много лет страдающих эпилепсией с регулярными приступами, эпилептиформная активность может выявляться на рутинной ЭЭГ примерно в 50 % случаев. Если же речь идет о пациентах, принимающих современные антиэпилептические препараты или имеющих редкие эпилептические приступы (один раз в несколько месяцев), то диагностическая эффективность амбулаторной ЭЭГ резко снижается. В таких случаях многочасовой видео-ЭЭГ-мониторинг с регистрацией сна является основным диагностическим методом.
Читайте также
- Эпилепсия
- Эпилептология
- Эпилептический очаг
- Типы эпилептических припадков
- Изменения ЭЭГ при эпилепсии
- Диагностика эпилепсии по ЭЭГ
- ЭЭГ мониторинг при эпилепсии
Литературные источники
- Александров М. В., Иванов Л. Б., Лытаев С. А. [и др.]. Электроэнцефалография : руководство / под ред. М. В. Александрова. — 3-е изд., перераб. и доп. — СПб.: СпецЛит, 2020. — 224 с.
- Александров М. В., Иванов Л. Б., Лытаев С. А. [и др.]. Общая электроэнцефалография / под ред. М. В. Александрова. — СПб.: Стратегия будущего, 2017. — 128 с.
- Бреже М. Электрическая активность нервной системы : пер. с англ. — М. : Мир, 1979. — 264 с.
- Докукина Т. В., Мисюк Н. Н. Визуальная и компьютерная ЭЭГ в клинической практике. — Минск: Кшгазбор, 2011. — 112 с.
- Зенков Л. Р. Клиническая эпилептология (с элементами нейрофизиологии). – М.: МИА, 2002. – 416 с.
- Зенков Л. Р, Ронкин М. А. Функциональная диагностика нервных болезней: руководство для врачей. — М.: МЕДпресс-информ, 2010. — 488 с.
- Иванов Л. Б. Прикладная компьютерная электроэнцефалография. — М. : МБН, 2004. – 352 с.
- Пенфилд У., Джаспер Г. Эпилепсия и функциональная анатомия головного мозга человека. — М.: Изд. иностр, лит-ры, 1958. — 482 с.
- Русинов В. С., Майоргик В. Е., Гриндель О. М. [и др.]. Клиническая электроэнцефалография / под ред. В. С. Русинова. — М.: Медицина, 1973. — 339 с.
- Niedermeyer E., Lopes da Silwa F. Electroencephalography. Basis, principles, clinical applications related fields. — Philadelphia-Baltimore — NY: Lippincott Williams & Wilkins, 2005. – 1309 p.
Footnotes
- Гриндель О.М. Электроэнцефалограмма при черепно-мозговой травме. В кн.: Клиническая электроэнцефалография. М. Медицина. 1973, с. 213—259.
- Ajmone-Marsan C., Abraham K. Consideration on the use of chronically implanted electrodes in seizure disorders / Confm. neurol., 1966, v. 27, p. 95—110.
- Foerster O. Hyperventilations-Epilepsie / Zbl. ges. Neurol. Psychiat., 1924, Bd. 38, s. 289-293.
- Barnes T.C., Amoroso M.D. The effect of age of the human brain on the electroencephalogram during hyperventilation / Anat. Rec., 1947, v. 99, p.622—624.
- Stoddart J.C. Electroencephalographic activity during voluntary controlled alveolar hyperventilation / Brit. J. Anaesth., 1967, v. 39, p. 2—10.
- Яруллин X. X. Клиническая реоэнцефалография. Л. 1967.
- Stoddart J.C. Electroencephalographic activity during voluntary controlled alveolar hyperventilation / Brit. J. Anaesth., 1967, v. 39, p. 2—10.
- Окуджава В.М. Основные нейрофизиологические механизмы эпилептической активности. Тбилиси, «Ганатлеба». 1969.
- Drake M.E. Paroxysmal hyperventilation responses in the adult Electroencephalogram I Clin. Electroencephalogr. 1986, v. 17, №2, p. 61-65.
- Speckmann E.J., Caspers Н. Neurophysiolgishe grundlagen der Provokationsme-toden in der Elektroenzephalographie / Z. EEG-EMG., 1973, p. 157—167.
- Егорова И.С. Электроэнцефалография. – М.: Медицина, 1973, 296 с.
- Steriade M. Sleep oscillations in corticothalamic neuronal networks and their development into self-sustained paroxysmal activity / Rom. J. Neurol, psychiat., 1993, v. 31, p. 151-161.
- Santamaria J., Chiappa K.H. The EEG of drowsiness in normal adults / J. Clin. Neurophysiol., 1987, v. 4, p. 327-382.
- Blatt L, Peled R., Gadoth N., Lavie P. The value of sleep recording in evaluating somnambulism in young adults / Electroencephalography and clinical Neurophysiology., 1991, v. 78, p. 407—412.
Научно-практический центр медицинской помощи детям с пороками развития черепно-лицевой области и врожденными заболеваниями нервной системы Департамента здравоохранения Москвы
Ширяев Ю.С.
Научно-практический центр медицинской помощи детям с пороками развития черепно-лицевой области и врожденными заболеваниями нервной системы Департамента здравоохранения Москвы
Видео-ЭЭГ-мониторинг в диагностике эпилепсии у детей
Авторы:
Айвазян С.О., Ширяев Ю.С.
Журнал:
Журнал неврологии и психиатрии им. С.С. Корсакова. 2010;110(6): 70‑76
Как цитировать:
Айвазян С.О., Ширяев Ю.С.
Видео-ЭЭГ-мониторинг в диагностике эпилепсии у детей. Журнал неврологии и психиатрии им. С.С. Корсакова.
2010;110(6):70‑76.
Aĭvazian SO, Shiriaev IuS. Video-EEG monitoring in the diagnosis of epilepsy in children. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2010;110(6):70‑76. (In Russ.).

?>
Диагностика эпилепсии у детей, особенно отдельных ее форм, часто является сложной задачей для практического невролога. На современном этапе развития эпилептологии в России, когда хирургическое лечение резистентной эпилепсии становится все более распространенным, крайне важными задачами представляются достоверная идентификация фокального характера эпилепсии и точное определение локализации эпилептогенной зоны, что нередко затруднено по нескольким причинам.
Специфическими особенностями семиологии приступов, исходящих из лобных и височных отделов коры, является их ауто-, гипермоторный, геластический характер, наличие психических и сенсорных феноменов во время припадка. Указанная симптоматика часто вводит в заблуждение врача, наводя его на ошибочную мысль о психогенном (истерическом, конверсионном) характере пароксизмов. От 10 до 40% пациентов с фармакорезистентной эпилепсией на самом деле страдают неэпилептическими пароксизмами [4, 5, 10].
Могут отсутствовать специфические проявления на скальповой ЭЭГ в меж- и приступный периоды, особенно при медиальных и базальных локализациях очага, когда невозможно зарегистрировать электрические колебания, исходящие из глубинного эпилептогенного фокуса.
Генерализованный характер припадков и эпилептической активности на ЭЭГ нередко наблюдается у пациентов с локально обусловленной эпилепсией, особенно в возрастной группе от 0 до 3 лет, вследствие чего приступ ошибочно расценивается как первично-генерализованный, являясь по сути вторично-генерализованным. Указанная особенность значительно затрудняет достоверную диагностику формы эпилепсии, а также определение локализации эпилептогенного очага.
Несмотря на появление новых противоэпилептических препаратов, частота фармакорезистентной эпилепсии не изменилась — около 30% [9]. В связи с этим одной из главных задач является поиск новых способов лечения фармакорезистентных эпилепсий. В первую очередь это хирургическое лечение, требующее детального предоперационного обследования с целью верификации эпилептогенной зоны.
Установлено, что на долю встречаемости фокальной эпилепсии (ФЭ) приходится 60%, генерализованной (ГЭ) — 30%, недифференцированной — 5% [14]. Распределение форм эпилепсии у больных стационара значительно отличается от популяции в целом. ФЭ среди пациентов нашего стационара наблюдается не менее чем в 90% случаев ежегодно. Более 50% пациентов, находящихся в стационаре, страдают фармакорезистентной эпилепсией.
Для стандартизации некоторых понятий, указывающих на локализацию поражения; источник электрических разрядов, вызывающих приступ; отделы мозга, ответственные за клиническую симптоматику приступа, в статье использована терминология, предложенная H. Luders [10]:
Эпилептогенное поражение — анатомический дефект (органический субстрат), определяющийся при нейровизуализации, который теоретически является причиной развития эпилепсии.
Зона начала приступа — корковая зона начала приступа в соответствии с ЭЭГ-записью.
Ирритативная зона (зона раздражения) — область коры, которая продуцирует интериктальную эпилептиформную активность на ЭЭГ.
Симптомогенная зона — область коры, которая при активации эпилептическими разрядами продуцирует первичную симптоматику приступа.
Зона функционального дефицита — область коры, которая обнаруживает функциональные нарушения при использовании методов функциональной нейровизуализации, нейропсихологического тестирования, неврологического осмотра и других тестов.
Эпилептогенная зона — область коры, в которой зарождается иктальная активность. Без эпилептогенной зоны невозможна генерация эпилептического приступа. Эта область может быть определена только теоретически. Хирургическая резекция, приводящая к прекращению приступов, означает, что удаленная область включала всю эпилептогенную зону. Однако невозможно определить, какая часть удаленной коры была неэпилептогенной. На практике перечисленные зоны не всегда совпадают. Например, ирритативная зона, т.е. расположение фокуса эпилептической активности в межприступный период, может не совпадать с зоной начала приступа и в случае, если сам припадок не регистрируется, складывается ошибочное мнение о локализации эпилептогенной зоны. Нередко местоположение эпилептических разрядов, указывающих на зону начала приступа, не соответствует клиническим симптомам приступа, так как эпилептогенная зона часто не совпадает с симптомогенной. Это связано с тем, что инициальный разряд может стартовать из клинически «немых» регионов. В таких случаях первый клинический симптом приступа возникает только после распространения иктальной (приступной) активности на удаленные клинически значимые участки коры головного мозга. Перечисленные особенности необходимо учитывать при подготовке к хирургическому лечению.
Целью данного исследования были диагностика формы эпилепсии и определение локализации эпилептогенного очага при ФЭ в условиях эпилептологического стационара.
Материал и методы
Были проанализированы истории болезней 785 пациентов, находившихся в стационаре в период с 2005 по 2007 г., госпитализированных по поводу эпилепсии. Возрастной диапазон составил от 1 мес до 21 года, из них 0-1 год — 65 больных, 1-3 года — 98, 3 года — 6 лет — 111, 6-10 лет — 133, 10-15 лет — 151, 15 лет — 21 год — 76. Форму эпилепсии устанавливали в соответствии с международной классификацией ILAE 1989 г. С этой целью детально анализировали семиологию приступов, характер иктальной и интериктальной ЭЭГ. Для описания семиологии припадков использовали семиологическую классификацию эпилептических приступов H. Luders [11].
Видео-ЭЭГ-мониторинг (ВЭЭГ) выполнялся на оборудовании BMSI 6000, Nic-One («Nicolet», США), Grass Telefactor (США). ЭЭГ регистрировалась при помощи 32-канального компьютерного электроэнцефалографа с использованием 21 канала по международной системе отведений «10-20». В ряде случаев применяли дополнительные височные электроды, расположенные под скуловой дугой. Продолжительность непрерывной записи колебалась от 6 до 96 ч, в большинстве случаев — 6-12 ч. Оптимально проведенное ВЭЭГ-исследование — то, при котором удается записать по меньшей мере один пароксизмальный эпизод. При подготовке пациентов к хирургическому лечению необходима запись как минимум нескольких приступов (более пяти) для достоверного определения локализации зоны начала припадка.
Результаты и обсуждение
Наличие эпилептических приступов было подтверждено у 634 (80,8%) пациентов, у 151 (19,2%) пациента были диагностированы неэпилептические пароксизмы, которые возникали как у пациентов с эпилепсией, так и без нее. В большинстве случаев у пациентов с ошибочным диагнозом предполагалась ФЭ. Часть пациентов этой группы расценивались как резистентные («псевдорезистентность») и получали от 1 до 6 антиэпилептических препаратов одновременно, а 2 были прооперированы по поводу эпилепсии. Наличие эпилептических приступов или диагноз «эпилепсия» исключали на основании повторных, продолжительных записей ВЭЭГ с применением провоцирующих нагрузок, анализа клинической картины и анамнестических данных.
Наиболее важными клиническими симптомами, указывающими на локализацию эпилептогенной зоны, являются самые ранние проявления приступа. Характер припадка, который наблюдается в его развернутой фазе, часто связан с соседними, а в некоторых случаях и контралатеральными симптомогенными зонами, вовлеченными в процесс в ходе приступа. Наиболее ранним проявлением приступа, указывающим на локализацию, часто является аура, описание которой могут предоставить взрослые, интеллектуально сохранные пациенты. В случае, когда речь идет о раннем возрасте, или о пациентах с задержкой интеллектуального развития, сведения о характере ауры недоступны.
ГЭ наблюдалась у 47 (7,4%) пациентов, ФЭ — у 587 (92,6%). Указанное соотношение объясняется тем, что подавляющее большинство ГЭ носят идиопатический характер, протекают доброкачественно и не требуют лечения в стационаре. Характер распределения ГЭ по возрастным группам представлен на рис. 1.
Как видно из таблицы, подавляющее большинство пациентов страдали лобной и височной эпилепсией, причем лобная локализация значительно преобладала (48,2%).
Указанная тенденция отмечается вне зависимости от возраста (кроме раннего детского возраста, где доминирует задне-полушарная локализация очага). Наши данные отличаются от наблюдений А.С. Петрухина [3], свидетельствующих о преобладании височной локализации над лобной в популяции больных эпилепсией — 44 и 24% соответственно. Это объясняется тем, что лобная эпилепсия чаще, чем височная, имеет фармакорезистентное течение и, следовательно, в большей степени требует лечения и обследования в условиях стационара. Таким образом, статистические данные о распределении различных форм эпилепсии, полученные в стационаре, могут существенно отличаться от результатов исследований в популяции. В группе ФЭ значительно преобладали симптоматические формы, а идиопатическая эпилепсия наблюдалась в единичных случаях (преимущественно атипичная роландическая).
У пациентов в возрасте от 0 до 3 лет имеется ряд особенностей, осложняющих идентификацию эпилептогенной зоны. В первую очередь это повышенная чувствительность мозга детей к эпилептогенным воздействиям и склонность к вторичной генерализации, что связано с биохимическими и морфологическими особенностями головного мозга младенца. Имеет место доминирование возбуждающих нейротрансмиттеров (аспартат, глютамат), специфическое строение и фунциональные особенности «эпилептогенных областей» (СА1, СА3 регионы гиппокампа), незрелость ингибиторной ГАМКергической системы [8, 12, 15, 16]. Эксперименты на крысах обнаружили высокую чувствительность к фокальным и генерализованным раздражителям на 2-й и 3-й неделях жизни — возраст, приблизительно соответствующий младенческому и раннему детскому у человека. Повышенная эпилептогенность описана в отношении миндалины, гиппокампа, черной субстанции (ЧС) и неокортекса. Высокая чувствительность к проконвульсивным воздействиям в раннем периоде развития не ограничивается отдельными структурами, а касается всего головного мозга. Мозг младенца характеризуется присутствием большого количества возвратных возбуждающих синапсов, исчезающих в процессе созревания (вследствие апоптоза), локализованных в базилярных дендритных слоях СА3 пирамидных нейронов гиппокампа и продуцирующих обилие возбуждающих постсинаптических потенциалов. В незрелом гиппокампе имеются регионы с высокой плотностью NMDA-рецепторов, обусловливающих высокую степень судорожной готовности [15].
Кроме того, отмечается ослабление процессов торможения. Характерны низкий уровень ГАМК (наиболее распространенного трансмиттера торможения) и малая концентрация ГАМК-рецепторов. В случае экзогенно примененной ГАМК в гиппокампальных СА3 и СА1 зонах вызываются только деполяризующие ответы. В незрелых СА1 пирамидных нейронах гиппокампа отмечается недостаточное развитие ГАМК-синапсов, а в незрелом неокортексе — низкий уровень ГАМКергического торможения. Значительная роль в регуляции генерализованных судорожных приступов отводится ЧС и особенно pars reticularis. На разных стадиях развития ЧС оказывает различное, прямо противоположное влияние на эпилептогенез. Это связано с крайне низкой концентрацией ГАМК-рецепторов в ЧС у незрелых животных, а также с различием в составе ГАМК-рецепторных субъединиц и их возрастными функциональными особенностями [16]. Нарушенная система контроля припадков со стороны ЧС приводит к развитию серийных, резистентных к терапии приступов. Использование в экспериментах на незрелых животных фокальных раздражителей обнаружило уникальную реакцию мозга в виде генерализованных билатеральных конвульсий. Наиболее частым возрастзависимым феноменом у крысят являлись сгибательные припадки (напоминающие младенческие спазмы у детей). Их можно было вызвать только до 18-го дня жизни путем введения NMDA [12].
Указанные особенности незрелого мозга младенца объясняют то, что у детей раннего возраста иктальные разряды могут мгновенно вовлекать широкие поля церебральной коры, часто не демонстрируя разнообразие клинических проявлений приступа. Во многих случаях не удается идентифицировать очаговые симптомы приступа, кроме генерализованных феноменов, как клинически, так и на ЭЭГ. Высокая склонность к вторичной генерализации приводит к тому, что едва различимое фокальное начало вторично-генерализованного приступа может быть не установлено, и приступ ошибочно расценивается как первично-генерализованный. В качестве примера приведена иктальная ЭЭГ инфантильного спазма 8-месячного пациента с ФЭ с инфантильными спазмами. На ЭЭГ отчетливо видна региональная низкоамплитудная быстрая активность в левой теменно-височной области на фоне генерализованного падения амплитуды биопотенциалов в момент приступа (рис. 2).
Из 156 пациентов с ФЭ в возрасте до 3 лет 70 имели генерализованный тип приступов: кластерные инфантильные/эпилептические спазмы. Нередко в структуре спазмов наблюдались такие очаговые симптомы, как асимметричное участие мускулатуры конечностей и туловища, версия головы и глаз; во время серии между спазмами могли отмечаться ороалиментарные и гипермоторные автоматизмы. На интериктальной ЭЭГ у этих пациентов, как правило, регистрировалась модифицированная гипсаритмия с региональными акцентами или без таковых.
Учитывая перечисленные сложности диагностики формы эпилепсии, оценивали распространенность инфантильных спазмов среди больных ФЭ в возрасте от 1 мес до 3 лет. В отечественной и зарубежной литературе синдромы инфантильных спазмов и Веста рассматривают как сходные состояния. Синдром Веста в свою очередь относят к группе генерализованных криптогенных и симптоматических эпилепсий с возрастзависимым началом. Еще в 2000 г. были опубликованы данные о наличии очевидных признаков ФЭ у 40% пациентов этой группы [1]. Развитие при этом инфантильных спазмов и гипсаритмии, являющихся признаками ГЭ, обусловлено преобладанием действия возбуждающих нейротрансмиттеров, недостаточной зрелостью ингибиторной системы, особенностями строения головного мозга в младенческом возрасте [6, 7, 12, 13]. Таким образом, определенная часть парциальной эпилепсии, дебютирующей в младенческом возрасте, может иметь клинические и электроэнцефалографические проявления синдрома Веста, сохраняющиеся до определенного возрастного периода (рис. 3, а, б).
Среди 156 пациентов в возрасте от 0 до 3 лет у 70 (45%) имелись инфантильные спазмы. У части пациентов они сочетались с парциальными приступами, у остальных были единственным типом припадков. Диагноз парциальной эпилепсии во всех случаях основывался на анализе интер- и иктальной ЭЭГ, характеризующейся у большинства больных устойчивыми региональными изменениями на фоне генерализованной и диффузной эпилептической активности.
При анализе частоты манифестации инфантильных спазмов в зависимости от локализации зоны начала приступа оказалось, что наиболее часто ИС возникали при височной (55%), затылочной (50%), теменной (50%) и мультирегиональной (55,5%) локализациях; в случае лобной эпилепсии инфантильные спазмы манифестировали более чем в ⅓ случаев (рис. 4).
Полученные результаты свидетельствуют об особенностях течения ФЭ у детей раннего возраста по сравнению со взрослыми пациентами. Несмотря на локальный характер поражения, эпилепсия в раннем возрасте проявляется генерализованными припадками и часто генерализованным характером патологической активности на ЭЭГ. У взрослых, напротив, в подавляющем большинстве случаев имеет место отчетливая очаговая симптоматика в иктальной клинико-энцефалографической картине. Особое место в данной ситуации занимает хирургическое лечение. Известно, что при генерализованных формах эпилепсии хирургия малоэффективна. Неверные выводы о генерализованном характере эпилепсии у таких детей влекут за собой отказ от хирургического вмешательства, которое потенциально может изменить ситуацию в лучшую сторону.
Из 634 пациентов с диагнозом «эпилепсия» иктальные события во время ВЭЭГ были зарегистрированы у 141 (22,2%). Необходимо учитывать, что часть пациентов пребывала в фазе клинической ремиссии и обследовалась на предмет контроля эффективности проводимого лечения. Частота приступов во время ВЭЭГ коррелировала с возрастом пациента (рис. 5).
При ЭЭГ-исследованиях регистрируется только интериктальная эпилептиформная активность, т.е. ирритативная зона. В соответствии с ее локализацией часто судят о местонахождении эпилептогенной зоны. Однако у значительной части пациентов, особенно в раннем возрасте, обнаруживается два независимых интериктальных фокуса эпиактивности и более. Среди наблюдавшихся нами 163 детей раннего возраста подобная ситуация отмечалась в 48,4% случаев. Повторная иктальная регистрация ВЭЭГ свидетельствовала, что локализация межприступной эпилептической активности не всегда совпадает с локализацией разрядов во время приступа. В связи с этим была проанализирована частота несовпадения локализации этих, совершенно разных, видов патологической активности.
Из 127 пациентов с ФЭ и зарегистрированными на ВЭЭГ приступами несоответствие ирритативной зоны и зоны начала приступа наблюдалось у 29 (22,8%) детей, причем подавляющее большинство пациентов относились к группе раннего возраста. Удаленность указанных двух зон друг от друга могла быть значительной. Так, например, у пациентов с инфантильными спазмами интериктальная локализация патологической активности могла соответствовать затылочным или задневисочным отделам одного полушария, а зона начала приступа располагалась в лобных или височных отделах контралатерального полушария. Высокая частота случаев несоответствия представляется весьма значительной в контексте возможного хирургического лечения эпилепсии, так как ошибки при определении локализации эпилептогенной зоны в коре мозга могут привести к крайне нежелательным последствиям.
Среди 127 пациентов с ФЭ и зарегистрированными на ВЭЭГ приступами у 12 (9,4%) больных наблюдалось более одной зоны начала приступа. У 11 больных было выявлено по две независимых зоны начала приступа, а у 1 пациента — три (в обеих лобных и левой височной областях). Все указанные пациенты относились к группе раннего возраста.
Заключение
По результатам проведенного исследования можно сделать следующие выводы. У каждого 5-го пациента с подозрением на текущие эпилептические приступы пароксизмы носят неэпилептический характер. К этой группе относятся как пациенты с эпилепсией, так и без нее. У 92,6% больных в детском эпилептологическом стационаре имеется ФЭ, причем 48,2% имеют лобную локализацию поражения, и именно лобная эпилепсия имеет наиболее тяжелое течение у детей. Особенностью течения ФЭ в раннем возрасте является наличие «псевдогенерализованных» приступов с «генерализованной» эпилептиформной активностью на ЭЭГ, приводящих к ошибочной диагностике ГЭ. Иктальные события при проведении 10-часового ВЭЭГ-мониторинга регистрируются в 22,2% случаев. Имеется обратная зависимость частоты возникновения приступов во время исследования и возраста, что указывает на необходимость увеличения продолжительности ВЭЭГ-мониторинга у детей старшего возраста до 24 ч и более. Несовпадение ирритативной зоны и зоны начала приступа при ФЭ наблюдается в 22,8% случаев, подавляющее большинство указанных случаев относится к группе раннего (0-3 года) возраста. У 9,4% пациентов с ФЭ имеется более одной корковой зоны, ответственной за генерацию эпилептических приступов.
Таким образом, локализация эпилептогенной зоны не может быть достоверно установлена без анализа иктальной ЭЭГ, особенно в раннем детском возрасте. Несмотря на наличие высокотехнологичных методов обследования, диагностика эпилепсии, особенно ее фокальных форм, представляет значительные сложности. Ошибки могут возникать на всех этапах диагностики — от установления самого факта наличия эпилепсии у пациента до идентификации эпилептогенной зоны. Точность и достоверность диагностики имеют особое значение в случае подготовки пациента с ФЭ к хирургическому лечению. В связи с этим при определении локализации эпилептогенной зоны обязательным условием является многократная запись всех видов приступов, присущих данному пациенту, их классификация и тщательный анализ иктальных ЭЭГ-паттернов.
Мифы и правда об эпилепсии
11 вопросов об этой болезни и 11 исчерпывающих ответов
Каких-то 30 лет назад пациентов с эпилепсией лечили психиатры. Болезнь стигматизирована до сих пор, вокруг нее сложилась масса мифов. 25 марта в мире отмечался день борьбы с эпилепсией. Доктор медицинских наук, главный внештатный специалист — детский невролог ПФО Елена Морозова и кандидат медицинских наук Дмитрий Морозов — врачи-эпилептологи. Накануне они провели пресс-конференцию об этой болезни. Символично, что на Елене был сиреневый шарфик, а в кармане пиджака Дмитрия — сиреневый платок. И это не случайно: сиреневый, лавандовый цвет считается терапевтическим, успокаивающим, и именно он стал символом Дня борьбы с эпилепсией. В «Реальном времени» — выжимка из их рассказа. Отвечаем на самые популярные вопросы о болезни: как действовать, если у человека приступ, по каким признакам диагностируют эпилепсию, что делать, если диагноз уже поставлен, а главное — почему эпилепсия не приговор.
Что такое эпилепсия и сколько людей ею больны?
Дмитрий Морозов: Эпилепсия — хроническое заболевание головного мозга, которое характеризуется повторяющимися, преимущественно непровоцируемыми приступами. Как правило, болезнь дебютирует либо в раннем детском возрасте, либо возникает в пожилом возрасте. Есть два статистических пика заболеваемости — до года и после 65 лет. До 75% случаев эпилепсии диагностируются в возрасте до 20 лет. У 1 из 100 детей диагностируется эпилепсия, а приступы (хотя бы один в жизни) были у 5% людей. В мире больны эпилепсией около 60 млн человек.
Елена Морозова: И это без учета Индии и Китая, где нет учета заболеваемости. Ученые считают, что вместе с ними эта цифра вырастает до 100 млн. В Казани диагноз «эпилепсия» сегодня поставлен 925 детям, в Татарстане около 2000 детей живут с таким диагнозом. Добавлю еще, что приступы должны возникнуть минимум дважды: однократный приступ еще не повод ставить диагноз.
Зачем мне вообще знать об этой болезни?
Елена Морозова: Заболевание это имеет высокую социальную значимость.
Во-первых, оно достаточно драматичное (недаром у большинства пациентов к нему добавляется синдром тревожности и даже клиническая депрессия)
Во-вторых, даже врачи-неврологи порой демонстрируют недостаточные знания о нем — а это значит, что знания надо распространять.
В-третьих, пациенты с заболеванием часто подвергаются стигматизации: таких детей неохотно берут в детские сады, некоторые школы настаивают на домашнем обучении, у взрослых пациентов возникают проблемы на работе. Например, ко мне обратилась девушка с эпилепсией и рассказала, что ее работодатель узнал о диагнозе (у нее случился приступ) и теперь собирается ее уволить. Интересно, что ее работодатель тоже обратился ко мне в тот же день — он меня просил помочь ее уволить по медицинским показателям.
Исторически примерно до 90-х годов прошлого века эпилепсия официально относилась к области к психиатрии. Естественно, это накладывало определенный отпечаток на жизнь пациентов, в обществе был своеобразный взгляд на нее. Может быть, оттуда и появились стигмы. Потом потихоньку эпилепсия перешла в раздел неврологии, но социальные проблемы пациентов пока никуда не делись. И чем меньше мифов вокруг этого заболевания, тем лучше.
Как диагностируют эпилепсию? По припадку с падением и судорогами?
Елена Морозова: Во-первых, приступы должны повторяться хотя бы два раза. Однократный приступ вовсе не означает, что есть заболевание. Во-вторых, подавляющее число обычных людей и врачей считают, что эпилепсия — это только «классические» приступы с падениями и судорогами. Но только часть приступов выглядит так.
Дмитрий Морозов: В медицине описано до 70 видов эпилептических припадков.
Елена Морозова: И во многих случаях вообще сложно подумать, что перед нами приступ. Есть оценочные критерии постановки диагноза: во-первых, несколько таких приступов, а во-вторых — они должны быть совершенно определенного характера. Врач должен оценить еще тот факт, есть ли изменения на ЭЭГ и на МРТ, и результаты генетического исследования. И только на основе комплексного обследования пациента можно с уверенностью сказать: да, перед нами действительно эпилепсия. Только по клинической картине или только по МРТ/ЭЭГ диагноз поставить невозможно. Очень важно: та «протокольная» ЭЭГ, которая делается 15 минут — не имеет никакого значения. Надо проводить обследование хотя бы 2 часа с включением эпизода сна — иными словами, нужен видео-ЭЭГ-мониторинг. В идеале — проводить этот мониторинг во время приступа, чтобы можно было однозначно совместить момент припадка с пиком мозговой активности на энцефалограмме.
Какие еще бывают эпилептические припадки, кроме классических?
Дмитрий Морозов: самый сложный возраст для диагностики — дети первого года жизни. У младенцев может быть много странных движений, которые очень сложно отличить от патологических. И это самый тяжелый контингент больных в плане отличия и идентификации приступов. Нам часто приносят младенцев, у которых физиологические нормальные движения, но неопытные родители думают: что-то с ними не так. При таких подозрениях нужен эпилептолог, который дифференцирует нормальные движения от патологических.
Часто ли диагноз ставится ошибочно?
Елена Морозова: Вчера у меня был яркий пример, 15-летняя пациентка. Творческая семья, девочка выступает. Ей несколько лет назад поставили диагноз «эпилепсия», врач очень драматично ей об этом рассказал. Результат — две попытки суицида за 2 года. Девочка решила, что у нее болезнь, ей нельзя выступать, ее творческая карьера закончилась, и жизнь, значит, тоже. Ребенок живет на антидепрессантах. А в итоге обследования оказалось, что диагностировали ее неверно и эпилепсии у нее нет. И это очень серьезно, ведь единожды прозвучавший в карточке диагноз, который может быть ошибочным, остается с пациентом навсегда. Ко мне приходят часто здоровые молодые люди, которые говорят: «Я хочу служить в армии, водить машину, но у меня был один приступ, и диагноз не снимают». Но снять диагноз в России очень сложно.
Можно ли вылечить эпилепсию?
Дмитрий Морозов: Эпилепсия — это хроническая болезнь. Но неизлечимость — это один из главных мифов о ней. У 75% пациентов эпилепсия хорошо контролируется. Мы можем добиться отсутствия приступов и привести болезнь к ремиссии. Не реагируют на медикаментозное лечение только 30% пациентов. Но 10% пациентов мы можем освободить от приступов с помощью хирургического лечения. И это довольно большой процент, и врачи должны об этом помнить.
Повода для частых госпитализаций таких пациентов нет, а необходимость лежать в больнице раз в полгода — это стереотип. В идеале человеку с эпилепсией должна быть подобрана хорошая базовая терапия, и единственным напоминанием о его заболевании становится прием таблетки один раз в день.
Хочется подчеркнуть: очень важно обратиться в дебюте для постановки диагноза к квалифицированному сведущему специалисту. Ни в коем случае нельзя заниматься самолечением. Народные методы при эпилепсии не просто не действуют — они могут быть даже опасны.
Елена Морозова: Для меня удивителен факт, что многие взрослые больные эпилепсией почему-то лечатся хуже, чем дети. Они живут на таблетках и терпят продолжающиеся приступы, потому что эти препараты им назначили в детстве. Но всю жизнь жить с приступами не надо — и воспринимать их как приговор тоже. Если лекарство не подходит — надо пытаться искать другую схему, оптимальную в каждом конкретном случае. Наша цель — минимизировать приступы, и это вполне возможно. Совершенно неправильно продолжать жить с пониманием, что ты приговорен! Между тем, многие пациенты выходят из кабинета эпилептолога примерно в таком же состоянии шока, как из кабинета онколога. Между тем, хотя рак и гораздо более драматичное заболевание, чем эпилепсия, сейчас лечатся и многие его формы. А уж в случае эпилепсии — медицина не стоит на месте, и появляются все новые способы минимизировать количество приступов и войти в ремиссию.
Правда ли людям с этой болезнью нельзя учиться в институте, работать на сложной работе?
Елена Морозова: Вокруг эпилепсии сложилось множество неоправданных мифов и ограничений. Даже пациентам с очень легкими формами болезни постоянно выставляют ограничения: нельзя проходить реабилитацию, нельзя учиться в вузе, идти в армию, заниматься спортом, водить машину, работать на высокоинтеллектуальной работе… Это все мифы. Я за то, чтобы эти дети были максимально нестигматизированы. При должном лечении, если пациент отвечает на терапию, он ведет совершенно обычный образ жизни.
Как помочь человеку, у которого начался приступ?
Елена Морозова: Не надо начинать метаться, открывать окна, высовывать пациента головой в окно, разжимать ему зубы (часто ломая их). Нужно во время припадка положить пациента на бок, чтобы у него не запал язык. Сохраняйте максимальное спокойствие. По возможности зафиксируйте приступ на видео, чтобы потом показать его врачу (а он уже классифицирует припадок и изучит его: доктор должен видеть лицо, руки, ноги пациента, всю кинематику приступа). Не надо вызывать скорую помощь, если перед вами хорошо знакомый вам человек, а приступ длится не дольше 5 минут. А вот если все продолжается более пяти минут — позвоните в скорую помощь.
Что делать родителям, если у их ребенка на ЭЭГ обнаружена подозрительная активность и врач ставит диагноз «эпилепсия»?
Елена Морозова: В первую очередь, надо подтвердить диагноз и срочно идти к высококвалифицированному специалисту-эпилептологу. Это должен быть доктор, который оценит, фоновая это активность мозга, которая есть примерно у 5% всех людей, или это тот симптом, на который нужно обратить внимание даже при отсутствии приступов. Раньше говорили так: мы не лечим энцефалограмму, мы лечим пациентов. Сейчас бывают случаи, когда нет приступов, но есть активность на ЭЭГ, на которую стоит обратить внимание. Но такие случаи очень специфичны, они встречаются не так часто.
Дмитрий Морозов: Как говорили старые профессора: мы должны снимать шляпу перед дополнительными методами исследования (ЭЭГ и МРТ), но не должны снимать голову. Это значит, что диагноз «эпилепсия» прежде всего базируется на клинических проявлениях. И уже потом в дело вступают дополнительные методы исследования — ЭЭГ, МРТ, генетика.
Может ли прививка спровоцировать развитие эпилепсии?
Дмитрий Морозов: На международных медицинских ресурсах разъясняется, что, например, между вакцинацией от COVID-19 и эпилепсией связи нет. Так что говорить о том, что вакцина может спровоцировать эпилепсию, абсолютно некорректно. Но бывают некоторые формы эпилепсии, при которых приступы провоцируются подъемом температуры. В таких случаях, если вакцина вызвала кратковременное повышение температуры — у человека может развиться эпилептический приступ. Но это не означает, что прививка провоцирует эпилепсию или обостряет приступы — это делает температура.
Елена Морозова: Есть тонкий момент. Нет абсолютной связи какой бы то ни было прививки и эпилепсии. У каждого человека свой триггер приступа или даже дебюта эпилепсии: для кого-то это травма, для кого-то стресс, для кого-то высокая температура. Поэтому прививка может стать триггером приступа только опосредованно, через поднятие температуры. И если это по роковой случайности окажется дебют заболевания — нужно понимать, что это проявило бы себя в любом случае, при других обстоятельствах. Ведь температура может вырасти и при банальном гриппе, и при ветрянке, и при любом воспалительном заболевании.
Действительно ли люди с эпилепсией психически и эмоционально нестабильны?
Дмитрий Морозов: Как мы уже говорили, часто у пациентов с эпилепсией есть еще и СДВГ, и депрессивные и тревожные расстройства. Врач должен обращать на это внимание при постановке диагноза. Часто тревога и депрессия бывают тяжелее, чем сами приступы. К сожалению, у нас недостаточно внимания уделяется эмоциональному компоненту. Невролог не обращает внимания на настроение. А если мы начнем спрашивать, испытывает ли пациент тревогу, есть ли панические атаки — мы узнаем много нового о нем. И на эти сопутствующие состояния тоже надо обращать внимание.
Елена Морозова: А возникают эти состояния из-за мифов. Нужно максимально избавляться от них. Важно знать: это заболевание в большинстве случаев излечимое, и надо к нему правильно подойти. Врачам бы я посоветовала с пациентом разговаривать, пусть даже и в условиях дефицита времени. Успокойте его правильным разговором, осветив его проблему с точки зрения отсутствия драматизма и современным подходом. Мне некоторые пациенты говорят: «Понятно, что я потом сойду с ума». Да, изменения личности возможны, но не обязательны! И при адекватной терапии задача врача — избежать этого.
Дмитрий Морозов: Чехов говорил, что миссия врача — не только лечение людей, но и распространение знаний. Основной нашей целью является рассказать, что эпилепсия — это не одно заболевание. Все люди разные, и протекает она у всех по-разному. И она — не приговор, а заболевание, которое можно эффективно сдерживать. Мы надеемся, что когда общество это поймет — произойдет смена парадигмы, разрушатся стереотипы. Важно, чтобы было как можно меньше мрака и как можно больше света в донесении этих знаний.
Людмила Губаева
ОбществоМедицина Татарстан
Энцефалограмма головного мозга или ЭЭГ — это информативный метод диагностики состояния ЦНС. Способ основан на измерении и оценке электрической активности, биоэлектрических потенциалов коры головного мозга. Энцефалография универсальна, позволяет выявить многие функциональные расстройства работы центральной нервной системы. В том числе эпилепсию и последствия опухолей. Но для точного понимания сути ситуации важен опыт. От его наличия зависит качество расшифровки полученных данных.
Электроэнцефалографию проводят в амбулаторных или стационарных условиях. Зависит от формы ЭЭГ и целей, которые преследует диагностика.
- Показания к электроэнцефалографии
- Имеются ли противопоказания
- Подготовка к диагностике
- Ход процедуры
- Расшифровка результатов
- ЭЭГ ночью во сне
Показания к электроэнцефалографии
Электроэнцефалография — универсальный и информативный метод диагностики заболеваний центральной нервной системой. Отклонения в биоэлектрической активности мозга при наличии заболеваний есть всегда. Но не во всех случаях врач может корректно расшифровать показатели ЭЭГ.
Среди показаний к диагностике методом ЭЭГ:
- Подозрения на эпилепсию. Хроническое рецидивирующее заболевание с судорожными приступами, потерей сознания. ЭЭГ дает возможность выявить патологический процесс на ранней стадии, оценить тяжесть расстройства и назначить грамотное лечение.
- Опухоли головного мозга в анамнезе или предположение об их наличии в анамнезе. Неоплазии не выявляются непосредственно. Но для них типичны определенные паттерны мозговой активности, по повторению которых и подозревают новообразование.
- Судороги неизвестного происхождения. Не обязательно эпилептического. Что виной судорожным проявлениям ЭЭГ и призвана выявить.
- Патологии сосудов головного мозга вплоть до сосудистой деменции. По картине ЭЭГ, снижению биоэлектрической активности, можно сделать вывод о характере патологического процесса и его сущности.
- ВСД. Не самостоятельный диагноз, а синдром в рамках множества заболеваний. Диагностика методом ЭЭГ может стать отправной точкой в поисках виновника.
- Перенесенные черепно-мозговые травмы. Повреждения головы могут быть опасными в отсроченной перспективе. Электроэнцефалография дает возможность обнаружить изменения на ранней стадии. Обычно ЭЭГ проводится сразу после травмы или стабилизации состояния пострадавшего.
- Дегенеративные поражения мозга. Болезнь Альцгеймера, Паркинсона, различные формы деменций.
- Воспалительные заболевания ЦНС.
- Токсические повреждения тканей мозга.
- Задержка развития, заикание у детей. ЭЭГ показывает, что тому причина.
Электроэнцефалография может назначаться при жалобах на бессонницу, головные боли, головокружение, постоянную усталость, астению. Или же в рамках уже установленного диагноза, чтобы проверить динамику патологического процесса, качество и эффективность проводимого лечения.
ЭЭГ — часть группы диагностических мероприятий. Но не единственный метод проверки состояния центральной нервной системы.
Имеются ли противопоказания
Противопоказания к диагностике методом ЭЭГ как таковые отсутствуют. Это информативная методика обследования. Все же в нескольких случаях электроэнцефалографию придется отложить до лучшего времени. Среди противопоказаний:
- Психическая неадекватность. Психозы, алкогольные нарушения вызывают состояния, исключающие нормальное поведение. Пациент не сможет выполнять то, что ему предложит врач, и спокойно сидеть. Провести ЭЭГ можно будет только когда патологическое состояние сойдет на нет, и человек вернется в состояние психической нормы.
- Открытые раны головы. Из-за особенностей воздействия оборудования для ЭЭГ.
- Психомоторное возбуждение. На фоне психических расстройств разных уровней.
В этих случаях следует дождаться лучшего момента для диагностики.
Подготовка к диагностике
Подготовка касается стабилизации состояния центральной нервной системы. Меры простые, но требуют строгого соблюдения:
- За 48 часов следует отказаться от напитков и продуктов, способных стимулировать работу ЦНС. Сюда относят кофе, крепкий чай, колу, а также шоколад и вообще сладости с высоким содержанием сахара. То же самое касается алкогольных напитков.
- В день исследования стоит вымыть голову. Чистая кожа лучше держит электроды. Также улучшается качество сигнала, благодаря чему информативность исследования становится выше. При этом ни в коем случае нельзя использовать гели, лак для волос. Они дают обратный эффект.
- За 2 часа следует полностью отказаться от пищи.
- Также за 2 часа стоит отказаться от курения. Сигареты обладают психостимулирующим эффектом.
- При наличии длинных волос не лишним будет взять бумажные салфетки или матерчатое полотенце. Чтобы стереть с головы остатки геля.
- Прямо перед исследованием стоит снять все украшения, вынуть серьги.
При систематическом применении нейролептиков, транквилизаторов, противосудорожных или антидепрессантов, стоит сообщить врачу. Чтобы при расшифровке фактор приема психотропных средств и их стороннего влияния был учтен.
Ход процедуры
Пациент садится в кресло. Для проведения ЭЭГ используются специальные электроды, который накладываются на голову, чтобы захватить все отделы мозга. После этого пациенту предлагают какое-то время сидеть спокойно и расслабиться. Это т.н. пассивное бодрствование. В норме в таком состоянии не должно быть резких скачков мозговой активности.
Затем, когда человек расслабится, ему предлагают пройти серию функциональных тестов. В числе таковых:
- Тест с открытием и закрытием глаз.
- Тест с гипервентиляцией. Глубоким быстрым дыханием на протяжении минуты-двух.
- Фото- и фоностимуляция. Воздействие звуками определенной частоты, светом для стимулирования ЦНС.
В конце процедуры ЭЭГ пишут постоянно, на протяжении нескольких минут. Опытные неврологи знают, что в конце процедуры нередко обнаруживаются скрытые нарушения работы головного мозга.
Расшифровка результатов
Расшифровкой результатов занимаются неврологи или нейрофизиологи. В краткой сводной таблице ниже даны примерные сведения о норме и патологии:
|
Альфа |
Частота 8–12 Гц В расслабленном состоянии сохраняется одинаковой. |
Отступление от нормы в патологических случаях говорит о коме. |
|
Бета |
Частота: 13–40 Гц В норме изменения встречаются при тревоге, усталости, размышлениях, напряженном внимании |
Условно не нормальная причина — прием бензодиазепинов. |
|
Гамма |
Частота: 30–100+ Наблюдается при интенсивной обработке информации |
При патологиях, которые связаны со снижением умственных способностей, гамма-волны меняются. |
|
Дельта |
Частота: до 4 Гц Фаза медленного сна, длительная концентрация внимания |
Энцефалопатия, подкорковые повреждения, диффузные поражения мозга. |
|
Мю |
Частота: 8–13 Гц Двигательные нейроны в покое. |
Избыточная активность мозга, аутизм. |
|
Тета |
Частота: 4–8 Гц Полусон, расслабление |
Энцефалопатия, нарушение со стороны глубоких структур мозга, гидроцефалия (иногда). |
Об эпилепсии говорят сочетания результатов. По одному отклонению ее выявить невозможно.
ЭЭГ ночью во сне
ЭЭГ во сне проводится при явных неврологических симптомах и отсутствии проявлений на энцефалограмме. Или явном несоответствии состояния человека и картины обследования.
Человека помещают в стационар, после чего начинают мониторинг ЭЭГ. На протяжении суток или более. Возможна осмысленная провокация приступа. ЭЭГ во сне и в состоянии бодрствования, разницы между ними, непрерывная запись позволяют обнаружить патологический процесс очень скоро.