Сахарный диабет (СД) является серьезной проблемой современного здравоохранения во всем мире, влияющей на показатели здоровья, трудоспособности и, в конечном итоге, продолжительности жизни больших групп населения. Согласно определению, СД — это заболевание обмена веществ разной этиологии, которое характеризуется хронической гипергликемией, возникающей вследствие нарушения секреции, либо действия инсулина, либо обоих факторов одновременно [1, 2, 3]. Очевидно, что при сходстве финальных метаболических нарушений причины неэффективности действия гормона инсулина могут быть весьма многообразны. Поэтому для выбора адекватной терапевтической тактики важно не только диагностировать собственно диабет, но и максимально детализировать его этиологию.
В детской и подростковой популяции, длительное время считавшейся подверженной заболеваемости исключительно СД 1-го типа (СД 1), проблема дифференциальной диагностики представляется особенно актуальной. Статистика последних лет свидетельствует о возрастании вклада других типов СД в общую структуру заболеваемости СД у детей: СД 2-го типа (СД 2) — до 10%, моногенного СД (МГСД) — 1–3% [2, 3, 4, 5]. Эти данные нельзя считать окончательными в связи с ограничением доступности молекулярно-генетических методов обследования, а также сложившимися стереотипами в отношении диагностики СД у детей.
Между тем диагностические ошибки в установлении этиологии СД способны привести к неверной тактике в выборе терапии основного заболевания, планировании скрининга осложнений и коморбидных состояний и определении отдаленного прогноза. Известные в настоящее время варианты СД у детей, не относящиеся к 1-му типу, в большинстве своем не имеют четких патогномоничных проявлений, что затрудняет их диагностику, определяя необходимость анализа данных в совокупности, включая клинико-лабораторные симптомы, особенности дебюта и течения болезни, ответа на проводимую терапию [5, 6]. В связи с этим мы сочли целесообразным систематизировать современные сведения о неаутоиммунном СД у детей и предложить дифференциальный алгоритм, способный помочь практикующему врачу в диагностическом поиске.
Среди неаутоиммунных вариантов СД у детей можно выделить две основные группы — СД 2 и МГСД.
Сахарный диабет 2-го типа
СД 2 встречается примерно у 10% детей и подростков, больных диабетом. При диагностике следует учитывать особенности этого типа СД, которые должны рассматриваться в комплексе.
СД 2 у молодых имеет этнические особенности, превалируя у небелокожих европейцев, американцев и азиатов, но при этом может встречаться у лиц любой расы. По данным SEARCH for Diabetes in Youth (популяционное исследование среди 10–19-летних жителей США), СД 2 был диагностирован у 33% обследованных афроамериканцев, 22% латиноамериканцев, 40% жителей островов Тихого океана, 76% коренного населения США; при этом среди белых американцев встречался лишь у 6% обследованных. Статистика стран Восточной Азии свидетельствует о высокой заболеваемости СД 2 среди молодых: в Гонконге — до 90%, в Тайване — 50%, в Японии — 60%. Среди молодых жителей США и Европы СД 2 сильно коррелирует с избытком массы тела или ожирением, что не столь характерно для азиатов (в Японии, Индии, Тайване до 30% больных СД 2 детей и подростков имеют нормальный индекс массы тела) [4, 7, 8].
Манифест СД 2 у детей чаще приходится на второе десятилетие жизни (средний возраст — 13,5 лет), совпадая с пиком физиологической пубертатной инсулинорезистентности, которая, в свою очередь, может стать триггером манифестации ранее скрытого СД 2. Варианты клинического манифеста СД 2 широко варьируют. Возможно полное отсутствие клинических симптомов, и тогда СД 2 диагностируется при диспансерном обследовании пациентов из групп высокого риска или случайно. Однако примерно у трети больных в дебюте СД 2 имеет место кетоацидоз, что является частой причиной ошибочного установления диагноза СД 1. Описывается редкий вариант манифеста с развитием тяжелой дегидратации и гиперосмолярной комы с высоким риском летального исхода [9]. Гендерные различия ассоциированы с этническим фактором. Так, в популяции коренных американцев соотношение заболеваемости мальчиков и девочек соответствует 1:4–1:6, а в азиатской популяции подобные различия отсутствуют (1:1). Случаи заболеваемости СД 2 среди родственников, в том числе не первой степени родства, характерны для данного типа диабета. Однако у 15% детей с СД 2, в отличие от взрослых, может отсутствовать отягощенная наследственность [4, 8]. Данный факт наряду с возрастанием роли семейного анамнеза в диагностике СД 1 также может стать причиной ошибок в установлении типа СД у детей.
При СД 2, в отличие от СД 1, отсутствует ассоциация с HLA-маркерами и с аутоантителами.
СД 2, в основе патогенеза которого лежит инсулинорезистентность, может протекать изолированно, но чаще ассоциирован с другими составляющими метаболического синдрома: артериальной гипертензией, дислипидемией, центральным ожирением, acantosis nigricans, овариальной гиперандрогенией, неалкогольным жировым гепатозом (NAFLD), нефропатией. У девочек преждевременное (до 8 лет) изолированное адренархе повышает риск формирования впоследствии овариальной гиперандрогении. Артериальная гипертензия, по разным данным, встречается у 35–75% детей и подростков с СД 2. Нефропатия с симптомами микро- или макроальбуминурии может быть диагностирована как в дебюте, так и при длительном течении СД 2. Есть данные об исходе нефропатии при СД 2 в фокальный сегментарный гломерулосклероз. Дислипидемия характеризуется нарушением соотношения и ростом вклада атерогенных липидных фракций. При СД 2 у детей и подростков, ассоциированным с ожирением, могут иметь место признаки системного воспаления — повышение С-реактивного белка, уровня провоспалительных цитокинов, лейкоцитов, что в целом повышает суммарный кардиоваскулярный риск у взрослых [10, 11, 12, 13].
Установлено, что совокупность кардиоваскулярных факторов риска при наличии инсулинорезистентности и СД определяет высокий риск острых коронарных событий и повышает смертность среди взрослых лиц молодого возраста. Таким образом, СД 2 является серьезной патологией, имеющей особенности в популяции детей и подростков и требующей ранней диагностики, коррекции и своевременного скрининга специфических осложнений и коморбидных состояний [4, 14].
Подходы к ведению больных СД 2 во многом отличаются от таковых при более распространенном у детей СД 1. При сохранении основных компонентов терапии СД (диета, физические упражнения, медикаментозная терапия, обучение), в лечении СД 2 используется «ступенчатый» принцип. Выделяют три терапевтические ступени: диета и физические упражнения; диета, физические упражнения, метформин; диета, физические упражнения, метформин, инсулин.
Стартовая терапия СД 2 определяется клинической картиной и уровнем гликированного гемоглобина (HbA1c). При дебюте с отсутствием клинических симптомов и уровнем HbA1c < 9% терапия начинается с 1-й ступени — диета, физические упражнения. При наличии в дебюте СД 2 умеренно выраженных клинических симптомов диабета без признаков кетоза и уровне HbA1c < 9% терапия стартует со 2-й ступени — диета, физические упражнения, метформин. Если в дебюте заболевания выражены симптомы диабета с кетозом и/или кетоацидозом, уровнем HbA1c ≥ 9%, то к вышеназванной терапии присоединяется инсулин (3 ступень). Впоследствии осуществляется динамическое наблюдение с ежемесячными визитами пациента на клиническое обследование, определением HbA1c 1 раз в 3 месяца и решением вопроса об изменении терапевтической ступени, ориентируясь на вышеназванные критерии [4].
Основными целевыми установками ведения больных с СД 2 являются мотивация на изменение образа жизни, направленная на всех членов семьи, снижение избыточного веса, достижение оптимального метаболического контроля. Цели последнего также несколько отличаются от такового при СД 1, при котором целевые значения гликемии имеют возрастные и индивидуальные различия, допуская, в частности, поддержание уровня HbA1c в пределах 8–8,5% в младшей возрастной группе и у детей с бессимптомными гипогликемиями [15]. При СД 2 целевая гликемия предполагает соответственно: натощак 5,0–7,2 ммоль/л, постпрандиально < 10 ммоль/л, HbA1c < 7% [4].
Особенностью СД 2 является вероятность наличия макро- и/или микрососудистых осложнений уже в дебюте заболевания. Поэтому скрининг осложнений и коморбидных состояний, включающих другие компоненты метаболического синдрома, следует начинать сразу же при установлении диагноза СД 2. Скрининг подразумевает определение в дебюте заболевания, затем ежегодно микроальбуминурию (МАУ) и протеинурию, липидный спектр, функциональные печеночные пробы, измерение артериального давления при каждом визите. Скрининг на ретинопатию проводится также при установлении диагноза, затем ежегодно. Необходимо активно выявлять, обследовать и наблюдать в динамике проблемы пубертата, нарушения менструального цикла, ночные обструктивные апноэ у детей [4, 7, 13].
Моногенный сахарный диабет у детей
МГСД представляет собой результат наследования мутантных генов по рецессивному или доминантному типу либо спонтанной мутации de novo в отдельных генах. У детей МГСД в большинстве случаев связан с мутацией генов-регуляторов инсулиновой секреции; гораздо реже причиной могут стать мутации генов-рецепторов инсулина. МГСД может протекать изолированно либо присутствовать в составе таких генетических синдромов, как синдром Дауна, Клайнфельтера, Тернера, Вольфрама, Лоуренса–Муна–Барде–Бидля, Прадера–Вилли, атаксии Фридрейха, хореи Гентингтона, порфирии и др. Диагностика МГСД представляет определенные трудности, так как предполагает знание клинических особенностей отдельных вариантов и требует молекулярно-генетического подтверждения. Есть наблюдения, что большинству пациентов с МГСД в дебюте ошибочно диагностируется СД 1 или 2, что может негативно влиять на выбор стартовой терапии, прогнозирование степени риска и проведение превентивного мониторинга среди других членов семьи. По тем же причинам сложно судить об истинной распространенности данной патологии в детской популяции.
МГСД следует заподозрить при наличии следующих характеристик, которые не являются абсолютными и должны рассматриваться в совокупности с отсутствием типичных для СД 1 или 2 симптомов:
-
аутосомно-доминантный тип наследования СД;
-
сочетание с врожденной нейросенсорной глухотой, атрофией зрительного нерва, характерными синдромальными проявлениями;
-
инсулинорезистентность, низкая потребность в инсулине с возможностью прекращения инсулинотерапии в фазе частичной ремиссии;
-
отсутствие аутоантител;
-
варианты манифеста в неонатальном периоде или в пубертате [5, 6].
Более подробная характеристика разных групп МГСД представлена ниже.
МГСД с дебютом в возрасте 0–6 месяцев
У пациентов с неонатальным СД и дебютом в первом полугодии жизни крайне редко выявляются специфические аутоантитела и, напротив, часто определяется протективный для СД 1 HLA-генотип, что свидетельствует о частоте именно МГСД в данной возрастной группе [5]. Клинически выделяют транзиторный и перманентный СД, причем обе формы практически неотличимы в дебюте. Транзиторный неонатальный СД (ТНСД) обычно завершается через 8–12 недель, но имеет высокую (до 50%) вероятность рецидива, тогда как перманентный неонатальный СД (ПНСД) протекает на протяжении всей жизни [16]. Выделяют следующие генетические варианты неонатального СД у детей.
-
Нарушение импринтинга ZAC/HIAMI генов на локусе 6q24. Является наиболее частой причиной ТНСД, в дебюте и при рецидиве проводится терапия инсулином. Сопутствующие симптомы минимальны, в 23% — макроглоссия.
-
Активирующая мутация генов, контролирующих закрытие АТФ-зависимых калиевых каналов (Kir 6.2). Клинически — в 90% ПНСД, в 10% — ТНСД. В 90% случаев мутация спонтанная, наследственность не отягощена. У большинства пациентов имеет место изолированная клиника СД; у 20% сочетается с задержкой нервно-психического развития, эпилепсией (DEND-синдром). В дебюте у трети пациентов кетоацидоз, может не обнаруживаться С-пептид и показана терапия инсулином [5, 17]. Однако в ряде исследований последних лет была установлена эффективность терапии препаратами сульфонилмочевины в дозах, превышающих рекомендуемые для лечения СД 2. Есть наблюдения сохранения у части больных в возрасте от 3 месяцев до 36 лет, получавших препараты сульфонилмочевины, стойкой компенсации более одного года даже после отмены препаратов [18, 19, 20, 21].
-
Мутация SUR1. Встречается редко, у 78% — ТНСД, у остальных — ПНСД. Сочетается с задержкой нервно-психического развития [22].
-
Синдром Wolcott–Rallison (мутация EIF2AK3). Редкий синдром с аутосомно-рецессивным типом наследования, по данным некоторых авторов, в мировой литературе описано всего 17 случаев [23]. Характеризуется сочетанием СД с эпифизарной костной дисплазией (90%), остеопенией (50%), острой печеночной недостаточностью (75%), задержкой развития (80%), гипотиреозом (25%). Также имеют место симптомы нарушения экзокринной функции поджелудочной железы. Возраст дебюта — чаще первое полугодие, но может быть позже. Терапия инсулином [23, 24].
Возможность данного синдрома следует рассматривать у любого пациента с дебютом в первые три года жизни, имеющего эпифизарную дисплазию или острую печеночную недостаточность [5].
5. Другие причины неонатального СД. Очень редки, связаны с мутациями INS, GCK, FOXP3 (Х-сцепленный, болеют только мальчики), IPF1, HNF-1b, PTF1A. Последние 4 варианта сочетаются с аплазией или атрофией поджелудочной железы. Поэтому перед молекулярно-генетическим обследованием следует визуализировать поджелудочную железу и оценить экзокринную функцию. Все пациенты нуждаются в заместительной терапии инсулином и, по показаниям, заместительной ферментотерапии [5, 26, 27].
«Семейный» СД с дебютом в детском и юношеском возрасте
С расширением диагностических возможностей расшифрованы генетические механизмы ряда семейных форм СД, ранее относимых к СД 1 или СД 2. При этом следует рассматривать возможность МГСД во всех случаях, когда имеется семейный анамнез СД. Среди форм наследственного СД, ранее обозначавшегося и более известного под названием MODY (maturity-onset diabetes for young), наиболее частыми являются мутации гена HNF-1 альфа (MODY 3), HNF-4 альфа (MODY 1), гена глюкокиназы (MODY 2) [5, 6].
СД вследствие мутации гена HNF-1 альфа (MODY 3) является наиболее частым вариантом в данной подгруппе. Характеризуется дебютом в молодом возрасте (у детей — чаще в пубертате), отягощенным по СД семейным анамнезом — наследование по аутосомно-доминантному типу, «мягким» началом без склонности к кетоацидозу, возможностью нормогликемии натощак с высоким (> 5 ммоль/л) приростом гликемии в ответ на углеводную нагрузку в стандартном оральном глюкозотолерантном тесте, сниженным почечным порогом, в связи с чем может определяться глюкозурия при нормогликемии, продолжительным (> 3 лет) периодом «медового месяца». Данные особенности затрудняют раннюю диагностику СД, что влияет на развитие сосудистых осложнений. Тактически пациенты с данным типом СД в дебюте могут получать только немедикаментозную терапию, но в дальнейшем нуждаются в присоединении фармакотерапии. Имеет место высокая чувствительность к препаратам сульфонилмочевины, которые в начале лечения назначаются в дозе, составляющей 1/4 от среднетерапевтической. У детей, нуждающихся в медикаментозной терапии, применяется инсулин [6, 25].
СД вследствие мутации гена HNF-4 альфа (MODY 1) по клиническим характеристикам подобен предыдущему варианту, но без нарушения почечного порога. Может быть диагностирован, когда имеют место клинические проявления MODY 3, но при генетическом исследовании не подтверждается мутация гена HNF-1 альфа [5, 6].
СД вследствие мутации гена глюкокиназы (MODY 2) сложен для диагностики из-за скудности проявлений. Наследуется по аутосомно-доминантному типу. Клинические симптомы, как правило, отсутствуют. Характерными являются длительная «мягкая» гликемия натощак (5–8,5 ммоль/л), высоконормальный или пограничный уровень HbA1c, невысокий прирост гликемии (< 3,5 ммоль/л) через 2 часа после нагрузки глюкозой, случаи гипергликемии натощак или нетяжелого СД среди родственников. Установлен низкий риск сосудистых осложнений. Ответ на фармакотерапию (оральные сахароснижающие препараты, инсулин) низкий, в большинстве случаев в детском возрасте пациенты не нуждаются в медикаментозной терапии [5, 6]. Описано небольшое количество семей, в которых наблюдалось аутосомно-доминантное наследование мутаций генов IPF1 (MODY 4), NeuroD1 (MODY 6), CEL (MODY 7), клинически проявлявшихся инсулиннезависимым СД. Однако эти варианты настолько редки и необычны, что при дифференциальной диагностике СД у детей в обычной клинической практике специальный поиск этих мутаций не рекомендуется [28].
Генетические синдромы, ассоциированные с СД
МГСД может встречаться не только изолированно, но и в составе генетических синдромов. Последние следует заподозрить на основании характерных синдромальных проявлений. Мы остановимся на некоторых из них. Синдром Вольфрама, или DIDMOAD синдром (Diabetes insipidus, diabetes mellitus, optic atrophy, defness), имеет аутосомно-рецессивный тип наследования. Причиной является мутация в гене WFS1, определяемая у 90% пациентов с клиническими проявлениями данного синдрома. Полный фенотип, встречающийся у 75% пациентов, включает, кроме СД, несахарный диабет, атрофию зрительных нервов, прогрессирующую до 16 лет, двустороннюю сенсорную глухоту и другие, более вариабельные неврологические симптомы. Отдельные симптомы могут встречаться среди других членов семьи. Средний возраст манифеста 6 лет. Пациенты требуют лечения инсулином с момента установления диагноза [5, 29]. Синдром Роджера, или тиаминчувствительная мегалобластная анемия, также наследуется по аутосомно-рецессивному типу. Причина — мутация в гене SLC19A. Характеризуется нетяжелой мегалобластной анемией, отвечающей на терапию тиамином, ассоциированной с СД, и сенсорной глухотой. В дебюте терапия тиамином улучшает течение СД, но впоследствии больные нуждаются в терапии инсулином [5].
Мутация гена TCF2, кодирующего ядерный фактор гепатоцитов-1 бета (HNF-1 бета) — MODY 5, в настоящее время является предметом активного исследовательского интереса. Первоначально MODY 5 рассматривался как изолированный СД, однако впоследствии была установлена ассоциация с другими врожденными аномалиями — ренальной дисплазией, аномалией развития мочевых путей, гениталий, поджелудочной железы, печени. Причиной разнообразия клинических синдромов является полиморфизм генетических аномалий (делеции, дупликации) 17q12 хромосомы. Дифференциальный диагноз с данным вариантом МГСД может проводиться у любого ребенка с СД и недиабетическим поражением почек, особенно в сочетании с экзокринной недостаточностью поджелудочной железы. В терапии используется инсулин [30, 31].
СД может присутствовать в составе других генетических синдромов, таких как синдромы Дауна, Клайнфельтера, Тернера, Лоуренса–Муна–Барде–Бидля, Прадера–Вилли, атаксии Фридрейха, хореи Гентингтона, порфирии и др. Диагностика осуществляется на основании сочетания СД с характерными синдромальными проявлениями.
Митохондриальный СД
Митохондриальный СД является одним их мультисистемных проявлений митохондриальной болезни, в основе которой лежит мутация генов, кодирующих нуклеотидную последовательность митохондриальной т-РНК. Классическим примером может служить MELAS-синдром, включающий, кроме СД, системную миопатию, энцефалопатию, лактат-ацидоз, инсульт. Митохондриальный диабет обычно ассоциирован с сенсорной глухотой и низкорослостью [32]. Характеризуется прогрессирующим неаутоиммунным нарушением функции бета-клеток поджелудочной железы с быстро развивающейся потребностью в инсулине, который и применяется для терапии данного варианта МГСД.
МГСД вследствие инсулинорезистентности
Включает очень редкие генетические синдромы, причиной которых является наследование, в подавляющем большинстве по рецессивному типу, мутантных генов-рецепторов инсулина. Среди нозологических вариантов в настоящее время описаны лепрехаунизм, синдром Рабсона–Менденхолла, инсулинорезистентность типа А, липоатрофический СД. Общими для всех проявлениями являются значительное повышение содержания инсулина в плазме крови при отсутствии ожирения, повышение уровня андрогенов с клиническими симптомами гиперандрогении, acantosis nigricans. Часто имеют место аномалии зубов, низкорослость. Прогноз очень серьезный, многие пациенты погибают в младенчестве. Терапия данных вариантов крайне сложна, больные часто имеют неудовлетворительный гликемический контроль и осложнения. Применяется высокодозная инсулинотерапия в базис-болюсном режиме, желательно с использованием инсулиновых помп. При парциальном липоатрофическом СД описаны попытки комбинированной терапии инсулином и метформином [1, 2, 5].
Таким образом, СД у детей является этиологически гетерогенной группой заболеваний, представленность в которой неаутоиммунных типов увеличивается по мере накопления клинического опыта и расширения диагностических возможностей. Знание особенностей течения разных вариантов СД позволяет своевременно включить пациентов в диагностический алгоритм (см. рис. и рис. на стр. 48 «Дифференциально-диагностический алгоритм моногенного сахарного диабета у детей») с последующей коррекцией терапевтической тактики в отношении самих пациентов и прогнозированием заболевания в поколениях.
Литература
-
Дедов И. И., Петеркова В. А. Руководство по детской эндокринологии. М.: Универсум Паблишинг, 2006. 600 с.
-
Сахарный диабет у детей и подростков /И. И. Дедов, Т. Л. Кураева, В. А. Петеркова, Л. Н. Щербачева. М., 2002. 392 с.
-
Craig M. E., Hattersley A., Donaghue K. C. Definition, epidemiology and classification of diabetes in children and adolescents. ISPAD Clinical Practice Consensus Guidelines Compendium // Pediatric Diabetes. 2009, V. 10 (Suppl. 12). P. 3–12.
-
Rosenbloom A. L.,Silverstein J. H.,Amemiya S. et. al. Type 2 diabetes in the child and adolescent. ISPAD Clinical Practice Consensus Guidelines Compendium // Pediatric Diabetes. 2009. V. 10(12).P.17–32.
-
Hattersley A. T., Shield J., Njolstad P. et al. The diagnosis and management of monogenic diabetes in children and adolescents. ISPAD Clinical Practice Consensus Guidelines Compendium // Pediatric Diabetes. 2009. V. 10 (12). P. 33–42.
-
Lambert A. P., Ellard S., Allen L. I. et al. Identifying hepatic nuclear factor 1 alpha mutations in children and young adults with a clinical diagnosis of type 1 diabetes // Diabetes Care. 2003. V. 26 (2).P.333–337.
-
Uracami T., Morimoto S., Nitadori Y. Urine glucose screening program at schools in Japan to detect children with diabetes and its outcome-Incidence and clinical characteristics of childhood type 2 diabetes in Japan // Pediatr. Research. 2007. V. 61. P. 141–145.
-
Wabitsch M., Hauner H., Hertrampf M. et al. Type II diabetes mellitus and impaired glucose regulation in Caucasian children and adolescents with obesity living in Germany // Int. J. Obesity. 2004. V. 28. P. 307–313.
-
Pinhas-Hamiel O., Zeitler P. Acute and chronic complications of type 2 diabetes mellitus in children and adolescents // Lancet. 2007. V. 369. P. 1823–1831.
-
Goldberg I. J. Diabetic dyslipidemia: causes and consequences // J Clin. Endocrinol Metab. 2001. V. 86 (3). P. 965–971.
-
Eppens M. C., Craig M. E., Cusumano J. et al. Prevalence of diabetes complications in adolescents with type 2 compared with type 1 diabetes // Diabetes Care. 2006. V. 29 (6). P. 1300–1306.
-
Kerchnar A. K., Daniels S. R., Imperatore G. et al. Lipid abnormalities are prevalent in youth with type 1 and type 2 diabetes: the SEARCH for Diabetes in Youth Study // J Pediatr. 2006. V. 149. P. 314–319.
-
Donaghue K. C., Chiarelli F., Trotta D. et al. Microvascular and macrovascular complications associated with diabetes in children and adolescents. ISPAD Clinical Practice Consensus Guidelines Compendium // Pediatric Diabetes. 2009. V. 10 (12). P. 195–203.
-
Stephen R. Daniels, Frank R. Greer and the Committee on Nutrition Lipid Screening and Cardiovascular Health in Childhood // Pediatrics. 2008. V. 122 (1). P. 198–208.
-
Silverstein J. Care of children and adolescens with type 1 diabetes. A statement of the American Diabetes Association // Diabetes Care. 2005. V. 28 (1). P. 186–212.
-
Polak M., Shield J. Neonatal and very-early-onset diabetes mellitus // Fetal&Neonatal. 2004. V. 9 (1). P. 59–65.
-
Hattersley A. T., Ashcroft F. M. Activating mutations in Kir6.2 and neonatal diabetes: new clinical syndromes, new scientific insights, and new therapy // Diabetes. 2005. V. 54 (9). P. 2503–2513.
-
Sagen J. V., Raeder H., Hathout E. Permanent neonatal diabetes due to mutations in KCNJ11 encoding Kir6.2: patient characteristics and initial response to sulfonylurea therapy //
Diabetes. 2004. V. 53 (10). P. 2713–2718. -
Codner E., Flanagan S., Ellard S. et al. High-Dose Glibenclamide Can Replace Insulin Therapy Despite Transitory Diarrhea in Early-Onset Diabetes Caused by a Novel R201 L Kir6.2 Mutation // Diabetes Care. 2005. V. 28 (3). P. 758–759.
-
Zung A., Glaser B., Nimri R., Zadik Z. Glibenclamide Treatment in Permanent NeonatalDiabetesMellitus due to an Activating Mutation in Kir6.2 // J Clin Endocrinol Metab. 2004. V. 89 (11). P. 5504–5507.
-
Pearson E. R., Flechtner I., Njolstad P. R. et al. Neonatal Diabetes International Collaborative Group. Switching from insulin to oral sulfonylureas in patients with diabetes due to Kir6.2 mutations // New Engl J Medicine. 2006. V. 355 (5). P. 467–477.
-
Babenko A. P., Polak M., Cave H. et al. Activating mutations in the ABCC8 gene in neonatal diabetes mellitus // New Engl J Medicine. 2006. V. 355 (5). P. 456–466.
-
Iyer S., Korada M., Rainbow L. et al. Wolcott-Rallison syndrome: a clinical and genetic study of three children, novel mutation in EIF2 AK3 and a review of the literature // Acta Paediatr. 2004. V. 93 (9). P. 1195–1201.
-
Brickwood S., Bonthron D., Al-Gazali L. et al. Wolcott-Rallison syndrome: pathogenic insights into neonatal diabetes from new mutation and expression studies of EIF2AK3 // J Med Genet. 2003. V. 40 (9). P. 685–689.
-
Ellard S., Bellanne-Chantelot C., Hattersley A. T. Best practice guidelines for the molecular genetic diagnosis of maturity-onset diabetes of the young // Diabetologia. 2008. V. 51 (4). P. 546–553.
-
Njolstad P. R., Sovik O., Cuesta-Munos A. et al. Neonatal diabetes mellitus due to complete glucokinase deficiency // New Engl J Medicine. 2001. V. 344 (21). P. 1588–1592.
-
Njolstad P. R., Sagen J. V., Bjorkhaug L. et al. Permanent neonatal diabetesmellitus due to glucokinase deficiency — an inborn error of glucose-insulin signalling pathway // Diabetes. 2003. V. 52 (11). P. 2854–2860.
-
Raeder H., Johansson S., Holm P. I. et al. Mutations in the CEL VNTR cause a syndrome of diabetes and pancreatic exocrine dysfunction //
Nat Genet. 2006. V. 38 (1). P. 54–62. -
D’Annunzio G., Minuto N., D’Amato E. et al. Wolfram Syndrome (Diabetes Insipidus, Diabetes, Optic Atrophy, and Deafness). Clinical and genetic study // Diabetes Care. 2008. V. 31 (9). P. 1743–1745.
-
Bellanne-Chantelot C., Clauin S., Chauveau D. et al. Large genomic rearrangements in the hepatocyte nuclear factor-1 beta (TCF2) gene are the most frequent cause of maturity-onset diabetes of the young type 5 // Diabetes. 2005. V. 54 (11). P. 3126–3132.
-
Mefford H.C., Clauin S., Sharp A. J. et al. Recurrent Reciprocal Genomic Rearrangements of 17 q12 Are Associated with Renal Disease, Diabetes, and Epilepsy//Am J Hum Genet. 2007.V.81(5).P.1057–1069.
-
Ouwerland D., Uweland J. M., Lemkes H. H. et al. Mutation in mitochondrial tRNA (Leu) (UUR) gene in a large pedigree with maternally transmitted type II diabetes mellitus and deafness // Nature Genetics. 1992. V. 1 (5). P. 368–371.
И. Л. Никитина, доктор медицинских наук
ФГУ «Федеральный центр сердца, крови и эндокринологии им. В. А. Алмазова» Росмедтехнологий, Санкт-Петербург
Контактная информация об авторе для переписки: nil@front.ru
Рис. Дифференциально-диагностический алгоритм сахарного диабета у детей
Полный текст статьи:
В мире от сахарного диабета (СД) страдает огромное количество людей разного возраста. Кто-то вынужден жить с диабетом с самого рождения, а кто-то сталкивается с его проявлениями в преклонном возрасте. Диагноз “сахарный диабет” — это, конечно, не приговор, но и относиться к нему легкомысленно нельзя, это может повлечь за собой серьёзные последствия.
Ключевой показатель для сахарного диабета — уровень глюкозы в крови, при сахарном диабете он повышен. Но важно не только диагностировать диабет, но и определить его тип. Обычно вспоминают о двух типах сахарного диабета, которые так и отмечают цифрами. Чаще встречается сахарный диабет 2-го типа (СД2). Обычно его называют “приобретённым” или “инсулиннезависимым”. Этот тип диабета приобретается в течение жизни и обычно диагностируется у людей в зрелом возрасте.
Главное для людей с выявленным диабетом — научиться самоконтролю и правильно выстроить свой образ жизни. Уровень глюкозы придётся постоянно контролировать, но благодаря современным глюкометрам, это несложно. Гораздо хуже, если человек нарушает рекомендации врачей и пускает болезнь на самотёк. Избыток глюкозы в крови может привести к сбоям в работе почек, нервной системы, сердца и сосудов. В результате человек может умереть не столько от возникших на фоне сахарного диабета осложнений.
Как помогает инсулин при сахарном диабете
Открытие инсулина можно считать главным прорывом в лечении сахарного диабета за последние сто лет. Благодаря исследованиям Фредерика Бантинга и Чарльза Беста, миллионы людей получили возможность жить полноценной жизнью, несмотря на сахарный диабет.
Инсулин до сих пор остаётся единственным известным науке гормоном, который помогает снижать уровень глюкозы в крови. Сам человек может лишь соблюдать диету и употреблять продукты с минимальным содержанием глюкозы, но полностью исключить её из рациона не получится.
Углеводы нужны человеку для нормального функционирования организма, однако в процессе расщепления углеводов до мономеров происходит высвобождение глюкозы. Сама по себе глюкоза тоже нужна, она выступает “топливом” для клеток и обеспечивает их работу. При этом попасть из кишечника сразу в “пункт назначения” глюкоза не может. Сначала она попадает в кровь, а уже потом доставляется до клеток.
Транспортировать глюкозу как раз помогает инсулин. При правильной работе организма после попадания глюкозы в клетки уровень её содержания в крови снижается, а клетки получают необходимую энергию. Если же по каким-то причинам инсулина не хватает, или клетки к нему невосприимчивы, одновременно возникает две проблемы: уровень сахара в крови остаётся избыточным, а клетки не получают нужного питания.
Типы сахарного диабета
Как мы уже сказали, обычно говорят о двух типах диабета: 1-го и второго типов. Сахарный диабет 1-го типа (СД1) считается более опасным, поскольку речь идёт не о нехватке инсулина, а о серьёзном сбое в работе всего организма, когда он начинает воспринимать клетки поджелудочной железы как инородные.
При СД1 иммунная система организма активно уничтожает клетки поджелудочной железы, ответственными за выработку инсулина. В итоге инсулина в организме не остаётся, а без него глюкоза остаётся в крови.
В случае с СД2 ситуация может быть обратной. Поджелудочная железа может прилежно работать и вырабатывать достаточное количество инсулина, однако клетки становятся невосприимчивыми к нему. Чтобы компенсировать клеточную резистентность, поджелудочная железа начинает работать ещё более эффективно, только проблему это не решает. Не так важно даже, что стало причиной развития резистентности, важно то, что инсулин утрачивает способность взаимодействовать с клетками и не может доставить в них глюкозу. В обоих случаях уровень глюкозы в крови повышается.
Есть ещё третий тип сахарного диабета — гестационный (ГСД). Это скорее частный случай проявления сахарного диабета, потому что он наблюдается только у беременных женщин. Для ГСД тоже характерен повышенный уровень глюкозы в крови, однако до уровня обычного сахарного диабета он не дотягивает.
Симптомы сахарного диабета 1-го типа (СД1)
Как и другие заболевания, сахарный диабет лучше диагностировать на ранних стадиях, но проблема в том, что СД1 может долгие годы никак не проявлять себя. Человек будет чувствовать себя хорошо и даже не подумает об обращении к специалисты. В приятном неведении он может находиться до тех пор, пока 90% клеток поджелудочной железы, вырабатывающих инсулин, не будет уничтожено иммунной системой.
Стоит отметить, что предрасположенность к диабету может быть наследственной, поэтому если кто-то из близких родственников страдает от СД1, стоит сходить на консультацию к эндокринологу. Но отсутствие “плохой наследственности” — не гарантия здоровой жизни. К сожалению, СД1 диагностируют и у людей, в семье которых диабетиков не было, причём чаще всего СД1 развивается в детском или подростковом возрасте.
Насторожить должны следующие симптомы:
- повышенная утомляемость и беспричинная усталость;
- постоянная жажда;
- постоянный голод;
- частые мочеиспускания;
- заметная потеря массы тела;
- потеря остроты зрения, “туман” перед глазами;
- заражения грибковыми инфекциями и инфекциями мочевыводящих путей;
- замедленная регенерация тканей и заживление ран.
Возможным следствием развития СД1 может быть “диабетический кетоацидоз”. Он появляется, когда организм, не получая энергии из глюкозы, начинает искать её в других источниках и тратит жировые запасы. Опасность такого сценария в том, что из-за метаболических реакций в организме образуются опасные вещества, такие как токсичный ацетон.
Если изо рта у пациента пахнет ацетоном, ему нужна срочная помощь врача. В таком состоянии человек может чувствовать сильную боль в животе, у него будет учащённое сердцебиение, могут случаться приступы рвоты, обмороки, дезориентация.
Симптомы сахарного диабета 2-го типа (СД2)
Сахарный диабет 2-го типа сложно диагностировать, поскольку он часто протекает бессимптомно или его симптомы легко списать на стресс и переутомление. По некоторым признакам СД2 похож на СД1, и на них можно ориентироваться как на индикаторы:
- усталость без явных причин;
- нетипично частое мочеиспускание;
- жажда;
- “туман” перед глазами.
Но есть и принципиальные отличия, например, в весе. Если пациенты с СД1 зачастую заметно худеют, то пациенты с СД2, наоборот, склонны к набору лишнего веса вплоть до ожирения. У них в редких случаях тоже может развиться диабетический кетоацидоз, но это скорее исключение и касается тех, кто не предпринимает никаких мер по борьбе с диабетом.
Точные причины развития сахарного диабета до сих пор неизвестны, поэтому можно говорить лишь о факторах риска и оценивать вероятности. Среди факторов риска развития сахарного диабета 2-го типа стоит упомянуть следующие:
- зрелый и старший возраст (45+);
- недостаточная физическая активность;
- выявленные нарушения гликемии натощак и толерантности к глюкозе;
- диагностированные сердечно-сосудистые заболевания;
- синдром Штейна—Левенталя;
- гестационный СД в анамнезе.
Люди, которые попадают в “группу риска”, должны внимательно следить за уровнем глюкозы в крови и регулярно проходить плановые медицинские осмотры.
Симптомы гестационного сахарного диабета
О гестационном сахарном диабете редко вспоминают, поскольку этот тип диабета характерен только для беременных женщин. Если женщина вовремя становится на учёт, приходит на осмотры, сдаёт все необходимые анализы, то врачи быстро обнаружен сахарный диабет и примут необходимые меры.
В России в отношении беременных женщин действуют рекомендации, согласно которым им назначают анализ на определение уровня глюкозы натощак. Обычно это происходит на 6-7 неделе беременности, иногда позже, но не позднее 24 недели. Если все показатели углеводного обмена на ранних стадиях беременности в норме, пероральный глюкозотолерантный тест назначают на период с 24 по 28 неделю.
Как проводится диагностика сахарного диабета?
К сожалению, сахарный диабет редко удаётся выявить на ранних стадиях, особенно СД2. Одна из причин в том, что пациенты не чувствуют ухудшения самочувствия и не обращают внимание на тревожные симптомы, а потому не обращаются за медицинской помощью. Если же подозрения на сахарный диабет есть, врач назначает тесты на уровень глюкозы и гликированного гемоглобина натощак, а также пероральный глюкозотолерантный тест. Поставить правильный и своевременный диагноз необходимо, чтобы начать правильное лечение или поддерживающую терапию. В мире с сахарным диабетом живут миллионы людей, так что отчаиваться не стоит.
Самая важная информация из статьи о сахарном диабете у детей на портале 4tobolit.by от детского врача-эндокринолога Татьяны Пугавко:
Что такое сахарный диабет? И каких типов он бывает?
Сахарный диабет – это термин, который объединяет группу заболеваний, сопровождающихся повышением глюкозы (сахара) в крови. Существует множество различных типов диабета, но выделяют основные два:
- 1 тип, инсулинозависимый – его еще называют «детским» или «диабет молодых», так как им в основном болеют дети или молодые люди;
- 2 тип, инсулиннезависимый – его называют «диабет пожилых», так как им чаще болеют пожилые люди. Однако в последнее время он диагностируется и у молодых людей, и даже у детей.
Какова этиология сахарного диабета?
Этиология точно не известна. Но одна из причин возникновения сахарного диабета в том, что риск заболеть может передаваться по наследству. Но это не значит, что если у кого-то из членов семьи есть сахарный диабет, то он обязательно будет у вашего ребенка. Или, наоборот, может быть так, что ни у мамы, ни у папы, ни у бабушек с дедушками сахарного диабета не было, а у ребенка его выявили.
Сахарный диабет может возникнуть под действием различных причин: детские инфекции и вирусные простудные заболевания, а также стрессы у детей, имеющих повышенную предрасположенность к этому заболеванию. Причем воздействие этих факторов может происходить задолго до того, как проявятся первые признаки сахарного диабета.
Сахарный диабет 1-го типа возникает из-за того, что в организме не хватает инсулина, вследствие чего и повышается уровень сахара в крови.
Каковы симптомы сахарного диабета?
Одним из первых симптомов сахарного диабета является учащенное мочеиспускание. Из-за того, что ребенок начинает часто ходить в туалет, встает по ночам, у него появляется жажда, он начинает пить больше жидкости. Родители, как правило, замечают, что ребенок стал пить много воды. На фоне того, что заболевший ребенок много пьет, ест, он начинает худеть. Далее появляются слабость и утомляемость.
Как проводится диагностика?
Детский диабет диагностируется довольно легко. Мы определяем уровень глюкозы в крови и моче, а также и уровень кетонов.
Чем опасно это заболевание?
Это заболевание связано с недостатком в организме инсулина. А единственным лечением пока является введение этого гормона. Так как инсулин изобрели всего лишь в 20-х годах XX века, то в прежние времена дети с сахарным диабетом погибали.
Если во время не вводить инсулин, то глюкоза не может проникнуть в клетку. Инсулин, как ключик, открывает для глюкозы вход в клетку. Наш организм использует глюкозу как энергию, как топливо для машины. Благодаря этому мы двигаемся, дышим, работаем, думаем. Если нет основного источника энергии – глюкозы, то наш организм начинает черпать энергию из других источников: белков и жиров, поэтому детки и худеют. А при использовании жира в виде энергии образуется много вредных веществ, которые отравляют детский организм, что может привести к летальному исходу.
Отличается ли его клиническая картина от сахарного диабета у взрослых?
При 1 типе диабета поджелудочная железа почти не вырабатывает инсулин. При сахарном диабете 2 типа инсулин в крови может быть даже повышен, однако из-за снижения чувствительности клеток организма к инсулину его действие нарушается. Чаще всего это происходит вследствие ожирения.
Ну а симптомы, как правило, точно такие же: учащенное мочеиспускание, появление жажды.
Есть ли какие-то пред- диабетические состояния, позволяющие заподозрить проблему?
У детей это чаще остро возникающий процесс. Если клетки поджелудочной железы вырабатывают инсулин в достаточном количестве, то не происходит повышение глюкозы в крови. Детский диабет проявляется тогда, когда остается менее 10% клеток, вырабатывающих инсулин.
Кто в группе риска?
Сложно сказать. Для детского диабета нет такого понятия, как группа риска – он может «выстрелить» у любого ребенка, в любой семье.
Безусловно, риск развития сахарного диабета выше у тех, у кого это заболевание есть в семье. Но, как я уже говорила, это не значит, что он обязательно разовьется. Также больше подвержены этому заболеванию недоношенные детки и дети, родившиеся с маленьким весом, а также дети, находящиеся на искусственном вскармливании и те, кто уже имеет какое-либо аутоиммунное заболевание. Неблагоприятную роль может сыграть курение родителей.
Какой прогноз в плане лечения?
При правильном и хорошо подобранном лечении прогноз благоприятный. Есть разные виды инсулинов. Многие дети используют помповую инсулинотерапию. Но важно знать, что здесь многое зависит не от лечения, а от того, как ребенок и его родители воспринимают диагноз, как к нему относятся. Им придется научиться многому.
Первое – это упорядочить свой режим питания и образ жизни. Обратите внимание, что рацион питания не меняется полностью, просто он становится правильным. И это не питание одними чипсами, шоколадками и бутербродами.
Второе – при детском сахарном диабете огромное значение имеет контроль глюкозы в крови. Дети делают это часто: оптимально – 6–8 раз в день. Сейчас существует много различных средств для контроля глюкозы в крови. В первую очередь это глюкометры, когда для каждого измерения глюкозы в крови ребенку нужно проколоть пальчик. Но есть сейчас и системы, когда деткам на две недели ставится датчик (например, в область плеча). А специальным прибором (сканером) можно определять глюкозу в крови ежеминутно, поднося этот сканер к датчику. И тогда не нужно колоть пальчики 6–8 раз в день.
Возможна ли полноценная жизнь, а отчего навсегда придется отказаться?
А наши дети и живут полноценной жизнью. Участвуют в различных конкурсах, соревнованиях. Я бы сказала они, наоборот, умнее и способнее, чем дети без диабета. Наверное, потому, что им пришлось раньше повзрослеть. Научиться вести здоровый образ жизни, правильно питаться, следить за правильным режимом дня. Они подсчитывают хлебные единицы (это количество углеводов), чтобы правильно ввести себе нужную дозу инсулина.
Однако дети с диабетом и их родители должны знать о том, что перед ними будет стоять сложный вопрос выбора профессии. Дело в том, что при сахарном диабете противопоказаны некоторые профессии:
- с большими физическими нагрузками (шахтеры);
- со значительным нервно-психологическим напряжением (авиадиспетчеры, водители транспорта);
- с ненормированным рабочим днем, в ночное время, с неблагоприятным микроклиматом, с контактом с токсическими веществами (химическое производство).
Можно ли предотвратить болезнь? На что родителям нужно обращать особое внимание?
Предотвратить болезнь пока невозможно. Но ученые работают над этой темой. А родители и сами должны вести здоровый образ жизни, правильно питаться, отказаться от вредных привычек. Ну и наблюдать за ребенком: как часто он ходит в туалет, сколько жидкости пьет, каково его общее состояние.
Давайте развенчаем несколько наиболее популярных мифов о диабете. О чем чаще всего родители спрашивают на приеме?
Полный ребенок – это всегда диабет? Детский диабет не развивается от полноты. Однако в будущем из-за неправильного питания и образа жизни возможно возникновение ожирения. А это фактор риска развития взрослого сахарного диабета.
Сладости – прямая дорога к диабету? Сладости, так же, как и избыток мучного, не приведут к развитию детского диабета. Но могут спровоцировать нарушение обмена веществ и развитие взрослого диабета.
Можно ли лечить детский сахарный диабет таблетками или травами? Если установлен диагноз «инсулинозависимый диабет 1-го типа», то нет! Этот диабет лечится только инсулином. Никакие травки и таблетки не заменят в организме инсулин, а наоборот могут привести к гибели ребенка. Пока не существует никаких «чудодейственных средств излечения от диабета». Только инсулин!
Может ли ребенок вылечиться от диабета? Если диагноз поставлен правильно, то заболевание не исчезнет. С диабетом надо научиться жить: контролировать глюкозу, считать углеводы, планировать физическую нагрузку и многое другое. И тогда все будет хорошо.
Если есть продукты содержащие фруктозу, то можно не заболеть сахарным диабетом? Фруктоза превращается в глюкозу, но медленнее, чем обычный сахар. Развитие детского диабета никак не зависит от приема сладостей. Но если ребенок уже заболел сахарным диабетом, то он все равно должен считать количество углеводов (пусть и в виде фруктозы) в продуктах. Избыточный прием продуктов, богатых фруктозой взрослыми и детьми может привести к нарушению углеводного обмена, а далее – к ожирению.
Детям с сахарным диабетом нельзя заниматься спортом? Наоборот. Можно и нужно. Ребенку с диабетом необходимы занятия физкультурой для укрепления мышц, костей и сердца. Физический упражнения снижают уровень глюкозы в крови – за счет повышения ее потребления клетками мышц, повышается чувствительность клеток к инсулину. Однако и здесь необходим контроль глюкозы крови: нельзя заниматься, если уровень глюкозы очень низкий или очень высокий.
Записаться консультацию к Татьяне Пугавко или другому врачу-эндокринологу можно по телефонам центра:
+375 29 311-88-44;
+375 33 311-01-44;
+375 17 299-99-92.
Или через форму онлайн-записи на сайте.
Сахарный диабет 1 типа — это вторая по
частоте форма диабета (после сахарного диабета 2 типа), но ее можно назвать
самой драматичной. Заболевание также называют «юношеский диабет», «диабет
худых», а раньше использовали термин «инсулинозависимый диабет».
Сахарный диабет
1 типа обычно возникает в детском
или подростковом возрасте. Иногда начало заболевания приходится на возраст
30-50 лет, и в этом случае оно протекает мягче, потеря функции поджелудочной
железы происходит медленнее. Такую форму называют «медленно прогрессирующий
сахарный диабет 1 типа» или LADA (Late-onset Autoimmune Diabetes of Adults).
- Механизм развития сахарного диабета 1 типа
Сахарный
диабет 1 типа относится к большой группе аутоиммунных болезней. Причина всех
этих заболеваний в том, что иммунная система принимает белки собственных тканей
за белок чужого организма. Обычно провоцирующим фактором является вирусная
инфекция, при которой белки вируса кажутся иммунной системе «похожими» на белки
собственного организма. В случае сахарного диабета 1 типа иммунная система
атакует бета-клетки поджелудочной железы (производящие инсулин), пока полностью
их не уничтожит. Развивается дефицит инсулина — белка, который необходим для
поступления питательных веществ в клетки.
- Лечение сахарного диабета 1 типа
Лечение
заболевания основано на постоянном введении инсулина. Поскольку инсулин
разрушается при приеме внутрь, его необходимо вводить в виде инъекций. В начале
XXI века несколькими американскими компаниями были разработаны препараты
ингаляционного инсулина (для вдыхания). Однако их выпуск вскоре был прекращен
из-за недостаточно высокого спроса. Видимо, сам по себе факт инъекции – не
основная сложность в проведении терапии инсулином.
Обсудим
вопросы, часто возникающие у пациентов, которым поставлен диагноз «Сахарный
диабет 1 типа».
- Излечим ли сахарный диабет 1 типа?
На
сегодняшний день медицина не может обратить вспять аутоиммунные процессы,
которые разрушили бета-клетки поджелудочной железы. К тому же, при появлении
симптомов заболевания обычно остается не более 10% функционирующих бета-клеток.
Активно разрабатываются новые методы, позволяющие избавить пациентов от
необходимости постоянно вводить инсулин перед едой. На сегодняшний день в этом
направлении достигнуты значительные успехи.
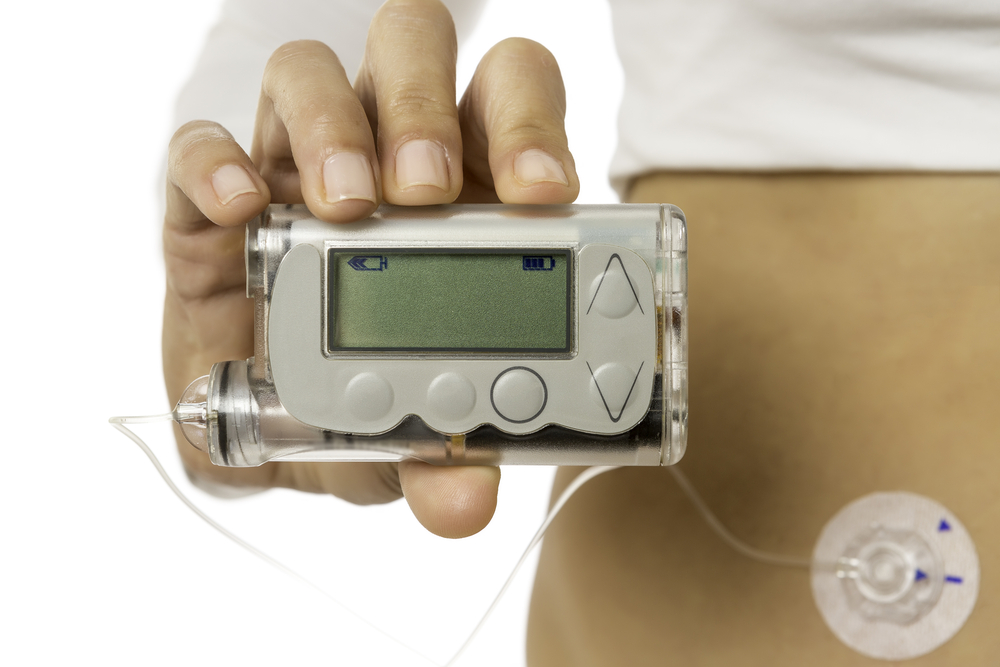
Инсулиновые помпы. Начиная с 1990-х годов в практику вошли
инсулиновые помпы — носимые на теле дозаторы, подающие инсулин через подкожный
катетер. Сначала помпы не были автоматическими, все команды на подачу инсулина
должен был давать пациент нажатием кнопок на помпе. Начиная с 2010-х, на рынке появляются
модели помп с «частичной обратной связью»: они объединены с сенсором, постоянно
измеряющим уровень сахара в подкожной клетчатке, и способны корректировать скорость
введения инсулина на основании этих данных. Но пациент еще не совсем избавлен
от необходимости подавать помпе команды. Перспективные модели инсулиновых помп
способны управлять сахаром крови без участия человека. Вероятно, они появятся
на рынке в ближайшее время.
Инсулиновая помпа
Источник изображения: shutterstock.com / Click and Photo
Пересадка бета-клеток или поджелудочной
железы. Донорский материал может быть только человеческим. Основное условие
успеха при трансплантации – постоянный прием препаратов, подавляющих иммунную
систему и препятствующих отторжению. В последние годы появились лекарства, избирательно
влияющие на иммунную систему — подавляющие отторжение, но не иммунитет в целом.
Во многом решены технические проблемы выделения и сохранения бета-клеток. Это
позволяет проводить операции по трансплантации более активно. Например,
проведение такой операции возможно одновременно с пересадкой почки (которая
зачастую требуется пациенту с диабетическим поражением почек – нефропатией).
- Сахар крови был высоким, мне поставили
диагноз «сахарный диабет» и назначили инсулин. Но через 2 месяца сахар
нормализовался, и не поднимается, даже если инсулин не вводить. Я вылечился,
или диагноз поставлен неправильно?
К
сожалению, ни то, ни другое. Этот феномен называется «медовый месяц диабета».
Дело в том, что симптомы сахарного диабета 1 типа появляются при гибели
примерно 90% бета-клеток, но некоторое количество бета-клеток в этот момент еще
живо. При нормализации сахара крови (инсулином) их функция на время улучшается,
и выделяемого ими инсулина может хватать для удержания сахара крови в норме. Аутоиммунный
процесс (который привел к развитию диабета) при этом не останавливается,
практически все бета-клетки погибают в течение 1 года. После этого удерживать
сахар в норме удается лишь с помощью вводимого извне инсулина. «Медовый месяц»
имеет место не у 100% пациентов с поставленным диагнозом «сахарный диабет 1
типа», но это – частое явление. Если оно наблюдается, врач-эндокринолог должен на
время снизить дозы вводимого инсулина.
В
некоторых случаях пациент с поставленным диагнозом обращается за помощью к
народным целителям и за другими альтернативными видами лечения. Если прием
«народных средств» приходится на время развития «медового месяца», это создает
у пациента (и у целителя, что также плохо) ощущение того, что эти средства
помогают. Но, к сожалению, это не так.
- Если диабет неизлечим, и я заболел в 15 лет
– смогу ли я дожить хотя бы до 50?
До 50 и до 70 – несомненно! Американский Фонд Джослина довольно давно
учредил медаль для людей проживших 50 лет (а затем – и 75 лет) после
установления диагноза сахарного диабета 1 типа. По всему
миру сотни людей получили эти медали, в том числе в России. Таких медалистов
было бы больше, если бы не техническая проблема: далеко не у всех сохранились
медицинские документы 50-летней давности, подтверждающие факт установления диагноза
именно в то время.
Но для того,
чтобы получить медаль Фонда Джослина, необходимо научиться хорошо управлять
собственным уровнем сахара. Сложность в том, что у человека без диабета каждый
день выделяется разное количество инсулина – в зависимости от питания,
физической активности и многих других факторов. У здорового человека есть природный
«автомат», который постоянно регулирует уровень сахара — это бета-клетки поджелудочной
железы и ряд других клеток и гормонов, которые участвуют в этом процессе. При сахарном
диабете 1 типа этот автомат сломан, и его приходится заменять «ручным
управлением» – контролировать сахар крови перед каждым приемом пищи, учитывать
все съедаемые углеводы по системе «хлебных единиц» и рассчитывать необходимое количество
инсулина перед едой по не очень сложному алгоритму. Важно не доверять своему
самочувствию, которое может быть обманчивым: высокий или низкий уровень сахара
организм чувствует отнюдь не всегда.
Изначально
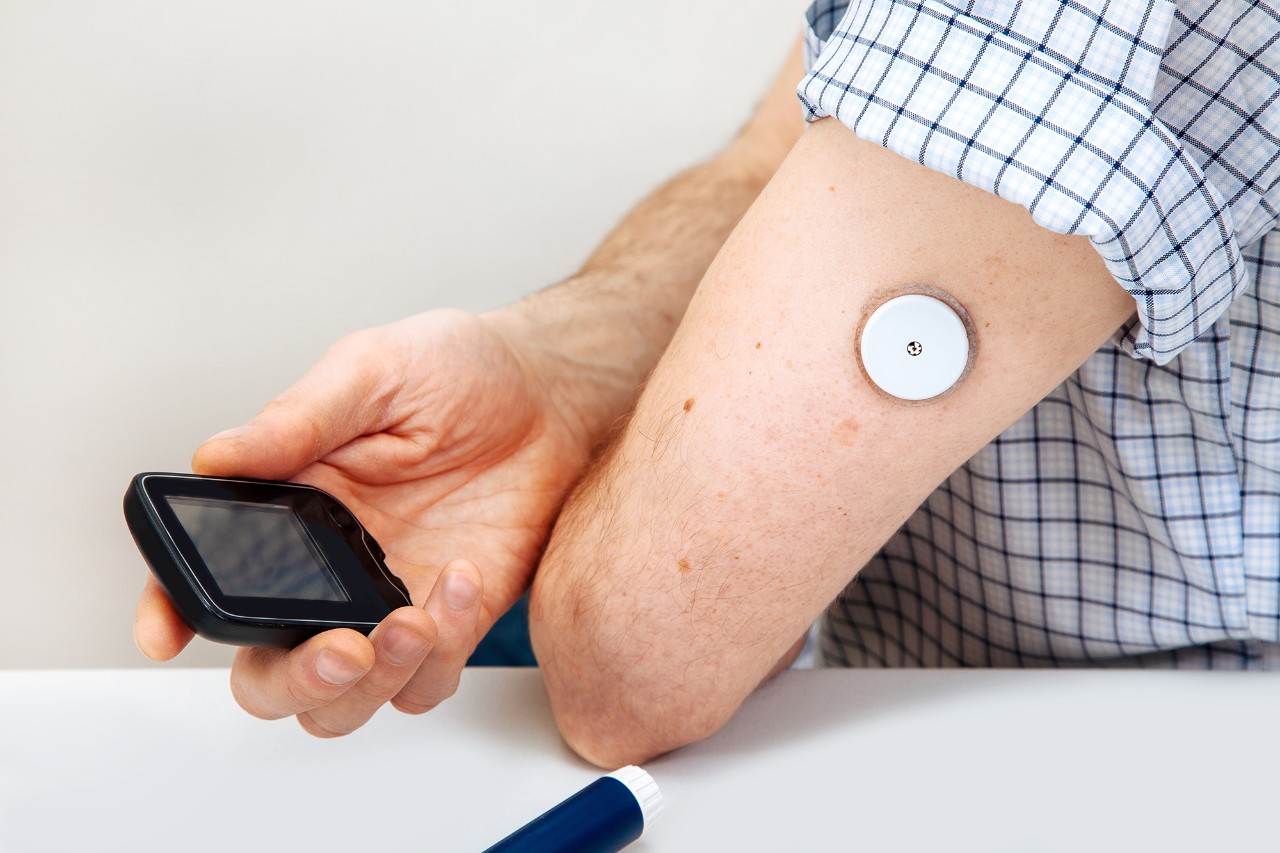
средством измерения сахара крови был глюкометр – портативный прибор, который
определяет уровень сахара в капле крови из пальца. В дальнейшем были
разработаны специальные сенсоры, которые измеряют уровень сахара в межклеточной
жидкости (в подкожной клетчатке). В последние несколько лет на рынок вышли
такие устройства, позволяющие оперативно получать информацию о текущем уровне
сахара. Примеры – приборы DexCom и FreeStyle Libre.
Cистема непрерывного мониторирования глюкозы крови
Источник изображения: shutterstock.com / Nata Photo
Но,
несмотря на все современные технологии, чтобы освоить «ручное управление»
уровнем сахара, необходимо обучение по специальной структурированной программе,
которое называется «Школа диабета». Как
правило обучение проводится в группе и занимает не менее 20 часов. Знания – это
не единственное условие успешного управления. Очень многое зависит от
воплощения этих знаний на практике: от частоты измерения сахара крови и введения
верных доз инсулина. Поэтому очень важно, чтобы врач-эндокринолог регулярно
оценивал состояние пациента и его колебания сахара крови (на основе «дневника
самоконтроля», который ведет пациент), определял правильность расчета инсулина
и своевременно корректировал лечение. К сожалению, в России очень многие
пациенты встречаются с врачом лишь для того, чтобы получить бесплатный инсулин,
а на все остальное у врача поликлиники просто не хватает времени… Каждому
человеку с диабетом стоит найти эндокринолога, который правильно проведет
обучение, и далее будет заниматься именно оперативным контролем состояния
здоровья пациента и своевременной коррекцией лечения. Не всегда такой
эндокринолог работает в системе обязательного медицинского страхования, и не
обязательно это тот же врач, который выписывает бесплатный инсулин.
- У меня сахарный диабет 1 типа. Если у меня
будут дети – у них тоже будет диабет? Передается ли сахарный диабет по наследству?
Как ни
странно, при сахарном диабете 2 типа наследственная предрасположенность намного
выше, чем при диабете типа 1. Хотя сахарный диабет 2 типа обычно возникает в
старшем возрасте, генетическая предрасположенность к нему имеется с рождения. При
сахарном диабете 1 типа наследственная предрасположенность невелика: при
наличии диабета 1 типа у одного из родителей вероятность этого заболевания у
ребенка составляет от 2 до 6% (при наличии СД 1 типа у отца ребенка вероятность
наследования выше, чем при диабете у матери). Если в семье болеет диабетом 1
типа один ребенок, то вероятность заболевания у любого его брата или сестры
составляет 10%.
Людям с
диабетом вполне доступно счастливое материнство и отцовство. Но для безопасного
протекания беременности у женщины с сахарным диабетом 1 типа очень важен
стабильный уровень сахара до зачатия и наблюдение эндокринолога по специальной
программе во время всей беременности.
Диабет
– коварное заболевание, способное «скрытно вредить». Постоянное наблюдение
высококвалифицированных врачей, регулярный лабораторный контроль, применение
самых современных препаратов и средств лечения – все это позволяет удержать
диабет под контролем и избежать его опасных последствий.
Есть
хорошая фраза: «Сахарный диабет – не болезнь, а образ жизни». Если вы научитесь
управлять своим диабетом, с ним можно прожить долгую и счастливую жизнь.
Специалисты по этой проблеме
Вопросы врачам MedAboutMe
|
👍 0 👎 |
могли ли врачи ошибочно установить мне диагноз сахарный диабет 1 типа. 1 тип устанавливается до 30 лет, а мне поставили в 32 и сразу назначили инсулинотерапию?
26 ноя 2019 20:13
1024 #1 |
Ответы
|
👍 0 👎 |
Здравствуйте. Выставить диабет ошибочно? Сие практически невозможно. Как правило,проводится не однократные исследования,и только по их результатам выставляется диагноз.Если у вас возникли сомнения,непременно посетите другого эндокринолога, проведите исследования.Это поможет развеять ваши сомнения. Не следует откладывать выполнение рекомендованных мероприятий.Это правильно и в ваших интересах. |
|
👍 0 👎 |
Здравствуйте. Вероятность ошибки в такой ситуации весьма мала, диагноз подтверждается данными лабораторных исследований. Относительно установления диагноза до 30 лет, это статистически наиболее вероятное развитие событий, но могут быть и другие варианты. Если у вас есть веские основания для сомнения в диагнозе (вы не указали эти основания в сообщении), вы можете проконсультироваться еще в одном медицинском учреждении, напрмиер нии эндокринологии. |
|
👍 0 👎 |
Здравствуйте! я знаю лично человека. которому достоверный диагноз сахарного диабета 1 типа поставили после 50 лет (и заболел он остро в этом возрасте), тоже никто не верил. Но такое бывает, хоть и нечасто. Если у врачей есть все доказательства того, что это 1 тип, то нет оснований не доверять. Соблюдайте все правила по диете и лечению. |
Другие вопросы на схожие темы:
|
👍 0 👎 |
Лечение сахарного диабета 1 ответМоему сыну, 8 лет, в апреле 2014 г поставили диагноз сахарный диабет 1 типа. Он поступил в больницу с сахаром 13. Гликированный гемоглобин 10,2 .Естественно был ацетон. Он похудел на 3 кг. В больнице были проведены необходимые процедуры, нормализовали… |
|
👍 0 👎 |
Сахарный диабет 1 типа 2 ответаПоставили диагноз сахарный диабет 1 типа. Как полноценно жить с этим заболеванием? |
Тревожность и как с ней бороться
Тревогу может испытывать любой человек в связи со стрессом, неприятностями. Но бывает, что, вроде, беспокоиться не о чем, а тревога мучает всё равно.
|
👍 0 👎 |
Сахарный диабет 1 типа 4 ответаЗдравствуйте!Мне 29 лет.Зовут Таня.Поставили диагноз сахарный диабет 1 типа в сентябре 2016 года,получается уже 9 месяц пошел.Положили в больницу с сахаром 33(был резкий скачек и от чего не знаю,но был стресс который возможно спровоцировал),Сразу… |
|
👍 0 👎 |
Лечение сахарного диабета 1 типа 2 ответаДобрый день, у сына неделю назад поставили диагноз сахарный диабет 1 типа, сахар превышал 20,вопрос,можно ли вылечить на ранней стадии…. |
|
👍 0 👎 |
Что из перечисленного подпадает под ДЛО ? 2 ответа
Доброго здоровья! С диагнозом рак простаты сТ2сN0М0||ст (сопутствующий диагноз сахарный диабет 2типа HbA1C ) прошел курс стереостоксической лучевой терапии на системе «КиберНож». |
Читайте также
Тревожность и как с ней бороться
Тревогу может испытывать любой человек в связи со стрессом, неприятностями. Но бывает, что, вроде, беспокоиться не о чем, а тревога мучает всё равно.
Диабет 1 типа — ювенильный, инсулинозависимый диабет — опасное хроническое заболевание, в основном встречающееся у молодых людей до 35 лет. Болезнь влияет на почки, сердце, сосуды и зрение, снижая качество жизни и приводя к ранней смерти.
Что такое диабет первого типа, чем он опасен?
Ювенильный диабет 1 типа (СД1) — болезнь, связанная с нарушением обмена веществ, а именно с дефицитом гормона инсулина и повышенной концентрацией глюкозы в крови. Это аутоиммунное заболевание, при котором иммунитет ошибочно уничтожает собственные клетки организма, поэтому его сложно лечить. Болезнь поражает и взрослых и детей. Стать инсулинозависимым малыш может после перенесённого вируса или инфекции. Если сравнивать статистику по диабету 1 и 2-го типа, СД1 встречается примерно в одном из 10 случаев.
Диабет первого типа опасен тяжелыми осложнениями — он постепенно разрушает всю сосудистую систему. Например, СД1 значительно увеличивает риск развития сердечнососудистых заболеваний: страдающие гипергликемией люди чаще подвергаются инсультам и инфарктам. Продолжительность жизни женщины, страдающей сахарным диабетом 1 типа, на 15 лет меньше, чем у здоровой ровесницы. Больные гипергликемией мужчины доживают в среднем до 50-60 лет и умирают на 15-20 лет раньше сверстников.
Диабетики всю жизнь должны соблюдать режим питания и распорядок дня, принимать инсулин и следить за содержанием сахара в крови. При соблюдении всех рекомендаций эндокринолога, а именно этот врач лечит сахарный диабет 1-го и 2-го типа, можно избежать опасных осложнений и жить нормальной жизнью.
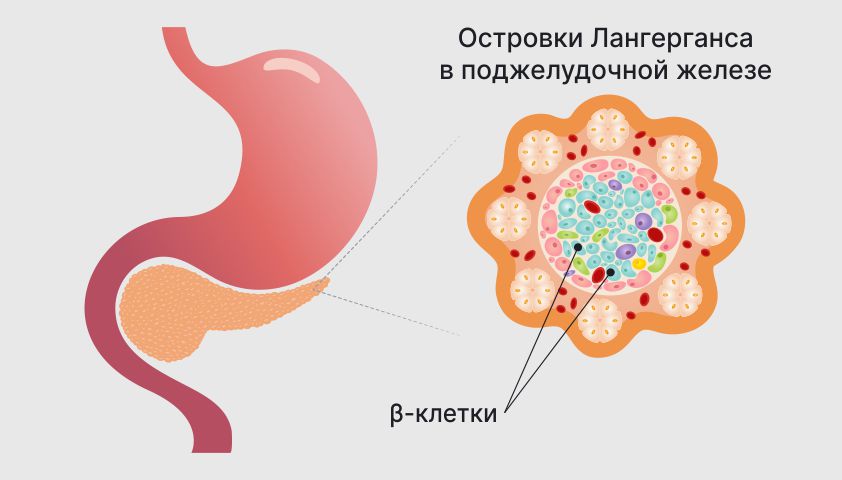
Каков пусковой механизм развития диабета 1 типа, как и всех аутоиммунных заболеваний, до сих пор нет точного ответа. А вот главная причина болезни известна — недостаток инсулина возникает из-за гибели клеток островков Лангерганса. Островки Лангерганса — участки на хвосте поджелудочной железы, продуцирующие эндокринные клетки, которые участвуют в различных жизненных процессах.
Роль эндокринных клеток обширна, чтобы в этом убедиться, достаточно рассмотреть несколько примеров:
- Альфа-клетки производят гликоген, который накапливает энергию в печени. Этот полисахарид основная форма хранения глюкозы: запасы гликогена в печени у здорового человека могут достигать 6% от общей массы тела. Гликоген из печени доступен всем органам и может быстро восполнить дефицит глюкозы в организме.
- Бета-клетки вырабатывают инсулин, перерабатывающий глюкозу из крови в энергию. При недостаточном количестве бета-клеток или их некачественной работе, инсулина недостаточно, поэтому глюкоза остается в крови в неизменном виде.
- Дельта-клетки отвечают за выработку соматостатина, участвующего в работе желез. Соматостатин ограничивает секрецию соматотропина — гормона роста.
- ПП-клетки стимулируют выработку желудочного сока, без которого невозможно полноценное переваривание пищи.
- Эпсилон-клетки выделяют секрет, возбуждающий аппетит.
Островки Лангерганса снабжены капиллярами, иннервированы блуждающим и периферическим нервами, и имеют мозаичное строение. Островки, вырабатывающие определённые клетки, связаны между собой. Бета-клетки, вырабатывающие инсулин, угнетают производство глюкогена. Альфа-клетки подавляют продуцирование бета-клеток. Оба островка уменьшают количество производимого соматостатина.
Сбой иммунных механизмов приводит к тому, что иммунные клетки организма атакуют клетки островков Лангерганса. В силу того, что 80% поверхности островков занято бета-клетками, больше всего разрушаются именно они.
Погибшие клетки невозможно восстановить, оставшиеся клетки производят слишком мало инсулина. Его недостаточно для того, чтобы перерабатывать поступающую в организм глюкозу. Остаётся только принимать инсулин искусственно в виде инъекций. Сахарный диабет становится приговором на всю жизнь, он не излечим, и приводит к развитию сопутствующих заболеваний.
Причины развития сахарного диабета первого типа
Развитие диабета 1 типа провоцируют следующие заболевания:
- Тяжелые вирусные инфекции (краснуха, ветрянка, цитомегаловирус, гепатит, свинка). В ответ на инфекцию организм вырабатывает антитела, которые одновременно с клетками вируса разрушают бета-клетки, во многом схожие с клетками инфекции. В 25% случаев после перенесённой краснухи человеку диагностируют сахарный диабет.
- Аутоиммунные заболевания щитовидной железы и надпочечников, вырабатывающих гормоны: аутоиммунный тироидит, хроническая надпочечниковая недостаточность.
- Гормональные заболевания: синдром Иценко-Кушинга, диффузный токсический зоб, феохромоцитома.
- Длительный приём ряда лекарств. Опасны антибиотики, таблетки против ревматизма, биодобавки с селеном — все они провоцируют гипергликемию — повышенное содержание глюкозы в крови.
- Беременность. Гормоны, вырабатываемые плацентой, увеличивают уровень сахара в крови. Поджелудочная железа испытывает повышенную нагрузку и не справляется с производством инсулина. Так развивается гестационный диабет. Это заболевание требует наблюдения и может проходить бесследно после родов.
- Стресс. Когда человек сильно нервничает в кровь выбрасывается большое количество адреналина и глюкокортикостероидов, разрушающих бета-клетки. У пациентов, имеющих генетическую предрасположенность, именно после стресса ставят диагноз «сахарный диабет 1 типа».
Причины сахарного диабета 1 типа у детей и подростков
Многие родители заблуждаются, думая, что диабетики заболели, так как ели много шоколада и сахара. Если ограничить ребёнка в сладком, его скорее можно защитить от диатеза, чем от диабета. Дети заболевают диабетом в раннем возрасте не из-за неправильного питания. Об этом говорят выводы ученых, изучающих эту проблему.
Авторитетный учёный Andreas Beyerlein из Мюнхенского Центра Гельмгольца провёл исследование, по завершению которого были сделаны следующие выводы:
- Перенесённая в возрасте 0-3 лет сильная вирусная инфекция в 84 % приводят к развитию сахарного диабета 1 типа, причём чаще диагностируют патологию по достижению ребёнком 8-летнего возраста.
- ОРВИ в острой форме, перенесённое младенцами до 3-х месяцев, вызывает диабет в 97% случаев.
- У детей, имеющих наследственную предрасположенность к гипергликемии, увеличивается риск развития заболевания в зависимости от алиментарных факторов (питания): искусственное вскармливание, раннее употребление коровьего молока, высокий вес при рождении (выше 4,5 кг).
Существует два пиковых возраста для обнаружения сахарного диабета у детей — 5-8 лет и подростковый период (13-16 лет). В отличие от взрослых, детский диабет развивается очень быстро и бурно. Проявляется болезнь с острой формы кетоацидоза (отравления кетоновыми телами, образующимися в печени) или диабетической комы.
Что касается наследственности, то вероятность передачи СД1 невысока. Если диабетом 1 страдает отец, риск передачи детям составляет 10%. Если мать, то риски сокращаются до 10%, а при поздних родах (после 25 лет) до 1%.
У однояйцевых близняшек риски заболеть разнятся. Если болеет один ребенок, то у второго заболевание возникает не чаще чем в 30-50 %.
Осложнения диабета 1 типа
Помимо самого сахарного диабета, не менее опасными являются его осложнения. Даже при небольшом отклонении от нормы (5,5 ммоль/литр натощак) кровь сгущается и становится вязкой. Сосуды теряют эластичность, и на их стенках образуются отложения в виде тромбов (атеросклероз). Сужается внутренний просвет артерий и сосудов, органы не получают достаточного питания, замедлен вывод токсинов из клеток. По этой причине на теле человека возникают места некроза, нагноения. Возникает гангрена, воспаление, сыпь, ухудшается кровоснабжение конечностей.
Повышенный сахар в крови нарушает работу всех органов:
- Почки. Назначение парных органов — фильтрация крови от вредных веществ и токсинов. При уровне сахара более 10 ммоль/литр почки перестают перестают качественно выполнять свою работу и пропускают сахар в мочу. Сладкая среда становится прекрасной базой для развития болезнетворной микрофлоры. Поэтому обычно сопровождают гипергликемию воспалительные заболевания мочеполовой системы — цистит (воспаление мочевого пузыря) и нефрит (воспаление почек).
- Сердечно-сосудистая система. Атеросклеротические бляшки, образуемые по причине повышенной вязкости крови, выстилают стенки сосудов и уменьшают их пропускную способность. Сердечная мышца миокард, перестаёт получать полноценное питание. Так наступает инфаркт — некроз сердечной мышцы. Если заболевший человек не страдает сахарным диабетом, он почувствует при инфаркте дискомфорт и жжение в грудной клетке. У диабетика снижается чувствительность сердечной мышцы, он может умереть неожиданно. То же самое касается сосудов. Они становятся ломкими, что увеличивает риск инсульта.
- Глаза. Диабет повреждает мелкие сосуды и капилляры. Если тромб перекрывает крупный сосуд глаза, происходит частичное отмирание сетчатки, и развивается отслойка или глаукома. Эти патологии неизлечимы и ведут к слепоте.
- Нервная система. Неполноценное питание, связанное с серьезными ограничениями при диабете 1 типа, приводит к отмиранию нервных окончаний. Человек перестаёт реагировать на внешние раздражители, он не замечает холода и обмораживает кожу, не чувствует жара и обжигает руки.
- Зубы и дёсны. Диабет сопровождается заболеваниями полости рта. Дёсна размягчаются, увеличивается подвижность зубов, развивается гингивит (воспаление дёсен) или пародонтит (воспаление внутренней поверхности десны), что приводит к потере зубов. Особенно заметно влияние инсулинозависимого диабета на зубы у детей и подростков — у них редко можно увидеть красивую улыбку: портятся даже передние зубы.
- ЖКТ. При диабете разрушаются бета-клетки, а вместе с ними и ПП-клетки, отвечающие за выработку желудочного сока. Больные диабетом часто жалуются на гастрит (воспаление слизистой оболочки желудка), диарею (понос из-за плохого переваривания пищи), образуются камни в желчном пузыре.
- Проблемы с костями и суставами. Частые мочеиспускания приводят к вымыванию кальция, в результате чего страдают суставы и костная система, увеличивается риск переломов.
- Кожа. Повышенный сахар в крови приводит к потере кожей защитных функций. Мелкие капилляры забиваются кристаллами сахара, провоцируя зуд. Обезвоживание делает кожу морщинистой и очень сухой. У больных в некоторых случаях развивается витилиго — распад клеток кожи, производящих пигмент. В этом случае тело покрывается белыми пятнами.
- Женская половая система. Сладкая среда создаёт благоприятную почву для развития условно-патогенной микрофлоры. При диабете 1 типа типичны частые рецидивы молочницы. У женщин плохо выделяется вагинальная смазка, что затрудняет половой акт. Гипергликемия негативно сказывается на развитии плода в первые 6 недель беременности. Также диабет приводит к преждевременному наступлению менопаузы. Ранний климакс наступает в 42-43 года.
Симптомы диабета 1 типа
Определить диабет помогают внешние признаки, потому что заболевание сказывается на работе всего организма. У молодых людей до 18 лет диабет развивается очень быстро и бурно. Часто случается так, что через 2-3 месяца после стрессового события (ОРВИ, переезда в другую страну) наступает диабетическая кома. У взрослых симптомы могут быть мягче, постепенно усиливаясь.
Повод для беспокойства следующие признаки:
- Частые мочеиспускания,человек ходит в туалет несколько раз за ночь.
- Потеря веса (диета и желание сбросить вес в подростковом возрасте чревато быстрым развитием гипергликемии).
- Появление морщин не по возрасту, сухость кожных покровов.
- Повышенное чувство голода при недостатке веса.
- Вялость, апатия, подросток быстро утомляется, у него появляются тягостные мысли.
- Обмороки, резкая головная боль, проблемы со зрением.
- Постоянная жажда, сухость во рту.
- Специфический запах ацетона изо рта, а при тяжелом состоянии и от тела.
- Ночная потливость.
Если было замечено хотя бы несколько симптомов, больного следует немедленно отправить к эндокринологу.
Чем моложе организм, тем быстрее наступает кома.
Диагностика сахарного диабета
Эндокринолог обязательно назначит следующие анализы на диабет:
- Анализ на уровень глюкозы в крови. Взятие крови проводится натощак, последний приём пищи должен быть не ранее 8 часов до этого. Нормой считается показатель ниже 5,5 ммоль/литр. Показатель до 7 ммоль/литр указывает на высокую предрасположенность, 10 ммоль/литр и выше говорит о гипергликемии.
- Пероральный тест на толерантность к глюкозе. Этот анализ делается тем, у кого выявлен риск развития диабета. На голодный желудок пациент принимает раствор глюкозы. Затем спустя 2 часа берут кровь на сахар. В норме показатель должен быть ниже 140 мг/дл. Уровень сахара в крови свыше 200 мг/дл подтверждает сахарный диабет.
- Анализ на гликозилированный гемоглобин A1C. Лишний сахар в крови вступает в реакцию с гемоглобином, поэтому тест на A1C показывает, как долго в организме уровень сахара превышает норму. Мониторинг проводится каждые 3 месяца, уровень гликозилированного гемоглобина не должен превышать 7%.
- Анализ крови на антитела. Для диабета 1 типа характерно обилие антител к клеткам островков Лангерганса. Они уничтожают клетки организма, поэтому их называют аутоиммунными. Выявив эти клетки, определяют наличие и тип диабета.
- Анализ мочи — микроальбуминурия. Выявляет белок в моче. Он появляется не только при проблемах с почками, но и при повреждении сосудов. Высокие показатели белка альбумина ведут к инфаркту или инсульту.
- Скрининг на ретинопатию. Высокое содержание глюкозы приводит к закупорке мелких сосудов и капилляров. Сетчатка глаза не получает подпитки, она со временем отслаивается и приводит к слепоте. Специальная цифровая аппаратура позволяет делать снимки задней поверхности глаза и увидеть места повреждения.
- Анализ на гормоны щитовидной железы. Повышенная активность щитовидки приводит к гипертиреозу — чрезмерной выработке гормонов. Гипертиреоз опасен тем, что продукты распада тиреоидных гормонов увеличивают уровень глюкозы в крови, диабет сопровождается ацидозом (высоким содержанием ацетона в моче), остеопорозом (вымыванием кальция из костей), аритмией (сбоем сердечного ритма).
Лечение сахарного диабета 1 типа
Сахарный диабет 1 типа не излечим, потому что восстановить бета-клетки невозможно. Единственный способ поддержания нормального уровня сахара в крови у больного человека — приём инсулина — гормона, вырабатываемого бета-клетками островков Лангерганса.
По скорости воздействия и длительности эффекта лекарства с инсулином делятся на категории:
- Короткого действия (Инсуман Рапид, Актрапид). Они начинают действовать спустя 30 минут после приёма, поэтому их нужно принимать за полчаса до еды. При введении препарата внутривенно он активизируется спустя минуту. Длительность эффекта — 6-7 часов.
- Ультракороткого действия (Лизпро, Аспарт). Начинают работать спустя 15 минут после инъекции. Действие продолжается всего 4 часа, поэтому препарат используется для помпового введения.
- Средней длительности (Инсуман Базал, Протафан). Эффект наступает спустя час после введения и длится 8-12 часов.
- Длительного воздействия (Тресиба). Препарат вводят раз в сутки, он не имеет пика действия.
Лекарства подбираются больному индивидуально в комплексе с другими препаратами, предотвращающими негативное воздействие повышенной глюкозы в крови.
Новые методы лечения СД1
Сейчас ученые предлагают новые методики лечения инсулинозависимого сахарного диабета. Например, интересен метод трансплантации бета-клеток или замена целиком поджелудочной железы. Также опробованы или находятся в разработке генетическая терапия, лечение стволовыми клетками. В будущем эти методы смогут заменить ежедневные уколы инсулина.
Физические нагрузки при диабете
Физическая нагрузка при сахарном диабете 1 типа просто необходима, хотя существуют ограничения относительно вида спорта. Упражнения нормализуют артериальное давление, улучшают самочувствие, нормализуют вес. Но в некоторых случаях физическая нагрузка вызывает скачки уровня глюкозы в крови.
При сахарном диабете 1 типа нельзя себя перегружать, поэтому тренировка не должна превышать 40 минут в день. Допустимы следующие виды спорта:
- ходьба, катание на велосипеде;
- плавании, аэробика, йога;
- настольный теннис, футбол;
- занятия в тренажёрном зале.
Противопоказана любая нагрузка, если в моче обнаружены кетоны — продукты распада белка, а также повысилось артериальное давление или появились проблемы с сосудами.
Где диагностируют и лечат диабет 1 типа в Санкт-Петербурге, цены
При подозрении на диабет обязательно сдайте анализы, сделать это можно в клинике Диана в СПБ. Здесь же можно получить консультацию опытного эндокринолога, пройти экспертное УЗИ поджелудочной железы и другие виды диагностики. Стоимость УЗИ — 1000 руб, стоимость приема эндокринолога — 1000 руб.
Сахарный диабет

Считается, что сахарный диабет развивается у тех, кто употребляет много сладкого. На самом деле это гораздо более сложная патология, которая лишь отчасти зависит от питания и может развиться у любого человека.
СОДЕРЖАНИЕ
Сахарный диабет: определение болезни
Причины сахарного диабета
Развитие сахарного диабета
Симптомы сахарного диабета
Диагностика сахарного диабета
Лечение сахарного диабета
Прогноз и профилактика сахарного диабета
Сахарный диабет: определение болезни
Сахарный диабет (СД) — это группа заболеваний, связанных с нарушением обмена веществ. Люди с диабетом не могут как следует усваивать углеводы. В результате у них значительно повышается концентрация глюкозы (сахара крови).
Глюкоза — это разновидность сахара, которая служит основным источником энергии в организме.
Избыток глюкозы обладает токсическим действием и разрушает стенки кровеносных сосудов, нервные волокна и внутренние органы.
Сахарный диабет развивается по разным причинам. Некоторые типы болезни имеют генетическое происхождение, другие — связаны с образом жизни или факторами среды.
Название заболеванию дали древние греки. В переводе с греческого διαβαίνω — это «проходить насквозь», что отсылает к основному симптому сахарного диабета — полиурии, или учащённому мочеиспусканию. Из-за этого человек непрерывно теряет жидкость и стремится восполнить её, выпивая как можно больше воды.
Однако так бывает не всегда. Некоторые формы сахарного диабета могут длительно развиваться бессимптомно или проявляться настолько слабо, что человек даже не заметит, что что-то пошло не так. И даже при типичном течении болезни чаще всего проходят долгие годы до того, как избыток глюкозы в крови приводит к развитию симптомов болезни. При этом всё это время человек находится в состоянии гипергликемии, и на момент постановки диагноза у него уже присутствуют тяжёлые необратимые нарушения со стороны почек, сосудов, головного мозга, периферических нервов, сетчатки глаза.
Заболевание наносит организму существенный урон. Без лечения избыток глюкозы может привести к ухудшению функции почек, сердца, нервных клеток. Но такие осложнения можно предотвратить. У современных врачей достаточно эффективных препаратов и методик для лечения диабета.
Код МКБ
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) сахарный диабет отнесён к болезням эндокринной системы, расстройствам питания и нарушениям обмена веществ и обозначается кодами Е10 — Е14.
В зависимости от типа болезни выделяют пять групп.
Группы сахарного диабета:
- E10 — сахарный диабет I типа;
- E11 — сахарный диабет II типа;
- E12 — сахарный диабет, связанный с недостаточностью питания;
- E13 — другие уточнённые формы сахарного диабета;
- E14 — сахарный диабет неуточнённый.
Распространённость
В 2019 году сахарный диабет стал непосредственной причиной 1,5 миллиона смертей во всём мире. Причём почти в половине случаев заболевание закончилось летальным исходом у людей в возрасте до 70 лет. Другая половина заболевших скончалась от осложнений болезни: почечной недостаточности, повреждений сердца и сосудов.
Кроме человека, сахарным диабетом болеют и животные. Например, собаки и кошки
С 2000 по 2019 год коэффициент смертности от сахарного диабета в развитых странах вырос на 3%, а в странах с доходом ниже среднего — на 13%. При этом вероятность летального исхода от осложнений болезни у людей в возрасте от 30 до 70 лет снизилась на 22% во всём мире. Считается, что это связано с улучшением диагностики диабета и эффективными методами ранней профилактики его осложнений.
Классификация СД
В Российской Федерации используют классификацию сахарного диабета, утверждённую Всемирной организацией здравоохранения в 1999 году.
Сахарный диабет I типа
При таком типе болезни у человека в поджелудочной железе вырабатывается мало гормона инсулина, который необходим для транспортировки глюкозы в клетки. В результате поступившая в кровь глюкоза не может полностью усвоиться клетками, остаётся в сосудах, транспортируется к тканям и постепенно разрушает их.
В зависимости от причины нарушений работы поджелудочной железы, СД I типа делят на два подтипа: иммуноопосредованный и идиопатический.
Иммуноопосредованный сахарный диабет — результат аутоиммунного разрушения клеток поджелудочной железы, из-за которого иммунная система по ошибке атакует собственные здоровые ткани. Как правило, такой диабет начинается в детском или подростковом возрасте, но может развиться у людей всех возрастов.
Часто иммуноопосредованный СД сочетается с другими аутоиммунными нарушениями, например с болезнью Грейвса, тиреоидитом Хашимото, болезнью Аддисона, витилиго или пернициозной анемией.
Сахарный диабет I типа чаще всего развивается у детей и подростков, хотя заболеть можно в любом возрасте
Идиопатический сахарный диабет. Редкий вариант болезни. У таких пациентов нет лабораторных признаков аутоиммунного поражения, однако наблюдается симптоматика абсолютного дефицита инсулина.
Сахарный диабет II типа
В этом случае поджелудочная железа вырабатывает достаточно инсулина, но клетки нечувствительны, или резистентны, к нему, поэтому не могут усваивать глюкозу и она накапливается в крови.
В зависимости от ведущей причины СД II типа делят на сахарный диабет II типа с преимущественной инсулинорезистентностью и относительной инсулиновой недостаточностью и сахарный диабет II типа с преимущественным нарушением секреции инсулина с инсулинорезистентностью или без неё.
Другие специфические типы сахарного диабета
Среди других специфических форм болезни выделяют патологии с выраженной генетической составляющей, ассоциированные с инфекционными заболеваниями или приёмом некоторых лекарств, и другие.
Генетические дефекты функции β-клеток поджелудочной железы — те виды болезни, в развитии которых чётко установлен дефектный ген.
Генетические дефекты действия инсулина — развитие патологии связано с периферическим действием инсулина, которое нарушается из-за мутаций гена рецептора инсулина.
Заболевания экзокринной части поджелудочной железы. Например, хронический панкреатит и другие воспалительные патологии.
Эндокринопатии — патологии, связанные с избыточной секрецией других гормонов, например акромегалия, болезнь Иценко — Кушинга, гипертиреоз.
СД, индуцированный лекарственными препаратами или химическими веществами, может возникнуть на фоне приёма гормонально-активных веществ, α-и β-адреномиметиков, психоактивных, мочегонных, химиотерапевтических препаратов.
СД, ассоциированный с инфекционными заболеваниями. Как правило, заболевание развивается из-за вирусных инфекций (возбудители: вирусы Коксаки, краснухи, Эпштейна — Барр).
Необычные формы иммунологически опосредованного СД. Например, синдром обездвиженности и ригидности, системная красная волчанка.
Другие генетические синдромы, иногда сочетающиеся с СД.
Гестационный сахарный диабет
Впервые проявляется во время беременности и характеризуется снижением чувствительности клеток к глюкозе. Считается, что заболевание развивается из-за нарушения баланса гормонов. После родов состояние возвращается к норме или может перейти в диабет II типа.
Причины сахарного диабета
Сахарный диабет развивается по разным причинам, среди основных — генетические и аутоиммунные нарушения, хронические заболевания поджелудочной железы, особенности питания.
Распространённые причины сахарного диабета:
- сбой в работе иммунной системы, из-за которого она атакует клетки поджелудочной железы;
- генетические нарушения, которые ухудшают чувствительность тканей к глюкозе, изменяют работу поджелудочной железы и снижают или полностью прекращают синтез инсулина, необходимого для усвоения глюкозы;
- вирусные инфекции — вирусы Коксаки, краснухи, Эпштейна — Барр, ретровирусы могут проникать в клетки поджелудочной железы и разрушать орган;
- хронические заболевания, при которых поражается поджелудочная железа, — муковисцидоз, панкреатит, гемохроматоз;
- эндокринные заболевания — синдром Кушинга, акромегалия;
- токсины (например, родентициды, которые применяются для уничтожения грызунов, тяжёлые металлы, нитраты);
- особенности питания — избыток жиров и простых углеводов в рационе может привести к ожирению и снижению чувствительности клеток к инсулину;
- лекарственные препараты — некоторые гормональные средства (в частности, глюкокортикостероиды), отдельные лекарства для лечения заболеваний сердца и нервной системы, препараты витаминов группы B (при чрезмерном употреблении).
Факторы риска СД
В зависимости от типа сахарного диабета отличаются факторы риска болезни.
Факторы риска сахарного диабета I типа:
- наследственность — вероятность заболеть выше, если диабет есть у кровных родственников;
- некоторые вирусные инфекции (например, краснуха, инфекционный мононуклеоз) могут спровоцировать аутоиммунную реакцию организма, из-за которой иммунная система атакует клетки поджелудочной железы.
Лишний вес не вызывает диабет I типа, но увеличивает риск развития диабета II типа
Наиболее распространённые факторы риска сахарного диабета II типа, которые не связаны напрямую с увеличением уровня глюкозы в крови: лишний вес, сидячий образ жизни, беременность и др.
Во время физической активности глюкоза активно расщепляется для получения энергии, в качестве субстрата используются поступающие с пищей вещества, а также собственные жировые запасы организма. При ожирении объём и, соответственно, площадь мембран жировых и других клеток, содержащих включения липидов, увеличивается, относительная плотность рецепторов к инсулину на единицу площади уменьшается, в результате клетки становятся менее чувствительными к инсулину и хуже усваивают глюкозу.
Факторы риска сахарного диабета II типа:
- лишний вес и ожирение;
- сидячий образ жизни (без физической активности глюкоза расщепляется медленнее, поэтому клетки могут стать менее чувствительными к инсулину);
- сахарный диабет у кровных родственников;
- возраст старше 45 лет;
- предиабет — состояние, при котором уровень глюкозы в крови долго находится на верхней границе нормы. О предиабете говорят, если анализ показывает значения от 5,6 до 6,9 ммоль/л;
- сахарный диабет во время беременности (гестационный диабет);
- рождение ребёнка весом более 4 кг;
- депрессия;
- сердечно-сосудистые заболевания;
- артериальная гипертензия (давление выше 140/90 мм рт. ст.);
- высокий уровень «плохого» холестерина высокой плотности (более 0,9 ммоль/л) и триглицеридов (более 2,82 ммоль/л);
- синдром поликистозных яичников.
1.10. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

1.102. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

Развитие сахарного диабета
Сахарный диабет — нарушение обмена углеводов. Они выступают основным источником энергии для организма и содержатся практически во всех продуктах: от винограда до овсяной каши.
Углеводы — сложные цепи, которые состоят из молекул сахара, связанных вместе. Попадая в кишечник человека, они распадаются до простого сахара — глюкозы. В таком виде углеводы могут пройти через слизистую оболочку тонкой кишки, попасть в кровь и использоваться для нужд организма.
Глюкоза — главный поставщик энергии для клеток. Однако, несмотря на свою ценность, она не может просто так попасть внутрь. Для этого ей нужен «ключ» — гормон инсулин. Поэтому, как только глюкоза попадает в кровоток, на неё реагируют особые рецепторы, расположенные в стенках сосудов, и сигнальные молекулы, которые активируют выработку инсулина в поджелудочной железе.
Инсулин производят особые клетки поджелудочной железы — β-клетки, расположенные в так называемых островках Лангерганса.
Островки Лангерганса на латыни называются Insulae pancreaticae (insula — «остров»), отсюда и название «инсулин»
Инсулин выбрасывается в кровь и «пропускает» глюкозу в клетки, в которых она используется для получения энергии.
В головной мозг глюкоза попадает беспрепятственно: клетки не ждут, пока найдётся «ключ». Это эволюционный механизм сохранения жизни.
Сахарный диабет — сбой в процессе усвоения глюкозы, который либо затрагивает β-клетки поджелудочной железы, вырабатывающие инсулин, либо «запирает двери», через которые глюкоза попадает в клетки: они становятся нечувствительными к инсулину и «ключ» перестаёт подходить к «замку».
При сахарном диабете I типа иммунная система по ошибке атакует собственные здоровые клетки поджелудочной железы, а не чужеродные вирусы и бактерии. Из-за этого они вырабатывают недостаточно инсулина.
При сахарном диабете II типа клетки постепенно теряют чувствительность к инсулину. В результате глюкоза не может попасть внутрь.
И в том и в другом случае сахар накапливается в крови. Его избыток — гипергликемия — оказывает токсическое действие на сердце, сосуды, нервную систему, почки, глаза.
Симптомы сахарного диабета
Выраженными симптомами обычно проявляется сахарный диабет I типа, другие типы болезни могут длительно развиваться незаметно.
Общие симптомы сахарного диабета:
- сильная жажда;
- слабость;
- частое мочеиспускание;
- недержание мочи по ночам у детей, которые раньше не мочились в постель;
- резкая потеря веса без видимых причин;
- постоянное сильное чувство голода;
- частые инфекции мочевыводящих путей или грибковые инфекции.
Отдельно выделяют так называемые вторичные симптомы сахарного диабета, которые появляются на поздних стадиях болезни и сигнализируют об осложнениях.
Вторичные симптомы сахарного диабета:
- зуд кожи;
- тошнота;
- рвота;
- боль в животе;
- сухость во рту;
- мышечная слабость;
- затуманенное зрение;
- плохо заживающие раны;
- онемение пальцев на руках или ногах;
- чёрный акантоз — потемнение кожи на шее, в подмышечных впадинах, на локтях и коленях;
- диабетическая дермопатия — пигментные пятна с атрофией и шелушением кожи, расположенные на сгибах нижних конечностей, часто появляются из-за плохого заживления ран голеней;
- диабетическая пузырчатка — волдыри на нижних конечностях размером от нескольких миллиметров до нескольких сантиметров. Чаще всего возникают у пожилых больных с длительно текущим диабетом;
- головная боль;
- запах ацетона изо рта.
Чёрный акантоз, или потемнение кожи на шее, коленях, локтях, в подмышечных впадинах, может быть признаком диабета
Осложнения СД
Осложнения обычно развиваются у пациентов с запущенным сахарным диабетом и включают ретинопатию, нефропатию и полиневропатию.
Разрушение крупных сосудов приводит к атеросклерозу , инфаркту миокарда, инсульту, энцефалопатии.
Постоянный контроль глюкозы в крови и приём препаратов для снижения её уровня позволяет предотвратить или отсрочить необратимые осложнения диабета.
Кроме того, нарушается регенерация мелких сосудов. Из-за этого раны на теле плохо заживают. Так, даже небольшой порез может превратиться в глубокую загноившуюся язву.
Диабетическая кома
Диабетическая кома — осложнение сахарного диабета, связанное со слишком высоким или, наоборот, низким уровнем сахара в крови.
В зависимости от концентрации глюкозы в крови диабетическую кому делят на два вида: гипогликемическая (связана со снижением уровня сахара) и гипергликемическая (вызвана повышением его уровня).
Гипогликемическая кома обычно возникает у людей с СД, которые находятся на инсулинотерапии.
Причина такой комы — избыток инсулина, который мешает организму поднять уровень глюкозы в крови до нормальных значений. Часто так бывает при неправильно рассчитанной дозе инсулина или нарушении режима питания, при котором количество введённого инсулина не соответствует порции углеводов из съеденной пищи.
Предвестники гипогликемической комы:
- дрожь в теле,
- озноб,
- головокружение,
- нервозность или обеспокоенность,
- сильный голод,
- тошнота,
- размытое зрение,
- нарушение ритма сердца.
«Правило 15», чтобы купировать гипогликемию при сахарном диабете:
Если уровень «сахара» снижен, следует съесть 15 г быстрых углеводов (выпить сока, принять таблетку глюкозы) и через 15 минут измерить глюкозу в крови. Если её уровень низкий, съесть ещё 15 г быстрых углеводов.
Повторять эти действия, пока сахар не поднимется хотя бы до 3,9 ммоль/л.
В редких случаях из-за низкого уровня сахара в крови человек может потерять сознание. В такой ситуации ему нужна срочная инъекция гормона глюкагона, которую выполняет сотрудник скорой помощи.
Некоторые ошибочно полагают, что человеку в гипогликемической коме нужно влить в рот сладкую жидкость. Однако это не так и чревато асфиксией (удушением).
Гипергликемическая кома сопровождается острой нехваткой инсулина, к которой может привести сильный стресс или недостаточная доза инсулина после еды.
Об опасной гипергликемии говорят, если уровень глюкозы в крови превышает 13,9 ммоль/л
Симптомы гипергликемии:
- сильная жажда,
- частое мочеиспускание,
- сильная усталость,
- размытое зрение,
- запах ацетона или фруктовый запах изо рта,
- тошнота и рвота,
- боль в животе,
- учащённое дыхание.
При появлении подобных симптомов следует как можно скорее сесть, попросить окружающих вызвать бригаду скорой помощи или позвонить в скорую самостоятельно.
Диагностика сахарного диабета
Если у человека появились симптомы повышенной концентрации сахара в крови — постоянная жажда, учащённое мочеиспускание, общая слабость, нарушения зрения, онемение в конечностях, — нужно как можно скорее обратиться к врачу-терапевту.
Но чаще всего сахарный диабет развивается бессимптомно, поэтому всем людям рекомендуется один раз в год проходить скрининговое исследование, чтобы выявить заболевание на ранних стадиях и не допустить развития осложнений.
К какому врачу обращаться при подозрении на сахарный диабет
Как правило, люди сначала обращаются к врачу-терапевту. При подозрении на сахарный диабет он направляет их к профильному специалисту, который занимается лечением патологий обмена веществ, — врачу-эндокринологу.
На консультации врач проведёт опрос и осмотр, а для подтверждения диагноза и определения степени тяжести диабета назначит лабораторные и инструментальные исследования.
Осмотр
При подозрении на сахарный диабет врач уточнит данные истории болезни: случаи заболевания у кровных родственников, хронические патологии поджелудочной железы, образ жизни, недавно перенесённые инфекционные заболевания.
Специфических признаков диабета, которые можно было бы выявить при осмотре, не существует.
Во время осмотра врач также оценит состояние кожи: при сахарном диабете на ней могут появиться тёмные участки — чёрный акантоз. Кроме того, специалист может провести экспресс-тест на глюкозу. Превышение нормальных значений — повод для углублённого обследования.
1.15. 
Колич. на месте

Лабораторные методы исследования
Для диагностики назначают анализ крови на глюкозу. Её высокий уровень одновременно с характерными симптомами вроде постоянной жажды, учащённого мочеиспускания, частых инфекционных заболеваний — яркий признак диабета.
Концентрацию глюкозы в крови измеряют с помощью одного из следующих исследований: анализ глюкозы в плазме крови натощак и после еды, исследование уровня гликированного гемоглобина (HbA1c), который отражает среднее содержание сахара крови за последние 3 месяца.
28.254. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

Нормальным считается уровень HbA1c не более 6,0% (42 ммоль/л), глюкозы — не более 5,5 ммоль/л.
Чтобы поставить точный диагноз, исследование выполняют минимум дважды в разные дни.
При неоднозначных результатах проводят глюкозотолерантный тест, который позволяет выявить нарушение чувствительности клеток к глюкозе.
1.107. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 1 день

Кроме того, врач может назначить дополнительные анализы, чтобы отличить диабет I типа от диабета II типа: тест на аутоантитела и анализ мочи на уровень кетоновых тел.
26.29. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Кач. 8 дней

Антитела обычно присутствуют у людей с диабетом I типа, а кетоновые тела — с диабетом II типа.
Чтобы оценить чувствительность клеток к инсулину, врач может назначить анализ для расчёта индекса HOMA-IR (Homeostasis model assessment of insulin resistance), который учитывает уровень глюкозы и инсулина в крови.
1.109. Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) Колич. 1 день

При подозрении на наследственные формы диабета специалисты могут рекомендовать сдать генетическое исследование для выявления мутаций, связанных с наследственными формами сахарного диабета и непереносимостью глюкозы.
GNP222 Вен. кровь (+220 ₽) 
Вен. кровь (+220 ₽) 14 дней

Инструментальные методы исследования
Инструментальные обследования помогают выявить осложнения сахарного диабета: повреждения сетчатки глаз, поражения сердца, сосудов, почек, нарушение нервной проводимости.
Ультразвуковое исследование внутренних органов назначают, чтобы оценить состояние почек и поджелудочной железы. Кроме того, врач может направить пациента на ЭКГ, чтобы выявить нарушения в работе сердца.
Для диагностики зрительных нарушений потребуется консультация врача-офтальмолога. Во время офтальмологического осмотра врач оценивает состояние сетчатки глаза, проводит осмотр роговицы через щелевую лампу или с помощью офтальмоскопа.
Лечение сахарного диабета
Вылечиться от сахарного диабета невозможно. Терапия направлена на поддержание допустимого уровня глюкозы в крови и предотвращение осложнений болезни.
Людям с диагнозом «сахарный диабет» необходимо регулярно измерять уровень глюкозы в крови, вводить инсулин в виде инъекций при диабете I типа или принимать таблетированные препараты при диабете II типа или тоже вводить инсулин, чтобы контролировать концентрацию сахара в крови.
Для предотвращения осложнений болезни врач может рекомендовать и другие препараты. Например, лекарства для контроля артериального давления, разжижения крови и профилактики сердечно-сосудистых заболеваний, а также препараты, снижающие уровень холестерина в крови.
Контроль уровня глюкозы в крови
Для контроля уровня глюкозы в крови используются классические глюкометры и современные системы непрерывного мониторинга.
Глюкометр — это прибор, который оснащён тонкой иглой. Человек прокалывает ею палец и капает кровь на специальную тест-полоску. Глюкометр сразу же показывает результат.
Системы мониторинга — это датчики, которые устанавливают на плечо, живот или ногу. Такие датчики постоянно мониторят уровень глюкозы в крови.
Данные с прибора автоматически загружаются на специальный монитор или в приложение на телефоне. Такие устройства могут сигналами сообщать о скачках сахара в крови, строить кривые содержания глюкозы за периоды времени, отправлять информацию лечащему врачу и даже давать рекомендации по экстренным и плановым мерам и необходимости изменения тактики лечения диабета.
Носить систему мониторинга не больно, она не ощущается на теле
Диета при сахарном диабете
Специальной диеты для людей с сахарным диабетом не существует, но людям с таким диагнозом важно ежедневно считать количество съеденных углеводов и вести пищевой дневник.
Подсчёт углеводов
Больше всего на уровень сахара в крови влияют углеводы, поэтому людям с сахарным диабетом важно не исключать их, а считать.
Подсчёт углеводов — основа диеты для людей с сахарным диабетом, находящихся на инсулинотерапии. Для этого используют универсальный параметр — хлебную единицу (ХЕ).
1 ХЕ соответствует примерно 15 г чистых углеводов или 20–25 г хлеба и повышает уровень глюкозы в крови в среднем на 2,77 ммоль/л. Для усвоения такого количества глюкозы необходима доза инсулина в 1,4 ЕД.
Количество углеводов в рационе человека с диабетом I типа в среднем не должно превышать 17 хлебных единиц за день.
Количество углеводов, которое может нормально переносить человек с диабетом, — индивидуальный показатель, который зависит от веса, уровня физической активности, ежедневной потребности в калориях и того, как организм усваивает углеводы.
Рассчитать необходимое количество углеводов в день можно с диетологом или лечащим врачом. После перевода съеденных углеводов в хлебные единицы врач поможет определить объём инсулина, который потребуется для усвоения глюкозы. Со временем человек научится подсчитывать это сам.
Кроме того, есть и другие рекомендации по питанию для людей с сахарным диабетом:
- ограничить калорийность рациона всем пациентам с избыточной массой тела;
- минимизировать содержание жиров (прежде всего животного происхождения) и сахаров в пище;
- употреблять углеводы преимущественно в составе овощей, цельнозерновых и молочных продуктов;
- исключить или ограничить употребление алкогольных напитков (не более 1 условной единицы для женщин и 2 условных единиц для мужчин в сутки).
Прогноз и профилактика сахарного диабета
Сахарный диабет — хроническое заболевание, от которого невозможно полностью вылечиться. Но лекарства и изменение образа жизни в сторону более здорового помогают избежать осложнений и замедляют прогрессирование болезни.
Без лечения прогноз сахарного диабета неблагоприятный: человек может умереть из-за поражения сердечно-сосудистой системы.
Способы профилактики сахарного диабета:
- регулярная физическая активность;
- разнообразное питание с достаточным содержанием клетчатки, белков, жиров и углеводов;
- контроль здорового веса;
- сокращение употребления алкоголя;
- отказ от спиртного и курения.
Питание для профилактики сахарного диабета II типа
Важная часть профилактики сахарного диабета II типа — здоровое и разнообразное питание. Для этого разработан принцип, или метод, здоровой тарелки.
Метод здоровой тарелки разделяет продукты на пять основных групп: фрукты и овощи, медленные углеводы, молочные продукты, белки и жиры. Комбинировать эти группы можно с помощью обычной тарелки.
Фрукты и овощи должны составлять её треть или половину. Медленные углеводы — треть или чуть больше. Оставшуюся часть занимают молочные продукты, чуть больше — белковая пища, и небольшую часть — жиры.
Питание по принципу здоровой тарелки: половину занимает клетчатка, ⅓ — медленные углеводы, оставшуюся часть — белковые продукты
Кроме того, следует соблюдать и другие важные принципы здорового питания:
- пить по жажде;
- есть меньше соли — не более чайной ложки (5–6 г) в день;
- ограничить употребление трансжиров (содержатся во многих готовых и переработанных продуктах — в фастфуде, тортах и пирожных);
- сократить употребление насыщенных жиров (содержатся в сладкой выпечке, жирном мясе, колбасах, сливочном масле и сале);
- есть меньше сахара — не более 7 чайных ложек (30 г) в день.
Источники
- Сахарный диабет 2 типа у взрослых : клинические рекомендации / Минздрав РФ. 2023.
- Сахарный диабет 1 типа у взрослых : Клинические рекомендации / Минздрав РФ. 2019.
Частые вопросы
Сахарный диабет может длительно развиваться бессимптомно. Заболевание часто проявляется, только когда поражение внутренних органов достигло критических значений. Общие симптомы диабета включают сильную жажду, учащённое мочеиспускание, нечёткость зрения, слабость, онемение в кистях и стопах.
Для диагностики сахарного диабета назначают анализ крови на глюкозу. Превышение её значений одновременно с характерными симптомами вроде постоянной жажды, учащённого мочеиспускания, частых инфекционных заболеваний — яркий признак диабета.
Вылечиться от сахарного диабета невозможно. Терапия направлена на поддержание допустимого уровня глюкозы в крови и предотвращение осложнений болезни. Для этого человеку назначают пероральные сахароснижающие препараты, препараты инсулина, а также рекомендуют изменить образ жизни в сторону более здорового: добавить физическую активность, разнообразить рацион, отказаться от алкоголя и курения.
В России средняя продолжительность жизни больных сахарным диабетом I типа составляет 56,7 года у мужчин и 60,8 года у женщин, больных сахарным диабетом II типа — 72,4 и 74,5 года соответственно.
Пациентам с сахарным диабетом рекомендуется отказаться от спиртных напитков или минимизировать их количество, потому что алкоголь увеличивает вероятность резкого снижения глюкозы в крови у тех, кто регулярно принимает препараты инсулина. Согласно современным клиническим рекомендациям, не рекомендуется употреблять более 1 условной единицы алкогольных напитков для женщин и 2 условных единиц для мужчин в сутки. 1 условная единица алкоголя — это примерно 40 мл коньяка или других крепких напитков, 150 мл сухого вина или 300 мл пива.
Информацию проверил
врач-эксперт
Информацию проверил врач-эксперт
Екатерина Демьяновская
Врач-невролог, кандидат медицинских наук
Оцените статью:
Полезная статья? Поделитесь в социальных сетях:
ВАЖНО
Информация из данного раздела не может служить достаточным основанием для постановки диагноза или назначения лечения. Решение об этом должен принимать врач на основании всех имеющихся у него данных.