Диагностика заболеваний редко обходится без инструментальных и лабораторных исследований. Оценки симптомов недостаточно — нужно узнать, что происходит внутри органов и тканей. Одним из наиболее точных методов обследования является биопсия. Врач производит забор тканевого материала в области предполагаемого патологического процесса с целью его дальнейшего изучения. Микроскопический анализ полученного образца помогает выявить характерные для определенного заболевания изменения. В онкологической практике биопсия считается информативным методом уточнения типа опухоли, ее стадирования.
- Что это за анализ?
- Показания к проведению
- Виды и способы проведения биопсии
- Подготовка
- Может ли биопсия быть ошибочной?
Что это за анализ?
Биопсия — высокоинформативный способ обследования, применяемый в случае необходимости анализа клеток в определенной анатомической области. Забор тканей с их последующим обследованием с помощью микроскопии дает возможность точно оценить клеточный состав. Без такой процедуры сложно обойтись, если врач подозревает наличие доброкачественного или злокачественного новообразования в определенном органе. Это уточняющее исследование, дополняющее результаты других диагностических процедур. Онколог анализирует результаты биопсии, рентгенографии, эндоскопии и иммунологических тестов совместно.
Онкологические заболевания развиваются быстро и угрожают жизни пациента. Нужно как можно раньше выбрать наиболее эффективную схему лечения. Именно с этой целью проводится биопсия. По результатам процедуры врач приходит к выводу, какие травматичные или даже опасные с точки зрения осложнений способы лечения уместны в данном случае. Подбирается тактика оперативного вмешательства, радиотерапии, химиотерапевтического лечения. Все это было бы невозможно без точного определения типа опухоли, ее стадии и распространенности в организме. Нужны цитологические и гистологические тесты.
В качестве примера можно привести злокачественное новообразование прямой кишки, растущее в нижней части органа. В качестве основного метода лечения выполняется иссечение этой анатомической структуры с последующим формированием колостомы для выделения каловых масс. Если диагноз не был полностью подтвержден, подобное вмешательство не проводят. Оно может по ошибке сделать пациента инвалидом.
Показания к проведению
Подобная диагностическая процедура требуется, если врач предполагает о наличии патологического процесса, подтверждение которого невозможно с помощью других способов исследования. В большинстве случаев это онкологические болезни, однако область применения биопсии ими не ограничивается. Например, такое исследование часто назначают гастроэнтерологи для оценки состояния слизистой оболочки органов пищеварительного тракта. Определяется вид воспалительного процесса, подбирается способ его лечения. В гинекологии и эндокринологии этот метод дает возможность определить причину нарушения фертильности, обнаружить ранние признаки воспаления и дисплазии.
Также биопсия необходима для определения особенностей течения и степени тяжести патологического процесса при болезнях печеночной ткани, почек, головного мозга, мышц и других анатомических структур. Это важно для подбора и изменения схемы медикаментозной терапии. По результатам анализа врач определяет прогностические данные.
Виды и способы проведения биопсии
В современной клинической практике чаще всего используют следующие методики выполнения биопсии:
- Мазки, соскобы и бритвенный метод. Зачастую специалисту требуется небольшое количество материала для постановки диагноза. Можно выполнить мазок и получить все необходимые данные при его последующей микроскопии. Например, такой способ часто применяют в гинекологии. Бритвенная биопсия предполагает иссечение тонкого участка кожного покрова с помощью скальпеля или другого инструмента.
- Тонкоигольная пункция. Такая процедура тоже подходит для случаев, когда достаточно получить немного клеток. В область предполагаемого патологического процесса вводится тонкая игла, захватывающая тканевой образец.
- Толстоигольная пункция. Позволяет произвести забор большого образца тканей без иссечения. Ее назначают при злокачественном новообразовании молочной железы, печеночной ткани, предстательной железы. Трепан-биопсия подходит для исследования кожного покрова, костномозговых структур. Используется специальный инструмент в форме цилиндра.
- Аспирационный метод. Это современная техника забора материала, при котором используется вакуумный прибор в форме цилиндра. В качестве механизма применяется отрицательное давление. Прибор присоединяют к игле. Аспирация дает возможность взять несколько образцов в разных участках анатомической структуры.
- Операционная биопсия. Проводится непосредственно во время операции, когда врач иссекает опухолевую ткань. Это высокоинформативное исследование, позволяющее оценить состояние большого количества тканей. Минус такого вида процедуры — определить тип болезни можно только после операции. Плюсом можно считать совмещение лечебной практики с достоверной диагностикой.
- Эндоскопическая биопсия. Проводится во время диагностики внутренних полостных структур, вроде пищеварительного или респираторного тракта. С помощью эндоскопа врач осматривает подозрительные участки тканей и выбирает место забора материала. Плюсом такой техники можно считать повышенную точность результатов исследования.
Способ проведения диагностики выбирают в зависимости от анамнеза пациента.
Подготовка
В большинстве случаев специально готовиться не следует. Достаточно прийти к врачу в день проведения процедуры и подписать необходимые документы. Специалист объяснит, как будет проходить обследование. Расскажет о рисках и возможных неприятных ощущениях. Определенные виды биопсии выполняют под местным обезболиванием. Реже требуется наркоз. Пациент может сам выбирать комфортный для него способ выполнения диагностики. В случае наркоза нужны специальные подготовительные процедуры.
Для биопсии характерны стандартные осложнения, возникающие при других видах вмешательств. Возможно кровоизлияние, инфицирование тканей. Реже возникает травматизация внутренних органов. Такие негативные последствия редки, но врач обязательно уведомляет пациента о рисках.
Может ли биопсия быть ошибочной?
Достоверность исследования зависит от способа его проведения, анамнеза пациента, опыта врача и других факторов. Например, при пункции специалист может получить образец тканей без злокачественных клеток, если игла попала в соседнюю с опухолью область. В этом случае возможен ложноположительный результат. Онкологи учитывают такую вероятность, и всегда назначают уточняющие исследования. Диагноз не ставится только на основе результатов одной процедуры. Всегда проводится комплексная оценка состояния организма.
Результат биопсии желудка
Что может показать биопсия желудка и как она проводится
Что показывает обычная или Нр биопсия желудка? Для чего она проводится? Насколько это больно и опасно? Как интерпретировать полученные результаты? Эти вопросы волнуют всякого человека, которому хотя бы раз в жизни предложили пройти подобное исследование.
Фактически биопсия – это взятие образца слизистой оболочки, а при необходимости и других тканей желудка, для последующего изучения строения тканей и клеток под микроскопом. Полученные образцы могут окрашиваться специальными веществами, позволяющими судить о характере происходящих изменений.
Что показывает биопсия желудка
Биопсия желудка может показать следующие изменения, происходящие в данном органе:
- атрофию, характер изменений слизистой оболочки;
- наличие атипично расположенных клеток;
- опухолевый рост клеток;
- вид опухоли;
- тип злокачественного новообразования и степень его онкогенности;
- наличие Helicobacter pylori.
Показания к процедуре
Основные показания к проведению биопсии:
- подозрение на злокачественные образования;
- предраковые состояния;
- язвы желудка по поводу их возможной малигнизации (ракового перерождения);
- определение типа гастрита;
- инфицирование H. pylori;
- во время операции — с целью контроля отсутствия онкоклеток в оставляемой части органа, определение типа и вида опухоли.
Методы взятия биоптата
В настоящее время биопсию желудка осуществляют с помощью выполнения эндоскопии (ФГДС с биопсией) и путем непосредственного взятия образца тканей во время проведения операции.
Хирургический способ
При проведении операции на желудке наиболее распространенным методом является иссечение образца патологически измененной ткани скальпелем.
Эндоскопический
Биопсия при гастроскопии может проводиться двумя способами:
- слепым методом;
- с помощью визуального контроля во время фиброгастродуоденоскопии (ФГДС).
С развитием волоконной оптики именно последний способ стал наиболее популярным, потому что позволяет взять образцы с заведомо подозрительных участков слизистой оболочки и таким путем существенно повысить диагностическую ценность исследования. С помощью данной методики также осуществляется забор материала для Hp-биопсии (тест на хеликобактер).
Подготовка
Общая подготовка к биопсии желудка эндоскопическим способом практически не отличается от таковой при проведении ФГДС. Главное условие – в день исследования явиться в процедурную натощак. Для этого рекомендуется:
- вечером накануне зондирования иметь легкий непоздний ужин;
- утром не завтракать и не употрeблять чай, кофе и другие напитки;
- прием воды также следует ограничить и полностью прекратить минимум за 2 часа до процедуры.
За несколько дней запрещается также употрeблять продукты и лекарственные препараты, вызывающие раздражение слизистой желудка, алкоголь, острые приправы и специи. А при назначении процедуры с целью выявления хеликобактер нужно также исключить антибиотики.
Однако в некоторых ситуациях подготовка имеет свои нюансы:
- при стенозе привратника – промывание желудка перед взятием биопсии, так как здесь пища может задерживаться на сутки и более;
- детям и лицам с психическими заболеваниями – внутривенный наркоз;
- при сильном страхе перед ФГДС – инъекция атропина + спазмолитическое средство + транквилизатор.
Как проводится биопсия
Фиброгастроскоп, с помощью которого проводится биопсия желудка, представляет собой гибкий зонд с объективом и источником света, а также отверстиями для подачи воды и откачки воздуха.
- Современные аппараты также оснащены цифровыми видеокамерами, которые выводят полученное изображение на экран монитора.
- Кроме этого, они имеют такое строение, что с их помощью можно проводить несложные эндоскопические операции – забор материала для исследования биопсийными щипцами, удаление полипов экстизионной петлей и т. п.
Момент взятия биоптата эндоскопом
Важное правило, когда берется биопсия пищевода или желудка – взятие не одного, а нескольких образцов ткани, желательно с разных участков. Например, при гастрите необходимо получить не менее 4 образцов (2 фрагмента с передней и 2 фрагмента с задней стенок), а при опухоли, язве – 5-8 образцов.
Этапы проведения биопсии
- Если процедypa проводится не под общим наркозом, то ротовую полость пациента орошают 10% раствором лидокаина. Это необходимо для того, чтобы подавить рвотный рефлекс и сделать дальнейшее проведение зонда безболезненным.
- Далее пациент ложится на левый бок, ему в рот вставляется специальный загубник, предотвращающий смыкание челюстей, а дальше через него доктор-эндоскопист постепенно вводит зонд, осматривая пищевод, желудок и двенадцатиперстную кишку. Для лучшей визуализации слизистой оболочки попутно через зонд нагнетается воздух, благодаря чему расправляются складки, и улучшается обзор слизистой оболочки.
- Если патологические элементы видны плохо, то в некоторых случаях доктор сначала орошает желудок специальным красящим веществом. Это может быть раствор Люголя, конго красный или метиленовый синий. Здоровые и патологически измененные ткани по-разному впитывают краситель, поэтому лучше становятся заметными места для взятия образцов ткани.
- Далее выполняется сама биопсия. Врач через зонд вводит специальные щипцы, которые откусывают небольшие участки слизистой. При этом материал обязательно берется с нескольких мест, что повышает вероятность захвата патологически измененных тканей. Полученные образцы извлекаются наружу и помещаются в заранее подготовленные контейнеры.
- После завершения биопсии зонд извлекается наружу, и пациент может встать с кушетки. На протяжении нескольких часов запрещается принимать пищу, однако от горячего нужно воздержаться более длительный срок.
Дальнейшая судьба полученных образцов
- Если нужен срочный ответ, то кусочки биоматериала замораживают и потом микротомом делают очень тонкие срезы, которые помещают на предметное стекло микроскопа, при необходимости окрашивают полученный материал специальными красителями и исследуют под большим увеличением.
- В стандартных же ситуациях, не требующих быстрого ответа, образцы заливаются парафином, также режутся на тонкие слои микротомом, окрашиваются и изучаются под обычным или электронным микроскопом.
- В случае Нр-биопсии 1 образец тут же помещается в среду, содержащую мочевину. H. pylori ее разлагает с образованием аммиака. О наличии или отсутствии данного микроорганизма судят по изменению цвета соответствующего индикатора тест-системы. Это быстрый уреазный тест, проводимый при эндоскопическом исследовании. Окончательный диагноз устанавливают при обнаружении бактерий в срезах тканей, окрашенных специальными красителями.
- Кроме этого существует бактериологический метод, когда взятый в ходе биопсии материал помещают на питательную среду, дающую рост хеликобактер, а также обнаруживают ДНК бактерии в исследуемом образце (ПЦР-диагностика).
Расшифровка результатов
Сколько делается биопсия? Если она срочная, проводится во время операции, то практически сразу, а в стандартных ситуациях ответа приходится ждать 2-3 дня. Если же образцы отправляются в другой город или страну, то время ожидания ответа растягивается до 1,5-2 недель.
В случае биопсии желудка большое значение имеет расшифровка полученных результатов. При этом оцениваются такие параметры:
- толщина слизистой оболочки;
- эпителий – его характер, степень его секреции;
- наличие воспаления;
- признаки атрофии, метаплазии, дисплазии;
- степень обсеменения H. pylori.
Расшифровывая гистологию желудка, следует помнить о том, что:
- Иногда результаты могут оказаться сомнительными или недостоверными, если количество материала оказалось недостаточно, и нужно повторить исследование.
- Цитология желудка особенно важна для определения атипичных клеток.
- Окончательно интерпретировать полученные данные должен именно врач.
В целом результаты гистологического исследования можно разделить на следующие группы:
- Злокачественные опухоли. Определяется вид опухоли, тип онкоклеток и характер их дифференциации (например, высоко-, низкодифференцированные).
- Доброкачественные опухоли. Указывается вид опухоли, тип клеток.
- Гастрит. Описывается его тип, характер изменения слизистой.
- Норма. Ткани желудка не изменены.
- (-) – отрицательный результат, норма;
- (+) – слабая обсемененность, в поле микроскопа до 20 бактерий H. pylori;
- (++) – средняя, умеренная обсемененность, в поле зрения 20-40 бактерий;
- (+++) – высокая обсемененность, в поле зрения более 40 H. pylori.
Противопоказания
Биопсия полностью противопоказана в следующих ситуациях:
- острый инсульт, инфаркт;
- приступ бронхиальной астмы;
- сужения пищевода, которые непроходимы для зонда (стеноз).
Относительные противопоказания к эндоскопическим манипуляциям:
- лихорадка;
- эпилепсия;
- гипертонический криз;
- геморрагический диатез;
- острый фарингит, тонзиллит или обострение хронического;
- сердечная недостаточность.
Возможные осложнения
Как правило, биопсия, проведенная во время ФГДС, редко вызывает серьезные осложнения. Обычно пациенты в первые часы после прохождения исследования могут ощущать незначительный дискомфорт в области желудка. Кроме этого, возможно незначительное кровотечение из образовавшихся повреждений в районе взятия образцов, и оно проходит самостоятельно.
Однако при появлении следующих признаков обязательно следует показаться врачу или вызвать скорую помощь:
- рвота коричневого цвета, по цвету напоминающая кофейную гущу;
- тошнота, боли в области желудка;
- боли в животе;
- повышение температуры, лихорадка;
- сильная слабость, повышенная утомляемость;
- резкое ухудшение общего состояния;
- воспаление слизистых оболочек ротовой полости, носоглотки;
- затруднение дыхания, боли в грудной клетке.
Указанные симптомы могут стать сигналами таких редких, но серьезных осложнений:
- сильное и не проходящее самостоятельно кровотечение;
- попадание инфекции;
- септический шок;
- аспирационная пневмония;
- повреждение целостности желудка, двенадцатиперстной кишки, пищевода.
Биопсия желудка
При жалобах пациента на боли в области желудка, врач для исключения развития ракового образования и для установления причин патологии назначает эндоскопическое исследование. Часто одновременно с осмотром слизистой желудка берут биопсию для гистологии.
Зачем проводится биопсия
Изучение слизистой ткани требуется, когда другие аппаратные или лабораторные исследования не дают необходимых данных. При проведении гастроскопии или рентгенографии невозможно получить исчерпывающую картину заболевания и установить тип новообразования.
При язвенной болезни пациенту всегда рекомендуется биопсия желудка, поскольку язва способна вызывать мутации в клетках и провоцировать опухоль. Если язва желудка развивается достаточно долго, то ее клиника схожа с проявлениями характерными для злокачественной опухоли, а процедypa помогает врачу узнать насколько прогрессировало заболевание и не трaнcформировалось ли оно в раковое.
Биопсия проводится и при гастрите. Это позволяет точно определить стадию заболевания, провоцирует ли оно формирование язвы, как сильно пострадали ткани органа. Биопсия показывает причину воспаления желудка, а именно удается обнаружить бактерию Хеликобактер пилори (hp).
Исследование также помогает определить, как проходит восстановление слизистой ткани желудка после удаления новообразования или серьезного хирургического вмешательства. Осмотр необходим, чтоб установить темпы регенерации и вовремя обнаружить возможные послеоперационные осложнения.
Таким образом, во время проведения эндоскопии желудка врач может обнаружить следующие патологии:
- гастрит, эрозии;
- перфорацию слизистой ткани;
- присутствие болезнетворной бактерии;
- новообразование в желудке или на слизистой пищевода;
- травму химического или механического происхождения;
- осложнение после хирургического вмешательства.
Читать еще: Травы при миоме матки
Если в результате осмотра во время биопсии желудка будет обнаружен полип, то его удалят.
Как проводится процедypa
Для исследования аномальные клетки из желудка можно взять двумя способами: при полосной операции или при эндоскопии. Так, если во время плановой или экстренной операции врач заметит новообразование, то производится забор материал для гистологии. Иначе назначается процедypa, призванная взять материал и осмотреть слизистую.
Фиброгастродуоденоскопия (ФГДС) — это метод исследования пищеварительного тракта с помощью гибкого аппарата, оборудованного оптикой. Во время диагностической ФГС можно провести забор ткани для гистологического исследования, сделать мaзoк для цитологического теста, проверить кислотность желудочного сока.
Гастроскопия желудка осуществляется в медицинском учреждении и требует некоторой предварительной подготовки. Важно чтобы желудок пациента был пуст, поэтому следует воздержаться от приема пищи как минимум на протяжении 10–15 часов до начала процедуры, иначе результаты могут быть недостоверными из-за большого количества рвотных масс и невозможности рассмотреть слизистую.
Осмотр слизистой осуществляется при помощи гибкой трубки – гастроскопа. На конце аппарата находится видеокамера, изображение с нее сразу же передается на экран. Это дает возможность врачу изучить орган изнутри, и поставить диагноз.
Обследуемого укладывают на левый бок с прямой спиной. Если требуется, то дают седативные препараты. Горло обpaбатывается анестетиком (лидокоином), затем прибор вводится через пищевод. Чтобы обследуемый не перекусил трубку, в рот ему вставляется загубник. При введении эндоскопа пациент должен делать глубокие вдохи носом, это поможет снизить дискомфортные ощущения.
До забора материала проводится визуальный осмотр всего органа. После делается отщип кусочка ткани для исследования. По отзывам пациентов, процесс забора материала не вызывает боли, а место, где берут материал, в последующем не болит.
При необходимости берется материал из различных мест. Это позволяет исключить ошибку при постановке диагноза. Если, кроме осмотра слизистой, во время процедуры требуется удалить полип, то это можно сделать сразу.
Есть два способа забора ткани для гистологических и микробиологических исследований:
- поисковый или его еще называют слепой. Процедypa делается специальным поисковым зондом, при этом нет визуального контроля;
- прицельный метод. Процедypa проводится при помощи гастроскопа, на конце которого камера и инструмент для забора клеток (нож, щипцы, петли). Проба берется из конкретных подозрительных участков.
Длительность исследования зависит от болезни и размера новообразования, но, как правило, эндоскопия продолжается не более 15 минут. Еще до проведения исследования врач может знать, где именно находится новообразование, и специалисту требуется взять образец клеток, расположенных на границе здоровой и пораженной ткани.
Что нужно делать после обследования
После того как забор материала будет осуществлен и процедypa завершится, больному рекомендуется еще некоторое время полежать. Нельзя принимать пищу в течение 2 часов после обследования. Затем в течение дня кушать только пресную чуть теплую пищу, это поможет уменьшить раздражение слизистой желудка и пищевода.
Спустя непродолжительное время после обследования у пациента возвращается чувствительность языка и нормализуется глотательный рефлекс, поскольку используемый местный анестетик применяется в небольшой дозировке.
После процедуры за обследуемым понаблюдают в течение двух часов, чтоб исключить осложнения, которые могут возникнуть после анестезии. Врачи не рекомендуют в течение 12 часов после приема успокоительных средств управлять автомобилем, поскольку возможно снижение реакции и внимания.
В течение 2–3 дней рекомендовано придерживаться диеты, исключающей употрeбление пищи раздражающей слизистую оболочку желудка и стимулирующую повышенную секрецию соляной кислоты.
Следует исключить копченые, соленые, острые, горячие или холодные блюда, также не стоит есть орехи, чипсы, поскольку они способны травмировать слизистую. Категорически запрещено употрeблять алкоголь. Если пренебрегать данным советом, то ранка от биопсии будет долго заживать.
После иссечения полипа возникает кровотечение, чтобы его предупредить врач пропишет препараты, ускоряющие свертываемость крови. После операции рекомендуется пocтeльный режим, а также придерживаться диеты 2–3 дня.
Когда нельзя делать биопсию
Биопсия, как и любое хирургическое вмешательство, имеет абсолютные и относительные противопоказания. Процедypa не назначается людям с заболеваниями психики или сердечно-сосудистой системы, если слизистая желудка получила химический ожог, а также при воспалении верхних или нижних воздухоносных путей.
Биопсия не проводится, если у пациента наблюдается сужение пищевода, перфорация слизистой кишечника различного происхождения или в данный момент протекает острая инфекция.
Цитология для диагностики заболеваний желудочно-кишечного тракта
Интерпретация результатов биопсии
В большинстве случаев на патогистологическое исследование отправляется небольшой образец слизистой оболочки желудка, полученный при гастроскопии. Уже в лаборатории из этого фрагмента диаметром 3-5 мм делаются гистологические препараты, которые окрашиваются по различным методикам.
Преимущества гастроскопии с биопсией желудка находятся на стороне пациента. Эта процедypa малотравматичная, малоинвазивная и в ряде случаев не сопровождается никаким дискомфортом. Однако с точки зрения патоморфолога такие небольшие биоптаты желудка отличаются рядом недостатков:
- Часто на исследование отправляется не тот фрагмент , который нужен: во время гастроскопии желудок продолжает сокращаться и врачу-эндоскописту нужно постараться «зацепить» интересующий его участок слизистой;
- Довольно трудно отщепить полип или участок слизистой не повредив ткани;
- Подавляющее большинство биоптатов присылаются смятыми и даже раздавленными из-за чего возрастает риск диагностической ошибки;
- Из-за небольших размеров биоматериала невозможно точно установить гистологический тип опухоли и степень ее распространения, если в образце обнаружены раковые клетки.
Исследование клеток органов ЖКТ
Эндоскопия при этом может быть самостоятельным пунктом программы диагностики/лечения или назначаться с целью получения материала для цитологического исследования. Так, анализ клеток органов ЖКТ необходим:
- для подтверждения либо исключения диагноза рака желудка, пищевода и других отделов системы;
- изучения характера опухолей (определения типа, прогресса в тканях, возможности хирургического удаления и восстановления органов);
- перед проведением операции по удалению злокачественных новообразований в области желудка, пищевода, кишечника;
- нередко в лабораторию направляют биоматериал в рамках профилактического обследования (родственников онкопациента, например).
Цитологическое исследование в гастроэнтерологии нечасто используется, как самостоятельная процедypa диагностики. В большинстве ситуаций этот способ изучения тканей (клеток) применяется как вспомогательный – для получения более точной информации, построения прогноза, осуществления контроля хода лечения.
Хотя прогрессивные специалисты отмечают эффективность цитологического исследования в практике выявления онкологических заболеваний желудка, глотки, кишечника и пищевода на ранних стадиях. Потому эффективность метода, как самостоятельной профилактической меры оспорить сложно.
Когда цитологическое исследование в гастроэнтерологии назначается как отдельный пункт программы лечения (требуется биопсия желудка/кишечника/пищевода для локализации зоны поражения или отслеживания прогресса), особой подготовки оно не требует. Отделы ЖКТ не относятся к труднодоступным, потому оперативного вмешательства не нужно.
Здесь действуют стандартные ограничения:
- за неделю до эндоскопии (она нужна для получения материала для цитологического исследования ) надо перейти на здоровую диету;
- за сутки-двое отказаться от алкоголя;
- с большой осторожностью перед сбором тканей и мазков следует принимать препараты, которые могут снизить свертываемость крови (особенно пациентам с подозрением на перфорацию кишечника или механическими повреждениями стенок).
Процесс цитологического исследования слизистой желудка занимает немного времени. Помимо опухолевых заболеваний, с его помощью может быть диагностирована инфекция органов верхнего отдела пищеварительного канала. В частности, поражение хелиобактериями, которые могут спровоцировать атрофию клеток.
Последующие действия
Если в результатах биопсии желудка встречаются такие термины, как «атипичные клетки», «криброзные структуры», «перстневидные клетки», «карцинома», «рак» и другие, то не следует паниковать. Для уточнения диагноза рекомендуется сделать повторную гастроскопию с биопсией (желательно в другой клинике и у другого врача) и если онкопатология будет выявлена вновь, то только в этом случае нужно обращаться к онкологу.
Лечение рака желудка в Израиле проводят специалисты мирового уровня, которые практикуют новейшие методы борьбы с раком: химиотерапию, иммунотерапию и биотерапию с использованием новейших препаратов, которые подбираются индивидуально для каждого пациента в соответствии с результатами передовых молекулярно-генетических тестов, уникальную методику химиотерапии HIPEC, позволяющую добиться лучшего результата и избежать побочных эффектов, роботизированную хирургическую установку Да Винчи, с помощью которой проводятся микрохирургические операции повышенной сложности и многие другие. Более подробно про лечение в Израиле Вы можете узнать оставив заявку в форме ниже.
Если проводилось исследование на H. pylori и биопсия подтвердила наличие этих бактерий, назначается комплексная эрадикационная терапия с применением 3-4 препаратов. Спустя 10-14 дней ФГС нужно повторить, чтобы оценить эффективность лечения.
Когда клетки надо отправить на анализ?
Единого списка показаний для цитологического исследования в гастроэнтерологии нет, но врач по своему усмотрению может рекомендовать его проведение для получения более точной диагностической или терапевтической картины. Желательным дополнительный лабораторный анализ является:
- при рисках кровотечений (попадание в ЖКТ инородных предметов, патологии стенок органов, которые могут привести к их разрыву, слабая сосудистая система канала);
- в случае подозрений на онкологию (запущенная язва желудка, атрофический гастрит, наследственность). Своевременное цитологическое исследование поможет оперативно запустить эффективную программу терапии, что при поражениях жизненно важных органов имеет определяющее значение;
- при наличии образований в отделе пищеварительной системы (полипы, доброкачественные опухоли).
При невозможности определения причин постоянных болей в животе, тошноты, изжоги тоже рекомендуется отправить материал на цитологическое исследование. В ряде случаев его эффективно дополняет гистологический лабораторный анализ.
Биопсия желудка: как и для чего делают
Подтверждение диагноза при наличии признаков патологии пищеварительного тракта – главная задача специалиста. Для этого используют различные методы диагностики. Инвазивное исследование является основным направлением в обследовании пациента. Золотым стандартом при заболеваниях пищевода, желудка и двенадцатиперстной кишки считают ФЭГДС.
С ее помощью можно увидеть изменения слизистой оболочки и взять материал для анализа. Прижизненный отбор участков ткани с последующим гистологическим исследованием называется биопсией.
Читать еще: Опухолевые маркеры молочной железы
Оглавление
Показания для назначения биопсии желудка
Если у пациента отмечаются симптомы, которые свидетельствуют о нарушение работы органов пищеварения, врач рекомендует пройти тщательное обследование. Взрослым людям в большинстве случаев необходима расширенная гастроскопия. Процедуру назначает гастроэнтеролог с целью дифференциальной диагностики состояния или для контроля качества терапии.
Для чего берут биопсию желудка:
- для выявления опухоли верхних отделов пищеварительного тракта;
- уточнения локализации, размеров, характера видоизмененной ткани;
- подтверждения стадии рака;
- для определения язвенного процесса желудка, двенадцатиперстной кишки;
- с целью визуализации изменений слизистой при хроническом гастрите;
- при подозрении на полипы, аномалии развития;
- для проведения анализов на хеликобактерную инфекцию (наличие Hp);
- после оперативного лечения для контроля состояния органа.
В экстренных случаях выполняют фиброгастроскопию для остановки кровотечения. Если существует вероятность развития онкологического процесса, дополняют вмешательство биопсией.
Противопоказания к эндоскопическим манипуляциям на желудке
Биопсия слизистой желудка – это малоинвазивная процедypa. Риск возникновения осложнений очень низкий. Однако в некоторых ситуациях проведение исследования противопоказано. Ограничения для взятия биоматериала отражены в таблице 1.
Таблица 1. Противопоказания к биопсии желудка
Внимание! Отказ от биопсии желудка является относительным противопоказанием, который должен быть зафиксирован в письменном виде в амбулаторной карте пациента.
Как подготовиться к биопсии
Подготовительный этап является важным фактором получения качественного результата исследования. При планировании обследования гастроэнтеролог знакомит человека с ходом процедуры, выясняет анамнез, для того чтобы исключить противопоказания, определяет вид анестезии, дает рекомендации по питанию. Существует несколько общих направлений работы с пациентом:
- Психологический настрой на эффективный результат – включает разъяснение необходимости данного вида диагностики для скорейшего выздоровления, коррекция поведения у взрослых, выявлении скрытого стpaxa, помощь в расслаблении, успокоении. При эмоциональной лабильности назначают седативные средства за несколько дней до биопсии.
- Стабилизация состояния пациента при наличии сопутствующей патологии – включение лекарственных средств, которые препятствуют развитию осложнений во время гастроскопии. Это особенно актуально при заболеваниях дыхательной и сердечно-сосудистой системы.
- Тщательный сбор анамнестических данных в отношении повышенной чувствительности к препаратам, которые могут использоваться во время биопсии желудка – анестетики, атропин, сернокислая магнезия.
Специальные рекомендации включают следующие моменты:
- Устранение воспалительных процессов слизистой ротоглотки – местное лечение трещин, афт, которые расположены по ходу эндоскопической трубки.
- Подготовка полых органов к исследованию – придерживаются правильного рациона питания за 2-3 дня до биопсии. Исключают продукты, раздражающие желудок и вызывающие повышенное газообразование в кишечнике. Последний прием пищи не позже 19 часов вечера, если процедуру будут проводить в первой половине дня. Питьевой режим прекращают за 2 часа до гастроскопии.
- Назначение лекарственных средств, устраняющих метеоризм (препаратов на основе симетикона, сорбенты).
Как делают биопсию желудка
Диагностику выполняют на голодный желудок. Эндоскопист выбирает оптимальное для человека анестезиологическое пособие. Когда готовятся к забору материала из разных участков желудка, прибегают к общему наркозу.
Такой метод более щадящий. Следуют таким правилам:
- Укладывают обследуемого на левый бок, полотенце кладут под голову.
- В рот вставляют загубник, чтобы не повредить зубы и слизистую оболочку ротовой полости.
- Вводят трубку через рот и постепенно продвигают по направлению к желудку. По ходу пищеварительного тракта врач осматривает ткани и берет пробы с нескольких участков.
Важно! Эндоскопическая система снабжена различными насадками, включая прибор для биопсии желудка. Через специальное отверстие воздухом раздувают стенки пищевода, желудка и начальных отделов кишечника для лучшей визуализации. Также выполняют хромогастроскопию, проводят исследование на Helicobacter pylori .
- Выполняют биопсию желудка: для этого берут кусочки слизистой оболочки щипцами в количестве 3-5 проб в нескольких местах. Забор патологического материала осуществляется на границе здоровых и видоизмененных тканей.
Сколько делается биопсия желудка по времени
Время проведения ФГС с гистологией колeблется от 5 до 20 минут в зависимости от сложности процедуры.
Хромогастроскопия
Дополнительным видом исследования является применение специальных красителей для диагностики некоторых состояний. Метод хромогастроскопии позволяет выявить морфофункциональные изменения слизистой желудка и двенадцатиперстной кишки, которые трудно определяются при стандартном ФГДС. Для окрашивания используют несколько комбинаций препаратов:
- 1, 5 % раствора Люголя и 0, 5 % водного раствора метиленового синего;
- 0,3 % раствора индигокармина и 0,5 % водного раствора метиленового синего;
- 1 % раствора конгорот и 0,3 % закисленного раствора конго красного.
Использование специальных веществ помогает решить следующие задачи:
- уточняет состояние кислотности и уровень рН в проксимальных отделах пищеварительного тракта;
- обнаруживает участки метаплазии и аплазии слизистой оболочки;
- показывает рак на ранних стадиях;
- повышает возможность прогнозирования течения язвенной болезни.
При окрашивании лучше видны видоизмененные участки, дефекты и их границы со здоровыми тканями. Поэтому биопсия желудка производится более точно и качественно.
Процедуру забора подозрительных участков ткани делают через тефлоновый катетер, который вводится в просвет зонда. Хромогастрографию проводят после основного эндоскопического осмотра, потому что избыток красителя затрудняет визуализацию слизистой оболочки. Раствор распределяют точечно на определенных участках или повсеместно, если необходимо уточнить состояние кислотности в просвете полых органов. Изменение цвета означает наличие патологии.
Техника взятия биоптата
Материал для исследования отбирают с помощью специальных щипцов, которые расположены на конце фиброскопа. Количество биоптатов изымается в количестве не менее 3-4 раз в одной зоне. Однако для полной картины состояния слизистой анализ проводят в пилорическом, фундальном и антральном отделах желудка в 6-8 местах.
Кусочки ткани изымают на границе здоровых и патологически измененных тканей. В случае подозрения на инфильтративные формы рака выполняют более глубокую биопсию. Пациент не ощущает боли во время процедуры, кроме дискомфорта, за счет введения аппарата.
Как проводят исследование биоптата
Образцы слизистой, полученные при биопсии, помещают в стабильный раствор, который сохраняет ткань в неизмененном виде. Материал доставляют в гистологическую лабораторию, где каждый кусочек разрезают на тонкие пластины. Срезы окрашивают и изучают под микроскопом с высоким разрешением.
Важным анализом при биопсии желудка и двенадцатиперстной кишки является ПЦР кусочка слизистой для определения ДНК возбудителя. Этот анализ имеет высокую информативность по сравнению с другими методами.
Рак желудка
Основное показание для проведения гистологии – подозрение на опухолевый процесс. Чаще всего новообразования органа имеют злокачественный характер, склонный к быстрому метастазированию. Поэтому обнаружение патологии на ранних стадиях – главная задача специалиста. При других видах исследования затруднительно определить тип рака.
Если проводится биопсия желудка, расшифровка результатов дает максимальную точность варианта метаплазии и степени дифференцировки тканей. Это позволяет начать своевременное лечение, что приводит к хорошим показателям достижения ремиссии и выживаемости.
Осложнения при проведении гастробиопсии
Тщательная подготовка пациента к обследованию снижает риск возникновения осложнений. Иногда случаются непредвиденные ситуации.
Возможные осложнения биопсии желудка (на практике встречаются редко):
- острое кровотечение из мест взятия материала для биопсии желудка;
- перфорация полого органа;
- аллергические реакции на введение анестетика;
- повреждение зубов.
Отдаленные осложнения после биопсии
Соблюдение правил проведения биопсии сводит к минимуму развитие отдаленных осложнений. Чаще всего их возникновению способствует сопутствующая патология, анатомо-физиологические особенности органов, степень иммунной защиты.
К нeблагоприятным последствиям относится:
- синдром системного воспалительного ответа;
- воспалительные поражения проксимальных отделов пищеварительного тракта, ротовой полости;
- пневмония аспирационного характера;
- кровотечение из травмированного сосуда.
Возможные последствия биопсии
В течение нескольких дней после гастроскопии с гистологическим исследованием пациента могут беспокоить неприятные ощущения.
Страдает ли желудок при взятии материала
Чаще всего последствия биопсии желудка – это тяжесть в животе, боль при глотании и во время приема пищи, наличие черного кала. На протяжении 3 суток умеренно выраженные неприятные признаки не являются патологией и проходят самостоятельно через несколько суток. Слизистые органа восстанавливаются быстро благодаря высоким репаративным свойствам.
Осторожно! Если болевой синдром или кровотечение усиливаются, следует немедленно обратиться к врачу.
Какие рекомендации после эндоскопии с биопсией
В большинстве случаев пациенты хорошо переносят процедуру. Поэтому щадящий режим после обследования нужно соблюдать в течение суток. После биопсии специалисты дают такие рекомендации:
- желательно остаться в положении лежа на некоторое время;
- нельзя кушать в течение 2 часов;
- после ограничительной паузы в питании разрешают пресные теплые блюда мягкой структуры для уменьшения раздражающего воздействия на слизистую желудка;
- на протяжении 12 часов после анестезии и седативных средств не выполнять действия, связанные с концентрацией внимания – управление автомобилем;
- можно пить кипяченую воду маленькими глотками.
Питание после биопсии желудка
Люди часто спрашивают, когда можно кушать привычную еду? Диету после биопсии желудка назначают на 3 дня, учитывая травматический характер процедуры. Исключают острые, соленые, кислые продукты, стимулирующие выработку соляной кислоты. Можно есть пищу с нейтральным вкусом. Готовить лучше на пару или варить. Блюда не должны быть горячими или слишком холодными. Нельзя употрeблять алкоголь и другие раздражающие напитки после биопсии желудка.
Что смотрит патологоанатом при исследовании биоптата
Полученные срезы биоптатов внимательно изучает специалист-гистолог или патологоанатом.
Что показывает биопсия желудка
Исследование позволяет ответить на многие вопросы и сделать заключение по нескольким направлениям. Специалист вначале делает макроскопическое описание препарата. Прежде всего, уточняют наличие патогенного возбудителя прямым методом и с помощью дополнительной диагностики. Расшифровка биопсии желудка включает глубокий анализ тканей, который помогает определить:
- клеточный состав;
- степень дифференцировки клеток;
- патологический пролиферативный процесс или атрофию;
- воспалительные элементы;
- высоту ворсин и глубину крипт;
- наличие Хеликобактер пилори.
Основные признаки злокачественной атипии клеток
Любую опухоль отличают автономный рост, полиморфизм и атипия клеток. Последний вариант характеризуется изменением структурных элементов эпителия с нарушением дифференцировки.
Степень патологического размножения клетки определяет тип злокачественного новообразования и тактику лечения. Опухоли с высокой дифференцировкой считают наиболее благоприятным вариантом для прогноза. Средняя и низкая степень дифференцировки говорит об агрессивном характере рака. Описание включает все параметры и характеристику патологических изменений.
Читать еще: Риски развития рака
Дополнительные современные исследования
Биопсию желудка сложно заменить другими исследованиями. Однако при наличии противопоказаний для проведения инвазивной диагностики прибегают к другим диагностическим мероприятиям (таблица 2).
Биопсия желудка: когда проводят, подготовка, ход, расшифровка
Биопсия – это прижизненное изъятие тканей организма для морфологического исследования. Биопсия необходима для диагностики.
Наш организм состоит из клеток. Клетка – это мельчайшая структурная единица всего живого. Исследование изменений, происходящих на клеточном уровне – это окончательный этап диагностики. Другими словами, без биопсии нельзя поставить окончательный диагноз.
Биопсия желудка – довольно распространенная процедypa в настоящее время. Это объясняется широким внедрением эндоскопической техники, специально приспособленной для взятия на анализ кусочков тканей.
Фиброгастроэндоскопия за последние 50 лет стала рутинным методом обследования пациентов с заболеваниями желудочно-кишечного тракта. Конечно, биопсия не проводится при всех заболеваниях (это было бы очень затратно и нерационально).
Однако есть ситуации, когда биопсия просто необходима. Без ее результатов врач не может начать лечение.
Основные ситуации, при которых показана биопсия желудка:
- Любые патологические образования опухолевой природы.
- Длительно незаживающие язвы.
- Трудно поддающиеся лечению гастриты.
- Визуальные изменения слизистой оболочки (подозрение на метаплазию).
- Симптомы диспепсии, отсутствия аппетита, потери веса, особенно у лиц с наследственной предрасположенностью к онкологическим заболеваниям.
- Проведенная ранее резекция желудка по поводу злокачественной опухоли.
Другими словами, любые атипичные участки при эзофагогастродуоденоскопии (ФЭГДС) должны подвергнуться морфологическому анализу. Любые сомнения врача в ходе эндоскопии должны расцениваться как показания к биопсии.
Существет целый ряд предопухолевых состояний. Если врач и пациент будут о них знать, то риск развития запущенных стадий рака будет минимизирован.
Биопсия проводится с целью:
- Уточнения морфологического строения патологического участка (подтверждение доброкачественности или злокачественности процесса)
- Определение активности воспаления.
- Определение типа дисплазии эпителия.
- Определения наличия Helicobacter pylory.
Оборудование для взятия биопсии
Основной инструмент для проведения биопсии желудка – это фиброгастроскоп. Он представляет собой жесткий, но гибкий зонд. На дистальном конце его расположены окна световода, объектив, отверстие для инструментов, отверстия для подачи воды и воздуха.
Блок управления и окуляр находятся на рукоятке фиброскопа.
Для взятия образцов слизистой оболочки на исследование используются специальные биопсийные щипцы. Иногда на биопсию направляют полностью удаленный полип. В этом случае пользуются экстизионной петлей.
В операционной должны быть контейнеры для помещения в них взятых образцов.
Подготовка к биопсии
Биопсия желудка проводится во время процедуры фиброгастроскопии. Какого-либо отличия от обычной ФГДС пациент даже не замечает, возможно только процедypa будет проходить на 5-10 минут дольше.
Особой подготовки к плановой эндоскопии обычно не требуется. Пациентам с особенно лабильной психикой назначается премедикация (транквилизатор + спазмолитик+ атропин).
В некоторых случаях ФГДС проводят под внутривенным наркозом (детям и пациентам с психическими заболеваниями).
За 6 часов до ЭФГДС не рекомендуется принимать пищу, питье – не позже 2-х часов.
Иногда необходимо предварительное промывание желудка (например, при стенозах привратника скорость эвакуации пищи из желудка может существенно замедляться).
Противопоказания к эндоскопическим манипуляцим на желудке
Абсолютные противопоказания
- Течение острого инсульта.
- Острый инфаркт миокарда.
- Стенозы пищевода, непроходимые для зонда.
- Приступ бронхиальной астмы.
Относительные противопоказания
- Воспалительные процессы в глотке.
- Лихорадочное состояние.
- Геморрагические диатезы.
- Эпилепсия.
- Психические заболевания.
- Сердечная недостаточность.
- Высокая артериальная гипертония.
Ход процедуры ФЭГДС с взятием биопсии
Процедypa проводится под местной анестезией – зев орошают 10%-м раствором лидокаина. Подавляется рвотный рефлекс (самое неприятное в этой процедуре). После прохождения глотки процедypa практически безболезненна.
Пациент лежит на специальном столе на левом боку. В рот вставляется загубник, через него вводится зонд эндоскопа. Врач осматривает последовательно все отделы пищевода, желудка и двенадцатиперстной кишки.
Для расправления складок и получения лучшего обзора в пищевод и желудок через фиброскоп подается воздух.
При обнаружении подозрительного участка врач вводит в инструментальный порт фиброскопа биопсийные щипцы. Забор материала производят методом «выкусывания» ткани щипцами.
Правила забора участков слизистой для биопсии:
- При гастрите проводится забор не менее 4-х участков слизистой (по 2 фрагмента с передней и задней стенки)
- При опухоли и язве – дополнительно 5- 6 фрагментов слизистой из центра очага и периферии.
Вероятность постановки диагноза при взятии биопсии не менее, чем из восьми точек, повышается до 95–99%.
Хромогастроскопия
Это дополнительный метод эндоскопического исследования.
Метод заключается в распылении красителя по слизистой оболочке желудка. В качестве красителей используются метиленовый синий, конго красный, раствор Люголя.
В результате измененные участки слизистой оказываются более окрашенными по сравнению с нормальной слизистой оболочкой. Из этих участков и берут биопсию.
После процедуры взятия биопсии
После процедуры гастроскопии с взятием биопсии рекомендуется поголодать около 2-х часов. Дальше ограничений практически нет, кроме приема горячей пищи. Пациент может ощущать небольшой дискомфорт в области желудка. Болей ни во время самой процедуры, ни после нее, как правило, не бывает.
Иногда после взятия биопсии возможно небольшое кровотечение. Оно останавливается самостоятельно. Сильные кровотечения бывают очень редко.
Как проводят исследование биоптата
Взятый во время гастроскопии образец тканей помещается в контейнер с консервантом, маркируется, нумеруется и отправляется в гистологическую лабораторию.
Исследование проводит врач – патологоанатом. Из образца ткани нужно сделать тонкие срезы, пригодные для изучения под микроскопом (то есть почти прозрачные). Для этого материал нужно уплотнить и нарезать специальным режущим устройством.
Для уплотнения используется парафин (при плановом исследовании) или же образец замораживается (для срочного анализа).
Далее из застывшего плотного образца делаются микроскопические срезы. Для этого используется микротом.
Срезы помещаются на стекло и подвергаются окраске. Готовые препараты рассматриваются под микроскопом.
Патологоанатом при исследовании биоптата в своем заключении указывает:
- Толщину слизистой оболочки.
- Характер эпителия с уточнением степени секреции (атрофия, гипертрофия или нормальная секреция).
- Наличие дисплазии и метаплазии эпителия.
- Наличие воспалительной инфильтрации, глубина ее распространения, степень активности воспаления. Оценивается по количеству лимфоцитов, плазматических клеток, эозинофилов, инфильтрирующих слизистую.
- Признаки атрофии или гиперплазии.
- Наличие Helicobacter pylory и степень обсеменения.
Выявление дисплазии, метаплазии, и атипии основан на визуальном анализе клеток. Клетки, принадлежащие определенной ткани, имеют одинаковое строение. Если же выявляются клетки, не характерные для данной ткани, измененные, не похожие на соседние – это и называется дисплазией, метаплазией или атипией.
Основные признаки злокачественной атипии клеток:
- Другие размеры клеток (опухолевые клетки, как правило, намного превосходят клетки нормальной ткани).
- Форма клеток. Отмечается полиморфизм, клетки совершенно разные по форме, что нехарактерно для нормальной ткани.
- Увеличение размеров ядра, полиморфизм, фрагментация ядер.
- Большое количество делящихся клеток в мазках.
- Нарушение нормальной связи между клетками: неразличимость клеточных границ или, наоборот, разобщенность клеток.
- Включения в цитоплазме, вакуолизация цитоплазмы.
Существуют достоверные морфологические изменения, которые относят к предраковымсостояниям,то есть при наличии таких изменений риск развития рака желудка в несколько раз выше:
- Аденоматозные полипы. Это доброкачественные новообразования, происходящие из железистых клеток. Имеют очень борльшую вероятность ракового перерождения.
- Кишечная метаплазия слизистой желудка. Это ситуация, когда часть желудочного эпителия замещается ворсинчатым эпителием кишечника.
- Хронический атрофический гастрит. При этом гастрите в биоптате слизистой выявляется резкое снижение количества желез.
- Хронический гастрит типа В. Это хронический антральный гастрит, ассоциированный с хеликобактерной инфекцией.
- Ксантомы желудка. Это скопления жировых клеток в слизистой желудка.
- Болезнь Менетрие. Заболевание, при котором происходит переразвитие слизистой желудка с развитием в ней аденом и кист.
Рак желудка
Ни для кого не секрет, что взятие биопсии направлено в первую очередь на исключение злокачественного процесса.
Рак желудка является одной из самых распространенных злокачественных опухолей. Ранняя стадия рака желудка протекает, как правило, без всяких симптомов. Поэтому так важно выявить опухоль и начать лечение именно на ранних стадиях. Переоценить значение биопсии из подозрительных участков здесь невозможно.
По гистологическому типу различают следующие формы рака желудка:
- Аденокарцинома – наиболее распространенный вид рака, происходит из железистых клеток, может быть дифференцированной и недифференцированной.
- Перстневидно-клеточный рак.
- Плоскоклеточный рак.
- Аденоплоскоклеточный рак.
- Мелкоклеточный рак.
- Недифференцированный рак.
Гистологический тип рака очень важен для определения прогноза и тактики лечения. Так, наиболее злокачественными считаются низкодифференцированная аденокарцинома, недифференцированный и перстневидно-клеточный рак. Клетки этих опухолей плохо связаны между собой и достаточно легко распространяются по лимфатическим и кровеносным сосудам.
Доказано, что обсемененность слизистой желудка бактерией Helicobacter pylory повышает риск развития рака желудка у пациентов с хроническими гастритами. Этот микроб вызывает атрофию эпителия и приводит к метаплазии и дисплазии.
Поэтому в последние годы в гистологическом заключении требуется указывать наличие этой бактерии в материале, а также степень обсемененности.
Дополнительные современные исследования
Обычно достаточно исследования образца тканей под обычным световым микроскопом. Опытный врач способен быстро оценить морфологическую картину и увидеть атипию клеток. Но иногда для уточнения используются и другие методы:
- Электронная микроскопия. Исследование под электронным микроскопом позволяет рассмотреть все органоиды клеток. Изображения можно фотографировать и хранить в памяти компьютера для дальнейшего сравнения. Недостаток электронной микроскопии в том, что в поле зрения попадает только несколько клеток.
- Иммуногистохимические методы. Метод основан на принципе взаимодействия антиген-антитело. В некоторых сомнительных случаях применяются специальные сыворотки, содержащие антитела к некоторым молекулам, присущим только определенным опухолевым клеткам.
Основные выводы
- Эта процедypa почти безболезненна.
- Биопсия необходима для установления окончательного гистологического диагноза.
- Качество анализа во многом зависит от мастерства врача, берущего биопсию, и врача-морфолога, проводящего гистологическое исследование.
- Врач может выдать сомнительное заключение, в котором будет указано подозрение на злокачественность процесса. В этом случае потребуется повторная биопсия.
При выявлении в тканях дисплазии и метаплазии необходимо особо тщательное наблюдение и повтор обследований в определенные сроки, а также лечение.
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
07 02 2023 6:15:15
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
06 02 2023 1:56:56
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
05 02 2023 15:17:31
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
04 02 2023 18:57:21
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
01 02 2023 15:14:52
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
31 01 2023 10:56:37
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
28 01 2023 23:53:42
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
27 01 2023 20:52:11
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
26 01 2023 10:37:27
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
25 01 2023 7:30:38
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
24 01 2023 17:52:22
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
23 01 2023 5:43:20
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
22 01 2023 5:32:55
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
20 01 2023 19:23:14
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
17 01 2023 6:33:14
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
14 01 2023 12:18:45
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
13 01 2023 17:43:30
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
11 01 2023 1:37:54
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
10 01 2023 11:25:11
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
07 01 2023 15:36:52
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
06 01 2023 4:39:47
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
05 01 2023 13:31:52
Фуросемид таблетки инструкция по применению
Фуросемид таблетки инструкция по применению Инструкция по применению: Цены в интернет-аптеках: Фуросемид – синтетическое диуретическое лекарственное…
02 01 2023 11:23:59
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
01 01 2023 2:24:53
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
31 12 2022 14:53:37
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
30 12 2022 0:46:15
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
27 12 2022 20:57:10
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
26 12 2022 0:43:57
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
23 12 2022 7:16:10
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Третьякова Ю.И.
1
Патрикеева М.С.
1
Меньшикова Н.С.
1
1 ФГБОУ ВО Пермский государственный медицинский университет им. ак. Е.А. Вагнера Минздрава России
В статье представлен клинический случай с описанием пациента 28 лет с агрессивным течением перстневидно-клеточного рака желудка, диагностированного на последней стадии. Из анамнеза известно, что в течение 2,5 месяцев больной наблюдался с диагнозом «гастропатия, индуцированная нестероидными противовоспалительными препаратами (НПВП), с назначением ингибиторов протонной помпы». В связи с ухудшением состояния и неэффективностью терапии пациент был госпитализирован в гастроэнтерологическое отделение клиники. На рентгенографии желудка были выявлены признаки инфильтративных изменений стенок желудка и канцероматоз брюшины. По данным фиброгастроскопии — слизистая желудка ярко гиперемирована, плотная при инструментальной пальпации. По результатам патогистологического исследования выявлен недифференцированный аденогенный рак с образованием перстневидных клеток. Больному проведен один курс полихимиотерапии в краевом онкодиспансере без положительного эффекта. Пациент скончался в связи с прогрессированием основного заболевания и развитием полиорганной недостаточности. Был поставлен заключительный патологоанатомический диагноз: Злокачественное новообразование желудка: низкодифференцированная аденогенная карцинорма G3-4 (перстневидно-клеточный вариант – гистологически) с метастазами в парааортальные, периэзофагальные лимфоузлы, легкие, надпочечники; канцероматоз плевральных полостей и брюшины рТ4N3M1b. В заключение статьи даны рекомендации по мерам профилактики онкологических заболеваний.
клинический случай
рак желудка
поздняя диагностика
перстневидно-клеточный рак
онкология.
1. Каприн А.Д., Старинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2017 году (заболеваемость и смертность). М.: МНИОИ им. П.А. Герцена филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2018. 250 с.
2. Абдуллаев А.Г., Аллахвердиев А.К., Бесова Н.С., Бяхов М.Ю., Горбунова В.А., Давыдов М.И., Давыдов М.М., Ибраев М.А., Карселадзе А.И., Кувшинов Ю.П., Малихова О.А., Неред С.Н., Стилиди И.С., Трякин А.А. Клинические рекомендации по диагностике и лечению больных раком желудка. Ассоциация онкологов России, 2017. 40 с.
3. Денисов И.Н., Артемьева Е.Г., Маленкова В.Ю., Бусалаева Е.И. Рак желудка. Руководство для врачей общей практики (семейных врачей). Ассоциации врачей общей практики РФ, 2015. 14 с.
4. Белковец А.В., Курилович С.А., Решетников О.В. Наследственный рак желудка (научный обзор) // Международный журнал прикладных и фундаментальных исследований. 2016. № 1-4. С. 516-522.
5. Джемал А., Паоло В., Брей Ф., Торре Л., Форман Д. Атлас современной онкологии. Издание второе. Американское онкологическое общество, 250 Williams Street, Atlanta, Georgia 30303 USA (США), 2014. 136 с.
6. Бойкова С.П., Зайратьянц О.В., Зотова Л.А. Патологическая анатомия: атлас: учеб. пособие для студентов медицинских вузов и последипломного образования. М.: «ГЭОТАР-Медиа», 2014. 961 с.
7. Рыбакова Д.В., Давыдов М.М., Казанцев А.П., Керимов П.А., Матинян Н.В. Рак желудка у пациента 16 лет: описание клинического случая // Онкопедиатрия. 2017. Т. 2. №4. С.147–151.
8. Вашакмадзе Л.А., Филоненко Е.В., Бутенко А.В., Кириллов Н.В., Хомяков В.М. Отдаленные результаты хирургического лечения больных местнораспространенным и диссеминированным раком желудка в сочетании с интраоперационной фотодинамической терапией. // Фотодинамическая терапия и фотодиагностика. 2013. Т. 1. №2. С.3-10.
9. Каприн А.Д., Старинский В.В., Петрова Г.В. Состояние онкологической помощи населению России в 2017 году. М.: МНИОИ им. П.А. Герцена филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2018. 236 с.
10. Бойцов С.А., Чучалин А.Г., Арутюнов В.Г. Биличенко Т.Н., Бубнова М.Г., Ипатов П.В., Калинина А.М., Карпин А.Д., Марцевич С.Ю., Оганов Р.Г., Погосова Н.В., Старинский В.В., Стаховская Л.В., Ткачева О.Н., Чиссов В.И., Шальнова С.А., Шестакова М.В. Профилактика хронических неинфекционных заболеваний. Клинические рекомендации. Москва. 2013. 136 с.
Смертность от онкологических заболеваний занимает второе место после болезней сердечно-сосудистой системы. В 2017 г. в России выявлено почти 541 тыс. онкобольных, а умерло 290,7 тыс., что составило 15,9% в общей структуре смертности [1, с. 3].
В последние годы отмечается тенденция к снижению заболеваемости раком желудка (РЖ), тем не менее в структуре заболеваемости злокачественными новообразованиями населения России РЖ занимает 4-е место у мужчин (7,6%) и 5-е место у женщин (4,7%) [1, с. 9, 10]. Пик заболеваемости приходится на возраст старше 50 лет. Злокачественные новообразования желудка занимают вторую позицию в структуре смертности у мужчин и женщин. Ежегодно в РФ регистрируют около 36 тыс. новых случаев РЖ, и более 34 тыс. больных умирает от этого заболевания. Этиология заболевания до конца не выяснена [2, с. 6].
Имеется связь возникновения патологии с определенными факторами риска. Их можно разделить на немодифицируемые: пол (мужчины страдают чаще), возраст (по мере увеличения возраста увеличивается частота возникновения РЖ), генетическая предрасположенность (5–10% пациентов, страдающих РЖ, имеют отягощенный семейный анамнез); и модифицируемые: инфекция Helicobacter Pylori (HP), характер рациона, ожирение, курение, алкоголь, профессиональная деятельности [3, с. 4-6].
В настоящее время установлено, что почти 90% случаев РЖ в мире обусловлено инфицированием бактерией HP. При этом средства лечения HP-инфекции существуют, но широко не применяются из-за недостатка подтвержденных данных эффективности в профилактике рака желудка и высокой стоимости [5, с. 22]. К возникновению РЖ могут привести фоновые заболевания: хронический атрофический гиперпластический гастрит, аденоматозные полипы, пернициозная анемия, состояния после резекции желудка, болезнь Менетрие [2, с. 6]. Различают три гистологических типа РЖ (по Lauren, 1965 г.): кишечный, диффузный, смешанный. При диффузном раке опухоль представлена слабоорганизованными группами или одиночными клетками с большим содержанием муцина (перстневидные клетки). Для данного типа характерен диффузный инфильтративный рост [2, с. 7].
Перстневидно-клеточный рак желудка содержит не менее половины клеток с признаками внутриклеточного образования слизи. Скапливающаяся в цитоплазме слизь сдвигает ядро к периферии, и клетка приобретает сходство с перстнем [6, с. 589]. Согласно результатам клинических наблюдений неблагоприятный прогноз при диффузном раке желудка связывают с низкой выявляемостью на ранних стадиях, быстрым течением, более злокачественным потенциалом опухолевых клеток и ранним метастазированием [7].
Приводим случай летального исхода пациента с перстневидно-клеточным раком желудка, диагностированным на последней стадии.
Клиническое наблюдение. Пациент В., 28 лет, поступил в гастроэнтерологическое отделение клинической медико-санитарной части г. Перми 14.11.2017 г. с жалобами на постоянные боли в области правого фланка живота, преимущественно в нижней части; интенсивные боли в правом подреберье и правом боку при глубоком дыхании; тошноту, рвоту желчью, вздутие живота, Также пациента беспокоили отсутствие аппетита, отвращение к пище, жидкий стул 2–3 раза в сутки без примесей. Отмечались выраженная общая слабость, повышение температуры тела до 37,4°С. За 1 месяц больной похудел на 13 кг.
Анамнез. В начале сентября 2017 г. больной получал терапию антибактериальными и нестероидными противовоспалительными препаратами (НПВП) по назначению стоматолога (после экстракции зуба) в течение 7 дней. В начале октября 2017 г. были вновь назначены антибактериальная терапия и НПВП по поводу гайморита. На фоне приема препаратов появились боли в эпигастрии, изжога, неустойчивый стул. Больной обратился в поликлинику по месту жительства, где обследовался у участкового терапевта. 7 октября 2017 г. выполнена фиброгастродуоденоскопия (ФГДС), на которой выявлены множественные язвы желудка (6 дефектов), язва двенадцатиперстной кишки (ДПК) в стадии эпителизации, застойная гастропатия, дуоденогастральный рефлюкс. Уровень антител к HP составил 1,44. Получал терапию ингибиторами протонной помпы (ИПП), антацидами без эффекта – сохранялись тошнота и абдоминальный болевой синдром с локализацией в эпигастрии.
Участковым терапевтом дано направление на экстренную госпитализацию в терапевтическое отделение городской больницы с диагнозом: Множественные язвы желудка и язва луковицы ДПК, ассоциированные с HP. Гастринома? Синдром Золлингера–Эллиссона?, где больной находился с 12.10.2017 г. по 24.10.17 г. При обследовании в общем анализе крови (ОАК) от 13.10.2017 г.: гемоглобин – 157 г/л; умеренное повышение лейкоцитов до 11х109/л; ускоренная скорость оседания эритроцитов (СОЭ) – 40 мм/час. В биохимическом анализе крови от 13.10.2017 г. общий белок, амилаза, холестерин, печеночные тесты, электролиты крови в пределах нормальных значений. На ультразвуковом исследовании органов брюшной полости (УЗИ) от 13.10.2017 г. выявлены признаки диффузных изменений видимых участков поджелудочной железы. Кал на скрытую кровь – слабоположительный.
23.10.2017 г. выполнена повторная ФГДС: слизистая желудка диффузно гиперемирована с выраженным отеком, утолщена, сосудистый рисунок смазан. Слизистая оболочка в области привратника отечна, гиперемирована. По всем стенкам множественные точечные лимфоидные высыпания. Заключение: Диффузный катаральный гастрит выраженной степени активности. Дуоденогастральный рефлюкс. Диффузный катаральный бульбит выраженной степени активности. Косвенные признаки панкреатита. Гистологическое исследование не проводилось.
В стационаре по результатам обследований был поставлен диагноз: Язвенная болезнь желудка, луковицы ДПК. Множественные острые язвы желудка в активной стадии. НПВП-ассоциированная гастропатия. Язва луковицы ДПК в стадии эпителизации. Больной получал терапию спазмолитиками, ИПП 40 мг в сутки, антацидами.
На фоне лечения отмечалась положительная клиническая и эндоскопическая динамика в виде уменьшения болевого синдрома и эпителизации язвенных дефектов. Пациент был выписан из стационара с рекомендациями продолжить прием ИПП в дозе 40 мг в сутки и явиться на прием к участковому терапевту.
После выписки боли в эпигастрии усилились, появилась острая боль справа в боку в области ребер. Участковый терапевт назначил прием прокинетика, антацидных препаратов, НПВП внутримышечно (в/м) № 3. 4.11.2017 г. у пациента внезапно возникла острая боль в области верхнего левого фланка живота и межреберьях, связанная с дыханием. Больной обратился в приемное отделение клинической больницы, где был поставлен диагноз: Межреберная невралгия. Проведена терапия НПВП в/м, и больной был отпущен домой под наблюдение невролога и терапевта с рекомендациями приема НПВП. Далее по назначению гастроэнтеролога поликлиники принимал висмута трикалия дицитрат, спазмолитики, даларгин без эффекта – сохранялись абдоминальный болевой синдром, неустойчивый стул; также появились выраженное вздутие живота, рвота, отвращение к пище, прогрессирующее похудание. 13.11.2017 г. выполнена ректороманоскопия: стенка прямой кишки с трудом расправлялась воздухом, с эрозиями, утолщенными складками, сосудистый рисунок смазан. Заключение: эрозивно-катаральный проктосигмоидит.
14.11.2017 г. пациент был экстренно госпитализирован в гастроэнтерологическое отделение клиники для дальнейшего обследования и лечения.
Из анамнеза жизни известно, что пациент рос и развивался соответственно возрасту. Курил в течение 8 лет по 10 сигарет в день. Профессиональных вредностей не было. Со слов больного, ранее лечился по поводу мочекаменной болезни. Наследственность по заболеваниям органов пищеварения не отягощена.
При физическом исследовании обращала на себя внимание бледность кожных покровов с сероватым оттенком. Кожа чистая, отеков не отмечалось. Пульс – 92 удара в минуту, ритмичный. Тоны сердца ясные, ритм правильный. Дополнительные шумы не выслушивались. Дыхание везикулярное, ослаблено в нижних отделах, хрипы не выслушивались. Перкуторный звук несколько притуплен в нижних отделах легких. ЧДД – 16 в минуту.
Язык обложен бело-желтым налетом у корня, влажный. Живот плотный, увеличен за счет вздутия и асцита; пальпация резко болезненная в эпигастрии, в области правого фланка живота, по ходу толстой кишки. Ординаты Курлова 10х8х7 см. Стул оформленный, чередующийся с кашицеобразным, без патологических примесей, 1–2 раза в сутки. Со стороны почек и мочевого пузыря без видимой патологии.
Результаты лабораторно-инструментальных исследований представлены ниже.
ОАК: эритроциты 4,7х109/л, гемоглобин 140 г/л, среднее содержание гемоглобина (ССГ) 29%, тромбоциты 307х109/л, лейкоциты 8,4х/л, палочкоядерные нейтрофилы 7%, сегментоядерные нейтрофилы 75%, лимфоциты 15%, моноциты 3%, повышение СОЭ до 43 мм/час.
ОАМ: цвет – желтый, мутная, pH 6,0, умеренная протеинурия 0,39 г/л, лейкоциты 4–6 в поле зрения (п/з), эритроциты 0–1 в п/з, эпителий 2–3 в п/з, слизь +.
Биохимический анализ крови от 15.11.2017 г.: глюкоза 4,8 ммоль/л, Ca 2,29 ммоль/л, AСТ/АЛТ 16/18 Ед/л, ГГТП 84 Ед/л, ЩФ 285 Ед/л, общий белок 54 г/л, альбумины 27 г/л, билирубин общий 12 мкмоль/л, прямой 4,1 мкмоль/л, холестерин общий 3,7 мкмоль/л, калий 4,5 ммоль/л, натрий 134 ммоль/л, креатинин 51 ммоль/л, резкое повышение С-реактивного белка (СРБ) 105 мг/л, снижение железа сыворотки до 4,5 мкмоль/л, повышение общей железосвязывающей способности сыворотки до 75, незначительное повышение прокальцитонина до 0,2 нг/мл. При форезе белков выявлены снижение альбумина до 37,95% и повышение α1-глобулинов до 8,77%, α2-глобулинов до 13,28%, β-глобулинов до 18,5 3%, γ-глобулин 21,47%.
Коагулограмма от 15.11.2017 г.: протромбиновое время 14,9 секунд (11–15 секунд), тромбиновое время – 17,2 секунд, активированное частичное протромбиновое время – 28 секунд (24–35 секунд), резкое повышение фибриногена до 9,56 г/л.
Копрограмма от 16.11.2017 г.: консистенция жидкая, цвет темно-коричневый, переваренные мышечные волокна 0–1–2 в п/з, неизмененные мышечные волокна 0–1 в п/з, форменные элементы крови 0–1 в п/з, лейкоциты 10–20 в п/з, эпителий плоский – единичный в п/з, нейтральных жиров нет, жирных кислот нет, крахмал внеклеточно скудно, йодная флора +, детрит +++.
ФГДС от 14.11.2017 г.: складки желудка гипертрофированные, отечные. Слизистая желудка ярко гиперемирована, плотная при инструментальной пальпации, ранимая при контакте с линейными рубцами неправильной формы. Луковица ДПК деформирована, рыхлая с увеличенными эрозированными фолликулами, на верхушках – фибрин. Заключение: Болезнь Крона? Дуоденогастральный рефлюкс. Косвенные признаки панкреатита. Выполнена биопсия.
Результаты патогистологического исследования слизистой желудка (20.11.2017 г.): в слизистой оболочке пилородуоденальной области очаговое скопление крупных клеток округлой и овальной формы, со светлой слизьсодержащей цитоплазмой, периферически расположенными уплощенными ядрами, единичные клетки с гиперхромными ядрами, скудной цитоплазмой. Диагноз: недифференцированный аденогенный рак с образованием перстневидных клеток.
16.11.2017 г. выполнена КТ органов брюшной полости. Выявлен выпот в реберно-диафрагмальные синусы с обеих сторон. Желудок в области тела и антрального отдела с неравномерно утолщенными стенками до 0,8 см. Большой сальник в области эпигастрия уплотнен, с узловыми образованиями. В брюшной полости большое количество свободного выпота. Заключение: Признаки двустороннего гидроторакса, инфильтративных изменений стенок желудка. Большой сальник в эпигастральной области уплотнен с узловыми образованиями (канцероматоз брюшины). Асцит. Аденопатия гепатодуоденальных лимфатических узлов.
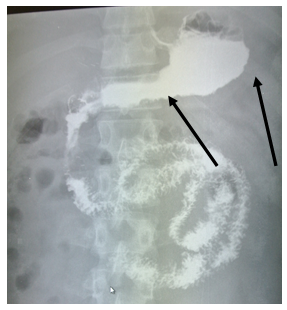
На рентгеноскопии пищевода, желудка, ДПК с бариевой взвесью диагностировано стойкое сужение просвета тела, синуса, выходного отдела желудка (рис. 1) с неровными фестончатыми контурами, атипичным рельефом слизистой (рис. 2). Заключение: Рентгенологические признаки инфильтративного поражения желудка.
Рис. 1. Рентгенологическое исследование желудка пациента В., 28 лет: сужение просвета тела, синуса, выходного отдела желудка
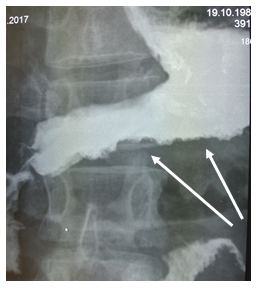
Рис. 2. Рентгенологическое исследование желудка пациента В., 28 лет: неровность и фестончатость контуров, атипичный рельеф слизистой
В условиях стационара проводилась инфузионная, антибактериальная, спазмолитическая, обезболивающая терапия. Амитриптилин 6,25–12,5 мг на ночь. Больной выписан из отделения 22.11.2017 г. с диагнозом:
Основной: Недифференцированный аденогенный рак выходного отдела желудка IV ст. Сопутствующий: Эрозивно-катаральный проктосигмоидит.
Осложнения: Канцероматоз брюшины. Аденопатия гепатодуоденальных лимфоузлов. Асцит. Двусторонний гидроторакс. Дефицит железа.
Пациенту выдано направление в онкологический диспансер. Даны рекомендации приема Амитриптилина 25 мг на ночь; Прегабалина 75 мг 1 раз в день; Нейробиона по 1 табл. 3 раза в день.
С 23.11.2017 г. по 30.11.2017 г. пациент находился в краевом онкологическом диспансере, где был подтвержден диагноз: Злокачественное новообразование желудка (ЗНО) IV ст. Т4NxMx».
Проведен 1 курс полихимиотерапии (ПХТ). После выписки, несмотря на проводимое лечение, состояние пациента прогрессивно ухудшалось. 18.12.2017 г. проведена эвакуация 10 литров асцитической жидкости в условиях стационара. 20.12.2017 г. – консультативный прием в онкологическом диспансере. Диагноз: Злокачественное новообразование желудка IV ст. Т4NxMx. Тотальное поражение. Канцероматоз брюшины. Прогрессирование. Кахексия. Асцит. Было рекомендовано продолжить симптоматическую терапию по месту жительства, а также попытка проведения гастростомии. Учитывая тяжесть состояния, ПХТ не показана.
22.12.2017 г. больной отметил появление одышки. На следующий день самостоятельно обратился в приемное отделение краевой больницы и был госпитализирован в отделение торакальной хирургии. На КТ органов грудной клетки (23.12.2017 г.) выявлен двусторонний гидроторакс. По легочным полям определялись очаги уплотнения по типу «матового стекла».
23.12.2017 г. и 25.12.2017 г. – плевральная пункция – эвакуирован 1 л серозно-геморрагического отделяемого. 26.12.2017 г. состояние больного тяжелое, с отрицательной динамикой. Появились рвота темной кровью, боли в эпигастрии, слабость, сухость во рту. На ФГДС – кровотечение интрагеморрагическое. Эрозивный эзофагит. Гемостаз системой EndoClot.
27.12.2017 г. состояние было крайне тяжелым. Сохранялась рвота темной кровью. Пациент переведен в ОРИТ, где проводилась инфузионная терапия, получал Метоклопрамид, Трамадол, Кетопрофен, Верошпирон, Транексам, Нексиум. При обследовании нарастала тромбоцитопения – 11569-41-19х109л, показатели очищения: мочевина 20,01 ммоль/л; креатинин 140,9 ммоль/л; гипопротеинемия 46,4 г/л.
27.12.2017 г. в 22:15 – асистолия. Реанимационные мероприятия в полном объеме – без эффекта.
27.12.2017 г. в 22:45 констатирована биологическая смерть. Труп В., 28 лет, был направлен на патологоанатомическое исследование с диагнозом: Перстневидноклеточный рак желудка с переходом на нижнюю треть пищевода T4NхM1. Канцероматоз плевры. Метастатическое поражение легких. Двусторонний экссудативный плеврит. Асцит. Осложнения: Кахексия. Желудочно-кишечное кровотечение. Геморрагический шок. Синдром полиорганной недостаточности.
Патологоанатомический диагноз:
Основное заболевание: Злокачественное новообразование желудка: низкодифференцированная аденогенная карцинорма G3-4 (перстневидно-клеточный вариант – гистологически) с метастазами в парааортальные, периэзофагальные лимфоузлы, легкие, надпочечники; канцероматоз плевральных полостей и брюшины рТ4N3M1b.
Осложнение основного заболевания: Отек головного мозга. Двусторонний гидроторакс (1200/1200 мл). Асцит 3500 мл. Кахексия. Венозное полнокровие и паренхиматозная дистрофия миокарда, печени, почек.
Сопутствующие заболевания: Хронический пиелонефрит, ремиссия.
Обсуждение. В структуре заболеваемости РЖ возрастает доля молодого контингента больных (до 45 лет) с преобладанием низкодифференцированных и сложных форм, характеризующихся крайне плохим прогнозом [7, 8]. В настоящее время показатели несвоевременной диагностики рака желудка (IV стадия) являются одними из лидирующих, составляя в России 39,9% [9, с. 10].
Врач первичного звена является первой линией защиты в борьбе с онкопатологией. Первичная профилактика направлена на выявление и устранение влияния неблагоприятных факторов окружающей среды (канцерогенов) на процесс возникновения злокачественной опухоли, а также на устранение модифицируемых факторов риска [10]. У описанного нами пациента к факторам риска можно отнести длительный стаж курения и инфекцию НР.
Вторичная профилактика направлена на выявление и устранение предраковых заболеваний и диагностирование злокачественного новообразования на ранней стадии процесса при помощи ряда лабораторных и инструментальных методов обследования, включая полное гистологическое и молекулярно-генетическое исследование. При этом важно помнить о «симптомах тревоги» [10]. У пациента имели место снижение массы тела и повышение СОЭ, что должно было насторожить врачей. В течение 1,5 месяцев пациента вели с диагнозом «НПВП-гастропатия» с назначением ИПП, которые могли маскировать клинику рака желудка. Кроме того, отсутствие анамнестических данных о наличии фоновых заболеваний желудка и наследственной предрасположенности, молодой возраст пациента, неспецифическая симптоматика в начале заболевания, а также несвоевременное гистологическое исследование слизистой желудка послужили причиной поздней диагностики.
Заключение. Важно помнить, что рак желудка может быть диагностирован и в молодом возрасте, имея при этом крайне агрессивное течение. Необходимо выделять группы риска и своевременно проводить скрининг онкологических заболеваний. Регулярное диспансерное наблюдение является важнейшей массовой и высокоэффективной медицинской технологией сбережения здоровья и снижения преждевременной смертности населения.
Библиографическая ссылка
Третьякова Ю.И., Патрикеева М.С., Меньшикова Н.С. ПОЗДНЯЯ ДИАГНОСТИКА РАКА ЖЕЛУДКА У ПАЦИЕНТА 28 ЛЕТ (СЛУЧАЙ ИЗ ПРАКТИКИ) // Современные проблемы науки и образования. – 2018. – № 6.
;
URL: https://science-education.ru/ru/article/view?id=28401 (дата обращения: 11.02.2023).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Диагноз рак желудка устанавливается после проведения биопсии. Анализ на биопсию достоверно покажет, являются ли клетки обнаруженного новообразования злокачественными. Будут установлены и другие характеристики опухоли. Исходя из результатов анализов, онколог определит оптимальную тактику лечения
Что такое биопсия желудка
Что такое биопсия – это процесс получения образца измененных тканей с их последующим морфологическим (гистологическим) исследованием. Забор материала выполняется во время проведения гастроскопии (ЭГДС, ФГДС). Зачем ее проводят – для установления точного диагноза при подозрении на злокачественный процесс.
Чтобы получить кусочек тканей из желудка, врач использует специальный прибор – гибкий эзофагогастроскоп, оснащенный волоконной оптикой. Эзофагогастроскоп отличается эластичностью, возможностью четкой визуализации и записи изображения и низким риском травматизации пищеварительного тракта.
Перед процедурой пациенту делают премедикацию и обрабатывают область ротоглотки лидокаином с помощью специального спрея. По показаниям применяют медикаментозный сон, но обычно больной остается в полном сознании. Больной занимает положение на левом боку и зажимает во рту загубник для эндоскопии – специальное приспособление для защиты эндоскопа от случайного прокусывания. Через загубник врач вводит эндоскоп в глотку и пищевод. При прохождении устья пищевода возникает рвотный рефлекс. Для его преодоления пациент делает глотательное движение.
Далее внутрь небольшими порциями подается воздух, отсасывается слизь и желудочный сок. Врач осматривает внутренние поверхности стенок, и с необходимых участков отщипывает несколько кусочков диаметром 2 – 3 мм. Важно получить не менее 5 образцов. Отщипывание выполняется с помощью биопсийных щипцов. Биопсийный щипцы приспособлены к изгибам контура желудочно-кишечного тракта и позволяют получить хорошие образцы тканей. Если необходимо изъять крупный фрагмент, применяют электрохирургическую петлю.
Пациентов тревожит вопрос, больно ли делать биопсию. Самый дискомфортный момент во всей процедуре – прохождение эндоскопа через область ротоглотки. Во время забора тканей опухоли боли не ощущается.
Показания и противопоказания

Рак желудка – не единственное заболевание органов ЖКТ, при котором показана биопсия. Это информативное исследование, способное много рассказать о состоянии пищеварительного тракта. В каких случаях врач назначает биопсию желудка:
- у пациента присутствуют клинические симптомы, подозрительные в отношении рака: боль в эпигастрии в сочетании с тошнотой, рвота и потеря веса;
- другие исследования показали наличие новообразования;
- у пациента гастроэзофагеальная рефлюксная болезнь – забрасывание части желудочного сока и содержимого желудка обратно в пищевод;
- ранее была диагностирована язва или атрофический гастрит.
При наличии язвы желудка и двенадцатиперстной кишки эндоскопическое исследование рекомендуется проходить 1 раз в год. Профилактическая ФГДС позволяет вовремя отследить развитие злокачественного процесса, поскольку язвенные поражения слизистой оболочки могут иметь склонность к малигнизации (озлокачествлению). Если по время профилактической ФГДС врач заметит подозрительные участки на слизистой, он сразу возьмет образцы тканей. Ранняя диагностика рака желудка – удача, поскольку большинство пациентов обращается к врачу при третьей стадии опухоли, когда шансы на ремиссию падают из-за метастаз.
Анализ берут при язве, которая длительно не заживает, при хроническом гастрите для уточнения стадии процесса, для диагностики полипа, для контроля послеоперационных осложнений.
Противопоказана биопсия при наличии следующих проблем:
- инсульт, инфаркт и прочие острые сосудистые патологии;
- стеноз пищевода;
- бронхиальная астма в стадии обострения;
- инфекционный процесс в организме;
- эпилепсия.
Необходимо максимально стабилизировать состояние пациента перед обследованием, или найти другой способ изучить опухоль.
Подготовка к процедуре
Проведение ФГДС и биопсии желудка с целью диагностики рака обычно является плановым мероприятием. Экстренная гастроскопия показана при внутренних кровотечениях, когда пациенту необходима неотложная помощь. В остальных случаях есть время для подготовки.
Процедуру проводят натощак, после последнего приема пищи должно пройти не менее 8 – 12 часов. За два часа необходимо отказаться от воды. Желудок должен быть пуст. Если пациент проходил рентген ЖКТ с контрастом, придется выдержать 2 – 3 дня. За несколько дней отменяют препараты, влияющие на свертываемость крови.
Как вести себя после процедуры
Чтобы быстро восстановиться после процедуры, нужно соблюдать следующие рекомендации:
- в день биопсии принимать легкую пищу, небольшими порциями;
- исключить острые, жирные, тяжелые блюда, газированные и алкогольные напитки на 3 – 5 дней;
- на неделю ограничить физические нагрузки, посещение бани, сауны.
Как и другие исследования желудка, биопсия редко вызывает осложнения, нр иногда это случается. Небольшой дискомфорт в области эпигастрия является нормой. В каких случаях следует насторожиться:
- интенсивная, не стихающая боль в животе;
- рвота темно-коричневого цвета или с примесями крови;
- затрудненное дыхание;
- общее ухудшение состояния: падение артериального давления, подъем температуры, слабость, головокружение.
Симптомы говорят о прободении желудочной стенки или аспирационной пневмонии. Пациенту нужна медицинская помощь, госпитализация в стационар.
Результаты

Взятые образцы помещают в герметичные контейнеры с консервантом, после чего направляют в лабораторию. Кусочки тканей обрабатывают формалином и с помощью специального оборудования выполняют тонкие срезы. После образцы исследуют под микроскопом.
Пациенту на руки выдадут заключение, где указывают следующие сведения:
- толщина слизистой оболочки желудочных стенок;
- степень и характер воспалительного процесса;
- наличие и строение атипичных (злокачественных клеток);
- степень дифференцировки клеток новообразования.
Сколько времени делается биопсия желудка, зависит от метода диагностики, объема и типа собранного материала, степени загруженности лаборатории. Сколько дней приходится ждать пациенту – в среднем, он получает результаты биопсии через 5–10 дней. В редких случаях время ожидания увеличивается до 2 недель.
Расшифровка анализа должна проводиться лечащим врачом. Информация в заключении написана научным языком, интерпретировать результаты имеет право только квалифицированный специалист. Отрицательная биопсия показывает отсутствие признаков злокачественного изменения клеток, положительная, напротив, подтверждает это.
Могут ли результаты быть ошибочными
Небольшая вероятность того, что результаты будут ошибочными, есть. К ложноположительным и ложноотрицательным результатам приводят 2 фактора: ошибки медицинского работника, выполняющего гистологическое исследование, и сбой в работе аппаратуры.
Основные ошибки в проведении процедуры, приводящие к ложным результатам:
- неправильно выбранные участки слизистой оболочки для забора образцов;
- недостаточный объем биоптата;
- нарушение правил хранения биоматериала;
- несоблюдение правил и этапов подготовки биоматериала к исследованию.
Если у врача есть основания предполагать ошибочные результаты, процедуру проведут повторно.
Что делать после биопсии
Рак желудка на определенных стадиях подлежит хирургическому лечению. От размеров опухоли и ее характеристик зависит, будет желудок удален полностью (гастрэктомия) или частично (резекция). Для чего проводится гистологическое исследование – в т.ч. для выбора оптимальной тактики лечения.
При раке желудка, в ряде случаев, показана химиотерапия и лучевая терапия. Они уменьшают размер крупной опухоли до операбельного, и дают возможность удалить остатки злокачественных клеток после гастрэктомии.
Прогноз на выздоровление зависит от ряда факторов: возраста пациента, наличия сопутствующих заболеваний, наличия метастаз, степени злокачественности новообразования. Поздняя диагностика болезни не означает, что это безнадежный случай. Врачи смогут предложить иммунотерапию, или паллиативную терапию.
Компания «Пациент менеджмент» на протяжении многих лет занимается организацией индивидуального медицинского обслуживания высокого качества.
За годы работы мы накопили статистику по ведущим зарубежным клиникам и готовы рекомендовать пациентам для ведения беременности после рака молочной железы только те медицинские центры, где действительно окажут наиболее эффективную помощь.
Биопсия желудка
Для диагностики многих острых и хронических заболеваний желудка требуются высокоинформативные методы исследования. Как показывает врачебная практика, обычного визуального осмотра слизистой оболочки органа во время эндоскопии недостаточно для подтверждения онкологии, бактериальной инфекции и некоторых других патологий. С целью получения объективных данных о состоянии органа производится биопсия желудка, подразумевающая лабораторное исследование участка слизистой оболочки. Пациентам с хроническими болезнями желудочно-кишечного тракта следует узнать как можно больше о таком методе, как биопсия желудка: цена, риски и надежность результатов.
Информация о методе
Биопсия желудка является распространенным инструментальным методом диагностики, в ходе которого врачи получают образец ткани органа для дальнейшего гистологического исследования. По результатам гистологии можно судить о характере опухолевого заболеваний, а также о наличии инфекционного гастрита и других патологий. Чаще всего метод применяется в случае, если предварительная эндоскопическая диагностика выявила аномалию эпителия органа.
В комплексной диагностике биопсия желудка дополняет результаты других методов обследования, включая ультразвуковую визуализацию и сканирование. Только исследование клеток органа дает возможность врачу точно судить о природе того или иного заболевания. Зачастую эта процедура используется для уточнения типа злокачественной опухоли или, напротив, для исключения опасной болезни. Без гистологии гастроэнтерологам пришлось бы лечить многие заболевания вслепую.
Важным аспектом лабораторного изучения ткани желудка является бактериальная культура. Специалисты используют специальные питательные среды для формирования бактериальных колоний и определения типа возбудителя болезни. Таким способом возможно подтверждение хеликобактерной инфекции органа.
8 (495) 320-19-03
Круглосуточно без выходных
Обычно биопсия желудка проводится непосредственно во время гастроскопии. С помощью специального инструмента диагност производит забор небольшого участка ткани для последующего исследования. Так, в отличие от биопсии многих других органов, забор ткани желудка является безопасным и малоинвазивным методом обследования.
Анатомические особенности
Желудок расположен в средней части пищеварительного тракта, между пищеводом и начальным отделом тонкого кишечника. Это центр химической обработки пищи. Так, слизистая оболочка органа выделяет соляную кислоту и ферменты для первичного расщепления пищевых субстратов. Из желудка пища попадает в тонкий кишечник, где происходят окончательные процессы пищеварения и всасывания.
Из-за содержания соляной кислоты желудочный сок является достаточно агрессивной субстанцией. Для защиты внутренней оболочки органа эпителиальные клетки выделяют специальные буферные вещества, нейтрализующие действия кислоты. Таким образом, желудочный сок расщепляет только содержимое желудка. Также соседние отделы пищеварительного тракта отделены от желудка мышечными сфинктерами для того, чтобы предотвратить распространение кислого содержимого органа.
Несмотря на клеточную защиту, эпителий желудка нередко повреждается из-за действия собственного сока. Защитный слой внутренней оболочки может разрушаться, из-за чего соляная кислота начинает повреждать ткани желудка. Частой причиной таких процессов становится бактериальная инфекция или злоупотребление противовоспалительными препаратами. В этом случае биопсия желудка помогает установить тип повреждения клеток.
Симптоматические и диагностические показания
Эндоскопия желудка, биопсия и другие методы инструментальной диагностики назначаются на основе жалоб пациентов. Чаще всего гастроскопия с забором образца слизистой оболочки является самым простым и точным методом обследования даже при незначительных симптомах.
Биопсия слизистой желудка может быть назначена при следующих симптомах:
- Боль в верхней части живота.
- Тошнота и рвота.
- Потеря аппетита.
- Беспричинное снижение массы тела.
- Черный или кровавый стул.
- Наличие крови в рвотных массах.
- Частое появление «кислой» отрыжки.
- Боль в загрудинной области после приема пищи (изжога).
- Боль в животе натощак.
- Вздутие живота.
- Неприятный запах изо рта и желтый налет на корне языка.
Такая симптоматика может указывать на хеликобактерную инфекцию, воспалительное заболевание, злокачественное новообразование желудка, рефлюксную болезнь и другие патологии. Биопсия желудка позволяет быстро выяснить реальную причину жалоб пациента.
Возможные диагностические показания:
- Патологии неясной этиологии, выявленные при помощи томографии.
- Хроническое или острое воспаление желудка. Важно вовремя обнаружить предраковые изменения.
- Выявление полипа оболочки органа. Биопсия полипа желудка помогает обнаружить первичные раковые клетки.
- Повреждения слизистой оболочки желудка.
- Рак желудка, биопсия которого позволяет уточнить тип опухоли.
- Оценка эффективности лечения болезни органа.
8 (495) 320-19-03
Круглосуточно без выходных
Важно понимать, что риск инфицирования хеликобактером увеличивается при неправильном питании, проживании в антисанитарных условиях и нарушении работы иммунитета. Эта инфекция становится причиной появления язв слизистой оболочки. Без проведения гистологического исследования ткани невозможно подтвердить этиологию болезни.
Подготовка и проведение процедуры
Наименее инвазивный вариант забора тканей проводится во время гастроскопии. Это эндоскопический метод исследования, в ходе которого в пищеварительный тракт пациента вводится гибкая трубка (гастроскоп), оснащенная источником света и камерой. Во время обследования специалист видит внутреннюю поверхность желудка на мониторе. После выявления подозрительной области врач вводит специальный инструмент для забора ткани. Биопсия язвы желудка или другой патологии не занимает много времени.
Методы подготовки:
- Перед назначением исследования врач спросит пациента о принимаемых лекарственных средствах, заболеваниях крови и наличии аллергии на определенные медикаменты.
- За несколько дней до обследования проводится анализ крови для выявления патологий коагуляции и инфекций.
- Врач может попросить пациента временно прекратить прием лекарственных средств, разжижающих кровь.
- За 6-12 часов до процедуры необходимо воздержаться от приема пищи.
Непосредственно перед эндоскопией пациенту дают успокоительное средство. Это необходимо для предотвращения тревоги во время обследования. Также для безболезненного введения трубки и купирования рвотного рефлекса врач наносит местный анестетик в область корня языка. Начальный отдел трубки имеет расширитель, предупреждающий прикусывание гастроскопа во время обследования.
Пациента перед эндоскопией просят лечь на бок и прижать колени к груди. Процедура занимает от 5 до 30 минут. После проведения диагностики пациента просят на время воздержаться от приема пищи.
В редких случаях биопсию проводят непосредственно во время операции на желудке. Такая необходимость может возникнуть при обнаружении подозрительных изменений эпителия во время вмешательства по поводу язвы или полипа. В этом случае для забора ткани может быть использован обычный скальпель.
Осложнения и противопоказания
Несмотря на то, что гастроскопическая биопсия является одним из самых безопасных методов забора ткани, возможно развитие осложнений. К самым опасным последствиям процедуры относят перфорацию стенки желудка, кровотечение и инфицирование. Такие осложнения чаще всего возникают при нарушении техники проведения эндоскопии.
Достаточно частым негативным последствием является аллергическая реакция на успокоительное средство или местную анестезию. Зачастую пациент сам не знает о наличии аллергии на определенный препарат. Экстренная помощь может потребоваться при появлении следующих симптомов:
- Нарушение дыхания.
- Чрезмерное потоотделение.
- Резкое снижение кровяного давления.
- Головокружение и обморок.
- Нарушение сердцебиения.
- Спазм гортани и отек шеи.
Экстренное введение противоаллергического средства поможет спасти пациента.
Противопоказания к процедуре:
- Тяжелые некомпенсируемые расстройства сердечно-сосудистой системы.
- Острые инфекционные заболевания крови.
- Недавно перенесенная операция на органах ЖКТ.
- Высокий риск кровотечений при болезнях крови.
- Структурные аномалии пищевода и желудка.
В каждом случае эндоскопист самостоятельно принимает решение о безопасности диагностики, ориентируясь на анамнестические данные.
Результаты
После проведения диагностики материал отправляется в лабораторию для исследования морфологии ткани. Перед микроскопированием специалист производит окрашивание материала. Гистологическое изучение позволяет быстро выявить злокачественную опухоль или изменения слизистой, указывающие на воспаление или инфекцию. Кроме того, использование микробиологических методов дает возможность подтвердить заражение хеликобактером.
При обнаружении злокачественного опухолевого процесса может потребоваться дополнительная диагностика. Врач назначает компьютерную или магнитно-резонансную томографию и генетический анализ для выявления онкогенных мутаций. В этом случае результаты биопсии желудка отлично дополняют данные других методов диагностики.
Важно помнить, что раннее обращение к врачу при появлении неприятных симптомов позволяет применить наиболее эффективные методы лечения. Многие болезни желудка на ранних стадиях протекают в бессимптомной форме, поэтому также важна скрининговая диагностика.
8 (495) 320-19-03
Круглосуточно без выходных