Оригинал: Mendoza-Herrera K, Florio AA, Moore M, Marrero A, Tamez M, Bhupathiraju SN and Mattei J (2021) The Leptin System and Diet: A Mini Review of the Current Evidence. Front. Endocrinol. 12:749050. DOI: 10.3389/fendo.2021.749050
Copyright© 2021 Mendoza-Herrera, Florio, Moore, Marrero, Tamez, Bhupathiraju and Mattei. This is an open-access article distributed under the terms of the Creative Commons Attribution License (CC BY). The use, distribution or reproduction in other forums is permitted, provided the original author(s) and the copyright owner(s) are credited and that the original publication in this journal is cited, in accordance with accepted academic practice. No use, distribution or reproduction is permitted which does not comply with these terms.
Лептин усиливает чувство насыщения и участвует в регуляции энергетического баланса и массы тела. При алиментарном (диет-индуцированном) ожирении развивается резистентность к лептину, ведущая к повышению аппетита и перееданию. Результаты рассмотренных в обзоре исследований демонстрируют наличие тесной взаимосвязи между лептином и особенностями диеты, что указывает на возможность применения диетических стратегий с целью нормализации чувствительности к лептину и терапии ожирения. Несмотря на методологические ограничения (напр., маленький размер выборки, недостаточный контроль условий проведения эксперимента) и гетерогенность экспериментальных дизайнов, исследования, проведенные на людях и животных, демонстрируют определяющую роль пищевых факторов – преобладания жира, углеводов, фруктозы и сахарозы и низкое содержание белка в пище – в развитии резистентности к гормону, в то время как ограничение калорийности рациона, наоборот, способствует реверсии лептинемии и резистентности к лептину как в краткосрочном, так и в долгосрочном периоде. Дополнительно, в статье обсуждаются влияние методологических факторов на достоверность результатов исследований, направления для будущих исследований и возможности внедрения исследовательских данных в клиническую практику.
Отсутствие единого определения резистентности к лептину и стандартизированных методов оценки его уровня в плазме крови остаются одними из главных ограничений большинства экспериментальных исследований. Кроме того, до сих пор отсутствуют данные об эффективности долгосрочного снижения калорийности рациона в общей популяции. Сегодня все большую популярность набирают альтернативные методы терапии лептинемии – препараты, повышающие чувствительность к лептину, и диета, подобранная на основе индивидуальных генетических особенностей пациента. Таким образом, связь между нутритивными факторами и чувствительности тканей к лептину, а также обратимость состояния резистентности, подчеркивают высокий потенциал диетических вмешательств в восстановлении нормальной чувствительности к гормону. Тем не менее, для внедрения этих подходов в широкую клиническую практику требуются введение стандартного, универсального определения и методов измерения резистентности к лептину и достоверные данные популяционных, трансляционных клинических исследований.
Введение
Лептин, пептидный гормон класса адипокинов, был открыт в 1994 году (1). Лептин синтезируется клетками жировой ткани (адипоцитами) и слизистой оболочки желудка (1–4). Действуя на нейроны гипоталамуса, гормон оказывает регуляторное влияние на формирование чувства насыщения, энергетический баланс и контроль массы тела, а взаимодействие лептина с инсулином обеспечивает контроль уровня глюкозы крови и липидного гомеостаза (5). В норме высвобождение лептина повышается после употребления пищи и снижается в состоянии голода, а его содержание в плазме крови коррелирует с показателем общей жировой массой тела: увеличение количества адипоцитов связано с повышением секреции лептина и отражает уровень и доступность энергетических ресурсов организма (6). Действуя на рецепторы иммунных клеток, лептин проявляет провоспалительную активность (1).
Роль лептина в патогенезе метаболических заболеваний хорошо изучена. В обзоре рассмотрены исследования, сосредоточенные на изучении регуляторной роли лептина в пищевом поведении и физиологических основ резистентности к лептину – хроническим повышением уровня гормона в результате нарушения его транспорта в мозге, снижения экспрессии рецепторов к лептину (LepRb) и активности сигнальных каскадов в гипоталамусе (7, 8). Принимая во внимание растущее количество данных, свидетельствующих о возможности реверсии резистентности к лептину с помощью диетических вмешательств, в работе дополнительно обсуждаются диетологические подходы по нормализации уровня лептина и чувствительности центральных и периферических структур к гормону.
Физиологическое действие лептина
Уровень циркулирующего лептина регулируется энергетическими запасами организма и доступностью пищевых ресурсов (9). При достаточном уровне энергии лептин секретируется в кровоток адипоцитами белой жировой ткани (конститутивная секреция). В желудке продукция гормона повышается в ответ на поступление пищи (регулируемая секреция). Благодаря устойчивости лептина к действию протеолитических ферментов желудочно-кишечного тракта (ЖКТ), лептин, секретируемый в желудке, составляет преобладающую часть циркулирующего гормона, особенно после приема пищи и в процессе пищеварения (2–4).
После поступления в кровоток лептин проникает через гематоэнцефалический барьер (ГЭБ) в мозг, где связывается с рецепторами гипоталамуса, стимулируя чувство насыщения, снижение чувства голода и потребления пищи (8, 10, 11). Помимо центральных эффектов, лептин оказывает регуляторное влияние на периферические ткани (12, 13). Так, взаимодействуя с холецистокинином в ЖКТ, лептин повышает афферентную активность блуждающего нерва, контролирующего процессы опорожнения желудка. Последние, в свою очередь, способствуют формированию чувства насыщения (14).
Секреция лептина клетками ЖКТ в постпрандиальном периоде способствует абсорбции углеводов и белков. Данный эффект опосредован повышением экспрессии глюкозных транспортеров (GLUT-2, GLUT-5, натрий-глюкозный котранспортер 1-го типа) (15–17) и активации протонзависимых переносчиков ди- и трипептидов класса PepT1 (18). Увеличение уровня циркулирующего лептина приводит к снижению высвобождения липидов и аполипопротеинов в кровоток (19), повышению окисления жирных кислот в печени и мышцах и предотвращению формирования эктопических жировых отложений (20–22).
При голодании циркулирующий лептин стимулирует активацию пищевого поведения, направленного на восстановление и поддержание энергетического гомеостаза (8). Необходимость адаптации к периодам голода в процессе биологической эволюции определила преобладание сигнальной функции лептина в качестве маркера энергетического гомеостаза (7, 23). Можно предположить, что физиологические механизмы, опосредующие взаимосвязь между уровнем лептина и массой тела, эволюционировали преимущественно как «индикаторы» энергетических запасов организма, в то время как регуляторное влияние гормона на потребление пищи, по всей видимости, играло второстепенную функцию.
Резистентность к лептину и алиментарное ожирение
Алиментарное (диет-индуцированное) ожирение сопровождается нарушением гормональной регуляции массы тела и чувства голода (24, 25), а у коморбидных больных часто ожирению сопутствует резистентность к лептину и гиперлептинемия. Однако поскольку повышение уровня лептина при алиментарном ожирении может индуцировать развитие хронической гиперлептинемии, вопрос о целесообразности назначения экзогенного лептина людям с ожирением нуждается в дополнительном изучении (26–28).
Как показывают данные исследований на животных, аналогично инсулинорезистентности при сахарном диабете 2-го типа хроническое повышение уровня циркулирующего лептина вызывает десенситизацию рецепторов гипоталамуса, что приводит к снижению их регуляторного влияния на чувство голода и насыщения. Таким образом, потребление пищи продолжается несмотря на избыток энергетических запасов в жировой ткани (28). Сегодня уже известны и описаны многие сигнальные каскады, опосредующие физиологические эффекты лептина при ожирении, хотя некоторые механизмы до сих пор остаются неизученными (8).
Диагностика резистентности к лептину
В настоящее время не существует стандартизированных алгоритмов и критериев оценки степени резистентности к лептину (29). Среди наиболее распространенных подходов – расчет индекса свободного лептина (29), математический метод диагностики резистентности к лептину (30) и использование замещающих переменных (proxy variables), применимых в экспериментальных условиях. По этическим и практическим соображениям инвазивные методики, используемые в животных моделях, – интрацеребровентрикулярное и интраперитонеальное введение лептина, выделение микрососудов – не могут быть применены в исследованиях на людях, что ограничивает возможности прямого анализа молекулярных звеньев сигнального каскада лептина и их связи с формированием поведенческого ответа в человеческой популяции (31, 32). У людей лептинемия является высокочувствительным маркером резистентности к лептину. В животных моделях данный показатель дополняют индикаторами действия лептина – уровнем аппетита, насыщения, потребления пищи или изменения массы тела. У мышей для определения флуктуаций содержания лептина в плазме крови в ответ на потребление пищи количественно оценивают содержание мРНК лептина в слизистой оболочке желудка и желудочном соке (17, 33). Для более глубокого понимания «молекулярных, нейрональных и поведенческих механизмов» (34), опосредующих физиологический ответ на гиперлептинемию и ее маркеры, требуется более четкое определение резистентности к лептину.
Уровень лептина в крови, резистентность к лептину и макронутриенты
Развитие резистентности к лептину может быть индуцировано действием ряда диетических факторов – переедания, нутритивного статуса и состава пищи (35). Так, частое употребление простых углеводов и насыщенных жиров приводит к повышению уровня триглицеридов в плазме крови, способствуя снижению транспорта лептина через ГЭБ в мозг (36). Несмотря на большое разнообразие подходов к оценке выраженности резистентности к лептину и ее связи с диетическими факторами, влияние макронутриентов на уровень циркулирующего лептина и маркеров резистентности было неоднократно продемонстрировано в экспериментальных и клинических исследованиях. Связь между потреблением пищи и изменениями уровня секреции лептина в желудке, а также роль гормона в регуляции процессов всасывания макронутриентов в тонкой кишке, дают основание предполагать наличие общих звеньев патогенеза ожирения и резистентности к лептину (37). В Таблице 1 приведены исследования, изучающие взаимосвязь между диетическими факторами и чувствительностью к лептину.
Таблица 1. Исследования влияния микронутриентов пищи на развитие резистентности к лептину
Пищевые жиры
В животных моделях дли индукции развития алиментарного ожирения и резистентности к лептину используется диета, богатая жирами (32). Гиперлептинемия (47) и воспаление в гипоталамусе (48) сегодня рассматриваются в качестве важных медиаторов, опосредующих влияние жира, поступаемого с пищей, на чувствительность к лептину. Например, по сравнению с грызунами, содержавшимися на низкожировой диете, развитие ожирения у мышей на фоне высокожировой диеты (15 недель; 10% vs 45% жира) сопровождалось выраженным увеличением массы тела и уровня лептина в плазме крови. Кроме того, посредством подавления активации сигнального белка и активатора транскрипции 3 (STAT3) высокожировая диета способствовала развитию резистентности к экзогенному лептину. Однако несмотря на исходно высокие уровень циркулирующего лептина и массу тела животных, резистентность к лептину оставалась достоверно высокой только до 15-й недели высокожировой диеты. В то время как интрацеребровентрикулярный лептин стимулирует активацию сигнальных каскадов в гипоталамусе мышей, в течение 15 недель содержащихся на высокожировом рационе, эта активность была на 75% ниже, чем в группе низкожировой диеты (31). Авторы исследования (31) делают вывод, что прогрессирование резистентности к лептину, индуцированной высокожировой диетой, зависит от макронутриентного профиля рациона и опосредована двумя основными механизмами: снижением доступности гипоталамических центров связывания гормона и, как результат, подавлением лептин-опосредованной активации регуляторных сигнальных каскадов в гипоталамусе, и нарушением механизмов внутриклеточной сигнализации в лептин-чувствительных нейронах гипоталамуса, необходимой для активации STAT3. В другом экспериментальном исследовании на животных резистентность к периферическому (циркулирующему) лептину манифестировала в течение двух недель высокожировой диеты (56% жира, 20% кукурузного крахмала vs 10% жира, 66% кукурузного крахмала), предшествуя развитию хронической гиперлептинемии и ожирения (32).
Согласно последним данным, в регуляции уровня циркулирующего лептина участвуют только некоторые классы пищевых жиров. В исследовании Kratz et al. основным регулятором секреции лептина при употреблении высокожировой пищи оказалась альфа-линоленовая кислота (омега-3-полиненасыщенная жирная кислота, ПНЖК; источник – рапсовое масло), но не мононенасыщенные или омега-6 ПНЖК, причем динамика изменения уровня гормона зависела от пола: у мужчин (n=30) с нормальной массой тела (индекс массы тела, ИМТ 18.5-24.9 кг/м2) пища, богатая жиром, стимулировала незначительное повышение, а у женщин (n=25) – достоверное снижение уровня лептина в плазме крови (38). Исследователи полагают, что наблюдаемый эффект может быть опосредован различиями в базальном уровне и гормональной активности лептина у мужчин и женщин (24). Однако данные об отсутствии влияния омега-6 ПНЖК на уровень лептина опровергаются результатами обзора 2016 года, в котором показано участие данного класса жирных кислот в патогенезе резистентности к лептину, инсулинорезистентности и ожирения. Вместе с тем исследование подтверждает центральную роль омега-3 ПНЖК в регуляции энергетического гомеостаза и массы тела как у людей, так и у грызунов (49). Например, по сравнению с полиненасыщенными триглицеридами (рыбий жир), добавление небольшого количества насыщенных триглицеридов (твердые жиры) в рацион крыс с нормальным весом, содержащихся на низкожировой диете, индуцировало резистентность к экзогенному лептину и повышало потребление пищи как в остром, так и в долгосрочном периоде (35).
Повышение секреции лептина в желудке, обусловленное макронутриентным составом пищи, может служить ранним маркером периферической резистентности к лептину. Le Beyec et al. проанализировал экспрессию лептина в клетках желудка и динамику изменения уровня гормона в плазме крови мышей, содержащихся на высокожировой диете (45% жира, 35% углеводов, 20% белка vs 3% жира, 48% углеводов [преимущественно крахмал], 16% белка) в течение 12 недель (33). По сравнению с контрольными мышами, получающими стандартный корм, спустя неделю высокожировой диеты у животных экспериментальной группы наблюдалось достоверное повышение уровня лептина в желудке (+70%; p<0.001). Спустя 12 недель высокожировой диеты, экспрессия лептина клетками желудка мышей, получающих высокожировую пищу, увеличивалась на 50%, в то время как секреция лептина адипоцитами белой жировой ткани повышалась только спустя четыре недели. Результаты исследования позволяют предположить, что именно хроническое повышение уровня лептина в желудке является ключевым пусковым фактором развития резистентности к лептину в тканях ЖКТ, аналогично развитию периферической резистентности афферентных нейронов ядер блуждающего нерва у крыс с алиментарным ожирением (33, 50).
Углеводы
Вопрос о влиянии углеводов пищи на динамику изменения уровня лептина до сих пор остается предметом активного изучения. У здоровых женщин высокий уровень потребления углеводов (превышение рекомендуемой суточной нормы потребления на 40%; основные источники углеводов – хлеб, рис, выпечка и сахар), но не жиров (39), способствовал повышению уровня циркулирующего лептина практический на треть (28%) и суточного расхода энергии – на 7%. Аналогично, показано более выраженное увеличение уровня лептина – до 81% – в ответ на поступление пищи, богатой углеводами (81%, 90 г раствора мальтозы + дополнительные пищевые добавки), по сравнению с изоэнергетической высокожировой пищей (79%) или голоданием (40). Несмотря на учет компонентов пищи, используемых в составе высокоуглеводной диеты, в представленных исследованиях отсутствуют данные о соотношении различных типов макронутриентов, например, сахаров, крахмала или клетчатки, которые могут оказывать разнонаправленное действие на контроль секреции лептина.
Ключевая роль в развитии диет-индуцированной резистентности к лептину на фоне высокожировой диеты отводится простым сахарам. Так, исключение из высокожирового и высокоуглеводного рациона (30% жира, 40% фруктозы, 10% других углеводов vs 30% жира, 0% сахара, 50% других углеводов) фруктозы может остановить прогрессирование резистентности к лептину и гиперлептинемии (41), а избыточное поступление сахарозы (4% жира, 30% раствор сахарозы vs 60% жира, 7% сахарозы), наоборот, способствовать развитию резистентности (43). Так, у здоровых людей добавление фруктозы в высокожировой рацион (изокалорийная высокожировая диета с добавлением 1.5 г фруктозы на кг массы тела в день) на протяжении четырех недель приводит к хроническому повышению концентрации лептина в плазме крови в периоды голодания (42).
Развитию резистентности к лептину на фоне регулярного поступления фруктозы с пищей способствует не только повышение уровня циркулирующего лептина, но его секреции в желудке. Так, у мышей, десятикратное увеличение содержания лептина в желудочном соке наблюдалось уже спустя 15 минут после перорального введения фруктозы (17), причем эффект не зависел от базального уровня лептина в плазме крове и не обнаруживался при введение галактозы. Таким образом, резистентность периферических тканей к лептину, вероятно, развивается в результате повышения секреции гормона в желудке; последняя, в свою очередь, регулируется макронутриентным составом пищи (33, 50).
Противоречивость некоторых данных экспериментальных исследований подчеркивает необходимость дальнейшего изучения роли отдельных классов углеводов и жиров пищи в развитии резистентности к лептину с учетом их биохимических и метаболических характеристик и соотношения в составе рациона.
Белок
Исследования на животных демонтируют обратную корреляцию между содержанием белка в пище и уровнем циркулирующего лептина. Так, снижение доли белка в рационе крыс с 17% до 6% приводило к 100%-му повышению уровня лептина и триглицеридов в плазме крови, количества потребляемой пищи и массы тела (44). Интересно, что в аналогичном исследовании подобный эффект наблюдался только при снижении содержания белка в пище с 20% до 5% и 8%, но не до 10% или 15% (45).
У здоровых людей изокалорийная высокобелковая диета способствует более быстрому достижению чувства насыщения, однако достоверно не влияет на содержание лептина в плазме крови. С другой стороны, снижение уровня циркулирующего лептина, потребления пищи и жировой массы тела наблюдается при неограниченном (ad libitum) потреблении высокобелковой пищи (46).
Диетические подходы по снижению уровня циркулирующего лептина с целью реверсии резистентности к гормону
Восстановление нормальной чувствительности к лептину – один из наиболее эффективных методов снижения массы тела у пациентов с ожирением (51). В животных моделях восстановлению чувствительности к лептину способствуют снижение жировой массы тела и выраженности лептинемии (8, 52). Учитывая центральную роль лептина в регуляции метаболической адаптации организма к похудению и компенсаторном повышении массы тела (53), факт увеличение скорости потери веса при снижении уровня периферического лептина не кажется столь очевидным. Данный эффект описан в модели Zhao et al. (7), показавшей, что снижение уровня биологически активного лептина при ожирении может увеличивать чувствительность периферических и центральных структур к гормону. Результаты описанных исследований дают основания рассматривать диетические подходы, направленные на снижение жировой массы или уровня циркулирующего лептина (ограничение калорий или голодание), в качестве эффективного терапевтического инструмента для реверсии резистентности к гормону (8). Исследования, изучающие влияние ограничения калорий на уровень циркулирующего лептина в краткосрочном и долгосрочном периоде, приведены в Таблице 2.
Таблица 2. Исследования, изучающие эффективность различных диетических подходов в снижении уровня лептина в плазме крови*
Краткосрочные воздействия
При краткосрочном ограничении калорий снижение уровня циркулирующего лептина опосредовано снижением уровня глюкозы в крови, а значит и секреции инсулина (54, 60). У пациентов, страдающих ожирением, 52-часовое голодание (0 ккал) приводило к снижению уровня лептина в плазме крови на 72% (54).
У молодых мужчин (n=34) ограничение калорий на 62% в течение двух дней способствовало уменьшению уровня лептина на 27.2%, независимо от динамики изменения массы тела, а спустя пять дней после возвращения к стандартной диете уровень гормона повышался на 37.6% (55). Аналогично, в исследовании Mars et al. концентрация лептина в плазме крови мужчин с нормальным весом (ИМТ<25 кг/м2) и мужчин, страдающих ожирением (n=44), снижалась на 40% (95% ДИ от -43.6 до -34.9%) спустя четыре дня ограничения калорий на 65% от стандартного рациона (56).
Долгосрочные стратегии
Результаты применения долгосрочных диетических стратегий (≈4–40 недель) демонстрируют сопоставимо высокую эффективность ограничения калорий и снижения массы тела в нормализации уровня и чувствительности тканей к лептину. Так, независимо от типа диетического вмешательства (полное голодание; ≈455 ккал, преимущественно из белков; 50% от стандартного уровня), у женщин с ожирением (n=21) ограничение калорий в течение одной недели приводило к быстрому снижению уровня лептина в плазме крови до 66%; в течение последующих трех недель низкокалорийного рациона уровень лептина постепенно снижался до ≈80% (57). По сравнению со снижением жировой массы тела, ограничение калорий оказывало более выраженное воздействие на содержание лептина в плазме крови. Wadden et al. изучил лептин-снижающий эффект 40-недельной программы по похудению в группе из 49 женщин, страдающих избыточной массой тела. Ограничение калорийности рациона до 1000 или 1200 ккал/день в течение 40 недель приводило к снижению концентрации лептина в плазме крови, причем эффект был более выражен среди женщин, потребляющих 1000 ккал/день, на 6-ю (-55.8%) и 10-ю недели (-53%) исследования. К 40-й неделе низкокалорийной диеты (1000 ккал/день) уровень лептина снижался до 37.4%. В данном исследовании изменения уровня гормона в долгосрочном периоде в большей степени модулировались снижением массы тела, нежели ограничением калорийности рациона (58).
В модели диет-индуцированного ожирения избыточная масса тела и гиперлептинемия рассматриваются в качестве ключевых предикторов развития резистентности к лептину (47), а следовательно и терапевтических мишеней при разработке диетических подходов к реверсии данного состояния. Согласно приведенным исследованиям, эффект кратковременной низкокалорийной диеты на уровень лептина в плазме крови не зависит от изменений жировой массы тела. В долгосрочном периоде, он может выражаться в восстановлении нормальной чувствительности к лептину, снижении амплитуды изменения уровня гормона в ответ на потребление пищи и потере жировой массы тела.
Обсуждение
Вклад и ограничения современных и перспективы для будущих исследований
Отсутствие универсального определения резистентности к лептину является одним из главных ограничений исследований, посвященных изучению физиологических механизмов данной патологии (29). Уровень лептина в плазме крови и желудочном соке, вместе с другими переменными, часто используются в качестве маркеров чувствительности к гормону, однако не всегда позволяют точно определить степень резистентности. Хотя исследования на животных открывают ученым широкие возможности для изучения физиологических и молекулярных механизмов резистентности к лептину, результаты, полученные с использованием инвазивных методик, не отражают реальную связь между микронутриентами пищи и чувствительностью центральных и периферических структур к гормону, а значит не могут быть экстраполированы на человеческую популяцию. Для разработки стандартизированных и универсальных методов диагностики резистентности к лептину требуются данные контролируемых клинических исследований (61).
Макронутриенты пищи играют важную роль в регуляции физиологической активности лептина. Низкобелковая диета, богатая жирами, углеводами, фруктозой и сахарозой, способствует повышению центральных и периферических маркеров резистентности к лептину. Однако принимая во внимание небольшой размер выборки и низкую достоверность результатов исследований, посвященных вопросу взаимосвязи между содержанием углеводов в пище и уровнем лептина, для изучения данных механизмов требуется проведение популяционных эпидемиологических исследований, позволяющих оценить изменение лабораторных маркеров резистентности на фоне высокоуглеводной диеты. Кроме того, в будущих исследованиях рекомендуется учитывать не только состав пищи, но и соотношение ключевых макронутриентов, а также оценивать влияние замены одних компонентов пищи другими. Принимая во внимание многофакторную природу физиологических механизмов, участвующих в патогенезе ожирения и реализации лептиновой сигнализации, метаболомические исследования могли бы оказаться особенно актуальными для определения метаболических маркеров резистентности к лептину (62).
В настоящее время внимание многих исследователей сосредоточено на вопросе эффективности диетических стратегий в реверсии резистентности к лептину. В систематическом обзоре и мета-анализе (59) 12 мультицентровых контролируемых клинических исследований (n=495) было показано достоверное снижение уровня лептина в плазме крови на фоне голодания или низкокалорийной диеты (стандартизированная разница средних, 3.69 нг/мл, 95% ДИ от -5.19 до -2.19, p≤0.001). Амплитуда снижения уровня лептина возрастала по мере уменьшения калорийности рациона (≤50% vs >50% рекомендуемой суточной нормы потребления), причем полное голодание было менее эффективным, чем с ограничение калорий. Однако высокая степень гетерогенности анализируемых исследований в отношении используемых диетических методов, длительности воздействия и состава групп (например, взрослые участники с нормальным весом или ожирением) затрудняет экстраполяцию результатов на общую популяцию.
Как упоминалось ранее, концентрация лептина в крови является чувствительным индикатором уровня жира в организме и доступности энергетических ресурсов (4, 6), а значит снижение калорийности рациона и массы тела могут оказывать непосредственное влияние на чувствительность к гормону (63, 64). Данный эффект реализуется посредством положительной обратной связи: снижение потребляемых калорий (и/или повышение уровня физической активности; 65) и, как следствие, потеря веса, приводят к снижению уровня циркулирующего лептина, повышению чувствительности к гормону и снижению потребления пищи. Таким образом, снижение массы тела является ключевым фактором, способствующим нормализации уровня лептина, а в долгосрочном периоде потеря веса и ограничение калорийности рациона могут способствовать менее выраженному снижению уровня лептина в ответ на низкокалорийную пищу. Однако при выборе диетических подходов следует учитывать возможность формирования физиологической адаптации механизмов регуляции уровня лептина к снижению жировой массы тела, а также влияние поведенческих факторов – снижения энергозатрат, повышения аппетита и низкой приверженности назначенной стратегии – на эффективность терапевтического подхода (66–69).
Клиническая и практическая значимость результатов исследований
Недостаточное количество данных о влиянии макронутриентов пищи на систему лептиновой сигнализации препятствует формированию официальных рекомендаций по выбору диетических стратегий для всех категорий населения. Кроме того, для некоторых пациентов отсутствие постоянного наблюдения и консультаций высококвалифицированных специалистов на фоне терапии может иметь нежелательные психологические последствия и снижать приверженность назначенной терапии.
Хотя данный обзор сосредоточен преимущественно на рассмотрении диетических методов реверсии резистентности к лептину, отдельного внимания заслуживают исследования эффективности различных фармакологических агентов, в том числе обладающих лептин-сенситизирующим действием, в нормализации чувствительности к гормону и его уровня в плазме крови (70). Одним из таких соединений является стероидный лактон Витаферин А. У мышей Витаферин А способствует реверсии резистентности к лептину и стеатоза печени и снижению массы тела на 20-25% (71), однако безопасность данного соединения для человека не доказана (70, 71). Не менее эффективным фармакологическим агентом являются нейтрализующие антитела к лептину – в животных моделях ожирения они повышают чувствительность клеток центральной нервной системы и периферических тканей к лептину (28). При достижении достаточного уровня безопасности, медикаментозная терапия может быть применена с целью предотвращения метаболических адаптаций сигнальных путей лептина (снижение энергозатрат и повышение аппетита) к резкому снижению массы тела.
Несмотря на значительный прогресс в понимании влияния внешних факторов, в том числе диетических, на риск развития ожирения (72, 73), механизмы, опосредующие эти сложные взаимосвязи, требуют детального изучения. Повысить точность существующих диетических подходов позволит использование дополнительных маркеров – полиморфизмов в генах лептина и других гормонов, регулирующих энергетический обмен (грелин, инсулин), – разработка персонализированных диетических программ, адаптированных под генетический профиль пациента (74), и изучение молекулярных механизмов физиологического действия лептина и других гормонов ЖКТ. Дополнительно, понимание влияния факторов среды на фенотипические проявления генов позволит объяснить сходство между эффектами определенных режимов питания и мутациями в генах лептина.
Заключение
Достигнутый за последнее десятилетие прогресс в понимании биологических основ влияния диетических факторов на метаболизм лептина открывает широкие возможности для разработки новых подходов к лечению алиментарного ожирения. Взаимосвязь между макронутриентным составом пищи – высокожировой и низкобелковой диетой, избыточным потреблением углеводов (фруктозы и сахарозы) – и маркерами физиологической активности лептина, а также возможность нормализации чувствительности к лептину с помощью коррекции рациона питания, дают основания рассматривать диетические подходы в качестве эффективных стратегий контроля чувствительности к лептину. Тем не менее, для достоверной диагностики резистентности к гормону у людей требуются введение стандартного определения данного состояния и внедрение стандартизированных методов оценки клинико-лабораторных маркеров чувствительности к лептину, а для применения диетических подходов в общей популяции необходимы данные трансляционных и клинических исследований.
Список литературы
1. Mancuso P. The Role of Adipokines in Chronic Inflammation. ImmunoTargets Ther (2016) 5:47. doi: 10.2147/ITT.S73223
2. Bado A, Levasseur S, Attoub S, Kermorgant S, Laigneau J-P, Bortoluzzi M-N, et al. The Stomach Is a Source of Leptin. Nature (1998) 394(6695):790–3. doi: 10.1038/29547
3. Cinti S, De Matteis R, Pico C, Ceresi E, Obrador A, Maffeis C, et al. Secretory Granules of Endocrine and Chief Cells of Human Stomach Mucosa Contain Leptin. Int J Obes (2000) 24(6):789–93. doi: 10.1038/sj.ijo.0801228
4. Cammisotto PG, Renaud C, Gingras D, Delvin E, Levy E, Bendayan M. Endocrine and Exocrine Secretion of Leptin by the Gastric Mucosa. J Histochem Cytochem (2005) 53(7):851–60. doi: 10.1369/jhc.5A6620.2005
5. Prolo P, Wong M-L, Licinio J. Leptin. Int J Biochem Cell Biol (1998) 30(12):1285–90. doi: 10.1016/S1357-2725(98)00094-6
6. Park H-K, Ahima RS. Physiology of Leptin: Energy Homeostasis, Neuroendocrine Function and Metabolism. Metabolism (2015) 64(1):24–34. doi: 10.1016/j.metabol.2014.08.004
7. Zhao S, Kusminski CM, Elmquist JK, Scherer PE. Leptin: Less Is More. Diabetes (2020) 69(5):823–9. doi: 10.2337/dbi19-0018
8. Andreoli MF, Donato J, Cakir I, Perello M. Leptin Resensitisation: A Reversion of Leptin-Resistant States. J Endocrinol (2019) 241(3):R81–96. doi: 10.1530/JOE-18-0606
9. Frederich RC, Hamann A, Anderson S, Löllmann B, Lowell BB, Flier JS. Leptin Levels Reflect Body Lipid Content in Mice: Evidence for Diet-Induced Resistance to Leptin Action. Nat Med (1995) 1(12):1311–4. doi: 10.1038/nm1295-1311
10. Elmquist JK, Bjørbæk C, Ahima RS, Flier JS, Saper CB. Distributions of Leptin Receptor mRNA Isoforms in the Rat Brain. J Comp Neurol (1998) 395(4):535–47. doi: 10.1002/(SICI)1096-9861(19980615)395:4<535::AID-CNE9>3.0.CO;2-2
11. Hileman SM, Pierroz DD, Masuzaki H, Bjørbæk C, El-Haschimi K, Banks WA, et al. Characterizaton of Short Isoforms of the Leptin Receptor in Rat Cerebral Microvessels and of Brain Uptake of Leptin in Mouse Models of Obesity. Endocrinology (2002) 143(3):775–83. doi: 10.1210/endo.143.3.8669
12. Bjorbæk C, Kahn BB. Leptin Signaling in the Central Nervous System and the Periphery. Recent Prog Horm Res (2004) 59:305–32. doi: 10.1210/rp.59.1.305
13. Kim M-H, Kim H. Role of Leptin in the Digestive System. Front Pharmacol (2021) 12. doi: 10.3389/fphar.2021.660040
14. Goyal RK, Guo Y, Mashimo H. Advances in the Physiology of Gastric Emptying. Neurogastroenterol Motil (2019) 31(4):e13546. doi: 10.1111/nmo.13546
15. Pearson PY, O’Connor DM, Schwartz MZ. Novel Effect of Leptin on Small Intestine Adaptation. J Surg Res (2001) 97(2):192–5. doi: 10.1006/jsre.2001.6153
16. Alavi K, Schwartz MZ, Prasad R, O’connor D, Funanage V. Leptin: A New Growth Factor for the Small Intestine. J Pediatr Surg(2002) 37(3):327–30. doi: 10.1053/jpsu.2002.30805
17. Sakar Y, Nazaret C, Lettéron P, Ait Omar A, Avenati M, Viollet B, et al. Positive Regulatory Control Loop Between Gut Leptin and Intestinal GLUT2/GLUT5 Transporters Links to Hepatic Metabolic Functions in Rodents. PLoS One (2009) 4(11):e7935. doi: 10.1371/journal.pone.0007935
18. Buyse M, Berlioz F, Guilmeau S, Tsocas A, Voisin T, Péranzi G, et al. PepT1-Mediated Epithelial Transport of Dipeptides and Cephalexin Is Enhanced by Luminal Leptin in the Small Intestine. J Clin Invest (2001) 108(10):1483–94. doi: 10.1172/JCI13219
19. Stan S, Levy E, Bendayan M, Zoltowska M, Lambert M, Michaud J, et al. Effect of Human Recombinant Leptin on Lipid Handling by Fully Differentiated Caco-2 Cells. FEBS Lett (2001) 508(1):80–4. doi: 10.1016/S0014-5793(01)03032-0
20. Minokoshi Y, Kim Y-B, Peroni OD, Fryer LGD, Müller C, Carling D, et al. Leptin Stimulates Fatty-Acid Oxidation by Activating AMP-Activated Protein Kinase. Nature (2002) 415(6869):339–43. doi: 10.1038/415339a
21. Muoio DM, Dohn GL, Fiedorek FT, Tapscott EB, Coleman RA. Leptin Directly Alters Lipid Partitioning in Skeletal Muscle. Diabetes(1997) 46(8):1360–3. doi: 10.2337/diab.46.8.1360
22. Lee Y, Yu X, Gonzales F, Mangelsdorf DJ, Wang M-Y, Richardson C, et al. Pparα Is Necessary for the Lipopenic Action of Hyperleptinemia on White Adipose and Liver Tissue. Proc Natl Acad Sci (2002) 99(18):11848–53. doi: 10.1073/pnas.182420899
23. Ahima RS, Prabakaran D, Mantzoros C, Qu D, Lowell B, Maratos-Flier E, et al. Role of Leptin in the Neuroendocrine Response to Fasting. Nature (1996) 382(6588):250–2. doi: 10.1038/382250a0
24. Childs GV, Odle AK, MacNicol MC, MacNicol AM. The Importance of Leptin to Reproduction. Endocrinology (2021) 162(2):bqaa204. doi: 10.1210/endocr/bqaa204
25. Gale SM, Castracane VD, Mantzoros CS. Energy Homeostasis, Obesity and Eating Disorders: Recent Advances in Endocrinology. J Nutr (2004) 134(2):295–8. doi: 10.1093/jn/134.2.295
26. Farooqi IS, Matarese G, Lord GM, Keogh JM, Lawrence E, Agwu C, et al. Beneficial Effects of Leptin on Obesity, T Cell Hyporesponsiveness, and Neuroendocrine/Metabolic Dysfunction of Human Congenital Leptin Deficiency. J Clin Invest (2002) 110(8):1093–103. doi: 10.1172/JCI0215693
27. Sáinz N, González-Navarro CJ, Martínez JA, Moreno-Aliaga MJ. Leptin Signaling as a Therapeutic Target of Obesity. Expert Opin Ther Targets (2015) 19(7):893–909. doi: 10.1517/14728222.2015.1018824
28. Zhao S, Zhu Y, Schultz RD, Li N, He Z, Zhang Z, et al. Partial Leptin Reduction as an Insulin Sensitization and Weight Loss Strategy. Cell Metab (2019) 30(4):706–19. doi: 10.1016/j.cmet.2019.08.005
29. Gruzdeva O, Borodkina D, Uchasova E, Dyleva Y, Barbarash O. Leptin Resistance: Underlying Mechanisms and Diagnosis. Diabetes Metab Syndr Obes Targets Ther (2019) 12:191. doi: 10.2147/DMSO.S182406
30. Jacquier M, Soula HA, Crauste F. A Mathematical Model of Leptin Resistance. Math Biosci (2015) 267:10–23. doi: 10.1016/j.mbs.2015.06.008
31. El-Haschimi K, Pierroz DD, Hileman SM, Bjørbæk C, Flier JS. Two Defects Contribute to Hypothalamic Leptin Resistance in Mice With Diet-Induced Obesity. J Clin Invest (2000) 105(12):1827–32. doi: 10.1172/JCI9842
32. Lin L, Martin R, Schaffhauser AO, York DA. Acute Changes in the Response to Peripheral Leptin With Alteration in the Diet Composition. Am J Physiol Integr Comp Physiol (2001) 280(2):R504–9. doi: 10.1152/ajpregu.2001.280.2.R504
33. Le Beyec J, Pelletier AL, Arapis K, Hourseau M, Cluzeaud F, Descatoire V, et al. Overexpression of Gastric Leptin Precedes Adipocyte Leptin During High-Fat Diet and Is Linked to 5HT-Containing Enterochromaffin Cells. Int J Obes (2014) 38(10):1357–64. doi: 10.1038/ijo.2014.14
34. Myers MG Jr., Heymsfield SB, Haft C, Kahn BB, Laughlin M, Leibel RL, et al. Defining Clinical Leptin Resistance-Challenges and Opportunities. Cell Metab (2012) 15(2):150. doi: 10.1016/j.cmet.2012.01.002
35. Vasselli JR, Scarpace PJ, Harris RBS, Banks WA. Dietary Components in the Development of Leptin Resistance. Adv Nutr (2013) 4(2):164–75. doi: 10.3945/an.112.003152
36. Banks WA, Coon AB, Robinson SM, Moinuddin A, Shultz JM, Nakaoke R, et al. Triglycerides Induce Leptin Resistance at the Blood-Brain Barrier. Diabetes (2004) 53(5):1253–60. doi: 10.2337/diabetes.53.5.1253
37. Yuan C-S, Attele AS, Dey L, Xie J-T. Gastric Effects of Cholecystokinin and Its Interaction With Leptin on Brainstem Neuronal Activity in Neonatal Rats. J Pharmacol Exp Ther (2000) 295(1):177–82.
38. Kratz M, von Eckardstein A, Fobker M, Buyken A, Posny N, Schulte H, et al. The Impact of Dietary Fat Composition on Serum Leptin Concentrations in Healthy Nonobese Men and Women. J Clin Endocrinol Metab (2002) 87(11):5008–14. doi: 10.1210/jc.2002-020496
39. Dirlewanger M, Di Vetta V, Guenat E, Battilana P, Seematter G, Schneiter P, et al. Effects of Short-Term Carbohydrate or Fat Overfeeding on Energy Expenditure and Plasma Leptin Concentrations in Healthy Female Subjects. Int J Obes (2000) 24(11):1413–8. doi: 10.1038/sj.ijo.0801395
40. Romon M, Lebel P, Velly C, Marecaux N, Fruchart JC, Dallongeville J. Leptin Response to Carbohydrate or Fat Meal and Association With Subsequent Satiety and Energy Intake. Am J Physiol Metab (1999) 277(5):E855–61. doi: 10.1152/ajpendo.1999.277.5.E855
41. Shapiro A, Tümer N, Gao Y, Cheng K-Y, Scarpace PJ. Prevention and Reversal of Diet-Induced Leptin Resistance With a Sugar-Free Diet Despite High Fat Content. Br J Nutr (2011) 106(3):390–7. doi: 10.1017/S000711451100033X
42. Leˆ K-A, Faeh D, Stettler R, Ith M, Kreis R, Vermathen P, et al. A 4-Wk High-Fructose Diet Alters Lipid Metabolism Without Affecting Insulin Sensitivity or Ectopic Lipids in Healthy Humans. Am J Clin Nutr (2006) 84(6):1374–9. doi: 10.1093/ajcn/84.6.1374
43. Harris RBS, Apolzan JW. Changes in Glucose Tolerance and Leptin Responsiveness of Rats Offered a Choice of Lard, Sucrose, and Chow. Am J Physiol Integr Comp Physiol (2012) 302(11):R1327–39. doi: 10.1152/ajpregu.00477.2011
44. de França SA, Dos Santos MP, Garófalo MAR, Navegantes LC, do Carmo Kettelhut I, Lopes CF, et al. Low Protein Diet Changes the Energetic Balance and Sympathetic Activity in Brown Adipose Tissue of Growing Rats. Nutrition (2009) 25(11–12):1186–92. doi: 10.1016/j.nut.2009.03.011
45. Du F, Higginbotham DA, White BD. Food Intake, Energy Balance and Serum Leptin Concentrations in Rats Fed Low-Protein Diets. J Nutr (2000) 130(3):514–21. doi: 10.1093/jn/130.3.514
46. Weigle DS, Breen PA, Matthys CC, Callahan HS, Meeuws KE, Burden VR, et al. A High-Protein Diet Induces Sustained Reductions in Appetite, Ad Libitum Caloric Intake, and Body Weight Despite Compensatory Changes in Diurnal Plasma Leptin and Ghrelin Concentrations–. Am J Clin Nutr (2005) 82(1):41–8. doi: 10.1093/ajcn/82.1.41
47. Knight ZA, Hannan KS, Greenberg ML, Friedman JM. Hyperleptinemia Is Required for the Development of Leptin Resistance. PLoS One (2010) 5(6):e11376. doi: 10.1371/journal.pone.0011376
48. De Git KCG, Adan RAH. Leptin Resistance in Diet-Induced Obesity: The Role of Hypothalamic Inflammation. Obes Rev (2015) 16(3):207–24. doi: 10.1111/obr.12243
49. Simopoulos AP. An Increase in the Omega-6/Omega-3 Fatty Acid Ratio Increases the Risk for Obesity. Nutrients (2016) 8(3):128. doi: 10.3390/nu8030128
50. De Lartigue G, Barbier de la Serre C, Espero E, Lee J, Raybould HE. Leptin Resistance in Vagal Afferent Neurons Inhibits Cholecystokinin Signaling and Satiation in Diet Induced Obese Rats. PLoS One (2012) 7(3):e32967. doi: 10.1371/journal.pone.0032967
51. 50. Chhabra KH, Adams JM, Jones GL, Yamashita M, Schlapschy M, Skerra A, et al. Reprogramming the Body Weight Set Point by a Reciprocal Interaction of Hypothalamic Leptin Sensitivity and Pomc Gene Expression Reverts Extreme Obesity. Mol Metab (2016) 5(10):869–81. doi: 10.1016/j.molmet.2016.07.012
52. Montez JM, Soukas A, Asilmaz E, Fayzikhodjaeva G, Fantuzzi G, Friedman JM. Acute Leptin Deficiency, Leptin Resistance, and the Physiologic Response to Leptin Withdrawal. Proc Natl Acad Sci (2005) 102(7):2537–42. doi: 10.1073/pnas.0409530102
53. Sumithran P, Prendergast LA, Delbridge E, Purcell K, Shulkes A, Kriketos A, et al. Long-Term Persistence of Hormonal Adaptations to Weight Loss. N Engl J Med (2011) 365(17):1597–604. doi: 10.1056/NEJMoa1105816
54. Boden G, Chen X, Mozzoli M, Ryan I. Effect of Fasting on Serum Leptin in Normal Human Subjects. J Clin Endocrinol Metab(1996) 81(9):3419–23. doi: 10.1210/jcem.81.9.8784108
55. Mars M, de Graaf C, de Groot LC, Kok FJ. Decreases in Fasting Leptin and Insulin Concentrations After Acute Energy Restriction and Subsequent Compensation in Food Intake. Am J Clin Nutr (2005) 81(3):570–7. doi: 10.1093/ajcn/81.3.570
56. Mars M, De Graaf C, De Groot C, Van Rossum CTM, Kok FJ. Fasting Leptin and Appetite Responses Induced by a 4-Day 65%-Energy-Restricted Diet. Int J Obes (2006) 30(1):122–8. doi: 10.1038/sj.ijo.0803070
57. Wisse BE, Campfield LA, Marliss EB, Morais JA, Tenenbaum R, Gougeon R. Effect of Prolonged Moderate and Severe Energy Restriction and Refeeding on Plasma Leptin Concentrations in Obese Women. Am J Clin Nutr (1999) 70(3):321–30. doi: 10.1093/ajcn/70.3.321
58. Wadden TA, Considine RV, Foster GD, Anderson DA, Sarwer DB, Caro JS. Short- and Long-Term Changes in Serum Leptin in Dieting Obese Women: Effects of Caloric Restriction and Weight Loss. J Clin Endocrinol Metab (1998) 83(1):214–8. doi: 10.1210/jcem.83.1.4494
59. Varkaneh HK, Tinsley GM, Santos HO, Zand H, Nazary A, Fatahi S, et al. The Influence of Fasting and Energy-Restricted Diets on Leptin and Adiponectin Levels in Humans: A Systematic Review and Meta-Analysis. Clin Nutr (2020) 40(4):1811–21. doi: 10.1016/j.clnu.2020.10.034
60. Dubuc GR, Phinney SD, Stern JS, Havel PJ. Changes of Serum Leptin and Endocrine and Metabolic Parameters After 7 Days of Energy Restriction in Men and Women. Metabolism (1998) 47(4):429–34. doi: 10.1016/s0026-0495(98)90055-5
61. Cersosimo E, Solis-Herrera C, Trautmann ME, Malloy J, Triplitt CL. Assessment of Pancreatic β-Cell Function: Review of Methods and Clinical Applications. Curr Diabetes Rev (2014) 10(1):2–42. doi: 10.2174/1573399810666140214093600
62. Li J, Guasch-Ferré M, Chung W, Ruiz-Canela M, Toledo E, Corella D, et al. The Mediterranean Diet, Plasma Metabolome, and Cardiovascular Disease Risk. Eur Heart J (2020) 41(28):2645–56. doi: 10.1093/eurheartj/ehaa209
63. Maffei áM, Halaas J, Ravussin E, Pratley RE, Lee GH, Zhang Y, et al. Leptin Levels in Human and Rodent: Measurement of Plasma Leptin and Ob RNA in Obese and Weight-Reduced Subjects. Nat Med (1995) 1(11):1155–61. doi: 10.1038/nm1195-1155
64. Wing RR, Sinha MK, Considine RV, Lang W, Caro JF. Relationship Between Weight Loss Maintenance and Changes in Serum Leptin Levels. Horm Metab Res (1996) 28(12):698–703. doi: 10.1055/s-2007-979881
65. Fedewa MV, Hathaway ED, Ward-Ritacco CL, Williams TD, Dobbs WC. The Effect of Chronic Exercise Training on Leptin: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. Sport Med (2018) 48(6):1437–50. doi: 10.1007/s40279-018-0897-1
66. Hall KD, Schoeller DA, Brown AW. Reducing Calories to Lose Weight. JAMA (2018) 319(22):2336–7. doi: 10.1001/jama.2018.4257
67. Guo J, Brager DC, Hall KD. Simulating Long-Term Human Weight-Loss Dynamics in Response to Calorie Restriction. Am J Clin Nutr (2018) 107(4):558–65. doi: 10.1093/ajcn/nqx080
68. Hall KD, Sacks G, Chandramohan D, Chow CC, Wang YC, Gortmaker SL, et al. Quantification of the Effect of Energy Imbalance on Bodyweight. Lancet (2011) 378(9793):826–37. doi: 10.1016/S0140-6736(11)60812-X
69. Polidori D, Sanghvi A, Seeley RJ, Hall KD. How Strongly Does Appetite Counter Weight Loss? Quantification of the Feedback Control of Human Energy Intake. Obesity (2016) 24(11):2289–95. doi: 10.1002/oby.21653
70. Wilson C. CB1R Inverse Agonists—Antiobesity Effects Without the Neuropsychiatric Adverse Effects? Nat Rev Endocrinol (2012) 8(10):564. doi: 10.1038/nrendo.2012.145
71. Lee J, Liu J, Feng X, Salazar Hernández MA, Mucka P, Ibi D, et al. Withaferin A Is a Leptin Sensitizer With Strong Antidiabetic Properties in Mice. Nat Med (2016) 22(9):1023–32. doi: 10.1038/nm.4145
72. Loos RJF, Janssens ACJW. Predicting Polygenic Obesity Using Genetic Information. Cell Metab (2017) 25(3):535–43. doi: 10.1016/j.cmet.2017.02.013
73. Paracchini V, Pedotti P, Taioli E. Genetics of Leptin and Obesity: A HuGE Review. Am J Epidemiol (2005) 162(2):101–14. doi: 10.1093/aje/kwi174
74. Frühbeck G, Kiortsis DN, Catalán V. Precision Medicine: Diagnosis and Management of Obesity. Lancet Diabetes Endocrinol(2018) 6(3):164–6. doi: 10.1016/S2213-8587(17)30312-1
Все, кто хоть раз пытались сбросить вес, знают: самое сложное — это изменить свои привычки. Не есть на ночь. Отказаться от перекусов или заменить бутерброд яблоком.
Иногда мы едим явно больше, чем нужно, и не можем остановиться. Иногда мы едим за компанию, хотя есть, в общем-то, не хотели. Иногда мы едим, если расстроены, рассержены или напуганы. Порой удаётся взять свой аппетит под контроль, а порой нет. Такие нарушения пищевого поведения учёные связывают с развитием лептинорезистентности.
В этой статье вы найдёте ответы на вопросы: что такое лептинорезистентность, как она проявляется, чем опасна и как лечить лептинорезистентность?
Лептин — гормон стройности

Лептин является гормоном, который производят в основном адипоциты — клетки жировой ткани. Пик его концентрации в крови приходится на ночное время. А во время голодания уровень лептина снижен.
Лептин попадает в головной мозг, где связывается с соответствующими рецепторами в гипоталамусе и запускает целый каскад реакций. В частности, происходит выделение серотонина (ощущение удовольствия от пищи) и меланокортинов — веществ, обладающих анорексигенным эффектом.
Меланокортины связываются с рецептором MC4R в центре голода и насыщения, в результате чего подавляется аппетит. Так лептин принимает участие в регуляции пищевого поведения. Отсутствие гормона или рецептора к нему приводит к нарушению пищевого поведения, неконтролируемому поглощению пищи и развитию ожирения.
Помимо регуляции аппетита лептин стимулирует:
- Липолиз (похудение);
- Термогенез (повышение температуры);
- Обмен веществ;
- Положительное влияние на иммунную систему;
- Улучшает липидный профиль крови за счёт снижения триглицеридов (профилактика атеросклероза).
Лептинорезистентность: что это такое?

Лептинорезистентностью называют такое состояние, при котором высокие дозы лептина не оказывают вышеперечисленных эффектов. Оно может быть связано с невосприимчивостью рецептора гипоталамуса к гормону лептину или с “поломкой” в цепи реакций, которые запускает лептин.
В частности, врожденные особенности рецептора MC4R приводят к его низкой активности. В результате в ответ на повышение концентрации лептина, а вслед за ним — меланокортинов, не возникает ожидаемого ощущения сытости. Человек продолжает испытывать голод и переедает.
Механизм развития лептинорезистентности

Механизм развития лептинорезистентности пока что до конца не ясен. Однако, известны две вещи: во-первых, обычно снижение чувствительности и количества рецепторов развивается как компенсаторная реакция в ответ на избыток лиганда (вещества, которое стимулирует этот рецептор).
А во-вторых, при увеличении концентрации лептина в крови выше критического значения, не происходит повышения концентрации лептина в головном мозге. Это, по всей видимости, связано с имеющимися внутри кровеносных сосудов рецепторами, играющими роль транспортных ворот.
Исходя из этого, можно предположить, что лептинорезистентность связана с нарушением транспорта лептина (чрезмерным поступлением лептина в мозг). А при нерегулируемом увеличении концентрации лептина в мозге, снижение чувствительности к нему неизбежно.
Учёные полагают, что лептинорезистентность лежит в основе нарушений пищевого поведения и является одной из причин ожирения. Ещё больше о факторах, приводящих к лишнему весу вы можете прочитать в блоге “Нутрициология”.
Признаки лептинорезистентности

Диагностика лептинорезистентности в настоящее время не проводится, т.к. само явление ещё активно изучается. Пока что не до конца ясно, каким образом можно определить снижение чувствительности к лептину, и является ли лептинорезистентность обязательным симптомом ожирения, или развитие ожирения возможно и без лептинорезистентности.
Но если пока что нет возможности её определить, то как можно вылечить лептинорезистентность? Об этом поговорим ниже.
Лептинорезистентность: как лечить?

Безусловно, многих волнует вопрос, как и чем лечить лептинорезистентность. Можно ли на неё как-то повлиять, если вообще не до конца понятно, что это такое? Как ни странно, можно.
Несмотря на то, что диагностических критериев определения лептинорезистентности нет, сегодня разрабатываются лекарственные препараты, способные вызвать эффект, аналогичный эффекту натурального лептина. Например, это пептидные молекулы меланокортинов, вызывающие подавление аппетита.
В медицинской практике также используются препараты сибутрамина с выраженным анорексигенным эффектом. Они разрешены к применению только по рецепту врача и применяются при нарушениях пищевого поведения, т.к. помогают уменьшить неконтролируемую тягу к пище.

Демо-уроки по программе «Нутрициология»
Немедикаментозные способы повышения уровня лептина
Состав потребляемой пищи влияет на уровень лептина. Известно, что в этом принимает участие цинк (чемпион по содержанию цинка — устрицы) и линолевая кислота (ею богато рапсовое масло), причём эффект от одной и той же дозы продуктов у женщин выше, чем у мужчин. Этот факт заставляет предположить, что на уровень лептина могут влиять и половые гормоны.
Физические нагрузки продолжительностью менее часа на уровень лептина влияния не оказывают. Что касается длительных и регулярных нагрузок, то тут мнения учёных расходятся.
У детей, находящихся на грудном вскармливании, уровень лептина выше, чем у находящихся на искусственном, т.к. лептин содержится в материнском молоке. Соответственно, дети на грудном вскармливании получают большее удовлетворение от пищи, при том, что чувство насыщения возникает у них раньше. Таким образом, пищевое поведение человека начинает формироваться ещё в период младенчества.
При этом грудное вскармливание ассоциировано с более низкими концентрациями лептина в пубертате (когда клетки жировой ткани начинают активно делиться и увеличиваться общее количество жировой ткани в организме). Т.е. способ вскармливания в младенчестве может влиять на развитие ожирения в более старшем возрасте.
Безусловно, и гормон лептин и явление лептинорезистентности — крайне интересная и важная тема. Хочется надеяться, что дальнейшие исследования в этой области могут улучшить качество жизни более чем двух миллиардов людей. И помочь тем, у кого пока ещё нет ожирения, но уже есть проблемы с пищевым поведением, исправить проблему не дожидаясь, пока станет слишком поздно.
1. Самородская И.В., Кондрикова Н.В. Сердечно-сосудистые заболевания и ожирение. Возможности бариатрической хирургии. // Комплексные проблемы сердечно-сосудистых заболеваний. – 2015. – №3. – С. 53—60. [Samorodskaya IV, Kondrikova NV. Cardiovascular disease and obesity. The possibility of bariatric surgery. Complex problems of serdechno-sosudistyh zabolevanij, 2015; (3): 53-60. (In Russ.)].
2. Morioka T, Mori K, Motoyama K, et al. Ectopic fat accumulation and glucose homeostasis: role of leptin in glucose and lipid metabolism and mass maintenance in skeletal muscle. Musculoskeletal Disease Associated with Diabetes Mellitus. Springer Japan. 2016;201-213. doi: 10.1007/978-4-431-55720-3_14
3. Аметов А.С., Абдулкадирова Ф.Р., Покровская Р.А., и др. Ожирение: роль лептина. // Лечение и профилактика. — 2014. — №2. — С. 86—91. [Аmetov AS, Аbdulkadirova FR, Pokrovskaya RA, et al The obesity: the role of leptin. Lechenie i profilaktika. 2014;2:86-91. (In Russ.)].
4. Banks WA, William A. Role of the blood-brain barrier in the evolution of feeding and cognition. Annals of the New York Academy of Sciences. 2012;1264:13-19. doi: 10.111/j.1749-6632.2012.06568.x
5. Malli F, Papaioannou AI, Gourgoulianis KI, et al. The role of leptin in the respiratory system: an overview. Respiratory Research. 2010;11(1):152. doi: 10.1111/j.1749-6632.2012.06568.x
6. Osborn O, Sanchez-Alavez M, Brownell SE, et al. Metabolic characterization of a mouse deficient in all known leptin receptor isoforms. Cellular and molecular neurobiology. 2010;30(1): 23-33. doi: 10.1007/s10571-009-9427-x
7. Paz-Filho G, Mastronardi CA, Licinio J. Leptin treatment: facts and expectations. Metabolism. 2015;64(1):146-156. doi: 10.1016/j.metabol.2014.07.014
8. Груздева О.В., Акбашева О.Е., Бородкина Д.А., и др. Взаимосвязь показателей ожирения и адипокинов с риском развития сахарного диабета 2-го типа через год после перенесенного инфаркта миокарда. // Российский кардиологический журнал. — 2015. — Т. 120. — №4. — С. 59—67. [Gruzdeva OV, Akbasheva OE, Borodkina DA. et al. The Interrelation of indicators augy-rhenium and adipokines with the risk of diabetes type 2 a year after the PE-renesansa myocardial infarction. Rossijskij kardiologicheskij zhurnal. 2015;120(4):59-67. (In Russ.)].
9. Ingalls AM, Dickie MM, Snell GD. Obese, a new mutation in the house mouse. Journal of Heredit. 1950 Dec;41(12):317-318. doi: 10.1093/oxfordjournals.jhered.a106073
10. Coleman DL. Effects of parabiosis of obese with diabetes and normal mice. Diabetologia. 1973;9:294-298. doi: 10.1007/BF01221857
11. Zhang Y, Proenca R, Maffei M, et al. Positional cloning of the mouse obese gene and its human homologue. Nature. 1994; 372(6505):425-432. doi: 10.1038/372425a0
12. Crujeiras AB, Carreira MC, Cabia B, et al. Leptin resistance in obesity: an epigenetic landscape. Life Sciences. 2015;140:57-63. doi: 10.1016/j.lfs.2015.05.003
13. Kosteli A, Sugaru E, Haemmerle G, et al. Weight loss and lipolysis promote a dynamic immune response in murine adipose tissue. The Journal of clinical investigation. 2010;120(10):3466-3479. doi: 10.1172/JCI42845
14. Considine RV, Considine EL, Williams CJ, et al. Evidence against either a premature stop codon or the absence of obese gene mRNA in human obesity. J Clin Invest. 1995;95:2986-2988.10 doi: 10.1172/JCI118007
15. Miyoshi Y, Funahashi T, Tanaka S, et al. High expression of leptin receptor mRNA in breast cancer tissue predicts poor prognosis for patients with high, but not low, serum leptin levels. International journal of cancer. 2005;118(6):1414-1419. doi: 10.1002/ijc.21543
16. Kilpeläinen TO, Carli JFM, Skowronski AA, et al. Genome-wide metaanalysis uncovers novel loci influencing circulating leptin levels. Nature communications. 2016;7:10494. doi: 10.1038/ncomms10494
17. Farooqi IS, O’Rahilly S. 20 years of leptin: human disorders of leptin action. Journal of Endocrinology. 2014;223(1):T63-T70. doi: 10.1530/JOE-14-0480
18. Wada N, Hirako S, Takenoya F, et al. Leptin and its receptors. Journal of chemical neuroanatomy. 2014;61:191-199. doi: 10.1016/j.jchemneu.2014.09.002
19. Tsai PJS, Davis J, Bryant-Greenwood G. Systemic and placental leptin and its receptors in pregnancies associated with obesity. Reproductive Sciences. 2014;22(2):189-197. doi: 10.1177/1933719114537718
20. Sumithran P, Prendergast LA, Delbridge E, et al. Long-term persistence of hormonal adaptations to weight loss. Obesity Research & Clinical Practice. 2011;5:15. doi: 10.1016/j.orcp.2011.08.082
21. Caro JF, Sinha MK, Kolaczynski JW, et al. Leptin: the tale of an obesity gene. Diabetes. 1996;45(11):1455-1462. doi: 10.2337/diab.45.11.1455
22. Fischer-Posovszky P, Funcke JB, Wabitsch M. Biologically inactive leptin and early-onset extreme obesity. New England Journal of Medicine. 2015;372(1):48-54. doi: 10.1056/NEJMoa1406653
23. Friedman J. 20 years of leptin: leptin at 20: an overview. Journal of endocrinology. 2014;223(1):T1-T8. doi: 10.1530/JOE-14-0405
24. Чумакова Г.А., Отт А.В., Веселовская Н.Г., и др. Патогенетические механизмы лептинорезистентности. // Российский кардиологический журнал. — 2015. — №4. — С. 107—110. [Chumakov GA, Ott AV, Veselovskaya NG, et al. Patogeneticheskie mekhanizmy leptinorezistentnosti. Rossijskij kardiologicheskij zhurnal. 2015;4:107-110. (In Russ.)].
25. Philbrick KA, Wong CP, Branscum AJ, et al. Leptin stimulates bone formation in ob/ob mice at doses having minimal impact on energy metabolism. Journal of Endocrinology. 2017;232(3):461-474. doi: 10.1530/JOE-16-0484
26. Mainardi M, Pizzorusso T, Maffei M. Environment, leptin sensitivity, and hypothalamic plasticity. Neural plasticity. 2013;8. doi: 10.1155/2013/438072
27. Miller AA. Deconstructing Normal: Leptin Variation Across and Within Population [dissertation]. Northwestern University; 2013.
28. Zhang Y, Ren J. Leptin and Obesity. Obesity. 2016;45-58. doi: 10.1007/978-3-319-19821-7_4
29. Gonzalez-Carter D, Goode AE, Fiammengo R, et al. Inhibition of leptin-ObR interaction does not prevent leptin translocation across a human blood-brain Barrier model. Journal of Neuroendocrinology. 2016;28(6). doi: 10.1111/jne.12392
30. Коваренко М.А., Руяткина Л.А., Петрищева М.С., и др. Лептин: физиологические и патологические аспекты действия. // Вестник НГУ. Серия: Биология, клиническая медицина. 2003. — Т. 1. — Вып. 1. — С. 59—74. [Kovarenko MA, Ruyatkina LA, Petrishcheva MS, et al. Leptin: fiziologicheskie i patologicheskie aspekty deistviya. Vestnik NGU. Seriya: Biologiya, klinicheskaya meditsina. 2003;1(1):59-74. (In Russ.)].
31. Mantzoros CS. The role of leptin in human obesity and disease: a review of current evidence. Annals of Internal Medicine.1999;130(8):671. doi: 10.7326/0003-4819-130-8-199904200-00014
32. Scarpace PJ, Zhang Y. Leptin resistance: a prediposing factor for diet-induced obesity. Am J Physiol Regul Integr Comp Physiol. 2008;296:R493-R500. doi: 10.1152/ajpregu.90669.2008
33. Posey KA, Clegg DJ, Printz RL, et al. Hypothalamic proinflammatory lipid accumulation, inflammation, and insulin resistance in rats fed a high-fat diet. American Journal of Physiology Endocrinology and Metabolism. 2008;296:E1003-E1012. doi: 10.1152/ajpendo.90377.2008
34. Zubiría MG, Vidal-Bravo J, Spinedi E, et al. Relationship between impaired adipogenesis of retroperitoneal adipose tissue and hypertrophic obesity: role of endogenous glucocorticoid excess. Journal of cellular and molecular medicine. 2014;18(8):1549-1561. doi: 10.1111/jcmm.12308
35. Khan AR, Awan FR. Leptin resistance: a possible interface between obesity and pulmonary-related disorders. International journal of endocrinology and metabolism. 2016;14(1). doi: 10.5812/ijem.32586
36. Münzberg H, Heymsfield SB. Leptin, obesity, and leptin resistance. Leptin. 2014;67-78. doi: 10.1007/978-3-319-09915-6_6
37. Lonnqvist F, Arner P, Nordfors L. Overexpression of the obese (ob) gene in adipose tissue of human obese subjects. Nat Med. 1995;1:950-953. doi: 10.1038/nm0995-950
38. Silha JV, Krsek M, Skrha JV, et al. Plasma resistin, adiponectin and leptin levels in lean and obese subjects: correlations with insulin resistance. European Journal of Endocrinology. 2003;149(4);331-335. doi: 10.1530/eje.0.1490331
39. Ravussin Y, LeDuc CA, Watanabe K, et al. Effects of chronic leptin infusion on subsequent body weight and composition in mice: Can body weight set point be reset? Molecular metabolism. 2014;3(4):432-440. doi: 10.1016/j.molmet.2014.02.003
40. Considine RV, Sinha MK, Heiman ML, et al. Serum immunoreactive-leptin concentrations in normal-weight and obese humans. N Engl J Med. 1996;334:292-295. doi: 10.1056/NEJM199602013340503
41. Schaab M, Kratzsch J. The soluble leptin receptor. Best Practice & Research Clinical Endocrinology & Metabolism. 2015;29(5):661-670. doi: 10.1016/j.beem.2015.08.002
42. Groba C, Mayerl S, van Mullem AA, et al. Hypothyroidism compromises hypothalamic leptin signaling in mice. Molecular Endocrinology. 2013;27(4):586-597. doi: 10.1210/me.2012-1311
43. Nejati-Koshki K, Akbarzadeh A, Pourhasan-Moghaddam M, et al. Inhibition of leptin and leptin receptor gene expression by silibinin-curcumin combination. Asian Pacific Journal of Cancer Prevention. 2013;14(11):6595-6599. doi: 10.7314/APJCP.2013.14.11.6595
44. de Queiroz KB, Guimaraes JB, Coimbra CC, et al. Endurance training increases leptin expression in the retroperitoneal adipose tissue of rats fed with a high-sugar diet. Lipids. 2013;49(1):85-96. doi: 10.1007/s11745-013-3854-7
45. Lana A, Valdés-Bécares A, Buño A, et al. Serum leptin concentration is associated with incident frailty in older adults. Aging and Disease. 2017;8(2):240. doi: 10.14336/AD.2016.0819
46. Zhang J, Scarpace PJ. The soluble leptin receptor neutralizes leptin-mediated STAT3 signalling and anorexic responses in vivo. Br J Pharmacol. 2009;158:475-482. doi: 10.1111/j.1476-5381.2009.00246.x
47. Baranowska-Bik A, Bik W, Styczynska M, et al. Plasma leptin levels and free leptin index in women with Alzheimer’s disease. Neuropeptides. 2015;52:73-78. doi: 10.1016/j.npep.2015.05.006
48. Rizk NM, Sharif E. Leptin as well as free leptin receptor is associated with polycystic ovary syndrome in young women. International journal of endocrinology. 2015;1-10. doi: 10.1155/2015/927805
49. Jacquier M, Soula HA, Crauste F. A mathematical model of leptin resistance. Mathematical biosciences. 2015;267:10-23. doi: 10.1016/j.mbs.2015.06.008
50. Murugesan D, Arunachalam T, Ramamurthy V, et al. Association of polymorphisms in leptin receptor gene with obesity and type 2 diabetes in the local population of Coimbatore. Indian J Hum Genet. 2010;16(2):72-77. doi: 10.4103/0971-6866.69350
51. Guerra B, once-González JG, Morales-Alamo D, et al. Leptin signaling in skeletal muscle after bed rest in healthy humans. European journal of applied physiology. 2013;114(2):345-357. doi: 10.1007/s00421-013-2779-4
52. Груздева О.В., Акбашева О.Е., Дылев Ю.А., и др. Адипокиновый и цитокиновый профили эпикардиальной и подкожной жировой ткани у пациентов с ишемической болезнью сердца. // Бюллетень экспериментальной биологии и медицины. 2017. — Т. 163. — №5. — С. 560—563. [Gruzdeva OV, Akbasheva OE, Dylev YuA. Adipokine and cytokine Pro-Fili epicardial and subcutaneous adipose tissue in patients with coronary disease of the heart. Byulleten’ ehksperimental’noj biologii i mediciny.2017;163(5):560-563. (In Russ.)].
Темпы распространения ожирения в мире сопоставимы с масштабами эпидемии[1]. Распространенность избыточной массы тела и ожирения в России составляет 59,2% и 24,1% соответственно[2]. По данным российского многоцентрового наблюдательного исследования ЭССЕ-РФ, распространенность ожирения составила 29,7%[3]. Ожирение — хроническое прогрессирующее заболевание, ассоциированное с риском развития СД 2 типа (СД2), сердечно-сосудистой и онкологической патологии, нарушениями функции репродуктивной системы и другими осложнениями[1]. В настоящее время известно, что не столько общее, сколько висцеральное ожирение (ВО) и его нейрогуморальные факторы участвуют в формировании системного воспаления, атерогенеза, АГ, тромбообразования, что в значительной степени может определять сердечно-сосудистый риск (CCР). Одним из наиболее доступных методов прямой визуализации ВО является оценка толщины эпикардиальной жировой ткани (тЭЖТ), расположенной между миокардом и висцеральным листком перикарда, с помощью ЭхоКГ[4].
ЭЖТ, как и висцеральные жировые депо других локализаций, обладает нейроэндокринной активностью, синтезирует адипокины, цитокины, хемокины и другие факторы, участвующие в патогенезе кардиометаболических осложнений[5, 6]. Особенности распределения жировой ткани в организме зависят от разных факторов, одним из которых является нарушение обмена лептина с развитием лептинорезистентности (ЛР) вследствие нарушения чувствительности рецепторов к лептину в гипоталамусе и периферических тканях[7]. При этом происходят отложение жира в висцеральных жировых депо, нарушение физиологической регуляции выработки инсулина, активация атерогенных адипокинов, что может привести к развитию инсулинорезистентности, атеросклероза и других метаболических нарушений[8]. В зависимости от соотношения подкожного или висцерального ожирения и наличия или отсутствия метаболических нарушений выделяют разные фенотипы ожирения: метаболически тучный фенотип ожирения (МТФО) при преобладании ВО и метаболических нарушений и метаболически здоровый фенотип ожирения (МЗФО) при наличии общего ожирения, отсутствии патологического ВО и метаболических нарушений.
Целью исследования стало изучение взаимосвязей показателей лептинового обмена с нарушениями углеводного, липидного обменов, а также развитием субклинического атеросклероза у мужчин с разными метаболическими фенотипами ожирения.
МАТЕРИАЛЫ И МЕТОДЫ
Отбор больных проводился в поликлиническом отделении Алтайского краевого кардиологического диспансера при первичном обращении в учреждение по поводу нелеченой АГ. В исследование были включены 110 мужчин в возрасте 44–65 лет с АГ, с ИМТ 25–30 кг/м2 и отсутствием клинических проявлений атеросклероза любых локализаций и СД2. Обследуемые были разделены на 2 группы в зависимости от метаболического фенотипа ожирения, определенного по величине тЭЖТ. Патологическим эпикардиальным ожирением считалось увеличение тЭЖТ ≥ 7 мм, показавшее в клинических исследованиях взаимосвязь с риском развития инсулинорезистентности (ИР), дислипидемии и другими метаболическими нарушениями[9, 10]. В группу 1 были включены 50 пациентов с МЗФО, тЭЖТ < 7 мм, в группу 2 — 60 пациентов с МТФО и тЭЖТ ≥ 7 мм. У всех участников измеряли уровни инсулина, свободного лептина (СЛ), растворимых рецепторов к лептину (РРЛ), определяли индекс ИР Homeostasis Model Assessment of Insulin Resistance (HOMA-IR), свободный лептиновый индекс (СЛИ), вычисленный как отношение СЛ/РРЛ, липидный спектр, а также наличие субклинического мультифокального атеросклероза. Лабораторное исследование проводилось с использованием стандартных наборов реактивов фирмы Human (Германия). В сыворотке крови натощак оценивали содержание общего холестерина (ХС), триглицеридов (ТГ) энзиматическим методом. Определяли также уровень ХС ЛПВП в супернатантной плазме. Концентрацию ХС ЛПНП рассчитывали по формуле Фривальда. Содержание глюкозы в капиллярной крови определяли глюкозооксидазным методом. Уровни лептина, РРЛ, инсулина сыворотки крови оценивали методом иммуноферментного анализа. СЛИ определялся как соотношение СЛ/РРЛ. Вычисление индекса HOMA-IR производилось по формуле:
[инсулин натощак (мкМЕ/мл) × глюкоза крови натощак (ммоль/л)]/22,5.
При показателе HOMА-IR > 2,77 диагностировалась ИР.
Эпикардиальное ожирение оценивали с помощью ЭхоКГ в В-режиме на аппарате Vivid 5 с механическим секторным датчиком 3,5 МГц. Измеряли тЭЖТ за свободной стенкой правого желудочка в области атриовентрикулярной борозды в миллиметрах в парастернальной позиции по длинной оси ЛЖ[9]. Субклинический атеросклероз коронарных артерий (КА) оценивали с помощью мультиспирального рентгеновского компьютерного томографа Aquilion 64 Toshiba (Япония) с обработкой данных на рабочей станции VITREA, брахиоцефальных артерий (БЦА) — на аппарате VIVID S6 линейным широкополосным многочастотным датчиком 8L-RS с диапазоном частот 4–13,3 МГц в В-режиме. Постоянную медикаментозную терапию пациенты обеих групп не получали.
Статистическая обработка данных проводилась с помощью программы STATISTICA 10.0. Для каждой из непрерывных величин, имеющих нормальное распределение, приведены среднее (М) и стандартное отклонение (SD), для величин с ненормальным распределением приведены медиана (Ме), нижний и верхний квартили (НКв; ВКв). Гипотеза о нормальном распределении проверялась с использованием критерия Шапиро — Уилка. Достоверность различий между двумя независимыми группами проверялась с помощью U-критерия Манна — Уитни. Для статистического описания связи между разными параметрами вычислялся коэффициент ранговой корреляции Спирмена.
Для прогнозирования данных использовался регрессионный анализ. Также проводился многофакторный регрессионный анализ для оценки вклада различных факторов в формирование субклинического атеросклероза. Уровнем статистической значимости считали p < 0,05.
РЕЗУЛЬТАТЫ
При анализе основных метаболических факторов риска (ФР) и антропометрических показателей было выявлено, что у больных с МТФО более высокие показатели ТГ, ХС ЛПНП, более низкие значения ХС ЛПВП, чем в группе МЗФО. Не было различий в окружности талии (ОТ), являющейся до настоящего времени основным критерием ВО. Значения ИМТ также значимо не различались в исследуемых группах. Полученные данные представлены в таблице 1.
Таблица 1
Анализ метаболических факторов риска и антропометрических показателей в группах с метаболически тучным (МТФО) и метаболически здоровым (МЗФО) фенотипами ожирения, М ± SD
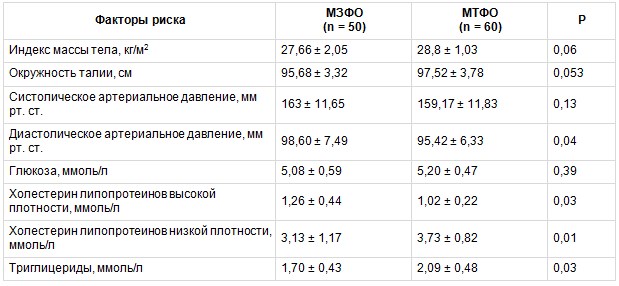
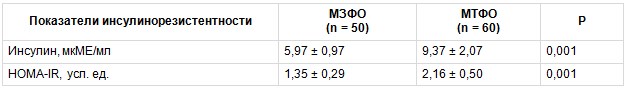
При сравнении ЛР в исследуемых группах наблюдались более высокие средние показатели СЛ, СЛИ в группе МТФО и более низкий уровень РРЛ в сравнении с группой МЗФО. Все различия были статистически значимыми (табл. 2). Также в группе МТФО отмечались более высокие показатели ИР по сравнению с группой МЗФО (табл. 3).
Таблица 2
Показатели лептинорезистентности в группах с метаболически тучным (МТФО) и метаболически здоровым (МЗФО) фенотипами ожирения, М ± SD

Таблица 3
Показатели инсулинорезистентности в группах с метаболически тучным (МТФО) и метаболически здоровым (МЗФО) фенотипами ожирения, М ± SD
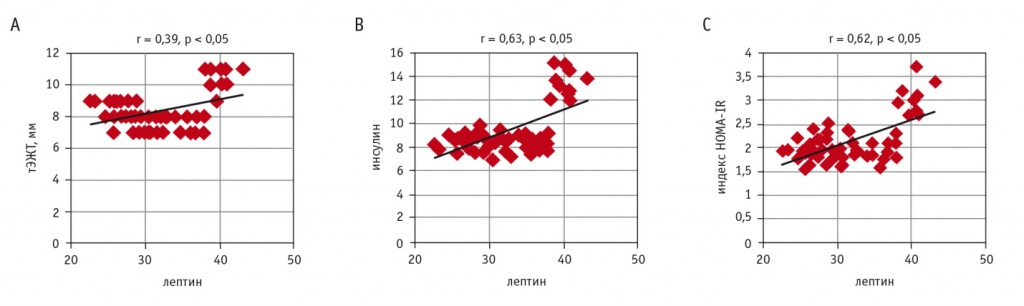
При проведении корреляционного анализа между уровнем СЛ и факторами ССР в группе МТФО была выявлена значимая положительная взаимосвязь уровня СЛ с тЭЖТ, содержанием инсулина, индексом HOMA-IR (рис. 1). В группе МЗФО уровень СЛ положительно коррелировал с тЭЖТ, индексом HOMA-IR, уровнем ТГ, однако сила корреляционной взаимосвязи была слабой (r = 0,15, p < 0,05; r = 0,17, p < 0,05; r = 0,17, p < 0,05).
Рис. 1. Корреляции между уровнем свободного лептина (СЛ) и факторами риска в группе метаболически тучного фенотипа ожирения: А — между уровнем СЛ и толщиной эпикардиальной жировой ткани (тЭЖТ); В — между уровнями СЛ и инсулина; С — между уровнем СЛ и индексом HOMA-IR
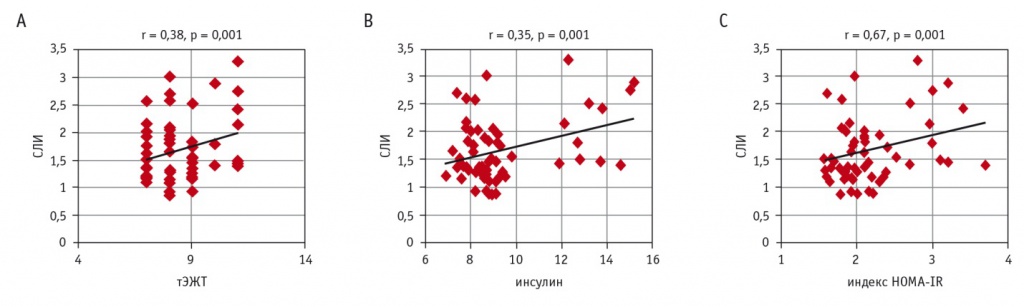
При проведении корреляционного анализа между СЛИ и ФР в группе эпикардиального ожирения (ЭО) была выявлена значимая положительная корреляция СЛИ с тЭЖТ, уровнем инсулина, индексом HOMA-IR, причем наибольшая сила взаимосвязи была между СЛИ и индексом HOMA-IR (рис. 2). В группе без ЭО СЛИ положительно коррелировал с тЭЖТ, ТГ, но корреляция была слабой (r = 0,12, p < 0,05; r = 0,15, p < 0,05).
Рис. 2. Корреляции между свободным лептиновым индексом (СЛИ) и факторами риска в группе метаболически тучного фенотипа ожирения: А — между СЛИ и толщиной эпикардиальной жировой ткани (тЭЖТ); В — между СЛИ и уровнем инсулина; С — между СЛИ и индексом HOMA-IR
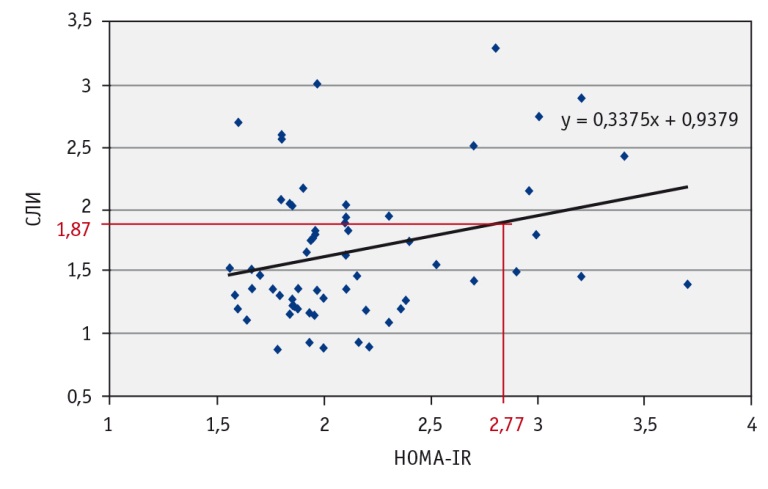
В результате анализа данных в группе МТФО у 11 пациентов была выявлена ИР с индексом HOMA-IR ≥ 2,77, после чего внутри группы были выделены пациенты с наличием ИР (n = 11) и отсутствием ее (n = 49), у которых определили средние значения СЛИ. Данный параметр был взят для оценки в связи с найденной наибольшей силой корреляции между СЛИ и индексом HOMA-IR в группе МТФО. У пациентов с ИР наблюдался более высокий средний показатель СЛИ, чем у больных без нее: 2,15 ± 0,68 против 1,56 ± 0,5 (р < 0,005). Используя линейный регрессионный анализ, мы получили уравнение регрессии и вычислили значение СЛИ, с которого начинала определяться ИР с HOMA-IR ≥ 2,77. Данный показатель составил 1,87 (рис. 3).
Рис. 3. Линия регрессии, отражающая зависимость между свободным лептиновым индексом (СЛИ)и наличием инсулинорезистентности. Примечание: y = 0,3375x + 0,9379 — уравнение регрессии, где y — СЛИ; х — индекс HOMA-IR, равный 2,77; 0,3375, 0,9379 — поправочные коэффициенты
При оценке субклинического атеросклероза КА в группе МТФО, по данным МСКТ КА, было выявлено, что 90% пациентов имели атеросклероз одной и более КА. В группе МЗФО атеросклероз КА встречался у 8% пациентов. Кроме того, в группе МЗФО не было гемодинамически значимых стенозов КА. В группе МТФО гемодинамически значимые стенозы КА (50–55%) наблюдались у 8 (13,3%) пациентов.
Распространенность атеросклероза БЦА в группе МТФО составила 57%. В группе МЗФО атеросклеротические бляшки БЦА 20–25% встречались у 4% больных.
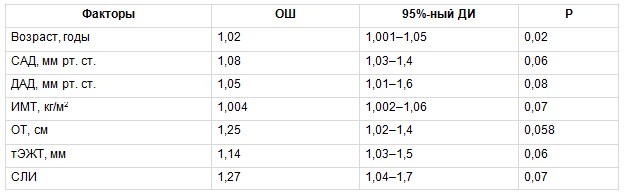
Для оценки связи изучаемых ФР с наличием субклинического атеросклероза КА в группе МТФО был проведен биномиальный регрессионный анализ, в котором зависимой переменной было наличие атеросклеротических бляшек КА у обследованных. В число ковариантов включены следующие факторы: возраст, систолическое АД (САД), диастолическое АД, ИМТ, ОТ, тЭЖТ, СЛИ. В результате установлено, что повышали вероятность наличия субклинического атеросклероза КА у пациентов с МТФО не только традиционные ФР — возраст и ОТ, но и новые маркеры ССР — тЭЖТ и СЛИ, причем их влияние было более значимым (табл. 4). В группе МЗФО также проведена оценка взаимосвязи вышеприведенных ФР с наличием субклинического атеросклероза КА. В данной группе только возраст статистически значимо повышал вероятность наличия субклинического атеросклероза КА (табл. 5).
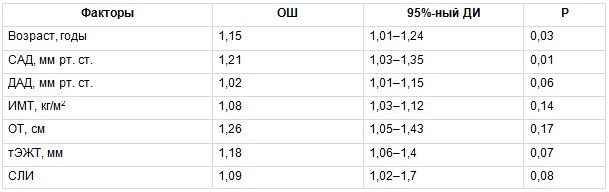
Таблица 4
Многофакторный биномиальный регрессионный анализ, отражающий связь между изучаемыми факторами риска и вероятностью развития субклинического атеросклероза коронарных артерий в группе метаболически тучного фенотипа ожирения
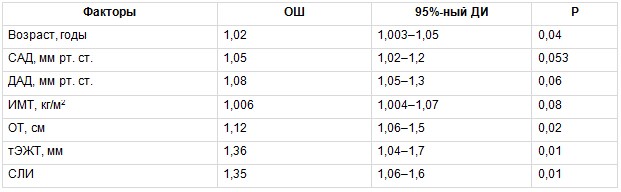
Примечание. Здесь и в таблицах 5–7: ДАД — диастолическое артериальное давление, ДИ — доверительный интервал, ИМТ — индекс массы тела, ОТ — окружность талии, ОШ — отношение шансов, САД — систолическое артериальное давление, СЛИ — свободный лептиновый индекс, тЭЖТ — толщина эпикардиальной жировой ткани.
Таблица 5
Многофакторный биномиальный регрессионный анализ, отражающий связь между изучаемыми факторами риска и вероятностью развития субклинического атеросклероза коронарных артерий в группе метаболически здорового фенотипа ожирения
Затем методом биномиального регрессионного анализа был изучен вклад традиционных ФР, а также тЭЖТ и СЛИ в развитие атеросклероза БЦА. В группе МТФО вероятность наличия субклинического атеросклероза увеличивали возраст, уровень САД, а также показатели тЭЖТ и СЛИ (табл. 6). В группе МЗФО вероятность наличия субклинического атеросклероза БЦА увеличивалась только в зависимости от традиционных ФР, таких как возраст, САД (табл. 7).
Таблица 6
Многофакторный биномиальный регрессионный анализ, отражающий связь между изучаемыми факторами риска и вероятностью развития субклинического атеросклероза брахиоцефальных артерий в группе метаболически тучного фенотипа ожирения
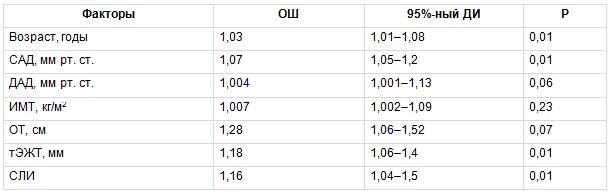
Таблица 7
Многофакторный биномиальный регрессионный анализ, отражающий связь между изучаемыми факторами риска и вероятностью развития субклинического атеросклероза брахиоцефальных артерий в группе метаболически здорового фенотипа ожирения
ОБСУЖДЕНИЕ
Ожирение является гетерогенным заболеванием с различным риском метаболических нарушений. При этом показатели ИМТ и ОТ учитывают общее количество жировой ткани в организме, т.е. как нейрогуморально активного висцерального жира, так и инертного подкожного жира, не обладающего значимой эндокринной активностью.
Взаимосвязь эпикардиального ожирения (ВО) с атеросклерозом КА доказана в ряде клинических исследований[10, 11]. При этом статистически значимая взаимосвязь ОТ и ВО выявляется далеко не во всех исследованиях, хотя традиционно ОТ считается критерием ВО. Так, в исследовании S.E. Litwin (2012) продемонстрировано, что при наличии ВО по данным КТ показатель ОТ у многих больных мог быть в норме[12], а при наличии абдоминального ожирения по ОТ сохранялся нормальный метаболический профиль. В нашем исследовании в группе пациентов с МЗФО с ИМТ от 25 до 30 кг/м2 и ОТ около 95 см наблюдался практически нормальный метаболический профиль, что говорит о низкой значимости традиционных критериев ожирения, таких как ИМТ и ОТ, в прогнозе ССР.
Причины разного распределения жировой ткани в организме до конца не ясны. В настоящее время активно изучается роль ЛР в формировании ВО. В норме лептин — белок, кодируемый Ob геном, регулирует пищевой и инсулиновый обмен, препятствуя развитию ВО и ИР[7]. Свое действие лептин осуществляет через специфические рецепторы (РРЛ), расположенные в гипоталамусе и периферических тканях. В условиях нарушения чувствительности к РРЛ исчезает физиологическое действие лептина по регуляции пищевого поведения, формируются гиперлептинемия и ее основное осложнение — ВО, приводящее к формированию МТФО.
В нашем исследовании в группе пациентов с МТФО наблюдался более высокий уровень лептина, меньший уровень РРЛ, чем в группе МЗФО. Полученные нами результаты подтверждаются данными современных исследований, в которых установлено, что уменьшение количества рецепторов к лептину и/или нарушения чувствительности к РРЛ приводят к гиперлептинемии вследствие ЛР и к формированию ВО[13, 14].
Также в нашем исследовании в группе пациентов с МТФО наблюдались более высокие показатели инсулина и индекса HOMA-IR. Полученные результаты могут объясняться эндокринной активностью эпикардиального жира, синтезирующего адипокины и хемокины, приводящие к ИР[15]. C другой стороны, более высокие показатели ИР в группе МТФО связаны и с гиперлептинемией, что подтверждается современными исследованиями[16].
Корреляционный анализ, проведенный в исследуемых группах, подтвердил положительную статистически значимую взаимосвязь между уровнем СЛ и индексом HOMA-IR, содержанием инсулина, а также тЭЖТ, которая является истинным депо висцеральной жировой ткани.
В настоящее время активно изучается роль СЛИ в увеличении ССР. Так, в исследовании M.A Donoso и соавт. (2013) была выявлена положительная корреляционная взаимосвязь между СЛИ и индексом HOMA-IR в группе с общим ожирением[17]. В нашем исследовании у пациентов с МТФО (группа 2) наблюдался более высокий показатель СЛИ, чем в группе пациентов с МЗФО (группа 1). При проведении многофакторного биномиального регрессионного анализа мы обнаружили, что наиболее значимый вклад в развитие субклинического мультифокального атеросклероза в группе 2 вносят СЛИ и тЭЖТ. На основании полученных нами данных можно использовать СЛИ в качестве лабораторного маркера ЛР в клинической практике в отсутствие общепринятых критериев ЛР.
В нашем исследовании была выявлена наиболее сильная связь между СЛИ и индексом HOMA-IR (r = 0,67, p = 0,001) в группе 2. После выделения подгрупп пациентов с наличием и отсутствием ИР мы обнаружили, что в группе с ИР наблюдался более высокий средний показатель СЛИ. Это еще раз подтверждает, что СЛИ может иметь предикторную значимость в отношении риска развития ИР.
ЗАКЛЮЧЕНИЕ
Нарушение обмена лептина с развитием лептинорезистентности (ЛР) может приводить к формированию метаболически тучного фенотипа ожирения и его осложнениям. Значение свободного лептинового индекса, равное 1,87, может быть использовано не только как лабораторный маркер ЛР, но и как ранний критерий риска развития инсулинорезистентности и будущих кардиометаболических осложнений.
Резистентность к лептину: возможные механизмы формирования и потенциальные возможности коррекции
DOI: https://doi.org/10.29296/25877305-2021-02-05
Д.А. Бородкина(1, 3), кандидат медицинских наук, О.В. Груздева(1, 2), доктор медицинских наук,
Е.Е. Бычкова(1), Г.П. Макшанова(2), доктор медицинских наук, доцент, Е.И. Паличева(1, 2), кандидат
медицинских наук (1)Научно-исследовательский институт комплексных проблем сердечно-сосудистых заболеваний,
Кемерово (2)Кемеровский государственный медицинский университет Минздрава России (3)Кемеровская областная
клиническая больница им. С.В. Беляева, Областной диабетологический центр, Кемерово E-mail:
eugenia.tarasowa@yandex.ru
Лептин – это пептидный гормон, полученный из адипоцитов и способствующий гомеостатической регуляции
энергетического баланса и обмена веществ (прежде всего жирового) через гуморальный и нервный пути. Лептин,
воздействуя на нейроны в определенных областях мозга, таких как гипоталамус, гиппокамп и ствол мозга,
регулирует потребление пищи, термогенез, расход энергии и метаболизм липидов и глюкозы. Биомаркером
устойчивости к лептину является патологически повышенный уровень циркулирующего лептина, который часто
встречается у людей с ожирением. Резистентность к лептину определяется снижением чувствительности или
неспособностью мозга реагировать на лептин, что сопровождается нарушением способности лептина подавлять
аппетит или увеличивать расход энергии, что в конечном итоге приводит к избытку массы тела, ожирению, другим
нарушениям обмена веществ и сердечно-сосудистым заболеваниям. Резистентность к лептину является важной
клинической проблемой, однако лекарственных средств для ее коррекции еще не найдено и это связано прежде
всего с существенными пробелами в области патофизиологии лептина. В то же время появляется все больше данных
о новых механизмах устойчивости к лептину. В статье представлены данные, полученные в исследованиях,
связанных с резистентностью к лептину и сопутствующими ей заболеваниями, для того, чтобы лучше понять
физиологию и патофизиологию лептина, а также описаны новые стратегии терапии нарушений липидного обмена, в
частности, ожирения.
Ключевые слова:
эндокринология
лептин
рецепторы к лептину
лептинорезистентность
Список литературы:
- Banks W.A., Kastin A.J., Huang W. et al. Leptin enters the brain by a saturable system independent of
insulin. Peptides. 1996; 17 (2): 305–11. DOI: 10.1016/0196-9781(96)00025-3 - Halaas J.L., Gajiwala K.S., Maffei M. et al. Weight-reducing effects of the plasma protein encoded by
the obese gene. Science (Washington DC). 1995; 269 (5223): 543–6. DOI: 10.1126/science.7624777 - Zhang Y.Y., Proenca R., Maffei M. et al. Positional cloning of the mouse obese gene and its human
homolog. Nature. 1994; 372 (6505): 425–32. DOI: 10.1038/372425a0 - Mantzoros C.S., Magkos F., Brinkoetter M. et al. Leptin in human physiology and pathophysiology. Am J
Physiol Endocrinol Metab. 2011; 301 (4): E567–E584. DOI: 10.1152/ajpendo.00315.2011 - Coleman D.L. Effects of parabiosis of obese with diabetes and normal mice. Diabetologia. 1973; 9:
294–8. DOI: 10.1007/bf01221857 - Coleman D.L. A historical perspective on leptin. Nature Medicine. 2010; 16 (10): 1097–9. DOI:
10.1038/nm1010-1097 - Ingalls A.M., Dickie M.M., Snel G.D. Obese, a new mutation in the house mouse. J Heredity. 1950; 41
(12): 317–8. DOI: 10.1093/oxfordjournals.jhered.a106073 - Mayer J., Bates M.W., Dickie M.M. Hereditary diabetes in genetically obese mice. Science. 1951; 113
(2948): 746–7. DOI: 10.1126 / science.113.2948.746 - Tritos N.A., Mantzoros C.S. Leptin: its role in obesity and beyond. Diabetologia. 1997; 40 (12):
1371–9. DOI: 10.1007/s001250050838 - Castracane V.D., Henson M.C. The Obese (ob/ob) Mouse and the Discovery of Leptin. Leptin. Endocrine
Updates. 2006; 25. DOI: 10.1007/978-0-387-31416-7_1 - Fietta P. Focus on leptin, a pleiotropic hormone. Minerva Medica. 2005; 96 (2): 65–75.
- Iikuni N., Lam Q.L., Lu L. et al. Leptin and Inflammation. Curr Immunol Rev. 2008; 4 (2): 70–9. DOI:
10.2174/157339508784325046 - Груздева О.В., Акбашева О.Е., Дылева Ю.А. и др. Адипокиновый и цитокиновый профили эпикардиальной и
подкожной жировой ткани у пациентов с ишемической болезнью сердца. Бюллетень экспериментальной биологии
и медицины. 2017; 163 (5): 560–3 [Gruzdeva O.V., Akbasheva O.E., Dylev Y.A. et al. Adipokine and
cytokine profiles of epicardial and subcutaneous adipose tissue in patients with coronary heart disease.
Bulletin of Experimental Biology and Medicine. 2017;163 (5): 560–3 (in Russ.)]. - Harris R.B. Direct and indirect effects of leptin on adipocyte metabolism. Biochim Biophys Acta. 2014;
1842 (3): 414–23. DOI: 10.1016/j.bbadis.2013.05.009 - Poetsch M.S., Strano A., Guan K. Role of Leptin in Cardiovascular Diseases. Front Endocrinol. 2020;
11: 354. DOI: 10.3389/fendo.2020.00354 - Miyoshi Y., Funahashi T., Tanaka S. et al. High expression of leptin receptor mRNA in breast cancer
tissue predicts poor prognosis for patients with high, but not low, serum leptin levels. Int J Cancer.
2006; 118 (6): 1414–9. DOI:10.1002/ijc.21543 - Farooqi I.S., Wangensteen T., Collins S. et al. Clinical and molecular genetic spectrum of congenital
deficiency of the leptin receptor. N Engl J Med. 2007; 356 (3): 237–47. DOI: 10.1056/NEJMoa063988 - Considine R.V., Sinha M.K., Heiman M.L. et al. Serum immunoreactive–leptin concentrations in
normal-weight and obese humans. N Engl J Med. 1996; 334: 292–5. DOI: 10.1056/NEJM199602013340503 - Mercer J.G., Moar K.M., Hoggard N. et al. B219/OB-R 5’-UTR and leptin receptor gene-related protein
gene expression in mouse brain and placenta: tissue-specific leptin receptor promoter activity. J
Neuroendocrinol. 2000; 12: 649–55. DOI: 10.1046/j.1365-2826.2000.00501.x - Lee G.H., Proenca R., Montez J.M. et al. Abnormal splicing of the leptin receptor in diabetic mice.
Nature. 1996; 379: 632–5. DOI: 10.1038/379632a0 - Ge H., Huang L., Pourbahrami T. et al. Generation of soluble leptin receptor by ectodomain shedding of
membrane-spanning receptors in vitro and in vivo. J Biol Chem. 2002; 277: 45898–903. DOI:
10.1074/jbc.M205825200 - Seron K., Couturier C., Belouzard S. et al. Endospanins regulate a postinternalization step of the
leptin receptor endocytic pathway. J Biol Chem. 2011; 286: 17968–81. DOI: 10.1074/jbc.M111.224857 - Uotani S., Bjorbaek C., Tornoe J. et al. Functional properties of leptin receptor isoforms:
internalization and degradation of leptin and ligand-induced receptor downregulation. Diabetes. 1999;
48: 279–86. DOI: 10.2337/diabetes.48.2.279 - Sweeney G. Leptin signaling. Cell Signal. 2002; 14: 655–63. DOI: 10.1016/S0898-6568(02)00006-2
- Nakashima K., Narazaki M., Taga T. Leptin receptor (OB-R) oligomerizes with itself but not with its
closely related cytokine signal transducer gp130. FEBS Lettrs. 1997; 403: 79–82. DOI:
10.1016/S0014-5793(97)00013-6 - Dunn S.L., Bjornholm M., Bates S.H. et al. Feedback inhibition of leptin receptor/Jak2 signaling via
Tyr1138 of the leptin receptor and suppressor of cytokine signaling 3. Mol Endocrinol. 2005; 19: 925–38.
DOI: 10.1210/me.2004-0353 - Hekerman P., Zeidler J., Bamberg-Lemper S. et al. Pleiotropy of leptin receptor signalling is defined
by distinct roles of the intracellular tyrosines. FEBS J. 2005; 272: 109–19. DOI:
10.1111/j.1432-1033.2004.04391.x - Gong Y., Ishida-Takahashi R., Villanueva E.C. et al. The long form of the leptin receptor regulates
STAT5 and ribosomal protein S6 via alternate mechanisms. J Biol Chem. 2007; 282: 31019–27. DOI:
10.1074/jbc.M702838200 - Dunn S.L., Bjornholm M., Bates S.H. et al. Feedback inhibition of leptin receptor/Jak2 signaling via
Tyr1138 of the leptin receptor and suppressor of cytokine signaling 3. Mol Endocrinol. 2005; 19: 925–38.
DOI: 10.1210/me.2004-0353 - Ren D., Li M., Duan C. et al. Identification of SH2-B as a key regulator of leptin sensitivity, energy
balance, and body weight in mice. Cell Metab. 2005; 2: 95–104. DOI: 10.1016/j.cmet.2005.07.004 - Kastin A.J., Pan W., Maness L.M. et al. Decreased transport of leptin across the blood-brain barrier
in rats lacking the short form of the leptin receptor. Peptides. 1999; 20: 1449–53. DOI:
10.1016/S0196-9781(99)00156-4 - Huang L., Wang Z., Li C. Modulation of circulating leptin levels by its soluble receptor. J Biol Chem.
2001; 276: 6343–9. DOI: 10.1074/jbc.M009795200 - Siddle K. Molecular basis of signaling specificity of insulin and IGF receptors: neglected corners and
recent advances. Front Endocrinol. 2012; 3: 34. DOI: 10.3389/fendo.2012.00034 - Romanova I.V., Derkach K.V., Mikhrina A.L. et al. The leptin, dopamine and serotonin receptors in
hypothalamic POMC-neurons of normal and obese rodents. Neurochem Res. 2018; 43 (4): 821–37. DOI:
10.1007/s11064-018-2485-z - Banks W.A., DiPalma C.R., Farrell C.L. Impaired transport of leptin across the blood-brain barrier in
obesity. Peptides. 1999; 20 (11): 1341–5. DOI: 10.1016/s0196-9781(99)00139-4 - Van H.M., Compton D.S., France C.F. et al. Diet-induced obese mice develop peripheral, but not
central, resistance to leptin. J Clin Invest. 1997; 99: 385–90. DOI:10.1172/JCI119171 - Halaas J.L., Boozer C., Blair-West J. et al. Physiological responseto long-term peripheral and central
leptin infusion in lean and obese mice. Proc Natl Acad Sci USA. 1997; 94: 8878–83. DOI:
10.1073/pnas.94.16.8878 - Faouzi M., Leshan R., Bjornholm M. et al. Differential accessibility of circulating leptin to
individual hypothalamic sites. Endocrinology. 2007; 148: 5414–23. DOI: 10.1210 / en.2007-0655 - Banks W.A., Clever C.M., Farrell C.L. Partial saturation and regional variation in the blood-to-brain
transport of leptin in normal weight mice. Am J Physiol Endocrinol Metab. 2000; 278 (6): E1158–1165.
DOI: 10.1152/ajpendo.2000.278.6.E1158 - Schwartz M.W., Woods S.C., Porte D. Jr., et al. Central nervous system control of food intake. Nature.
2000; 404 (6778): 661–71. DOI: 10.1038/35007534 - Ottaway N., Mahbod P., Rivero B. et al. Diet-induced obese mice retain endogenous leptin action. Cell
Metab. 2015; 21: 877–82. DOI: 10.1016/j.cmet.2015.04.015 - Pan W.W., Myers M.G. Leptin and the maintenance of elevated body weight. Nat Rev Neurosci. 2018; 19:
95–105. DOI: 10.1038/nrn.2017.168 - Kleinert M., Kotzbeck P., Altendorfer-Kroath T. et al. Time-resolved hypothalamic open flow
micro-perfusion reveals normal leptin transport across the blood-brain barrier in leptin resistant mice.
Mol Metab. 2018; 13: 77–82. DOI: 10.1016/j.molmet.2018.04.008 - Ozcan U., Yilmaz E., Ozcan L. et al. Chemical chaperones reduce ER stress and restore glucose
homeostasis in a mouse model of type 2 diabetes. Science. 2006; 313 (5790): 1137–40. DOI:
10.1126/science.1128294 - Park S., Aintablian A., Coupe B. et al. The endoplasmic reticulum stress-autophagy pathway controls
hypothalamic development and energy balance regulation in leptin-deficient neonates. Nat Commun. 2020:
11: 1914. DOI: 10.1038/s41467-020-1562 4-y - Hosoi T., Yamaguchi R., Noji K. et al. Flurbiprofen ameliorated obesity by attenuating leptin
resistance induced by endoplasmic reticulum stress. EMBO Mol Med. 2014; 6: 335–46. DOI:
10.1002/emmm.201303227 Hosoi T., Baba S., Ozawa K. Therapeutic potential of flurbiprofen against obesity
in mice. Biochem Biophys Res Commun. 2014; 449: 132–4. DOI: 10.1016/j.bbrc.2014.04.159 - Schulz C., Paulus K., Johren O. et al. Intranasal leptin reduces appetite and induces weight lossin
rats with diet-induced obesity (DIO). Endocrinology. 2012; 153: 143–53. DOI: 10.1210 / en.2011-1586 - Hackl M.T., Furnsinn C., Schuh C.M. et al. Brain leptin reduces liver lipids by increasing hepatic
triglyceride secretion and lowering lipogenesis. Nat Commun. 2019; 10: 2717. DOI:
10.1038/s41467-019-10684-1
