Ношение контактных линз является наиболее оптимальным способом коррекции зрения. Поскольку эти оптические изделия способны обеспечить максимальный обзор, четкое изображение и совершенно не сковывают движения, в отличие от очков.
Для того, чтобы подобрать контактные линзы по параметрам, пользователю необходимо обратиться за консультацией к офтальмологу. Специалист проведет комплексное обследование зрительных органов пациента с помощью компьютерной диагностики и выпишет рецепт. Важно знать, что показатели зрения для каждого человека строго индивидуальны. Основные параметры линзы: оптическая сила, радиус кривизны, диаметр, режим ношения и срок замены — рассмотрим каждый из них.
Оптическая сила линз
Данная величина — одна из самых важных параметров, потому как она отвечает за четкость передаваемой изделием картинки. В назначениях она обозначается знаком «-», если у пациента миопия (близорукость), либо «+», если у него гиперметропия (дальнозоркость. Оптическая сила измеряется в диоптриях.
Пример того, как указаны параметры линз на коробке Dailies AquaComfort Plus. Оптическая сила PWR равна -6.50, что соответствует миопии.
Что такое радиус кривизны в контактных линзах?
Кривизну внутренней поверхности линзы (той, что соприкасается с глазом) называют базовая кривизна. У большинства средств контактной коррекции зрения эта часть изделия имеет сферическую форму. Данный показатель измеряется в миллиметрах. Как правило, в рецепте у пациентов радиус кривизны варьируется в диапазоне от 7.8 до 9.5 мм (к примеру, линзы с радиусом кривизны 8.6). Определяется этот параметр с помощью специализированного оборудования. Чем меньше данная величина, тем более выпуклой будет оптическое изделие и наоборот. Очень важно, чтобы кривизна задней поверхности изделия идеально совпадала с кривизной роговицы глаза, это обеспечит наиболее комфортную посадку линзы на зрительные органы.
Пример того, как указаны параметры линз на коробке PureVision 2. Радиус кривизны BC равен 8.6. Оптическая сила равна -1.25
Диаметр линз
Этот показатель отражает размер линз и соответствует параметрам глазного яблока пациента. Диаметр изделий также указывается в рецепте числом с десятичным значением и чаще всего он одинаков для обоих глаз. Как определить диаметр линз? Этот показатель, как и вышеописанные, выявляется врачом во время компьютерной диагностики.
Пример того, как указаны параметры линз на коробке цветных Air Optix Colors. Диаметр DIA равен 14.2, радиус кривизны: 8.6, оптическая сила: -3.00. Здесь же указан и цвет линз — голубой.
Срок замены контактных линз
Все средства контактной коррекции зрения делятся по времени использования на традиционные и линзы плановой замены. Вторые бывают:
- однодневные,
- двухнедельные,
- ежемесячные,
- квартальные (на три месяца).
Однодневные являются самым популярным типом оптических изделий, поскольку они более гигиеничны и безопасны для здоровья зрительных органов. Ведь чем меньше срок применения линз, тем меньше вероятность накопления на их поверхности вредных белковых отложений, соответственно, проще и уход за таким изделиями. Для очищения и дезинфекции линз плановой замены достаточно приобрести многофункциональный раствор и контейнер. А однодневные оптические изделия вовсе не нуждаются в уходе, потому что пользователь утром надевает новую пару, а перед сном просто выбрасывает ее.
Традиционные линзы можно носить от трех месяцев до одного года. Их преимущество в низкой цене. Однако им необходим более тщательный уход и глубокое очищение с помощью ферментных таблеток. Поскольку с течением времени на их поверхности образовываются липидные отложения, которые влияют на восприятие изображения и могут стать причиной аллергических реакций.
Режимы ношения контактных линз
Линзы для глаз могут быть дневного, гибкого и непрерывного режимов эксплуатации. Дневной — самый часто используемый пациентами. При таком режиме изделия можно носить 12-16 часов в сутки: утром Вы надеваете линзы, а вечером помещаете их в раствор. Гибкий режим позволяет использовать оптические изделия до трех суток, не снимая. Это очень удобно, если их обладатель находится в пути и нет надлежащих условий, чтобы выполнить необходимые процедуры по уходу. Линзы непрерывного режима ношения используют до 30 дней не снимая. Обычно их назначают пациентам с тяжелыми глазными заболеваниями, поскольку им требуется коррекция зрения даже во время сна. Но при дискомфортных ощущениях после длительно применения изделий офтальмологи советуют снимать линзы, чтобы дать глазам отдохнуть.
Интернет-магазин контактных линз Очков.нет представляет большой выбор высококачественной продукции по оптимальным ценам. На сайте Вы найдете любые соответствующие запросам оптические изделия и средства по уходу за ними. Чтобы купить товар, поместите его в корзину, оформите заявку и выберите способ доставки.
Многие люди, пользующиеся очками или контактными линзами, считают, что их основополагающим параметром является оптическая сила, которая измеряется в диоптриях.
На самом деле важных характеристик гораздо больше. И для линз одна из них – радиус кривизны. Этот показатель, как правило, указан на упаковке.
На что влияет радиус кривизны в контактных линзах? Ответ на этот вопрос вы найдете в нашей статье.
Содержание
- Радиус кривизны в контактных линзах – что это
- На что влияет базовая кривизна
- Как определить радиус кривизны контактных линз
Что такое радиус кривизны в контактных линзах
Радиус кривизны, или базовая кривизна, – параметр, который показывает кривизну внутренней поверхности линзы. Здесь действует простой принцип обратной зависимости: чем он меньше, тем более выпуклым изделие будет. И наоборот, при большом значении этого показателя внутренняя поверхность линзы будет иметь практически плоскую форму.
От внутренней поверхности и степени ее кривизны во многом зависит то, насколько хорошо линза будет держаться на глазу. Поэтому необходимая вам оптика подбирается с учетом радиуса кривизны роговицы.
Как определить радиус кривизны самому? Посмотрите на упаковку и найдите там параметр BC. Это и есть то, что вам нужно. Реже он указывается после буквы R. Обычно этот параметр варьируется в диапазоне от 8,4 до 9,0 мм. Если же вы хотите определить этот показатель, чтобы впервые заказать линзы, обратитесь к врачу – измерить параметр самостоятельно не получится.
Запишись на подбор контактных линз
Почему важно правильно подобрать базовую кривизну
Итак, радиус кривизны влияет на посадку линзы. Что же произойдет, если проигнорировать этот показатель и попытаться носить первую попавшуюся оптику, даже подходящую по диаметру?
Предположим, что вы купили линзу с меньшим показателем кривизны внутренней поверхности, чем вам требуется. Следствием слишком маленькой кривизны является крутая посадка линзы, а это может привести к затуманиванию зрения, так как между роговицей глаза и внутренней поверхностью линзы образуется пространство. От затуманивания зрения можно временно избавиться с помощью «промаргивания», то есть интенсивных мигательных движений.
Рассмотрим другую ситуацию: вы купили линзы, у которых радиус кривизны больше того, что нужно вам. Слишком большая базовая кривизна влечет за собой плоскую посадку. Линзы при этом скользят по глазам, не успевают за их движениями. При моргании, из-за движения век, могут появиться складки на линзах. Нередко человек начинает тереть глаза, чтобы вернуть четкость зрения и избавиться от неприятных ощущений. При этом линза может выпасть.
От радиуса кривизны зависит то, как линза будет держаться на глазу
Таким образом ношение линз с неправильно выбранной базовой кривизной может стать причиной дискомфорта, а также того, что вы будете воспринимать окружающий мир недостаточно четко.
Как определить радиус кривизны контактных линз
Из написанного выше следует, что контактная линза не должна чересчур плотно прилегать к роговице или, наоборот, быть слишком подвижной. Необходима некая «золотая середина».
Но как определить базовую кривизну внутренней поверхности линзы, которая подойдет именно вам? Здесь необходимо принять во внимание следующие моменты:
- определить подходящий вам радиус кривизны без специального оборудования невозможно;
- контактные линзы, имеющие одинаковый показатель BC, но изготовленные различными производителями, могут иметь разную посадку на глаза.
Следовательно, чтобы узнать, какая оптика необходима именно вам, стоит обратиться к офтальмологу.
Обследование, которое нужно пройти, чтобы определить нужный вам показатель, называется авторефрактокератометрия. С его помощью врач-офтальмолог выясняет сразу несколько ключевых оптических параметров.
Процедура не сопровождается какими-либо болезненными ощущениями или дискомфортом и занимает всего несколько минут. Специалист исследует роговицу вашего глаза с помощью прибора, который называется рефрактометр. Вам надо зафиксировать голову на подставке и смотреть вдаль, пока устройство регистрирует отражение пучка инфракрасного света, направленного в глаз. Затем специальная компьютерная программа быстро анализирует данные и выдает важные показатели:
- силу преломления оптической системы глаза;
- силу преломления роговицы на разных участках – в плоском и крутом меридианах;
- показатели кривизны роговицы – также в двух меридианах.
Офтальмолог на основании полученных результатов принимает решение о том, какая базовая кривизна внутренней поверхности контактной линзы вам подходит. Также он советует марки линз, которые, по его мнению, подойдут вам лучше всего. Подходящий радиус кривизны указывается в рецепте: даже если вы забудете цифры, их всегда можно уточнить там.
Неправильно подобранный радиус кривизны линзы снижает эффективность коррекции зрения и причиняет дискомфорт
Если при ношении линз возникает дискомфорт, если вам кажется, что они сдавливают глаза или, наоборот, сидят недостаточно плотно, обязательно обращайтесь к врачу. Он проведет дополнительное обследование и предложит оптимальное решение проблемы.
Запишись на подбор контактных линз

Что означает данный параметр? На что он влияет? Как подобрать подходящий? Какие возможны последствия при неправильном выборе? Что еще требуется знать об этом медицинском понятии? Контактные линзы для многих людей являются самым удобным способом коррекции зрения, так как они визуально ничем не обозначают свое присутствие на глазах, а также позволяют заниматься многими активными видами спорта, практиковать которые в очках было бы весьма затруднительно – например, плаванием, горными лыжами, художественной гимнастикой. Даже популярные увлечения современной молодежи, такие как паркур или вог, требуют большей свободы движений, которая не всегда возможна при ношении очков.Радиус кривизны контактных линз. Что это?
Содержание
- На что влияет радиус кривизны контактных линз?
- Как узнать радиус кривизны контактных линз?
- Как выбрать радиус кривизны контактных линз?
- Если известен радиус кривизны одних линз, можно ли купить другие линзы с таким же радиусом кривизны самостоятельно?
- Почему специалисты по телефону не могут посоветовать линзы с каким радиусом кривизны лучше покупать?
Одной из важных характеристик контактных линз является радиус кривизны, правильнее, базовой кривизны линзы. Он указывается на упаковках линз символами BC — обозначение найти не составит никакого труда.
От того, насколько правильно выбран радиус кривизны линз, а точнее сказать, соотношение радиуса и диаметра линз, напрямую зависит безопасность ношения контактных линз. Ошибки в определении этих параметров чреваты довольно серьезными медицинскими проблемами. А значит, просто необходимо разобраться в этом термине более углубленно, рассмотрев его со всех возможных углов.
На что влияет радиус кривизны контактных линз?
В первую очередь на посадку линзы на глазу. Если радиус окажется несоразмерно маленьким, она будет сидеть слишком плотно и может вызвать серьезные осложнения. Ткани глаза лишатся достаточного количества кислорода, из-за чего может развиться отек роговицы и другие, более тяжелые заболевания. В случае, если радиус окажется больше необходимого, линза будет чрезвычайно подвижна, может неожиданно выпадать из глаза при резких движениях, не говоря уже о повышенном трении роговицы, приводящем к раздражению глаз. То есть, правильный выбор этого параметра – залог хорошего самочувствия ваших глаз и безопасности при ношении средств контактной коррекции. Да и кому понравится, если линза в самый неподходящий момент просто выскочит из глаза? 
Для того, чтобы правильно подобрать контактные линзы, необходимо хотя бы немного представлять их геометрическую конструкцию. У линзы есть две поверхности: наружная (отвечает за оптические характеристики) и внутренняя (отвечает за посадку линзы на роговице пациента). Изучаемый нами параметр характеризует изогнутую часть внутренней поверхности линзы и выбирается в соответствии с радиусом кривизны роговицы пациента.
Как узнать радиус кривизны контактных линз?
Самостоятельно это сделать невозможно в виду отсутствия необходимой аппаратуры. Более того, самостоятельные попытки могут быть даже опасными для здоровья ваших глаз, нанеся им существенный, а возможно и непоправимый вред. Для определения значения данного параметра, как и для выбора самих контактных линз, необходимо посетить квалифицированного специалиста в медицинском центре или в оптике, включая салоны оптики «Очкарик».
На первом этапе, определяющем объективные данные, врач-офтальмолог или оптик-оптометрист при помощи современного оборудования проведут измерение оптических параметров ваших глаз – по-научному «авторефрактометрию». Суть исследования заключается в направленном излучении инфракрасного света на роговицу глаза, а именно – в изучении поверхности роговицы. Результаты подвергаются компьютерному анализу, на основе которого и определяются требуемые характеристики радиуса кривизны. Такое исследование занимает не более пяти минут.
На втором этапе, врач-офтальмолог или оптик-оптометрист осуществит примерку контактных линз, максимально соответствующих полученным объективным параметрам, и обязательно на специальном оборудовании, которое называется «щелевая лампа», посмотрит, чтобы убедиться, что посадка линз на глазах правильная, а также, что линзы обеспечивают вам необходимое качество зрения.
После этих двух этапов медицинский специалист выпишет рецепт на контактные линзы, в котором, в первую очередь, укажет наименование линз, которые максимально вам подходят, и их параметры. Заказывать и носить можно контактные линзы только тех наименований и параметров, которые врач указал в рецепте в результате подбора, в ином случае возможны серьезные проблемы со зрением и, вряд ли вы на своем опыте захотите проверить, какие!
Рекламный блок
Как выбрать радиус кривизны контактных линз?
Если вы посетили врача, который выписал вам рецепт после всех необходимых проверок, то выбрать нужный радиус кривизны в линзах не составит труда, так как в назначении врач-офтальмолог или оптик-оптометрист укажет всю необходимую информацию о подобранных контактных линзах. Вам останется лишь найти такой же параметр на упаковке линз при их покупке в обычном магазине, либо в окошке с характеристиками линз, при покупке в интернет-магазине.
Если известен радиус кривизны одних линз, можно ли купить другие линзы с таким же радиусом кривизны самостоятельно?
Нет. Геометрическая форма линзы складывается из двух параметров – радиус базовой кривизны и диаметр. Кроме того, линзы из разных материалов, изготовленные разными методами производства и по принципиально разным технологиям, могут иметь разную посадку на передней поверхности глаза.
Чтобы от средств контактной коррекции вы получали только отличное зрение, никаких забот и дополнительных сложностей, подбирать линзы должен только квалифицированный специалист – очень простое и понятное правило, не так ли? 
Почему специалисты по телефону не могут посоветовать линзы с каким радиусом кривизны лучше покупать? (А если в каких-то сторонних учреждениях или онлайн-магазинах и пытаются – почему не стоит им доверять)
Контактные линзы — это медицинское изделие, контактирующее с поверхностью глаза, осуществлять их подбор должен только специалист — врач-офтальмолог или оптик-оптометрист при личной консультации, а выбирать линзы самостоятельно, без посещения специалиста, прохождения профессионального осмотра и получения медицинских рекомендаций, может быть опасно для вашего здоровья.
Мы хотим, чтобы вы видели мир ярко, в HD-качестве, и при этом без ущерба для вашего зрения!
У нас только два глаза и, в отличие от зубов, нет возможности установить заменяющий по функционалу имплантат глаза, поэтому мы очень просим наших клиентов бережно относиться к своему зрению и для таких ответственных решений, как подбор линз, обращаться в оптику к специалистам.
В интернет-магазине «Очкарик» можно купить контактные линзы с любыми параметрами, а также найти средства по уходу за ними и другие аксессуары. Сделать заказ можно через сайт или по круглосуточному номеру 8-800-444-40-44 (звонок по России бесплатный) – наши консультанты помогут вам в случае возникновения дополнительных вопросов по поводу оплаты или доставки вашего заказа.
Попробуйте – и все увидите сами!
Рекламный блок
Назад в раздел
В этой статье мы расскажем вам:
- Радиус кривизны линзы – это
- Радиус кривизны контактных линз: на что влияет
- Что будет, если выбрать неправильный радиус кривизны
- Как определить радиус кривизны контактных линз
Средства контактной коррекции должны не только исправлять зрение, но и быть комфортны при ношении. Если после того, как пара надета, человек начинает ощущать дискомфорт – боль, жжение, гиперемию глаз – долго пользоваться контактными линзами не получится.
Поэтому при их выборе важно учитывать несколько параметров. Обычно, при выборе обращают внимание на диоптрии – единицы, в которых измеряется оптическая сила линз. Это один из важнейших показателей, определяющий, какой корректирующей способностью они обладают, – без сомнения, важный, однако не единственный.
Еще один параметр, на который стоит обратить внимание, – радиус кривизны контактных линз. Он не настолько известен, как диоптрии, однако во многом определяет комфорт и посадку линз на глазах.
Радиус кривизны линзы – это
Радиус кривизны – это базовый показатель, определяющий выпуклость.
Выпуклость контактной линзы измеряют не по внешней, как можно было бы подумать, а по внутренней стороне. Дело в том, что для комфортного ношения контактная линза должна максимально совпадать с геометрией глаза: прилегать к роговой оболочке плотно, держаться на ней, но – в то же время – не пережимать, не сдавливать. За это как раз и отвечает радиус кривизны.
Зачем нужно знать свой радиус кривизны для покупки контактных линз?
Если внимательно посмотреть на линзу, ее форма напоминает тарелочку. Для более плоских изделий характерен больший радиус кривизны, для глубоких он будет меньше. Не существует контактных линз с универсальным радиусом кривизны, которые бы подходили всем без исключения. Такое было бы возможно только в мире, где у всех людей одинаковые глазные яблоки.
Контактные линзы производятся с радиусом кривизны от 7,8 до 9,5 (его значение измеряется в миллиметрах). На коробке или блистере базовая кривизна контактных линз обозначается аббревиатурой BC (реже – BS). Чаще всего приобретают линзы с радиусом 8,6 мм (плюс-минус пару десятых, от 8,5 мм до 8,7 мм).
Допустимыми отклонениями от идеального радиуса кривизны считаются 0,2 мм: они, как правило, не доставляют дискомфорта. Однако эта разница может ощущаться как чуть большая подвижность или, наоборот, более плотное прилегание линзы.
Что будет, если выбрать неправильный радиус кривизны
Слишком плоские или слишком изогнутые линзы, не совпадающие с кривизной роговой оболочки, будут не только некомфортны в ношении, но и приведут к появлению неприятных симптомов. Объясняем, какие неприятности могут настигнуть вас при неправильном подборе параметров контактной линзы.
Так, слишком большой радиус кривизны приведет к соскальзыванию линзы, ее «плаванию» по глазу. Скорее всего, вы просто потеряете линзу с такой большой кривизной, как это происходит в комедийных фильмах. Скользящая линза будет выпадать или натирать нежную оболочку или травмировать зону контакта, а следом – приводить к гиперемии, слезотечению, зуду, жжению, застреванию линзы под веком. Из-за постоянной травматизации не заставят себя ждать такие опасные заболевания, как синдром сухого глаза и папиллярный конъюнктивит.
Если же кривизна линзы меньше, чем кривизна роговицы, она будет «сидеть» абсолютно неподвижно, сдавливая зону контакта линзы с поверхностью глаза, тем самым ограничивая доступ кислорода к тканям. Слишком маленький радиус кривизны чреват отеком роговицы, нарушением слезообмена и – как следствие – накоплением продуктов метаболизма тканей роговицы, различными воспалительными процессами, гипоксией оболочек и даже врастанием сосудов в ткани. Особенно опасна эта ситуация тем, что в первое время человек может не почувствовать никаких изменений: симптомы станут заметны только когда отек будет сильным, глаз покраснеет, нарушится острота зрения. Конечно, за пару часов необратимых изменений не произойдет, однако игнорировать дискомфорт и напряжение, особенно если они продолжаются и после того, как вы сняли линзы, точно не стоит. Однако существуют линзы с задней асферической поверхностью. Их особенность в том, что они более точно повторяют геометрию роговицы и подходят для более широкого круга пациентов с разбросом значений кривизны.
Как определить радиус кривизны контактных линз
Определить кривизну роговицы и подбирать линзы может только специалист по контактной коррекции. Новички часто решают самостоятельно приобрести линзы, не обращая внимания на кривизну. Этим должен заниматься офтальмолог или оптометрист, чтобы при ношении глаза не уставали, вам было как можно комфортнее и вы быстро привыкли. При подборе первой пары специалист измеряет кривизну роговицы авторефрактометром – прибором, который использует инфракрасное излучение для установления нужных радиуса кривизны и оптической силы. Обследование длится всего несколько минут и не причиняет никаких болезненных ощущений.

После выяснения всех параметров врач предложит вам примерить несколько разных пар. Не торопитесь с выбором.
На первое ощущение линзы влияет форма края. На ощущения спустя время – выраженность сухости глаз.
Специалист будет основываться не только на ваших ощущениях. Он может провести специальный «пуш-ап» тест. Этот тест заключается в том, что размещенную на роговице линзу смещают вверх и наблюдают за ее поведением. В норме линза должна легко сместиться – и так же легко вернуться на место. А при моргании подвижность линзы не должна быть больше 1,5 мм. Если же врач заметил, что линза тяжело возвращается на место или смещается слишком сильно, это будет основанием предположить, что данная пара вам не подходит. После обследования офтальмолог порекомендует, какие именно линзы вам нужны. Мы рекомендуем новичкам в первую очередь присмотреться к однодневным моделям. Они выполнены из мягкого и тонкого материала, лучше пропускают кислород и почти никак не ощущаются. К тому же, они не требуют особого ухода и хранения. Риск занесения в глаз бактерий и грибков при использовании однодневок практически отсутствует. Обычно однодневные линзы чуть дороже, но они позволят вам быстрее адаптироваться.
Помните, что к линзам нужно привыкать постепенно. В первые несколько дней лучше ограничиться 2-3 часами. Затем можно начинать носить их на час дольше каждый день. Через неделю вы уже сможете надевать их на 10-12 часов или на время, которое указывает производитель для этой конкретной модели. Некоторые современные офтальмологические изделия можно оставлять на глазах на 14-16 часов, но даже они не предназначены для непрерывного ношения.
Сертификат Bausch+Lomb® дает возможность получить первую пару бесплатно. Для этого необходимо заполнить специальную форму на сайте, и забрать её в удобном для вас магазине оптики. Полученный на e-mail сертификат покажите сотруднику оптики.
Контактные линзы — оптимальный вариант оптической коррекции зрения при дальнозоркости, близорукости, астигматизме и других офтальмологических нарушениях. По сравнению с очками они обладают большим количеством преимуществ, но требуют тщательного подбора с учетом целого ряда параметров. Одна из важных характеристик контактных линз — радиус кривизны, который определяется индивидуально и во многом влияет на комфорт их использования.
Что такое радиус кривизны линзы?
Радиус кривизны представляет собой параметр, характеризующий изгиб линзы с внутренней стороны — там, где она соприкасается с поверхностью глаза. Для комфортного ношения приспособлений необходимо, чтобы они как можно плотнее прилегали к роговице и повторяли ее контуры, поэтому радиус кривизны линзы должен быть максимально приближен к анатомическим характеристикам роговицы. В характеристиках линз разных производителей, которые указываются на упаковке, данный параметр обозначается как BS или BC и измеряется в миллиметрах.
Некоторые приспособления имеют кривизну, которая постепенно увеличивается от центральной части к периферии — их часто прописывают людям, страдающим от астигматизма. На них может быть указано не одно, а сразу два значения радиуса — минимальное и максимальное.
Как определить подходящий радиус кривизны?
Универсальных линз, которые подходят всем людям без исключения, не существует, но большая часть имеет показатель кривизны 8,2-8,8, реже встречаются характеристики 7,9-8,2 и 8,8-9,0. Если роговица имеет индивидуальные особенности, приспособления для оптической коррекции нужно заказывать в индивидуальном порядке.
Чтобы измерить радиус роговицы, следует обратиться к врачу-офтальмологу. Процедура проводится с помощью аппарата-авторефрактометра, который излучает инфракрасный луч, занимает не более 10 минут и не доставляет какого-либо дискомфорта. Пучок света отражается от сетчатки, фиксируется специальными датчиками — на основе измерений подбираются оптимальные параметры для будущей коррекции зрения.
Зачем определять кривизну линзы?
Если прилегающая поверхность изделия будет более выпуклой, чем глазное яблоко, ее подвижность будет значительно усложняться. Приспособление будет давить на поверхность глаза и препятствовать нормальному кровообращению, что вызовет боль, покраснение, ощущение инородного тела, а длительное использование неподходящих линз может привести к воспалительным процессам. Кроме того, при слишком плотной посадке оптического средства нарушается обмен веществ в тканях роговицы и отток слезы между поверхностью глаза и линзой, и может привести к серьезным нарушениям.
В ином случае (когда линза имеет больший радиус кривизны, чем у роговицы) она свободно двигается по поверхности глаза и часто выпадает, при моргании ощущается дискомфорт, а оптическая коррекция не дает необходимых результатов.
Следует отметить, что радиус кривизны линзы во многом определяется материалом, из которого она изготовлена, а также дизайном внутренней поверхности. Гидрогелевые приспособления должны быть более подвижны, чем силикон-гидрогелевые, поэтому характеристики приспособлений из разного материала, предназначенных для одного человека, могут отличаться. Например, если больной носил гидрогелевые линзы с радиусом кривизны 9,0, то при выборе изделий из силикон-гидрогеля ему нужны будут другие параметры — 8,6-8,8. В любом случае, подбор и замена контактных линз должны осуществляться специалистом.
Внимание: при выборе контактных линз максимальное отклонение между кривизной поверхности глаза и линзы может составлять 0,2. В данном случае их можно носить при условии отсутствия дискомфорта и нормального зрения.
Как правильно выбрать контактные линзы?
Правильный выбор контактных линз зависит не только от радиуса их кривизны, но и от целого ряда параметров.
- Тип нарушения зрения (дальнозоркость, астигматизм, близорукость). Каждый тип патологии требует подбора контактных линз с определенными характеристиками в зависимости от клинических особенностей ее течения.
- Оптическая сила. Одна из основных характеристик, измеряющаяся в числовых значениях (диоптриях) со знаком «+» или «-», от которого зависит четкость зрения больного. Ее значение может отличаться для левого и правого глаза как по цифровому значению, так и по знаку.
- Диаметр. Расстояние между краями изделия — для его измерения проводится воображаемая линия от края до края через центральную точку. Стандартный диаметр мягких линз составляет от 13 до 15 мм, чаще всего используются приспособления диметром 13,8-14,5 мм.
- Толщина линзы (измеряется в центральной части). Как правило, «плюсовые» оптические средства имеют большую толщину в центре и гораздо меньшую по краям, а «минусовые», наоборот, тонкие в центре и толстые на периферии.
Кроме того, немаловажную роль играют радиус и ширина зоны скольжения, а при астигматизме, когда больному необходимы особые торические линзы, к списку параметров добавляются оптическая сила цилиндра и ось наклона.
Чтобы определить, насколько линзы с определенными параметрами подходят в конкретном случае, лучше использовать пробный набор, который позволит «примерить» приспособления и оценить результат.
Таблица по подбору пробных линз.
| Нарушение зрения | Радиус кривизны, мм | Радиус ширины и зоны скольжения, мм | Диаметр, мм | Толщина в центральной области, мм | Рефракция (оптическая сила), диоптрии |
|---|---|---|---|---|---|
| Близорукость | 8,0 | 9,0 х 0,5 | 13,5-10 | 0,17 | от -5 до -15 |
| 8,2 | 9,2 х 1,0 | 13,5-10 | 0,17 | от -5 до -15 | |
| Кератоконус | 7,2 | 7,5 х 1,0, 7,8 х 0,5, 8,1 х 0,5, 8,4 х 0,5, 8,7 х 0,5 | 15,5/9,5 | 0,35 | -18 |
| 7,4 | 7,9 х 1,5, 8,4 х 1,0, 8,9 х 0,5 | 15,5/9,5 | 0,35 | от -10 до -15 | |
| 7,6 | 8,1 х 1,5, 8,6 х 1,0, 9,1 х 1,0 | 15,5/8,5 | 0,35 | от -10 до -15 | |
| Афакия | 8,0 | 9,0 х 0,5 | 13,5/9,0 | 0,25 | от +10 до +17 |
| 8,2 | 9,2 х 1,0 | 13,5/9,0 | 0,25 | от +10 до +17 |
Важно: особое внимание на радиус кривизны линзы следует обратить при кератоконусе — заболевании, которое меняют кривизну роговицы. При подборе оптических средств с неподходящими параметрами состояние глаз может значительно ухудшиться.
После выбора пробных линз проводится их примерка — изделия надевают больному, после чего ожидают полчаса, пока пройдет слезотечение и воспаление, после чего оценивают плотность посадки и подвижность изделия, а также ощущения больного.
Как определить, что линзы подобраны правильно?
Самостоятельно определить правильную посадку контактных линз достаточно сложно, поэтому с данным вопросом также лучше обратиться к специалисту. Мягкие изделия должны находиться точно в центре глаза, то есть полностью покрывать радужку глаза, выступая за нее примерно на 1,5 мм, и не более чем на 1,5 мм сдвигаться при движении глазных яблок. Если сместить линзу вверх через кожу нижнего века, она должна быстро и беспрепятственно вернуться на свое место — такая проверка называется пуш-ап тестом.
Свободная посадка характеризуется чрезмерной подвижностью линзы — при моргании она сдвигается на 2 мм и более, постоянно смещается по отношению к центру глаза, не закрывает роговицу, а ее края заходят под верхнее веко. В данном случае острота зрения ухудшается, а слизистая верхней части глаза травмируется краем изделия.
Слишком плотная посадка более опасна, чем свободная — линза чрезмерно прилегает к глазному яблоку, не возвращается на место при пуш-ап тесте (попытке сдвинуть ее через нижнее веко). Признак такой посадки — каемка на поверхности глаза, которая остается после снятия линзы.
Внимание: если при использовании линз дискомфорт проявляется только на одном глазу, нужно подобрать изделия с разными характеристиками для правого и левого глаза.
Существует ряд симптомов, которые говорят о том, что линзы подобраны неправильно. В их число входят:
- повышенная слезоточивость;
- покраснение, воспаление и зуд глаз;
- болезненное и затрудненное движение глазных яблок;
- головные боли, проявляющиеся даже после незначительного напряжения зрения;
- нечеткость изображения, снижение остроты зрения.
При появлении любого из вышеперечисленных симптомов следует обратиться к врачу для замены контактных линз, иначе состояние глаз может значительно ухудшиться. Не стоит забывать и о соответствующем уходе за линзами — изделия нужно промывать дезинфицирующими растворами и хранить в специальных контейнерах.
Правильный подбор линзы с учетом кривизны ее радиуса и других параметров — основное условие хорошего зрения и здоровья глаз, поэтому покупать средства для оптической коррекции нужно только после консультации со специалистом.
Аккомодация глаза человека
Глаз — это система оптических линз.
Аккомодация — способность глаза изменять преломляющую силу внутриглазных оптических линз, позволяя видеть объекты на различных расстояниях от глаза. Сила аккомодации глаза человека измеряется в диоптриях. Максимальная объем аккомодации около 14 диоптрий. Это позволяет видеть глазу человека от бесконечности (расстояния с которого лучи идут параллельно, 5 метров и далее) до 7 см от глаза.
- Что такое аккомодация глаза
Объем аккомодации
Механизм процесса аккомодации
Нарушение аккомодации
Тренировка аккомодации
1. Что такое аккомодация глаза
Человеческий глаз представляет собой систему линз, способных фокусировать лучи света от объектов на сетчатке глаза. Общая преломляющая сила глазных линз у абсолютного большинства людей составляет 60 диоптрий.
Из которых 42 диоптрии приходятся на роговицу, 18 диоптрий на хрусталик и 2 диоптрии на стекловидное тело и внутриглазную жидкость передней камеры.
Небольшие отклонения от данных цифр бывают связаны с индивидуальными особенностями глаза каждого человека.
Данная оптическая сила глаза позволяет отлично видеть на расстоянии от 5 метров от глаза и далее, т.е. с расстояния, с которого лучи света идут параллельно, поэтому мы видим даже звезды.
Однако люди видят и на дистанции ближе 5 метров. Было выяснено, что оптическая система глаза не статична, а может изменяться, может усиливать свою оптическую силу, и это позволяет видеть предметы на различной удаленности от глаза.
Изменение силы светопреломления оптических линз глаза для фокусировки на различных расстояниях называется аккомодацией глаза.
Благодаря наличию аккомодации мы видим объекты на самых разных расстояниях от глаз. Изменение расстояния до объекта даже на несколько сантиметров приводит к изменению силы оптики глаза, т.е. к изменению аккомодации.
Аккомодация глаза динамична и постоянно меняется в течение всего времени, даже когда человек рассматривал объект, а потом задумался, происходит изменение аккомодации. Никто не подсчитывал, сколько раз за день меняется аккомодация, но это миллионы раз.
2. Объем аккомодации
Объем аккомодации (запас аккомодации) — это максимальная величина изменения силы преломления оптических линз глаза. Объем аккомодации выражается в диоптриях.
Максимальный объем аккомодации бывает у детей в возрасте 10-12 лет и составляет 12-14 диоптрий у всех без исключения людей.
Учитывая, что сила оптических линз глаза около 60 дптр, в этом возрасте человек может усиливать преломляющую силу глазных линз до 72-74 диоптрий. Это позволяет рассматривать объекты, максимально приближенные к глазу на расстоянии около 7 см.
С возраста 12 лет запас аккомодации начинает уменьшаться. Начинает ухудшаться одна из функций организма.
Таким образом, можно утверждать, что с 12 лет организм начинает стареть. И это у всех людей без исключения.
Запас аккомодации снижается с возрастом постепенно. Расстройство аккомодации приводит к тому что в возрасте около 40 лет остается 2-3 диоптрии из запаса аккомодации в 14 диоптрий у детей. А с 45-летнего возраста от запаса аккомодации остается максимум 1-2 диоптрии. В 70 лет запас аккомодации отсутствует практически полностью.
При аккомодации в 1,0 диоптрию человек может четко рассмотреть объекты только на расстоянии 1,0 метра. При аккомодации в 2,0 диоптрии ближайшая точка ясного видения на расстоянии 50 см. При аккомодации в 4,0 диоптрии, ближайшая точка ясного видения —на расстоянии 25 см от глаза. Т.е., чем ближе объект расположен к глазам, тем сильнее напрягается аккомодация.
Мы рассматриваем ситуации, когда отсутствуют сопутствующие патологии глаза, такие, как миопия или гиперметропия и человек имеет хорошее зрение вдаль, т.е., суммарная сила оптической системы глаза составляет 60 диоптрий.
Самое удивительное в механизме аккомодации, что ее возрастное нарушение и необходимость пользоваться очками для близи в возрасте 45 лет (+- 2 года) возникает у всех без исключения людей. У всех, вне зависимости от пола, веса, роста, физического состояния или других особенностей. Это очень важно для понимания механизма аккомодации.
Как проверить запас объема аккомодации в домашних условиях?
Запас объема абсолютной аккомодации проверяется для каждого глаза отдельно.
1. Проверять аккомодацию необходимо с полной очковой коррекцией глаз. Т.е. если у вас есть очки или контактные линзы, то необходимо их одеть.
2. Возьмите журнал с обычным шрифтом. Один глаз закройте рукой. Ко второму глазу подносите журнал пока текст не начнет расплываться и сделается недоступным для чтения.
3. Попросите помощника измерить линейкой расстояние от глаза до журнала.
4. Затем повторите процедуру измерения для второго глаза.
5. Запас объема аккомодации рассчитайте по формуле А=100/L , где A — оставшийся запас аккомодации, L — расстояние от глаза до журнала.
Так если расстояние до журнала будет 10 см, то объем абсолютной аккомодации будет равен 10 дптр. Если расстояние L = 15 см, значит оставшийся объем аккомодации 6,6 дптр.
С возрастом, расстояние на котором читается текст журнала все дальше и дальше отодвигается от глаза. Это говорит об уменьшении возможности аккомодации, о сокращении ее объема.
3. Процесс или механизм аккомодации
Механизм аккомодации представляет собой абсолютно не изученный и необъяснимый с научной точки зрения феномен.
Существует основная классическая теория процесса аккомодации, так называемая аккомодация хрусталика глаза человека, описанная во всех учебниках.
К сожалению, эта теория не выдерживает никакой критики и не подтверждена экспериментально. Можно утверждать, что люди, летая в космос, не знают, как работает организм человека, в частности, как осуществляется механизм или процесс аккомодации глаза.
Классическая теория процесса аккомодации:
Основные экспериментальные доказательства этой теории были озвучены доктором Томасом Юнгом еще в 1800 году, а затем развиты Германом Людвигом Фердинанд фон Гельмгольцем в середине 19 века.
Насколько позволяли технические возможности прошлого, в эксперименте было подтверждено, что при рассматривании глазом предметов на дальнем расстоянии и вблизи изменяется форма пламени свечи на передней поверхности хрусталика. Отсюда был сделан вывод, что процессом аккомодации управляет хрусталик глаза, изменяя свой объем и кривизну передней капсулы хрусталика.
Далее под эти факты было притянуто объяснение этого явления, не имеющего научного обоснования:
Механизм аккомодации:
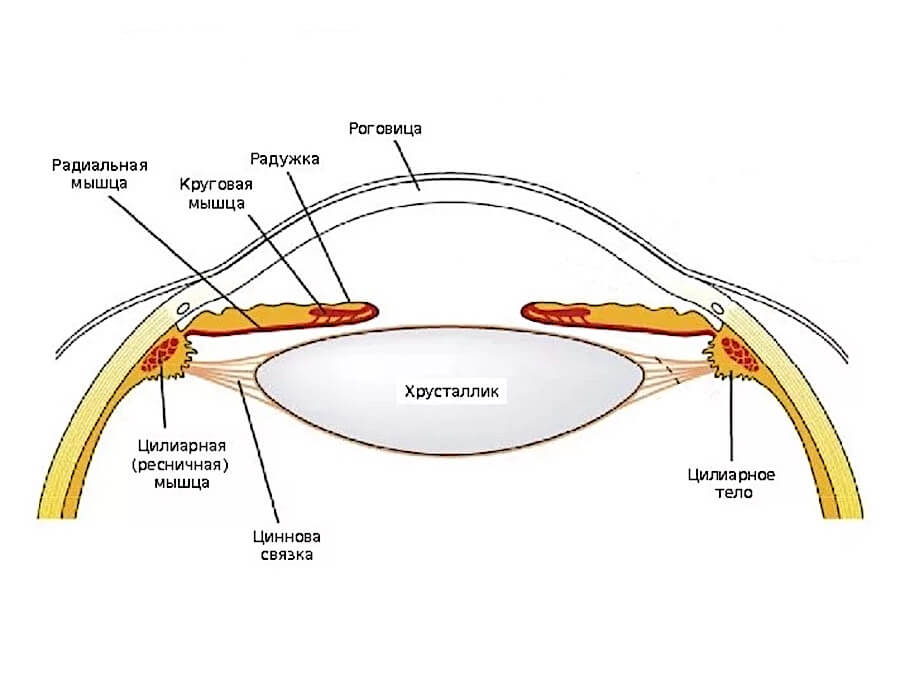
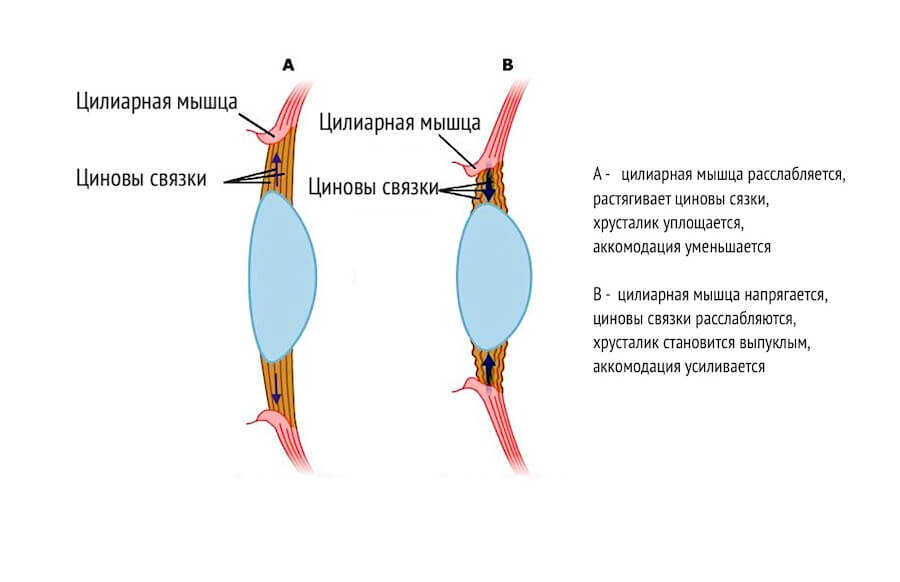
У корня радужной оболочки в области цилиарного тела глаза находится цилиарная (аккомодационная) мышца глаза. Она имеет круглую форму.
К цилиарной мышце, с ее внутренней стороны, на циновых связках крепится хрусталик глаза.
Когда цилиарная мышца расслабляется, то внутренний диаметр мышцы увеличиваются, циновы связки тянут хрусталик в разные стороны и он уплощается. Более плоская линза, с большим радиусом кривизны поверхностей, преломляет слабее.
Когда человек пытается рассмотреть объект на близком от глаза расстоянии, он напрягает цилиарную мышцу, внутренний диаметр мышцы уменьшается, циновы связки расслабляются и хрусталик принимает шарообразную форму в силу эластичности своих волокон. Толстая линза, с меньшим радиусом кривизны поверхностей, преломляет сильнее. Сила аккомодации усиливается.
Чем сильнее напрягается цилиарная или аккомодационная мышца, тем сильнее рефракция глаза, и тем ближе к глазу может видеть человек.
Этот механизм хоть и признан в мире, но не выдерживает никакой критики.
Во-первых, циновы связки очень тонкие. Их толщина всего несколько микрон, менее 10 и увидеть их можно только под микроскопом. Растягивание ими капсулы хрусталика (толщина которой всего 11-18 микрон), не может сдавить гелеобразную структуру хрусталика, да еще равномерно по всей площади, на протяжении всей жизни человека. Нарушение толщины хрусталика всего на несколько десятых миллиметра обязательно приведет к появлению астигматизма. Но мы никогда этого не наблюдаем.
Во-вторых, в соответствии с законом гравитации хрусталик всегда должен провисать на верхних связках со временем. И тем самым изменять рефракционную систему глаза. Этого не происходит.
В-третьих, хрусталик за секунду может изменить объем аккомодации от минимального до максимального и обратно. И так много, много раз за день и жизнь. Никакие связки толщиной до 10 мкрн. не выдержат такой постоянной нагрузки. Нет на земле материалов такой прочности, способных выдержать бесконечное количество напряжения и расслабления и при этом сохранять свою упругость без изменения на протяжении 40 лет.
В-четвертых, никто не смог объяснить почему хрусталик утолщается абсолютно равномерно по всей площади при напряжении цилиарной мышцы. Этот механизм изменения хрусталика абсолютно не понятен.
Можно привести еще десяток вопросов, на которые не отвечает современная теория механизма аккомодации глаза человека.
Что можно утверждать точно: принцип действия аккомодации не связан с механическими изменениями связочно-хрусталикового аппарата.
А процесс аккомодации еще предстоит познать и изучить.
4. Нарушение аккомодации глаза
Все нарушения или расстройства аккомодации сводятся к уменьшению ее объема в сравнении со среднестатистической нормой относительно возраста.
В норме, как мы уже говорили выше, максимальный объем аккомодации фиксируется в возрасте 10- 12 лет. Затем постепенное снижение аккомодации до полного ее отсутствия к 70-80 годам, что принято за нормальное физиологическое состояние, так как наблюдается у всех людей без исключения.
Условно нарушения аккомодации можно разделить на нарушение аккомодации у детей и нарушение аккомодации у взрослых.
Нарушение аккомодации у детей
Наиболее частое нарушение аккомодации у детей называют СПАЗМ АККОМОДАЦИИ, или ложная миопия.
«Спазм аккомодации» глаз характеризуется тем, что ребенка выявляют миопическую рефракцию и нарушение остроты зрения вдаль, при этом отмечается уменьшение объема аккомодации. «Спазм аккомодации» глаз может наблюдаться несколько месяцев или несколько лет. Зрение вдаль без коррекции при «спазме аккомодации» остается сниженным.
Причиной спазма аккомодации называют спастическое сокращение цилиарной (аккомодационной) мышцы, в результате чего хрусталик постоянно находится в более круглой форме, что приводит к усилению рефракции глаза. Такой механизм «спазма аккомодации» глаза рассматривается из классической теории аккомодации. Но если учесть, что она неверна, то механизм «спазма аккомодации» также не является верным.
Это легко подтверждается тем фактом, что ни одна мышца организма не в состоянии находиться в постоянно спазмированном состоянии несколько месяцев. Ни одна.
Фаза спазма всегда сменяется фазой расслабления и это следует из физиологии мышц, к которым относится и цилиарная мышца.
В тоже время мы наблюдаем «спазм аккомодации» несколько лет, что противоречит здравому смыслу.
Отсутствие спазма цилиарной мышцы подтверждает ее реакция на предлагаемое лечение.
Стандартное лечение «спазма аккомодации» у детей заключается в применении препаратов, расслабляющих или парализующих деятельность цилиарной мышцы, таких как атропин, ирифрин, тропикамид, мидриацил, цикломед. Расслабление цилиарной (аккомодационной) мышцы должно уплощить хрусталик и вернуть зрение вдаль. Аккомодация при этом выключается из процесса полностью или частично.
Ожиданием от такого лечения является восстановление работоспособности цилиарной мышцы и восстановление объема аккомодации.
На практике этого практически никогда не наблюдается, и мы видим, что после окончания действия паралитических капель аккомодация всегда усиливается, возвращаясь на прежний уровень. Даже после 2-3 повторений такого лечения «спазм аккомодации» вновь возвращается и исчезает самостоятельно только с течением длительного времени.
Это еще раз опровергает классическую теорию аккомодации.
Что же касается «спазма аккомодации» у детей, то точнее и правильнее говорить, при данных симптомах, не о спазме аккомодации, а о «привычной точке фиксации взора». Именно так можно объяснить изменение рефракции глаза и напряжение аккомодации на
ближнем расстоянии после окончания действия м-холиноблокаторов, типа атропина.
Длительная работа глаза ребенка на ближнем расстоянии при еще не полностью сформировавшейся анатомии и физиологии глаза приводит к изменению физиологического объема напряжения аккомодации глаза,
Такое изменение может быть вызвано множеством причин: длительное чтение, игра в телефоне, телевизор на близком растении, неправильная осанка при выполнении уроков — все нагрузки на глаза заставляют аккомодацию постоянно напрягаться. Мозг это учитывает и посылает импульсы в глаза подготавливая их к постоянной работе на близком расстоянии.
В норме глазные мышцы должны полностью (или почти полностью) расслабляться, уменьшая аккомодацию глаза, и затем напрягаться, при необходимости, усиливая аккомодацию при работе на близком расстоянии. Если ребенок пользуется глазами в основном для вблизи, такой механизм не успевает развиться и глаза находятся в постоянной готовности к работе вблизи.
Именно это может объяснить что длительные и периодические закапывания капель не помогают снять так называемый «спазм аккомодации».
Нарушение аккомодации у взрослых
Усиление аккомодации усиливает общую рефракцию глаза и позволяет человеку хорошо видеть на близких расстояниях. Таким образом, аккомодация обеспечивает возможность хорошо видеть в обширном диапазоне расстояний от глаза.
С возрастом у любого человека происходит снижение объема аккомодации. При этом ближайшая точка ясного видения отодвигается от глаза. Со временем объем аккомодации снижается полностью и глаз может видеть только на дальних расстояниях.
Взамен утратившейся аккомодации глаза человек начинает пользоваться плюсовыми очками, которые играют роль аккомодации для глаза и позволяют видеть на близком от глаза расстоянии.
Для понимания процесса, аккомодацию можно сравнить с колесиком резкости у бинокля. Вращая колесико мы можем настроить резкость бинокля на разные расстояния. Так и аккомодация. Но с возрастом «колесико» ухудшает свою работу, затрудняя настройку резкости. И вот наступает время когда колёсико полностью перестает вращаться. Резкость бинокля настроена только на одно расстояние. Тоже самое происходит и с аккомодацией глаз.
Возрастное нарушение аккомодации называется пресбиопия.
5. Тренировка аккомодации глаза
Аккомодация, как и любая другая функция глаз, должна развиться после рождения ребенка. Должно произойти обучение всех участвующих в этом процессе структур: мозга, проводящих нервных путей, структур глаза.
Формирование функции аккомодации происходит в детском возрасте. Поэтому, чтобы не было проблем с аккомодацией, необходимо:
1. Напрягать аккомодацию и расслаблять ее. Необходимо чередовать эти процессы. И чем более молодой организм, тем более длительной должна быть фаза расслабления и более короткой фаза напряжения.
Условно можно дать следующие рекомендации по формированию и тренировке аккомодации:
В возрасте до 4 лет необходимо напрягать аккомодацию (смотреть вблизи) 10-15 минут и расслаблять аккомодацию (смотреть вдаль) 45-50 минут.
В возрасте от 4 до 7 лет можно напрягать и расслаблять аккомодацию в равных объемах. 30 минут напрягать, 30 минут расслаблять.
В возрасте от 7 до 18 лет напряжение может составлять 45 минут и 15 минут расслабление. Что соответствует школьной нагрузке.
Старше 18 лет, когда аккомодация полностью сформирована, нет ограничений по напряжению аккомодации и расслаблению. Ориентироваться можно по самочувствию и усталости глаз.
2. Для успешного формирования аккомодации необходима частая смена напряжения и расслабления аккомодации, как в обычном тренировочном процессе. Для этого отлично помогают игровые виды спорта, когда фокусировать глаза нужно на разных расстояниях. Идеальным видом спорта для тренировки аккомодации является большой теннис, также баскетбол, волейбол, футбол и другие подобные виды спорта.
3. Необходима полная коррекция нарушения рефракции, если она имеется. Аккомодация с самого раннего возраста должна работать в полном объеме, но при наличии аномалии рефракции это невозможно. Так, некорригированная близорукость, когда дальний фокус расположен вблизи от глаза, не дает возможности развиваться аккомодации в полном объеме. Ведь фокус и так находится перед глазом и лишь небольшое напряжение аккомодации сдвигает его к самому глазу. Поэтому для развития и тренировки аккомодации необходима полная коррекция любой аномалии рефракции.
Все перечисленные рекомендации очень важны для формирования полноценной аккомодации и помогут избежать «спазма аккомодации» в детском и юношеском возрасте.
Что касается пресбиопии или нарушения аккомодации у взрослых, то до полного понимания механизма аккомодации невозможно дать каких-либо рекомендаций по сохранению аккомодации в зрелом и старшем возрасте. По непонятным пока причинам ощутимые нарушения аккомодации, требующие помощи плюсовыми очками, начинают проявляться в возрасте 45 лет, а к 70-80 годам аккомодация утрачивается полностью. И этот процесс не зависит от пола, возраста, питания, тренированности организма и т.п. Повлиять на этот процесс на сегодняшний день невозможно.
Положительная сторона процесса нарушения аккомодации у взрослых в том, что офтальмологи научились хорошо корригировать этот процесс с помощью имплантации мультифокальных линз, позволяющих видеть на любом расстоянии и в любом возрасте.
29.04.2021
автор, к.м.н Олег Геннадьевич Гетто
Страница здесь похожа на окно.
Открывшему увидеть мир дано.
Р. Гамзатов
5.1. Оптическая система глаза
Глаз человека представляет собой сложную оптическую систему, которая состоит из роговицы, влаги передней камеры, хрусталика и стекловидного тела. Преломляющая сила глаза зависит от величины радиусов кривизны передней и задней поверхности роговицы, передней и задней поверхностей хрусталика, расстояний между ними и показателей преломления роговицы, хрусталика, водянистой влаги и стекловидного тела. Оптическую силу задней поверхности роговицы можно не учитывать, поскольку показатели преломления ткани роговицы и влаги передней камеры одинаковы (как известно, преломление лучей возможно лишь на границе сред с различными коэффициентами преломления).
Условно можно считать, что преломляющие поверхности глаза сферичны и их оптические оси совпадают, т.е. глаз является центрированной системой.
Для оценки преломляющей способности любой оптической системы используют условную единицу – диоптрию (сокращенно – дптр). За 1 дптр принята сила линзы с главным фокусным расстоянием в 1 м. Диоптрия – величина, обратная фокусному расстоянию: где: D – диоптрия; F – фокусное расстояние.
Таким образом, линза с фокусным расстоянием 0,5 м обладает преломляющей силой 2,0 дптр, а 2 м – 0,5 дптр и т.д. Преломляющую силу выпуклых (собирающих) линз обозначают знаком «плюс», вогнутых (рассеивающих) – знаком «минус», а сами линзы называют соответственно положительными и отрицательными.
Существует простой прием, с помощью которого можно отличить положительную линзу от отрицательной. Для этого линзу нужно расположить на расстоянии нескольких сантиметров от глаза и передвигать ее, например, в горизонтальном направлении. При рассматривании какого-либо предмета через положительную линзу его изображение будет смещаться в сторону, противоположную движению линзы, а через отрицательную, наоборот, – в ту же сторону.
Как и другим оптическим системам, глазу свойственны различные аберрации (от лат. aberratio – отклонение) – дефекты оптической системы глаза, приводящие к снижению качества изображения объекта на сетчатке. Вследствие сферической аберрации лучи, исходящие из точечного источника света, собираются не в точке, а в некоторой зоне на оптической оси глаза. В результате этого на сетчатке образуется круг светорассеяния. Глубина этой зоны для «нормального» человеческого глаза колеблется от 0,5 до 1,0 дптр.
В результате хроматической аберрации лучи коротковолновой части спектра (сине-зеленые) пересекаются в глазу на меньшем расстоянии от роговицы, чем лучи длинноволновой части спектра (красные). Интервал между фокусами этих лучей в глазу может достигать 1,0 дптр.
5.2. Физическая и клиническая рефракция глаза
Физическая рефракция глаза человека, по данным разных исследователей, варьирует от 51,8 до 71,3 дптр.
Однако для получения четкого изображения важна не только преломляющая сила оптической системы глаза сама по себе, но и ее способность фокусировать лучи на сетчатке. В связи с этим используют понятие «клиническая рефракция»,под которой понимают соотношение между преломляющей силой и длиной переднезадней оси глаза. Различают клиническую рефракцию двух видов – статическую и динамическую.
Статическая рефракция обеспечивает получение изображений на сетчатке в состоянии покоя аккомодации. При включении аккомодации рефракция становится динамической и изменяется в зависимости от удаленности рассматриваемого объекта.
5.3. Статическая рефракция глаза. Эмметропия и аметропии
Статическая рефракция определяется положением заднего главного фокуса оптической системы глаза относительно сетчатки. При соразмерной клинической рефракции, или эмметропии (от греч. emmetros – соразмерный, opsis – зрение), этот фокус совпадает с сетчаткой, при несоразмерных видах клинической рефракции, или аметропиях (от греч. ametros – несоразмерный), – не совпадает. При близорукости(миопия) лучи фокусируются впереди сетчатки, а при дальнозоркости(гиперметропия) – позади нее (рис. 5.1).
Теоретически несоразмерность клинической рефракции может быть обусловлена двумя основными причинами: несоответствием физической рефракции длине глаза и, наоборот, несоответствием длины глаза рефракции. В первом случае аметропию обозначают как рефракционную, во втором – как осевую. Аметропии высокой степени, как правило, обусловлены значительными отклонениями величины переднезадней оси от «нормальных» размеров в сторону увеличения (при миопии) или уменьшения (при гиперметропии).
О степени аметропии судят по силе линзы, которая превращает глаз в эмметропический. Вследствие этого миопическую рефракцию, которую следует исправлять с помощью рассеивающей линзы, обозначают знаком «минус», а гиперметропическую – знаком «плюс». В физическом смысле при миопии имеется относительный избыток, а при гиперметропии – недостаток преломляющей силы глаза.
При аметропиях в условиях максимального расслабления аккомодации изображение на сетчатке объекта, находящегося в бесконечности, бывает нечетким: каждая деталь изображения образует на сетчатке не точку, а круг, называемый кругом светорассеяния.
В том случае, если оптическая система глаза не сферичная, то такую рефракцию называют астигматизмом (от греч. astigmatism: a – отрицательная приставка, stigma – точка). При астигматизме в глазу имеется сочетание различных рефракций или разных степеней одной рефракции. В этом случае различают два главных взаимно перпендикулярных меридиана: в одном из них преломляющая сила больше, в другом – меньше. Общий астигматизм складывается из роговичного и хрусталикового, хотя, как правило, основной причиной астигматизма является нарушение сферичности роговицы.
Астигматизм называют правильным, если четко выявляются два взаимно перпендикулярных меридиана с максимальной и минимальной преломляющей способностью, при этом при переходе от одного главного меридиана к другому происходит плавное изменение рефракции. При отсутствии указанных закономерностей говорят о неправильном астигматизме. Правильный астигматизм обычно бывает врожденным, а неправильный чаще всего является следствием каких-либо заболеваний роговицы и, реже, хрусталика. Правильный астигматизм впределах 0,5-0,75 дптр практически не влияет на остроту зрения, поэтому его называют физиологическим.
В тех случаях, когда клиническая рефракция обоих главных меридианов однотипна, говорят о сложном (миопическом или гиперметропическом) астигматизме. При смешанномастигматизме один из меридианов имеет гиперметропическую рефракцию, другой – миопическую. При простом астигматизме рефракция одного из меридианов эмметропическая, а другого – миопическая или гиперметропическая.
Главные меридианы астигматического глаза принято обозначать в соответствии с так называемой шкалой ТАБО – градусной полукруговой шкалой, отсчет по которой производят против часовой стрелки (аналогичную шкалу используют в специальных пробных оправах, предназначенных для проверки зрения и подбора очков).
В зависимости от положения главных меридианов различают три типа астигматизма глаза – прямой, обратный и с косыми осями. При прямом астигматизме направление меридиана, обладающего наибольшей преломляющей силой, ближе к вертикальному, а при обратном– к горизонтальному. При астигматизме с косыми осями оба главных меридиана лежат в секторах, удаленных от указанных направлений.
О степени астигматизма судят по разности рефракции в двух главных меридианах. Принцип расчета степени астигматизма можно проиллюстрировать следующими примерами. Если главные меридианы имеют миопическую рефракцию, равную соответственно -4,0 и -1,0 дптр, то степень астигматизма составит: -4,0 – -1,0 = 3,0 дптр. В том случае, когда главные меридианы имеют гиперметропическую рефракцию +3,0 и +0,5 дптр, степень астигматизма будет равна: +3,0 – +0,5 = 2,5 дптр. Наконец, при смешанном астигматизме и рефракции главных меридианов -3,5 и +1,0 дптр степень астигматизма будет равна: -3,5 – +1,0 = 4,5 дптр.
Для сопоставления астигматизма со сферическими видами рефракции используют понятие «сферический эквивалент». Это средняя арифметическая рефракция двух главных меридианов астигматической системы. Так, в приведенных выше примерах данный показатель составит соответственно -2,5; +1,75 и -1,25 дптр.
Формирование глаза как оптической системы обеспечивает каждому виду животных оптимальную зрительную ориентировку в соответствии с особенностями его жизнедеятельности и среды обитания. У человека отмечается преимущественно рефракция, близкая к эмметропии, наилучшим образом обеспечивающая отчетливое видение и далеко, и близко расположенных предметов.
Под ростом глаза следует понимать не простое увеличение его размеров, а направленное формирование глазного яблока как сложной оптической системы. У новорожденных глаза, как правило, имеют гиперметропическую рефракцию. В первые 3 года жизни ребенка происходят интенсивный рост глаза, а также увеличение рефракции роговицы и длины переднезадней оси, которая к 5-7 годам достигает 22 мм, т.е. составляет примерно 95% от размера глаза взрослого человека. Рост глазного яблока продолжается до 14-15 лет. К этому возрасту длина оси глаза приближается к 23 мм, а преломляющая сила роговицы – к 43,0 дптр (табл. 5.1).
В первые годы жизни ребенка преобладающим видом рефракции является гиперметропия. По мере увеличения возраста распространенность дальнозоркости уменьшается, а эмметропической рефракции и близорукости увеличивается. Частота близорукости особенно заметно повышается начиная с 11-14 лет, достигая в возрасте 19-25 лет примерно 30%. На долю дальнозоркости и эмметропии в этом возрасте приходится примерно 30 и 40% соответственно.
5.4. Аккомодация. Динамическая рефракция глаза
Аккомодация (от лат. accomodatio – приспособление) – приспособительная функция глаза, обеспечивающая возможность четкого видения предметов, расположенных на разных расстояниях от него.
Для объяснения механизма аккомодации предложены различные (порой взаимоисключающие) теории, каждая из которых предусматривает взаимодействие таких анатомических структур, как цилиарное тело, циннова связка и хрусталик. Наиболее признанной является теория Гельмгольца, суть которой сводится к следующему (рис. 5.2). При зрении вдаль цилиарная мышца расслаблена, а циннова связка, соединяющая внутреннюю поверхность цилиарного тела и экваториальную зону хрусталика, находится в натянутом состоянии и таким образом не дает возможности хрусталику принять более выпуклую форму. В процессе аккомодации происходит сокращение циркулярных волокон цилиарной мышцы, в результате чего циннова связка расслабляется, а хрусталик благодаря своей эластичности принимает более выпуклую форму.
При этом увеличивается преломляющая способность хрусталика, что в свою очередь обеспечивает возможность четкой фокусировки на сетчатке изображений предметов, расположенных на достаточно близком расстоянии от глаза. Таким образом, аккомодация является основой динамической, т.е. меняющейся, рефракции глаза. Целесообразно различать положительную и отрицательную аккомодацию, или соответственно аккомодацию для близи и для дали. Динамическую рефракцию следует рассматривать как функциональную систему, работа которой основана на принципе саморегуляции и назначение которой – обеспечивать четкое фокусирование изображений на сетчатке, несмотря на изменение расстояния от глаза до фиксируемого объекта.
При максимальном расслаблении аккомодации динамическая рефракция совпадает со статической и глаз устанавливается к дальнейшей точке ясного зрения. По мере усиления динамической рефракции вследствие увеличения напряжения аккомодации точка ясного видения все больше приближается к глазу. При максимальном усилении динамической рефракции глаз оказывается установленным к ближайшей точке ясного зрения. Расстояние между дальнейшей и ближайшей точками ясного зрения определяет ширину, или область, аккомодации (это линейная величина). При эмметропии и гиперметропии указанная область очень широка: она простирается от ближайшей точки ясного зрения до бесконечности. Эмметроп смотрит вдаль без напряжения аккомодации. Для того чтобы ясно видеть в этом диапазоне расстояний, аккомодация гиперметропического глаза должна увеличиться на величину, равную степени аметропии. При миопии область аккомодации занимает небольшой участок вблизи глаза. Чем выше степень миопии, тем ближе к глазу дальнейшая точка ясного зрения и тем уже область аккомодации.
При отсутствии стимула к аккомодации (в темноте или безориентированном пространстве) сохраняется некоторый тонус ресничной мышцы, за счет которого глаз устанавливается к точке, занимающей промежуточное положение между дальнейшей и ближайшей точками ясного зрения.
Для количественной характеристики состояния аккомодации используют следующие показатели. Объем абсолютной (монокулярной) аккомодации – это разность между максимальной динамической и статической рефракцией, выраженная в диоптриях. Объем относительнойаккомодации характеризует возможный диапазон изменений напряжения ресничной мышцы при бинокулярной фиксации объекта, расположенного на конечном от глаз расстоянии (обычно 33 см). Различают отрицательную и положительную части объема относительной аккомодации. О них судят соответственно по максимальной плюсовой или максимальной минусовой линзе, при использовании которой еще сохраняется ясность видения текста на этом расстоянии. Отрицательная часть объема относительной аккомодации – ее израсходованная часть, положительная – неизрасходованная, это резерв, или запас, аккомодации.
Особое значение механизм аккомодации имеет у пациентов с гиперметропической рефракцией. Несоразмерность этого вида аметропии обусловлена слабостью преломляющего аппарата из-за короткой оси глаза, вследствие чего задний главный фокус оптической системы такого глаза находится за сетчаткой (см. рис. 5.2). У лиц с гиперметропией аккомодация включена постоянно, т.е. при рассматривании как близко, так и далеко расположенных объектов. При этом общая величина гиперметропии складывается из скрытой (компенсированной напряжением) и явной (требующей коррекции) аккомодации.
К аномалиям аккомодации относят параличи и парезы аккомодации, спазм аккомодации, аккомодационную астенопию.
Паралич аккомодации характеризуется потерей способности ресничной мышцы к напряжению. Полный паралич аккомодации у лиц с эмметропической и гиперметропической рефракцией выражается абсолютной потерей способности читать текст, напечатанный мелким шрифтом на близком расстоянии. Миопический глаз будет различать мелкие предметы только на расстоянии своей дальнейшей точки ясного видения.
Парез аккомодациихарактеризуется частичной потерей способности ресничной мышцы к напряжению. Объем аккомодации по сравнению с возрастной нормой уменьшается. Эти состояния развиваются за короткий период, нередко внезапно. Важным сопутствующим симптомом паралича и пареза аккомодации является расширение зрачка, которое тем значительнее, чем выраженнее парез аккомодации. Причиной возникновения паралича или пареза аккомодации могут быть травмы глаза, токсические воздействия, прием атропиноподобных препаратов, являющихся сильными холинолитиками, патологические состояния глаза и глазницы, поражения мозговых оболочек (опухоли, туберкулез, базальный менингит, перелом основания черепа и др.), влияние токсинов при инфекционных заболеваниях и пищевых отравлениях.
Спазм аккомодации характеризуется стойким избыточным напряжением ресничной мышцы. Рефракция кажется более сильной, чем она есть на самом деле. Объем аккомодации уменьшается. Спазм аккомодации диагностируют с применением циклоплегических (т.е. расслабляющих ресничную мышцу) средств по результатам объективных исследований.
Аккомодационная астенопияхарактеризуется субъективными неприятными ощущениями, которые возникают при усиленной и продолжительной зрительной работе на близком расстоянии, появляются давящие боли в области переносья и висках, расплывчатость фиксируемых предметов, затрудненное распознавание их формы. При исследовании обнаруживают значительное уменьшение резервов относительной аккомодации. Лечение спазма аккомодации и аккомодационной астенопии направлено на улучшение общего состояния здоровья, установление правильного режима зрительной нагрузки и отдыха. Необходима коррекция аметропий.
5.5. Методы исследования рефракции и аккомодации
Методы исследования рефракции и аккомодации разделяют на субъективные и объективные. Субъективные методы базируются на оценке различных тестов пациентом, а результаты объективных исследований оценивает непосредственно исследователь (врач).
Следует отметить, что истинная оценка статической рефракции требует выключения аккомодации, которое обозначают термином «циклоплегия». Добиться циклоплегии можно инстилляциями в конъюнктивальный мешок препаратов длительного (1% раствор атропина сульфата) или кратковременного (0,5% раствор мидриацила) действия. Такие препараты называют мидриатиками, так как одновременно с расслаблением ресничной мышцы они вызывают расширение зрачка, т. е. мидриаз. Как правило, циклоплегия необходима при исследовании рефракции у детей и подростков.
5.5.1. Методы исследования рефракции
Наиболее распространенным субъективным методом исследования рефракции является способ, основанный на определении максимальной остроты зрения с коррекцией. Офтальмологическое обследование пациента независимо от предполагаемого диагноза начинают именно с применения данного диагностического теста. При этом последовательно решают две задачи: определяют вид клинической рефракции и оценивают ее степень (величину).
Под максимальной остротой зрения следует понимать тот уровень, которого достигают при правильной, полноценной коррекции аметропии. При адекватной коррекции аметропии максимальная острота зрения должна приближаться к так называемой нормальной и обозначаемой как полная, или соответствующая «единице». Следует помнить, что иногда из-за особенностей строения сетчатки «нормальная» острота зрения может быть больше 1,0 и составлять 1,25; 1,5 и даже 2,0.
Для проведения исследования необходимы пробная очковая оправа, набор линз и тест-объекты для оценки остроты зрения. Суть методики сводится к определению влияния пробных линз на остроту зрения, при этом оптическая сила той (или тех – при астигматизме) линзы, которая обеспечит максимальную остроту зрения, будет соответствовать клинической рефракции глаза.
Основные правила проведения исследования можно сформулировать следующим образом.
• При остроте зрения, равной 1,0, можно предположить наличие эмметропической, гиперметропической (компенсированной напряжением аккомодации) и даже слабомиопической рефракции. После приставления к глазу линзы -0,5 дптр при эмметропии и гиперметропии пациент отметит ухудшение зрения, а при слабой миопии – повышение остроты зрения. На следующем этапе исследования в пробную оправу нужно поместить линзу +0,5 дптр. При эмметропии будет отмечено снижение остроты зрения, при гиперметропии в условиях выключенной аккомодации будет установлено его улучшение, а при сохранной аккомодации зрение может остаться неизмененным, так как линза компенсирует лишь часть скрытой гиперметропии.
• При остроте зрения меньше 1,0 можно предположить наличие миопии, гиперметропии и астигматизма. Исследование следует начинать с приставления к глазу линзы -0,5 дптр. При миопии будет отмечена тенденция к повышению остроты зрения, а в других случаях зрение или ухудшится, или останется неизмененным. На следующем этапе применение линзы +0,5 дптр позволит выявить гиперметропическую рефракцию (зрение или остается неизмененным, или, как правило, повышается). При отсутствии изменений остроты зрения на фоне коррекции сферическими линзами можно предположить наличие астигматизма. Для уточнения диагноза необходимо применить специальные линзы из пробного набора – так называемые цилиндры, у которых лишь одно из сечений является оптически деятельным (оно расположено под углом 90° к обозначенной на астигматической линзе оси цилиндра). Необходимо отметить, что точное субъективное определение типа и особенно степени астигматизма довольно трудоемкий процесс. В таких случаях основой для установления диагноза должны служить результаты объективного исследования рефракции.
• После установления вида клинической рефракции определяют степень аметропии, при этом, меняя линзы, добиваются максимальной остроты зрения. При определении величины (степени) аметропии придерживаются следующего основного правила: из нескольких линз, одинаково влияющих на остроту зрения, при миопической рефракции выбирают линзу с наименьшей абсолютной силой, а при гиперметропической – с наибольшей.
К объективным методам исследования рефракции относят скиаскопию, автоматическую рефрактометрия и рефрактокератометрию, а также топографическое исследование рефракции роговицы.
Скиаскопия (от греч. scia – тень, scopeo – осматриваю) – способ объективного исследования клинической рефракции, основанный на наблюдении за движением теней, получаемых в области зрачка при освещении последнего с помощью различных методик.
Не вникая в суть физических явлений, на которых базируется скиаскопия, основное положение этой методики можно сформулировать следующим образом: движение тени не наблюдается, если дальнейшая точка ясного зрения совпадает с источником освещения зрачка, т.е. фактически с положением исследователя. Скиаскопию проводят по следующей методике.
Врач сидит напротив больного (обычно на расстоянии 0,67 или 1 м), освещает зрачок исследуемого глаза зеркалом офтальмоскопа и, поворачивая аппарат вокруг горизонтальной или вертикальной оси в одну и другую сторону, наблюдает за характером движения тени на фоне розового рефлекса с глазного дна в области зрачка. При скиаскопии с плоским зеркалом с расстояния 1 м в случае гиперметропии, эмметропии и миопии менее 1,0 дптр тень движется в ту же сторону, что и зеркало, а при миопии более 1,0 дптр – в противоположную. В случае применения вогнутого зеркала соотношения обратные. Отсутствие движения светового пятна в области зрачка при скиаскопии с расстояния в 1 м при использовании и плоского, и вогнутого зеркала свидетельствует о том, что у обследуемого миопия 1,0 дптр.
Таким способом определяют вид рефракции. Для установления ее степени обычно применяют метод нейтрализации движения тени. При миопии более 1,0 дптр к исследуемому глазу приставляют отрицательные линзы, сначала слабые, а затем более сильные (по абсолютной величине) до тех пор, пока движение тени в области зрачка не прекратится. В случаях гиперметропии, эмметропии и миопии менее 1,0 дптр аналогичную процедуру проводят с положительными линзами. При астигматизме делают то же по отдельности в двух главных меридианах. Для нейтрализации тени могут быть использованы как специальные скиаскопические линейки, так и линзы из набора, которые вставляют в пробную оправу.
Искомая величина рефракции может быть определена по следующей формуле: где: R – рефракция исследуемого глаза (в диоптриях: миопия – со знаком «-», гиперметропия – со знаком «+»; С – сила нейтрализующей линзы (в диоптриях); D – расстояние, с которого производят исследование (в метрах).
При неправильном астигматизме тень может двигаться в разных направлениях, а нейтрализация тени обеспечиваться разными линзами на различных участках зрачка – так называемый симптом ножниц. В этих случаях необходимо исследование рефракции роговицы (см. ниже). Неустойчивый, меняющийся характер движения тени во время исследования может также свидетельствовать о недостаточности циклоплегии и возможном влиянии напряжения аккомодации на результаты скиаскопии. При астигматизме для повышения точности исследования можно использовать штрихскиаскопию (с помощью специальных скиаскопов, имеющих источник света в виде полоски) или цилиндроскиаскопию (с помощью цилиндрических линз).
Основным преимуществом скиаскопии является ее доступность, поскольку для проведения исследования не требуется сложного оборудования. Однако для выполнения скиаскопии необходимы определенные навыки, опыт и квалификация. В настоящее время исследования в основном применяют у детей первых лет жизни.
Более точные данные о клинической рефракции могут быть получены с помощью специальных приборов – автоматических рефрактометров.В упрощенном виде принцип работы этих приборов может быть представлен как регистрация отраженных от сетчатки световых сигналов, фокусировка которых зависит от вида и степени клинической рефракции. Исследование рефракции на автоматических рефрактометрах, как правило, проводит средний медицинский персонал, а результаты выдаются в виде распечатки на специальном бланке по следующим основным параметрам: величина сферической аметропии, величина астигматизма, положение одного из главных меридианов.
Описанные выше методы предназначены для определения клинической рефракции глаза. Помимо этого в клинической практике используют методы исследования рефракции основной преломляющей среды глаза – роговицы, определяя при этом положение главных меридианов роговицы (в градусах), а также оптическую силу (в диоптриях) и радиус кривизны передней поверхности роговицы (в миллиметрах) в указанных меридианах. Следует отметить, что между последними показателями имеется четкая зависимость: чем меньше радиус кривизны роговицы, тем больше ее оптическая сила. Возможность таких измерений обеспечивают современные автоматические рефрактокератометры, с помощью которых одновременно с клинической рефракцией (т.е. общей рефракцией глаза) оценивается и рефракция роговицы.
Хотя на основании рефракции роговицы нельзя судить о клинической рефракции глаза в целом, однако в ряде ситуаций они могут иметь важное и даже основополагающее значение.
1. В диагностике астигматизма результаты офтальмометрии могут быть использованы в качестве отправной точки. В любом случае их необходимо уточнить путем субъективного исследования рефракции.
2. Данные рефракции роговицы наряду с величиной переднезадней оси используют в различных формулах, с помощью которых рассчитывают параметры рефракционных операций и оптическую силу интраокулярных линз (искусственных хрусталиков).
3. Точное определение радиуса кривизны передней поверхности роговицы необходимо при подборе контактных линз.
С помощью автоматической рефрактокератометрии можно оценить рефракцию роговицы только в центральной (диаметром 2,5-3 мм) зоне. Детальная оценка рефракции роговицы возможная с помощью так называемой компьютерной топографической кератометрии – исследования, которое позволяет получить информацию о рефракции различных участков роговицы. В современных приборах для топографической кератометрии (кератотопографах) заложено несколько компьютерных программ для обработки результатов исследования. Предусмотрен также наглядный вариант обработки данных с помощью так называемого цветового картирования: цвет и интенсивность окраски различных зон роговицы зависят от рефракции последних (рис. 5.3).
Важным является вопрос о последовательности применения субъективных и объективных методов исследования рефракции. Очевидно, что при наличии автоматических рефрактометров и рефрактокератометров объективные методы предшествуют субъективной оценке рефракции. Однако именно субъективные тесты должны иметь основополагающее значение не только при установлении заключительного диагноза, но и при выборе адекватного метода коррекции аметропии.
5.5.2. Методы исследования аккомодации
Необходимо различать абсолютную и относительную аккомодацию. Абсолютная аккомодация – аккомодация одного (изолированного) глаза при выключении из акта зрения другого. Механизм относительной аккомодации предполагает аккомодацию одновременно двух глаз при фиксации общего объекта.
Абсолютную аккомодацию характеризуют две точки на зрительной оси: дальнейшая точка ясного зрения PR (punctum remotum) и ближайшая точка ясного зрения РР (punctum proximum).
PR – точка наилучшего зрения в пространстве, положение которой фактически зависит от клинической рефракции. РР – точка наилучшего зрения на близком расстоянии при максимальном напряжении аккомодации. Таким образом, объем абсолютной аккомодации может быть вычислен по формуле: где: А – объем абсолютной аккомодации, R – клиническая рефракция, РР – ближайшая точка ясного зрения (все величины в диоптриях).
Рефракцию точек, приближенных к глазу, принято обозначать со знаком «-», так как эти точки условно соответствуют миопической рефракции. Например, при величине миопии 1,0 дптр и расположении ближайшей точки ясного зрения в 20 см от глаза объем абсолютной аккомодации составит:
Для определения положения ближайшей точки ясного зрения используют специальные устройства (проксиметры или аккомодометры).
Определение величины относительной аккомодации проводят следующим образом. Пациента просят бинокулярно (т.е. двумя глазами) читать текст № 4 таблицы для проверки остроты зрения вблизи. В пробную оправу последовательно (с интервалом 0,5 дптр) вставляют сначала положительные, а затем отрицательные линзы до тех пор, пока обследуемый еще может читать. При этом положительные линзы будут компенсировать уже затраченное напряжение аккомодации, а отрицательные, наоборот, вызывать это напряжение. Величины максимальной положительной и максимальной отрицательной линз укажут соответственно на отрицательную, т.е. израсходованную, и положительную, т.е. оставшуюся в запасе, части относительной аккомодации. Сумма этих показателей составит объем относительной аккомодации.
Для объективной оценки состояния аккомодационного аппарата глаза применяют специальные приборы – эргографы и аккомодометры. Суть исследований заключается в определении работоспособности ресничной мышцы при зрительной работе на близком расстоянии.
С практической точки зрения важное значение имеет величина запаса относительной аккомодации (табл. 5.2), т.е. показатель, который служит косвенным свидетельством потенциальных возможностей аппарата аккомодации. Имеются данные о том, что снижение этого показателя указывает на предрасположенность к возникновению миопии. Для длительной спокойной работы на близком расстоянии необходимо, чтобы положительная часть относительной аккомодации была в 2 раза больше отрицательной.
5.6. Возрастные особенности аккомодации и рефракции
К характерным проявлениям физиологического старения глаза можно отнести уменьшение объема аккомодации и связанные с этим увеличение явной гиперметропии и пресбиопию. Под пресбиопией (от греч. presbys – старик, opsis – зрение) понимают возрастное физиологическое ослабление аккомодационной способности, которое выражается в медленно прогрессирующем ухудшении некорригированного зрения при работе на близком расстоянии. Для миопии характерна возможность увеличения рефракции (прогрессирование миопии) в возрасте 10-30 лет. Из состояний, связанных с возрастными заболеваниями глаза, на первый план выступают изменения рефракции при начинающихся помутнениях хрусталика.
5.6.1. Возрастные изменения аккомодации
Возрастные расстройства аккомодации связаны с постепенным уменьшением эластичности хрусталика и сократительной способности ресничной мышцы и, как следствие, снижением объема абсолютной аккомодации. Согласно общепринятой теории Donders F.С. (1866 г.) при эмметропии ближайшая точка ясного зрения с возрастом постепенно удаляется от глаза, что приводит к уменьшению объема аккомодации (рис. 5.4). После 65 лет при эмметропической рефракции ближайшая и дальнейшая точки ясного зрения совмещаются. Это означает, что аккомодационная способность глаза полностью утрачивается.
В основе развития пресбиопии лежит процесс уменьшения объема аккомодации, который происходит на протяжении всей жизни. Пресбиопия проявляется только в пожилом возрасте, когда удаление ближайшей точки ясного зрения от глаза уже бывает значительным и эта точка приближается к среднему рабочему расстоянию (приблизительно 33 см).
У лиц с эмметропией пресбиопия обычно начинает проявляться в возрасте 40-45 лет. В этот период ближайшая точка ясного зрения отодвигается от глаз примерно до 23-31 см, т.е. приближается к среднему рабочему расстоянию (33 см). Для четкого распознавания объектов на этом расстоянии требуется напряжение аккомодации, приблизительно равное 3,0 дптр. Между тем в 45-летнем возрасте средняя величина объема аккомодации составляет всего 3,2 дптр (рис. 5.4). Следовательно, необходимо затратить почти весь сохраняющийся в этом возрасте объем аккомодации, что вызывает ее чрезмерное напряжение и быстрое утомление.
При гиперметропии пресбиопия наступает раньше, при миопии – позже. Это связано с тем, что у лиц с гиперметропией ближайшая точка ясного видения находится дальше от глаз и удаление ее за пределы среднего рабочего расстояния с возрастом происходит быстрее, чем у лиц с эмметропией. У лиц с миопией, наоборот, область аккомодации приближена к глазу, напрягать аккомодацию в процессе работы на близком расстоянии приходится только при близорукости менее 3,0 дптр, поэтому симптомы пресбиопии с большим или меньшим запозданием могут возникнуть лишь при миопии слабой степени. При некорригированной близорукости 3,0 дптр и более пресбиопия не проявляется.
Основной симптом некорригированной пресбиопии – затруднение при рассматривании мелких объектов на близком расстоянии. Распознавание последних несколько облегчается, если их отодвинуть на некоторое расстояние от глаз. Однако при значительном удалении объектов зрительной работы их угловые размеры уменьшаются и распознавание вновь ухудшается. Наступающее при этом утомление ресничной мышцы, обусловленное ее чрезмерным напряжением, может привести к зрительному утомлению.
Принципы коррекции пресбиопии будут изложены ниже.
5.6.2. Возрастные изменения рефракции
Для того чтобы понять сущность возрастных изменений рефракции, необходимо помнить, что преломляющая сила оптического аппарата глаза относительно сетчатки в основном зависит от длины переднезадней оси и состояния аккомодационного аппарата. Прежде всего необходимо остановиться на закономерностях возрастных изменений гиперметропической и миопической рефракции.
Как отмечалось выше, у гиперметропов механизм аккомодации включен постоянно, т.е. при рассматривании как близко, так и далеко расположенных объектов. Общая величина гиперметропии складывается из скрытой (компенсированной напряжением аккомодации) и явной (требующей коррекции). Соотношение этих составляющих изменяется вследствие возрастных нарушений в аккомодационном аппарате: с возрастом увеличивается выраженность явной гиперметропии. Иными словами, аметропия не увеличивается и не возникает (как это кажется пациентам), а проявляется. При этом каких-либо сдвигов в параметрах основных анатомо-оптических элементов глаза (длина переднезадней оси, рефракция роговицы) не происходит.
Совершенно иной механизм возникновения миопии и такого очень часто наблюдаемого в клинической практике явления, как ее прогрессирование. Основным анатомическим субстратом этого процесса является постепенное увеличение длины переднезадней оси глаза. Миопия может быть врожденной, проявляться у дошкольников, но чаще всего возникает в школьном возрасте, причем с каждым годом обучения в школе число учащихся с миопией увеличивается, а степень ее нередко повышается. Ко времени совершеннолетия примерно у 1/5 школьников из-за миопии в той или иной мере ограничен выбор профессии. Прогрессирование близорукости может привести к тяжелым необратимым изменениям в глазу и значительной потере зрения.
Аветисов Э.С. (1975) выделил три основных звена в механизме развития миопии: зрительная работа на близком расстоянии – ослабленная аккомодация; наследственная обусловленность; воздействие внутриглазного давления на ослабленную склеру. Первые два звена действуют уже на начальном этапе развития близорукости, причем степень участия каждого из них может быть различной. Третье звено обычно находится в потенциальном состоянии и проявляется в стадии развитой близорукости, обусловливая ее дальнейшее прогрессирование. Не исключено, что формирование миопической рефракции может начаться и с третьего звена.
При ослабленной аккомодационной способности усиленная зрительная работа на близком расстоянии становится для глаз непосильной нагрузкой. В этих случаях организм вынужден изменить оптическую систему глаз таким образом, чтобы приспособить ее к работе на близком расстоянии без напряжения аккомодации. Это достигается главным образом за счет удлинения переднезадней оси глаза в период его роста и формирования рефракции. Неблагоприятные гигиенические условия для зрительной работы оказывают влияние на развитие миопии лишь в той мере, в какой они затрудняют аккомодацию и побуждают чрезмерно приближать глаза к объекту зрительной работы. Слабость аккомодационного аппарата может быть следствием врожденной морфологической неполноценности, дефицита кровоснабжения, недостаточной тренированности ресничной мышцы или воздействия на нее общих нарушений и заболеваний организма.
Возможен как аутосомно-доминантный, так и аутосомно-рецессивный тип наследования близорукости. Частота указанных типов наследования заметно варьирует. При доминантном типе наследования близорукость возникает в более позднем возрасте, протекает более благоприятно и, как правило, не достигает высоких степеней. Для близорукости, наследуемой по аутосомно-рецессивному типу, характерны фенотипический полиморфизм, более раннее возникновение, большая склонность к прогрессированию и развитию осложнений.
При ослаблении склеры создаются условия для неадекватного ответа на стимул к росту глазного яблока. Чрезмерное удлинение глазного яблока оказывает негативное воздействие прежде всего на сосудистую оболочку и сетчатку. Эти ткани как более дифференцированные обладают меньшими пластическими возможностями, чем склера. Для их роста существует физиологический предел, за которым наступают изменения в виде растяжения этих оболочек и возникновения в них трофических нарушений, которые служат основой для развития осложнений, наблюдающихся при высоких степенях близорукости. Возникновению трофических нарушений способствует также сниженная гемодинамика глаза.
Что касается врожденной близорукости, то в зависимости от происхождения различают три ее формы:
• врожденная близорукость, развивающаяся вследствие дискорреляции между анатомическим и оптическим компонентами рефракции, являющейся результатом сочетания относительно длинной оси глаза с относительно сильной преломляющей способностью его оптических сред, главным образом хрусталика; при отсутствии слабости склеры такая близорукость обычно не прогрессирует;
• врожденная близорукость, обусловленная слабостью и повышенной растяжимостью склеры – такая близорукость интенсивно прогрессирует и представляет собой одну из наиболее неблагоприятных в прогностическом отношении форм;
• врожденная близорукость при различных пороках развития глазного яблока. В таких случаях миопическая рефракция сочетается с различными патологическими изменениями и аномалиями развития глаза (косоглазие, нистагм, колобомы оболочек глаза, подвывих и частичное помутнение хрусталика, частичная атрофия зрительного нерва, дегенеративные изменения сетчатки и др.).
5.7. Классификации аметропий
1. Выделяют аметропии слабой(3,0 дптр и менее), средней(3,25-6,0 дптр) и высокой(6,0 дптр и более) степени. Это позволяет избежать разночтений при установлении диагноза, а также получать сопоставимые данные при проведении научных исследований. С практической точки зрения следует учитывать тот факт, что аметропии высокой степени, как правило, осложненные.
2. В зависимости от равенства или неравенства величин рефракции обоих глаз следует различать изометропические(от греч. isos – равный, metron – мера, opsis – зрение) и анизометропические (от греч. anisos – неравный) аметропии. Последние принято выделять в тех случаях, когда разница в величинах рефракции двух глаз составляет 1,0 дптр и более. С клинической точки зрения такая градация необходима, потому что значительные различия в рефракции, с одной стороны, оказывают существенное влияние на развитие зрительного анализатора в детском возрасте, а с другой – затрудняют бинокулярную коррекцию аметропии с помощью очковых линз (подробнее об этом см. ниже).
3. Общая особенность врожденных аметропий – низкая максимальная острота зрения. Основная причина ее значительного снижения – нарушение условий для сенсорного развития зрительного анализатора, что в свою очередь может привести к амблиопии. Неблагоприятен прогноз и при миопии, приобретенной в школьном возрасте, которая, как правило, имеет тенденцию к прогрессированию. Миопия, возникающая у взрослых, нередко бывает профессиональной,т.е. обусловленной условиями труда.
4. В зависимости от патогенеза можно выделить первичные и вторичные (индуцированные) аметропии. В первом случае формирование оптического дефекта обусловлено определенным сочетанием анатомо-оптических элементов (главным образом длины переднезадней оси и рефракции роговицы), во втором – аметропия является симптомом каких-либо патологических изменений этих элементов. Индуцированные аметропии формируются в результате различных изменений как основных преломляющих сред глаза (роговица, хрусталик), так и длины переднезадней оси: например, миопизация глаза при кератоконусе, катаракте; появление послеоперационного и посттравматического астигматизма. Известны случаи усиления рефракции после циркляжа – одной из операций, выполняемых при отслойке сетчатки. После такой операции может произойти изменение формы глазного яблока (напоминает песочные часы), сопровождающееся некоторым удлинением глаза. При некоторых заболеваниях, сопровождающихся отеком сетчатки в макулярной зоне, может наблюдаться сдвиг рефракции в сторону гиперметропии. Возникновение такого сдвига с известной долей условности можно объяснить уменьшением длины переднезадней оси вследствие проминенции сетчатки кпереди.
5. С точки зрения влияния на анатомо-функциональное состояние глаза целесообразно выделить осложненные и неосложненные аметропии. Единственным симптомом неосложненных аметропий является снижение некорригированной остроты зрения, при этом корригированная, или максимальная, острота зрения остается нормальной. В ряде случаев аметропии могут служить причинами развития патологических состояний, и тогда уместно говорить об осложненном характере аметропии.
В клинической практике можно выделить следующие ситуации, в которых прослеживается причинная связь между аметропией и патологическими изменениями зрительного анализатора.
• Рефракционная амблиопия при врожденных аметропиях высокой степени, астигматизме, аномалиях рефракции с анизометропическим компонентом.
• Нарушение бинокулярного зрения при косоглазии.
• Астенопия (от греч. astenes – слабый, opsis – зрение). Этим термином объединяют различные расстройства (утомляемость, головная боль), которые возникают при зрительной работе на близком расстоянии у пациентов с гиперметропической рефракцией и уменьшенным запасом аккомодации.
Так называемая мышечная астенопия может возникать при неадекватной коррекции миопии, вследствие чего возможно усиление конвергенции в связи с необходимостью рассматривания предметов на близком расстоянии.
• Изменения сетчатки и зрительного нерва при прогрессирующей миопии высокой степени вследствие значительного растяжения заднего полюса глаза.
6. С точки зрения стабильности клинической рефракции следует выделять стационарные и прогрессирующие аметропии.
Истинное прогрессирование аметропии характерно для миопической рефракции. Прогрессирование близорукости происходит вследствие растяжения склеральной оболочки и увеличения длины переднезадней оси. Для характеристики скорости прогрессирования миопии используют годичный градиент ее прогрессирования: где: ГГ – годичный градиент прогрессирования; СЭ2– сферический эквивалент рефракции глаза к концу наблюдения; СЭ1 – сферический эквивалент рефракции глаза в начале наблюдения; Т – период времени между наблюдениями (годы).
При годичном градиенте менее 1,0 дптр близорукость считают медленно прогрессирующей, при градиенте 1,0 дптр и более – быстропрогрессирующей (при этом необходимо решить вопрос о выполнении операции, стабилизирующей прогрессирование миопии, – склеропластики). В оценке динамики близорукости могут помочь повторные измерения длины оси глаза с помощью ультразвуковых методов.
Среди прогрессирующих вторичных (индуцированных) аметропий прежде всего необходимо выделить кератоконус, который сопровождается усилением рефракции роговицы, появлением неправильного астигматизма на фоне заметного снижения максимальной остроты зрения.
5.8. Принципы коррекции аметропий
Основная задача любого метода коррекции аметропий в конечном счете сводится к созданию условий для фокусировки изображения предметов на сетчатке. В зависимости от принципа действия методы коррекции аметропий условно можно разделить на две большие группы: методы, не изменяющие рефракцию основных преломляющих сред глаза, – очковые и контактные линзы, и методы, изменяющие рефракцию основных преломляющих сред глаза, – хирургические.
При миопии основная цель коррекции – уменьшение рефракции, при гиперметропии – ее усиление, а при астигматизме – неравномерное изменение оптической силы главных меридианов.
Следует различать непосредственное влияние коррекции на остроту зрения и зрительную работоспособность, а также влияние на динамику рефракции и некоторые болезненные состояния глаза (астенопия, спазм аккомодации, амблиопия, косоглазие). Второй эффект в известной мере реализуется через первый.
5.8.1. Коррекция аметропий с помощью очковых линз
Очки остаются наиболее распространенным способом коррекции аметропий. К их основным достоинствам следует отнести доступность, практическое отсутствие осложнений, возможность моделирования и изменения силы коррекции, а также обратимость эффекта. Основной же недостаток очков обусловлен тем обстоятельством, что очковая линза располагается на определенном (около 12 мм) расстоянии от вершины роговицы. В связи с этим очковые линзы (особенно так называемых высоких рефракций) оказывают существенное влияние на величину ретинального (т.е. формирующегося на сетчатке) изображения предметов. Ослабляющие рефракцию рассеивающие (отрицательные) линзы их уменьшают, а усиливающие, собирающие (положительные), наоборот, увеличивают. Кроме того, очковые линзы высоких рефракций могут изменять поле зрения.
В зависимости от оптического действия различают стигматические, или сферические (рис. 5.5), астигматические, или асферические (рис. 5.6), и призматические очковые линзы. В астигматических линзах (цилиндрах) выделяют ось и расположенное перпендикулярно оси оптически деятельное сечение. Таким образом преломление лучей в цилиндрах происходит только в плоскости деятельного сечения. По числу зон преломления очковые линзы подразделяют на монофокальные и мультифокальные (две зоны и более).
При обследовании пациента с целью назначения очков целесообразно придерживаться следующего порядка обследования:
• определение остроты зрения каждого глаза;
• определение вида и степени аметропии с помощью объективных и субъективных методов;
• у детей дошкольного возраста и пациентов с амблиопией проведение медикаментозной циклоплегии и определение рефракции с помощью объективных и субъективных методов в условиях выключенной аккомодации;
• подбор очков с учетом изложенных ниже общих правил назначения очковых линз при различных видах аметропий и определение переносимости их с учетом результатов пробного ношения очков в течение 15-30 мин (чтение, ходьба, перемещение взора с одного предмета на другой, движения головой и глазами); при этом учитывают качество бинокулярной переносимости очков как для дали, так и для близи.
Показаниями к назначению очков при дальнозоркости служат астенопические жалобы или снижение остроты зрения хотя бы одного глаза. В таких случаях, как правило, назначают постоянную оптическую коррекцию в зависимости от субъективной переносимости с тенденцией к максимальному исправлению аметропии. Если при астенопии такая коррекция не дает улучшения, то для зрительной работы на близком расстоянии выписывают более сильные (на 1,0-2,0 дптр) линзы. При дальнозоркости низкой степени и нормальной остроте зрения можно ограничиться назначением очков для работы только на близком расстоянии.
Детям раннего возраста (2-4 лет) при дальнозоркости более 3,5 дптр целесообразно выписывать очки для постоянного ношения на 1,0 дптр слабее, чем степень аметропии. В таких случаях смысл оптической коррекции заключается в устранении условий для возникновения аккомодационного косоглазия. Если к 6-7 годам у ребенка сохраняются устойчивое бинокулярное зрение и высокая острота зрения без коррекции, очки отменяют.
При близорукости слабой и средней степени для дали, как правило, рекомендуется «субмаксимальная» коррекция (корригированная острота зрения в пределах 0,7-0,8). В отдельных случаях с учетом профессиональной деятельности возможна полная коррекция. Правила оптической коррекции для близи определяются состоянием аккомодации. Если она ослаблена (уменьшение запаса относительной аккомодации), назначают вторую пару очков для работы на близком расстоянии или бифокальные очки для постоянного ношения. Верхняя половина стекол в таких очках служит для зрения вдаль и полностью или почти полностью исправляет близорукость, нижняя половина стекол, предназначенная для работы на близком расстоянии, слабее верхней на 1,0; 2,0 или 3,0 дптр в зависимости от субъективных ощущений пациента и степени близорукости: чем она выше, тем обычно больше разница в силе линз, предназначенных для дали и для близи.
При миопии высокой степени назначают постоянную коррекцию. Силу линз для дали и для близи определяют в зависимости от субъективной переносимости коррекции. При ее непереносимости возможно решение вопроса о контактной или хирургической коррекции близорукости. С целью повышения аккомодационной способности миопического глаза назначают специальные упражнения для ресничной мышцы. Если удается добиться стойкой нормализации этой способности, назначают полную или почти полную оптическую коррекцию и для работы на близком расстоянии.
При астигматизме всех видов показано постоянное ношение очков. Астигматический компонент коррекции назначают в зависимости от субъективной переносимости с тенденцией к полному исправлению астигматизма, сферический – в соответствии с общими правилами назначения очков при дальнозоркости и близорукости.
При анизометропии назначают постоянную оптическую коррекцию с учетом субъективно переносимой разницы между силой корригирующих линз для правого и левого глаза. Возможности очковой коррекции анизометропии ограничены из-за того, что величина изображения на сетчатке зависит от оптической силы очковых линз. Два изображения значительно различаются по величине и не сливаются в единый образ. При разнице в силе линз более 3,0 дптр отмечается анизейкония (от греч. anisos – неравный, eikon – изображение), которая оказывает существенное влияние на переносимость очков. В этих случаях имеются медицинские показания к применению контактных линз и выполнению рефракционных операций.
Призматические линзы обладают свойством отклонять лучи света к основанию призмы. Основные показания к назначению таких линз могут быть объединены в три основные группы:
• гетерофория (дисбаланс глазодвигательных мышц) с явлениями декомпенсации;
• двоение (диплопия) на фоне пареза глазодвигательных мышц;
• некоторые формы содружественного косоглазия (в комплексе с другими методами лечения).
Призматического эффекта можно добиться с помощью обычных призм из стекла, очковые призмы из стекла с оптической силой более 10,0 призменных диоптрий не изготавливают из-за их больших размеров и массы. В этих случаях рекомендуется использование так называемых френелевских линз (которые путем прижимания фиксируют на задней поверхности обычной очковой линзы). Смещение центра очковых линз на 1,0 см обеспечивает призматическое действие в 1,0 призменную диоптрию на каждую диоптрию оптической силы обычной очковой линзы. В положительной линзе основание призмы направлено в сторону смещения центра, а в отрицательной – в противоположную.
Коррекция пресбиопии базируется на применении положительных (собирающих) линз при работе на близком расстоянии. По разным данным, при эмметропической рефракции возраст, в котором возникает необходимость в подборе «пресбиопических» очков, колеблется от 38 до 48 лет и зависит от рода трудовой деятельности и т.д. В конечном счете вопрос о целесообразности назначения первых пресбиопических очков решают индивидуально с учетом жалоб пациента. Как правило, первые симптомы пресбиопии – потребность в отодвигании объекта от глаза (в результате чего уменьшается степень напряжения аккомодации) и появление жалоб на астенопию к концу рабочего дня.
Предложены различные способы определения силы очковых линз, предназначенных для коррекции пресбиопии (в том числе предусматривающие исследование объема аккомодации). Однако в клинической практике наиболее распространен метод, при котором ориентируются на так называемые возрастные нормы: первые очки – +1,0 дптр назначают в возрасте 40-43 лет, в последующем увеличивают силу очков приблизительно на 0,5-0,75 дптр каждые 5-6 лет. Окончательное значение пресбиопической коррекции к 60 годам составляет +3,0 дптр, что обеспечивает возможность осуществления зрительной работы на расстоянии 33 см.
При сочетании пресбиопии с аметропией в расчет силы линз вносят поправку – прибавляют силу сферической линзы (с соответствующим знаком), которая корригирует аметропию. Цилиндрический компонент коррекции, как правило, остается без изменений. Таким образом, при гиперметропии и пресбиопии сферический компонент очков для дали увеличивают на величину пресбиопической коррекции, а при миопии, наоборот, уменьшают.
В конечном счете при назначении очков для коррекции пресбиопии решающее значение имеет проба на субъективную переносимость – чтение текста с пробными линзами в течение определенного времени.
Для того чтобы избежать применения нескольких пар очков при пресбиопии, сочетающейся с аметропией, целесообразно назначать бифокальные и даже мультифокальные очки, верхняя часть которых предназначена для зрения вдаль, а нижняя – для близи. Существует также способ, позволяющий в пределах субъективно переносимой разницы в силе линз один глаз скорригировать для зрения вдаль, а другой – для близи.
5.8.2. Контактная коррекция аметропий
Контактные линзы являются средством оптической коррекции аметропий различного вида и степени. Непосредственно соприкасаясь с роговицей, они удерживаются на глазной поверхности за счет сил капиллярного притяжения слезной жидкости, которая находится между задней поверхностью линзы и роговицей. Коэффициент преломления материала, из которого изготавливают контактные линзы, практически не отличается от коэффициента преломления пленки слезной жидкости и роговицы, поэтому лучи света преломляются только на передней поверхности контактной линзы, за счет формы которой и достигается коррекция аметропий. К главным преимуществам контактных линз по сравнению с очковыми следует отнести практическое отсутствие влияния на величину ретинального изображения и поле зрения, высокий корригирующий и косметический эффект.
Контактные линзы классифицируют по различным признакам.
I. В зависимости от свойств материала, из которого изготовлены контактные линзы.
1. Жесткие контактные линзы (ЖКЛ):
а) газопроницаемые;
б) газонепроницаемые.
2. Мягкие контактные линзы (МКЛ):
а) силикон-гидрогелевые;
б) гидрогелевые.
МКЛ, исходя из свойств материала, в свою очередь подразделяют на следующие группы:
а) МКЛ из неионных полимеров с низким влагосодержанием (<50% воды);
б) МКЛ из неионных полимеров с высоким влагосодержанием (>50% воды);
в) МКЛ из ионных полимеров с низким влагосодержанием (<50% воды);
г) МКЛ из ионных полимеров с высоким влагосодержанием (>50% воды).
II. В зависимости от диаметра контактных линз.
1. Склеральные (диаметр от 15 до 21 мм) ЖКЛ.
2. Роговичные (диаметр от 9 до 11 мм) ЖКЛ.
3. Корнеосклеральные (диаметр от 12 до 15 мм) МКЛ.
III. В зависимости от режима ношения.
1. ЖКЛ и МКЛ дневного ношения – носят днем и снимают на ночь;
2. МКЛ гибкого ношения – можно иногда оставлять на ночь;
3. МКЛ пролонгированного ношения – носят до 7 суток, не снимая;
4. МКЛ непрерывного ношения – носят до 30 дней, не снимая;
5. ЖКЛ ночного ношения (т.н. ортокератологические линзы) – используют только ночью.
IV. В зависимости от рекомендуемого срока замены.
1. Традиционные МКЛ – срок использования от 6 месяцев до 1 года.
2. МКЛ плановой (квартальной, месячной, однодневной) замены.
V. В зависимости от назначения.
1. Корригирующие (сферические, торические, мультифокальные) линзы.
2. Косметические линзы.
3. Лечебные линзы.
Медицинские показания к назначению корригирующих контактных линз, как правило, связаны с необходимостью полноценной коррекции сферических аметропий и астигматизма высокой степени, анизометропии любой степени и неправильного астигматизма (например, при кератоконусе). В случаях нежелания пациентов использовать очковую коррекцию в силу различных причин (косметические проблемы, особенности профессиональной деятельности и т.д.) контактные линзы могут назначаться и вне зависимости от наличия приведенных выше медицинских показаний.
Для коррекции сферических аметропий чаще используют различные типы МКЛ, реже – газопроницаемые ЖКЛ.
С помощью торических МКЛ возможна коррекция роговичного астигматизма в пределах 3,0 дптр, при больших степенях астигматизма рекомендуется подбор ЖКЛ.
Так называемые ортокератологические (ночные) ЖКЛ используют для изменения кривизны роговицы в центральной зоне и, соответственно, уменьшения миопии в пределах 3,0-4,0 дптр. Эффект такой коррекции носит временный характер и требует постоянного использования ночных ЖКЛ.
Косметические (маскирующие) МКЛ с успехом применяют при врожденных и посттравматических изменениях переднего отрезка глаза, например, выраженных помутнениях роговицы, колобомах или отсутствии радужки (аниридии). В случае колобом радужки или аниридии контактные линзы с окрашенной периферической зоной и прозрачной центральной зоной не только обеспечивают косметический эффект, но также уменьшают светорассеяние на сетчатке, устраняют светобоязнь и повышают остроту зрения. Корригирующие МКЛ, изменяющие естественный цвет радужки, часто используют в косметических целях и при отсутствии каких-либо изменений переднего отрезка глаза. Для коррекции аметропий, сочетающихся с пресбиопией в последние годы применяют бифокальные и мультифокальные МКЛ.
Контактные линзы могут быть применены и с лечебными целями. При буллезной кератопатии подбор МКЛ существенно уменьшает выраженность роговичного синдрома, в частности, слезотечение и светобоязнь. МКЛ, насыщенные лекарственными препаратами, могут быть рекомендованы для лечения заболеваний и травм глаз (при буллезной кератопатии, незаживающих эрозиях роговицы, синдроме «сухого глаза», для реабилитации пациентов после кератопластики и ожогов глаза).
Использование контактных линз противопоказано при наличии воспалительных и дистрофических заболеваний глазной поверхности: хроническом конъюнктивите, блефарите, птеригиуме, дакриоцистите. С особой осторожностью следует назначать контактные линзы пациентам с синдромом «сухого глаза». В этом случае лучше применять МКЛ с высоким влагосодержанием (более 50 %), а также использовать специальные увлажняющие капли (слезозаменители) при ношении линз.
При подборе контактных линз необходимо учитывать следующие основные факторы: адекватный уровень корригированной остроты зрения, соответствие внутренней поверхности линзы форме роговицы, центрацию линзы и ее подвижность.
Оптическую силу контактной линзы определяют на основании данных объективного и субъективного исследования клинической рефракции. Окончательно оптическую силу линзы устанавливают с помощью пробной линзы, к которой добавляют очковые линзы из набора для того, чтобы получить необходимый в конкретном случае уровень остроты зрения. Для вычисления рефракции контактной линзы к оптической силе пробной линзы прибавляют оптическую силу того очкового стекла, с которым у пациента отмечена максимальная острота зрения.
При подборе контактных линз стремятся к максимальному соответствию внутренней поверхности линзы форме роговицы между линзой и роговицей в различных зонах. Исключение составляют ортокератологические ЖКЛ, конструкция которых предполагает плотный (с элементами давления) контакт линзы с центральной зоной роговицы.
Для выбора параметров задней поверхности контактной линзы определяют радиус кривизны передней поверхности роговицы в центральной зоне роговицы и/или в различных парацентральных и периферических участках (с помощью автоматической рефрактокератометрии и топографической кератометрии соответственно).
Правильность выбора формы задней поверхности пробной ЖКЛ оценивают с помощью флюоресеинового теста. Слезную жидкость подкрашивают 0,5% раствором флюоресцеина и с помощью щелевой лампы в свете синего светофильтра оценивают распределение флюоресцеина под пробной линзой: равномерное распределение красителя свидетельствует о необходимом соответствии формы роговицы и задней поверхности ЖКЛ. Для окончательного подтверждения правильности подбора газопроницаемых ЖКЛ необходимо наблюдать за пациентом в течение 2-3 дней, ежедневно постепенно увеличивая время ношения линзы.
Критерием адекватного подбора МКЛ может служить подвижность линзы при мигании в пределах одного миллиметра или положительный тест «смещения». В последнем случае линзу сдвигают по роговице на ⅓-½ ее диаметра и при хорошей посадке линза должна медленно возвращаться в центральное положение.
Рекомендуемая продолжительность ношения МКЛ на период адаптации: в первые 3 дня – по 1-2 ч в день, в последующие 3 дня – до 3 ч в день, со 2-й недели – в течение 4 дней по 4 ч в день, затем 3 дня по 5 ч в день, с 3-й недели ежедневно увеличивают время ношения МКЛ на 1 ч, доводя его до 12 ч в день.
Уход за газопроницаемыми ЖКЛ относительно несложен. Их следует хранить в специальных контейнерах в растворах, содержащих чистящие, дезинфицирующие и смазывающие вещества. МКЛ, помимо дезинфекции, требуют специальных методов хранения и очистки от отложений. В настоящее время с этой целью используют специальные многофункциональные растворы, которые очищают линзу от отложений, дезинфицируют, увлажняют ее и используются для хранения линзы. Современные многофункциональные растворы практически нетоксичны и, как правило, не вызывают аллергических реакций. Проблем и неудобств, связанных с уходом за МКЛ, не возникает при использовании линз двух новых классов – однодневных и непрерывного ношения.
Осложнения, связанные с ношением контактных линз могут быть разделены на инфекционные, гипоксические и токсико-аллергические. Как правило, указанные осложнения обусловлены несоблюдением или правил ухода за линзами, или сроков их использования.
Воспалительные процессы в конъюнктиве и роговице (конъюнктивиты, кератиты, кератоконъюнктивиты) связаны или с «загрязнением» контактной линзы, или с попаданием инфекционного агента под линзу и могут быть вирусной или бактериальной природы. Наиболее тяжелое течение имеет язвенный кератит, вызванный амебами рода Acanthamoeba.
Гипоксические осложнения обусловлены дефицитом питания роговицы в результате совокупности причин (снижение поступления кислорода из окружающей среды, дефицит слезной жидкости на поверхности роговицы) и проявляются симптомами эпителиопатии и появлением новообразованных сосудов в лимбальной зоне роговицы.
Следует отметить, что потенциальная возможность развития инфекционных и гипоксических осложнений ниже при использовании роговичных, газопроницаемых ЖКЛ, при ношении которых в меньшей степени по сравнению с МКЛ нарушается обмен слезной жидкости в подлинзовом пространстве.
Полимеры, из которых изготовлены линзы, нетоксичны и практически не вызывают аллергии. Аллергические реакции глаза при использовании контактных линз чаще вызываются компонентами, входящими в состав средств ухода за линзами. Недостаточно очищенная линза со следами различных отложений также может стать источником токсико-аллергических осложнений.
При возникновении инфекционных осложнений необходимо временно отказаться от использования контактных линз и проводить соответствующее лечения. При наличии гипоксических и токсико-аллергических осложнений следует изменить режим ношения или перейти на использование контактных линз другого типа и рекомендовать иные средства ухода за линзами.
5.8.3. Хирургическая коррекция аметропий
Изменяя оптическую силу двух главных оптических элементов глаза – роговицы и хрусталика, можно формировать клиническую рефракцию глаза и корригировать таким образом близорукость, дальнозоркость, астигматизм.
Хирургическая коррекция аномалий рефракции глаза получила название «рефракционная хирургия».
В зависимости от локализации зоны оперативного вмешательства выделяют корнеальную, или роговичную, и хрусталиковую хирургию.
Роговица – наиболее доступная для воздействия биологическая линза в оптической системе глаза. При уменьшении или увеличении ее рефракции значительно изменяется рефракция глаза в целом. Кроме того, роговица – удобная для выполнения оперативного вмешательства структура глаза. Здоровая роговица не имеет сосудов, быстро эпителизируется, сохраняя прозрачность. Рефракционная хирургия роговицы не требует вскрытия глазного яблока и позволяет точно дозировать рефракционный эффект.
Цель операции при близорукости– «ослабить» преломляющую силу глаза, фокусирующего изображение перед сетчаткой. Этого достигают путем ослабления рефракции роговицы в центре с 40,0-43,0 до 32,0-40,0 дптр в зависимости от степени близорукости.
Для коррекции близорукости были предложены следующие операции:
• передняя радиальная кератотомия;
• имплантация внутрироговичных колец и линз;
• миопический кератомилез.
Передняя радиальная кератотомия, разработанная С.Н. Федоровым в 1974 г. (рис. 5.7), в настоящее время потеряла свою актуальность и применяется достаточно редко, в основном с целью коррекции роговичного астигматизма при экстракции катаракты в виде отдельных периферических послабляющих надрезов роговицы.
Имплантация в периферические слои роговицы пластиковых колец и внутрироговичных линз малоэффективна, поэтому этот метод также не получил широкого распространения в клинической практике.
Миопический кератомилез применяется сегодня в виде эксимерлазерных рефракционных операций ЛАЗИК или Фемто-ЛАЗИК. При операции ЛАЗИК с помощью специального микрокератома, а при операции Фемто-ЛАЗИК – с помощью излучения фемтосекундного лазера, формируется тонкий поверхностный клапан роговицы толщиной от 90 до 150 мкм, после чего роговичное ложе обрабатывается с помощью эксимерного лазера, который, испаряя роговицу, изменяет ее кривизну и ослабляет оптическую силу. Клапан укладывают на свое место. С помощью данных технологий возможно корригировать миопию до 15 дптр, в зависимости от исходной толщины роговицы и ее оптической силы.
Цель роговичной рефракционной хирургии дальнозоркости– «усилить» слабый оптический аппарат глаза, фокусирующий изображение за сетчаткой. Преломляющую силу роговицы увеличивают с 40,0-43,0 до 42,0-50,0 дптр в зависимости от степени гиперметропии. Этого достигают путем технологии ЛАЗИК или Фемто-ЛАЗИК с помощью эксимерных лазеров, испаряя периферическую часть стромы роговицы либо воздействуя на роговицу лазерным инфракрасным (тепловым) излучением, под влиянием которого коллаген стромы роговицы сжимается, кольцо периферической части роговицы сокращается, а центральная оптическая зона выбухает, при этом рефракция роговицы усиливается.
Количество аппликаций и схему их расположения рассчитывают по специальной компьютерной программе в зависимости от параметров глаза пациента. Операции позволяют исправить дальнозоркость от 0,75-5,0 дптр и дальнозоркий астигматизм (при воздействии на один из главных меридианов астигматического глаза) до 4,0 дптр.
Хрусталиковая рефракционная хирургия включает несколько методов воздействия на рефракцию глаза:
• удаление прозрачного хрусталика – рефракционная ленсэктомия с введением искусственного хрусталика или без него;
• введение в глаз дополнительной отрицательной или положительной интраокулярной линзы.
Удаление прозрачного хрусталика с целью коррекции близорукости предложил Фукала еще в 1890 г., но эта операция не получила распространения из-за тяжелых осложнений. В настоящее время благодаря применению современной микрохирургической техники риск развития осложнений снижен, но метод целесообразно использовать только при близорукости 19,0-22,0 дптр.
В настоящее время с целью коррекции аномалий рефракции высокой степени выполняют операцию замены прозрачного хрусталика на интраокулярную линзу соответствующей оптической силы в зависимости от анатомических и оптических параметров глаза.
Кроме того, для коррекции аметропий высоких степеней используют методику введения в глаз дополнительной корригирующей линзы – «факичные линзы». Супертонкую эластичную линзу вводят в заднюю или переднюю камеру глаза через микроразрез и помещают перед прозрачным хрусталиком, поэтому ее еще называют интраокулярной контактной линзой. Отрицательная интраокулярная линза позволяет корригировать близорукость до -20,0 – -25,0 дптр, положительная линза – дальнозоркость до +12,0 – +15,0 дптр.
Современные методы рефракционной хирургии глаза весьма эффективны, обеспечивают качественное стабильное зрение и с успехом заменяют очки и контактные линзы.
5.8.4. Лазерная коррекция аномалий рефракции
Под воздействием лазерного излучения из собственного вещества роговицы формируется линза заданной оптической силы.
В последние десятилетия различные технологии кераторефракционной хирургии (операции на роговице для коррекции аномалий рефракции) с использованием лазеров являются наиболее динамично развивающимся направлением в офтальмохирургии.
Основные достоинства лазерной хирургии – бесконтактность воздействия, высокая субмикронная точность, минимальная травматичность, высокая прогнозируемость рефракционного эффекта, проведение операций в амбулаторных условиях, бактерицидный эффект ультрафиолетового излучения эксимерного лазера.
Эксимерные лазеры – это группа лазеров, в которых активной средой является смесь инертного и галогенового газов. Термин «эксимер» (от англ. excited dimers – возбужденные димеры) означает нестабильное соединение, существующее только при возбужденном электронном состоянии этих газов. При переходе эксимерных молекул в основное состояние испускаются высокоэнергетичные фотоны ультрафиолетового спектра излучения.
В 1983 г. профессор Колумбийского университета Trokel S. предложил использовать эксимерный лазер для изменения профиля роговицы при аномалиях рефракции, что положило начало активным исследованиям в этом направлении. Доказано, что лазерное излучение с длиной волны 193 нм разрывает межатомные и межмолекулярные связи в поверхностных слоях роговицы с точностью до десятых долей микрона без термического эффекта. Клинически этот феномен проявляется в послойном испарении роговицы – фотоабляции.
Приоритет в проведении эксимерлазерных операций с целью коррекции аномалий рефракции в 80-х гг. ХХ в. принадлежит в России офтальмологической школе академика Святослава Федорова, а за рубежом – Seiler T. (Германия) и L’Esperance (США).
Основными рефракционными эксимерлазерными операциями являются фоторефрактивная кератэктомия (ФРК), лазерный интрастромальный кератомилез (ЛАЗИК) и его модификации – эпителиальный лазерный интрастромальный кератомилез (Эпи-ЛАЗИК), лазерный субэпителиальный кератомилез (ЛАСЭК), персонализированный ЛАЗИК, выполняемый по данным кератотопографии или аберрометрии; ЛАЗИК, выполняемый с помощью фемтосекундного лазера (Фемто-ЛАЗИК), и др.
Операции выполняют по специальным программам, создаваемым на основе сложных математических расчетов. Построение и реализацию программы изменения рефракции роговицы осуществляют с помощью компьютера. Операция не оказывает негативного влияния на другие структуры глаза – хрусталик, стекловидное тело, сетчатку.
В состав каждой офтальмологической эксимерлазерной установки входят эксимерный лазер (источник ультрафиолетового излучения), формирующая оптическая система, цель которой – преобразовать структуру лазерного пучка и доставить его на поверхность роговицы, управляющий компьютер, операционный микроскоп, кресло хирурга и операционный стол для пациента.
В зависимости от типа формирующей системы, определяющей возможности и особенности технологии испарения роговицы, все установки делят на диафрагмирующие и сканирующие.
С целью коррекции близорукости в центре роговицы испаряют более толстый слой ткани, чем по краям, в результате чего она становится менее выпуклой, и ее преломляющая сила уменьшается. При дальнозоркости, наоборот, истончение парацентральных отделов обеспечивает усиление рефракции роговицы в центральной зоне.
Показаниями к выполнению эксимерлазерных рефракционных операций являются непереносимость контактной и очковой коррекции, близорукость, дальнозоркость и астигматизм различной степени выраженности, а также профессиональные и социальные потребности пациентов не моложе 18 лет. Противопоказаниями к проведению эксимерлазерных рефракционных операций служат глаукома, предразрывы, разрывы или отслойка сетчатки, хронические воспалительные процессы, опухоли глаз, кератоконус и другие дистрофические заболевания роговицы (кератоглобус, пеллюцидная дистрофия роговицы или сетчатки), выраженный аллергический статус, аутоиммунная патология и коллагенозы, тяжелые соматические и психические заболевания. При наличии катаракты выполнение рефракционных операций на роговице нецелесообразно, так как в ходе экстракции катаракты рефракцию глаза можно откорригировать с помощью подбора искусственного хрусталика нужной оптической силы.
ФРК – первая эксимерлазерная технология коррекции аномалий рефракции, относящаяся к поверхностным видам абляции. Операцию выполняют в два этапа: первый – удаление эпителия, второй – испарение стромы роговицы. По способу удаления эпителия различают трансэпителиальную ФРК (эпителий удаляют с помощью эксимерного лазера по специальной номограмме на первом этапе операции) и скарификационную (эпителий удаляют механическим или химическим, с помощью спирта, методом). Продолжительность этого этапа операции зависит от способа удаления эпителия и может колебаться от 20 с до нескольких минут, после чего осуществляют эксимерлазерное испарение части стромы роговицы (рис. 5.8).
ФРК и ее модификации Эпи-ЛАЗИК и ЛАСЭК производят амбулаторно под местной анестезией. В течение 2-3 суток после вмешательства могут отмечаться болевой синдром, слезотечение, светобоязнь, для уменьшения выраженности которых и ускорения эпителизации роговицы на глаз пациента надевают мягкую контактную линзу. С 1-го дня после операции пациенту назначают инстилляции раствора антибиотика до полной эпителизации роговицы (48-72 ч). Затем проводят курс терапии кортикостероидами по схеме длительностью до 2 мес. С целью профилактики стероидной гипертензии одновременно назначают β-блокаторы 1-2 раза в день.
Степень изменения рефракции пропорциональна толщине удаленной стромы роговицы. Остаточная часть ложа роговицы в зоне истончения не должна быть меньше 300 мкм, чтобы не допустить послеоперационной деформации роговицы. Следовательно, предел возможностей метода определяется исходной толщиной роговицы.
Технология выполнения ФРК с трансэпителиальным подходом (без предварительной скарификации эпителия) на отечественной установке «Микро-Скан-Визум» позволяет одномоментно корригировать близорукость до 16,0 дптр в сочетании со сложным миопическим астигматизмом до 5,0 дптр.
Больным с дальнозоркостью и гиперметропическим астигматизмом ФРК производят редко, что объясняется необходимостью деэпителизации большой зоны роговицы и соответственно ее длительным заживлением (до 7-10 дней). При дальнозоркости более 2,0 дптр обычно выполняют операцию ЛАЗИК.
К ранним послеоперационным осложнениям ФРК относят длительную (более 7 суток) эпителизацию роговицы, послеоперационные кератиты (дистрофический, инфекционный), выраженную эпителиопатию, сопровождающуюся отеком и рецидивирующими эрозиями, грубые субэпителиальные помутнения в пределах всей зоны испарения роговицы.
Осложнения позднего послеоперационного периода включают субэпителиальные помутнения роговицы, гиперкоррекцию, регресс рефракционного эффекта, неправильный астигматизм, синдром «сухого глаза».
Формирование субэпителиальных помутнений обычно связано с большим объемом испарения роговицы при высоких степенях корригируемых аномалий рефракции. Как правило, благодаря проведению рассасывающей терапии удается добиться полного исчезновения или значительной регрессии помутнений. В случаях развития стойких необратимых помутнений роговицы может быть выполнена повторная ФРК.
В 1991 г. Pallikaris I. нашел путь устранения основных недостатков ФРК посредством совмещения эксимерлазерной абляции с автоматизированной ламеллярной кератопластикой, предложенной в 1963 г. Barraquer J. В результате был разработан новый метод изменения рефракции глаза – лазерный интрастромальный кератомилез in situ (ЛАЗИК), основными достоинствами которого являются минимальная послеоперационная болезненность (в течение нескольких часов), быстрая зрительная и функциональная реабилитация, отсутствие субэпителиальных помутнений, широкий диапазон корригируемой аметропии, возможность выполнения повторных вмешательств в раннем послеоперационном периоде. Операцию ЛАЗИК выполняют в три этапа: первый – формирование микрокератомом поверхностного роговичного лоскута (клапана) на ножке (рис. 5.9); второй – испарение лазером глубоких слоев роговицы под лоскутом, третий – укладывание клапана на прежнее место. Слабовыраженные болевые ощущения («соринка» в глазу) отмечаются, как правило, в первые 3-6 ч после операции. Слезотечение обычно прекращается через 1,5-3 ч. Медикаментозная терапия сводится к проведению инстилляций антибиотиков в течение 1 недели и стероидов в течение 3 недель после вмешательства.
При коррекции близорукости путем выполнения операции ЛАЗИК выраженность рефракционного эффекта определяется анатомическими особенностями роговицы пациента. Так, учитывая, что толщина клапана, как правило, равна 100-160 мкм, а остаточная толщина роговицы в центре после лазерной абляции не должна быть менее 300 мкм, максимально возможная коррекция близорукости при операции ЛАЗИК не превышает 18,0 дптр.
ЛАЗИК – операция, результаты которой предсказуемы. При коррекции близорукости у 98% больных удается добиться максимально возможной остроты зрения. Стабилизация рефракции, как правило, наступает через 1-3 мес. после операции. При высоких степенях близорукости (более 10,0 дптр) в 5% случаев возникает необходимость в докоррекции остаточной аметропии, которую обычно выполняют в сроки от 3 до 12 мес., если остаточная толщина стромы роговицы позволяет провести повторную операцию. При повторной операции, как правило, роговичный клапан поднимают, не производя повторный срез микрокератомом.
При коррекции дальнозоркости методом ЛАЗИК рефракционный результат в пределах ±1,0 дптр от запланированного удается получить у 90% пациентов. Достигнутый эффект, как правило, остается неизменным.
Частота развития осложнений при выполнении операции ЛАЗИК составляет 1-5%, причем наиболее часто осложнения возникают на этапе формирования клапана роговицы. Для решения этих проблем, а также для снижения травматичности оперативного вмешательства стали использовать фемтосекундные лазеры, которые относятся к категории лазеров с ультракороткими импульсами (длительностью несколько фемтосекунд) в инфракрасном диапазоне. Лазерный луч можно очень точно фокусировать не только на поверхности роговицы, но и на любой заданной глубине. В фокусной точке луча происходит процесс превращения биологической ткани в газообразную плазму. Лазер сканирует и расслаивает ткань роговицы на определенной глубине по индивидуальной программе. Срез роговицы, сделанный фемтосекундным лазером (рис. 5.10), малотравматичен, является абсолютно равномерным по толщине, идеально гладким. Операция лазерной коррекции зрения с формированием клапана роговицы толщиной всего 90-100 мкм с помощью фемтосекундного лазера получила название «Фемто-ЛАЗИК».
Для применения новых технологий эксимерлазерной коррекции аномалий рефракции требуется более высокое качество диагностического обследования пациентов. Перед рефракционной операцией (и после нее) наряду с традиционными тестами проводят такие высокочувствительные методы исследования (рис. 5.11, 5.12, 5.13), такие как определение толщины (ультразвуковая или оптическая пахиметрия) и рефракции в любой точке роговицы, строения роговицы на субклеточном уровне – конфокальная микроскопия. Конфокальная биомикроскопия позволяет выявить особенности анатомического строения роговицы, диагностировать ее заболевания на той стадии, когда другими методами это сделать невозможно, подобрать индивидуальный алгоритм медикаментозной предоперационной подготовки и послеоперационного ведения.
Лазерная рефракционная хирургия роговицы – одно из наиболее динамично развивающихся высокотехнологичных направлений в офтальмологии, имеющее большое будущее.
Как узнать и правильно выбрать размер контактных линз которые подойдут для глаз? Что такое диаметр и радиус базовой кривизны контактной линзы? Должен ли размер контактных линз соответствовать размеру роговицы глаза?
В этой статье мы рассмотрим важный и часто задаваемый вопрос, который касается правильного подбора размера контактной линзы, определение верных параметров.
Определение размера контактной линзы
Контактные линзы для глаз подбираются по размеру. Размер контактной линзы определяют два параметра, которые всегда указываются на упаковке и блистере линзы, это радиус кривизны и диаметр контактной линзы. Узнать размер глаз для линз, а точнее выбрать размер линз для своих глаз, подобрать параметры контактных линз – размер диаметра и радиуса кривизны, можно исключительно на приеме у врача офтальмолога при измерении прибором авторефракератометром во время проверки зрения. Самостоятельно определить размер линз, диаметр и радиус кривизны линзы, невозможно.
Диаметр и радиус кривизны контактных линз
Радиус линзы
Радиус контактной линзы или ее базовая кривизна (BC). Радиус кривизны контактной линзы – это параметр определяющий кривизну внутренней поверхности контактной линзы. Чаще всего у контактных линз есть следующие стандартные размеры радиуса базовой кривизны линзы: 8.3, 8.4, 8.5, 8.6, 8.7 – это стандартные варианты радиуса кривизны, которые подходят большинству роговиц; 8.8, 8.9, 9.0 – такие размеры линз используются реже, только в определенных случаях нестандартных роговиц.
Диаметр линзы
Диаметр контактной линзы (D). Контактные линзы могут иметь диаметр 13.8, 14.0, 14.2, 14.5. Узнать какой диаметр линз нужен можно только у врача офтальмолога, либо оптометриста в салоне оптики. Диаметр линзы влияет на посадку контактной линзы, а в следствии и на зрение глаз, чем больше диаметр, тем как правило более свободной будет посадка линзы на роговице глаза. Шаг в 0.2 мм разница в диаметре небольшая, но достаточная что бы повлиять на посадку линзы. Еще большой диаметр используют для эффекта визуального увеличения размера глаз в цветных линзах.
Если не правильно подобран диаметр линзы
Если не правильно подобран диаметр линзы то посадка линзы будет или свободной, в том случае если диаметр слишком большой, тогда линза будет чрезмерно подвижной это приведет к дискомфорту. Посадка будет плотной, если диаметр маленький – в таком случае края линзы будут находиться в зоне лимба что приведет к нарушению кровоснабжения роговицы.
Размер контактной линзы и размер роговицы не обязательно должны совпадать
При разработке дизайна и размера контактной линзы рассчитывают размер «универсальной» роговицы глаз на которых данная контактная линза будет сидеть идеально. При вычислении параметров «универсальной» роговицы учитывается размер огромного количества роговиц из которых высчитывается среднее арифметическое значение.
Именно поэтому контактная линза с универсальным размером будет подходить при подборе большинству людей. И только поэтому производители не выпускают контактные линзы индивидуально для каждого размера роговицы глаза.
Некоторые производители помимо стандартного размера линзы, специально выпускают линзы для не стандартного размера роговиц. Но такие роговицы скорее исключение, чем правило.
Определение размера линзы на примере линз Acuvue
Линзы Acuvue Oasys имеют два размера радиуса базовой кривизны:
- Радиус стандартного размера линзы 8.4
- Радиус увеличенного размера линзы 8.8
Радиус кривизны 8.8 для больших роговиц, только в том случае, если размер 8.4 дает очень плотную посадку на роговице. В любом случае, независимо от того какой размер роговицы показал кератометр, или какого размера вы до этого носили линзы, первую линзу Acuvue Oasys необходимо брать с размером радиуса 8.4.
Врач или оптометрист оценивает посадку линзы на роговице глаз и только в случае ее плотной посадки выбирается линза размером 8.8, а в некоторых случаях необходимо полностью поменять дизайн, а значит подобрать другую марку линзы для того, чтобы получить нужную посадку.
Например, взять линзу меньшего радиуса, но большего диаметра. Диаметр линзы также влияет на размер линзы. Чем больше диаметр, тем большего размера будет контактная линза.
Влияние материала на посадку контактной линзы
Помимо радиуса базовой кривизны и диаметра линзы есть еще один параметр, который будет влиять на посадку линзы на роговицу. Это материал, из которого изготовлена линза. Контактные линзы из силикон – гидрогелевого материала определенно будут сидеть плотнее, чем линзы из гидрогелевого материала.
Например – силикон -гидрогелевая линза Air Optix Сolor имеет размер базовой кривизны 8.6 и диаметр 14.2
Линза Fresh Look Colorblens гидрогелевая и имеет размер соответственно 8.5 и 14.2. Но при этом линза с большим размером Air Optix colors будет сидеть плотнее.
Что такое размер роговицы?
Размер роговицы – это параметр ее кривизны, который измеряется с помощью специальных приборов. Кератометр (или автокератометр) – в оптиках чаще всего измеряют размер роговицы с его помощью. Это достаточно простой метод. Но кератометр измеряет кривизну роговицы только в ее центральной части, при этом на периферии размер роговицы может существенно отличается от ее размера в центральной части. Поэтому данные кератометра относительны и не могут быть точным, абсолютным критерием для выбора размера контактной линзы.
Кератотопограф, метод кератотопография – более сложный и более достоверный. Кератотопограф измеряет размер роговицы на всей ее поверхности. Кератотопография доступна только в специализированных клиниках.
Размер роговицы измеренный с помощью кератометра может быть самым разным от 8.0 (крутая роговица)до 9.0 (плоская роговица).
Самый важный показатель – посадка линзы на роговице
На данный момент самым важным показателем правильно выбранного размера контактной линзы является ее правильная посадка на роговице глаза, а не точное соответствие базовой кривизны линзы размеру роговицы глаза.
Поэтому очень важно выбирать подходящие вам линзы у грамотного врача специалиста по контактной коррекции зрения или оптометриста. Но не в коем случае не пытайтесь подобрать линзы самостоятельно, даже если вы знаете размер своей роговицы.
Тест для определения правильной посадки линз
Правильно определенный размер контактной линзы (диаметр и радиус базовой кривизны) для глаз влияет на ее посадку на роговице. Для безопасного ношения контактных линз посадка линзы на роговице должна быть правильной. Для оценки правильно подобранного размера линз проводят, так называемый «пуш ап» тест. Для этого линзу смущают вверх и смотрят как она двигается по роговице.
В норме контактная линза легко смещается вверх и сразу возвращается на место, подвижность линзы при моргании составляет 1,5 мм. Такая посадка обеспечивает нормальный ток слезы под линзой и не приводит к гипоксическим изменениям роговицы.
Что лучше свободная или плотная посадка линз?
Если посадка линзы слишком свободная, а происходит такое если размер линзы больше чем размер роговицы глаза, то при моргании линза смещается более чем на 2 мм, это приводит к нестабильному положению линзы на роговице. Чрезмерно подвижная линза может травмировать слизистую оболочку верхнего века и ухудшать остроту зрения из-за децентрации.
Плотная посадка – это так же несоответствие размера линзы размеру роговицы. Когда контактная линза меньшего размера чем размер роговицы. Основная опасность плотной посадки – это гипоксические изменения роговицы, которые приводят сначала к эпителиопатии, а затем к эрозии роговицы.
Субъективно плотная или крутая посадка более комфортна чем свободная и в этом заключается ее опасность.
Как узнать размер контактных линз
- D(PWR) – Диоптрии
- BC – Радиус базовой кривизны
- DIA – Диаметр
Параметры BC и DIA обозначают размер контактных линз для глаз, радиус и диаметр.
Определить дополнительные параметры для астигматических линз:
- Cyl – Оптическая сила цилиндра
- Axis – Ось цилиндра
Хотите узнать размеры своих линз? Определить основные параметры: радиус, диоптрии, диаметр?
Вам интересно узнать содержание влаги или определить из какого материала контактные линзы сделаны?
Таблица для определения параметров и размеров контактных линз для глаз
Таблица для определения параметров и размеров контактных линз разных фирм
Наименование контактных линз
-12.50 -20.00 и +8.50 +15.00
Возможно вам будет интересно:
Добрый день , пользовалась Aucuvue двухнедельные 8.4 диаметр 14.0 Хочу попробовать линзы фирмы Adria , но там кривизна 8,6 и диаметр либо 14.0 либо 14.2 , стоит ли и какой лучше диаметр тогда ?
Добрый день , пользовалась Aucuvue двухнедельные 8.4 диаметр 14.0 Хочу попробовать линзы фирмы Adria , но там кривизна 8,6 и диаметр либо 14.0 либо 14.2 , стоит ли и какой лучше диаметр тогда ?
Наташа, здравствуйте! Выбор подходящего размера линз определяется только при оценки посадки линзы на роговице.
Дарья, здравствуйте! Выбор подходящего размера линз определяется только при оценки посадки линзы на роговице. Размер линз которые вы носили ранее не учитывается при выборе линз другого дизайна.
Здравствуйте! Ношу acuvue oasis 1 day, кривизна 8,5, диаметр 14,3. Хочу попробовать поносить ocuvue oasis 2 weeks там кривизна 8,4, 8,7 или 8,8, диаметр 14. Подойдут ли они и с какой кривизной выбрать?
Добрый день. Раньше брала линзы -3,75 air optix Hydra glyde, там радиус 8.6 а диаметр линзы 14.2. Теперь вот хочу сменить на линзы получше, есть 2 варианта, подскажите пожалуйста какие лучше выбрать, так как разные диаметры,кривизна.. незнаю какие мне подойдут: 1) air optix night and day, но там диаметр 13,8 а кривизна 8.6 , есть еще 8.4. Подойдут ли мне они? если да, то какие лучше выбрать с кривизной 8.6 или 8.4? и ничего что диаметр меньше чем я сейчас ношу? 2) еще вариант Biofiniti — там радиус 8.6, а диаметр 14.0. но в них спать как бы нельзя.но то что диаметр 14,0 ничего? а я ж ношу 14.2 Подскажите пожалуйста мне оба варианта подойдут по характеристикам? а я уже определюсь с выбором. Большое спасибо!
Екатерина, здравствуйте! Возможно материал линз цветных и прозрачных разный, линзы из силикон-гидрогелевого материала имеют более плотную посадку по сравнению с линзами из гидрогелевого материала
Екатерина, здравствуйте! Возможно материал линз цветных и прозрачных разный, линзы из силикон-гидрогелевого материала имеют более плотную посадку по сравнению с линзами из гидрогелевого материала
Добрый день! Купила недавно цветные линзы с диоптриями, с учетом всех параметров линз которых носила до этого (прозрачные с диоптриями), такая же базовая кривизна и диаметр. Но как только я их надела, они как «сползали» с глаза. Как это объяснить? И мне подбирали линзы в оптике.
Добрый день! Купила недавно цветные линзы с диоптриями, с учетом всех параметров линз которых носила до этого (прозрачные с диоптриями), такая же базовая кривизна и диаметр. Но как только я их надела, они как «сползали» с глаза. Как это объяснить? И мне подбирали линзы в оптике.
Добрый день! Купила недавно цветные линзы с диоптриями, с учетом всех параметров линз которых носила до этого (прозрачные с диоптриями), такая же базовая кривизна и диаметр. Но как только я их надела, они как «сползали» с глаза. Как это объяснить? И мне подбирали линзы в оптике.
Виктория, здравствуйте! Подбор линз возможен только в кабинете контактной коррекции, где врач офтальмолог или оптометрист смогут оценить посадку линзы на роговице и рекомендовать наиболее подходящий для вас дизайн линз.
Здравствуйте! Мне подобрали линзы однодневные с ВС 8,5 и Dia 14,3. Я не хочу приобретать такие, хотелось бы двухнедельные. Но на них не изменить эти значения, стандартно идут BC 8,6 Dia 14,5. С какой проблемой я могу столкнуться если все же закажу двухнедельные? Заранее спасибо!
Здравствуйте! Мне подобрали линзы однодневные с ВС 8,5 и Dia 14,3. Я не хочу приобретать такие, хотелось бы двухнедельные. Но на них не изменить эти значения, стандартно идут BC 8,6 Dia 14,5. С какой проблемой я могу столкнуться если все же закажу двухнедельные? Заранее спасибо!
Здравствуйте! Мне подобрали линзы однодневные с ВС 8,5 и Dia 14,3. Я не хочу приобретать такие, хотелось бы двухнедельные. Но на них не изменить эти значения, стандартно идут BC 8,6 Dia 14,5. С какой проблемой я могу столкнуться если все же закажу двухнедельные? Заранее спасибо!
Ирина,здравствуйте! С помощью кератотопографа можно узнать кривизну роговицы, как мы знаем, она на разных участках эти показатели могут существенно отличится. Эти измерения актуальны при подборе ортокератологических линз или ЖКЛ. При подборе МКЛ такие измерения делать не обязательно. А диаметр роговицы можно посмотреть при рефрактометрии.
Здравствуйте! В статье сказано, что с помощью кератотопографии можно наиболее точно определить диаметр роговицы — скажите, пожалуйста, какой конкретно параметр результатов кератотопографии указывает на диаметр роговицы, или же подскажите, как этот диаметр возможно высчитать, исходя из показателей кератотопографии?
Ирина, здравствуйте! Выбор мягких контактных линз в настоящее время достаточно обширен, сейчас есть возможность подобрать контактные линзы практически для любой роговицы. Еще раз подчеркну, основной параметр правильного подбора линз — это правильная посадка линзы на роговице, а не полное совпадение в значении размера вашей роговицы и базовой кривизны линз.
Светлана, здравствуйте! Линзы AIR OPTIX AQUА и AIR OPTIX NIGHT AND DAY AQUA имеют разный дизайн, какие линзы подходят вам больше можно решить только после оценки их посадки на роговице.
Наталья, здравствуйте! Первичный подбор линз возможен только в кабинете врача офтальмолога или оптометриста. Измеряется не только острота зрения, но также размер роговицы, на основании чего врач рекомендует выбрать тот или иной дизайн контактных линз, затем оценивается посадка линзы на роговице. Кроме этого происходит обучение правилам ношения контактных линз.
Здравствуйте! Приобрела сегодня линзы, а не проверила.. Всегда брала AIR OPTIX AQUА, ВС 8,6 DIA 14,2. Сейчас купила AIR OPTIX NIGHT AND DAY AQUA BC 8,4 DIA 13,8. Такие размеры норм будет? Или лучше обменять? Спасибо
Здравствуйте! При проверке сказали, что плоская роговица и линзы нужны на 10.3, но такие не выпускаются. Возможно ли как то исправить ситуацию? Делать упражнения? Капли? Раньше же могла спокойно носить линзы, а сейчас только на радиус 9 и то не больше 2 часов, иначе сильно болят глаза
Анастасия, здравствуйте! Выбор размера базовой кривизны линзы возможен только при оценки посадки линзы на роговице, линзы разного материала и разного дизайна могут сидеть совершенно по разному даже имея похожие размеры. Поэтому выбор размера линз возможен только в кабинете контактной коррекции.
Здравствуйте. Подскажите пожалуйста. Я ношу однодневные линзы с диаметром 14,3 и радиусом 8,5. Хочу перейти на двухнедельные, какой мне нужен диаметр?
Здравствуйте Александр. Главный критерий подбора линз – правильная посадка линз . Линзы одинаковых параметров но разных производителей будут сидеть по разному. Правильную посадку может подобрать только врач офтальмолог или оптометрист в салоне оптики.
Игорь здравствуйте. Стандартные линзе с радиусом кривизны 7,5 не выпускаются. Единствыенная возможность — это линзы Конкор под заказ, мы с данной компанией не сотрудничаем.
Здравствуйте, сейчас использую линзы 1day acuvue trueye 8.5, 14.2 Подойдут ли soflens daily disposable 8.6, 14.2?
Карина, здравствуйте. Для правильного подбора торических линз необходимо оценивать посадку линзы на роговице. Основным критерием правильного подбора является хорошая посадка линзы на роговице глаза.
Здравствуйте. У меня астигматизм, подобрать линзы сложно. По данным радиус кривизны 8,6, диаметр 14,5 большой. А выбрать то и не получается. Все представленные торические (астигматические) линзы с диаметром 14,5 Как быть?
Алексей,здравствуйте! Основным показателем правильно подобранных контактных линз является их посадка на роговице. Размер линз которыми вы пользовались ранее не является стандартом при выборе линз другого дизайна и из другого материала.
Добрый день. Я носил с момента как купил свою первую пару линз офтальмикс 55uv, радиус 8.6, диаметром 14,2 и -4,25 диоптрий. Сейчас эти линзы сняли с производства. Как видно из выше изложенного текста, менять в меньшую или большую сторону диаметр линз нельзя. Придется подбирать из имеющихся или можно немного варьировать на 0,1-0,2 мм?
Елена, здравствуйте! Диоптрии в контактных линзах и диоптрии соответствующие вашей остоте зрения в очковой коррекции отличаются за счет наличия вертексного расстояния ( смотрите статью «Вертексное расстояние «). Поэтому диоптрии -12,0 в контактных линзах соответствуют диоптриям -14,0 при очковой коррекции.
Здравствуйте,у меня очки -15.0 ,а линзы -12.0 Acuvue Oasys. Стоит ли мне увеличить диоптрий линз?Если да,то на сколько,чтобы комфортно себя чувствовать?Спасибо.
Любовь, здравствуйте! Только по данным рефрактометра советовать контактные линзы не корректно. Основным показателем правильно выбранных контактных линз является их правильная посадка на роговице.
Здравствуйте! Подскажите пожалуйста какие линзы могут подойти? Слабый мелкоразмашистый нистагм(его практически незаметно) Данные авторефрактометра: R 8.02/8.03 , D 42.5/43.0
Добрый день. У мужа -15,0; радиус кривизны по данным авторефрактометра OD 7.29/7.25 OS 7.3/7.25. Не можем ему подобрать контактные линзы. Перепробовали линзы разных производителей, т.к. линзы со стандартными параметрами ему не комфортны. Может быть это связано с его маленьким радиусом? Согласно данных авторефрактометра, подскажите какой радиус Вы ему порекомендуете: 8,0; 8,2 или 8,4? Заранее СПАСИБО.
Виктория, здравствуйте! Помимо диаметра есть множество других параметров, которые влияют на посадку контактных линз, это материал линзы, базовая кривизна, дизайн края. Разные линзы имеют совершенно разные параметры, но это совсем не значит, что они вам не подойдут. Точно так же не означает что другие линзы имеющие такие же параметры как у предыдущих ваших линз обязательно вам подойдут. Поэтому главный критерий правильно подобранных мягких контактных линз – это правильная посадка линз на роговице.
Здравствуйте!Подскажите пожалуйста!раньше брала линзы clarity 8.8 минус 3.25 и диаметр 14.1 ,а теперь не могу подобрать мне предлагают диаметр 14.2 или 14.5 скажите диаметр играет роль в линзах?Спасибо Заранее.
Венера, здравствуйте! Принцип подбора цветных контактных линз такой-же как и обычных линз. Если вы берете обычные линзы -5,25, то и цветные нужно брать с такими же диоптриями. Но цветные линзы с такими значениями диоптрий есть только доступны у цветных линз Air Optix Colors компании Alcon. Кстати это безопасные силикон-гидрогелевые линзы в отличии от других цветных линз, которые являются гидрогелевыми.
Что касается размера линз, то единственным критерием верного выбора размера любых линз является их правильная посадка на роговице глаза и не в коем случае критерием не является размер предыдущих линз, так как линзы разных производителей или даже разные линзы одного производителя будут иметь разный дизайн, состоять из разных материалов поэтому если одни линзы имеют размер базовой кривизны 8,4 и хорошо вам подходят, то другие линзы с другими параметрами также хорошо будут сидеть на роговице имея размер 8,6 и диаметр 14,2.
Поэтому подбор линз или переход на линзы другого дизайна необходимо проводить в кабинете врача, который сможет оценить правильность посадки линзы на роговице именно это будет критерием правильно выбранного размера линз. Единственное что нужно учитывать при приобретении цветных линз, это возможность появления ощущения «тумана» в линзах за счет сужения периферического зрения из-за рисунка цветных линз.
Добрый день! Моя дочь носит линзы с радиусом кривизны 8.4 в диаметре 14.0 с минусом 5.25. Но ей очень хочется цветные линзы, но с радиусом есть только инфинити (корея) их мы не хотим, т.к. там линза полностью окрашена в цвет, а потому искажает цветовое восприятие. Не могли бы подсказать: 1)цветные линзы имеют разницу, чем бесцветные (другой радиус и диаметр)?; 2) если -5.25, то надо при цветных линзы на — 5.50. Спасибо!
Линзы Acuvue 1 day TruEye и Acuvue Oasys разные по дизайну. Для TruEye стандартным является размер 8,5, а для Oasys размер 8,4. Поэтому подбор линз TruEye всегда начинают с размера базовой кривизны 8,5 и только в случае их плотной посадки на роговице выбирается размер 9,0.
В случае Acuvue Oasys подбор всегда начинают с размера 8,4 независимо от того, какую базовую кривизну имели ваши предыдущие линзы. Оценивают посадку линзы размером 8,4 на роговице и только в случае плотной посадки Oasys с размером 8,4 выбирают размер 8,8 или линзы другого дизайна (то есть другой марки).
Здравствуйте! Раньше брала линзы 1-Day Acuvue Trueye -3,75 с кривизной 8,5. Сейчас для экономии хочу перейти на 2-недельные линзы и выбрала Acuvue Oasys. Но там кривизна есть только 8,4 и 8,7. Какие выбрать?
Виталий, здравствуйте! Комфорт в линзах зависит от многих факторов в том числе и от посадки линзы на роговице. Оценка правильной посадки линзы является важным моментом в выборе размера линзы, без оценки посадки не возможно сказать какой размер базовой кривизны и диаметр линзы для вас будет оптимальным. При этом линзы из разных материалов имея одинаковые размеры совершенно по разному будут сидеть на роговице. Неприятные ощущения в линзах могут быть не только из-за неправильной посадки, но также из-за не подходящего раствора, при коньюнктивите, мейбомиите, при синдроме сухого глаза.
Здравствуйте, мне подбирают контактные линзы, ношу 6 дней. Левый глаз почти привык, а правый как будто ветер в глаз дует. Параметры линз: радиус кривизны 8,6 диаметр 14,00 мм. Пробовал контактные линзы с таким же радиусом, но с диаметром 14,1 мм, очееь неприятные ощущения в глазах, постоянно ощущения помех в глазу. Скажите, пожалуйста, может мне на правый глаз подойдет диаметр 13,8 мм? Или что посоветуете? С уважением, Виталий
Все параметры контактных линз
Проблемы со зрением отличаются у людей, близорукость или дальнозоркость требует разных подходов к лечению.
Офтальмологические средства помогают добавить недостающие диоптрии. Они отличаются по различным параметрам и способу воздействия на роговицу глаза.
Радиус кривизны (BC, BCR)
Число с одним знаком после запятой указывает искривление внутренней стороны. Базовая кривизна для 2-х глаз не отличается. Диоптрия определяется по изгибу внешней поверхности, числовые коэффициенты могут быть «+» и «-» . Оптическая зона является средней частью изделия. Кривизна при правильном выборе соответствует форме роговицы.
Большинство средств для коррекции зрения изготавливается в сферической форме, показатель исчисляется в мм, коэффициент имеет 1 знак после запятой. Офтальмолог определяет подходящую диоптрию после проведения обследования.
Среднее расстояние от края роговицы до середины сетчатки составляет 23,5 мм . Отклонения при близорукости составляет 1-7 мм. Каждый прирост на 1 мм прибавляет к диоптрии 3,0. Чаще всего используется радиус кривизны 8,2-8,8, иногда используется 7,9-8,2 и 8,8-9,0.
Диаметр линзы
Это ширина офтальмологического изделия, подходящая под размеры глаза. Цифровые значения в рецептуре и на упаковках имеют один десятичный знак. В большинстве примеров параметры для обоих глаз не отличаются. Минимальный показатель 13,0, а максимальный диаметр – 15,0 мм .
Оптическая сила
В середине изделия присутствует оптическая зона, через которую просматривается окружающее пространство. Поскольку зрение отличается у разных категорий людей, параметры этой области определяются с помощью оптической силы . Офтальмологи занимаются вычислением этих показателей.
Для каждого глаза используются стекла с разными диоптриями, подбирается наиболее подходящая оптика.
После этого он указывает рецепт, на котором определяется оптическая сила органов зрения. Правый глаз обозначается, как OD, а левый – OS. На этикетках упаковок с контактными линзами этот показатель определяется такими символами: PWR и SPH . При покупке необходимо обращать на них внимание. Если на упаковке отображается надпись PWR – 2,00, значит, оптическая сила составляет -2 диоптрии .
Люди классифицируются по степени нарушения зрения:
- слепые – меньше 0,005;
- частично слепые – визус 0,005 – 0,04;
- слабовидящие – визус 0,05 – 0,2.
Мультифокальные линзы имеют несколько параметров оптической силы для повышения четкости зрения вблизи и вдаль.
Ось цилиндра
Показатель определяется в градусах по методике ТАБО, зависит от угла наклона астигматизма. Диапазон измеряется от 90 до 180 градусов. После диагностики определяется астигматизм с прямыми или косыми осями .
Оптическая сила цилиндра CYL
Зависит от оптической силы развитого астигматизма. Стандартный диапазон от -0,75 до 2,25. Это разница между показателями оптической силы в 2-х основных меридианах.
Влагосодержание
Параметр определяется в процентах. Без качественного увлажнения здоровье органов зрения поддерживать невозможно при использовании офтальмологических средств. При синдроме сухого глаза оптика с повышенным влагосодержанием помогают вылечиться .
Материал, из которого изготовлено изделие, определяет оптимальный показатель влажности. Гидрогелевые материалы снабжают организм кислородом, обеспечивают удобство использования.
Высокий процент влагосодержания высушивает поверхность глаза быстрее, поглощает жидкость. Подходящий показатель влагосодержания для гидрогелевых изделий – меньше 50%. Силиконовая оптика взаимодействует с влагой . Ее плотность повышается, это влияет на удобство использования. Водоградиентный дизайн некоторых изделий позволяет получить 33% а внутри и 100% на поверхности.
Стандартные показатели гидрогелевых изделий:
- Biotrue 1-Day содержат 78% влаги;
- Dailies AquaComfort Plus — 69%;
- Proclear 1Day — 60%.
Влагосодержание определяет удобство использования, на качество и безопасность линз влияют свойства удержания жидкости без испарения.
Средства с влагосодержанием меньше 50% используются при зрении от -1 до -5 диоптрий. Материалы с низким количеством жидкости хорошо сочетаются с разными методиками ухода за офтальмологическими средствами . Поглощается мало белка, повышается продолжительность службы. Низкий процент воды увеличивает прочность, стабильность в эксплуатации.
Материалы, содержащие больше 50% жидкости с высокой кислородной проницаемостью, используются для изготовления толстых и прочных изделий для лечения зрения . Они хорошо взаимодействуют с растворами для дезинфекции, не подвергаются термообработке. Материалы, из которых изготовлена оптика с высокой влагопроницаемостью, легко впитывают протеин. Продолжительность службы снижается при использовании ферментных средств для чистки. Литье или метод токарной обточки применяется для производства таких средств .
От 50 до 70% воды находится в линзах, изготовленных на основе ионных или неионных веществ . В материале скомбинированы достоинства изделий с разным количеством влаги. Физиологические свойства позволяют производить тонкие и комфортные изделия. Недостаток – это высокая степень поглощения белка и непереносимость термообработки.
Кислородная проницаемость
Единицы измерения характеристики — Dk/t. Параметр зависит от количества жидкости, снабжающей роговицу кислородом. Обезвоживание изделия влияет на проницаемость воздуха.
Линза сделана из материалов, сдерживающих кислород, чтобы обеспечить нормальное дыхание, роговице требуется высокий уровень проницаемости. Показатель представляет собой скорость прохождения воздуха через материал .
Учитывается его толщина, показатель газораспределения, коэффициент диффузии. За счет повышения количества жидкости и снижения толщины изделия кислородная диффузия повышается .
Очень мягкие изделия легко повредить, поэтому для удобства их толщина увеличивается. Это свойство воздействует на кислородопроницаемость.
Наименьший показатель для изделий дневного использования составляет 24*10-9, для линз с большим сроком действия — 87*10-9.
Толщина центра
Это толщина в геометрическом центре линзы, воздействует на кислородную пропускаемость, удобство использования, оптику и другие характеристики.
Толщина зависит от таких факторов:
- материал;
- влагопроницаемость;
- способ изготовления;
- метод корректировки зрения;
- оптическая зона;
- дизайн;
- красители.
Толщина мягких линз составляет 0,035-0,20 мм, а твердых — 0,10-0,12 мм. Параметр по краям — 0,01-0,05 мм и 0,08-0,12 мм.
Окрашенность
Производятся прозрачные или окрашенные изделия, позволяющие изменить цвет глаз. Создаются различные оттенки и узоры, придают естественному цвету насыщенность.
Полезное видео
Дополнительная информация о характеристиках контактных линз представлена в видеоролике. Специалисты дают советы по выбору подходящих изделий.
Радиус кривизны линзы — что это такое?
Контактные линзы — оптимальный вариант оптической коррекции зрения при дальнозоркости, близорукости, астигматизме и других офтальмологических нарушениях. По сравнению с очками они обладают большим количеством преимуществ, но требуют тщательного подбора с учетом целого ряда параметров. Одна из важных характеристик контактных линз — радиус кривизны, который определяется индивидуально и во многом влияет на комфорт их использования.
Что такое радиус кривизны линзы?
Радиус кривизны представляет собой параметр, характеризующий изгиб линзы с внутренней стороны — там, где она соприкасается с поверхностью глаза. Для комфортного ношения приспособлений необходимо, чтобы они как можно плотнее прилегали к роговице и повторяли ее контуры, поэтому радиус кривизны линзы должен быть максимально приближен к анатомическим характеристикам роговицы. В характеристиках линз разных производителей, которые указываются на упаковке, данный параметр обозначается как BS или BC и измеряется в миллиметрах.
Некоторые приспособления имеют кривизну, которая постепенно увеличивается от центральной части к периферии — их часто прописывают людям, страдающим от астигматизма. На них может быть указано не одно, а сразу два значения радиуса — минимальное и максимальное.
Как определить подходящий радиус кривизны?
Универсальных линз, которые подходят всем людям без исключения, не существует, но большая часть имеет показатель кривизны 8,2-8,8, реже встречаются характеристики 7,9-8,2 и 8,8-9,0. Если роговица имеет индивидуальные особенности, приспособления для оптической коррекции нужно заказывать в индивидуальном порядке.
Чтобы измерить радиус роговицы, следует обратиться к врачу-офтальмологу. Процедура проводится с помощью аппарата-авторефрактометра, который излучает инфракрасный луч, занимает не более 10 минут и не доставляет какого-либо дискомфорта. Пучок света отражается от сетчатки, фиксируется специальными датчиками — на основе измерений подбираются оптимальные параметры для будущей коррекции зрения.
Зачем определять кривизну линзы?
Если прилегающая поверхность изделия будет более выпуклой, чем глазное яблоко, ее подвижность будет значительно усложняться. Приспособление будет давить на поверхность глаза и препятствовать нормальному кровообращению, что вызовет боль, покраснение, ощущение инородного тела, а длительное использование неподходящих линз может привести к воспалительным процессам. Кроме того, при слишком плотной посадке оптического средства нарушается обмен веществ в тканях роговицы и отток слезы между поверхностью глаза и линзой, и может привести к серьезным нарушениям.
В ином случае (когда линза имеет больший радиус кривизны, чем у роговицы) она свободно двигается по поверхности глаза и часто выпадает, при моргании ощущается дискомфорт, а оптическая коррекция не дает необходимых результатов.
Следует отметить, что радиус кривизны линзы во многом определяется материалом, из которого она изготовлена, а также дизайном внутренней поверхности. Гидрогелевые приспособления должны быть более подвижны, чем силикон-гидрогелевые, поэтому характеристики приспособлений из разного материала, предназначенных для одного человека, могут отличаться. Например, если больной носил гидрогелевые линзы с радиусом кривизны 9,0, то при выборе изделий из силикон-гидрогеля ему нужны будут другие параметры — 8,6-8,8. В любом случае, подбор и замена контактных линз должны осуществляться специалистом.
Внимание: при выборе контактных линз максимальное отклонение между кривизной поверхности глаза и линзы может составлять 0,2. В данном случае их можно носить при условии отсутствия дискомфорта и нормального зрения.
Как правильно выбрать контактные линзы?
Правильный выбор контактных линз зависит не только от радиуса их кривизны, но и от целого ряда параметров.
- Тип нарушения зрения (дальнозоркость, астигматизм, близорукость). Каждый тип патологии требует подбора контактных линз с определенными характеристиками в зависимости от клинических особенностей ее течения.
- Оптическая сила. Одна из основных характеристик, измеряющаяся в числовых значениях (диоптриях) со знаком «+» или «-», от которого зависит четкость зрения больного. Ее значение может отличаться для левого и правого глаза как по цифровому значению, так и по знаку.
- Диаметр. Расстояние между краями изделия — для его измерения проводится воображаемая линия от края до края через центральную точку. Стандартный диаметр мягких линз составляет от 13 до 15 мм, чаще всего используются приспособления диметром 13,8-14,5 мм.
- Толщина линзы (измеряется в центральной части). Как правило, «плюсовые» оптические средства имеют большую толщину в центре и гораздо меньшую по краям, а «минусовые», наоборот, тонкие в центре и толстые на периферии.
Кроме того, немаловажную роль играют радиус и ширина зоны скольжения, а при астигматизме, когда больному необходимы особые торические линзы, к списку параметров добавляются оптическая сила цилиндра и ось наклона.
Чтобы определить, насколько линзы с определенными параметрами подходят в конкретном случае, лучше использовать пробный набор, который позволит «примерить» приспособления и оценить результат.
Таблица по подбору пробных линз.
Нарушение зрения Радиус кривизны, мм Радиус ширины и зоны скольжения, мм Диаметр, мм Толщина в центральной области, мм Рефракция (оптическая сила), диоптрии
| Близорукость | 8,0 | 9,0 х 0,5 | 13,5-10 | 0,17 | от -5 до -15 |
| 8,2 | 9,2 х 1,0 | 13,5-10 | 0,17 | от -5 до -15 | |
| Кератоконус | 7,2 | 7,5 х 1,0, 7,8 х 0,5, 8,1 х 0,5, 8,4 х 0,5, 8,7 х 0,5 | 15,5/9,5 | 0,35 | -18 |
| 7,4 | 7,9 х 1,5, 8,4 х 1,0, 8,9 х 0,5 | 15,5/9,5 | 0,35 | от -10 до -15 | |
| 7,6 | 8,1 х 1,5, 8,6 х 1,0, 9,1 х 1,0 | 15,5/8,5 | 0,35 | от -10 до -15 | |
| Афакия | 8,0 | 9,0 х 0,5 | 13,5/9,0 | 0,25 | от +10 до +17 |
| 8,2 | 9,2 х 1,0 | 13,5/9,0 | 0,25 | от +10 до +17 |
Важно: особое внимание на радиус кривизны линзы следует обратить при кератоконусе — заболевании, которое меняют кривизну роговицы. При подборе оптических средств с неподходящими параметрами состояние глаз может значительно ухудшиться.
После выбора пробных линз проводится их примерка — изделия надевают больному, после чего ожидают полчаса, пока пройдет слезотечение и воспаление, после чего оценивают плотность посадки и подвижность изделия, а также ощущения больного.
Как определить, что линзы подобраны правильно?
Самостоятельно определить правильную посадку контактных линз достаточно сложно, поэтому с данным вопросом также лучше обратиться к специалисту. Мягкие изделия должны находиться точно в центре глаза, то есть полностью покрывать радужку глаза, выступая за нее примерно на 1,5 мм, и не более чем на 1,5 мм сдвигаться при движении глазных яблок. Если сместить линзу вверх через кожу нижнего века, она должна быстро и беспрепятственно вернуться на свое место — такая проверка называется пуш-ап тестом.
Свободная посадка характеризуется чрезмерной подвижностью линзы — при моргании она сдвигается на 2 мм и более, постоянно смещается по отношению к центру глаза, не закрывает роговицу, а ее края заходят под верхнее веко. В данном случае острота зрения ухудшается, а слизистая верхней части глаза травмируется краем изделия.
Слишком плотная посадка более опасна, чем свободная — линза чрезмерно прилегает к глазному яблоку, не возвращается на место при пуш-ап тесте (попытке сдвинуть ее через нижнее веко). Признак такой посадки — каемка на поверхности глаза, которая остается после снятия линзы.
Внимание: если при использовании линз дискомфорт проявляется только на одном глазу, нужно подобрать изделия с разными характеристиками для правого и левого глаза.
Существует ряд симптомов, которые говорят о том, что линзы подобраны неправильно. В их число входят:
- повышенная слезоточивость;
- покраснение, воспаление и зуд глаз;
- болезненное и затрудненное движение глазных яблок;
- головные боли, проявляющиеся даже после незначительного напряжения зрения;
- нечеткость изображения, снижение остроты зрения.
При появлении любого из вышеперечисленных симптомов следует обратиться к врачу для замены контактных линз, иначе состояние глаз может значительно ухудшиться. Не стоит забывать и о соответствующем уходе за линзами — изделия нужно промывать дезинфицирующими растворами и хранить в специальных контейнерах.
Правильный подбор линзы с учетом кривизны ее радиуса и других параметров — основное условие хорошего зрения и здоровья глаз, поэтому покупать средства для оптической коррекции нужно только после консультации со специалистом.
Офтальмометрия
Современная аппаратура и высокий профессионализм врачей центра позволяют поставить верный диагноз гл.
Полное диагностическое обследование занимает около 2-2,5 часов. В него входит: точное определение.
Объективное измерение рефракции глаза с использованием современной специализированной аппаратуры.
Это базовый метод диагностики, проводимый в офтальмологии. Процедура с использованием таблиц Головин.
Офтальмометрия или кератометрия – это диагностическая процедура, применяемая для определения радиуса.
Пневмотонометрия – диагностическое исследование в офтальмологии, предназначенное для измерения ВГД.
Доминирующим, ведущим глазом считается глаз, функционально преобладающий в процессе бинокулярного.
Данный метод обследования применяется в диагностике как глазных, так и соматических заболеваний.
Ультразвуковая диагностика — это высокоточный, безболезненный и доступный во всех отношениях метод.
Аккомодация — это возможность глаза совершить усилие для фокусировки на близких объектах. Аккомодация.
ОКТ – высокоточный метод диагностики, позволяющий исследовать состояние структурных элементов глаза.
Наши преимущества
Соответствие международным стандартам ISO 9001:2015.
Сегодня это самая эффективная операция по коррекции зрения.
Пожизненная гарантия на качество проведенных операций.
Внедряются новые технологии и методики, приносящие стабильно успешный результат.
Акции и Скидки
* Предоставляемые скидки не суммируются
Офтальмометрия или кератометрия – это диагностическая процедура, применяемая для определения радиуса кривизны роговицы, которая участвует в обеспечении остроты зрения наряду с другими элементами оптической системы глаза.
Методы офтальмометрии
- Ручной метод: в настоящее время практически не применяется, кривизна роговицы измеряется при помощи специальной линейки.
- С помощью механического офтальмометра: в настоящее время достаточно частый метод, применяемый в обычной практике.
- Компьютеризированные методы определения кривизны роговицы с помощью автоматических кератометров. В клинике ООО «Центр глазной хирургии» данное обследование выполняют с применением приборов IOL Master (Zeiss) и авторафрактометра.
Процедура является полностью безболезненной, не требует особой подготовки пациента и занимает до 30 секунд.
Показания к исследованию
Офтальмометрия назначается пациентам как предоперационное обследование при подготовке к лазерной коррекции зрения, имплантации ИОЛ, при подборе контактных линз, и других. Процедура позволяет определить оптическую силу биологической линзы глаза. Также диагностика проводится для оценки результативности хирургического лечения.
Офтальмометрия позволяет заподозрить и выявить такие патологические процессы, как:
- кератоконус (дистрофические процессы роговицы, вызывающие ее деформацию и приводящие к снижению зрительных функций);
- кератоглобус (дегенеративные изменения роговицы, приводящие к истончению ее стромы; с прогрессированием заболевания происходит выпячивание роговицы, после чего она приобретает форму шара);
- астигматизм (нечеткое зрение)
- патологические процессы, возникающие в результате длительного использования контактных линз.
Офтальмометрия является одним из ведущих методов контрольной диагностики, который применяется после трансплантации роговицы глаза. Результаты измерения радиуса кривизны роговицы и хрусталика имеют важное значение для проведения фоторефракционной кератэктомии или LASIK.
Диагностическая процедура также необходима для назначения удобных и подходящих мягких контактных линз.
Противопоказания
Исследование проводится бесконтактным методом, не вызывает боль и дискомфорт и противопоказаний к его применению не выявлено. Диагностика может быть отложена в следующих случаях:
- воспалительные процессы роговой оболочки и конъюнктивы;
- язвенный кератит (нарушение целостности эпителиального слоя роговицы и ее стромы);
- болезненность, изъязвление, помутнение и гиперемия роговой оболочки;
- травматические эрозии роговицы;
- атрофические процессы, травмирование или наличие инородного тела в глазном яблоке;
- отрыв края роговицы в результате травмы.
Техника проведения офтальмометрии
Процедура полностью безболезненна и занимает минимум времени. Особой подготовки пациента не требуется. Единственным условием является необходимость снятия очков и контактных линз.
- Пациента усаживают на стул перед диагностическим устройством, подбородок фиксируется на специальной подставке.
- Взгляд устремляется в необходимую точку на аппарате. По отражению роговицей изображения, компьютерный аппарат вычисляет радиус кривизны.
- Интерпретацией результатов занимается врач, проводивший исследование.
Расшифровка результатов обследования
После сканирования глазного яблока диагност проводит расшифровку измерения радиуса кривизны роговицы, учитывая цифровые значения, измеренные в максимальном и минимальном ее меридианах (в миллиметрах и диоптриях).
После сканирования глазного яблока оптический аппарат определяет среднее значение радиуса кривизны роговицы в миллиметрах и измеряет показатель преломления света в среде в диоптриях.
Для постановки окончательного диагноза используют результаты офтальмометрии, анамнестические данные и при необходимости проводятся дополнительные методы исследования.
У здорового человека преломляющая сила передней поверхности роговицы у новорожденных составляет 47 диоптрий. К 7-ми летнему возрасту показатели изменяются до 40 диоптрий, во взрослом возрасте в норме варьируют в пределах 40,7 – 46,6.
- Менее 40 диоптрий отмечается у пациентов, в прошлом перенесших оперативное лечение миопии (LASIK).
- При показателях более 47 диоптрий предполагают наличие дистрофических изменений роговицы (кератоконус) на фоне сложного миопического астигматизма.
- Дальнозоркость и близорукость определяется с помощью определения соотношения размеров переднезадней оси. В нормальном состоянии показатель офтальмометрии глазного яблока обратно пропорционален размерам передней оси и наоборот.
Офтальмометрия позволяет не только заподозрить и выявить серьезные офтальмологические заболевания на ранних этапах развития, но и является основным методом, позволяющим подобрать максимально удобные контактные линзы.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.




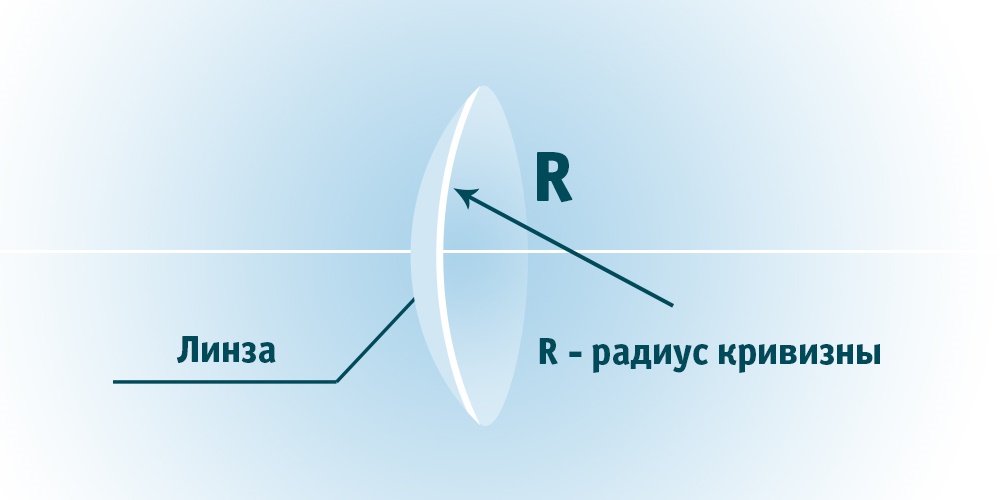
.jpg)