Содержание:
- Как работает суставно-связочный аппарат у собак
- Хондропротекторы как средство профилактики заболеваний суставов
- Профилактика патологий
- Лечение заболеваний суставов
Уровень физической активности вашего питомца может сказать о многом: о правильном формировании костей скелета и мышц, работе суставов и связок, уровне энергии и, соответственно, сбалансированности рациона, а также о психологическом состоянии питомца.
Каждый питомец нуждается в ежедневных упражнениях в виде прогулок, игр с другими собаками, с мячом или подобными тренировками. Не забывайте и об интеллектуальных играх, разучивайте команды и повторяйте старые.
Уровень активности зависит не только от возраста, но и от породы собаки. Для декоративных собак достаточно 20-30-минутной прогулки по утрам, а для представителей охотничьих пород, этого времени будет недостаточно, потому что физиологические процессы в организме собак подобного назначения протекают по-разному.
Недаром говорят – «Движение — это жизнь!». Чтобы ваша собака оставалась здоровой в течение многих лет, поддерживайте ее активность. В то же время ключом к активности любого домашнего животного является забота о его суставах. Чтобы понять, как мы можем продлить срок их службы, необходимо понять их принцип действия.

Как работает суставно-связочный аппарат у собак
Суставы — это подвижные соединения костей. Благодаря им конечности способны двигаться в разных направлениях (сгибание/разгибание). Они также являются амортизаторами и защищают кости от нагрузки во время движений.
Не забывайте, что это не просто хрящевая поверхность. Это большой комплекс, включающий в себя скоординированную работу хряща, жидкости (синовии), которая заполняет пространство сустава, связок и сухожилий, необходимых для поддержания положения и движения тела в пространстве.
Также важно знать, что они имеют разное количество сочленений, например, локтевой сустав сложный и состоит из нескольких простых суставных поверхностей, в которых движения могут выполняться отдельно.

Их пороки развития могут возникнуть уже в эмбриональном периоде под влиянием различных факторов: окружающей среды, диеты и т.д.
Суставы щенков требуют особого внимания в период роста, а также в случае травм конечностей. В период резкого развития щенка наблюдается нехватка строительного материала для роста скелетных тканей. Поэтому для малышей не только крупных, но и средних и даже мелких пород характерны проблемы суставно-связочного аппарата, такие как разворот конечностей (передних или задних).
Хондропротекторы как средство профилактики заболеваний суставов
Заболевания этой области часто встречаются у собак из-за генетической предрасположенности; у крупных пород, при воздействии большого веса тела; у мелких пород, как врожденное заболевание — нестабильность сустава; а также в пожилом возрасте, из-за дегенеративных изменений.
Одним из факторов, влияющих на отсрочку старения, является наличие умеренной физической активности в течение жизни животного. Важную роль играет рацион питания собаки. Для поддержания потенциала суставов потребуется достаточное поступление питательных веществ из крови. Это достигается за счет дополнительных добавок к рациону.
Сегодня рынок кормовых добавок разнообразен, как по действующим веществам, так и по форме самого вещества: таблетки, инъекционные формы, порошки.
При сложных патологиях наиболее эффективны инъекционные формы лекарств, и такие формы вводятся непосредственно в сустав. Тем не менее, при выборе конкретного хондропротектора важно понимать разницу в составе добавки.

Существуют хондропротекторы на основе глюкозамина сульфата. Это вещество является предшественником хондроитина и стимулирует синтез протеогликанов (сложных белков), которые образуют промежуточное вещество соединительной ткани. В то же время препараты, содержащие глюкозамина сульфат, обладают меньшей биодоступностью и усвояемостью из–за необходимости их стабилизации (чаще всего хлоридом натрия — поваренной солью).
Поэтому ветеринары предпочитают добавки на основе глюкозамина гидрохлорида. Это активное вещество обладает тем же действием, что и сульфат, но оно более биодоступно, хорошо усваивается и не требует стабилизации.
Как же защитить или вылечить суставы своего любимого питомца? Существует ряд правил и рекомендаций, следуя которым вы продлите здоровье и активность собаки.
Профилактика патологий
1. Прежде всего, это поддержание веса питомца в норме, так как лишние килограммы несут дополнительную нагрузку на суставной аппарат питомца.
2. Глюкозамин 8в1 Excel — это добавка, которая улучшает регенерацию тканей, предотвращает их разрушение благодаря высокому содержанию глюкозамина. Это также помогает уплотнить ушной хрящ, что корректирует правильное расположение ушей у собак и щенков, чьи стандарты подразумевают это.

|

|

|
3. Берегите своего питомца от переохлаждения, потому что длительные прогулки или отдых на свежем воздухе, когда питомец долгое время лежит на земле, особенно на снегу, могут вызвать развитие дремлющих патологий суставов и послужить триггерами для начала заболевания.
4. Не забывайте о регулярных посещениях ветеринара и своевременной вакцинации. Важно предотвратить появление инфекционных заболеваний, которые осложняют течение патологий.

5. Не переусердствуйте с физическими упражнениями, особенно с прыжками у еще растущих щенков и у пород собак с короткими ногами и длинным туловищем. Такие породы, как корги, таксы и другие, склонны к дископатии (потере эластичности межпозвоночных дисков). Это может быть генетическая предрасположенность, но это также происходит из-за очень активного/пассивного образа жизни. Основное правило для таких пород — делать все в меру.
Лечение заболеваний суставов
1. Если патология уже возникла, регулярно контролируйте изменения в тканях с помощью профилактических (раз в 3-6 месяцев) осмотров у ветеринара.
2. Дозируйте и избегайте чрезмерных физических нагрузок и, наоборот, гиподинамии.
3. Обеспечьте сбалансированную диету витаминами и минералами, а также используйте добавку для поддержания здоровья и подвижности суставов – глюкозамин 8в1 Excel с МСМ.
Глюкозамин способствует нормальной выработке межсуставной жидкости. Таким образом поддерживает питание хряща и выступает в качестве амортизатора. МСМ помогает нормальному функционированию и эластичности связок. Препарат обогащен витамином С.

Важно! Хондропротекторы принимаются курсами не менее 3- х месяцев. Это связано с тем, что они дают накопительный эффект.
Заболевания суставов у собак – это заболевания, которые ухудшают качество жизни не только самих четвероногих, но и их пет-родителей. Если такая проблема появляется, лучше не ждать, пока она достигнет пика, и питомец не сможет двигаться без боли. Обратитесь за помощью к ветеринарным врачам, если вы подозреваете патологию как можно раньше, и придерживайтесь правил профилактики и лечения.
Пусть четвероногие питомцы всегда будут активными и здоровыми!
Рекомендуем также
Программа лечения Врачи Цены Отзывы
Содержание
- Что такое бурсит
- Причины бурсита
- Симптомы бурсита
- Первые признаки
- Явные симптомы
- Опасные симптомы
- Чем опасен бурсит
- Возможные осложнения
- Первая помощь при остром бурсите
- Особенности бурситов разной локализации
- Бурсит нижних конечностей
- Тазобедренный (ТБС)
- Коленный бурсит
- Пяточный
- Бурсит верхних конечностей
- Плечевой
- Локтевой
- Бурсит пальцев
- Бурсит нижних конечностей
- Классификация бурситов
- По характеру воспаления
- Серозный
- Гнойный
- Геморрагический
- Специфический
- По характеру воспаления
- Диагностика бурсита
- Лечение бурсита
- Острый асептический бурсит
- Острый гнойный бурсит
- Хронический бурсит
- Специфический бурсит
- Народные методы
- Операция и реабилитация
- Подход к лечению в «Парамите»
- Общеклинические рекомендации
- Прогноз
- Профилактика
- Частые вопросы по заболеванию
Различные поражения мягких околосуставных тканей, в том числе, бурсит являются частой причиной обращения к хирургу или к травматологу. В последние годы отмечается рост данной патологии. Часто она имеет выраженный профессиональный характер и являются причиной утраты трудоспособности. В московской клинике «Парамита» это заболевание успешно лечат, сочетая традиционные и нетрадиционные методики.
Что такое бурсит
Бурсит – это воспаление синовиальной сумки (бурсы), входящей в комплекс околосуставных тканей. Воспаление может быть острым, подострым, хроническим и рецидивирующим. Воспалительный процесс сопровождается выделением воспалительной жидкости – экссудата различного характера: серозного (воспаление без гноя), гнойного, геморрагического (с кровью), гнойно-геморрагического. Это сопровождается отеком, покраснением, болью и нарушением движения в суставе. Бурсит чаще встречается у мужчин, поражаются преимущественно бурсы в области локтевых, плечевых и коленных суставов. Коды бурситов по МКБ10: локтевого отростка – М70.2; код воспаление бурсы колена – М 70.5; код поражения сумки бедра – М 70.7.
Основные функции бурсы – амортизационные и защитные. Сумки располагаются внутри мягких тканей, окружающих сустав, смягчая их травмирование при движении. Чаще всего бурсы находятся в местах, где образуются костные выступы во время движения сустава. Они представляют собой небольшие плоские упругие мешочки, наполненные синовиальной жидкостью, которую продуцирует выстилающая бурсу изнутри синовиальная оболочка (точно такая же оболочка выстилает изнутри суставную полость). Бурсы могут располагаться в разных слоях мягких тканей: под кожей, фасциями (соединительнотканными футлярами для мышц, сосудов и нервов), мышцами и сухожилиями. А так как сухожилия часто прикрепляются внутри сустава, бурсит сухожилия имеет сообщение с суставной полостью.
Причины бурсита
Воспаление может развиваться при воздействии на сустав разных факторов. Самыми частыми причинами являются:
- травмы с повреждением кожи и проникновением в бурсу условно-патогенной микрофлоры (стрептококков, стафилококков), обитающей на поверхности тела; особенно часто такая патология развивается у лиц со сниженным иммунитетом;
- закрытые травмы могут стать причиной асептического (без наличия инфекции) воспаления, но при этом возможно попадание в сумку инфекции по лимфатическим и кровеносным сосудам из отдаленных очагов (хронический тонзиллит, гайморит, холецистит и др.);
- возможно развитие болезни при попадании в бурсу с током крови специфической инфекции, если пациент ей страдает, — туберкулезной, бруцеллезной, гонококковой, сифилитический;
- длительное микротравмирование сустава при определенной профессиональной деятельности или занятиях спортом; в связи с этим некоторые специалисты считают бурсит профессиональным заболеванием;
- хронические заболевания суставов, приводящие к отложению солей в околосуставных тканях – подагрический и ревматоидный артрит и др.
В группе риска лица:
- страдающие сахарным диабетом, СПИДом, онкозаболеваниями после проведения химио- и лучевой терапии – снижается иммунитет, риск инфицирования бурсы после травмы возрастает;
- страдающие хроническими воспалительными заболеваниями суставов;
- профессия которых связана с постоянным микротравмированием определенных суставов; рабочие горнодобывающей промышленности – травмы плеча и локтя, «колени горничной» — бурситы колена при постоянном стоянии на коленях и т.д.;
- спортсмены — футболисты – травмы колена, теннисисты – травмы локтя и плеча.
Симптомы бурсита
Проявления болезни связаны с причиной ее появления и характером течения. Так, острые бурситы обычно развиваются после открытой или закрытой травмы, со временем, при отсутствии лечения течение становится подострым и хроническим. При микротравмировании заболевание развивается медленно и имеет склонность к длительному хроническому течению.
Первые признаки
При остром бурсите первыми симптомами являются отек, покраснение и боль в околосуставной области. Из-за боли и отека нарушается и функция сустава: он с трудом сгибается и разгибается.
Хроническое воспаление в сумке начинается медленно, постепенно. Единственным признаком бурсита долго может быть появление небольшого упругого болезненного при надавливании образования в околосуставной области. Функция сустава не нарушена.
Явные симптомы
Острое течение сопровождается сильными болями, отеком, покраснением. Если начинается гнойный процесс, все эти проявления усиливаются, повышается температура тела, появляются признаки интоксикации – головная боль, боли в суставах, недомогание. Асептический процесс после травмы может закончиться выздоровлением за 1 – 2 недели. Но если присоединяется инфекция, болезнь принимает сначала подострое, а затем хроническое течение.
Хронический бурсит протекает скрыто, но при повторных травмах или переохлаждении возможны обострения. Они протекают по типу острого воспаления, симптомы его менее выражены, стерты, температура тела нормальная или слегка повышена.
Опасные симптомы
Гнойное воспаление сумки может перейти на окружающие мягкие ткани с развитием флегмоны – гнойника, не ограниченного капсулой. Состояние резко ухудшается, сустав значительно отекает, боль становится невыносимой. Общее состояние больного тяжелое: лихорадка, интоксикация, бред. Это очень опасные симптомы бурсита, лечение в таких случаях проводится хирургическим способом.
При хроническом туберкулезном бурсите возможен прорыв воспалительного экссудата наружу с образованием кожных свищей, с трудом поддающихся лечению.
Чем опасен бурсит
Заболевание опасно присоединением инфекции и переходом острого воспаления в хроническое с развитием осложнений.
Возможные осложнения
Бурсит лучше всего лечить на острой стадии. Лечение требуется даже при минимальных проявлениях болезни, чтобы остановить ее прогрессирование и развитие осложнений. Если этого не сделать, то резко повышается риск развития:
- острого гнойного воспаления в бурсе с некрозом ее стенок, прорывом гноя в окружающие ткани и развитием флегмоны – гнойника, не ограниченного капсулой;
- прорыв гноя из бурсы в суставную полость с развитием гнойного артрита, остеомиелита и сепсиса;
- при хроническом течении внутри сумки образуются спайки, камни из солей; они препятствуют амортизации, вызывают хронические боли и нарушение суставной функции.
Первая помощь при остром бурсите
При появлении симптомов бурсита после травмы необходимо:
- придать конечности неподвижность в наименее болезненном положении;
- приложить к травмированному суставу холод;
- принять внутрь любое лекарство из группы нестероидных противовоспалительных средств (НПВС) – таблетку Кеторола 10 мг, Найза 100 мг, Кетонала 150 мг;
- срочно обратиться в клинику; если боль очень сильная, вызвать скорую помощь.
Даже незначительные симптомы острого асептического бурсита нужно пролечить как следует, чтобы не было осложнений. Самостоятельно сделать это невозможно.
Особенности бурситов разной локализации
Бурсит может развиваться в области любых суставов, течение этого заболевания имеет свои особенности в зависимости от локализации.
Бурсит нижних конечностей
Самая частая локализация, так как именно ноги чаще всего травмируются. В области разных суставов ног болезнь проявляются по-разному.
Тазобедренный (ТБС)
Бурситы сумок ТБС встречаются не так часто, но протекают тяжело, длительно и со значительными болями. Начало их чаще всего связано с острой травмой. Поражаются обычно поверхностная и глубокая сумки большого вертела, расположенные с наружной и внутренней поверхности бедренной кости, а также подвздошно-гребешковая, расположенная внутри мышечного ягодичного слоя. При остром течении появляются значительный болевой синдром, боли отдают в ногу по наружному краю, за счет чего происходит ограничение движений. Если воспаление принимает гнойный характер, состояние больного тяжелое: лихорадка, озноб, признаки интоксикации. Боли в области сустава очень сильные, но отек и воспаление внешне видны не всегда, особенно, если процесс протекает в глубине тканей. Острый бурсит ТБС не всегда легко отличить от острого артрита.
При подостром и хроническом течении боли меньше, но ограничение движений значительное. Характерно также длительное течение, с трудом поддающееся лечению. Бурсит ТБС может иметь туберкулезное происхождение и длительное рецидивирующее течение.
Коленный бурсит
Самая частая локализация бурсита – сумки колена. Обычно поражаются бурсы, расположенные спереди над и под надколенником (препателлярная и инфрапателлярная), а также бурса, расположенная сзади, под коленом (гусиная). Сумки в области надколенника обычно являются следствием падения на колено или частого длительного нахождения на коленях (колени монахов и священников). Иногда бурсит коленного сустава развивается на фоне подагры и отложения в бурсе солей мочевой кислоты (уратов).
Острый препателлярный и инфрапателлярный бурсит коленного сустава редко носит гнойный характер и часто протекает с незначительной отечностью, болезненностью при движениях при почти полном отсутствии двигательных нарушений. Это является основной опасностью заболевания, так как больные редко вовремя обращаются за медицинской помощью и процесс или проходит самостоятельно, или переходит в хронический, лечить который гораздо сложнее. Опасен также переход серозного воспаления в гнойный: колено отекает, кожа над ним краснеет, появляется лихорадка, интоксикация и риск необратимых изменений в области надколенника с инвалидизацией.
Поражение гусиной бурсы под коленом обычно связывают с высокими нагрузками и гормональными нарушениями: чаще всего гусиный бурсит коленного сустава развивается у женщин, страдающих ожирением. Женщине при этом из-за болей трудно подниматься и спускаться по лестнице. Хронический гусиный бурсит называют также кистой Беккера.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Пяточный
В области голеностопного сустава и стопы часто развивается посттравматический ахиллобурсит – воспаление подкожной пяточной бурсы – амортизационной прокладки между между ахилловым сухожилием и бугром пятки. Бурсит пяточной сумки может начинаться после острой травмы или длительного микротравмирования при ношении обуви на высоком каблуке.
Пяточный ахиллобурсит носит обычно подострый и хронический характер. Симптомы бурсита суставов пятки и стопы: появление упругой округлой ограниченной и постепенно увеличивающейся в диаметре припухлости и болей при движении, особенно сильных при ношении обуви на высоком каблуке и хождении на цыпочках. Иногда серозный воспалительный процесс переходит в гнойный. Это сопровождается повышением температуры, недомоганием, усилением болей, покраснением, отечностью пятки и стопы. Гной может распространяться на голеностопный сустав с развитием гнойного артрита, а также остеомиелита суставообразующих костей стопы.
Бурсит верхних конечностей
Воспаление околосуставных сумок рук также встречается достаточно часто. Связано оно обычно с травмами или с профессиональной (спортивной) деятельностью. Течение бурсита сумок суставов верхних конечностей и его осложнения связаны с особенностью строения сустава и расположения бурс.
Плечевой
Плечевой бурстит чаще всего развиваются в субакромиальной, поддельтовидной и подкожной акромиальной сумках после перенесенных травм, например, после падения на сустав. Внешне заболевание может проявляться незначительно, так как бурсы в основном находятся в толще мягких тканей. Появляются сильные боли и легкая припухлость в месте воспаления. Боли усиливаются при движении, могут отдавать в плечелопаточную область. Острый асептический процесс может пройти самостоятельно через 1 – 2 недели, если рука будет находиться в неподвижном положении. Иногда воспаление становится гнойным со всеми возможными осложнениями – абсцессом мягких околосуставных тканей, гнойным артритом и остеомиелитом. При хроническом течении бурсита сустава плеча появляются длительные боли при отведении и вращении плеча и небольшая припухлость в области поражения.
Локтевой
По частоте развития локтевой бурсит не уступает коленному. Причиной острого воспаления может быть травма при ударе или падении. Особенно опасны проникающие травмы, когда через рану или ссадину в бурсу проникает неспецифическая инфекция. В таких случаях может развиваться гнойный бурсит локтевого сустава с осложнениями: абсцессами, гнойным артритом и остеомиелитом, что даже после выздоровления часто заканчивается инвалидностью.
Подострый и хронический бурсит локтевого сустава часто начинается в подкожной локтевой сумке, развивается медленно, сопровождается болями и связанными с ними нарушениями движений. При длительном течении заболевания в бурсе развиваются спайки, что затрудняет проведение лечения. Бурсит плечелучевой сумки часто развивается у теннисистов и носит хронический характер.
Бурсит пальцев
Подкожные тыльные пястно-фаланговые сумки пальцев воспаляются при травмах и перегрузках. Особенно часто такая патология развивается в области суставов I пальца. Пораженная область отекает, краснеет, появляются боли, усиливающиеся при сгибании и разгибании пальцев. Но если не присоединяется инфекция, в большинстве случаев острый процесс заканчивается выздоровлением через 10 – 14 дней. Серьезные осложнения могут развиваться при инфицировании.
Хронические бурситы суставов пальцев возрастного обменно-дистрофического характера могут развиваться в пожилом возрасте. Характеризуются появлением болей в пораженной области, усиливающихся при обострении и стихающих во время ремиссии.
Классификация бурсита
Есть несколько классификаций бурсита по различным параметрам течения воспалительного процесса:
- по виду воспалительного процесса — асептический и инфекционный;
- по характеру воспалительной жидкости (экссудата) – серозный (негнойный), гнойный, геморрагический (в экссудате присутствует кровь), фиброзный (со склонностью к образованию соединительнотканных спаек);
- по виду возбудителя инфекции – неспецифический (стафилококки, стрептококки и др. условно-патогенные бактерии) и специфический (возбудители туберкулеза, гонореи, сифилиса, бруцеллеза);
- по локализации – соответствует названию сустава и воспаленной бурсы – коленный, бедренный, плечевой и т.д.;
- по характеру течения воспаления:
- острый – все симптомы ярко выражены; если воспаление асептическое, то оно быстро проходит, иногда даже без лечения, но если присоединяется инфекция, состояние ухудшается, выздоровление затягивается;
- подострый — затяжное течение на фоне сниженного иммунитета или недостаточного лечения;
- хронический — длительное течение с обострениями и ремиссиями; со временем в полости бурсы образуются спайки, откладываются известковые соли, образуются камни; все это приводит к снижению функции сустава и хроническим болям.
Виды бурсита по характеру воспаления
При воспалительном процессе внутренняя синовиальная оболочка капсулы сумки начинает усиленно продуцировать синовиальную жидкость. В зависимости ее характера, выделяют серозные, геморрагические, гнойные бурситы. Кроме того, имеется особая группа специфических бурситов, развивающихся на фоне специфических инфекций, каждая из которых имеет свои особенности, отражающиеся на течении болезни.
Серозный
При закрытой травме или микротравмировании бурсы синовиальная оболочка реагирует продуцированием повышенного количества стерильной синовиальной жидкости, которая состоит из жидкой части крови (плазмы) и небольшого количества эритроцитов и лейкоцитов. Бурса переполняется жидкостью, растягивается, стенки ее воспаляются. Симптомами серозного воспаления являются появление округлого упругого (иногда мягкого, вялого) болезненного выпячивания с четкими границами. Часто так протекает бурсит локтевого сустава. Окружающие мягкие ткани слегка отечны. Если к такому воспалению не присоединяется инфекция, вылечить его можно за 1 – 2 недели.
Гнойный
Чаще всего гнойный бурсит развивается из серозного при попадании в сумку инфекции. При закрытых травмах инфекция может попадать из таких хронических очагов, как хронический тонзиллит, гайморит, холецистит и даже кариозные зубы. Воспаление может быть изначально гнойным, если причиной его была открытая рана и в бурсу была занесена инфекция. Гнойный бурсит может начаться также при переходе гнойного воспаления с окружающих мягких тканей или из суставной полости при гнойном артрите.
Если бурса находится близко к поверхности (подкожная), то гнойный процесс сопровождается резким отеком, покраснением тканей, сильными распирающими болями, лихорадкой, недомоганием и признаками общей интоксикации – головными болями, летучими болями в мышцах и суставах, иногда рвотой и т.д. Но если бурса лежит в глубине мягких тканей, внешний проявлений в виде покраснения и отека может не быть. Поэтому такие бурситы (например, в области тазобедренного сустава) трудно отличить от артритов.
При несвоевременно начатом или неадекватном лечении заболевание осложняется гнойными процессами в мягких тканях (абсцессами, флегмонами), гнойными артритами, остеомиелитами и даже общим заражением, угрожающем жизни, – сепсисом.
Поэтому важно при появлении непонятных болей в области суставов, сопровождающихся подъемом температуры, немедленно обращаться к врачу. Самолечение в домашних условиях опасно для жизни!
Геморрагический
При этом воспалительном процессе экссудат приобретает примесь крови. Развивается чаще всего после травм. Синовиальная жидкость имеет серозно-геморрагический характер. При своевременно начатом лечении заболевание может закончиться полным выздоровлением. Если не проводить лечение, например, локтевого бурсита, в полости бурсы сформируется сначала фибрин, а затем соединительная ткань (спайки). Амортизационная функция сумки снизится, появятся боли при движении.
Значительно возрастает риск инфицирования такого бурсита, так как кровь является отличной питательной средой для условно-патогенной микрофлоры, в первую очередь золотистого стафилококка. Инфекция может проникать в бурсу как извне, с поверхности кожи, так и изнутри из внутренних очагов инфекции. Развивающийся гнойно-геморрагический процесс протекает тяжело и требует активного хирургического вмешательства.
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Специфический (при туберкулезе, бруцеллезе, гонорее)
Это особые виды бурситов. Так, туберкулезом поражаются в основном бурсы, расположенные в глубине тканей. Чаще всего поражаются околосуставные сумки тазобедренного сустава. Течение хроническое, с обострениями и ремиссиями. В полости бурсы постепенно образуется характерное для туберкулеза творожисто-гнойное содержимое. Со временем стенка бурсы разрушается и экссудат пробивает себе дорогу через мягкие ткани на поверхность кожи – так формируются туберкулезные свищи. Лечение длительное, консервативное и хирургическое.
Гонорейный бурсит чаще всего развивается в области колена и пятки. Протекает остро, с сильными болями, покраснением и отеком тканей, подъемом температуры. Лечение гонорейной инфекции приводит к выздоровлению.
Диагностика бурсита
Перед назначением лечения врач ортопед-травматолог или ревматолог опрашивает, осматривает пациента и назначает ему дополнительное обследование, целью которого является выявление причин заболевания, точной локализации процесса и характера воспаления. Назначаются следующие исследования:
- Лабораторные – общий, биохимический и иммунологический анализы крови – выявляются воспалительные процессы, нарушения обмена веществ, аутоиммунные процессы.
- Инструментальные:
- УЗИ – позволяет выявить воспаленную бурсу и оценить ее состояние;
- рентгеновский снимок – исключение воспаления в суставе (артрита) и выявление отложения солей в бурсе;
- магнитно-резонансная томография (МРТ) – позволяет установить все параметры воспаленной бурсы;
- пункция – прокол сумки и забор экссудата для лабораторного исследования, в том числе для микробиологического с выявлением возбудителя инфекции и его чувствительности к антибиотикам.
Лечение бурсита
После того, как пациенту будет установлен окончательный диагноз, назначается лечение с индивидуально подобранной консервативной терапией, включающей медикаментозные и немедикамнтозные методики. Если в результате консервативное лечение оказывается неэффективным, проводится хирургическая операция.
Лечения острого асептического (неинфекционного) бурсита
При таком типе бурсита назначают:
- фиксирующую повязку (ортез, бандаж) для придания неподвижности и покоя суставу – любое движение будет усиливать воспаление;
- после травмы к суставу прикладывают холод;
- лекарственные препараты из группы нестероидных противовоспалительных средств (НПВС) – Диклофенак, Найз, Индометацин и др. в виде инъекций или таблеток для приема внутрь; наружно на пораженную область наносят мазь или гель с НПВС, например, 5% гель Диклофенак;
- при сильных болях и отсутствии инфекции проводится пункция сумки – удаляется экссудат и вводится раствор Гидрокортизона (глюкокортикоидного гормона), снимающего воспаление, отек, подавляющего образование экссудата;
- после того, как признаки острого воспаления уменьшатся, назначают физиопроцедуры (УФО, УВЧ и др.), а еще через некоторое время назначают массаж, лечебную гимнастику, гели и мази с НПВС для устранения болевых ощущений.
Лечение острого гнойного бурсита
Лечение поводит хирург:
- фиксирующая повязка;
- препараты из группы НПВС;
- антибактериальная терапия – с учетом чувствительности инфекции к антибиотикам;
- пункции бурсы с удалением гнойного экссудата и промыванием полости антисептическим раствором;
- если состояние не улучшается, проводится хирургическая операция – капсула вскрывается, удаляется гной и затем проводится лечение гнойной раны;
- после устранения инфекции назначаются курсы физиотерапии, ЛФК.
Лечение хронического бурсита
При хроническом бурсите назначают:
- при обострении проводится консервативное лечение, как при остром бурсите; назначают таблетки и мази, в состав которых входят НПВС;
- широко используются физиотерапевтические методы лечения: ультрафиолетовое облучение, УВЧ, парафин, озокерит, ультразвук, магнито- и лазеротерапия и др.;
- если консервативное лечение не помогает, проводится хирургическая операция – бурса иссекается.
Лечение специфического бурсита
При специфическом бурсите назначают:
- проводится лечение основной инфекции с одновременным местным лечением воспаления в бурсе; при туберкулезном бурсите часто приходится проводить операцию удаления бурсы с иссечением свищевых ходов.
Народные методы
Все лечебные методики назначает врач. В том числе он может вводить в состав комплексного лечения народные методы, например, такие компрессы и аппликации, которые можно делать дома:
- компрессы из меда, алоэ и водки; взять в равных пропорциях жидкий подогретый мед, сок алоэ (сорванный лист должен сутки полежать в темном месте) и водку, смочить салфетку, приложить к больному суставу; сверху накрыть полиэтиленом, утеплить и держать компресс 30 минут перед сном; применяют компресс при бурсите вне обострения в виде курса лечения ежедневно в течение 10 дней;
- солевые аппликации; солевым раствором (1 столовая ложка на 0,5 л прохладной воды) смочить салфетку, приложить к воспаленному месту на 15 минут; можно использовать несколько раз в день при остром бурсите – этот народный метод хорошо устраняет воспаление, отек и боль.
Операция и реабилитация
При остром гнойном бурсите лечение проводится хирургическим способом: вскрывают сумку, удаляют гной, промывают полость антисептическим раствором, а затем проводят хирургическое лечение раны. При хроническом воспалении, не поддающемся консервативному лечению, бурсу иссекают.
После курса лечения бурсита проводится реабилитация. Она необходима для восстановления работы мышц и сустава, которые длительно находились в неподвижном состоянии. Назначают витаминно-минеральные комплексы, препараты, улучшающие кровообращение и обмен веществ, курсы физиотерапии, массажа, лечебной гимнастики, которые можно проводить в домашних условиях:
Подход к лечению заболевания в нашей клинике
Специалисты клиники «Парамита» разработали собственный подход к лечению бурсита. После тщательного обследования они назначают таким пациентам комплексное лечение, включающее:
- современные европейские медикаментозные и немедикаментозные методики;
- традиционные методы лечение врачей Древнего Китая и Тибета – иглоукалывание, моксотерапия, аурикулотерапия, фитотерапия и др.; наши врачи прошли подготовку по данным методикам в ведущих китайских клиниках.
Такой подход к лечению бурсита позволяет нам сразу же избавить пациента от болей, а затем спокойно провести курс терапии и реабилитации. Об эффективности проведенной терапии говорят многочисленные положительные отзывы больных.
Общие клинические рекомендации
После проведения курса лечения бурсита сустава необходимо:
- в течение года раз в 3 месяца посещать лечащего врача с профилактической целью; при необходимости врач при бурсите назначает курс профилактического лечения;
- избегать травм, тяжелых физических нагрузок и однообразных движений, связанных с профессиональной или спортивной деятельностью;
- поддерживать нормальный вес тела;
- заниматься ЛФК, в том числе в домашних условиях, плавать в бассейне;
- отказаться от обуви на высоких каблуках.
Прогноз
При остром бурсите прогноз благоприятный: если нет гнойных осложнений, болезнь заканчивается полным выздоровлением. После гнойных осложнений возможно образование спаек, отложение солей, развитие артритов. Хронические бурситы, не поддающиеся консервативному лечению, лечатся оперативно с благоприятным исходом.
Профилактика
Чтобы избежать ъаболевания, человек должен:
- при открытых травмах сразу же проводить обработку ран;
- при появлении болей, отека в области сустава сразу же обращаться за медицинской помощью;
- своевременно пролечивать все имеющиеся в организме очаги инфекции;
- избегать тяжелых нагрузок, особенно, если постоянно нагружаются одни и те же суставы;
- носить удобную обувь.
Частые вопросы по заболеванию
Бурсит и артрит — в чем разница?
К какому врачу при бурсите нужно обращаться?
Бывает бурсит у детей?
Как правильно лечить бурсит?
За сколько по времени проходит заболевание?
Острый асептический (неинфекционный) бурсит проходит за 1 – 2 недели, инфекционный при назначении адекватного лечения продлится немного дольше, а хронический может протекать длительно.
Бурсит – это заболевание, которое легко лечится вначале. Поэтому так важно своевременно обращаться за медицинской помощью, если после травмы или на фоне значительных нагрузок появились неприятные ощущения и боль в области сустава. Самостоятельно проводить лечение бурсита не стоит – это только повысит риск осложнений. Специалисты клиники «Парамита» в Москве имеют большой опыт в лечении такой патологии. Обращайтесь!
Литература:
- Зборовский А.Б., Бабаева А.Р. Новые подходы к лечению заболеваний внесуставных мягких тканей // Терапевтический архив. 1997. № 5. С. 82–84.
- Олюнин Ю.А. Заболевания внесуставных мягких тканей. Патогенез, клиника, лечение // РМЖ. 2007. № 26. С. 20–23.
- Salzman K.L., Lillegard W.A., Butcher J.D. Upper extremity bursitis //Am. Physician. 1997. Vol. 56. (7). P. 1797–1812.
- Rainsford K.D. Nimesulide – a multifactorial approach to inflammation and pain: scientific and clinical consensus // Curr Med Res Opin. 2006 Jun. Vol. 22 (6). Р. 1161–1170.
Оценка читателей
Пиодермии (Pyoderma) — это инфекционные заболевания кожи, которые вызывают болезнетворные бактерии. Проявляются высыпаниями гнойничков и вялых пузырей (пустул и фликтен). Болезнь чаще протекает остро, иногда хронически-рецидивирующе и редко хронически.
Пиодермия у детей
Пиодермиями чаще болеют дети. На приёме у детского дерматолога около половины пациентов — это дети с различными формами пиодермии. Среди новорождённых и детей грудного возраста пиодермии составляют 25–60 % от всех обращений с дерматозами [1].
Пиодермия у взрослых
У взрослых пиодермия встречается значительно реже — в 12,5 % случаев, из них 60–70 % пациентов — это мужчины. Хронические пиодермии чаще всего выявляют в 45–65 лет [11]. В основном болеют рабочие шахт, горнодобывающей промышленности и механизированных отраслей сельского хозяйства, например трактористы и комбайнёры. Это связано с частыми микротравмами, которые получают работники данных сфер.
Причины пиодермии
Гнойные инфекции кожи вызываются пиококками (от др.-греч. πύον, пио — гной), чаще всего — стафилококками и стрептококками [2][3][4]. Также болезнь может возникать под влиянием других бактерий, например вульгарного протея, пневмококков и синегнойной палочки, которые развиваются вместе со стафилококками и стрептококками.
Заразиться пиококками можно при контакте с инфицированными людьми, животными и загрязнёнными предметами.
Основные факторы риска развития пиодермии — это микротравмы, ожоги, размягчение кожи при длительном контакте с водой, общее и местное перегревание или переохлаждение, продолжительное трение и давление на кожу инструментами и одеждой, а также гнойный артрит и остеомиелит.
Хроническое гнойное воспаление возникает при изменении реакции организма на пиококки. Ему подвержены пациенты с сахарным диабетом, болезнями крови, иммунодефицитами, желудочно-кишечными заболеваниями, например язвенным колитом и болезнью Крона [5][7].
При пиодермии образуются болезненные высыпания — пустулы и фликтены.
Пустула — это гнойничок, окружённый узкой полоской покраснения. Он возникает в устье волосяных фолликулов, потовых и сальных желёз. Подсыхая, пустулы образуют медово-жёлтую корку. Если гнойнички расположены в устье волосяного фолликула, то волос проходит сквозь них.
Фликтена — это тонкостенный вялый пузырь, окружённый венчиком покраснения. Прозрачное содержимое пузыря подсыхает, образуя плоскую серую корку, по краям которой видна кайма шелушения. При снятии корки обнажается влажная ссадина (эрозия). После заживления на месте фликтены остаётся лёгкая пигментация [6].
При пиодермии могут возникнуть общие симптомы: высокая температура, озноб и головная боль.
В норме роговой слой эпидермиса непроницаем для микробов и их токсинов. В составе кожного сала преобладают ненасыщенные жирные кислоты, катионные белки, пептиды кателицидины, а также постоянная микрофлора, которые препятствуют колонизации кожи микробами-пришельцами.
Если болезнетворные бактерии всё же проникли в кожу, возникает острое гнойное воспаление. Накопление в очаге продуктов воспаления и токсинов бактерий приводит к некрозу тканей. В результате образуется обширная зона некроза, или флегмона. Кожа утрачивает свои защитные свойства, экзотоксины бактерий через кровь распространяются по всему организму, и возникает общая интоксикация с лихорадкой. Токсические поражения кожи, сопровождающиеся образованием пузырей, вызывают стафилококки II фагогруппы [2][4].
На развитие болезни также влияет общее состояние организма: если он ослаблен другими заболеваниями, то пиодермия протекает тяжелее. При длительном течении болезни повышается чувствительность к аллергенам бактерий, что проявляется аллергическими высыпаниями [2].
Коды пиодермий по Международной классификации болезней (МКБ-10): L00–08, L39.4, L46, L66, L73, L74.8, L88, L98.4, R02.
Выделяют три основные группы пиодермии:
- стафилодермии — вызваны стафилококками;
- стрептодермии — возникают при заражении стрептококками;
- атипические пиодермии — могут развиться из-за воздействия различных микробов.
Впервые на связь формы высыпаний с различными возбудителями обратил внимание немецкий дерматолог Й. Ядассон в 1927 году. Он установил, что при стафилодермии чаще образуются пустулы, а при стрептодермии — фликтены [3].
Стафилодермии
К стафилодермиям относятся остиофолликулит, фолликулит, сикоз вульгарный, рубцующийся фолликулит головы, келоидные угри, фурункул, фурункулёз, гидраденит, псевдофурункулёз, карбункул, пиококковый пемфигоид новорождённых, эксфолиативный дерматит Риттера.
Остиофолликулит располагается в устье волосяного фолликула и окружён венчиком покраснения. С затиханием процесса он подсыхает в медовую корку, при отпадении которой кожа бесследно заживает.
Фолликулит и глубокий фолликулит отличаются друг от друга глубиной поражения кожи. Подсыхая, пустула покрывается медовой коркой, затем очаг разрешается и на его месте образуется пятно или участок пигментации.
Вульгарный сикоз развивается при хроническом поражении кожи в области бороды и усов, в месте роста щетинковых волос, а также на коже гениталий. Заболевание встречается почти исключительно у мужчин. Множественные болезненные поверхностные и глубокие пустулы группируются и образуют небольшие бляшки. Неопрятный вид пациентов приводит к дополнительным переживаниям и усложняет картину болезни невротическим синдромом.
Рубцующийся фолликулит головы — это гнойно-некротическое воспаление волосяного фолликула. Ему обычно предшествует гнойное воспаление в других органах, например гнойный артрит и остеомиелит. При фолликулите образуется небольшая язва, при заживлении которой появляется рубец. Длительный фолликулит приводит к мелкоочаговому облысению.
Келоидные угри — это рубцующийся воспалительный процесс волосяных фолликулов на затылке и шее. Сперва вдоль шейной складки образуются глубокие пустулы, после их вскрытия остаётся рубец неправильной формы.
Фурункул — это гнойно-некротическое воспаление волосяного фолликула и окружающих его тканей. Наиболее часто возникает на задней поверхности шеи, лице, пояснице и ягодицах. При одиночных фурункулах общие симптомы не появляются. Опасны фурункулы на коже лица и волосистой части головы: они могут осложниться септическим флебитом, менингитом, сепсисом, абсцессами в органах и костях.
Также выделяют особую форму — злокачественный фурункул. Такой узел увеличивается, теряет очертания из-за нарастающего отёка, вызывает сильную боль. Вокруг фурункула возникают тромбофлебиты, воспаляются лимфатические узлы и сосуды (лимфаденит и лимфангит). Температура тела повышается до 40 °С, болит голова и затуманивается сознание. В крови увеличивается число лейкоцитов, повышается скорость оседания эритроцитов (СОЭ). Длительность развития фурункула в основном зависит от его расположения, в среднем составляет 1–2 недели.
Фурункулёз — это множественное высыпание или рецидивирующее появление одиночных фурункулов. Его считают рецидивирующим при длительности больше двух месяцев.
Фурункулёз может быть нескольких видов:
- острым или хроническим;
- локализованным (например, на задней поверхности шеи, в области поясницы) или общим (фурункулы распространяются по всему телу).
При общем фурункулёзе может появиться озноб, повыситься температура, ухудшиться самочувствие, развиться регионарный лимфаденит и лимфангит.
При хроническом рецидивирующем течении фурункул обычно развивается за 10–13 дней. При сахарном диабете фурункулёз тяжело лечится и часто приводит к осложнениям. Узел при этом растёт в ширину, возникает стойкое покраснение кожи, гнойный процесс распространяется на подкожную клетчатку (образуется абсцесс) [4][7].
Гидраденит — гнойное воспаление апокринной потовой железы, которое возникает в подмышечной впадине, реже на лобке, в области половых органов и промежности. Гидраденит чаще всего развивается летом у тучных людей. Болезнь длится около двух недель, однако воспаление нередко возникает повторно и затягивается до нескольких месяцев, особенно при двустороннем поражении. Узел увеличивается до размеров грецкого ореха и больше, сильно болит. Со временем он вскрывается, из него выделяется сливкообразный гной. Позже на месте узла образуется втянутый рубец.
Множественные абсцессы новорождённых (псевдофурункулёз) — это острое гнойное воспаление эккринных потовых желёз. Заболевание развивается у ослабленных, недоношенных детей с анемией, низким весом и при плохом уходе. Чаще оно возникает в первый месяц жизни, реже в возрасте до шести месяцев.
При псевдофурункулёзе на коже головы, туловища, рук и ног ребёнка появляются пустулы величиной с булавочную головку. Они быстро вскрываются, их содержимое подсыхает в медово-жёлтую корку. Одновременно возникают многочисленные болезненные узлы размером от горошины до яйца, багрово-синюшного цвета, плотной консистенции. Они размягчаются и вскрываются, при этом выделяется жидкий жёлто-зелёный гной. При псевдофурункулёзе образуются множественные язвы в форме свищей. После заживления остаются рубцы.
Некоторые узлы самостоятельно не вскрываются, продолжая беспокоить ребёнка. С появлением новых узлов ухудшается самочувствие, температура тела повышается до 38–39 °С, нарастает анемия, ухудшается аппетит и снижается вес, увеличивается печень и селезёнка. Заболевание может осложниться флегмонами, сепсисом, пневмонией, гнойным менингитом и остеомиелитом. Особенно тяжело псевдофурункулёз протекает у новорождённых с родовой внутричерепной травмой.
Карбункул — это обширный гнойно-некротический процесс, возникающий из-за заражения высокопатогенными штаммами стафилококка [5][8]. Распространяясь на окружающие ткани, инфекция формирует очаг поражения. Карбункулы чаще развиваются у пожилых людей на задней поверхности шеи и пояснице. Обычно карбункулы одиночные, нередко протекают с повышением температуры, ознобом, головной болью, иногда нарушением сознания.
Рецидивирующий карбункул может быть симптомом тяжёлого сахарного диабета, миелолейкоза или выступать как паранеопластический синдром, т. е. быть проявлением злокачественной опухоли. Карбункулы часто осложняются сепсисом.
Пиококковый пемфигоид новорождённых (буллёзная стафилодермия новорождённых) — это поверхностное гнойное воспаление кожи, которое появляется на 3–5-й день жизни ребёнка, реже на 8–15-й день. Развивается в кожных складках на животе, руках, ногах и спине. Болезнь длится от нескольких дней до 2–3 недель. В большинстве случаев повышается уровень лейкоцитов, нейтрофилов, лейкоцитарная формула сдвигается влево, ускоряется СОЭ, иногда возникает септикопиемия — форма сепсиса, при которой наряду с общей интоксикацией в различных тканях и органах возникают метастатические абсцессы. Одновременно появляются осложнения пупочной ранки (омфалит, фунгус), кандидоз, отит, гнойный конъюнктивит и пневмония, что говорит об ослабленном иммунитете ребёнка.
Эксфолиативный дерматит Риттера — это наиболее тяжёлая форма стафилодермии новорождённых, вызванная высокотоксигенными штаммами стафилококка. Некротический процесс охватывает верхние слои эпидермиса и за день может распространиться на всё тело.
Дерматит Риттера начинается с покраснения, появления трещин и шелушения поверхностных слоёв эпидермиса вокруг рта или около пупка. Далее развиваются симптомы, напоминающие ожог 2-й степени. В некоторых случаях начало болезни схоже с первыми проявлениями пнококкового пемфигоида: на внешне здоровой коже появляются пузыри, которые быстро увеличиваются, сливаются между собой и, вскрываясь, обнажают обширные эрозии. В разгар болезни общее состояние тяжёлое, температура тела достигает 40–41 °С. В крови снижается уровень белка, нарушается нормальное соотношение между различными его фракциями (гипопротеинемия и диспротеинемия), возникает гипохромная анемия, лейкоцитарная формула сдвигается влево, ускоряется СОЭ. Процесс нередко осложняется пневмонией, отитом, флегмонами, абсцессами и пиелонефритом.
Стрептодермии
Стрептодермия — это острое воспалительное поражение кожи с выделением экссудата (жидкости, вытекающей из мелких кровеносных сосудов при воспалении). Заболевание вызывают стрептококки.
В классических случаях стрептодермии протекают поверхностно. Поражения обычно расположены в местах наименьшего поступления кислорода, например в складках. Исключением являются дети, у которых стрептодермия чаще затрагивает кожу лица [27].
К стрептодермиям относятся импетиго, эктима, стрептококковая опрелость и диффузная стрептодермия.
Импетиго стрептококковое — это самая распространённая форма пиодермии. Для неё характерно образование пузырей на лице, реже на руках и ногах, иногда высыпания сопровождаются слабым зудом. В некоторых случаях, чаще у детей, в процесс вовлекаются слизистые оболочки полости рта, носа и глаз — возникают фликтены, которые быстро вскрываются, и на их месте образуются болезненные эрозии.
У ВИЧ-инфицированных пациентов на поражённой коже появляются толстые корки. Фликтены, которые возникают преимущественно в области бороды и шеи, подсыхают, и образуются тесно расположенные корки ярко-жёлтого цвета («цветущее импетиго»).
Выделяют несколько клинических разновидностей стрептококкового импетиго: кольцевидное, буллёзное и сифилидоподобное постэрозивное импетиго, поверхностный панариций, простой лишай лица и заеды.
При кольцевидном импетиго появляются крупные плоские пузыри, подсыхающие в центре и расширяющиеся по краям. В результате формируются фигуры в виде колец и гирлянд.
Буллёзное импетиго — экссудативное воспаление глубоких слоёв эпидермиса, вызванное стрептококками и стафилококками. При заболевании на коже образуются крупные полушаровидные пузыри величиной от горошины до лесного ореха. Они располагаются преимущественно на кистях, стопах и голенях, не склонны вскрываться. Иногда вокруг пузыря возникают отёк, развивается лимфангит, лимфаденит и нарушается общее состояние. Заболевание чаще возникает летом.
Поверхностный панариций — поверхностный стрептококковый воспалительно-гнойный процесс. При болезни образуются фликтены, подковообразно окружающие ноготь. Заболевание в основном возникает при травмах кожи, заусенцах. Может осложниться остеомиелитом.
Простой лишай лица — неполная форма стрептококкового импетиго, при которой пузыри образуются, но во фликтену не развиваются. После разрешения импетиго остаются муковидные или отрубевидные шелушащиеся красные пятна. Схожие элементы могут возникнуть первично, преимущественно у детей, реже у взрослых, работающих под открытым небом. Под влиянием солнечного света пятна могут исчезнуть, но кожа на их месте остаётся непигментированной.
Заеды — это экссудативное воспаление кожи с глубоким дефектом эпидермиса. Плоские фликтены в углах рта быстро вскрываются, на их месте образуются эрозии и линейные трещины, которые могут переходить на слизистую щеки и углубляться. У детей процесс протекает подостро, у взрослых — хронически с рецидивами.
Сифилоподобное постэрозивное папулёзное импетиго — это экссудативно-инфильтративные очаги в эпидермисе и верхних слоях дермы. При заболевании у детей на ягодицах и бёдрах образуются фликтены, которые переходят в эрозивные папулы с уплотнением в основании. Симптомы напоминают высыпания эрозивного лентикулярного сифилида, поэтому отделяемое с поверхности эрозии дополнительно исследуют на бледную трепонему.
Эктима простая — это язвенно-некротический процесс, вызванный стрептококком, проникающим в глубину кожи, под эпидермис. Внедрение бактерий в кожу обусловлено микротравмами, чаще всего расчёсами при вшивости, чесотке и зудящих дерматозах. Эктимы обычно множественны, чаще располагаются на ногах и ягодицах. Высыпания стрептококковой эктимы у ВИЧ-инфицированных отличаются небольшими размерами, яркой окраской и многочисленностью. Заболевание длится до нескольких недель, дольше при поражении ног.
Стрептококковая опрелость — эритематозно-эрозивный эпидермодермит крупных складок (эритема — покраснение кожи, эрозия — дефект верхнего слоя кожи). Развивается в пахово-бедренных и межъягодичных складках, подмышечных впадинах, под молочными железами, за ушами, в складках живота и шеи у тучных людей, реже — в межпальцевых складках стоп, иногда — кистей. Высыпания могут распространяться на кожу вокруг складок и сопровождаться зудом. Без лечения заболевание может развиваться до нескольких недель.
Хроническая диффузная стрептодермия — это хронический стрептококковый эпидермодермит голеней, предплечий, реже волосистой части головы. Заболевание протекает длительно, часто обостряется на протяжении нескольких лет, стихает только после лечения.
Атипические пиодермии
Атипические пиодермии — это гнойные неспецифические поражения кожи, т. е. их могут вызывать различные микроорганизмы [3].
Простая абсцедирующая пиодермия — это очаговое гнойно-воспалительное поражение глубоких слоёв кожи с образованием абсцессов и язв. Высыпания чаще появляются на коже лица, ягодиц, промежности, в пахово-бедренных и подмышечных складках. Заболевание сопровождается температурой тела до 38–39 °С и недомоганием. У ВИЧ-инфицированных детей младше трёх лет высыпания распространяются по всему телу.
Скрофулодермоподобная пиодермия — очаговое гнойно-воспалительное поражение поверхностных и глубоких слоёв кожи. Чаще всего в очагах поражения выявляют стафилококк, кишечную палочку и непатогенные актиномицеты. При болезни образуются абсцессы и язвы, затем на их месте формируется рубец, возвышающийся над уровнем кожи. Очаги поражения захватывают обширные области, чаще всего кожу промежности, шеи, мошонку и подмышечные складки. Заболевание развивается медленно и протекает вяло, без обострений на протяжении многих лет.
Пиодермия лица — очаговое гнойно-воспалительное поражение подкожного жирового слоя, при котором образуются абсцессы и язвы, обильно выделяется гной. Заболевание начинается внезапно и быстро прогрессирует. Рецидивы случаются зимой и осенью под влиянием переохлаждения, психических травм, перед менструациями. Пиодермией лица чаще страдают подростки.
Абсцедирующий и подрывающий фолликулит и перифолликулит головы Гоффмана — это гнойно-воспалительное поражение волосяных фолликулов в глубоких слоях кожи. На месте разрешившихся очагов развиваются рубцы-комедоны неправильной формы. Заболевание чаще встречается в возрасте 24–35 лет.
Язвенная атипическая пиодермия. К язвенным атипическим формам относятся хроническая пиококковая язва и её разновидность — шанкриформная пиодермия.
Хроническая пиококковая язва — это распространённое гнойно-некротическое воспаление дермы с множеством очагов. Преимущественно на коже рук, ног и грудной клетки образуются резко очерченные, поверхностные, круглые или овальные язвы, которые, сливаясь друг с другом, формируют очаги с неровными краями. При благоприятных условиях отдельные язвы самопроизвольно заживают и образуются гладкие рубцы правильной формы. При обострении кожа вблизи высыпаний становится очень чувствительной к травмам, могут появиться новые очаги. Заболеванию хронической пиококковой язвой могут сопутствовать анемия, хронический миелолейкоз и хронический гепатит. Учитывая сходство с симптомами вторичного сифилиса, споротрихоза и бластомикоза, проводятся анализы на сифилис и микозы.
Шанкриформная пиодермия — это разновидность хронической пиококковой язвы, по симптомам напоминающая первичный сифилис. Сыпь появляется в области препуция, на большой половой губе (особенно у детей), тыльной стороне кистей, на губах, веках, носу, в области висков. Шанкриформная пиодермия часто встречается у ВИЧ-инфицированных. Высыпания, как правило, единичны и редко возникают повторно в том же месте. Чтобы исключить первичный сифилис, отделяемое язвы исследуют на бледную трепонему и проводится анализ крови иммунофлюоресцентным методом.
Вегетирующая атипическая пиодермия — это многоочаговое гнойно-некротическое поражение кожи. На руках, ногах и туловище образуются крупные бородавчатые гноящиеся бляшки, источающие сладковатый запах гноя. Основными формами вегетирующей пиодермии являются хроническая язвенно-вегетирующая пиодермия, вегетирующая пиодермия Hallopeau и бластомикозоподобная пиодермия.
Хроническая язвенно-вегетирующая пиодермия — это гнойное воспаление кожи, при котором появляются пустулы, а затем на их месте — изъязвлённые бляшки. Бляшки мягкие, синевато-красные, с очерченными краями, заметно приподняты над кожей и окружены ободком застойной гиперемии. Их поверхность полностью или частично изъязвлена, покрыта влажными разрастаниями с бугристыми наслоениями корок. При сдавливании бляшек с краёв из межсосочковых щелей выделяется гнойный или кровянисто-гнойный экссудат. При заживлении образуются рубцы. Вегетирующая пиодермия протекает месяцами и даже годами, периодически обостряясь и затухая.
Вегетирующая пиодермия Аллопо — инфильтративно-воспалительное поражение кожи с выраженным экссудативным компонентом. Высыпания располагаются в области промежности, подмышек, на лице и волосистой части головы. После вскрытия пустул на дне язв постепенно образуются бородавчатые разрастания, гнойное отделяемое из которых ссыхается в корки. Процесс нередко осложняется лимфаденитом. Заболевание может возникать из-за ухудшения иммунитета при онкологии, поэтому важно исключить её при обследовании.
Бластомикозоподобная пиодермия — очаговое инфильтративно-воспалительное поражение кожи. Начинается с появления пустул и узлов, которые вскоре сливаются в бляшки, затем образуются синюшно-красные язвы с подрытыми и инфильтрированными краями. Очаги в основном расположены на руках и ногах и схожи с поражениями при бластомикозе. Бластомикозоподобную пиодермию следует отличать от третичного сифилиса, уплотнённой эритемы Базена, глубоких микозов, лейшманиоза и плоскоклеточного рака кожи [5][7].
Пиодермия может осложниться лимфангитом, лимфаденитом, флегмоной и сепсисом.
Лимфангит — это воспаление лимфатических сосудов, при котором от очага поражения по направлению к близлежащему лимфоузлу образуется розово-красная болезненная полоса.
Если воспаление переходит на лимфоузлы, то развивается острый лимфаденит. Ближайший лимфоузел увеличивается до размера лесного ореха, болит при ощупывании, его границы становятся нечёткими. Температура тела повышается до 38,0 °С, может развиться сепсис [5][6][7].
Сбор анамнеза и осмотр
При опросе врач выясняет, где пациент мог заразиться. Важно обратить внимание на распространение инфекции в детском коллективе: пиодермии легко передаются в детских садах и школах. Осмотр позволяет выявить симптомы, которые укажут на причины болезни.
Лабораторное обследование
Гистологический анализ поражённой кожи позволяет выявить возбудителя и подтвердить предположительный диагноз пиодермии [8][9]. Исследование необходимо, так как позволяет врачу правильно подобрать антибиотик.
Дифференциальная диагностика
Пиодермию следует отличать от сходных по симптомам заболеваний: сифилиса, микозов кожи, ветряной оспы, скарлатины, кори, лейшманиоза, чесотки, сибирской язвы, вегетирующих токсидермий (иододермы и бромодермы) [2][4]. Для дифференциальной диагностики используются данные серологичического, иммунологического и гистологического анализов.
При лечении пиодермии необходимо воздействовать на очаги поражения, не дать инфекции распространиться и предупредить переход болезни в хроническую форму [4][7].
Важно учитывать следующие особенности лечения:
- Наружное лечение включает не только применение антисептиков и противовоспалительных средств, но и механическую обработку очагов. С повреждённой кожи следует удалять корки, покрышки пузырей, гнойное отделяемое, обеспечивать свободный отток содержимого из абсцессов. Это важно делать, поскольку корки содержат детрит, богатый активной микрофлорой. Корки удаляются с помощью влажно-высыхающей повязки с раствором антисептика.
- Следует лечить сопутствующие заболевания, например сахарный диабет, хронический колит, гепатит, анемию, пиелонефрит.
- Общая антибактериальная терапия при пиодермии — это крайняя мера, применяемая по особым показаниям с учётом чувствительности выделенной из очагов микрофлоры.
- Стимулирующие средства способствуют заживлению очагов, а также предотвращают рецидивы.
- Для профилактики пиодермии необходимо выявлять и лечить очаги гнойной инфекции не только у пациента, но и у членов его семьи [4][7].
Способы лечения различных форм пиодермии
При неосложнённых пиодермиях достаточно применения наружных антисептиков и противовоспалительных средств. Если процесс распространился по телу и развились осложнения, то с первых дней лечения дополнительно назначают приём антибиотиков внутрь.
При хроническом течении пиодермии применяют иммуностимуляцию. Вместе с вакцинами назначают сахаропонижающие средства, стимуляторы образования лейкоцитов (лейкопоэза) и аутогемотерапию.
Чтобы предотвратить рецидивы у пациентов с иммунодефицитами, назначается поддерживающее лечение: заместительная терапия, иммуноглобулины, иммуномодулирующие препараты, фотогемотерапия. Проводится санация очагов хронической гнойной инфекции.
Атипичную пиодермию лечат длительным курсом антибиотиков в комбинации с противовоспалительными средствами до затихания воспаления [4][7].
Абсцессы и флегмоны лечат хирургически, вскрывая и дренируя очаги поражения. После разрешения процесса рекомендуется 1–1,5 месяца обрабатывать кожу спиртовыми растворами и взвесями, содержащими антисептики.
Антисептики и антибиотики
Антисептики подавляют активность патогенных микробов. Поражённую кожу обрабатывают многократно (4–5 раз в день) на протяжении 5–7 дней. Чтобы наружное лечение антисептиками было эффективным, нужно своевременно менять повязки — это поможет избежать компрессного эффекта, приводящего к осложнениям.
СВЧ, фонофорез и ионофорез усиливают лечебное воздействие антисептиков, их эффективность подтверждена при некоторых пиодермиях, например при фурункуле лица [8][9][10].
При пиодермии применяют следующие антисептические препараты:
- 1%-й спиртовой раствор Бриллиантового зелёного;
- спиртовой раствор Фукорцина;
- 1%-й водный раствор метиленового синего;
- 0,01–0,1%-й водный раствор калия перманганата;
- 1–3%-й раствор Перекиси водорода;
- 0,5%-й спиртовой раствор и 0,05–1%-й водный раствор Хлоргексидина;
- 10%-й раствор Повидон-йода;
- неомицина сульфат + бацитрацин цинк;
- 0,1%-й гентамицина сульфат, мазь или крем;
- 2%-ая Фузидовая кислота, мазь или крем;
- 2%-й Мупироцин, мазь;
- эритромицин, мазь;
- 2%-й Линкомицина гидрохлорид, мазь;
- 1%-й сульфатиазол серебра, крем.
Перечисленные препараты применяют наружно. Антисептик подбирает врач, основываясь на чувствительности возбудителя, характере поражения и состоянии кожи.
Также по показаниям некоторые препараты могут применяться системно. К ним относятся следующие антибиотики:
- пенициллинового ряда (Бензилпенициллин, Амоксициллина тригидрат, Амоксициллин, Амоксициллин + Клавулановая кислота);
- цефалоспорины (Цефалексин, Цефазолин, Цефаклор, Цефуроксим);
- макролиды (Эритромицин, Азитромицин, Кларитромицин);
- тетрациклины (Доксициклин);
- сульфаниламидные препараты (Сульфаметоксазол + Триметоприм);
- фторхинолоны (Левофлоксацин);
- линкозамиды (Клиндамицин) [8][9][23][24][25][26].
Иммунотерапия
Антибиотикотерапии при хронической или рецидивирующей пиодермии часто недостаточно. Может применяться гемотерапия, фотогемотерапия, лечение протеолитическими ферментами, стимуляторами лейкопоэза, инсулином, пирогенными средствами, анаболическими препаратами и витаминами.
При обострении или рецидиве хронической пиодермии, а также при вялотекущей инфекции назначается заместительная иммунотерапия и иммуномодулирующие средства.
Заместительная иммунотерапия необходима при тяжёлом течении пиодермии у больных с иммунодефицитами и серьёзными сопутствующими заболеваниями (сахарным диабетом, лимфолейкозом, болезнью Брутона). Применяются противостафилококковый человеческий иммуноглобулин и нативная одногруппная плазма.
Вакцинацию проводят аутовакциной, жидким очищенным стафилококковым анатоксином и стафилококковой вакциной (антифагином стафилококковым) [4][7]. Прямым показанием для вакцинации является рецидивирующий общий фурункулёз.
Вакцинация и иммунокоррекция проводятся в период затихания болезни или между рецидивами при хронической пиодермии. Исключение составляет применение анатоксина, который вводят в период разрешения очагов.
В качестве иммуномодуляторов при пиодермии используют Натрия нуклеинат, Пирогенал, Декарис и Тактивин. Их применяют только при тщательном контроле за иммунным статусом больного [1][10]. Чтобы избежать усугубления вероятного иммунодефицита, целесообразно исследовать иммунный статус пациента, обращая особое внимание на содержание иммуноглобулинов и фагоцитарную функцию.
Противовоспалительные средства
Для лечения некоторых форм фолликулитов, стрептодермии и атипической пиодермии применяют сильные противовоспалительные средства: гипосенсибилизирующие препараты, кортикостероиды и иммуносупрессоры [2][4].
Специфическая гипосенсибилизация показана при отдельных формах пиодермии (вульгарном и люпоидном сикозе, рубцующемся фолликулите), в патогенезе которых значительное место занимает аллергическое воспаление. Терапия проводится препаратами аллергенов стафилококка, стрептококка, протея, кишечной палочки. Лечение занимает 2–3 недели, улучшение наступает в течение месяца [4][7].
Кортикостероиды применяются наружно при некоторых формах пиодермии. Их назначают вместе с антисептиками в форме мазей и кремов, нанося на область высыпаний.
Применяются следующие комбинации препаратов:
- Тетрациклина гидрохлорид + Триамцинолона ацетонид, аэрозоль;
- Гидрокортизона ацетат + Окситетрациклина гидрохлорид, мазь и аэрозоль;
- Фузидовая кислота + Бетаметазон, крем;
- Фузидовая кислота + Гидрокортизон, крем;
- Бетаметазона валерат + Гентамицина сульфат, крем и мазь;
- Бетаметазона дипропионат + Гентамицина сульфат, крем и мазь.
Цитостатические препараты усиливают эффект кортикостероидов при тяжёлой вегетирующей пиодермии [4][7].
Ингибиторы протеолиза ускоряют разрешение очага поражения, снимая воспаление. Их применяют при абсцедирующей и язвенной атипической пиодермии. К ингибиторам протеолиза относится Апротинин (Контрикал, Трасилол, Гордокс).
Методы эфферентной терапии и энтеросорбции применяются при тяжёлых формах пиодермии. Цель такого лечения — удалить токсины возбудителей и продукты воспаления. Эти средства необходимы при карбункуле, злокачественном фурункуле, некротических эктимах, атипической пиодермии, а также при осложнениях пиодермии [1][10]. Их применяют внутривенно и перорально.
Хирургическое лечение
Хирургическое лечение проводится двумя способами: рассечением и иссечением очагов поражения. Рассечение показано при карбункуле, абсцедировании фурункула и гидраденита. Иссечение с последующей пластикой рекомендуется при абсцедирующей атипической пиодермии [6].
Осложнения при лечении пиодермии
Лечение пиодермии редко вызывает осложнения. К возможным побочным эффектам относятся:
- реакции непереносимости антибактериальных средств — анафилаксия и токсидермия (многоформная экссудативная эритема, контактный дерматит);
- микробная экзема [4][7].
Пиодермии чаще протекают остро, реже хронически-рецидивирующе и крайне редко хронически. Пиодермию принято считать хронической через два месяца упорного течения. Развитию таких форм способствуют нарушения эндокринной и иммунной системы, а также снижение защитной функции кожи. Наиболее часто хронические пиодермии выявляются в возрасте 45–65 лет [2][4].
Первичная профилактика пиодермий состоит в своевременной антисептической обработке микротравм, трещин и ран. Профилактика микротравматизма на производстве и в быту — это основной способ предупреждения пиодермии.
Вторичная профилактика пиодермий включает периодические медицинские осмотры и при необходимости терапию для предотвращения рецидивов (общие УФ-облучения, уход за кожей, санация инфекции). Работников горнодобывающих, шахтных, металлообрабатывающих производств и механизированных отраслей сельского хозяйства рекомендуется вакцинировать препаратами стафилококкового анатоксина и антифагина.
При хронической пиодермии с обострениями более двух раз в год необходимо регулярно посещать врача. Если пиодермия не проявляется более трёх лет, то регулярное наблюдение прекращают [1][2][4][7][10].
Говоря о сухости кожи, нужно учесть разницу между понятиями «тип» и «состояние». Тип — врожденная характеристика. Сухому типу свойственны мелкие поры, бледность, отсутствие блеска. В юности это защищает от подросткового акне и его последствий в виде рубцов. С возрастом чрезмерная сухость приводит к ускоренной потере тургора, раннему появлению «гусиных лап», кисетных и межбровных морщин. Тип нельзя изменить, но можно улучшить кожу с помощью косметических средств по уходу. Состояние — это приобретенная особенность — здоровая или патологически измененная кожа. Сухая в данном контексте — дегидратированная (обезвоженная). В отличие от типа, состояние поддается коррекции, если правильно определить патогенез и подобрать адекватное лечение. Причины сухости, методы терапии и профилактики разберем в статье.
Причины сухости
Кожа — это трехслойная структура, включающая гиподерму (подкожно-жировую клетчатку), дерму, эпидермис — наружный слой, представленный кератиноцитами. Последние содержат кератин, который с фибриллярными белками дермы (коллагеном и эластином) образует водоупорный слой. Эпидермис состоит из пяти клеточных слоев. Верхний слой покрывает водно-жировая мантия — кислотный барьер, удерживающий влагу, которая поступает из нижних слоев. Вода сохраняется благодаря присутствию в мантии себума — секрета подкожных сальных желез.
Ксероз — сухость кожи — вызывают:
- трансэпидермальная потеря жидкости при повреждении гидролипидной мантии;
- дефицит себума при гипофункции сальных желез.
В некоторых случаях провоцирующие факторы вступают в корреляцию.
Виды сухости кожи
Врожденный ксероз не подлежит коррекции. Приобретенный ксероз — это состояние дегидратации кожных покровов, требующее лечения.
Атопический врожденный ксероз
Сухость кожных покровов обусловлена наследственной предрасположенностью к экземе, псориазу или атопическому дерматиту. Наиболее опасное проявление ксероза — ихтиоз у детей. Он возникает при наследовании поврежденных генов, из-за которых нарушается белковый обмен. У детей с ихтиозом предельно снижена способность усваивать витамин А, в избытке вырабатывается видоизмененный кератин, сильно заторможен процесс отшелушивания ороговевших клеток эпидермиса. В результате генетического сбоя тело покрывается слипшимися чешуйками из ороговевших эпидермальных клеток.
Приобретенный ксероз
Патологическую сухость кожи лица и тела вызывают эндогенные и экзогенные нарушения. К эндогенным причинам относятся:
- дерматологические заболевания, в том числе кожные аллергические реакции;
- гормональные сбои;
- пубертатный период;
- сбой обменных процессов при диабете, преддиабете, подагре, ожирении;
- нарушение работы пищеварительной, мочевыделительной или нервной системы;
- дефицитные состояния, когда в организме не хватает витаминов, минералов, аминокислот, других веществ;
- инфекции;
- интоксикация;
- патологии сосудов.
Экзогенные факторы приобретенного ксероза:
- частое применение пилингов, скрабов, травмирующих гидролипидную мантию;
- увлечение спиртосодержащими лосьонами, антисептиками, щелочным мылом — средствами, которые сильно сушат кожу;
- злоупотребление алкоголем, вытягивающим влагу из организма;
- пренебрежение защитными кремами от солнца, мороза, ветра;
- нездоровый рацион, в котором не хватает воды и полезных веществ.
Избыточную сухость часто провоцируют условия труда — работа на свежем воздухе или в горячем цехе.
Сенильный приобретенный ксероз
Болезнь, проявляющаяся в возрасте 50+. При старении в организме снижается выработка половых гормонов, отвечающих за работу сальных желез. Усугубляют проблему неблагоприятные экзогенные факторы, соответствующие приобретенному ксерозу.
Развитие сухости по степеням
Классификация отражает симптомы прогрессирующего ксероза:
- Потеря защитных свойств. При воздействии раздражителей появляются шелушение, стянутость кожи. От неприятных симптомов помогает избавиться жирный крем.
- Нарушение десквамации (отшелушивания «отработавших» клеток эпидермиса). Кожа постоянно шелушится, мгновенно высыхает после умывания, становится гиперчувствительной к любому воздействию. Появляется сетка мелких морщин, косметологические продукты не снимают стянутость.
- Дермальная гипотрофия. Симптомы усиливаются, возникают микротрещины, воспаления в виде красных шелушащихся пятен. Кожа истончается, становится шершавой, жесткой, перестает реагировать на жирный крем. Ороговевшие клетки эпидермиса на стопах ног превращаются в гиперкератоз.
Последняя стадия — атрофия эпидермиса и дермы, сопровождаемая образованием язвенных дефектов.
Диагностика
Самостоятельно определить пересыхание кожного покрова можно двумя способами:
- Умыть лицо чистой водой, через четверть часа плотно прижать к нему бумажный носовой платок или салфетку. Симптомом обезвоживания будет полное отсутствие жировых пятен на салфетке.
- Сильно нажать пальцем на лицо или тело. Яркий след будет свидетельствовать о той или иной степени дегидратации.
При неутешительных результатах тестирования нужно обратиться к дерматокосметологу, с поражением кожи ног (стоп, пяток) — к подологу. Врач определит тип и состояние кожи с помощью дерматоскопа, назначит анализы для выявления внутренних нарушений.
Методы лечения
Ведение пациентов с ксерозом включает несколько направлений:
- лечение основного заболевания, послужившего причиной обезвоживания кожи — назначает профильный врач (эндокринолог, гастроэнтеролог или др.);
- восстановление водного баланса;
- регуляция работы сальных желез;
- витаминотерапия;
- симптоматическая местная терапия;
- исключение провоцирующего экзогенного воздействия.
При гиперкератозе ног лечение дополняет подиатрический уход за стопами.
Пациентам рекомендуется:
- Скорректировать питание. Для нормализации работы сальных желез в меню нужно ввести продукты с высоким содержанием полиненасыщенных жирных кислот Омега — льняное семя, морскую рыбу, авокадо, рапсовое масло. Хорошим дополнением к рациону будут аптечные комплексы Омега и рыбий жир, выпускаемые в форме капсул.
- Использовать косметические средства с большим содержанием гигроскопичного хумектанта — гиалуроновой кислоты. Она превращает воду в гель, который не испаряется с кожи, что создает естественный эффект увлажнения. Например, Либридрем крем ночной.
- Отказаться от спиртосодержащих лосьонов, щелочного мыла. Если продолжать их использовать, избавиться от ксероза будет невозможно.
- Соблюдать питьевой режим. Поддерживать влажность снаружи можно только при достаточном количестве воды внутри организма.
- Пользоваться солнцезащитными средствами. Чем тяжелее степень ксероза, тем выше должен быть коэффициент SPF.
- Пройти курс физиотерапии. От сухости кожи назначают кислородотерапию, озонотерапию.
- Регулярно посещать косметологический кабинет. Убрать сухость лица помогают биоревитализация, мезотерапия, вакуумный массаж.
Витаминотерапия
Дегидратированной коже нужны витамины и минералы:
- Ретинол + Токоферол (витамины А + Е). Стимулируют выработку фибриллярных белков, защищают кожу от фотостарения, нормализуют функции сальных желез.
- Аскорбиновая кислота (витамин С). Укрепляет гуморальный иммунитет, нейтрализует свободные радикалы, помогает в борьбе с пигментными пятнами.
- Цинк. Ускоряет регенерацию тканей, удерживает влагу в эпидермальном слое, защищает от ультрафиолетовых лучей.
Важными для здоровья кожных покровов считаются витамины группы В, а также минералы — селен и железо.
Профилактика
При врожденном или сенильном ксерозе нужно:
- Внимательно подбирать ухаживающую косметику. В ней обязательно должны содержаться коллаген, гиалуроновая кислота.
- Защищаться от солнца, холода — применять солнцезащитные кремы, избегать ветра.
- Принимать витаминные комплексы. Подобрать эффективные препараты поможет врач.
- Следить за питанием. Даже при снижении веса нельзя полностью исключать из рациона животные жиры. Это основа для синтеза гормонов, которые влияют на работу сальных желез.
Желательно регулярно консультироваться с косметологом, придерживаться его рекомендаций.
Дата публикации: 21.07.2020
Дата обновления: 19.10.2021
Содержание:
-
Рубцевание
-
Виды заживления ран
-
Стадии заживления
-
Лечение ран
-
Как ускорить заживление
-
Чем мазать
-
Что делать, если рана не заживает
Заживлением ран называют процесс восстановления целостности кожи или иной ткани после повреждения. Кожа образует защитный барьер, который защищает организм от воздействия окружающей среды. При разрушении этого барьера в организме запускаются механизмы, направленные на его скорейшее восстановление.
Механизм заживления ран один и тот же, будь это незначительный порез, ссадина, или операционная рана.
Рубцевание
Заживление гранулирующей раны происходит посредством рубцевания и эпителизации. На заключительном этапе заживления среди клеток гранулирующей ткани появляются коллагеновые волокна, количество гранулятов уменьшается, а волокон увеличивается. В конечном итоге волокнистая субстанция переходит в соединительную ткань и образует рубец.
При заживлении ран первичным натяжением образуется нежная рубцовая ткань, которая имеет тенденцию к рассасыванию.
В случае заживления вторичным натяжением образуется грубый рубец, избавиться от которого будет непросто.
Виды заживления ран
Согласно классификации И. В. Давыдковского, различают следующие виды заживления ран:
-
закрытие дефекта эпителиального покрова, которое происходит при повреждении верхнего эпителиального слоя;
-
заживление под струпом, или заживление без рубца. Наблюдается на слизистых оболочках в случае незначительных дефектов.
-
заживление первичным натяжением, или заживление без нагноения. Характерно для ран с повреждениями кожи и ткани под ними.
-
заживление вторичным натяжением, или заживление через нагноение и гранулирование. Происходит при обширных ранениях, сопровождающихся попаданием в рану посторонних предметов, омертвением тканей, микробов и инфекций.
Стадии заживления
Фаза воспаления начинается сразу после ранения и в неосложненном состоянии продолжается в течение 4–5 суток. На стадии гемостаза тромбоциты прикрепляются в местах повреждения и вызывают химическую реакцию, приводящую к активизации фибрина, который образует сетку матрикса и связывает тромбоциты друг с другом. Так образуются тромбы, закупоривающие поврежденные кровеносные сосуды и останавливающие кровотечение.
На этапе пролиферации и регенерации происходит процесс ангиогенеза, осаждение коллагена, формирование грануляционной ткани (молодой соединительной ткани, образующейся в местах дефектов). Этап регенерации может продолжаться 2–4 недели в зависимости от размеров дефекта.
Заключительный этап — образование эпителия. В зависимости от серьезности ранения процесс может продолжаться от нескольких недель до года и более.
Лечение ран
Выбор метода лечения ран во многом зависит от их типа (инфицированные или некротические, влажные экссудирующие или фиброзные гранулирующие, трофические язвы или пролежни). Оптимальное решение для лечения ран каждого типа может подобрать только врач.
Кроме того, на каждой стадии заживления раны необходимо применять свое средство: способствующее отводу экссудата, образованию грануляционной ткани, ускорению эпителизации и т. д.
При лечении ран нужно помнить, что рана затягивается не сама по себе, а благодаря ресурсам организма, направленным на ее заживление. В этом процессе участвуют иммунная, эндокринная, кровеносная системы. Квалифицированный врач вместе с лечением непосредственно раны обязательно назначит витаминный комплекс для поддержания организма.
Как ускорить заживление
Скорость заживления ран неодинакова. Она зависит от характера ранения и индивидуальных особенностей пациента, такие как возраст, питание, принимаемые лекарства.
Для ускорения заживления необходимо на каждом этапе обеспечить оптимальные условия для регенерации тканей. С этой ролью справляются лечебные повязки, предназначенные для каждого этапа заживления.
Положительное действие дает метод гидротерапии. Суть его состоит в последовательном применении двух повязок HydroClean и HydroTac. С помощью первой рану очищают, а затем накладывают вторую, создающую оптимальные условия для грануляции и эпителизации.
Чем мазать
Сразу оговоримся, что, если рана глубокая, кровотечение не останавливается, началось воспаление, повреждение нанесено ржавым предметом или возникло из-за укуса животного, а особенно если ранен маленький ребенок, заниматься самолечением нельзя, а следует как можно быстрее обратиться за квалифицированной медицинской помощью.
Если речь идет об обычной ссадине или небольшом порезе, можно применить современные средства, например мазевые повязки.
Что делать, если рана не заживает
Незаживающими или хроническими называют раны, которые не дают адекватного отклика на терапию, несмотря на продолжительное лечение. Такие раны обычно вызваны не внешними факторами, а причинами, скрывающимися внутри организма, приводящими к нарушению обменных процессов и, как следствие, к нарушению процесса заживления ран. К этой категории относятся трофические язвы, пролежни, диабетические язвы стопы. Перед применением каких-либо повязок обратитесь к врачу: терапию и лечение ран вам может назначить только врач!
Для лечения хронических ран компания HARTMANN разработала систему из двух повязок — HydroClean Plus и HydroTac.
Очищающая повязка HydroClean Plus может использоваться на всех этапах заживления раны, эффективно удаляя с раневой поверхности некротизированные ткани и болезнетворных бактерий. Они попадаются в абсорбирующий слой и погибают под действием антисептика. Повязка HydroTac обладает впитывающим и увлажняющим свойствами, а также защищает рану от вторичного заражения.
С помощью системы гидротерапии многим пациентам удалось существенно облегчить страдания и повысить качество своей жизни.

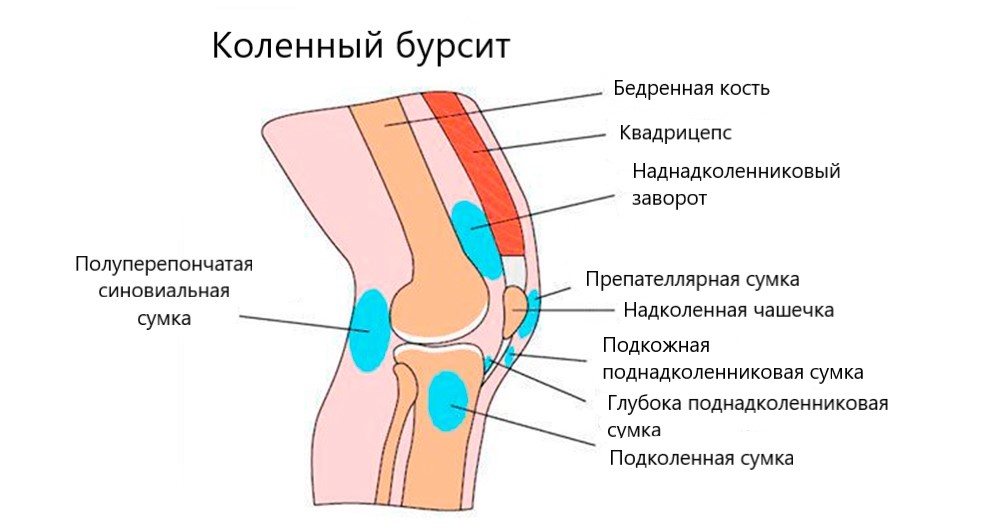
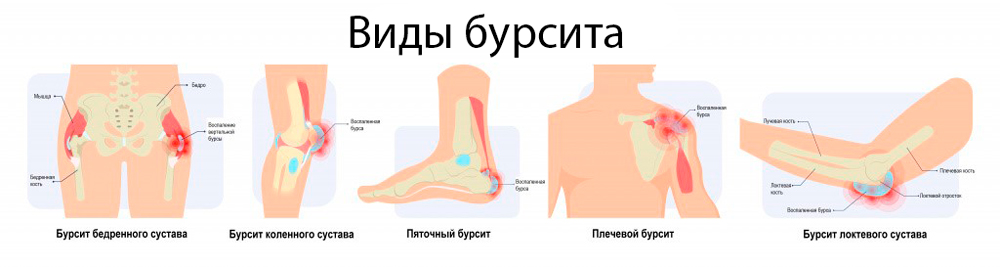
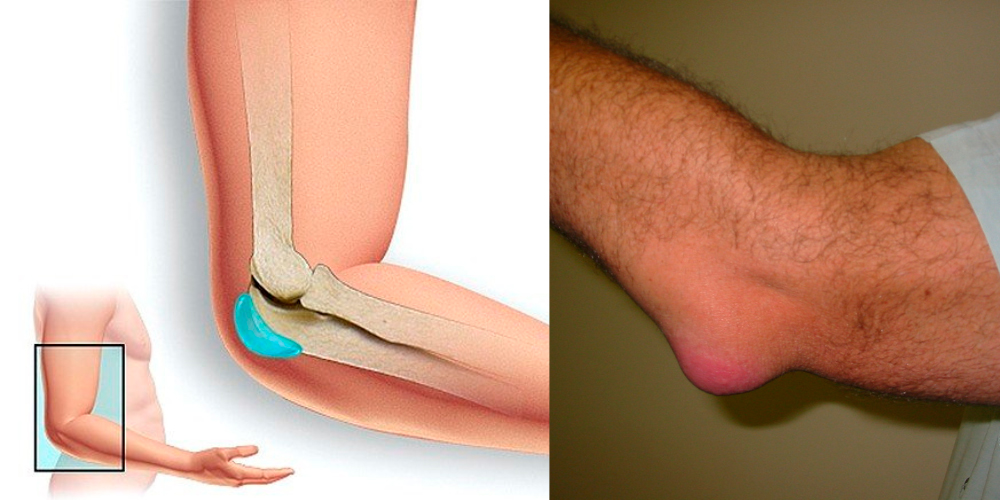
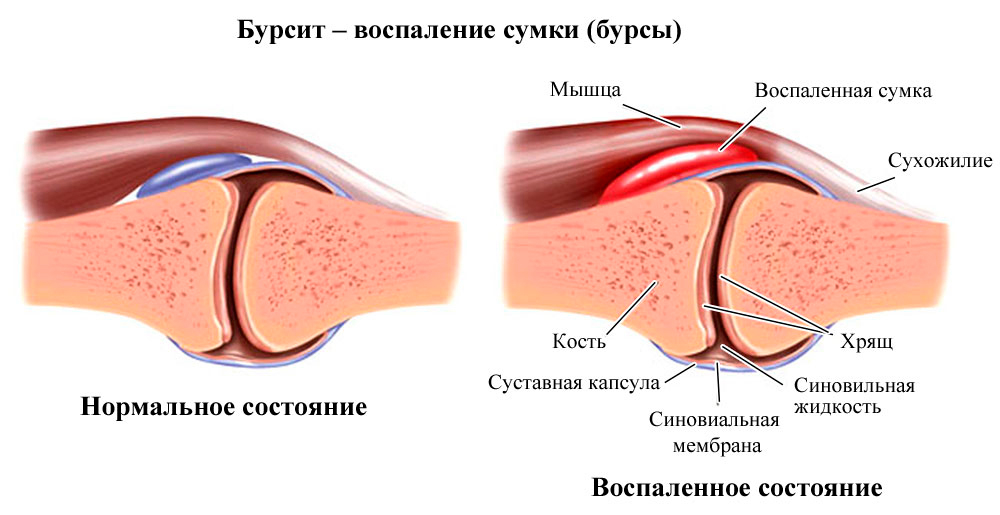

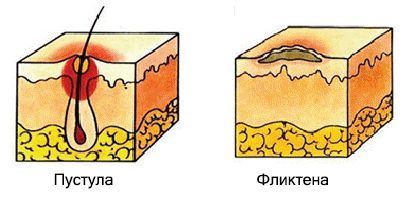
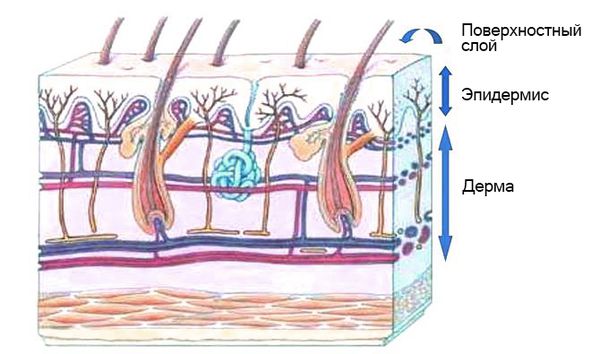
![Фолликулит [13] Фолликулит [13]](https://probolezny.ru/media/bolezny/piodermiya/follikulit-13_s_9QjnGp1.jpeg)
![Сикоз [13] Сикоз [13]](https://probolezny.ru/media/bolezny/piodermiya/sikoz-13_s_NQe3MEl.jpeg)
![Келоидные угри [13] Келоидные угри [13]](https://probolezny.ru/media/bolezny/piodermiya/keloidnye-ugri-13_s_AXb2jHW.jpeg)
![Фурункул [14] Фурункул [14]](https://probolezny.ru/media/bolezny/piodermiya/furunkul-14_s_B1WFkwo.jpeg)
![Гидраденит [15] Гидраденит [15]](https://probolezny.ru/media/bolezny/piodermiya/gidradenit-15_s_PzyM0Fk.jpeg)
![Карбункул [16] Карбункул [16]](https://probolezny.ru/media/bolezny/piodermiya/karbunkul-16_s_ETeZdnI.jpeg)
![Эксфолиативный дерматит Риттера [18] Эксфолиативный дерматит Риттера [18]](https://probolezny.ru/media/bolezny/piodermiya/eksfoliativnyy-dermatit-rittera-18_s_eUwV2Yx.jpeg)
![Импетиго стрептококковое [19] Импетиго стрептококковое [19]](https://probolezny.ru/media/bolezny/piodermiya/impetigo-streptokokkovoe-19_s_jQUspLC.jpeg)
![Околоногтевой панариций [20] Околоногтевой панариций [20]](https://probolezny.ru/media/bolezny/piodermiya/okolonogtevoy-panariciy-20_s_arCo5rH.jpeg)
![Перифолликулит головы Гоффмана [21] Перифолликулит головы Гоффмана [21]](https://probolezny.ru/media/bolezny/piodermiya/perifollikulit-golovy-goffmana-21_s_zGajetT.jpeg)
![Бластомикозоподобная пиодермия [22] Бластомикозоподобная пиодермия [22]](https://probolezny.ru/media/bolezny/piodermiya/blastomikozopodobnaya-piodermiya-22_s.jpeg)
![Лимфангоит [17] Лимфангоит [17]](https://probolezny.ru/media/bolezny/piodermiya/limfangoit-17_s_r00rGdM.jpeg)