Деформация пальцев рук развивается при травматических повреждениях, дегенеративных и воспалительных заболеваниях, пороках развития, наследственных патологиях. Обусловлена изменением длины, толщины и конфигурации фаланг либо их расположения относительно друг друга, нарушением формы суставов, фиброзными разрастаниями, отеком мягких тканей. Установление причины патологии осуществляется на основании данных опроса, физикального обследования, рентгенографии, КТ, МРТ, лабораторных анализов. До постановки диагноза иногда допускается применение обезболивающих и противовоспалительных средств.
Почему возникает деформация пальцев рук
Травматические повреждения
Причиной деформации пальцев рук становятся следующие травмы:
- Ушиб. Палец отекает, определяется умеренная болезненность при пальпации и движениях. Все симптомы постепенно исчезают через 1-2 недели.
- Перелом. Изменение формы связано с отеком или смещением отломков. В последнем случае обнаруживаются укорочение, искривление по оси. Боли интенсивные, функция руки резко снижена, иногда выявляются крепитация, патологическая подвижность.
- Вывих. Палец резко деформирован в области сустава, движения невозможны. Отмечается выраженный болевой синдром.
- Подкожный разрыв сухожилия. Возникает при ударе концом пальца (чаще – указательного) о твердую поверхность. Дистальная фаланга сгибается, палец приобретает форму крючка, активное разгибание невозможно.
- Отморожение. Из-за значительного отека пальцы становятся сосискообразными, рука иногда напоминает подушку. Наблюдаются интенсивные жгучие боли.
Артриты
Деформация пальцев рук на ранних стадиях возникает из-за отека, в последующем – из-за деструкции, эрозирования и фиброзирования суставных концов костей, хрящевой ткани. Особенности клинической картины определяются видом артрита:
- Ревматоидный. Чаще всего страдают пястно-фаланговые суставы 2 и 3 пальцев, возможны множественные артриты. Поражение симметричное. Вовлечение дистальных суставов нехарактерно.
- Псориатический. Поражение несимметричное. В воспалительный процесс вовлекаются все суставы пальца, который вследствие отека напоминает сосиску. Кожа над суставами багрово-синюшная.
- Подагрический. Суставы кистей рук чаще воспаляются у женщин. Возможен олиго- или полиартрит. Течение приступообразное, интенсивные боли сочетаются с отеком, гиперемией, повышением локальной температуры.
- Ювенильный ревматоидный. Диагностируется у детей младше 16 лет. Локализация воспаления та же, что при обычном ревматоидном артрите.
- Неспецифический инфекционный. Протекает в форме полиартрита. Деформация появляется через некоторое время после перенесенной острой инфекции, обусловлена отеком, быстро исчезает, костно-хрящевые структуры не страдают.
Артрозы
Посттравматический артроз поражает один сустав, может возникать в любом возрасте. Изменения постепенно нарастают на протяжении нескольких лет, деформация формируется на поздних стадиях. Множественные артрозы кистей и пальцев рук развиваются у пациентов старшей возрастной группы, чаще наблюдаются при наличии наследственной предрасположенности либо при профессиональной деятельности, сопряженной с большой нагрузкой на руки.
Особым признаком артроза являются узлы Гебердена и Бушара. Первые формируются в области дистальных межфаланговых суставов, вторые – проксимальных. Узелки Гебердена нередко дополняются боковым отклонением, усугубляющим деформацию. При узелках Бушара пальцы рук из-за утолщения становятся веретенообразными. Отмечается симметричное поражение с вовлечением 10 и более суставов.
Деформация пальцев рук
Аномалии развития
Врожденные пороки развития пальцев могут возникать изолированно, сочетаться с другими стигмами эмбриогенеза либо наблюдаться в составе синдромных патологий:
- Эктродактилия. Один или несколько пальцев недоразвиты. Из-за срединного расщепления рука нередко напоминает клешню краба.
- Синдактилия. Наблюдается полное либо частичное сращение пальцев между собой. Форма и размеры пальцев могут быть сохранены (простая форма болезни) или изменены (сложная синдактилия).
- Брахидактилия. Одна или несколько фаланг укорочены. Возможно сочетание с синдактилией, поворотом фаланг вокруг оси, изменением формы ногтевой пластины, недоразвитием пястных костей.
- Полидактилия. На кисти больного присутствуют дополнительные полноценные, раздваивающиеся либо рудиментарные пальцы.
- Клинодактилия. Пальцы искривлены, ось пальцев не совпадает с осью руки. Нарушение симметричное, страдают мизинцы или мизинцы и безымянные пальцы.
- Арахнодактилия. Пальцы длинные, тонкие, характерно искривленные. Деформация сочетается с другими изменениями скелета, как правило, входит в состав синдромных патологий: гомоцистинурии, синдромов Марфана, эктопии хрусталиков, расслоения и дилатации аорты.
Наследственные синдромы
Деформации пальцев наблюдаются при большом количестве заболеваний, обусловленных случайными мутациями, анеуплоидиями, генетическими аномалиями. Чередование или сочетание нескольких пороков выявляется при следующих синдромах:
- Синдром Андерсена: брахидактилия, клинодактилия, иногда синдактилия.
- Синдром Корнелии де Ланге: синдактилия, клинодактилия, уменьшение количества пальцев.
- Синдром Поланда: синдактилия, брахидактилия на стороне поражения.
- Синдром Кабуки. Отличается особенно ярко выраженной полиморфностью. Возможны брахидактилия, синдактилия, арахнодактилия, клинодактилия.
Существует ряд наследственных заболеваний, для которых характерна одна определенная врожденная аномалия пальцев:
- Клинодактилия. Поражает мизинцы кистей рук, наблюдается при синдромах кошачьего крика, Рассела-Сильвера, Дауна.
- Брахидактилия. Обнаруживается при диастрофической дисплазии, синдромах Аарскога-Скотта и Нунан.
- Синдактилия. Выявляется у больных синдромом Пфайффера. Для синдрома Ван дер Вуда типично сочетание синдактилии с недоразвитием 1 пальца, для синдрома Апера – частичное или полное сращение 2, 3 и 4 пальцев, возможно с одним общим ногтем.
У пациентов с анемией Фанкони определяется отсутствие или недоразвитие большого пальца, у больных с синдромом Рубинштейна-Тейби – врожденное расширение фаланг пальцев рук, особенно первых. В остальных случаях деформации наблюдаются не с момента рождения, а формируются в течение жизни пациента:
- Болезнь Олье. Приобретенное увеличение, утолщение за счет роста хрящевой ткани.
- Болезнь Тиманна. Несимметричный асептический некроз фаланг 2-3 пальцев. Отмечается веретенообразное утолщение, затем укорочение дистальных фаланг, деформации межфаланговых суставов.
- Прогерия. Деформации обусловлены ранним старением организма, развитием остеоартроза
- Мукополисахаридоз. Первым симптомом заболевания становятся приобретенные сгибательные контрактуры.
- Атаксия Фридрейха. Нарушения формы кистей рук связаны с парезами, атрофией мышц.
- Псевдогипопаратиреоз. Фаланги укорачиваются, искривляются на фоне разрушения костной ткани.
Гипертрофическая легочная остеоартропатия
ГЛОА (болезнь Мари-Бамбергера) развивается при многих хронических воспалительных и онкологических заболеваниях. Ногтевые фаланги приобретают форму «барабанных палочек», ногти становятся похожими на «часовые стекла». ГЛОА чаще выявляется у пациентов старше 40-50 лет. Возможными причинами являются:
- Неопластические процессы: периферический рак легких, рак пищевода, рак щитовидной железы, лимфогранулематоз, саркома средостения, мезотелиома плевры, метастазы в средостение.
- Болезни легких и плевры: эмпиема плевры, абсцесс легкого, хроническая пневмония, бронхоэктатическая болезнь, фиброзирующий альвеолит.
- Сердечные патологии: инфекционный эндокардит, «синие» пороки сердца.
- Заболевания ЖКТ: неспецифический язвенный колит, болезнь Крона, хронический гепатит, первичный билиарный цирроз.
Иногда изменения возникают при муковисцидозе и гипертиреозе. Существует также пахидермопериостоз (первичная гипертрофическая остеоартропатия), при котором аналогичные деформации рук обусловлены аутосомно-рецессивной наследственной патологией, а не вызываются тяжелыми нарушениями деятельности внутренних органов.
Другие причины
В число других возможных причин развития симптома входят следующие заболевания:
- Панариций. Отмечается значительный отек, при глубоких формах исходом нередко являются грубые деформации, обусловленные костными дефектами, поражением суставов.
- Сирингомиелия. Пальцы утолщаются, кожа становится сухой, шероховатой.
- Чинга. Вначале деформация провоцируется отеком сустава, в исходе может наблюдаться остеоартроз, анкилоз.
- Хондрома. Часто возникает в области фаланг. Медленно растет в течение нескольких лет.
- Рахит. Обнаруживается утолщение межфаланговых суставов («нити жемчуга»).
- Парезы, параличи. Пальцы рук деформируются из-за нарушений иннервации, атрофии, преобладания тяги одних групп мышц над другими.
Диагностика
Определение патологии, вызывающей деформацию пальцев рук, осуществляют травматологи-ортопеды. По показаниям пациентов направляют к ревматологам, хирургам, неврологам, другим специалистам. Чаще всего проводятся следующие диагностические процедуры:
- Опрос, осмотр. В ходе беседы врач устанавливает время и обстоятельства возникновения симптома, выявляет другие нарушения. Исследует динамику развития заболевания. Определяет характер и выраженность внешних изменений, наличие отека, цвет и температуру кожи, подвижность суставов.
- Рентгенография. Производятся снимки пальцев или кисти в двух проекциях. На рентгенограммах визуализируются вывихи, переломы, нарушения конфигурации фаланг, новообразования, признаки воспаления и дегенерации, участки расплавления кости.
- КТ, МРТ. Рекомендованы при недостаточной информативности рентгенологического исследования. Позволяют детализировать выявленные изменения, точно определить их локализацию, характер и объем, выбрать оптимальную тактику консервативной терапии, спланировать хирургическое вмешательство.
- Лабораторные анализы. Требуются для подтверждения наследственных заболеваний, онкологических и воспалительных процессов, ревматических болезней.
План обследования при вторичной остеоартропатии зависит от особенностей основной патологии. В процессе диагностики могут назначаться рентгенография ОГК, УЗИ органов брюшной полости, эхокардиография, другие методики.
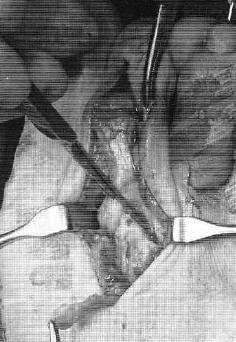
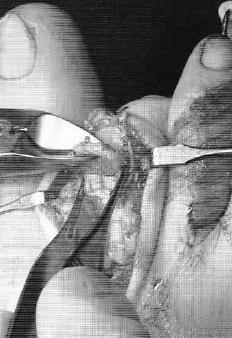
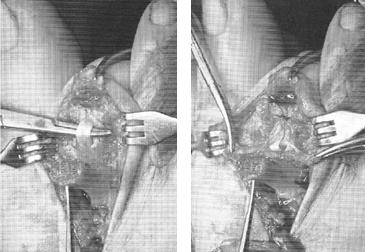
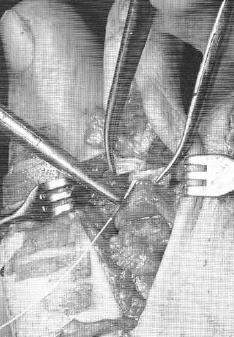
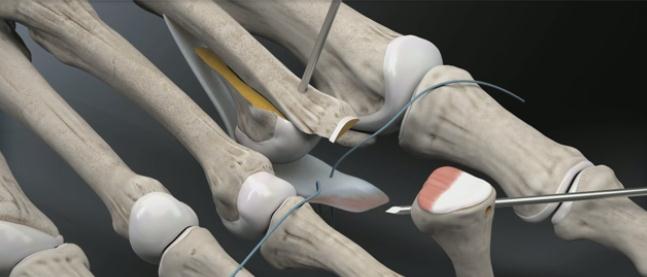
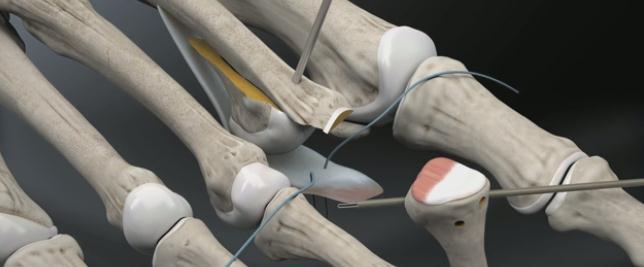
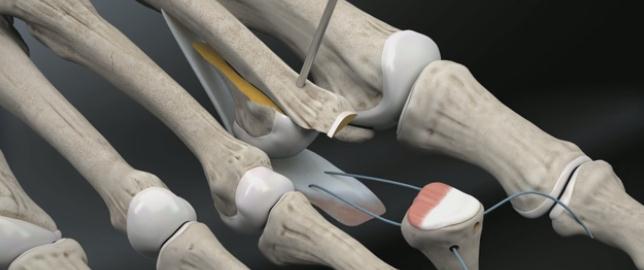
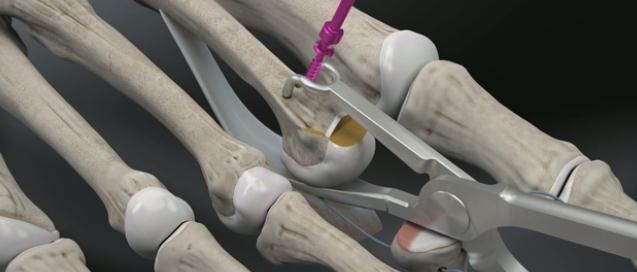
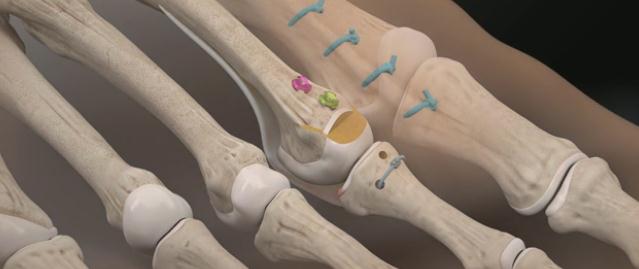
Хирургическая коррекция деформации пальцев рук
Лечение
Помощь на догоспитальном этапе
При травмах, воспалительных процессах показано возвышенное положение конечности. К переломам и вывихам прикладывают холод, пальцы фиксируют шиной или прибинтовывают друг к другу. Пострадавшим с отморожениями накладывают согревающие повязки. Для уменьшения выраженности болевого синдрома дают анальгетик. При обострении хронического воспаления используют средства местного действия.
Консервативная терапия
Пациентам с травмами производят вправление, выполняют иммобилизацию гипсовой повязкой. При подкожном разрыве сухожилия палец фиксируют в состоянии переразгибания. При отморожениях проводят перевязки. План лечения может включать следующие консервативные мероприятия:
- Охранительный режим. Показан больным с травмами, артрозами, артритами в период обострения. Рекомендуется ограничение нагрузки на конечность, в отдельных случаях – ортопедические приспособления.
- Лекарственная терапия. Чаще назначают НПВС. В перечень других используемых медикаментов входят антибиотики, гормональные препараты, средства для улучшения кровообращения. В ряде случаев эффективны блокады со смесью местных анестетиков и кортикостероидов.
- Немедикаментозные методики. Применяют физиопроцедуры, массаж, ЛФК, кинезиотейпирование, мануальную терапию.
Больным с синдромной наследственной патологией, болезнями внутренних органов, сопровождающихся остеоартропатией, проводят лечение основного заболевания.
Хирургическое лечение
С учетом причин деформаций могут осуществляться следующие операции:
- Травматические повреждения: фиксация спицами, шов сухожилия при отсутствии самостоятельного сращения, ампутация пальцев или некрэктомия при отморожениях.
- Врожденные аномалии: вмешательства при синдактилии, пластические операции для улучшения функциональности и коррекции формы пальцев.
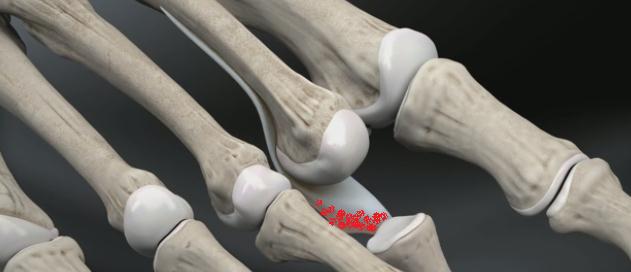
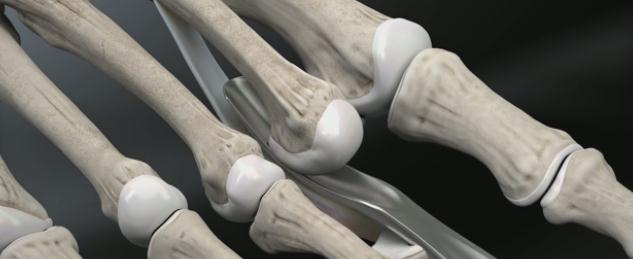
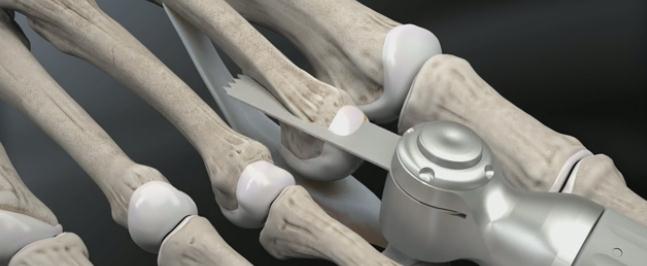
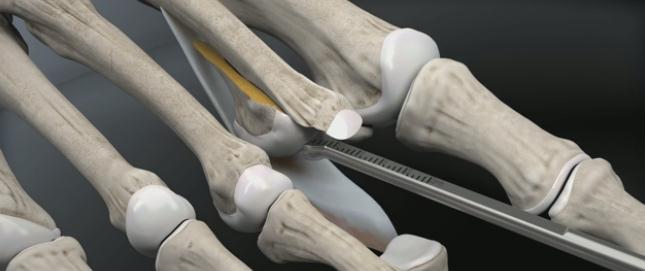
- Артрит: эндопротезирование пястно-фаланговых суставов.
- Панариций: вскрытие, дренирование.
- Хондромы: удаление опухоли.
В послеоперационном периоде назначают антибиотики. Проводят комплексные восстановительные мероприятия для улучшения функций кисти.
Деформация пальцев рук и ног — к кому обращаться?


23.11.2021
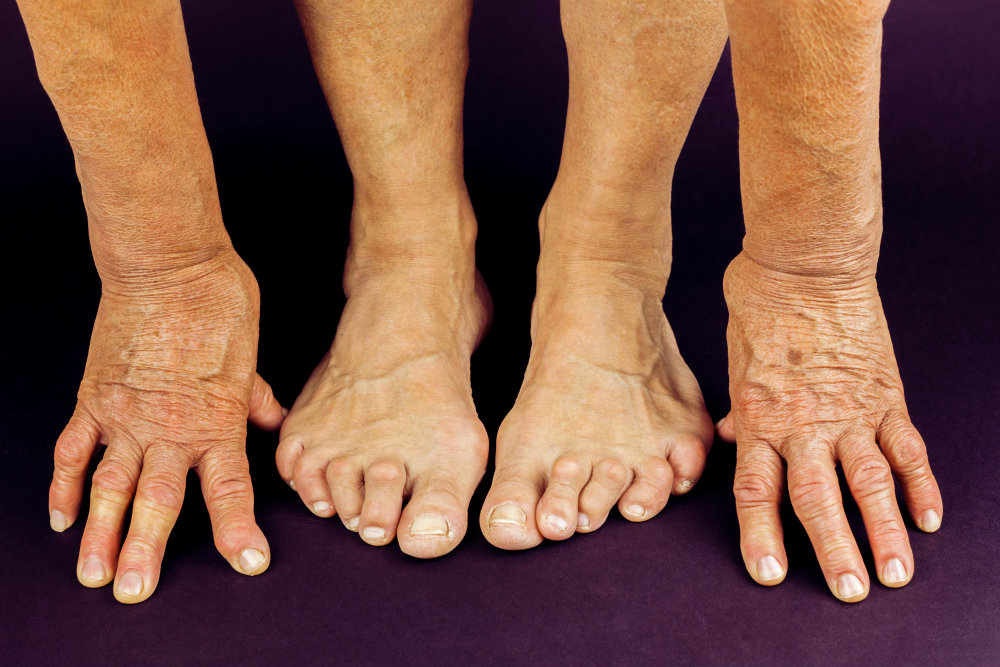
Причины деформации пальцев рук и ног могут быть следующими:
- травматические повреждения – ушибы, вывихи, переломы, травмы сухожилий, отморожение. Сопровождаются интенсивной болью. В зависимости от тяжести полученной травмы подобные деформации могут исчезать самостоятельно, но серьезная травма требует лечения и реабилитации. Сюда же может быть отнесено хроническое травмирование тесной и неудобной обувью;
- воспалительные или дегенеративные заболевания – ревматоидный артрит, неспецифический инфекционный полиартрит, псориатический артрит, подагра. Деформация связана с разрушением и фиброзированием тканей;
- артрозы – в основном диагностируется у пожилых пациентов;
- парезы или параличи – приводят к дисбалансу между сгибателями и разгибателями, формируют атрофию мышц;
- врожденные аномалии развития;
- рахит;
- панариций.
Виды и симптомы деформации конечностей
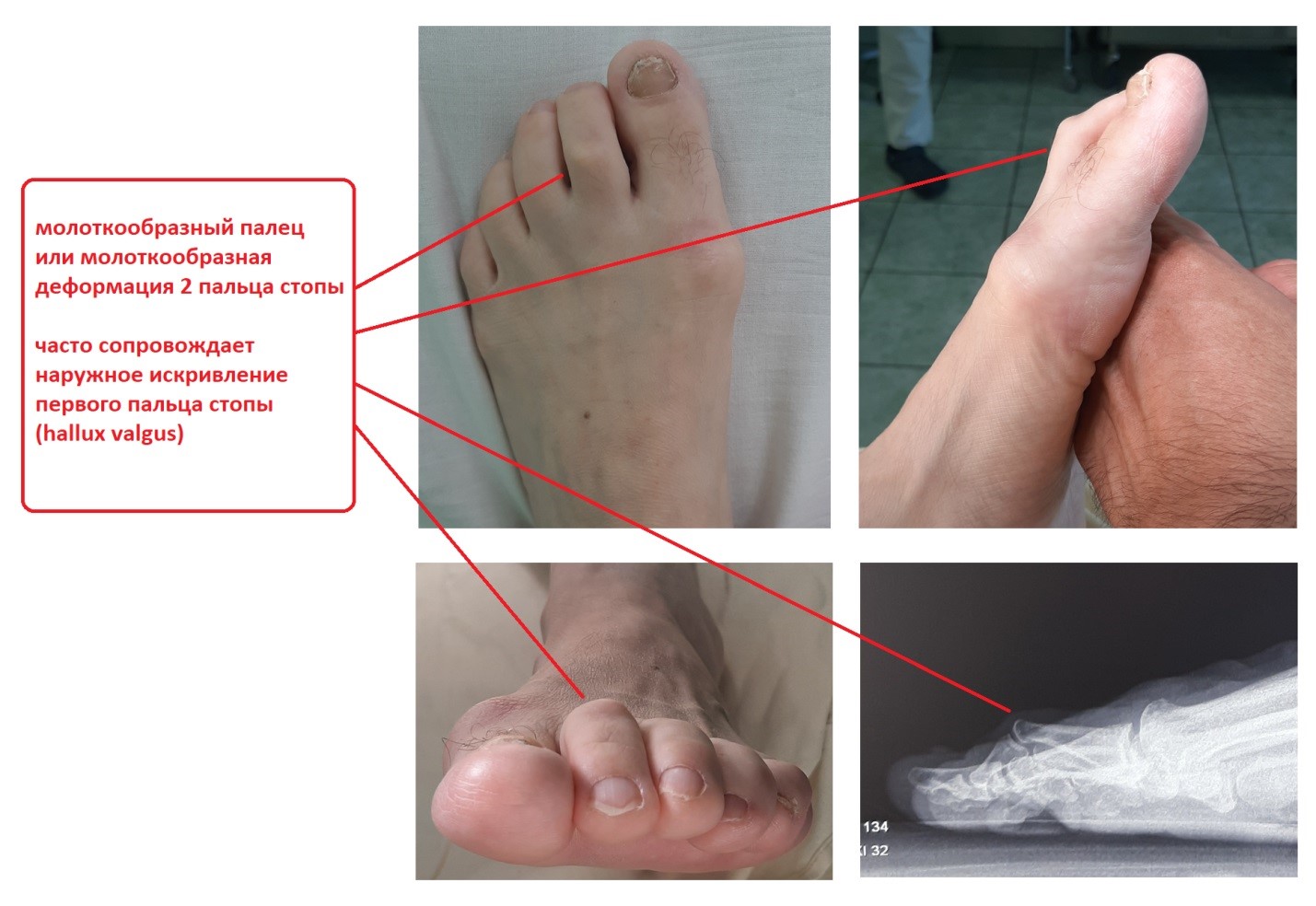
Встречаются вальгусные, варусные, молоткообразные, когтеобразные и иные деформации пальцев ног и рук.
На ногах
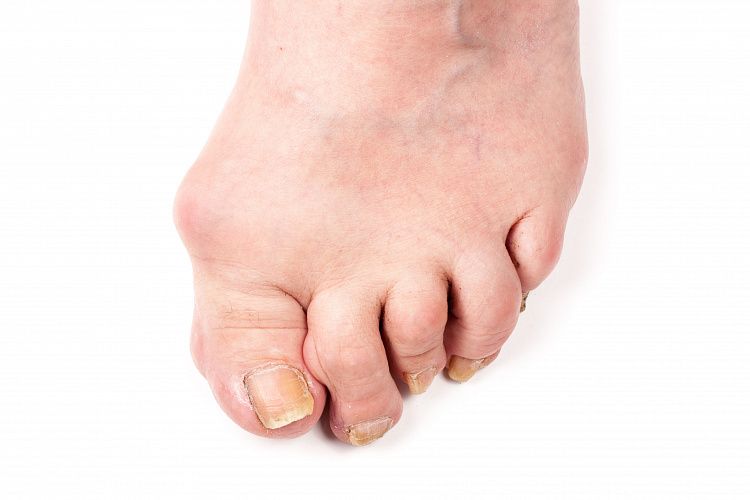
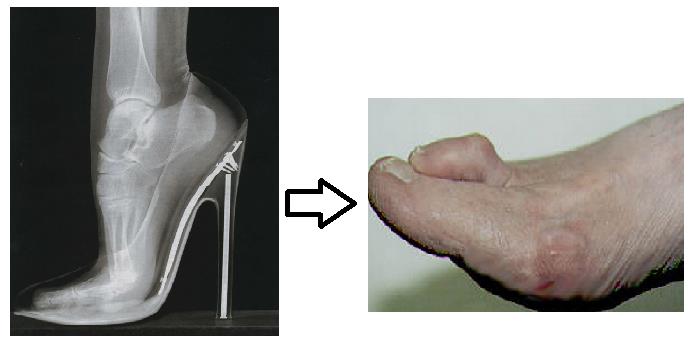
- Вальгусная деформация (в народе называемая «шишкой») подразумевает искривление большого пальца. Из-за искривления пациентам сложно подобрать обувь и не испытывать дискомфорт при ходьбе. Физиологическая особенность возникает на фоне плоскостопия, лишнего веса, врожденной патологии кости, выбора неправильной обуви.
- Варусная патология встречается у детей и считается опасной. Искривление сводов стопы, ее оси сопровождается неравномерным распределением нагрузки даже в положении покоя.
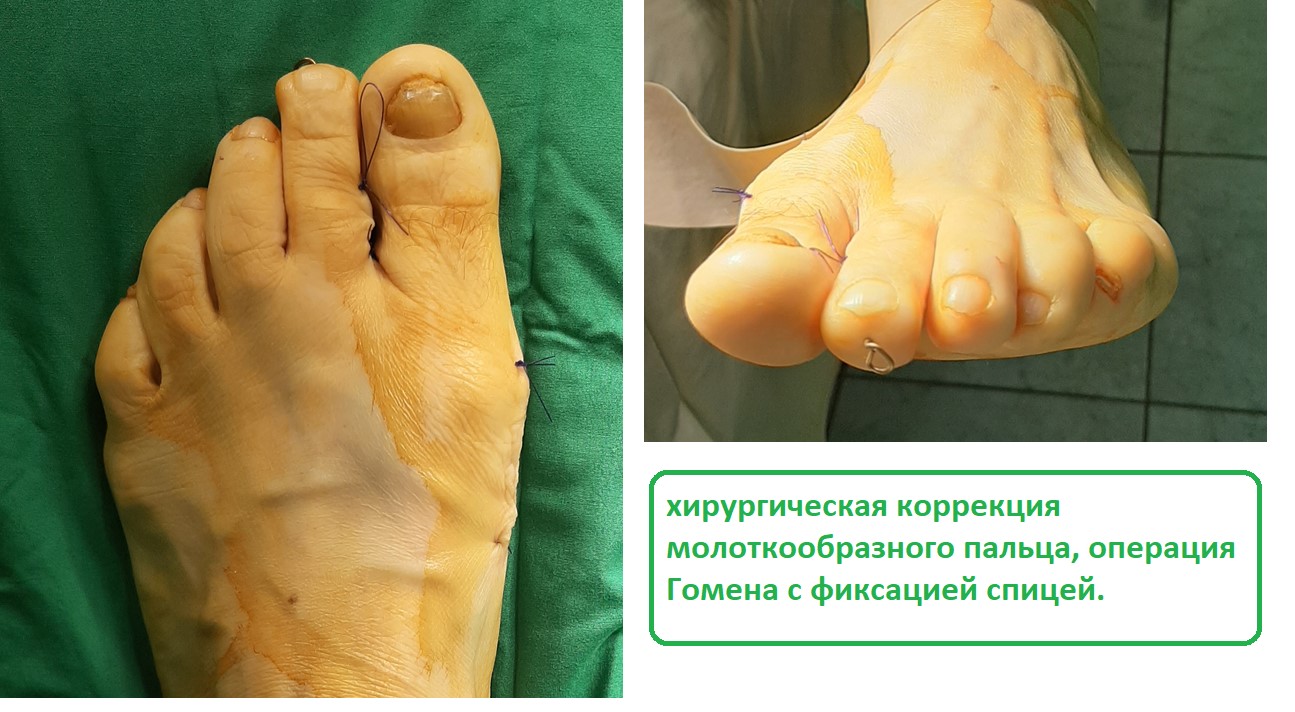
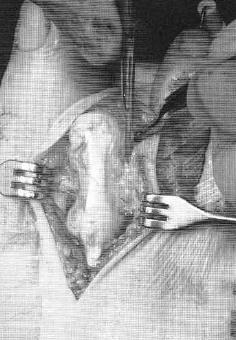
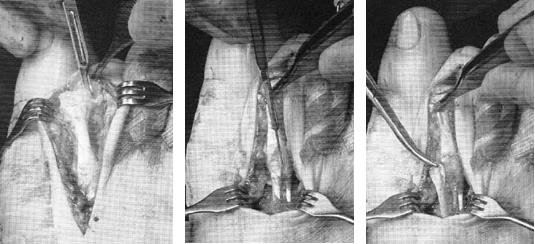
- Молоткообразная деформация затрагивает второй и третий пальцы стопы. Причиной образования становится нарушение натяжения сухожилий в мышцах-сгибателях.
- Когтеобразные искривления стопы подразумевают изменение формы пальца или нескольких с двух сторон. Нарушается эстетическая привлекательность конечности. Мозоли, кожные травмы, боли на тыльной стороне стопы доставляют проблемы пациенту.
На руках
Пациенты страдают от врожденных или приобретенных патологий. Среди первых аномалий встречаются Синдром Андерсена, Синдром Кабуки, сидактилия и другие. Аномальные особенности сопровождаются недоразвитостью или сращением пальцев, некрозом фаланг. Приобретенные аномалии выражаются в Болезни Олье, прогерии, мукополисахаридохом.
Начинается деформация с ощущения дискомфорта во время ходьбы или длительного пребывания на ногах. Далее начинает прогрессировать визуальное отличие конечности от анатомической нормы и зачастую, снижение подвижности и мышечной силы. Становится болезненной или невозможной ходьба, ношение обуви. Болевой синдром может присутствовать как постоянно, так и усиливаться после нагрузки на пораженную конечность. Запущенные случаи деформации пальцев ног и рук способны привести к полной утрате функций и инвалидизации.
Куда обратиться?
Диагностикой, лечением и коррекцией деформаций пальцев ног и рук занимаются врачи-ортопеды и врачи-травматологи. Диагноз ставится на основании визуального осмотра, рентгенографии, могут потребоваться иные виды лабораторной или инструментальной диагностики.
Диагностика
Выявление патологических изменений начинается с визуального осмотра врачом. Специалист акцентирует взгляд на:
- наличии костных выпячиваний;
- отеках мягких тканей;
- болезненности кости при пальпации;
- степени подвижности.
Для более точного определения диагноза врач-ортопед назначает рентген, МРТ, КТ. При необходимости доктор направляет пациента на консультацию к нейрохирургу.
Лечение
Пациенту нужно приготовиться к длительной терапии и набраться терпения. Сначала врач проконсультирует по поводу техники снятия болевых синдромов. Необходимо убрать напряжение из рук, ног. При воспалительном процессе доктор назначает обезболивающие и противовоспалительные нестероидные препараты. В дальнейшем схема лечения будет нацелена на восстановление работы костно-хрящевых тканей. Для достижения положительного результата пациенту выпишут длительный курс приема (не меньше 3 мес.) медикаментов.
Физиотерапия также оказывает положительный эффект, уменьшает скованность конечностей и воспаление. С помощью прогревания удается снизить болевые ощущения, и в качестве эффективных методик применяется электро-, фонофорез. Каждый случай индивидуален, и случается, что лазерное, инфракрасное прогревание не действует или приносит минимальную пользу. В таком случае лечащий врач выбирает альтернативу в виде хирургического способа с частичным или полным протезированием пораженных суставов. Кроме консервативных тактик лечения пациенту важно принимать меры по профилактике мозолей. Обувь лучше носить широконосую без каблука, а для рук нужно использовать массажные методы.
Прогноз в значительной степени зависит от причин, вызвавших деформацию и от степени прогрессирования патологии. Чем раньше выявлено изменение формы конечности и диагностировано спровоцировавшее его заболевание, тем выше шанс благоприятного прогноза.
Опыт: более 38 лет.
Абдулхаков Амир Анварович
Специализация:
Врач ортопед-травматолог
Образование:
«Казанский медицинский институт им. С.В. Курашова», специальность — «Педиатрия», квалификация — врач-педиатр, диплом от 1984 г.
Записаться на прием
Брахидактилия – наследственный дефект, характеризующийся недоразвитием фаланг и укорочением пальцев на руках или ногах. Признаками брахидактилии служит короткопалость, укорочение размера кисти или стопы, гипоплазия ногтевых пластин, часто ригидность суставов (симфалангия), синдактилия, полидактилия. Обследование пациента с брахидактилией включает консультацию генетика, ДНК-диагностику, рентгенографию кистей и стоп. Лечение брахидактилии включает разделение и удлинение пальцев, ЛФК и массаж.

Главный редактор, заведующий хирургическим отделением
Задать вопрос
Врач-хирург высшей квалификационной категории, доктор медицинских наук, профессор кафедры общей хирургии АГМУ.
Содержание
- Общие сведения
- Классификация брахидактилии
- Симптомы брахидактилии
- Диагностика брахидактилии
- Лечение брахидактилии
- Профилактика брахидактилии
- Кривые пальцы на руках — 9 видов деформации. Причины и лечения
- Сахарный диабет
- ПАЛЬЦЫ ВЕЕРОМ
- Артроз
- Кривой мизинец
- Псориатический артрит
- Ревматоидный артрит
- Диагностика
- Разновидности деформаций на ногах
- Причины
- На руках
- Терапия деформированных пальцев
- Использование ортопедических приспособлений
- Хирургические методы
- Можно ли исправить и как?
- Кривые пальцы: возможные причины деформации, варианты коррекции, фото
- Причины деформации пальцев
- Сахарный диабет
- Артроз
- Псориатический артрит
- Ревматоидный артрит
- Разновидности деформаций на ногах
- На руках
- Терапия деформированных пальцев
- Использование ортопедических приспособлений
- Хирургические методы
- Заключение
- Полиостеоартроз пальцев рук
Общие сведения
Брахидактилия (гипофалангия, микродактилия) – короткопалость, врожденная аномалия конечностей, выражающаяся в наличии у ребенка коротких пальцев вследствие укорочения или отсутствия отдельных фаланг. Брахидактилия является доминантно-наследуемым признаком, т. е. для проявления аномалии у ребенка ген брахидактилии должен быть унаследован от одного из родителей. При отсутствии других аномалий люди с брахидактилией могут жить обычной, нормальной жизнью, однако короткопалость накладывает ограничения на профессиональный выбор. Брахидактилия с одинаковой частотой встречается среди представителей обоих полов; распространенность в популяции — 1,5:100 000.
Классификация брахидактилии
В травматологии и ортопедии различают несколько типов брахидактилии.
1. Брахидактилию типа А характеризует укорочение средних фаланг пальцев, радиальное искривление фаланг, дисплазия ногтевых пластин.
- При брахидактилии типа А1 (типе Фараби) отмечается рудиментарное строение средних фаланг, иногда – их слияние с концевыми фалангами. Имеет место укорочение проксимальных фаланг первых пальцев кистей и стоп, задержка роста.
- Для брахидактилии типа А2 (брахимезофалангии, типа Мора-Брита) свойственно укорочение средних фаланг вторых пальцев кистей и стоп; при этом остальные пальцы относительно сохранны. Средние фаланги вторых пальцев имеют треугольную или ромбовидную форму и радиальное отклонение.
- При брахидактилии типа А3 (брахимезофалангии V пальца, клинодактилии) наблюдается укорочение и радиальное искривление средних фаланг пятых пальцев кистей.
- Брахидактилии типа А4 (брахимезофалангии II и V пальцев, типу Темтами) присуще поражение средних фаланг вторых и пятых пальцев кисти.
- При брахидактилии типа А5 отсутствуют средние фаланги вторых-пятых пальцев и имеется дисплазия ногтей.
2. Брахидактилия типа В характеризуется не только уменьшением длины средних фаланг, но также недоразвитием или полным отсутствием дистальных (концевых) фаланг и синдактилией (сращением) второго и третьего пальцев.
3. Брахидактилия типа С отличается укорочением проксимальных и средних фаланг второго и третьего пальцев. Данный тип брахидактилии часто сопровождается симфалангией (сращением фаланг), укорочением пястных костей. Может сочетаться с низкорослостью и умственной отсталостью.
4. Брахидактилия типа D (брахимегалодактилия) диагностируется при укорочении первых пальцев кистей и стоп.
5. Брахидактилия типа Е характеризуется укорочением пястных и плюсневых костей (костей кисти и стопы).
Наиболее часто в клинической практике встречается брахидактилия типов А3 и D.
Симптомы брахидактилии
Брахидактилия может являться изолированной врожденной аномалией, однако в некоторых случаях короткопалость сопутствует другим врожденным синдромам. Так, при синдроме Дауна, наряду с брахидактилией, имеются следующие характерные признаки: брахицефалия, короткая шея, эпикантус, катаракта, аномалии зубных рядов, бороздчатый язык, врожденные пороки сердца, косоглазие, деформация грудной клетки (воронкообразная или килевидная) и др.
Минимальными диагностическими признаками синдрома Беймонда служат брахидактилия, нистагм, мозжечковая атаксия. При синдроме Поланда отсутствуют большая и малая грудные мышцы; имеет место брахидактилия, синдактилия, аплазия сосков или амастия, деформация ребер и др.
Синдром срединной расщелины лица характеризуется микрогенией, атрезией хоан, гипоплазией лобных пазух, брахидактилией, гипофизарным нанизмом, вторичным гипотиреозом, двусторонним крипторхизмом, искривлением полового члена, олигофренией и пр.
При синдроме Аарскога-Скотта, кроме брахидактилии, имеет место гипертелоризм, низкорослость, разболтанность суставов, синдактилия, шалевидная мошонка, фимоз, крипторхизм, паховые грыжи, умственная отсталость.
Собственно брахидактилия сопровождается патологическим укорочением пальцев рук и ног, иногда – их сплющенной формой или расщеплением. В зависимости от тяжести патологии, брахидактилия может сочетаться с тугоподвижностью в суставах (симфалангией), синдактилией, полидактилией, мышечной слабостью, в комплексе нарушающими нормальное функционирование кисти или стопы. При брахидактилии часто наблюдается гипоплазия или аплазия ногтевых пластин.
К частным случаям брахидактилии относятся эктродактилия и адактилия. При эктродактилии наблюдается недоразвитие дистальных (ногтевых) фаланг; в тяжелых случаях – отсутствие ногтевых и средних фаланг. Развитие пястных костей не страдает. При адактилии имеет место врожденное отсутствие фаланг пальцев с частичным или полным сохранением пястных костей.
Диагностика брахидактилии
Брахидактилия у ребенка может диагностироваться в пренатальном или постнатальном периоде. Дородовая диагностика может включать консультацию генетика (при наличии семейного анамнеза брахидактилии) и 3D УЗИ, проводимое в периоде ведения беременности на гестационном сроке 20-24 недели. Выявление изолированной брахидактилии не является основанием для искусственного прерывания беременности; при обнаружении хромосомных синдромов вопрос решается в индивидуальном порядке.
После рождения диагноз брахидактилии устанавливается детским травматологом-ортопедом на основании клинического обследования и рентгенологических данных (рентгенографии пальцев кисти, костей кисти, пальцев стопы, костей стопы). Решающее значение имеют результаты ДНК-диагностики.
Лечение брахидактилии
В лечении брахидактилии используются как консервативные, так и хирургические методы. В ряде случаев для восстановления функции кисти или стопы достаточным является проведение курсов ЛФК и массажа. Это позволяет улучшить работу мышечно-связочного аппарата и избежать ограничения двигательной активности.
Целью хирургической коррекции брахидактилии служит изменение линейных размеров кисти, устранение сопутствующей симфалангии и синдактилии. С целью коррекции линейных размеров пальцев может проводиться дистракция, поллицизация, микрохирургическая аутотрансплантация пальца стопы на кисть. Операция при синдактилии предполагает разделение сросшихся пальцев с кожной, сухожильно-мышечной или костной пластикой. Оперативное лечение брахидактилии направлено, прежде всего, на максимальное восстановление функции кисти и вторично – на достижение приемлемого эстетического результата.
Профилактика брахидактилии
Специфическая профилактика не разработана ввиду того, что брахидактилия является генетически обусловленной, наследуемой аномалией.
Профилактическая работа предусматривает проведение медико-генетического консультирования семей с отягощенной наследственностью для определения вероятности рождения у них ребенка с брахидактилией; исключение родственных браков.
Кривые пальцы на руках — 9 видов деформации. Причины и лечения
Деформация пальцев рук и ног, хоть и не является угрозой для жизни и здоровья, однако способна в значительной степени усложнить жизнь своему хозяину. Под деформацией пальцев подразумевается устойчивое фиксированное или нефиксированное патологическое изменение анатомического строения – длины, толщины, формы фаланг, суставов и местоположения относительно друг друга или всей конечности. Сюда же отнесены патологи мягких тканей – отеки, фиброзные формирования.
Сахарный диабет
Одним из осложнений данной патологии является нейропатия, которая проявляется поражением нервных окончаний в конечностях. В результате чего в них происходит снижение чувствительности. Именно поэтому человек не обращает внимания, если ему натирает обувь, что-то ранит ногу, он не чувствует травм и порезов. В такие раны может проникать грязь, после чего развивается процесс воспаления. То есть, деформация пальцев может стать последствием нейропатии. Еще почему могут стать кривыми пальцы на руках?


ПАЛЬЦЫ ВЕЕРОМ
Форма пальцев, их толщина, состояние суставов, размеры и форма ногтей — вот лишь малая часть зацепок, на которых фиксирует взгляд опытный доктор. Но кроме болезней пальцы и ногти могут рассказать и о других мелочах, так важных для врача на первичном осмотре, например, жёлтые кончики пальцев и ногтевые пластинки выдают курильщика, даже если сам пациент уверяет, что не курит. А неухоженные руки и ногти намного чаще встречаются у людей, злоупотребляющих алкоголем и запрещёнными препаратами.
Синдром барабанных палочек
Или пальцы Гиппократа представляет собой колбовидное утолщение концевых фаланг пальцев. Является характерным симптомом лёгочной патологии (рак, туберкулёз, системные и профессиональные заболевания), сердечно-сосудистых заболеваний (врождённые пороки сердца, инфекционный эндокардит), патологии печени и кишечника (цирроз, глютеновая энтеропатия, болезнь Крона и т.д.). Выявление этого симптома просто обязываешь врача назначить обследование указанных органов, что позволит практически со стопроцентной вероятностью обнаружить заболевание.
Синдром часовых стёкол
Это изменение формы ногтей чаще всего сопутствует пальцам Гиппократа, но нередко один из симптомов выражен больше, и именно его замечает врач. Ногтевые пластинки утолщаются, напоминая выпуклую линзу или стекло старых часов. Если надавить на ноготь, создаётся впечатление, что он подвижен и вот-вот оторвётся. Причина этого в размягчении ткани между ногтевой пластинкой и костью, которая приобретает губчатую структуру. Появление синдрома часовых стёкол свидетельствует о поражении тех же органов, что и барабанные палочки: необходимо обследовать лёгкие, сердце, органы желудочно-кишечного тракта. Сосискообразные пальцы
Сосискообразные пальцы — типичный симптом артрита мелких суставов кисти: межпястных, пястно-фаланговых или межфаланговых. Причин у артрита может быть много, это и ревматоидные заболевания, и псориатическое поражение суставов, и хламидийная инфекция, добравшаяся до суставов из очага первичного заражения. В некоторых случаях характерное утолщение пальцев может быть следствием лимфатического отёка руки из-за нарушения оттока лимфы. Наиболее часто это вызвано сдавлением лимфатических сосудов в подмышечной области при раке молочной железы, различных лимфомах или банальном воспалении лимфатических узлов — лимфадените.
Контрактура Дюпюитрена
Эта патология представляет собой сгибательную контрактуру безымянного, среднего пальца и мизинца. Внешне обращает на себя внимание укорочение пальцев, их постоянно полусогнутое положение пальцев. Причина заболевания — фиброзное перерождение ладонного апоневроза. Учёные до сих пор гадают о причине болезни, а единственным эффективным методом лечения остаётся хирургический. Онихомикоз
Грибковое поражение ногтевых пластинок на руках принято считать следствием недостаточного хорошего ухода и гигиены. На самом деле, это скорее свидетельствует о серьезном снижении иммунитета. Поэтому человек с микозом ногтевых пластинок на руках нуждается в консультации иммунолога и исследовании состояния иммунитета. Кстати, именно подключение к терапии иммуномодуляторов нередко помогает окончательно выгнать упорного «сожителя». Гиперпластичность
Если человек от рождения пластичен и может изгибать свои пальцы в любую строну, это может оказаться индивидуальной особенностью, а может стать одним из признаков системной слабости соединительной ткани. Поэтому, нелишним будет рекомендовать гуттаперчевому пациенту пройти ЭхоКГ (УЗИ сердца) и быть готовым к раннему появлению межпозвоночных грыж и патологии менисков.
Анемия, к ногтю!
По внешнему виду ногтевых пластинок можно заподозрить снижение уровня гемоглобина – анемию. Если у обычного человека ногтевые ложа имеют розоватый оттенок, то у страдающего анемией они бледные. Ещё один характерный симптом, при нажатии на ноготь ложе бледнеет, но потом розовый оттенок быстро возвращается, а при анемии цвет после нажатия практически не меняется, так и оставаясь бледным.
Автор: Алексей Федоров Опубликовано: 4 февраля 2019 г.
Артроз
Является хроническим дегенеративно-дистрофическим заболеванием суставов, при котором происходит деструкция хряща, развитие патологических изменений в капсуле, связочном аппарате, синовиальной оболочке, находящихся рядом костных структурах. Основной причиной развития артроза является нарушение процессов обмена. Проявляется патология сильной болью, скованностью по утрам, ограниченной подвижностью. При отсутствии своевременной терапии патология вызывает деформацию кистей и искривление мизинца. Кривые пальцы – это очень некрасиво.
Кривой мизинец
Любой палец должен быть прямым. Хиромантия, кривой мизинец рассматривает с точки зрения способности личности адаптироваться.
Считается, что обладатели изогнутого пальчика Меркурия – это прирожденные миротворцы, так как обладают дипломатическими способностями.
Мизинец может быть слегка изогнутым или немного искривленным. Если наклон в сторону безымянного пальца, это указывает на потенциальные способности человека к обману.
Хиромантия, мизинец кривой в другую сторону
Не обязательно он будет спекулянтом или обманщиком, но обладает хитростью и изворотливостью. Такая форма может символизировать умение творчески подходить к проблемам, способность находить выход их сложных ситуаций. Обладатель такого пальца способен сопереживать, но не умеет прощать. Может быть выносливым, но иногда бывает суетливым.
Он старается достичь материального благополучия, причем, любыми способами, поэтому может участвовать в финансовых аферах. Такой человек может хитрить, чтобы добиться своих целей. Но есть и положительные качества: он остроумен, привлекателен, имеет хорошую память.
Но любые особенности мизинца нужно рассматривать с учетом других характеристик руки. Особенно часто связывают с ним то, что расположено на ладони ниже. Это холмы и линии, которые тоже характеризуют коммуникативные способности личности.
Псориатический артрит
Является хроническим суставным заболеванием, которое развивается на фоне псориаза. Патология характеризуется асимметричным поражением суставов, выраженными явлениями вторичного остеоартроза, очаговыми уплотнениями костей, краевыми наростами. В процессе развития заболевания у человека часто происходят подвывихи и вывихи пораженных суставов, развивается обездвиженность дистальных суставов между фалангами на пальцах стоп и кистей. При тяжелых формах заболевания нередко встречается загибание пальцев ног друг за друга.
Ревматоидный артрит
Является хроническим системным аутоиммунным заболеванием, которое поражает структуры суставов. Воспаляться могут любые суставы, но чаще патологии подвержены мелкие суставы стоп и кистей. Периодически заболевание обостряется на фоне климатических изменений, переохлаждений, травм, психоэмоциональных стрессов, физических нагрузок, инфекций, сопутствующих патологий. Нередко развитие ревматоидного артрита сопровождается поражением внутренних органов.
Кривые пальцы ног являются, как правило, следствием различных патологий:
- Атеросклеротические изменения в нижних конечностях. Атеросклероз вен нижних конечностей представляет собой патологию, при которой полностью или частично перекрывается кровоток в ногах. Причина такого явления – закупорка сосудов тромбами и атеросклеротическими бляшками. В процессе прогрессирования патологии происходит сужение или полная закупорка артерий. В результате ухудшается кровоснабжение ног, появляется боль в икрах при ходьбе, возникают дискомфортные ощущения в ночное время суток, деформируется мизинец. Почему еще бывают кривые пальцы на ногах?
- Плоскостопие. Стопа у людей с таким заболеванием удлиняется, из-за чего сгибающие мышцы начинают пересиливать разгибающие мышцы. В результате сухожилия натягиваются еще сильнее и провоцируют деформацию пальцев. Скрещенные пальцы при плоскостопии – частое явление.
- Подагра. Является хронической прогрессирующей патологией, которая характеризуется нарушениями в обмене пуринов, избытком мочевой кислоты в крови, рецидивирующим артритом, отложением мочекислых солей в тканях. В подавляющем большинстве случаев подагра поражает суставы больших и указательных пальцев на ногах, реже – суставов колена и голеностопа. Подагра сопровождается сильной резкой болью в пораженном суставе, развитием выраженного отека, возникновением покраснения. По мере развития патологии возникает стойкое искривление суставов, нарушается двигательный объем.
Диагностика
Как правило, любые деформационные изменения кистей рук можно выявить уже при осмотре. Однако признаки артрита и артроза очень схожи между собой, поэтому часто назначаются дополнительные исследования, включающие:
- Анализ крови (на наличие/отсутствие воспалительных процессов, выявление уровня мочевой кислоты).
- Анализ мочи.
- Рентгенографию. Снимок детально покажет суставные деформации, остеофитовые образования.
Диагностические манипуляции имеют и более широкий спектр, зависящий от особенностей генеза исследуемого заболевания.
Разновидности деформаций на ногах
Искривления пальцев на ногах могут быть следующих видов.
- Деформация Тейлора. Такую деформацию нередко называют «стопой портного». При этом нарушении происходит увеличение латерального отдела стопы, наблюдается варусное отклонение последнего пальца. Заболевание характеризуется воспалением пятого плюснефалангового сустава. Факторы, способствующие развитию деформации Тейлора – врожденные нарушения связочного аппарата, травмы.
- Когтеобразная деформация. В этом случае страдают все пальцы стопы, кроме большого. Пальцы начинают загибаться вниз, напоминая когти зверя. Развивается такая деформация в результате нарушений деятельности системы мышц. Способствовать развитию данной патологии может церебральный паралич, травмы, плоскостопие.
- Молоткообразная деформация. Как правило, затрагивает указательные пальцы на ногах. Они начинают изгибаться, после чего фиксируются под определенным углом. Пациент при этом испытывает сильную боль. Возникает такая деформация в основном из-за генетической предрасположенности, у людей с длинными плюсневыми костями. В группу риска входят люди, у которых диагностировано прогрессирующее поперечное плоскостопие. У людей часто кривой большой палец.
- Вальгусная деформация. Поражает большие пальцы ног, характеризуется образованием костного нароста в основании больших пальцев. В процессе развития данного заболевания происходит уплощение сводов стопы, первая плюсневая кость отклоняется внутрь. Наряду с формированием наростов происходит образование натоптышей и развитие молоткообразной деформации указательного, среднего, безымянного пальцев.
Кривой указательный палец тоже не редкость.
Причины
Основным провоцирующим фактором появления вальгусной деформации становится неправильная обувь. Если человек носит тесные туфли с узким носком или на высоком каблуке, то пальцы постоянно находятся в неправильном (сжатом) положении, что способствует развитию вальгусной деформации. Но не только это становится причиной развития заболевания.
На появление патологии влияют следующие причины:
- травматические повреждения голени и стопы;
- рахит;
- ДЦП;
- полинейропатия;
- низкий свод стопы;
- плоскостопие;
- врожденная слабость мышечно-связочного аппарата;
- хроническое воспаление суставов, спровоцированное псориазом;
- артрит;
- рассеянный склероз (сопровождается поражением оболочки нервных волокон);
- сахарный диабет;
- подагра (отложение уратов в тканях организма);
- гиперподвижность суставов, наблюдающаяся при синдроме Марфана и Дауна;
- юношеская стопа (быстрое увеличение размеров стопы в подростковом периоде);
- болезнь Шарко-Мари-Тута (наследственная невропатия, сопровождающаяся атрофией мышц дистальных отделов конечностей);
- остеопороз (потеря костной массы);
- перенапряжение стоп в связи с профессиональной деятельностью (официанты, спортсмены, балерины).
При наличии провоцирующих факторов заболевание быстро прогрессирует.
На руках
Деформации пальцев рук бывают следующих видов:
- Лебединая шея. Для такой деформации характерно чрезмерное разгибание пальцев в среднем суставе и сгибание в верхнем суставе. В большом пальце руки имеется только один межфаланговый сустав, поэтому такая деформация большие пальцы не затрагивает. Однако развитие сильного переразгибания межфалангового сустава большого пальца может вызвать прямоугольную или зигзагообразную деформацию. Бывают кривые и средние пальцы.
- Пуговичная петля. При деформации такого типа палец согнут в среднем суставе, но распрямлен в верхнем. Такая деформация развивается вследствие ревматоидного артрита, остеоартроза, вывиха, разрыва сухожилия.
- Молоткообразная деформация. Представляет собой повреждение сухожилия, которое распрямляет ногтевую фалангу пальца. При такой деформации происходит сгибание ногтевой фаланги в направлении ладони. Нарушение характеризуется отсутствием функции активного разгибания верхнего сустава.
Что делать, когда палец стал кривой?
Терапия деформированных пальцев
Терапия искривлений пальцев предполагает комплексность и состоит из занятий ЛФК, физиотерапии, применения лекарственных препаратов и использования ортопедических средств.
Главной целью медикаментозного лечения является терапия симптомов, то есть купирование болевого синдрома, устранение воспаления, отечности, нормализация процессов обмена и кровоснабжения суставных структур. К применению показаны следующие медикаменты:
- Анестетики («Анальгин», «Баралгин», прочие).
- Миорелаксанты: «Сидалуд», «Мидокалм». Данные препараты позволяют снять спазм, минимизировать боль в мышцах, нормализовать кровообращение.
- Противовоспалительные средства нестероидного типа: «Пироксикам», «Кеторолак», «Ибупрофен». Указанные лекарственные средства способствуют уменьшению болевого синдрома, купированию воспаления.
Использование ортопедических приспособлений
При использовании ортопедических приспособлений уменьшается нагрузка на пораженные суставы, исключается вероятность дополнительного травмирования. Ортопед поможет подобрать специальную обувь, фиксаторы, разнообразные приспособления. Если заболевание находится на ранней стадии развития, эффективным может оказаться ношение широкой и мягкой обуви.
Скорректировать искривление указательного пальца на ноге позволит применение супинаторов и специальных стелек.
Если рассматривать искривление пальцев на руках, то, как правило, достаточным является наложение специальной шины на верхний сустав. Носить такую шину следует до 8 недель, после ее снятия потребуется постепенное восстановление подвижности сустава.

Хирургические методы
Хирургические методы коррекции могут быть использованы только при фиксированной деформации, если консервативная терапия ожидаемых результатов не дала. Операции при искривлении пальцев проводятся следующие.
- Удаление бурсита.
- Дистальная остеотомия (при которой врач уменьшает угол между костями путем разрезания дистального края и последующего его перемещения в латеральную плоскость).
- Установка имплантатов.
- Артродез (искусственная суставная иммобилизация).
- Резекция и последующая замена мягких тканей, расположенных вблизи пораженного сустава.
- Резекционная артропластика (удаление концевого участка на плюсневой кости).
- Экзостэктомия (иссечение верхней части плюсневой кости).
Следует отметить, что хирургическое вмешательство, направленное на устранение деформации пальцев, потребует последующей реабилитации, которая займет около двух месяцев.
Можно ли исправить и как?
Тем, кто хочет исправить форму своего мизинца, чаще всего советуют обратиться к врачу, чтобы тот назначил специальное лечение, массаж, а может даже провел хирургическую операцию. Но что если посмотреть на это с точки зрения магии?
Как утверждают источники о хирологии, искривление пальцев можно устранить самостоятельно, и оно пройдет само, если серьезно взяться за работу над собой и над своим внутренним миром. Искоренять негативные привычки, в особенности привычку лгать, следить за чистотой своих помыслов и развивать в себе чувство единства со всем окружающим миром.
Кривые пальцы: возможные причины деформации, варианты коррекции, фото
В статье рассмотрим причины, по которым пальцы стали кривыми.
Под данным явлением понимают изменение костной ткани или формы суставов, в результате чего меняется конфигурация и направление костей. Подобная патология доставляет человеку множество разнообразных проблем. Если, к примеру, кривые пальцы ног, нагрузка на стопы распределяется неравномерно, в результате чего начинают развиваться заболевания суставов. Не стоит недооценивать и эстетическую составляющую – пальцы на ногах ног можно скрыть от посторонних взглядов, а вот подобная проблема с пальцами рук незамеченной не останется. При отсутствии терапии такая патология может стать причиной полной потери контроля над кистью. Наиболее часто встречающаяся проблема в области ортопедии – искривление суставов.
Причины деформации пальцев
Кривые пальцы на ногах и руках появляются, как правило, в результате разных патологий. Существуют заболевания, на фоне которых происходит искривление только пальцев ног. Однако существуют и такие, что поражают одинаково ноги и руки.
Сахарный диабет
Одним из осложнений данной патологии является нейропатия, которая проявляется поражением нервных окончаний в конечностях. В результате чего в них происходит снижение чувствительности. Именно поэтому человек не обращает внимания, если ему натирает обувь, что-то ранит ногу, он не чувствует травм и порезов. В такие раны может проникать грязь, после чего развивается процесс воспаления. То есть, деформация пальцев может стать последствием нейропатии. Еще почему могут стать кривыми пальцы на руках?
Артроз
Является хроническим дегенеративно-дистрофическим заболеванием суставов, при котором происходит деструкция хряща, развитие патологических изменений в капсуле, связочном аппарате, синовиальной оболочке, находящихся рядом костных структурах. Основной причиной развития артроза является нарушение процессов обмена. Проявляется патология сильной болью, скованностью по утрам, ограниченной подвижностью. При отсутствии своевременной терапии патология вызывает деформацию кистей и искривление мизинца. Кривые пальцы – это очень некрасиво.
Псориатический артрит
Является хроническим суставным заболеванием, которое развивается на фоне псориаза. Патология характеризуется асимметричным поражением суставов, выраженными явлениями вторичного остеоартроза, очаговыми уплотнениями костей, краевыми наростами. В процессе развития заболевания у человека часто происходят подвывихи и вывихи пораженных суставов, развивается обездвиженность дистальных суставов между фалангами на пальцах стоп и кистей. При тяжелых формах заболевания нередко встречается загибание пальцев ног друг за друга.
Ревматоидный артрит
Является хроническим системным аутоиммунным заболеванием, которое поражает структуры суставов. Воспаляться могут любые суставы, но чаще патологии подвержены мелкие суставы стоп и кистей. Периодически заболевание обостряется на фоне климатических изменений, переохлаждений, травм, психоэмоциональных стрессов, физических нагрузок, инфекций, сопутствующих патологий. Нередко развитие ревматоидного артрита сопровождается поражением внутренних органов.
Кривые пальцы ног являются, как правило, следствием различных патологий:
- Атеросклеротические изменения в нижних конечностях. Атеросклероз вен нижних конечностей представляет собой патологию, при которой полностью или частично перекрывается кровоток в ногах. Причина такого явления – закупорка сосудов тромбами и атеросклеротическими бляшками. В процессе прогрессирования патологии происходит сужение или полная закупорка артерий. В результате ухудшается кровоснабжение ног, появляется боль в икрах при ходьбе, возникают дискомфортные ощущения в ночное время суток, деформируется мизинец. Почему еще бывают кривые пальцы на ногах?
- Плоскостопие. Стопа у людей с таким заболеванием удлиняется, из-за чего сгибающие мышцы начинают пересиливать разгибающие мышцы. В результате сухожилия натягиваются еще сильнее и провоцируют деформацию пальцев. Скрещенные пальцы при плоскостопии – частое явление.
- Подагра. Является хронической прогрессирующей патологией, которая характеризуется нарушениями в обмене пуринов, избытком мочевой кислоты в крови, рецидивирующим артритом, отложением мочекислых солей в тканях. В подавляющем большинстве случаев подагра поражает суставы больших и указательных пальцев на ногах, реже – суставов колена и голеностопа. Подагра сопровождается сильной резкой болью в пораженном суставе, развитием выраженного отека, возникновением покраснения. По мере развития патологии возникает стойкое искривление суставов, нарушается двигательный объем.
Разновидности деформаций на ногах
Искривления пальцев на ногах могут быть следующих видов.
- Такую деформацию нередко называют «стопой портного». При этом нарушении происходит увеличение латерального отдела стопы, наблюдается варусное отклонение последнего пальца. Заболевание характеризуется воспалением пятого плюснефалангового сустава. Факторы, способствующие развитию деформации Тейлора – врожденные нарушения связочного аппарата, травмы.
- Когтеобразная деформация. В этом случае страдают все пальцы стопы, кроме большого. Пальцы начинают загибаться вниз, напоминая когти зверя. Развивается такая деформация в результате нарушений деятельности системы мышц. Способствовать развитию данной патологии может церебральный паралич, травмы, плоскостопие.
- Молоткообразная деформация. Как правило, затрагивает указательные пальцы на ногах. Они начинают изгибаться, после чего фиксируются под определенным углом. Пациент при этом испытывает сильную боль. Возникает такая деформация в основном из-за генетической предрасположенности, у людей с длинными плюсневыми костями. В группу риска входят люди, у которых диагностировано прогрессирующее поперечное плоскостопие. У людей часто кривой большой палец.
- Вальгусная деформация. Поражает большие пальцы ног, характеризуется образованием костного нароста в основании больших пальцев. В процессе развития данного заболевания происходит уплощение сводов стопы, первая плюсневая кость отклоняется внутрь. Наряду с формированием наростов происходит образование натоптышей и развитие молоткообразной деформации указательного, среднего, безымянного пальцев.
Кривой указательный палец тоже не редкость.
На руках
Деформации пальцев рук бывают следующих видов:
- Лебединая шея. Для такой деформации характерно чрезмерное разгибание пальцев в среднем суставе и сгибание в верхнем суставе. В большом пальце руки имеется только один межфаланговый сустав, поэтому такая деформация большие пальцы не затрагивает. Однако развитие сильного переразгибания межфалангового сустава большого пальца может вызвать прямоугольную или зигзагообразную деформацию. Бывают кривые и средние пальцы.
- Пуговичная петля. При деформации такого типа палец согнут в среднем суставе, но распрямлен в верхнем. Такая деформация развивается вследствие ревматоидного артрита, остеоартроза, вывиха, разрыва сухожилия.
- Молоткообразная деформация. Представляет собой повреждение сухожилия, которое распрямляет ногтевую фалангу пальца. При такой деформации происходит сгибание ногтевой фаланги в направлении ладони. Нарушение характеризуется отсутствием функции активного разгибания верхнего сустава.
Что делать, когда палец стал кривой?
Терапия деформированных пальцев
Терапия искривлений пальцев предполагает комплексность и состоит из занятий ЛФК, физиотерапии, применения лекарственных препаратов и использования ортопедических средств.
Главной целью медикаментозного лечения является терапия симптомов, то есть купирование болевого синдрома, устранение воспаления, отечности, нормализация процессов обмена и кровоснабжения суставных структур. К применению показаны следующие медикаменты:
- Анестетики («Анальгин», «Баралгин», прочие).
- Миорелаксанты: «Сидалуд», «Мидокалм». Данные препараты позволяют снять спазм, минимизировать боль в мышцах, нормализовать кровообращение.
- Противовоспалительные средства нестероидного типа: «Пироксикам», «Кеторолак», «Ибупрофен». Указанные лекарственные средства способствуют уменьшению болевого синдрома, купированию воспаления.
Использование ортопедических приспособлений
При использовании ортопедических приспособлений уменьшается нагрузка на пораженные суставы, исключается вероятность дополнительного травмирования. Ортопед поможет подобрать специальную обувь, фиксаторы, разнообразные приспособления. Если заболевание находится на ранней стадии развития, эффективным может оказаться ношение широкой и мягкой обуви.
Скорректировать искривление указательного пальца на ноге позволит применение супинаторов и специальных стелек.
Если рассматривать искривление пальцев на руках, то, как правило, достаточным является наложение специальной шины на верхний сустав. Носить такую шину следует до 8 недель, после ее снятия потребуется постепенное восстановление подвижности сустава.
Хирургические методы
Хирургические методы коррекции могут быть использованы только при фиксированной деформации, если консервативная терапия ожидаемых результатов не дала. Операции при искривлении пальцев проводятся следующие.
- Удаление бурсита.
- Дистальная остеотомия (при которой врач уменьшает угол между костями путем разрезания дистального края и последующего его перемещения в латеральную плоскость).
- Установка имплантатов.
- Артродез (искусственная суставная иммобилизация).
- Резекция и последующая замена мягких тканей, расположенных вблизи пораженного сустава.
- Резекционная артропластика (удаление концевого участка на плюсневой кости).
- Экзостэктомия (иссечение верхней части плюсневой кости).
Следует отметить, что хирургическое вмешательство, направленное на устранение деформации пальцев, потребует последующей реабилитации, которая займет около двух месяцев.
Заключение
Таким образом, при искривлении пальцев следует понимать, что терапия деформаций на руках и ногах отличается, а сама патология может являться лишь следствием серьезного заболевания. При отсутствии своевременной терапии может потребоваться хирургическое лечение, а в некоторых случаях не исключена инвалидность. В связи с этим не стоит откладывать визит к ортопеду.
Полиостеоартроз пальцев рук
Другие названия этой болезни — множественный артроз суставов пальцев рук, «узловатые пальцы».
Полиостеоартроз пальцев рук (множественный артроз суставов пальцев рук, «узловатые пальцы») — это преимущественно женское заболевание. И хотя мужчины тоже иногда им болеют, но такая участь постигает их примерно в 10 раз реже, чем женщин.
Как правило, у женщин начало заболевания напрямую связано с гормональной перестройкой организма — полиостеоартроз обычно начинается в период климакса, в возрасте старше 40-45 лет (люди моложе 40 лет болеют этим заболеванием в исключительно редких случаях). Расцвет болезни чаще всего происходит в возрасте 50-60 лет.
Причины полиоcтеоартроза пальцев рук
На сегодняшний день ученым не удалось выявить какую-то одну причину развития полиостеоартроза. Предполагается, что к возникновению этой болезни существует наследственная предрасположенность — существуют семьи, в которых полиостеоартрозом пальцев рук болеют несколько поколений женщин. Видимо, в этих семьях по наследству передаются какие-то неблагоприятные особенности обмена веществ и строения хрящевой ткани суставов. И вследствие врожденной слабости хрящевой ткани у людей с отягощенной наследственностью в климактерический период хрящи суставов начинают деградировать, т. е. становятся неполноценными.
Деградация хрящей заключается в том, что они постепенно теряют свою естественную «смазку», становятся сухими и растрескавшимися. От трения «подсохших» суставных хрящей в суставах развивается воспаление и происходит выработка аномальной «воспалительной суставной жидкости». Она распирает суставы изнутри, провоцируя порой достаточно сильные болевые ощущения, а сами суставы тем временем деформируются.
Хотя риск заполучить артроз пальцев рук несколько выше у тех людей, чьи родители или ближайшие родственники болели (болеют) полиостеоартрозом, существуют и другие обстоятельства (помимо наследственной предрасположенности), способствующие появлению этой болезни. Совершенно очевидно, что полиостеоартроз чаще встречается у тех людей, которые страдают от нарушения обмена веществ, болеют сахарным диабетом или заболеваниями желез внутренней секреции (щитовидной, околощитовидной железы и др.).
Симптомы полиостеоартроза пальцев рук
При полиостеоартрозе на пальцах рук появляются особые узелки — так называемые узелки Гебердена и узелки Бушара.
Узелки Гебердена образуются на тыльной или боковой поверхности тех суставов пальцев, что расположены ближе к ногтям (на дистальных межфаланговых суставах). Чаще всего они развиваются симметрично, т. е, на правой и левой руках одновременно и в одних и тех же местах. При этом они могут образоваться на любых пальцах рук: от больших пальцев до мизинцев. Размеры узелков Гебердена могут колебаться: от размера рисового зернышка до размера маленькой горошины.
В период формирования узелков Гебердена суставы под ними нередко припухают и краснеют. В суставах может возникатъ жжение и боль (но у трети больных формирование узелков Гебердена происходит бессимптомно, без боли и жжения).
Примерно у половины болеющих в дебюте болезни случаются обострения, и тогда в местах формирования узелков появляются сальные пульсирующие боли, которые уменьшаются после того, как кожа над пузырьком лопнет, и его содержимое вытечет. Если прорыва пузырька не происходит, то обострение продолжается от нескольких недель до нескольких месяцев, после чего припухлость, покраснение и боль исчезают, а узелки становятся плотными и почти безболезненными.
В дальнейшем, по мере прогрессирования полиостеоартроза, усиливаются деформация суставов пальцев и их тугоподвижность. Временами без всякой видимой причины могут вновь происходить обострения с развитием явлений, характерных для начального периода болезни, — в узелках опять появляются боли или жжение. Затем эти обострения точно так же неожиданно, порой даже без лечения, затихают.
Узелки Бушара отличаются другой особенностью — они чаще всего развиваются постепенно, медленно, без обострений. Формируются они на суставах пальцев, расположенных чуть дальше от ногтей (т. е. в области суставов, находящихся примерно на середине расстояния между ногтями и основанием пальцев).
Эти узелки охватывают в основном боковые поверхности суставов, отчего пальцы приобретают веретенообразную форму. И хотя узелки Бушара формируются медленнее, чем узелки Гебердена, и меньше болят, они тоже усугубляют тугоподвижность суставов.
Со временем узелки Гебердена и Бушара чем дальше, тем больше деформируют руку, меняя ее внешний вид и приводя к тому, что называют «руками с узловатыми пальцами». Но при всем при том болезнь, к счастью, не изменяет общего состояния организма; деятельность внутренних органов при полиостеоартрозе в отличие от артритов не страдает.
С узелками Гебердена и Бушара нередко сочетается артроз суставов большого пaльца руки (ризартроз). Ризартроз поражает сустав, расположенный в основании большого пальца и соединяющий пястную костъ большого пальца с лучезапястным суставом.
Чаще всего ризартроз развивается у людей, чья профессия связана с повышенной нагрузкой на большой палец. Но может развиться и у тех, кто однажды травмировал большой палец или просто-напросто сильно перегрузил его. Например, я неоднократно видел ризартроз, возникший после дачных нагрузок и даже после банального закатывания банок с квашенной капустой, грибами или вареньем, особенно когда банки зaкатывались в течение нескольких дней подряд.
Заболевание проявляется болезненностью в основании большого пальца при движениях, а также тугоподвижностью сустава и хрустом в нем при движении. Кроме того, при осмотре руки мы почти всегда можем увидеть деформацию косточек больного сустава (в том месте, где большой палец сочленяется с лучезапястным суставом), которая хорошо видна и на рентгеновском снимке.
Внимание!
Столкнувшись с болями в большом пальце, надо помнить, что именно большой палец является «излюбленным местом» воспаления при подагре и псориатическом артрите. Поэтому при развитии покраснения, отека и сильных болей в больших пальцах рук нужно не затягивая обращаться к врачу, который проведет дифференциальную диагностику, определив, что же вызвало воспаление — артроз или иное заболевание.
Диагностика полиостеоартроза пальцев рук
Диагностика полиостеоартроза обычно не требует каких-либо сверхусилий. Как правило, диагноз становится ясен сразу, стоит только взглянуть на руки пациента, Но все же в ряде случаев врачи, чтобы не допустить диагностической ошибки, направляют больного на рентгенографию кистей и анализы крови — клинический (из пальца) и анализ на ревмопробы (из вены).
При полиостеоартрозе на рентгене отчетливо видны характерные для болезни признаки — сужение суставных щелей пораженных суставов и характерные деформации косточек больных пальцев. В анализах крови при полиостеоартрозе мы обычно не обнаруживаем каких-либо отклонений, все показатели остаются в норме.
Внимание!
В том случае, если у пациента с артрозом мы обнаружили в анализах крови, взятой из пальца или из вены, какие-то «воспалительные» отклонения, например повышение РОЭ, С-реактивного белка, серомукоида и т. д., мы должны насторожиться — ведь артроз не вызывает никаких изменений в анализах. И если показатели воспаления повышены, есть большая вероятность, что мы имеем дело не с артрозом, а с артритом. А это — совсем другое заболевание, более серьезное и сложное. Тогда нам надо продолжить обследование пациента до окончательного подтверждения или опровержения диагноза артроза либо артрита.
Последствия полиостеоартроза пальцев рук
Полиостеоартроз пальцев рук не относится к опасным заболеваниям. Даже без должного лечения полиостеоартроз не дает никаких последствий, кроме «узловатости» пальцев, а вовремя начатое лечение способно свести к минимуму и эту неприятность.
Статья доктора Евдокименко© для книги «Боль и онемение в руках», опубликована в 2004 году.
Отредактирована в 2011г. Все права защищены.
Думая о руках пожилого человека, мы почти неизбежно представляем узлистые пальцы, истонченные в фалангах, но как бы припухшие в суставах. Немногие задумываются, что это не просто признак естественного старения организма, а симптом настоящего заболевания — остеоартроза пальцев рук. И уж тем более не каждому известно, что это заболевание способно “состарить” руки и в двадцать пять, и в тридцать лет, из-за чего даже написание простой записки или скручивание крышечки с бутылки становится болезненным и трудным заданием. Как сохранить мелкую моторику пальцев, кто находится в группе риска и что делать при артрозе пальцев рук, если он уже начался — об этом читайте далее.
Деформирующий артроз пальцев рук
Пястно-фаланговые и межфаланговые суставы человека испытывают постоянную нагрузку, ведь для нормального качества жизни ему приходится совершать движения мелкой моторики ежеминутно — от простых хватательных (взять яблоко, открыть дверь, удержать столовый прибор) до очень мелких и сложных (они определяют почерк человека, его способность к шитью и вязанию, игре на инструментах, и многое другое). Чем интенсивнее нагружаются пальцы, тем большему износу подвергается хрящевая ткань, которая покрывает головки фаланговых костей, образуя суставную поверхность. Эта хрящевая прослойка, омываемая синовиальной жидкостью, позволяет костям не тереться друг о друга при движении, а как бы скользить, а также играет роль естественного амортизатора (например, при ударных движениях, без которых невозможно набирать текст на клавиатуре).
По различным причинам, которые мы рассмотрим ниже, межфаланговые хрящи подвергаются износу. Чаще всего процесс происходит следующим образом:
-
Пористая хрящевая ткань испытывает нагрузку, при которой суставная смазка как бы “выдавливается” из нее, обеспечивая хорошую подвижность сустава. В норме после этого происходит восстановление — хрящ снова напитывается влагой в спокойном состоянии. Но если нагрузка чрезмерна или питание хряща нарушено, он начинает пересыхать и растрескиваться. Это приводит к снижению его эластичности и функциональности.
-
Неспособная сопротивляться трению, пересушенная хрящевая ткань начинает постепенно изнашиваться и истончаться, обнажая головки костей. Поскольку суставная поверхность не справляется с поставленной задачей в полной мере, нагрузку, предусмотренную для хряща, начинают испытывать кости, мышцы и связки — практически весь ортопедический аппарат пальца или даже целой кисти. Чтобы увеличить площадь суставной поверхности и не дать ей стираться и дальше, организм начинает “достраивать” на пораженном участке остеофиты — костные наросты, которые могут иметь скругленную и даже шипообразную форму. В народе этот процесс также называют “отложением солей”, что не вполне корректно, т.к. речь идет о разрастании костной ткани.
-
Появление остеофитов приводит к снижению подвижности — пальцы хуже гнутся, а справляться с обычными ежедневными обязанностями так же ловко, как раньше, уже не выходит. При этом костная ткань не имеет собственного механизма защиты от трения, а потому остеофиты периодически откалываются и повреждают прилегающие ткани, вызывая боль и воспаление. Кроме того, при этом образуются микроскопические трещины, которые снижают прочность кости и делают ее хрупкой — поэтому при артрозе и остеоартрозе нередки переломы пальцев даже от не слишком сильных ударов. Когда остеофит, компенсирующий недостаточную функцию сустава, отламывается, на его месте вырастает другой — со временем процесс только усугубляется вместе с дисфункцией хряща.
-
Сильный износ суставных поверхностей, изменение формы костей приводят к перестройке всей кисти, хроническом воспалению и болям. Кисть деформируется вплоть до полной неспособности даже обхватить пальцами кружку.
От артрита артроз, который также называют остеоартрозом или остеоартритом (все это — синонимы) отличается в первую очередь разрушением сустава и хроническим течением болезни. В то время как артрит подразумевает только наличие острого воспалительного процесса, затрагивающего хрящевую ткань. При артрозе в дегенеративно-дистрофический процесс вовлекается суставная сумка, синовиальная оболочка, субхондральная кость, а также связки и мышцы. Также при артрите боль обычно резкая и сильная, появляется в ночное время. Тогда как артроз дает о себе знать днем, на ранних стадиях — не слишком выраженными ноющими болями.
Наиболее распространенными формами артроза на данный момент считаются: ризартроз, в который вовлекается большой палец руки, и полиартроз, поражающий сразу несколько межфаланговых суставов.
Помните: на ранних стадиях болезни разрушение костей еще можно предотвратить и вывести артроз в стойкую ремиссию с сохранением качественной биомеханики кистей рук.
Причины артроза мелких суставов рук
В группу риска зачастую попадают люди, в роду у которых уже были заболевания артрозом пальцев рук. Плотность хрящевой ткани и скорость метаболических процессов в ней предопределяется генетически, а потому склонность к развитию заболевания может быть наследственной. Также болезнь поражает женщин постклимактерического возраста примерно в 10 раз чаще, чем их ровесников-мужчин.
Вероятность артроза возрастает в связи с профессиональными и бытовыми нагрузками — наборщики текста, хирурги, массажисты, пекари, доярки, токари и фрезеровщики, пианисты, спортсмены и другие профессионалы, которые “работают руками” часто раньше других отмечают у себя неприятные симптомы.
Развитию артроза пальцев рук способствует:
-
быстрый износ и/или недостаточная регенерация хрящевой ткани;
-
метаболические нарушения, проблемы с эндокринной системой, системные аутоимунные заболевания (сахарный диабет, ревматоидный артрит, подагра);
-
отсутствие нормального отдыха и разминки на рабочем месте, избыточные упражнения с гантелями;
-
нарушения сна и хронический стресс;
-
возрастные гормональные изменения;
-
врожденные дефекты кисти;
-
травмы кисти, пальцев и лучезапястного сустава;
-
переохлаждение, работа с вибрирующими инструментами и другие неблагоприятные факторы;
-
септические и специфические (туберкулез, хламидиоз, сифилис) инфекционные заболевания;
-
аллергические реакции;
-
хроническое обезвоживание (привычка пить мало);
-
дисбалансная диета с недостатком витаминов D, E, K и минералов.
Симптомы артроза пальцев рук
Симптомы и лечение артроза суставов пальцев рук могут значительно отличаться в зависимости от стадии заболевания и восприятия пациента. Нередко легкий дискомфорт в области суставов, повышенная утомляемость мышц списывают на усталость и игнорируют до появления постоянных мучительных болей. Но чем раньше будет начато лечение, тем полнее сохранится функциональность пальцев в преклонном возрасте и тем выше будет качество жизни в последующие годы.
Первая стадия. Заболевание начинается с чувства ломоты в руках, онемения или покалывания, иногда — проявляет себя стреляющими болями. Выполнять повседневные обязанности становится сложнее — пальцы быстрее устают, в суставах появляется сухой и грубый хруст (не путать со “здоровым” звонким!), щелчки при сгибании. Хочется дать рукам отдохнуть. Боль ощущается обычно только во время нагрузки. В расслабленном состоянии пальцы еще некоторое время ноют и причиняют дискомфорт. Все чаще наблюдается скованность движений, перед занятиями, требующими ловкости рук, появляется необходимость “разогревать”, разминать пальцы. Суставы становятся припухшими. При наличии сердечно-сосудистых заболеваний руки начинают реагировать на смену погоды.
Вторая стадия. На этом этапе происходит сильное сужение суставной щели (вплоть до 50%), нарастает воспалительный процесс. Кожа над суставами часто становится горячей. Боль имеет тенденцию к непрерывности, может не прекращаться даже по ночам. После работы и по утрам наблюдается отечность, одеревенелость пальцев. Фаланги заметно утолщаются, а связки укорачиваются, в движениях появляется неуклюжесть, из-за которых манипуляции с мелкими предметами (иглы, нитки, небольшие монеты и пуговицы) даются сложнее. По бокам суставов появляются характерные утолщения соединительной ткани (т.н. узелки Гебердена и Бушара), заполненные синовиальной жидкостью — кисты особенно хорошо видно при взгляде с тыльной стороны ладоней. Тактильная и температурная чувствительность пальцев сильно снижается. Расслабить руки без теплых ванночек становится практически невозможно — мышцы находятся в постоянно напряжении. Амплитуда произвольных движений заметно сокращается, появляются спазмы.
Третья стадия. На последней стадии болезни пальцы практически не гнутся, может появиться анкилоз, стойкие контрактуры. Боль носит постоянный, изнуряющий характер, нередко вызывает у пациентов подавленность. Фаланги пальцев между суставами становятся тоньше из-за дистрофии мышечной ткани. Даже простые бытовые задачи — например, удержание чашки, — практически недоступны больному. Ему требуется помощь окружающих. Деформация суставов и изменение формы кисти хорошо заметны. В запущенных случаях возможны некротические изменения в тканях.
Если Вы хотите пройти экспресс-тест и понять, стоит ли переживать, Вам будет полезна статья о симптомах и лечении остеоартроза. Однако лучшим решением будет обращение к ревматологу или ортопеду при первой возможности — только клинические методы диагностики помогут окончательно подтвердить или опровергнуть диагноз.
Лечение артроза пальцев рук
Сдерживание артроза пальцев рук на ранних стадиях позволяет полностью устранить внешние симптомы заболевания, которые влияют на качество жизни. Однако терапия носит комплексный, многовекторный характер — она включает не только применение фармацевтических средств, но и физическое воздействие, и даже эрготерапию. Для борьбы с хроническим заболеванием иногда требует пересмотреть диету, распорядок дня, условия труда и организацию рабочего места.
Медикаментозное лечение
Лечение остеоартроза пальцев рук, как правило, начинается с устранения болевого синдрома, для которого применяется обездвиживание руки при помощи шины или ортопедического бандажа и анальгезирующие таблетки, кремы и мази. Режим покоя способствует регидратации хряща, восстановлению его эластичности. При наличии сильного воспаления и отека, которые нарушают трофику (питание) тканей врач назначает нестероидные противовоспалительные средства (НПВС), которые восстанавливают кровообращение в пальцах. По показаниям выписываются стероидные гормоны. Артроз, вызванный инфекционным артритом, требует местного введения антибиотиков.
Прием хондропротекторов зарекомендовал себя в качестве одной из эффективнейшей мер на любой стадии заболевания. Хондроитина сульфат и глюкозамин необходимо употреблять курсами, порядка 6 месяцев в году — эффект появляется спустя несколько месяцев и носит долгосрочный характер.
Если предложенное лечение не помогает устранить боли, анальгетики могут вводиться непосредственно в сустав при помощи инъекции. Нередко эта процедура подразумевает использование специальных лекарственных смесей, которые содержат также хондропротекторы, гиалуроновую кислоту, обогащенную тромбоцитами плазму крови (PRP-терапия) и другие средства, направленные на регенерацию хрящевой ткани и устранения трения.
Хирургическое вмешательство при артрозе рук
На последних стадиях заболевания по показаниям может быть проведена операция. Как правило, это промывка сустава и устранение остеофитов, реконструкция или формирование разрушенного сустава, его стабилизация (сращение) или эндопротезирование (пока что достаточно непопулярная мера в хирургии мелких суставов рук).
Физиотерапевтическое лечение
В большинстве случаев заболевание хорошо поддается и консервативному физиотерапевтическому лечению — однако, оно проводится только в стадии ремиссии, после снятия воспаления. Аппаратные методы лечения деформирующего артроза пальцев рук включают электрофорез, ударно-волновую, УВЧ, импульсную, магнитотерапию и прочие. Эффективна также иглорефлексотерапия.
Пациентам рекомендован лечебный массаж и самомассаж, который помогает бороться с мышечным напряжением и спазмами, благотворно влияет на состояние связок, обмен веществ в кисти и пальцах, а также амплитуду произвольных движений. Для самостоятельного массажа достаточно:
-
растереть ладони друг о друга, пока кожа не станет теплой;
-
растереть каждый палец от основания к кончикам;
-
прокрутить каждый палец в несильно сжатом кулаке, словно точите карандаш;
-
быстро сгибайте и разгибайте пальцы в течение 30 секунд, избегая сжимать их в кулаки;
-
сложите ладони вместе и упритесь кончиками пальцев друг в друга, хорошо продавливая их в течение 1-2 минут.
Включает лечение артроза пальцев рук и гимнастику. Используйте в разминках резиновые мячики и специальные кистевые эспандеры, специальные кубики и другие приспособления для развития мелкой моторики. Не лишней будет и лепка из глины или пластилина. Это поможет сохранять мышцы в тонусе и воспрепятствует образованию крупных остеофитов.
Также дома можно делать теплые ванночки с водой (в нее стоит добавить морскую соль, эфирные масла, отвары трав), парафином или чистым песком — прогревание составов ускорит выведение продуктов распада и обеспечит быстрый доступ питательных веществ.
Диета при артрозе пальцев рук
Пациентам рекомендуется соблюдать нестрогую диету, которая исключает копченые, слишком соленые блюда, алкоголь, а также пищу с искусственными красителями, стероидами, консервантами. Особенно важна диета в терапии метаболических артрозов — в этом случае ее полностью определяет лечащий врач. Как правило, больным рекомендуют блюда, богатые животным и растительным коллагеном и другими желирующими веществами. Пища должна содержать минимум “пустых” калорий и полностью обеспечивать суточную потребность организма в витаминах, макро- и микроэлементах. Крайне важно употреблять достаточное количество воды с электролитами — например, минеральной или изотонического напитка.
Деформация пальцев ног
причины, способы диагностики и лечения
Деформация пальцев ног — группа патологий, которая включает несколько разновидностей нефиксированного или фиксированного патологического изменения формы. Деформации могут быть вальгусными, варусными, когтеобразными, молоткообразными и другими. Они развиваются из-за внешнего неблагоприятного воздействия на стопу, суставных патологий, болезней костно-мышечной системы. Деформированные пальцы вызывают постоянный дискомфорт и мешают нормальной ходьбе. Патология прогрессирует, и чтобы не допустить этого, важно не откладывать визит к ортопеду.
Причины деформации пальцев ног
Суставные патологии.> Пальцы деформируются из-за:
- первичного или вторичного артроза;
- дегенеративно-дистрофических процессов в суставах, при которых образуются остеофиты;
- ревматоидного артрита, реже — артритов подагрического или псориатического происхождения.
Болезни костно-мышечной системы. Положение пальцев отклоняется от естественного физиологического, если снижается эластичность и упругость сухожилий, мышечных волокон. В таком случае у пациента развивается вальгусная, варусная стопа или плоскостопие, при которых меняется нормальное строение плюснефаланговых суставов, сочленений костей плюсны. Мелкие сочленения в стопе меняют положение и строение из-за хронического бурсита.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 20 Января 2023 года
Дата обновления: 10 Февраля 2023 года
Содержание статьи
Сопутствующие симптомы деформации пальцев ног
Деформация пальцев заметна визуально: стопа меняет естественную физиологическую форму, пальцы подгибаются, выворачиваются, суставы становятся более выраженными. На фоне этого пациента беспокоит боль, которая может как возникать после нагрузок, так и сохраняться всё время. На деформированные стопы не получается надеть привычную обувь, ходьба становится затруднительной и причиняет дискомфорт.
Методы диагностики
Чтобы определить характер дефорации и её причины, в ЦМРТ проводят визуальный осмотр, рекомендуют пройти рентгенографию, а иногда — дополнительные виды аппаратной диагностики:
К какому врачу обратиться
Если вы заметили, что пальцы на стопах деформировались и стали болезненными, не медлите с визитом к ортопеду.
Как лечить деформацию пальцев ног
В ЦМРТ индивидуально подбирают стратегию лечения, учитывают характер деформации, ее выраженность, причины, наличие сопутствующих симптомов и другие факторы. Терапию проводят следующими методами:
Последствия
Запущенная деформация пальцев чревата постоянной болью, нарушением походки, затруднениями при ходьбе вплоть до полной потери возможности ходить.
Профилактика
- Подберите удобную обувь, избегайте узких носов и высоких каблуков;
- по возможности делайте разминки, если долго стоите на работе;
- регулярно проходите обследования у ортопеда.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Что такое молоткообразный палец?
Состояние, при котором палец деформируется, напоминая форму молотка. Любой палец кроме большого может деформироваться в классический молоткообразный.
Существует истинная молоткообразная деформация пальца на ноге, а есть деформация вызванная постоянным давлением в обуви. Рассмотрим истинную деформацию на примере 2-го пальца стопы.
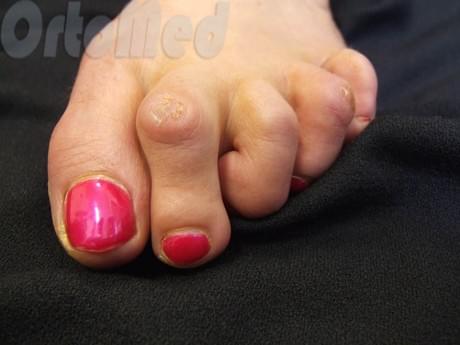
- Когда прогрессирует поперечное плоскостопие, 2 плюсневаяе кость опускаются вниз, то проксимальная фаланга за счет тяги связок и сухожилий вынуждена приподняться (Рис. 1). При этом область проксимального межфалангового сустава натирается в обуви и образуется характерная мозоль.
- Если второй палец длиннее первого то в обуви он начинает упираться в носок и происходит вынужденное его сгибание (Рис. 2). Сначала мы этого не ощущаем, до того момента пока не образуется болезненная стержневая мозоль, которую можно удалить только скальтпелем или хирургическим лазером. Данная деформация эластична и при смене обуви в течение 6-ти месяцев уменьшается. Но есть пациенты которые прибегают к укорочению 2-го пальца стопы, чтобы была возможность носить модельную обувь.
Симптомы молоткообразной деформации пальца
У пациентов с молоткообразной деформацией пальца может появиться боль в переднем отделе стопы, тыльной поверхности пальца в области проксимального межфалангового сустава. Избыточное давление от обуви на деформированный палец или пальцы может привести к образованию стержневой мозоли. Некоторые люди не могут признать, что у них есть молоток палец ноги, думая, что всему виной тесная обувь. Боль часто усугубляется в тесной модельной обуви, особенно в обуви с высоким каблуком, которые так любят носить наши женщины.
Причины молоткообразного пальца на ноге
- Наследственность и деформация халлюкс вальгус (косточка на стопе);
- Ношение тесной узкой обуви, наиболее вероятные причины, развития молоткообразной деформации пальцев стопы;
- Высокие каблуки могут также вызвать деформацию.
Хотелось бы уточнить, чтосмолоткообразная деформация формируется в течение длительного времени, от года и более. У некоторых пациентов с греческим типом стопы может развиться молоткообразная деформация стопы ввиду превалирования длины 2–го пальца над остальными.
Когда обращаться к врачу?
Наиболее распространенные причины молоткообразной деформации, при которых пациенты обращаются за лечением являются:
- Болезненные стержневые мозоли пальцев
- Хромота при ходьбе
- Сложность в подборе обуви
- Эстетически неприглядный вид пальца
Молоткообразные деформации пальцев ног бывают различной степени тяжести — от легких до тяжелых. Может присутствовать в сочетании с косточкой большого пальца стопы, и почти всегда имеется при тяжелой деформации стопы.
В зависимости от общего состояния здоровья, симптомов и тяжести деформации, лечение может быть консервативное или с хирургическим вмешательством.
Консервативное лечение молоткообразного пальца
Безоперационные методы лечения молоткообразных пальцев ног направлены на снижение симптомов (например, боль и / или уменьшение мозолей) и / или ограничение прогрессирования в более серьёзную деформацию.
- Носите поддерживающие обувь
- Используйте стельки супинаторы
- Надевайте обувь с широким носком
- Силиконовые корректоры и напалечники: защищают пальцы от трения в обуви и образования стержневых мозолей.
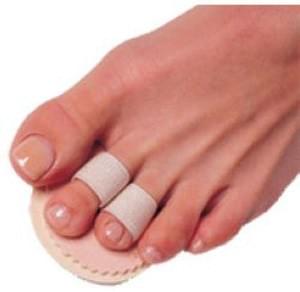
Также устранить болевые симптомы можно лекарственными препаратами и мазями:
- Противовоспалительные средства: нимесил, ибупрофен, кетонал, чтобы уменьшить боль и воспаление.
- Лечебная физкультура: Укрепить мышцы стопы для сохранения продольного и поперечного свода, минимизируя риск деформации.
- Инъекции кортикостероидов: Инъекции гормональных противовоспалительных препаратов сильные для уменьшения боли, воспаления и отека непосредственно в области деформированного сустава.
Операция при молоткообразной деформации пальцев
Молоткообразная деформация пальцев может быть устранена с помощью операции. Более того, тяжелые и деформации средней тяжести можно устранить только с помощью операции. По большому счету устранить деформацию не представляет большого труда.
Операция выполняется под проводниковой или местной анестезией. Это означает, что стопа не будет чувствовать боль, но пациент может быть в сознании. Если оперируемый беспокоится или боится операции, то анестезиолог обеспечивает седативный эффект, чтобы пациент расслабился.
Мы в своей практике используем методы коррекции деформации пальцев: открытые и чрескожные (миниинвазивные) методики операций.
Открытые методики через небольшие разрезы и миниинвазивные через проколы кожи 2 мм. В зависимости от тяжести и продолжительности деформации, существует несколько методов.
- Если деформация и мозоль образовались ввиду более длинного 2-го пальца стопы, то одновременно с устранением деформации выполняется его укорочение.
- Если проксимальный межфаланговый сустав значительно деформирован, то движения в нем практически отсутствуют. В таком случае выполняется удаление части сустава и его артродез (фиксация в прямом положении для сращения кости). Тем самым устраняется деформация пальца. При этом в некоторых случаях выполняется фиксация пальца спицами или специальными металлоконструкциями.
_big.jpg)
Установка спиц, винтов из титанового сплава или биодеградируемых имплантатов наиболее часто используется для фиксации кости до того момента пока они срастаются. Спицы удаляются примерно через 1 месяц недель после операции. Ее удаление не вызывает боли, скорее просто неприятное чувство. Винты удаляют, как правило через 6-12 месяцев после операции. Существуют титановые внутрикостные имплантаты, разработанные специально для таких операций, но есть один минус, что они остаются в кости навсегда.
Учитывая нецелесообразность удаления внутикостных титановых имплантатов, были разработаны материалы, которые рассасываеются в течение 2-х лет в кости. Так называемые биодеградируемые винты, пины. С помощью их выполняется все больше и больше операций. Паиценту очень удобно, что фиксатор не нужно удалять, по сути, выполняя вторую операцию.
Чрескожный метод лечения
Через маленькие проколы кожи 2мм. Вводится специальная фреза с боковой заточкой и происходит остеотомия определенного участка кости для устранения деформации. Как правило, в данной методике не используются металлоконструкции, фиксаторы, будь то спицы или винты. Пальцы фиксируются эластичной повязкой в заданном положении. Это очень удобно для пациента и не требует повторной операции для удаления фиксатора. В следующем видео представлен пример подобной операции.
В большинстве случаев после операции пациент уезжает домой в тот же день, но иногда остается на сутки. На следующий день происходит первая перевязка с врачом, далее пациент может перевязываться самостоятельно. Через 12-14 дней снятие швов.
Лазерное удаление мозоли пальца. Лазерная хирургия является популярным методом, однако, лазер используется в основном для мягких тканей (а не кости). Поэтому данный метод используется в дополнении к хирургическим инструментам.
Реабилитация после операции на молоткообразном пальце
Восстановление после операции по устранению молоткообразной деформации пальцев стопы, как правило, зависит от метода выполненной операции. Во всех случаях, лечение занимает около 4-6 недель, у здоровых людей, и нет каких либо способов, чтобы ускорить этот процесс до 1-2-х недель, как бы этого не хотелось. Пациенты часто возвращаются к нормальной деятельности и обуви с 3-ей недели после операции, при небольшой степени деформации. После простой операции восстановление может быть очень быстрым. Факторы, которые могут продлить восстановление, являются возраст, курение, несоблюдение рекомендаций по ограничению нагрузок в раннем послеоперационном периоде.
Молотообразная деформация пальцев стопы характеризуется сгибанием в проксимальном межфаланговом суставе, разгибанием в дистальном межфаланговом суставе, и лёгким разгибанием в плюсне-фаланговом суставе. Является наиболее часто встречаемой из деформаций 2,3,4 пальцев стопы. Частота встречаемости значительно выше среди пожилых женщин, чаще всего страдает второй палец стопы.
Патофизиология молоткообразной деформации пальцев стопы.
Существует несколько основных теорий формирования молоткообразной деформации пальцев стопы. Основные теории связывают возникновение деформации либо с мышечным дисбалансом либо с дисфункцией капсульно-связочного аппарата плюсне-фаланговых суставов.
Молотообразная деформация пальцев формируется за счёт избыточной тяги длинного разгибателя пальцев стопы и нарушения мышечного баланса собственных мышц стопы. Пальцам придаёт положение натяжение прикреплённых к ним сухожилий, нарушение нормального положения пальца за счёт обуви с узким мысом, малоразмерной обуви, обуви на высоком каблуке, в конечном счёте, приводит к стойкой деформации за счёт стойкого перерастяжения одних и ослабления натяжения противоположных им сухожилий. Помимо чисто механических причин, к молотообразной деформации пальцев может приводить нарушение мышечного баланса за счёт нарушения иннервации мышц при алкоголизме, диабете, нейродегенеративных заболеваниях.
|
Когтевидная деформация |
Молотообразная деформация |
Молоточкообразная деформация |
|
 |
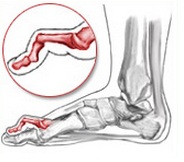 |
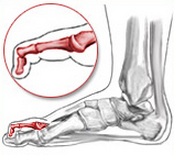 |
|
|
Дистальный межфаланговый сустав |
сгибание |
разгибание |
сгибание |
|
Проксимальный межфаланговый сустав |
сгибание |
сгибание |
норма |
|
Плюсне-фаланговый сустав |
переразгибание |
Лёгкое переразгибание |
норма |
Классификация деформаций малых пальцев стопы.
Диагностика молоткообразной деформации пальцев стопы.
Для диагностики достаточно данных осмотра, рентгенография не требуется. Для определения степени деформации используется простой тест — надавливание на головку вовлечённой плюсневой кости. Если деформация гибкая, то за счёт снижения тяги собственных мышц стопы палец выпрямляется. Если деформация ригидная, выпрямления не происходит.
Лечение молоткообразной деформации пальцев стопы.
Консервативное лечение складывается из ношения специальной обуви с высокой, свободной, мягкой передней частью, использование силиконовых подушечек, которые позволяют избежать возникновения мозолей.
Очень часто бывает так что деформация 2 пальца беспокоит пациента даже больше чем косточка на большом пальце ноги. Это связано с тем, что деформация происходит в тыльном направлении, где обувь менее податлива, и моткообразный палец постоянно травмируется, с образованием мозолей и даже трудно-заживающих язв.
На начальных стадиях заболевания может применяться тейпирование и ношение специальных бандажей, но это связано с определёнными неудобствами, необходимостью ежедневной траты времени на наложение этих повязок и не всегда удаётся полностью скорректировать положение пальца.
При неэффективности консервативных мер показано оперативное лечение.
Хирургическое лечение молоткообразной деформации пальцев.
Можно разделить вмешательства при молоткообразной деформации на мягкотканные — при которых осуществляется воздействие на сухожилия, капсулу суставов, и костно-пластические.
При гибкой деформации показана изолированная транспозиция сухожилия сгибателя пальца на его тыльную поверхность. При ригидной деформации показана резекционная артропластика проксимального межфалангового сустава, удлинняющая Z-пластика сухожилия разгибателя, транспозиция сухожилия сгибателя, релиз капсулы плюсне-фалангового сустава.
Наиболее простое вмешательство – чрескожная тенотомия сухожилия глубокого сгибателя пальца на уровне дистального межфалангового сустава, и чрескожное рассечение капсулы проксимального межфалангового сустава по подошвенной поверхности. В последующем желательно фиксировать палец спицей, или производить тейпирование. Плюсом методики является её малоинвазивность. Операцию можно выполнить в условиях перевязочной при помощи иглы от шприца под местной анестезией. Из минусов – крайне высокий шанс рецидива – так как длина фаланг пальца не изменяется и распределение механических сил тоже.
Следующая по инвазивности операция при молоткообразном пальце — миниинвазивная остеотомия при помощи бура. Методика применяется также чрескожно, через небольшой прокол кожи 3-4 мм к кости подводится бур, при помощи которого выпиливается клин, за счёт чего осуществляется коррекция деформации. После операции также требуется фиксация, либо при помощи тейпов, либо спицей. Из плюсов – сохраняется проксимальный межфаланговый сустав и нормальная биомеханика. В случае выраженных артрозных изменений межфалангового сустава более оправдано использование методики Гомена.
Техника операции при ригидной молоткообразной деформации пальцев стопы.
Третья из возможных операций при молоткообразном пальце – артропластическая резекция головки основной фаланги, или операция Гомена. Является самым популярным типом вмешательства, так как обладает крайне большой силой коррекции, выполняется быстро, и крайне редко сопровождается шансом рецидива, так как основная фаланга значительно укорачивается. Фиксация спицей на срок от 3 до 6 недель.
Клинический пример:
Пациентка Л.56 лет, на протяжении 3 лет стала отмечать появление и прогрессирование деформации 2 пальца, рост косточки в области внутреннего края стопы.
Выполнена артропластическая резекция головки основной фаланги 2 пальца с фиксацией спицей, L-образная остеотомия первой плюсневой кости с фиксацией винтом.
При хирургической коррекции молотообразной деформации крайне важно устранить патологию на всех уровнях: восстановить нормальные костные взаимоотношения, восстановить правильный сухожильный баланс, удалить гипертрофированные воспалительно изменённые ткани в области вовлечённых суставов.
Исторически предлагались и более сложные с хирургической точки зрения методики коррекции деформации, но при своей трудоёмкости, они не давали настолько стабильного и хорошего результата, чтобы конкурировать с операцией гомена.
Транспозиция сухожилий сгибателей пальца на место разгибателей впервые было описано Trethowan в 1925 году для лечения когтевидной деформации. В 1951 году она описана для лечения молотообразной деформации Taylor, но так как годами ранее она уже активно использовалась Girdlestone то сейчас она известна как операция Girdlestone- Taylor.
В качестве хирургического доступа используется продольный разрез по тыльной поверхности стопы в проекции плюсне-фалангового сустава, основной фаланги и проксимального межфалангового сустава.
После бережной диссекции мягких тканей и тщательного гемостаза, производится капсулотомия проксимального межфалангового сустава, сухожилие длинного разгибателей пальца отсепаровывается от сухожилия короткого разгибателя и пересекается дистально, коллатеральные связки также рассекаются в положении сгибания средней фаланги. В последующем сухожилие длинного разгибателя большого пальца будет садаптировано к сухожилию короткого разгибателя с укорочением так, чтобы избежать избыточного натяжения сухожильного комплекса.
Следующим этапом выполняется релиз плюсне-фалангового сустава. При этом иссекается суставная капсула по тыльной и боковым поверхностям сустава. Выполнять релиз удобнее всего при тракции за дистальный отдел пальца.
После выполнения релиза производится резекционная артропластика проксимального межфалангового сустава. Для этого может использоваться осцилляторная пила на малых оборотах с орошением физиологическом раствором или ручные инструменты, такие как долото и кусачки Листона, что позволяет снизить риск термального некроза кости. Необходимо максимально экономить костную ткань, так чтобы не укоротить палец слишком сильно.
Далее выполняется выделение комплекса сгибателей пальца. После его продольного рассечения на уровне проксимального межфалангового сустава и идентификации сухожилия длинного сгибателя, оно рассекается в продольном направлении и отсекается дистально.
После разделения сухожилия длинного сгибателя пальца на два листка, к его дистальному фрагменту подшивается оставшееся сухожилие короткого сгибателя.
Перед выполнением транспозиции завершается артродез проксимального межфалангового сустава. Также важно выполнить артродез под углом в 10° физиологического сгибания, свойственного здоровым пальцам в состоянии покоя. Для артродеза могут использоваться тонкие спицы Киршнера или винты.
Следующим этапом листки сухожилия длинного сгибателя пальца сшиваются на тыльной поверхности основной фаланги так, чтобы скорректировать его избыточное разгибание, и предотвратить в дальнейшем рецидив заболевания за счёт устранения его основного патогенетического механизма.
В тех случаях когда все вышеперечисленные этапы недостаточны для полной коррекции молотообразной деформации её можно дополнить остеотомией по Weil.
Частыми осложнениями хирургического лечения молотообразной деформации пальцев стопы при помощи этого метода являются «плавающие» пальцы, что вызвано смещением места прикрепления собственных мышц стопы к тыльной поверхности, что приводит к нарушению сухожильного баланса.
Если молоткообразная деформация существует длительно и формируется на фоне грубого поперечного плоскостопия может потребоваться вмешательство и на плюсневой кости. Перегрузка 2-3 плюсневых костей приводит к формированию грубого натоптыша под ними. Суставная капсула и так называемая «плантарная пластинка» при этом могут полностью перетираться, что приводит к полному вывиху в плюсне-фаланговом суставе.
В такой ситуации необходимо укорачивать плюсневую кость и поднимать её головку, иначе молоткообразная деформация не будет устранена. В ряде случаев также может потребоваться восстановление плантарной пластинки. В такой ситуации операция становится намного более травматичной, так как выполняется из 2 доступов – дорсального – для выполнения остеотомии, и подошвенного, для выполнения шва плантарной пластинки.
Мы перечислили только 5 основных операций, которые могут потребоваться при молоткообразном пальце. Решение о том какую именно операцию выбрать принимает хирург в каждом конкретном случае на стадии предоперационного планирования или интраоперационно.
Новые веяния в хирургическом лечении молоткообразной деформации пальцев.
Современная теория развития когтевидной и молоткообразной деформации пальцев стопы базируется на дисфункции плантарной пластинки. Плантарной пластинкой называется плоская толстая соединительно тканная пластинка состоящая из коллагена 3 типа и фиброзного хряща. Её основной функцией является адсорбция стрессовых нагрузок на головки плюсневых костей во время ходьбы и бега, а также возвращает палец в исходное положение в состоянии покоя. При её дисфункции в плюсне-фаланговых суставах развивается нестабильность, приводящая к подвывиху основания основной фаланги в тыльную сторону. Изменения сухожилий носят вторичный характер и связаны с нарушением взаимоотношений плюсневой кости и основной фаланги.
По этой причине и возникла идея о восстановлении плантарной пластинки в комплексе с укорачивающей остеотомией по Weil и при необходимости тенопластики. Компания Arthrex разработала для этой цели специальный инструмент, позволяющий работать в условиях крайне ограниченного пространства и плохой визуализации, что позволяет выполнять восстановление плантарной пластинки относительно малоинвазивно. Ниже описана методика хирургического вмешательства детально описанная на сайте arthrex.com
После продольного рассечения кожных покровов и суставной капсулы плюсне-фалангового сустава визуализируется истончённый и удлинённый участок повреждённой плантарной пластинки.
Производится тупое отслаивание плантарной пластинки в проксимальном направлении.
Выполняется остеотомия Weil при помощи осцилляторной пилы.
Головка плюсневой кости смещается максимально проксимально с целью обеспечения лучшей визуализации.
Производится прелиминарная фиксация остеотомированного фрагмента спицей Киршнера.
Производится установка ещё одной спицы Киршнера в основание основной фаланги, при помощи специального дистрактора плюсне-фаланговый сустав растягивается для лучшей визуализации, производится отсечение плантарной пластинки максимально дистально.
Далее выполняется прошивание плантарной пластинки в области её неповреждённой части при помощи «мини-скорпиона»
Или при помощи «лассо свиной хвостик».
Выполнение прошивания возможно и при помощи обыкновенной хирургической иглы но оно более трудоёмко.
Выполнение прошивания возможно и при помощи обыкновенной хирургической иглы но оно более трудоёмко.
Через полученные туннели при помощи проводника проводятся нити, прошивающие плантарную пластинку.
Прелиминарная спица Киршнера удаляется. Остеотомированный фрагмент устанавливается в желаемое положение (обычно это 2-5 мм укорочения).
Производится фиксация Weil остеотомии винтами.
После фиксации остеотомии производится затягивание нитей прошивающих плантарную пластинку. Оценка полученного результата. Послойное ушивание раны.
Данная методика ещё не получила широкого распространения в нашей стране, однако она широко используется за рубежом и отлично себя зарекомендовала. По крайней мере так говорят представители компании, так ли это, покажет время. В конечном счёте в арсенале хирурга остаются восновном реально рабочие методики, такие как операция Гомена, Вейля, Хелал, Клейтана-Хофмана, возможно шов плантарной пластинки займёт своё место среди них.
Молоткообразная деформация пальцев стопы (молоткообразие) – одна из частых ортопедических проблем, при которой наблюдается искривление суставов пальцев стопы. Обычно у второго, третьего и четвертого пальца фаланга в первом суставе деформируется (постоянно согнута вниз). В результате пальцы визуально схожи с молотком.
Причины появления молоткообразия
Причин искривления фаланг пальцев стоп достаточно много:
— наследственная предрасположенность к нарушению биомеханики стопы;
— предрасположенность к образованию сухожильных стягиваний (контрактур);
— ношение неудобной обуви – неподходящей по форме, с высокими каблуками, меньшего размера;
— особенное строение пальцев стопы (когда второй палец длиннее большого);
— травмы, артриты, псориаз;
— ожирение, сахарный диабет, возрастные изменения.
Как лечить, способы профилактики
На начальном этапе развития молоткообразии для устранения проблемы используют консервативные методы. Врач может порекомендовать специальную гимнастику. В запущенных случаях не обойтись без хирургического вмешательства.
В профилактических целях рекомендуется:
1. Выбирать обувь на низких каблуках. Это способствует снижению нагрузки на мышцы и суставы ног, а стопе обеспечивается естественное положение.
2. При покупке обуви тщательно подбирать размер и ширину. Даже если обувь подошла по размеру, но очень давит по бокам, необходимо подобрать более комфортную модель. Ношение неудобной, тесной обуви может привести к молоткообразной деформации.
3. Покупать обувь с возможностью регулировки высоты подъема.
4. Носить ортопедические стельки, чтобы поддержать свод стопы.
Лечебная гимнастика
«Скручивание» пальцев. Возьмите шарф и сядьте на стул. Шарф положите на пол, поставьте стопы на него. Сжимайте и разжимайте пальчики ног, подтягивая шарфик к себе. Выполняется не менее 10 раз.
Постукивания. Присядьте на стул, ноги на полу. Большой палец не отрывайте от пола, а другие энергично поднимайте и опускайте 10 раз. Затем тактика меняется: все пальцы держим на полу, а опускаем и поднимаем лишь большой палец (10 раз).
Растягивание. Выполняется сидя на стуле, стопы – на полу. Подкладываем под пальцы ног полотенце. Поднять переднюю часть стопы, натягивая на себя края полотенца. Параллельно с натягиванием, противоположным краем стопы оказывать сопротивление, прижимая ткань к поверхности пола. Пытайтесь удерживать стопу на поверхности пола 20-30 секунд.
Перекатывание. Упражнение выполняется стоя на полу, босиком. Поднять все пальцы ног вверх. Напрячь их, удерживая в таком положении 5-10 секунд, затем начать опускать на пол, начиная с мизинца. Далее также поочередно поднять пальцы. Повторить 10 раз.
Сжимание. Выполняем сидя на стуле. Кладем ногу с деформированными пальцами на другую ногу. Пальцы руки вставляем между пальчиками ноги и сжимаем посильнее пальцы ног.
Гусеница. Выполняем сидя на стуле. Ноги согнуты в коленях под углом 90 градусов. Поджимаем пальцы ног вниз и распрямляем их, стопой имитируем движение гусеницы, передвигая ноги максимально вперед. Затем также возвращаем ноги в исходное положение. Повторить 10 раз.
Велосипед. Выполняем лежа на спине, на полу. Ногами имитируем езду на велосипеде. При движении ноги от вас, тянем носок вперед. При движении ноги в обратном направлении, оттягиваем носок назад. Следите, чтобы ноги двигались параллельно полу, не болтались в разные стороны.
Лечебную гимнастику рекомендуется проводить регулярно — дважды в день.
В заключение
Правильно подобранная обувь, ортопедические суппорты и стельки, выполнение специальной гимнастики позволят вам справиться с молоткообразием и не доводить дело до оперативного вмешательства. Отсутствие квалифицированной помощи при этой патологии может приводить к развитию дегенеративно-дистрофических патологий суставов, подвывихам пальцевых фаланг, существенным ухудшениям эстетики стопы и нарушениям походки. Лечение молоткообразия рекомендуется начинать как можно раньше, так как при прогрессировании патологии консервативные методы станут неэффективными и исправить форму пальцев можно будет только при помощи операции с длительной реабилитацией.